Хирургические способы лечения близорукости реферат
Обновлено: 01.07.2024
Близорукость. Лечение близорукости является одним из важнейших направлений рефракционной офтальмохирургии. Коррекция миопии постоянно совершенствуется, и в настоящее время хирургическая коррекция близорукости (миопии) имеет весьма разнообразный арсенал. Методы лечения близорукости выбираются индивидуально, с учетом преимуществ и недостатков каждой из методик, характера работы и образа жизни пациента.
Методы лечения близорукости в настоящее время представлены тремя основными направлениями: остановка патологического роста глазного яблока - склеропластика; предупреждение возможных осложнений близорукости; коррекция близорукости (миопии) с избавлением по возможности от ношения очков или контактных линз.
Склеропластика или Остановка патологического роста глазного яблока
Склеропластика
Склеропластика проводится с целью остановить патологический рост глаза, который характеризуется растяжением глазного яблока в передне-заднем направлении. Склеропластика заключается в проведении во время операции полосок биологических материалов за глазное яблоко, которые, подобно бандажу, охватывают глаз и не дают ему растягиваться в передне-заднем направлении. Также склеропластика характеризуется усилением кровоснабжения в заднем отделе глаза, так как со временем в полоски биологического материала врастают сосуды, и глаз начинает получать больше крови и питательных веществ, чем до операции.


Склеропластика. Бандажные полоски проведены к заднему полюсу глаза
Склеропластика в модификации коллагенопластики может быть выполнена амбулаторно, ее продолжительность составляет от 5 до 15 минут. Иногда склеропластика производится одновременно на обоих глазах или сочетается с другими операциями на глазном яблоке.
Предупреждение осложнений близорукости (миопии)
Подробнее о лазерной коагуляции сетчатки Вы можете ознакомиться здесь
Хирургическая коррекция миопии (близорукости)
Когда патологический рост глаза остановлен и профилактика осложнений проведена, возникает самый важный для близорукого человека вопрос: Как вылечить близорукость? Как обрести естественное, а не искаженное стеклами видение и восприятие мира в его натуральных размерах и красках, как избавиться от создающих столько сложностей, уродующих внешне и сковывающих внутренне очков или контактных линз? Сегодня коррекция близорукости (миопии) является одной из самых отработанных хирургических операций, и сотни тысяч близоруких людей получили возможность видеть мир собственными глазами.
В настоящее время коррекция близорукости может быть выполнена по любой из существующих методик:
- кератотомия;
- эксимерлазерные операции на роговице;
- имплантация факичной ИОЛ;
- замена хрусталика с рефракционной целью.
Кератотомия
Существует несколько методов лечения близорукости. Кератотомия - один из методов коррекции близорукости, который проводится при близорукости не выше 6,0 диоптрий. При этой операции на роговице выполняются несквозные надрезы, благодаря которым роговица под действием внутриглазного давления становится более плоской и ее преломляющая сила уменьшается. Количество и глубину надрезов рассчитывают с помощью специальных компьютерных программ для каждого пациента индивидуально в зависимости от степени близорукости, возраста, профессиональных потребностей, анатомических особенностей глаза. В ходе одной операции кератотомия также позволяет устранить астигматизм (состояние, когда форма роговицы не идеально сферическая и преломление в разных направлениях происходит по-разному), имеющийся у пациента с миопией.
Фоторефракционная кератэктомия (ФРК)
Фоторефракционная кератэктомия (ФРК) - лазерная коррекция близорукости, основанная на испарении поверхностного слоя оптического центра роговицы с помощью высокоинтенсивного ультрафиолетового излучения эксимерного лазера. Операция ФРК в зависимости от дозы излучения изменяет форму роговицы, что приводит к уменьшению или увеличению преломляющей силы роговичной оболочки.
Преимущество данного метода
Коррекция близорукости методом фоторефракционной кератэктомии (ФРК) позволяет очень быстро, точно, без воздействия обычными хирургическими инструментами изменить кривизну роговицы до необходимых размеров, что необходимо для повышения остроты зрения. Достоинством ФРК являются простота расчета, точно соблюдаемая дозировка воздействия излучения, небольшое время операции, более точный, чем, например, при кератотомии, прогноз. Проведение операции технически не сложное. Миллионы операций по всему миру показали, что операция ФРК безопасна, эффективна и не имеет серьезных побочных эффектов.
Ход операции фоторефракционной кератэктомии
Само лечение близорукости методом ФРК безболезненно, не требует общего обезболивания и включает следующие этапы. Перед операцией закапываются обезболивающие капли. Коррекция миопии методом ФРК не требует никакого общего обезболивания. Пациент укладывается на операционный стол, кожа вокруг глаз обрабатывается специальным очищающим от микробов раствором и закрывается стерильной отграничивающей повязкой. Еще раз закапываются обезболивающие капли. Коррекция близорукости методом ФРК осуществляются следующим образом:
| Производится центрация и фокусировка лазера на роговицу оперируемого глаза. Эксимерный лазер, воздействуя в виде широкого пучка по заранее рассчитанной на основе введенных врачом данных программе, испаряет эпителий и часть ткани роговицы и моделирует, таким образом, ее новую поверхность. После завершения операции закапываются противовоспалительные капли и капли с антибиотиком. Глаз закрывается повязкой. Операция ФРК завершена. |
Лечение близорукости проводится стационарно или амбулаторно. При стационарном лечении коррекция близорукости методом ФРК проводится сразу на двух глазах, после чего необходимо пребывание в стационаре в течение 3 - 4 суток. При амбулаторном лечении коррекция миопии проводится сначала на одном глазу, затем, примерно через 5 дней – на другом.
Послеоперационный период
- В ходе ФРК выпаривается эпителий роговицы, так что пациент на период его восстановления, занимающий 2 - 3 дня, остается как бы с открытой операционной поверхностью и может испытывать болезненность (для уменьшения которой применяются медикаменты). Оперированный глаз в течение 3 - 4 суток будет закрыт повязкой. С 3 - 4 суток начинает повышаться острота зрения.
- После снятия повязки на 3 - 4 день после ФРК Вы можете свободно умываться, пользоваться косметикой; через 1 - 2 недели – смотреть телевизор; через 2 недели при высокой остроте зрения – водить автомобиль.
- После выполненного лазерного лечения Вам будет необходимо регулярно закапывать в оперированный глаз противовоспалительные капли (до 2-х месяцев).
- Процессы заживления после ФРК у пациентов проходят по-разному, но всем пациентам рекомендуется исключить факторы, способствующие повышению внутриглазного давления и поддержанию отека роговицы: зрительные нагрузки на близком расстоянии на 2 - 3 недели, тяжелый физический труд, особенно с наклоном туловища, и посещение бани на 2 - 3 месяца, прием больших объемов жидкости внутрь, избегать приема алкоголя.
Лазерный кератомилез (эксимерлазерная кератэктомия) - LASIK
Основные преимущества LASIK
- быстрое восстановление зрительных функций (уже через 1 - 2 дня после операции),
- минимальные ограничения в зрительной нагрузке после операции,
- сохранение анатомической структуры роговицы,
- отсутствие открытозаживающей раны,
- минимальная болезненность (2 - 3 часа после операции),
- стабильные результаты - стойкость рефракционного эффекта,
- возможность проведения операции сразу на обоих глазах, без наложения повязок,
- отсутствие помутнения роговицы в послеоперационном периоде,
- возможность корригировать миопию до 25 диоптрий (в том числе и с астигматизмом).
Ход операции эксимерлазерной кератэктомии
Коррекция близорукости, как правило, выполняется на обоих глазах сразу. Перед операцией закапываются обезболивающие капли. Операция LASIK не требует никакого общего обезболивания. Пациент укладывается на операционный стол, кожа вокруг глаз обрабатывается специальным очищающим от микробов раствором и закрывается стерильной отграничивающей повязкой. Еще раз закапываются обезболивающие капли. Далее осуществляется следующие этапы операции LASIK:
- Первые сутки после LASIK лучше провести в стационаре под наблюдением опытного персонала. Не рекомендуется прикасаться к оперированному глазу, тереть веки, чтобы не произошло смещение лоскута роговицы. Также в это время не рекомендуется умывать лицо. В течение этих суток закапываются глазные капли.
- На следующий день после осмотра специалиста назначаются глазные капли (антибактериальные и противовоспалительные) на срок 2 - 3 недели, и при отсутствии проблем пациент отпускается домой.
- В первые две недели после LASIK не рекомендуется тереть глаза, давить на них, женщинам желательно не пользоваться макияжем на веках и ресницах, спреями и лаком для волос. В течение 2 - 3 месяцев не рекомендуется посещать сауну, бассейн.
- Посещения лечащего врача после операции LASIK обычно происходят на следующий день, через 2 недели, через месяц, через 3 месяца и через 6 месяцев после операции.
- Зрение после операции начинает восстанавливаться через несколько часов и на следующий день утром достигает достаточного уровня. В следующие 2 - 4 недели зрение достигает максимума.
Перечисленные выше операции не относятся к полостным, поскольку при них нож хирурга не проникает в полость глаза. В тех случаях, когда имеются противопоказания к проведению эксимерлазерных операций на роговице (ФРК, LASIK), рассматривается возможность коррекции близорукости посредством проведения внутриглазных операций (имплантация факичной ИОЛ или замена хрусталика с рефракционной целью).
Удаление прозрачного хрусталика глаза с имплантацией ИОЛ
Удаление прозрачного хрусталика (УПХ) - коррекция близорукости (миопии), которая, в отличии от методов, описанных выше, характеризуется тем, что операция проводится не на роговице, а на хрусталике. Вместо изменения формы роговицы удаляется хрусталик, который заменяют на интраокулярную линзу (искусственный хрусталик глаза). Операция проходит так же, как удаление катаракты, только удаляется не мутный хрусталик, а прозрачный.
Как и другие рефракционные операции, удаление прозрачного хрусталика проводится зачастую амбулаторно, через небольшой разрез. Хрусталик удаляется ультразвуком (факоэмульсификация). Вместо него имплантируется интраокулярная линза (ИОЛ) необходимой оптической силы. Швы не накладываются. Зрение обычно восстанавливается в течение 24 часов.
Удаление прозрачного хрусталика используется для коррекции миопии любой степени. Метод наиболее приемлем для пациентов старше 40 лет, потому что в этом возрасте у большинства людей начинает нарушаться способность к аккомодации.
Имплантация факичной линзы

При наличии помутнений в хрусталике производится замена хрусталика с рефракционной целью. Эта операция аналогична той, которая проводится при катаракте. В настоящее время при проведении такого вмешательства используется метод факоэмульсификации, или дробления хрусталика с помощью ультразвука. Собственный хрусталик удаляется через 2-3-мм прокол, и на его место имплантируется мягкий искусственный хрусталик, рассчитанный таким образом, чтобы пациент больше не нуждался в коррекции для дали. А в последнее время рядом крупных производителей разработаны и внедряются мультифокальные искусственные хрусталики, позволяющие хорошо видеть не только вблизь или вдаль, а сочетать достаточно высокое зрение и для работы вблизи, и для дали. Происходит это благодаря тому, что каждая такая ИОЛ имеет несколько фокусных расстояний. Правда, довольно часто пациенту к такой коррекции надо привыкать.
Выбор тактики хирургического лечения близорукости строго индивидуален и определяется на основании результатов полного офтальмологического обследования.
Так как рефракционная коррекция близорукости (миопии) – метод выбора, решение выполнить коррекцию принимается Вами. Вылечить близорукость возможно любым из описанных выше способов. Рекомендации зависят от возраста пациента, его самочувствия, степени имеющейся близорукости и сопутствующих глазных заболеваний, образа жизни, характера работы и тех результатов, которых пациент ожидает от операции.
Подробнее о замене хрусталика при лечении близорукости Вы можете ознакомиться здесь
Понятие миопии, её виды и возможные осложнения. Основные причины развития близорукости. Методы коррекции миопии. Хирургические способы лечения. Тренировка мышц глаз, профилактика нарушений зрения. Ограничения к занятиям физической культурой при миопии.
| Рубрика | Медицина |
| Вид | реферат |
| Язык | русский |
| Дата добавления | 08.12.2014 |
| Размер файла | 350,9 K |
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
ЯГПУ им. К.Д.Ушинского
Миопия. Лечение и профилактика
Первое упоминание о близорукости встречается у Аристотеля (384-322 гг. до н. э.). Он отметил, что при слабости щурящегося глаза к нему подносят близко то, что хотят увидеть. У Аристотеля впервые встречается и слово “миопс”, означавшее: закрывать глаза мигая, от которого произошел современный термин “миопия”.
миопия коррекция лечение профилактика
Миопия - это нарушение фокуса зрения, при котором ухудшается видимость вдаль. Отсюда - второе название болезни: близорукость, так как люди с миопией гораздо лучше видят вблизи.
Миопия - одно из самых распространенных в мире нарушений зрения, по некоторым данным близорукостью страдают больше 1 миллиарда человек. Так, в Европе число миопов среди студентов достигает 15%, а в Японии - 85%.
По сути, миопия является разновидностью аметропии - патологическим изменением преломляющей функции глаза.
В норме свет, проходя через зрачок, преломляется основной линзой глаза - хрусталиком - и проецируется на сетчатку. Именно сетчатка представляет собой структуру из чувствительных к свету клеток, на ней формируется изображение - очертания и цветность предметов. При нарушениях преломления изображение проецируется не на самой сетчатке, а за ней (при дальнозоркости) или перед ней (при близорукости). Когда фокусная точка остается перед сетчаткой, человеческий глаз хуже воспринимает удаленные предметы - слишком далека от сетчатки их проекция - но достаточно четко видит близкие. Если миопия сильно прогрессировала, зрение может нарушаться и вблизи.
В офтальмологии принято разделять близорукость на следующие виды:
· врождённая (myopia congenita) -- редко встречающаяся форма близорукости, констатируемая с первых дней жизни и обусловленная аномалиями развития глазного яблока;
· высокая (myopia alta) -- близорукость, степень которой превышает 6,25 диоптрий;
· комбинационная (myopia combinativa) -- обычно близорукость небольшой степени, при которой преломляющая сила оптической системы глаза и длина его оптической оси не превышают величин, характерных для эмметропии, однако их сочетание не обеспечивает нормальной рефракции;
· ложная (спазматическая, псевдомиопия; myopia falsa) -- близорукость, возникающая при увеличении тонуса ресничной мышцы (спазма аккомодации) и исчезающая с его нормализацией;
· транзиторная (myopia transitoria) -- разновидность ложной близорукости, возникающая при развитии различных заболеваний организма (сахарный диабет) и/или в результате воздействия лекарственных средств (сульфаниламидные препараты);
· ночная (сумеречная; myopia nocturna) -- близорукость, связанная с эмметропической рефракцией глаза, возникающая при недостатке света и исчезающая при увеличении освещённости;
· осевая (myopia axialis) -- близорукость, проявляющаяся при большой длине оптической оси глаза;
· осложнённая (myopia complicata) -- близорукость, сопровождающаяся анатомическими изменениями глаза, приводящими к потере зрения;
· прогрессирующая (myopia progressiva) -- близорукость, характеризуемая постепенным увеличением её степени из-за растяжения заднего отдела глаза;
· рефракционная (оптическая; myopia refractiva) -- близорукость, обусловленная чрезмерной преломляющей силой оптической системы глаза.
При несвоевременном лечении или неправильной коррекции близорукости возможно прогрессирование заболевания и возникновение осложнений, таких как образование стафилом склеры (выпячивание), дистрофии и кровоизлияния на сетчатке и в стекловидном теле, в тяжёлых случаях их отслойка.
2. Причины миопии
Физиологические факторы миопии - это нарушения аккомодационных мышц глаза и изменение формы его камер. При миопии свет или преломляется хрусталиком слишком сильно, или не доходит до сетчатки из-за удлинения задней камеры глаза. В первом случае, виной миопии может быть или нарушение искривления хрусталика, или слишком сильное напряжения циллиарной мышцы. Во втором - истончение оболочек глаза (склеры), ослабление мышц глазницы.
Миопия - наследственное заболевание. Однако во многих случаях близорукость является приобретенной. Этому способствуют:
Излишнее напряжение глаз
Миопия чаще всего проявляется в школьном возрасте, именно тогда, когда ребенок начинает писать и читать. В то же время миопия может быть приспособительной реакцией глаза - этому подвержены писатели, часовщики, сотрудники лабораторий, все те, чей образ жизни подразумевает рассматривание предметов на близком расстоянии.
Нарушения внутриглазного давления
И повышение, и понижение офтальмотонуса ведут к изменению формы глазного яблока. Повышенное внутриглазное давление - это риск глаукомы, пониженное часто возникает на фоне травмы.
Фиброзные и коллагеновые волокна оболочки глаза при различных негативных факторах внешней среды, а также при внутренних нарушениях, чаще гормональных, могут ослабевать, что ведет к уплощению и увеличению в длину формы глазного яблока.
Некоторые хронические заболевания, например ревматизм, могут нарушать функцию аккомодации.
3. Развитие миопии
Тяжесть близорукости определяется ее степенью - удалением фокуса от сетчатки, обозначаемому в диоптриях.
· До 3 дптр - слабая степень. Прогноз наиболее благоприятен.
· От 3,25 до 6 дптр - средняя степень. Прогноз благоприятен, возможна коррекция лазером.
· Свыше 6 дптр - сильная степень. Прогноз зависит от течения и конкретных значений, для коррекции может понадобиться замена хрусталика или вживление линзы за роговицу. Является ограничением к военной службе.
4. Коррекция миопии
Коррекцию миопии осуществляют рассеивающими стеклами. При назначении очков за основу принимают степень миопии, которую характеризует самое слабое рассеивающее стекло, дающее наилучшую остроту зрения. Во избежании назначения минусовых стекол при ложной миопии рефракцию в детском и юношеском возрастеопределяют в состоянии медикаментозной циклоплегии. При миопии слабой степени, как правило, рекомендуется полная коррекция, равная степени миопии. Носить такие очки можно не постоянно, а только в случае необходимости. При миопии средней и особенно высокой степени полная коррекция при работе на близком расстоянии вызывает перегрузку ослабленной у миопов ресничной мышцы, что проявляется зрительным дискомфортом при чтении. В таких случаях, особенно в детском возрасте, назначают две пары очков(для дали - полная коррекция миопии, для работы на близком расстоянии с линзами на 1.0-3.0 дптр слабее) или для постоянного ношения бифокальные очки, у которых верхняя часть стекла служит для зрения вдаль, а нижняя - вблизи.
5. Лечение миопии
В период роста организма миопия прогрессирует чаще, поэтому особенно тщательно следует проводить ее лечение в детском и юношеском возрасте. Обязательны рациональная коррекция, устранение спазмов ресничной мышцы и явлений астенопии. Рекомендуются специальные упражнения для тренировки ресничной мышцы. При высокой осложненной миопии, кроме того, показан общий щадящий режим: ислючают физические напряжения (подъем тяжестей, прыжки и т. п.)и зрительные перегрузки. Назначают общеукрепляющее лечение и специальную терапию. Такие осложнения, как отслойка сетчатки и осложненная катаракта, требуют хирургического лечения. Однако эти предложенные лечебные мероприятия бывают недостаточно эффективными, и, несмотря на тщательное лечение, миопия часто прогрессирует и приводит к тяжелым осложнениям.
6. Профилактика миопии
Лечение миопии легкой степени часто возможно без очков и операции - для этого используют специальные упражнения, укрепляющие глазные мышцы. Такую гимнастику полезно делать и для профилактики, особенно, пациентам с отягощенной наследственностью.
Тренировка наружных мышц глаз: - в положении сидя при неподвижной голове медленно перевести взгляд с пола на потолок и обратно, затем справа налево и обратно (повторить 10-12 раз); - круговые движения глазами в одном и другом направлении (повторить 4-6 раз); - частое моргание в течение 20 секунд.
Тренировка внутренних мышц глаз: на стекле окна на уровне глаз прикрепить круглую метку диаметром в 3-5 мм на расстоянии 30-35 см от глаз. За окном найти любой удаленный предмет и переводить взгляд то на метку, то на этот предмет. Упражнения выполнять 2 раза в день. В первые 2 дня - в течение 3 минут, на третий и четвертый день - 5 минут, в последующие дни - 10 минут. Если за 25-30 дней аккомодация не наладится, сделайте перерыв на 10-15 дней, затем возобновите тренировку.
Хорошо укрепляют мышцы глаз и следующие упражнения: стоя или сидя расположить большой палец правой руки по средней линии лица на расстоянии 20-30 см от глаз, смотреть двумя глазами на конец пальца 3-5 секунд, прикрыть ладонью левой руки левый глаз на 3-5 секунд, убрать ладонь, смотреть двумя глазами на конец пальца 3-5 секунд. То же, поменяв руки. Повторные зажмуривания глаз на 3-5 секунд, а также массирование век и быстрое моргание улучшают кровообращение, легкие нажимы на верхние веки обоих глаз в течение 1-2 секунд улучшают циркуляцию внутриглазной жидкости.
Кроме того, из наиболее простых методов предупреждения миопии можно посоветовать избегать излишнего напряжения глаз, не забывать про солнечные очки летом, своевременно обращаться к офтальмологу при проблемах со зрением и травмах. И ни в коем случае не пользоваться чужими очками или подбирать линзы самостоятельно.
7. Хирургические вмешательства при миопии
Хирургическое лечение миопии предполагает стойкое исправление аккомодационных свойств глаза. Наиболее популярным сегодня является лазерная коррекция - изменение формы роговицы, что делает ее дополнительной линзой.
Этот метод безопасен и точен, не требует имплантов, а значит и времени на их приживание. Однако лазерная коррекция зрения возможна только при миопии до 13-15 дптр.
При тяжелых формах миопии лечением может быть пересадка искусственного хрусталика. Линза изготавливается индивидуально, учитывая степень и причины миопии. Такой метод используется при близорукости до -20 дптр. Имплантация линзы - вариант при самой тяжелой степени миопии. В этом случае в глаз, чаще всего - за радужную оболочку, трансплантируется дополнительная линза. Таким образом восстанавливается зрение даже при -25 дптр.
8. Ограничения к занятиям физической культурой
Ведущее место в системе физического воспитания учащихся общеобразовательных школ и ВУЗов занимают уроки физической культуры.
В основную группу не допускаются учащиеся с остротой зрения без коррекции ниже 0.5 на лучше видящем глазу, с гиперметропической или миопической рефракцией более 3 дптр. В подготовительной группе спортивные тренировки и соревнования исключены. Учащиеся с гиперметропией и миопией более 6.0 дптр независимо от остроты зрения не допускаются к занятиям в этой группе.
Значительная часть студентов страдают близорукостью. По мере перехода на старшие курсы отмечается тенденция к ее прогрессированию. Это вызвано , очевидно, большой зрительной нагрузкой, недостаточной двигательной активностью, нарушением гигиенических нарушений труда и быта.
Студенты с близорукостью слабой степени входят в основную группу и могут заниматься физической культурой в подготовительном отделении спортивного совершенствования. Полезны занятия спортивными играми. Постоянное переключение зрения при игре в волейбол, баскетбол, теннис с близкого расстояния на далекое и обратно способствует усилению аккомодации и профилактики прогрессирования близорукости. При наличии близорукости средней степени студентов включают в подготовительную медицинскую группу, они должны заниматься физической культурой в подготовительном учебном отделении. Практические занятия с ними следует проводить отдельно от студентов основной медицинской группы. В программные требования для них целесообразно ввести некоторые ограничения: исключить прыжки с высоты более 1.5 м., упражнения, требующие большого и продолжительного физического напряжения. Степень нервно-мышечного напряжения и общая нагрузка при занятиях физической культурой должны быть несколько ниже, чем у студентов из основной медицинской группы. Для студентов подготовительной медицинской группы наряду с учебными занятиями необходимо предусмотреть также самостоятельные занятия, включающие специальные упражнения для мышц глаз или занятия лечебной физкультурой. Студенты с близорукостью высокой степени (6.0 дптр и более) должны заниматься физической культурой только в специальном медицинском отделении . Используются следующие формы физического воспитания: а) обязательные и факультативные занятия; б) самостоятельные занятия, включающие утреннюю гигиеническую гимнастику и меры по закаливанию организма, упражнения для повышения уровня общей и силовой выносливости, а такжетренировку цилиарной мышцы. Кроме того можно рекомендовать и занятия лечебной физкультуры. Физические упражнения и спорт - это основные средства укрепления здоровья и поддержания хорошей работоспособности в любом возрасте, однако для людей страдающих заболеваниями глазного органа, необходимы специальные комплексы упражнений.
Список используемой литературы
1. Аветисов Э.С. “Близорукость”-М.: Медицина, 1986.
2. “Глазные болезни”: Учебник/Под ред. Т.И. Ерошевского, А.А. Бочкаревой. - М.: Медицина 1983.
7. Занятия физической культурой и спортом при близорукости.
8. Ограничения к занятиям физкультурой школьников и студентов
9. по состоянию органа зрения
10.Основные противопоказания к занятиям спортом для лиц с близорукостью
11.Физическая культура для студентов с близорукостью
Первое упоминание о близорукости встречается у Аристотеля (384-322 гг. до н. э.). Он отметил, что при слабости щурящегося глаза к нему подносят близко то, что хотят увидеть. У Аристотеля впервые встречается и слово "миопс", означавшее: закрывать глаза мигая, от которого произошел современный термин "миопия".
Миопия (близорукость) является сильной сильной рефракцией, поэтому напряжение аккомодации в таких глазах не может улучшить изображения отдаленных предметов и миопы плохо видят вдаль и хорошо - на близком расстоянии.
Принято выделять три степени миопии: слабую - до 3.0 дптр, среднюю - 6.0 дптр, высокую - свыше 6.0 дптр.
По клиническому течению различают миопию непрогрессирующую и прогрессирующую.
Прогрессирование миопии может протекать медленно и закончиться с завершением роста организма. Иногда миопия прогрессирует непрерывно. достигает высоких степеней (до 30.0-40.0 дптр.), сопровождается рядом осложнений и значительным снижением зрения. Такая миопия называется злакачественной - миопической болезнью. Непрогрессирующая миопия является аномалией рефракции. Клинически она проявляется снижением зрения вдаль, хорошо корригируется и не требует лечения. Благоприятно протекает и временно прогрессирующая миопия . Постоянно прогрессирующая миопия - всегда серьезное заболевание, являющаяся основной причиной инвалидности. связанной с патологией органа зрения.
Клиническая картина миопии связана с наличием первичной слабости аккомодации, перенапряжением конвергенции и растяжением заднего сегмента глаза, происходящим после остановки роста глаза.
Аккомодативная мышца в миопических глазах развита слабо, но так как при рассматривании близко рассположенных предметов напряжения аккомодации не требуется. клинически это обычно не проявляется, однако по данным, способствует компенсаторному растяжению глазного яблока и увеличению близорукости.
Несбалансированность слабой аккомодации со значительным напряжением конвергенции может привести к спазму ресничной мышцы, развитию ложной близорукости, которая со временем переходит в истинную. При миопии выше 6.0 дптр постоянное напряжение конвергенции, обусловленное близким расположением дальнейшей точки ясного зрения, является большой нагрузкой для внутренних прямых мышц, в результате чего возникает зрительное утомление - мышечная астенопия.
Растяжение заднего сегмента глазного яблока приводит к анатомическим и физиологическим изменениям. Особенно резко на зрительной функции сказываются нарушения в сосудистой и сетчатой оболочках. Следствием этих нарушений являются типичные для миопии изменения глазного дна. В начальных стадиях наблюдается миопический конус. Затем дистрофия сосудистой и сетчатой оболочек может захватить всю окружность диска зрительного нерва, образуя ложную заднюю стафилому, распространяясь на область желтого пятна, она приводит к резкому снижению зрения. В очень тяжелых случаях высокой миопии растяжение заднего сегмента склеры вблизи зрительного нерва вызывает образование ограниченного выпячивания глазного яблока.
Растяжение оболочек глаза сопровождается повышенной ломкостью сосудов с повторными кровоизлияниями в сетчатку и стекловидное тело. Медленно рассасывающиеся кровоизлияния приводят к помутнению стекловидного тела и образованию хориоретинальных очагов на глазном дне. Особое значение имеет образование грубого пигментного очага, которое сильно снижает остроту зрения. Ухудшение зрения может наступить и в связи с прогрессирующим помутнением стекловидного тела, его отслойкой и развитием осложненной катаракты. Очень тяжелым осложнением высокой близорукости является отслойка сетчатки, развивающаяся в связи с разрывом ее в различных участках глазного дна.
В развитии близорукости следует рассматривать следующие факторы.
1. Генетический, несомненно имеющий большое значение, так как у близоруких родителей часто бывают близорукие дети. Особенно наглядно это проявляется в больших группах населения. Так, в Европе число миопов среди студентов достигает 15%, а в Японии - 85%.
2. Неблагоприятные условия внешней Среды, особенно при длительной работе на близком расстоянии. Это профессиональная и школьная миопия, особенно легко формирующаяся, когда развитие организма не завершено.
3. Первичная слабость аккомодации, приводящая к компенсаторному растяжению глазного яблока .
4. Несбалансированное напряжение аккомодации и конвергенции, вызывающее спазм аккомодации и развитие ложной, а затем и истинной миопии .
При современном уровне развития офтальмологии нет единой, достаточно обоснованной научной концепции развития миопии. Участие приведенных выше факторов следует считать достаточно вероятным, но убедительных данных о приимущественном значении какого либо из них нет. По-видимому, разные виды миопии имеют различное происхождение, а их развитие обусловлено одним из факторов или имеет сложный генез.
Коррекцию миопии осуществляют рассеивающими стеклами. При назначении очков за основу принимают степень миопии, которую характеризует самое слабое рассеивающее стекло, дающее наилучшую остроту зрения. Во избежании назначения минусовых стекол при ложной миопии рефракцию в детском и юношеском возрастеопределяют в состоянии медикаментозной циклоплегии.
При миопии слабой степени, как правило, рекомендуется полная коррекция, равная степени миопии. Носить такие очки можно не постоянно, а только в случае необходимости. При миопии средней и особенно высокой степени полная коррекция при работе на близком расстоянии вызывает перегрузку ослабленной у миопов ресничной мышцы, что проявляется зрительным дискомфортом при чтении. В таких случаях, особенно в детском возрасте, назначают две пары очков(для дали - полная коррекция миопии, для работы на близком расстоянии с линзами на 1.0-3.0 дптр слабее) или для постоянного ношения бифокальные очки, у которых верхняя часть стекла служит для зрения вдаль, а нижняя - вблизи.
В период роста организма миопия прогрессирует чаще, поэтому особенно тщательно следует проводить ее лечение в детском и юношеском возрасте. Обязательны рациональная коррекция, устранение спазмов ресничной мышцы и явлений астенопии. Рекомендуются специальные упражнения для тренировки ресничной мышцы.
При высокой осложненной миопии, кроме того, показан общий щадящий режим: ислючают физические напряжения (подъем тяжестей, прыжки и т. п.)и зрительные перегрузки. Назначают общеукрепляющее лечение и специальную терапию. Такие осложнения, как отслойка сетчатки и осложненная катаракта, требуют хирургического лечения. Однако эти предложенные лечебные мероприятия бывают недостаточно эффективными, и, несмотря на тщательное лечение, миопия часто прогрессирует и приводит к тяжелым осложнениям.
Хирургические вмешательства при миопии
Хирургическое лечение миопии в настоящее время получило широкое распространение. Исследования в этой области проводятся в двух основных направлениях: укрепление растягивающегося заднего сегмента глазного яблока и уменьшение преломляющей силы глаза.
Хирургические вмешательства при миопии. Хирургические вмешательства при миопии любой степени сложности производят на хрусталике, роговой оболочке и склере.
Идея о возможности повышения некорригированной остроты зрения при близорукости путем удаления прозрачного хрусталика была впервые высказана еще в восемнадцатом веке. В настоящее время удаление хрусталика при миопии производят только отдельные офтальмологи. Этот метод используется в основном при помутнении хрусталика у больных с близорукостью высокой степени. Его рекомендуют сочетать с предварительной склеропластикой, что значительно снижает число операционных и послеоперационных осложнений и позволяет получить более высокий визуальный эффект.
В последние 20 лет получили развитие операции на роговице, выполняемые с целью изменить ее преломляющую способность при аметропиях. Предложено несколько разновидностей таких операции при миопии, которые производят для уменьшения оптической силы рогрвицы.
Операции на роговой оболочке при миопии, естественно, не предупреждают ее прогрессирования и возникновения осложнений.
Что касается близорукости высокой степени, то при ней основная задача - предупредить ее прогрессирование и развитие осложнений. Важную роль в этом играют склеропластические операции. Смысл их заключается в наложении своеобразного бандажа, преимущественно на заднюю поверхность глаза, чтобы предупредить дальнейшее растяжение склеры в этом отделе.
Эффект склеропластики при близорукости состоит в прекращении или резком замедлении прогрессирования миопии, а также в небольшом уменьшении степени миопии и повышении остроты зрения.
Занятия физической культурой и спортом при близорукости.
Результаты ииследования последних лет, особенно касающиеся механизмов происхождения близорукости, позволили по-новому оценить возможности физической культуры при этом дефекте зрения.
Ограничение физической активности лиц, страдающих близорукостью, как это рекомендовалось еще недавно, признано неправильным. Показана важная роль физической культуры в предупреждении миопии и ее прогрессирования, поскольку физические упражнения способствуют как общему укреплению организма и активизации его функций, так и повышению работоспособности цилиарной мышцы и укреплению склеральной оболочки глаза.
Ученые установили, что девушки 15-17 лет, имеющие близорукость средней степени, значительно отстают по уровню физической подготовленности от сверстниц. У них отмечается существенное снижение кровотоков в сосудах глаза и ослабление аккомодационной способности. Циклические физические упражнения (бег, плавание, ходьба на лыжах) умеренной интенсивности (пульс 100-140 уд./мин.) оказывают благоприятное воздействие на гемодинамику и аккомодационную способность глаза, вызывая реактивное усиление кровотока в глазу через некоторое время после нагрузки и повышения работоспособности цилиарной мышцы. После выполенения циклических упражнений значительной интенсивности (пульс 180 уд./мин.), а также упражнений на гимнастических снарядах, прыжков со скакалкой, акробатических упражнений отмечаются выраженная ишемия глаз, сохраняющаяся длительное время, и ухудшение работоспособности цилеарной мышцы. Апробация методики физического воспитания детей с миопией средней степени с учетом указанных выше эффектов действия физических упражнений показала, что применение этой методики способствует профилактике прогрессирования миопии: спустя год в экспенриментальной группе рефракция уменьшилась в 37.2% случаев, осталась на прежнем уровне в 53.5% и увеличилась у 9.3%, тогда как в контрольной группе это наблюдалось в 2.4; 7.4 и 90.2% соответственно.
Исследования ученых позволили установить, что снижение общей двигательной активности студентов при повышенной зрительной нагрузке может способствовать развитию близорукости. Физические упражнения общеразвивающего характера в сочетании со специальными упражнениями для цилиарной мышцы оказывают положительное влияние на функции миопического глаза. На основе результатов проведенных исследований разработана методика лечебной физкультуры для студентов и школьников с близорукостью и показана ее эффективность при применении в комплексе мер по профилактике близорукости и ее прогрессирования. Ю.И.Курпан обосновал методику физического воспитания студентов, страдающих близорукостью.
Особенность физического воспитания школьников и студентов, способствующего предупреждению близорукости и ее прогрессирования, состоит в том, что в занятия, помимо общеразвивающих упражнений, включают и специальные упражнения, улучшающие кровоснабжение в тканях глаза и деятельность глазных мышц, в первую очередь цилиарной мышцы.
Близорукость (миопия) - аномалия преломляющей силы глаза (рефракции), характеризующаяся фокусированием изображения предметов не на сетчатке глаза, а перед ней. При близорукости человек плохо различает отдаленные предметы, но хорошо видит вблизи; отмечается зрительное утомление, головная боль, нарушение сумеречного зрения, прогрессирующее ухудшение остроты зрения. Диагностика близорукости включает визометрию, скиаскопию, рефрактометрию, офтальмоскопию, биомикроскопию, УЗИ глаза. При близорукости требуется соблюдение гигиены зрения, ношение очков с рассеивающими линзами, контактных линз; проведение хирургической коррекции миопии хирургическими методами (ленсэктомия, имплантация факичных линз, радиальная кератотомия, кератопластика, коллагенопластика) или с помощью лазерной хирургии (LASIK, SUPER LASIK, LASEK, ФРК и др.).
Общие сведения
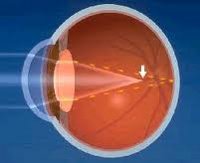
Близорукость в общей популяции встречается довольно часто: по данным ВОЗ, миопией страдает 25—30% населения планеты. Чаще всего близорукость развивается в детском или пубертатном возрасте (от 7 до 15 лет) и в дальнейшем либо сохраняется на имеющемся уровне, либо прогрессирует. При близорукости световые лучи, исходящие от расположенных вдалеке объектов, собираются в фокус не на сетчатке, как в нормальном глазу, а впереди нее, вследствие чего изображение получается нечетким, расплывчатым, смазанным.

Причины близорукости
В норме, при 100% зрении, параллельные лучи от находящихся вдали предметов, пройдя через оптические среды глаза, фокусируются в точку изображения на сетчатке. В миопичном глазу изображение формируется перед сетчаткой, а до световоспринимающей оболочки доходит только нерезкая и расплывчатая картинка. При близорукости такая ситуация возникает только при восприятии глазом параллельных световых лучей, т. е. при дальнем зрении. Лучи, исходящие от близких предметов, имеют расходящееся направление и после преломления в оптической среде глаза проецируются строго на сетчатку, формируя четкое и ясное изображение. Поэтому пациент с близорукостью плохо видит вдаль и хорошо вблизи.
Для ясного различения отдаленных предметов нужно придать параллельным лучам расходящееся направление, что достигается с помощью специальных (очковых или контактных) рассеивающих линз. Преломляющую силу линзы, указывающую на насколько необходимо ослабить рефракцию миопичного глаза, принято выражать в диоптриях (дптр) – именно с этой точки зрения и определяется величина близорукости, которая обозначается отрицательным значением.
В основе близорукости лежит несоответствие преломляющей силы оптической системы глаза длине его оси. Поэтому механизм близорукости, во-первых, может быть связан с чрезмерной длиной оптической оси глазного яблока при нормальной преломляющей силе роговицы и хрусталика. При близорукости длина глаза достигает 30 и более мм (при нормальной длине глаза у взрослого - 23- 24 мм ), а его форма становится эллипсовидной. При удлинении глаза на 1 мм , степень близорукости увеличивается на 3 дптр. Во-вторых, при близорукости может иметь место слишком сильная преломляющая сила оптической системы (свыше 60 дптр) при нормальной длине оптической оси глаза ( 24 мм ). Иногда при близорукости имеет место смешанный механизм - сочетание этих двух дефектов. В обоих случаях изображение предметов не может нормально фокусироваться на сетчатке, а формируется внутри глаза; при этом на сетчатку проецируются только фокусы от расположенных близко к глазу предметов.
В большинстве случаев близорукость является наследственной. При наличии миопии у обоих родителей близорукость у детей развивается в 50% случаев; при нормальном зрении родителей – только у 8% детей. Частой причиной, способствующей развитию близорукости, выступает несоблюдение требований гигиены зрения: чрезмерные по продолжительности зрительные нагрузки на близком расстоянии, недостаточная освещенность рабочего места, длительная работа за компьютером или просмотр телевизора, чтение в транспорте, неправильная посадка при чтении и письме.
Нередко развитию истинной близорукости предшествует ложная близорукость, обусловленная перегрузкой цилиарной (аккомодационной) мышцы и спазмом аккомодации. Близорукости может сопутствовать другая офтальмопатология - астигматизм, косоглазие, амблиопия, кератоконус, кератоглобус. Неблагоприятное влияние на зрительную функцию оказывают перенесенные инфекции, гормональные колебания, интоксикации, родовые травмы, ЧМТ, ухудшающие микроциркуляцию в оболочках глаза. Прогрессированию близорукости способствует дефицит таких микроэлементов, как Mn, Zn, Cr, Cu и др., неправильная коррекция уже выявленной миопии.
Классификация близорукости
Прежде всего, различают врожденную (связанную с внутриутробными нарушениями развития глазного яблока) и приобретенную (развившуюся под влиянием неблагоприятных факторов) близорукость. По ведущему механизму развития близорукости выделяют осевую (при увеличении размера глазного яблока) и рефракционную миопию (при чрезмерной силе преломляющего аппарата).
Состояние, сопровождающееся прогрессированием близорукости на 1 и более дптр в год, расценивается как прогрессирующая миопия. При постоянном, значительном увеличении степени миопии говорят о злокачественной близорукости или миопической болезни, которая приводит к инвалидности по зрению. Стационарная близорукость не прогрессирует и хорошо корригируется с помощью линз (очковых или контактных).
Так называемая, транзиторная (временная) близорукость, продолжающаяся 1-2 недели, развивается при отеке хрусталика и увеличении его преломляющей силы. Данное состояние встречается при беременности, сахарном диабете, приеме кортикостероидов, сульфаниламидов, в начальной стадии развития катаракты.
По данным рефрактометрии и силе необходимой коррекции в диоптриях различают близорукость слабой, средней и высокой степени:
- слабая - до -3 дптр включительно
- средняя – от -3 до -6 дптр включительно
- высокая – более -6 дптр
Степень высокой близорукости может достигать значительных величин (до -15 и -30 дптр).
Симптомы близорукости
Длительное время близорукость протекает бессимптомно и часто выявляется офтальмологами во время профосмотров. Обычно близорукость развивается или прогрессирует в школьные годы, когда в процессе учебы детям приходится сталкиваться с интенсивными зрительными нагрузками. Следует обратить внимание на то, что дети начинают хуже различать удаленные предметы, плохо видеть строчки на доске, стараются подойти поближе к рассматриваемому объекту, глядя вдаль, прищуривают глаза. Кроме дальнего зрения при близорукости ухудшается и сумеречное зрение: люди с миопией хуже ориентируются в темное время суток.
Постоянное вынуждение напряжение глаз приводит к зрительному утомлению - мышечной астенопии, сопровождающейся сильными головными болями, ломотой в глазах, болями в глазницах. На фоне близорукости может развиться гетерофория, монокулярное зрение и расходящееся содружественное косоглазие.
При растяжении глазного яблока отмечается удлинение глазных сосудов, нарушение кровоснабжения сетчатки, снижение остроты зрения. Ломкость кровеносных сосудов может привести к кровоизлияниям в сетчатую оболочку и стекловидное тело. Самым грозным осложнением близорукости может стать отслойка сетчатки и сопровождающая ее слепота.
Диагностика близорукости
Постановка диагноза близорукости требует проведения офтальмологических тестов, осмотра структур глаза, исследования рефракции, проведения УЗИ глаза. Визометрия (проверка остроты зрения) проводится по таблице с использованием набора пробных очковых линз и носит субъективный характер. Поэтому данный вид исследования при близорукости необходимо дополнять объективной диагностикой: скиаскопией, рефрактометрией, которые проводятся после циклоплегии и позволяют определить истинную величину рефракции глаза.
Проведение офтальмоскопии и биомикроскопии глаза с линзой Гольдмана при близорукости необходимо для выявления изменений на сетчатке (кровоизлияний, дистрофии, миопического конуса, пятна Фукса), выпячивания склеры (стафиломы), помутнения хрусталика и пр. Для измерения передне-задней оси глаза и величины хрусталика, оценки гомогенности стекловидного тела, исключения отслойки сетчатки показано проведение УЗИ глаза. Дифференциальная диагностика проводится между истинной близорукостью и ложной, а также транзиторной миопией.
Лечение близорукости
Коррекция и лечение близорукости может проводиться консервативными (медикаментозная терапия, очковая или контактная коррекция), хирургическими или лазерными методами. Медикаментозные курсы, проводимые 1-2 раза в год, позволяют предотвратить прогрессирование близорукости. Рекомендуется соблюдение гигиены зрения, ограничение физических нагрузок, прием витаминов группы В и С, использование мидриатиков для снятия спазма аккомодации (фенилэфрина), проведение тканевой терапии (алоэ, стекловидное тело внутримышечно), прием ноотропных средств (пирацетама, гопантеновой кислоты), физиотерапевтическое лечение (лазеротерапия, магнитотерапия, массаж шейно-воротниковой зоны, рефлексотерапия).
В процессе лечения близорукости используются ортоптические методики: тренировка ресничной мышцы с использованием отрицательных линз, аппаратное лечение (тренировка аккомодации, лазерстимуляция, цветоимпульсная терапия и др.).
Для коррекции близорукости производится подбор контактных линз или очков с рассеивающими (отрицательными) линзами. Для сохранения резерва аккомодации при близорукости, как правило, осуществляется неполная коррекция. При близорукости выше -3 дптр показано использование двух пар очков или очков с бифокальными линзами. При миопии высокой степени очки подбираются с учетом их переносимости. Для коррекции близорукости слабой средней степени могут быть использованы ортокератологические (ночные) линзы.
На сегодняшний день в офтальмологии разработано более двадцати методов рефракционной и лазерной хирургии для лечения близорукости. Эксимер-лазерная коррекция близорукости предполагает исправление зрения за счет изменения формы роговицы, придания ей нормальной преломляющей силы. Лазерная коррекция близорукости проводится при миопии до -12-15 дптр и выполняется в амбулаторных условиях. Среди методов лазерной хирургии при миопии наибольшее распространение получили LASIK, SUPER LASIK, EPILASIK, FemtoLASIK, LASEK, фоторефрактивная кератэктомия (ФРК). Эти методы отличаются степенью воздействия и способом формирования поверхности роговицы, однако, по своей сути идентичны. Осложнениями лечения близорукости лазером может стать гипо- или гиперкоррекция, развитие роговичного астигматизма, кератита, конъюнктивита, синдрома сухого глаза.
К рефракционной замене хрусталика (ленсэктомии) прибегают при близорукости высокой степени (до –20 дптр) и утрате естественной аккомодация глаза. Метод заключается в удалении хрусталика и помещении внутрь глаза интраокулярной линзы (искусственного хрусталика), имеющей необходимую оптическую силу. Имплантация факичных линз, как метод лечения близорукости, применяется при сохранной естественной аккомодации. При этом хрусталик не удаляют, но дополнительно, в переднюю или заднюю камеру глаза имплантируют специальную линзу. Путем имплантации факичных линз проводится коррекция очень высоких (до –25 дптр) степеней близорукости.
Метод радиальной кератотомии ввиду большого количества ограничений в современной хирургии близорукости используется редко. Данный способ предполагает нанесение на периферию роговицы несквозных радиальных надрезов, которые срастаясь, изменяют форму и оптическую силу роговицы.
Склеропластические операции при близорукости проводят с целью остановки роста глаза. В процессе склеропластики за фиброзную оболочку глазного яблока заводятся полоски биологических трансплантатов, охватывающие глаз и препятствующие его растяжению. На сдерживание роста глаза направлена и другая операция – коллагеносклеропластика.
В ряде случаев при близорукости целесообразно проведение кератопластики – пересадки донорской роговицы, которой с помощью программного моделирования придается определенная форма. Оптимальный метод лечения близорукости может определить только высококвалифицированный хирург-офтальмолог (лазерный хирург) с учетом индивидуальных особенностей нарушения зрения.
Прогноз и профилактика близорукости
При соответствующей коррекции стационарной близорукости в большинстве случаев удается сохранить высокую остроту зрения. При прогрессирующей или злокачественной близорукости прогноз определяется наличием осложнений (амблиопии, стафилом склеры, кровоизлияний в сетчатку или стекловидное тело, дистрофии или отслойки сетчатки). При высокой степени близорукости и изменениях глазного дна противопоказан тяжелый физический труд, подъем тяжестей, работа, связанная с длительным зрительным напряжение.
Профилактика близорукости, особенно у детей и подростков, требует выработки навыков гигиены зрения, проведения специальной гимнастики для глаз и общеукрепляющих мероприятий. Большую роль играют профилактические осмотры, направленные на выявление близорукости у групп риска, диспансеризация лиц с миопией, проведение превентивных мероприятий, рациональная и своевременная коррекция.
Читайте также:

