Гиперкинезия у детей вред или польза реферат
Обновлено: 06.07.2024
Детские гиперкинезы, или как их часто называют тики-это патологическая усиленная активность скелетных мышц за счёт их гипертонуса. Представляют собой неуправляемые движения в виде подергиваний, вздрагиваний и других жестов, которые не имеют периодичности и могут усиливаться при определённых факторах.
Гиперкинезы могут быть врождёнными и приобретёнными. В основе их развития лежит поражение состовляющих головного мозга, которые отвечают за иннервацию скелетной и мимической мускулатуры.
Причины возникновения гиперкинезов
- Расстройства психики – в детском возрасте нервная система может испытывать перенапряжение, что может сопровождаться стрессами, неврозами, тревогой и приводить к гиперкинезам.
- Аномальное развитие центральной нервной системы- ещё во внутриутробном периоде происходит поломка на хромосомном или генном уровне.
- НейроДегенеративные заболевания- патологии, которые впервые диагностируются в раннем детском возрасте, прогрессирующие со временем, в конечном итоге приводящие к полной дисфункции нервной ткани.
- Травмы центральной нервной системы- может быть последствием врождённой травмы, при прохождении головки по родовому каналу. В более взрослом возрасте за счёт черепно-мозговых травм
- На фоне приёма препаратов имеющих свойство накапливаться в нервной ткани. При их отмене отмечается уменьшение симптоматики
- При различных Патологиях внутренних органов и систем :щитовидной железы, при почечной или печёночной недостаточности,которые приводят к энцефалопатии, при ядерной желтухе у новорождённых.
- Вследствие недостаточного поступления кислорода в головной мозг за счет сужения просвета сосудов. В этом случае возникает поражение нейронов.
- Инфекционные заболевания-такие как менингит и энцефалит приводят к гибели нервных клеток.
Симптомы гиперкинезов у детей
Первым признаком, на который обращают внимание родители, это хаотичные, неуместные, Чрезмерные движения. Чаще всего у одного ребёнка будет одно определённое, постоянно повторяющееся движение. Это может быть покашливание, шмыганье носом, подергивание плечами, вскидывание рук, наморщивание лба, зажмуривание глаз или частое моргание глазами и многие другие. В этот момент у ребёнка отсутствует контроль над этими движениями, он их делает не задумываясь и часто даже не помнит, что совершил это минуту назад.
Тики детского возраста-это самые частые проявления гиперкинезов, они могут усиливаться при волнении и в стрессовых ситуациях.
![Гиперкинезы (тики) у детей]()
Диагностика
Диагностикой и лечением гиперкинезов занимается врач невролог. Первой его задачей является определить причину по которой возникла Патология.
Врач проводит невроллогическое обследование, при котором проверяет рефлексы, мышечный тонус, координацию движений, исключает патологию черепных нервов.
Обязательным для диагностики является консультация психолога. Используя различные методики, специалист тестирует детей. На основании результатах, то юзон делает выводы об эмоциональной сфере ребёнка, о его психическом статусе, определяет соответствие интеллектуальных способностей возрасту, выявляет дефицит внимания и гиперактивность, а так же реакцию ребёнка на стрессовые ситуации.
Обязательно проводится электроэнцефалография, это необходимо для исключения очагов повышенной эпилептической активности. Рекомендуется длительный мониторинг во время ночного сна, что бы не пропустить никаких изменений на ЭЭГ.
В некоторых случаях необходимо провести МРТ головного мозга, которое поможет Выявить образования различной величины, аномалии строения и развития, участки с кровоизлияниями.
Лечение гиперкинезов у детей
Основу терапии составляет медикаментозное и физиотерапевтическое лечение. Это поможет снизить симптоматику тиков или приведёт к полному выздоровлению. Для улучшения кровообращения в мозге и увеличения насыщения его тканей кислородом используются витамины группы B и ноотропы.
Препараты ДОФА – при недосиаточной выработке дофамина могут быть назначены пожизненно
Терапия ботулотоксином – с его помощью можно добиться миорелаксации и блокировки нервно-мышечной передачи
Холинолитики – снижают количество ацетилхолина, благодаря чему удаётся снизить двигательную активность
Лекарственные препараты на основе кальциевой соли гопантеновой кислоты уменьшают чрезмерную возбудимость нервной системы.
Успокаивающее действие на нервную систему оказывает препарат глицин. Для расслабления скелетной мускулатуры назначают ацедипрол.
Для снижения возбудимости нервных волокн назначают миорелаксанты.
В случае, если киперкинезы вызваны стрессовыми факторами или не благоприятной обстановкой в семье и окружении, следует как можно быстрее устранить провоцирующие агенты, обеспечить ребёнка спокойной дружелюбной атмосферой. Возможны сеансы с психологом, которые помогут ребёнку раскрыться и дадут возможность понять причину тиков. Если у ребёнка насыщенная школьная программа, он не успевает усваивать материал и переживает из-за плохой успеваемости, следует давать больше отдыха и не ругать за плохие оценки, возможно нанять репитора, который в лёгкой форме поможет ребёнку с пониманием предмета.
С Разгрузкой нервной системы хорошо справляются физиопроцедуры, массаж, лечебная физкультура и плавание.
Необходимость движения (кинезофилия) является биологической потребностью живого организма, удовлетворение которой способствует гармоничному, своевременному развитию, сохранению и укреплению здоровья ребенка.
Качественный и количественный состав движений формируется под влиянием генетически обусловленных конституциональных особенностей, состояния здоровья, климатогеографических условий, системы обучения и воспитания и сложившегося образа жизни. Между реакцией организма и количественной величиной суточной двигательной активности обнаружена так называемая параболическая зависимость. Наибольший оздоровительный эффект наблюдается при средних (оптимальных) уровнях двигательной активности. Оздоровительный эффект и благоприятное влияние снижается по мере того, как величина этого показателя выходит за пределы оптимального диапазона, как в сторону его превышения, так и снижения.
Гиперкинезия у детей и подростков в основном связана с ранней спортивной специализацией и форсированным режимом тренировок и соревнований. На ранних стадиях она, как и гипокинезия, проявляется снижением иммунной резистентности организма, появлением астено-невротических жалоб, увеличением спортивного травматизма, гипертоническими реакциями на физическую нагрузку. С ростом тренировочных нагрузок начинают наблюдаться гормональные нарушения (значительная задержка физического и полового развития, нарушение менструальной функции у девочек, гирсутизм), заболевания опорно-двигательного аппарата (артриты, артрозы), значительные нарушения в деятельности сердечно-сосудистой системы (нарушения проводимости, гипертензия, миокардиодистрофические изменения, вплоть до острой сердечной недостаточности, которая может стать причиной внезапной смерти спортсмена).
С целью рациональной организации двигательной активности детей и предупреждения гипо- и гиперкинезии в результате научных исследований были установлены нормы суточной двигательной активности для детей и подростков (табл. 1) [1, 3]. Для нормирования ее чаще всего используют локомоции (шаги) и продолжительность двигательного компонента в часах. Для измерения суточного объема локомоций используется прибор шагомер, закрепляемый на поясе ребенка и в течение суток фиксирующий его передвижения. Определение продолжительности двигательного компонента может быть произведено путем непосредственного хронометража деятельности ребенка, анкетированием родителей, воспитателей, старших школьников или анализом режима дня учреждения для детей и подростков. Следует обратить внимание на появление с началом пубертата половых различий в числе локомоций, а также на то, что при увеличении числа локомоций с возрастом детей продолжительность двигательного компонента в течение суток снижается, поэтому для выполнения нормы им следует увеличивать интенсивность движений и их энергетическую стоимость.
Таблица 1
Возрастные нормы двигательной активности
Гипокинезия
Профилактика гипокинезии должна начинаться с рождения ребенка. Недопустимо ограничение движений, тактильных и кинестетических раздражителей (тугое пеленание, отсутствие пребывания ребенка на руках, в вертикальном положении, положении на животе, на боку). Уже в грудном возрасте необходимо регулярное применение таких элементов физического воспитания детей, как гимнастика и массаж. Это способствует укреплению здоровья, положительно влияет на общее развитие детей, сроки появления и качество двигательных навыков, состояние эмоционального тонуса и функциональные возможности отдельных органов и систем. Педиатру необходимо обучить родителей ребенка простейшим приемам такого воздействия. Эффективным способом развития двигательной сферы является купание ребенка, занятия с ним в бассейне, так как вода оказывает термическое и механическое воздействие на опорно-двигательный аппарат ребенка, способствует снижению гипертонуса, интенсифицирует основной обмен Окружающая ребенка среда должна способствовать развитию у него произвольных движений (наличие ярких, озвученных, удобных для захвата игрушек, твердой опоры для формирования навыков сидения и вставания, удобной одежды и гибкой, не стесняющей движений стопы обуви). При освоении навыка самостоятельной ходьбы следует помнить, что использование ходунков, страховочных приспособлений тормозит у ребенка выработку чувства равновесия и задерживает формирование этого двигательного акта. В то же время педиатру следует предостеречь родителей от форсирования освоения актов сидения и ходьбы, принудительного сажания и вождения за ручки, так как это может приводить к формированию деформаций опорно-двигательного аппарата.
При организации деятельности детей преддошкольного возраста следует помнить, что реализация двигательной активности у них происходит в основном во время игр и прогулок. Большое значение здесь имеет наличие игрушек и несложного спортивного инвентаря (мячей, движущихся игрушек, самокатов, трехколесного велосипеда), игрового оборудования (лесенок, горок, качелей, каруселей), ограничение использования прогулочных колясок, удобная, не стесняющая движений (что может привести к более быстрому охлаждению) и не вызывающая перегревания одежда и обувь. Оптимальной одеждой для прогулок в осенне-зимний период является комбинезон и кожаная обувь или специальная обувь из современных синтетических материалов (использование валенок с калошами и шуб значительно затрудняет двигательную активность ребенка). Родители, педагоги-воспитатели должны способствовать увеличению качественного разнообразия движений, побуждая ребенка к прыжкам, вставанию на четвереньки, перекатыванию, приседанию, выполнению точных и мелких движений.
В дошкольном возрасте большая часть двигательной активности реализуется ребенком во время игр и прогулок, однако при посещении дошкольного образовательного учреждения малыш начинает участвовать в различных формах физического воспитания. Согласно санитарным правилам для дошкольных образовательных учреждений, организованные формы двигательной деятельности должны включать: утреннюю гимнастику, физкультурные занятия в помещении и на воздухе, физкультурные минутки на занятиях статического характера, подвижные игры на прогулках, физкультурные праздники и соревнования [5]. Физкультурные занятия для дошкольников проводят не менее 3 раз в неделю. Одно из таких физкультурных занятий для детей 5-7 лет следует проводить на открытом воздухе (в любое время года). В средней полосе занятия проводят при температуре воздуха до -15 ° С в безветренную погоду. Медицинский персонал учреждения должен осуществлять медико-педагогический контроль за организацией занятий, проводя выборочный хронометраж и пульсометрию. Моторная плотность занятия в зале (отношение времени занятия, затраченного ребенком на движения к общей продолжительности занятия, выраженное в процентах) должна составлять не менее 70%, на воздухе - не менее 80%.
Для обеспечения тренировочного эффекта на занятиях в зале средний уровень ЧСС (определяемый как среднее арифметическое от частоты пульса ребенка в начале, середине и конце занятия) у детей 3-4 лет должен составлять - 130-140 уд./минуту, на воздухе - 140-160 уд./минуту; у детей 5-7 лет: в зале - 140-150 уд./минуту; на воздухе - 150-160 уд./минуту.
Высокоэффективным средством профилактики гипокинезии в дошкольном возрасте является плавание в бассейне. В холодный период года занятия в бассейне предпочтительно проводить после прогулки. При проведении занятий в бассейне перед прогулкой для предупреждения переохлаждения детей необходимо предусмотреть промежуток времени между плаванием и прогулкой не менее 50 минут. В целом объем двигательной активности воспитанников дошкольных образовательных учреждений за счет организованных форм физического воспитания должен составлять не менее 6 часов в неделю.
У детей школьного возраста роль организованных форм двигательной активности для профилактики гипокинезии еще более возрастает. Согласно действующим санитарным правилам, для выполнения суточной нормы двигательной активности школьников в образовательном учреждении должны быть организованы [2]:
- гимнастика до уроков;
- уроки физкультуры не менее 3 раз в неделю;
- физкультминутки на уроках статического характера (для учащихся с 1 по 9 классы);
- подвижные игры средней и малой степени интенсивности на переменах;
- ежедневная динамическая пауза после 2-3-го урока для первоклассников продолжительность не менее 40 минут;
- ежедневный час здоровья и физической культуры в группах продленного дня;
- занятия школьников в физкультурно-спортивных секциях не менее 3 часов в неделю;
- дни здоровья и спорта;
- соревнования и физкультурные праздники (6–8 раз в году).
Для обеспечения качественного разнообразия движений и гармоничного физического развития детей следует избегать активно пропагандируемой в настоящее время профилизации занятий по одному виду спорта в образовательном учреждении.
Медицинский персонал должен осуществлять медико-педагогический контроль за организацией физического воспитания, осуществлять осмотр и допуск детей к сдаче нормативов и участию в соревнованиях и занятиях в секциях. Моторная плотность занятий школьников должна составлять от 60 до 80%, а максимальное учащение пульса во время занятий для учащихся основной и подготовительной групп – 90-100% от исходного.
Выраженная гипокинезия может наблюдаться у детей с серьезными отклонениями в состоянии здоровья, что способствует ухудшению течения основного заболевания, снижению функциональных резервов и иммунной резистентности организма. Педиатру следует добиваться занятий такого ребенка в специальной медицинской группе в образовательном учреждении или врачебно-физкультурном диспансере, группе лечебной физической культуры в поликлинике. При улучшении состояния здоровья следует своевременно переводить ребенка в подготовительную и основную группу физического воспитания. Для детей подготовительной группы физического воспитания могут быть организованы занятия в секциях общей физической подготовки для повышения их тренированности. Весьма распространенной проблемой в настоящее время является дефицит времени у учащихся старшей школы, вынужденных заниматься на подготовительных курсах или с репетиторами. Для ликвидации двигательной задолженности в короткое время следует рекомендовать занятия наиболее энергоемкими видами спортивных развлечений (плавание, лыжи).
К задачам медицинского персонала относится также и образовательная работа среди детей и родителей по этим вопросам. Не умаляя достоинств традиционных форм такой работы (беседы, лекции, наглядная агитация, уроки здоровья), следует подчеркнуть значительно более высокую эффективность организации соревнований и спортивных праздников (особенно с участием родителей) в создании мотивации к занятиям физкультурой и спортом.
Гиперкинезия
Профилактика гиперкинезии заключается в учете состояния здоровья детей перед началом их занятий в спортивных секциях и кружках. Существует перечень заболеваний и патологических состояний, препятствующих допуску к занятиям спортом [4]. Это острые и хронические заболевания в стадии обострения, особенности физического развития, например, выраженная деформация грудной клетки, затрудняющая функционирование органов грудной полости, укорочение одной нижней конечности более чем на 3 см, даже при полноценной походке. При нервно-психических заболеваниях и травмах центральной и периферической нервной системы, как противопоказание, выделяют эпилепсию, органические заболевания центральной нервной системы. Однако при редких приступах эпилепсии рекомендуется углубленное исследование и противопоказаны не все виды спорта, а только единоборства, сложнокоординационные, травмоопасные и водные виды спорта. После перенесенных травм головного и спинного мозга дети могут быть допущены к занятиям не ранее чем через 12 месяцев после полного излечения при инструментально подтвержденном отсутствии признаков поражения центральной нервной системы. Не допускаются к занятиям спортом и дети с заболеваниями сердечно-сосудистой системы (врожденные и приобретенные пороки сердца, ревматизм, кардиомиопатии, органические нарушения ритма сердца и проводимости, пролапс клапанов 2-й степени и выше). Особо следует обратить внимание на пролапс 1-й степени. Не следует рекомендовать страдающим им детям занятия скоростными и силовыми видами спорта (особенно штанга), а также видами спорта, связанными с возможным травмированием грудной клетки (бокс, борьба). Противопоказаниями для занятий спортом являются регургитация, миксоматозная дегенерация клапанов, синусовая аритмия, экстрасистолия функционального характера, АВ-блокада 1-й степени, синдром ранней реполяризации желудочков. Не рекомендуются занятия спортом при хронических неспецифических заболеваниях легких и плевры. Дети, страдающие бронхиальной астмой, допускаются к занятиям в период ремиссии и только в том случае, если оксигенация во время тестирования с постепенно возрастающей нагрузкой остается удовлетворительной. При этом не рекомендуются зимние виды спорта, виды занятий, направленные на развитие выносливости, а также, если они проходят в залах, где используют тальк, канифоль. Среди других заболеваний внутренних органов, которые являются противопоказанием к занятиям спорта, следует выделить язвенную болезнь желудка и двенадцатиперстной кишки, хронические заболевания печени и почек, системные заболевания соединительной ткани, прогрессирующую миопию. Не допускаются к занятиям спортом дети с выраженными нарушениями положения позвоночника в сагиттальной и фронтальной плоскости (кифоз рахитический, болезнь Шейерманна - Мау, болезнь Кальве, сколиотическая болезнь, явления выраженной нестабильности позвонков). Однако детям с нефиксированными искривлениями позвоночника во фронтальной плоскости (сколиотическая осанка) и начальными признаками межпозвонкового остеохондроза с бессимптомным течением занятия симметричными видами спорта (спортивная и художественная гимнастика, конькобежный спорт, беговые виды легкой атлетики, лыжные гонки, плавание) не противопоказаны. При плоскостопии 1-й и 2-й степени без артроза в таранно-ладьевидных сочленениях дети могут быть допущены к занятиям спортом (исключая занятия тяжелой атлетикой и виды спорта связанные с длительным статическим нахождением в положении стоя). При нестабильности шейных позвонков, сопровождающейся головной болей мышечного напряжения, запрещены занятия видами спорта, в которых есть контакт (столкновение) или ограниченный контакт (удар): бокс, хоккей, борьба, баскетбол, прыжки в воду, такие виды плавания как баттерфляй, брасс.
Помимо ограничений по состоянию здоровья следует учитывать возраст детей при зачислении в учебно-тренировочные группы по отдельным видам спорта. Ранние (с 6-7 лет) регулярные тренировочные занятия допускаются только в тех видах спорта, которые преимущественно развивают гибкость и ловкость (гимнастика, фигурное катание, плавание, прыжки в воду), несколько позже (в 10-11 лет) рекомендуется начинать занятия в видах спорта, развивающих быстроту (лыжный спорт, легкая атлетика). Видами спорта, которые связаны с развитием силы и выносливости (бокс, борьба, тяжелая атлетика, марафонский бег) можно начинать заниматься с 13-14 лет. Рекомендации о возрасте начала занятий в различных секциях для детей и подростков содержатся в санитарных правилах для учреждений дополнительного образования [6]. Спортивная специализация и привлечение детей к соревнованиям допускается не ранее чем через 2 года начальной подготовки.
Для профилактики гиперкинезии обязательными являются регулярные медицинские осмотры детей, занимающихся спортом, контроль за организацией и условиями тренировок и соревнований.
Комплексная работа врачей, педагогов, тренеров, родителей, администрации образовательных учреждений по профилактике гипо- и гиперкинезии у детей и подростков будет способствовать сохранению и укреплению здоровья подрастающего поколения.
Список литературы:
Сведения об авторах:
Гиперкинезы у детей – аномальная двигательная активность на фоне патологического тонуса скелетной мускулатуры, возникающая при различных заболеваниях. Представляет собой излишние, неуместные подергивания, жесты, гримасы. Диагностика патологий, проявляющихся гиперкинезами, требует консультативного заключения специалистов (детского невролога, окулиста, психолога, генетика), проведения инструментальной диагностики (ЭЭГ, МРТ, ЭНМГ), биохимического и нейрохимического исследования крови. Специфическое лечение разработано лишь для некоторых болезней, сопровождающихся гиперкинезами, в остальных случаях применяется симптоматическая терапия.
Общие сведения

Причины гиперкинезов у детей
Непроизвольные двигательные акты являются симптомами различных заболеваний и патологических состояний, могут возникать сразу после рождения или появляться по мере роста ребенка. Перечень этиофакторов разнообразен, включает нарушения кровообращения, инфекции, врожденные пороки, приобретенные повреждения и пр. К основным причинам гиперкинезов у детей относят:
- Врожденные аномалии ЦНС. Развиваются вследствие структурных изменений, хромосомных и генных патологий. Включают аномалии строения мозжечка (агенезию или гипоплазию червя), синдром Арнольда-Киари, нейрофиброматоз.
- Наследственные нейродегенеративные заболевания. Впервые диагностируются в детском и юношеском возрасте, в последующем прогрессируют, вызывают постепенное отмирание нервной ткани. Гиперкинезы наблюдаются при нарушениях метаболизма (болезнь Галлервордена-Шпатца, Вильсона-Коновалова), хорее Гентингтона, эссенциальном треморе.
- Травматические повреждения ЦНС. У новорожденных становятся результатом интранатального поражения ЦНС во время прохождения по родовым путям, в старшем возрасте могут быть следствием черепно-мозговых травм. Сопровождаются механическим разрушением клеток центральной нервной системы.
- Экзогенная интоксикация. Может обнаруживаться у детей, принимающих нейролептики, противосудорожные, дофаминергические лекарственные средства и другие препараты, способные проникать через гематоэнцефалический барьер и накапливаться в нервной ткани. При отмене препарата отмечается регрессия симптомов.
- Эндогенная интоксикация. Наблюдается при эндокринных патологиях (тиреотоксикоз), ядерной желтухе новорожденных, энцефалопатии вследствие почечной, печеночной недостаточности. Возможны необратимые повреждения нервной ткани эндогенными токсинами – гормонами, билирубином, продуктами распада белков.
- Нарушения гемодинамики ЦНС. При острой и хронической гипоксии головного мозга вследствие анатомических или функциональных сужений просвета сосудов возникает массивная гибель нейронов. Повреждение нервных клеток, регулирующих мышечный тонус и контролирующих движения, проявляется в виде гиперкинезов.
- Инфекционно-воспалительные процессы. В результате острого воспаления ткани мозга при энцефалите, твердой мозговой оболочки при менингите погибают нервные клетки, регулирующие двигательную активность. Некоторые возбудители (вирусы герпеса, бруцеллы и другие) вызывают постепенную дегенерацию клеток и разрушение миелиновых волокон, что провоцирует гиперкинетическое расстройство.
- Чрезмерные психические нагрузки. В результате эмоционального перенапряжения (стресс, неврозы, тревожные расстройства детского периода) лимбическая система испытывает перегрузку, выделяется больше адренергических нейромедиаторов. Тормозное воздействие дофамина снижается, что проявляется излишними движениями.
Патогенез
Классификация
Существует несколько классификаций данного патологического состояния. Чаще всего гиперкинезы детского возраста подразделяются на группы с учетом характера изменений мышечного тонуса, приводящих к замедлению или ускорению динамических движений:
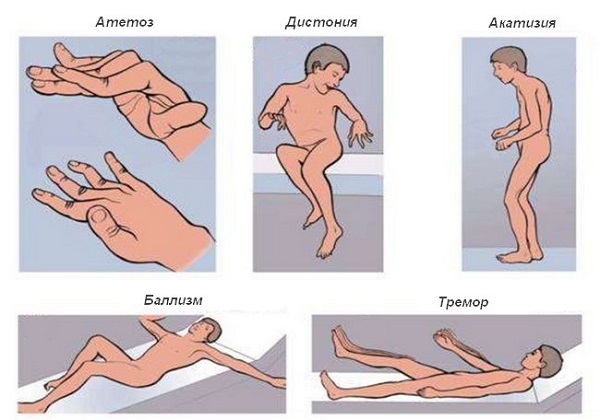
- Гипотонические (быстрые): тики, хорея, баллизм, тремор, миоклония. Появление автоматических движений провоцируется снижением тонуса мускулатуры при недостаточности тормозного влияния подкорковых структур на нижележащие отделы.
- Дистонические (медленные): спастическая кривошея, блефароспазм, атетоз, торсионная дистония. Характеризуются неестественностью поз. Тонус мышц переменчив, одни находятся в гипертонусе, тогда как другие могут быть гипо- или атоничными.
Существует также классификация, созданная с учетом патогенетического механизма развития двигательных расстройств. В зависимости от уровня поражения выделяют гиперкинезы, обусловленные патологией стриопаллидарной системы (отмечается вычурность и сложность движений), стволовых структур ЦНС (наблюдаются стереотипные тонические двигательные паттерны) и корковых структур (выявляются эписиндромы, сопровождаемые дистониями).
Симптомы гиперкинезов у детей
Тики – наиболее частые гиперкинезы детского возраста. Могут быть транзиторными (проходящими) или хроническими. Проявляются клоническими подергиваниями мимической мускулатуры, шеи, плечевого пояса, к которым иногда присоединяются вокализмы (кашель, выкрикивание отдельных звуков, смех). Носят неритмичный стереотипный характер. Тремор часто выявляется в периоде новорожденности. Характеризуется ритмичными быстрыми подергиваниями кистей и стоп, нижней челюсти, языка. Может исчезать в покое и усиливаться в стрессовых ситуациях. Хорея представляет собой хаотичные, аритмичные размашистые движения. Походка больного напоминает танцующую.
Атетоз сопровождается малоамплитудными червеобразными движениями, обусловленными попеременным сокращением разных групп мышц. Локализация – дистальные отделы конечностей, мимическая мускулатура. Спастическая кривошея (тортиколлис) проявляется тоническим сокращением мышц шеи со стойким наклоном и поворотом головы в сторону. Репозиция вызывает болевые ощущения, зачастую невозможна из-за склеротического перерождения мышечной ткани. При гемибаллизме наблюдаются резкие грубоватые движения, напоминающие бросок тяжелого камня, взмах крыла птицы. Торсионная дистония характеризуется медленными вращательными движениями, похожими на вкручивание штопора. Основная локализация – мышцы шеи, туловища. Ребенок застывает в вычурных позах, его походка напоминает верблюжью. Выраженность дистонических гиперкинезов значительно уменьшается в положении лежа.
Осложнения
В число возможных осложнений данной патологии входит склерозирование мышечных структур при медленных гиперкинетических нарушениях (спастическая кривошея, торсионная дистония, идиопатический блефароспазм), следствием которого является невозможность возвращения мышцы в расслабленное состояние и вынужденное пребывание больного в статичной неестественной позе. Насильственные движения нарушают социальную адаптацию, усложняют приобретение бытовых навыков, обучение. Заболевания, сопровождаемые гиперкинезами, часто осложняются когнитивными расстройствами, деградацией личности. Ребенок теряет способность усваивать новую информацию. Постепенно регрессируют приобретенные навыки (опрятности, самообслуживания).
Диагностика
Диагностику и лечение гиперкинетических расстройств у детей осуществляет детский невролог. При появлении симптоматики необходимо комплексное обследование в условиях стационарного отделения для уточнения причин развития гиперкинезов и выраженности основной патологии. Обязательными диагностическими мероприятиями являются:
- Определение неврологического статуса. Невролог оценивает нарушения со стороны черепных нервов, рефлексов, мышечного тонуса, статики, координации, психосоматического состояния. На основании полученных данных врач может предположить наличие органического поражения, возможный уровень повреждения: кора, подкорковые структуры, мозжечок.
- Оценка психологического статуса. Психолог проводит тестирование детей старше трех лет по различным методикам. По результатам формулируются выводы о нарушениях эмоциональной сферы, когнитивном дефиците, интеллектуальном снижении.
- Консультация окулиста.Офтальмолог осматривает структуры глазного дна: диск зрительного нерва, сосудистый рисунок (расширение, извитость артерий и вен). Результаты обследования могут свидетельствовать о наличии внутричерепной гипертензии. При болезни Вильсона-Коновалова врач обнаруживает гиперпигментацию вокруг роговичной оболочки (кольцо Кайзера-Флейшера).
- Электронейрофизиологические исследования. По данным ЭЭГ врач функциональной диагностики оценивает электрическую активность головного мозга, наличие эпилептиформных паттернов. Предпочтительным является суточное исследование с видеосъемкой. При расшифровке ЭНМГ проводится дифференциальная диагностика с полинейропатиями.
- МРТ головного мозга. Позволяет визуализировать объемные образования, аномалии развития, очаговые изменения гемодинамики (участки ишемии, геморрагии). В ангиографическом режиме выявляются сосудистые дислокации, гипоплазии и аплазии артерий, кровоснабжающих головной мозг.
- Лабораторные исследования. Включают биохимическую и нейрохимическую диагностику. Назначаются для обнаружения дисбаланса нейромедиаторов, дифференцировки различных болезней обмена, эндокринных патологий.
Лечение гиперкинезов у детей
Коррекция двигательных расстройств проводится в соответствии с клиническим протоколом лечения основного заболевания. При устранении причины гиперкинезы исчезают, однако такой результат не всегда достижим. При генетических синдромах и аномалиях развития возможна только паллиативная посимптомная помощь. Некоторые лекарственные средства способны воздействовать непосредственно на ретикулярную формацию и подкорковые структуры, корректировать двигательные нарушения. Их используют в виде заместительной терапии для лечения основных патологий, а также для снижения или купирования пароксизмов аномальной двигательной активности:
- Препараты ДОФА. В основном применяются при треморе, торсионной дистонии. Обеспечивают кратковременный положительный эффект при некоторых дегенеративных заболеваниях. При недостаточности дофамина назначаются пожизненно.
- Противосудорожные средства. Бензодиазепины и вальпроаты используются для лечения тиков, миоклоний. Результат заметен при наличии изменений на ЭЭГ, поскольку препараты способны тормозить патологическую иннервацию от корковых структур.
- Холинолитики. Являются основой терапии при быстрых гиперкинезах. Влияют на периферическую иннервацию, снижают количество медиатора ацетилхолина в синаптической щели между нейронами, что влечет за собой уменьшение излишней двигательной активности, замедление передачи импульса.
- Ботулотоксин. Применяется в лечении медленных гиперкинезов (торсионная дистония, спастическая кривошея). Основной эффект – миорелаксирующий, достигается полной блокадой нервно-мышечной передачи.
Некоторые заболевания требуют специфической терапии. При ревматических хореических гиперкинезах тактика ведения проходит согласование с ревматологами. При склеротических изменениях для лечения спастической кривошеи иногда прибегают к хирургическим вмешательствам. При ювенильном паркинсонизме в запущенной резистентной форме, хорее Гентингтона, гемибаллизме пациентам предлагают операции по имплантации электродов, стимулирующих вентральное промежуточное ядро гипоталамуса, что позволяет контролировать гиперкинезы.
Прогноз и профилактика
Прогноз многих гиперкинезов при генетических заболеваниях, аномалиях развития неблагоприятный. Состояние больного определяется выраженностью основной патологии, нарушения движений часто сочетаются со значительным когнитивным снижением, возможна глубокая инвалидность. Некоторые гиперкинезы достаточно хорошо поддаются терапии. Специфические профилактические меры не разработаны. К общим рекомендациям относятся фиксирование изменений в поведении ребенка, своевременное обращение с жалобами к специалисту. Необходимо предупреждение травматических повреждений, нарушений гемодинамики, инфекционных болезней ЦНС.

Главная причина гиперкинезов – это дисфункция церебрального двигательного аппарата. Это нарушение может быть вызвано различными факторами:
- дегенеративные процессы в центральной нервной системе, имеющие наследственный характер;
- состояния, связанные с перинатальными травмами;
- перенесенные черепно-мозговые травмы;
- опухоли головного мозга;
- различные токсические поражения – алкоголизм, отравление СО2;
- перенесенные нейроинфекции – менингиты, энцефалиты;
- нарушения мозгового кровообращения;
- эндокринные заболевания;
- психогенные факторы – неврозы, психозы, тревожные расстройства.
Гиперкинезы в ряде случаев возникают как побочный эффект при приеме психостимуляторов или нейролептиков.
Патогенез
Гиперкинезы возникают вследствие нарушений в деятельности экстрапирамидной системы ЦНС. Она отвечает за регулирование напряжения мышц, контролирует положение тела в пространстве и управляет мимикой. Несогласованность в работе мозговой коры, мозжечка, ядер двигательного анализатора искажает импульсы двигательных нейронов, поступающих к мыщцам. В результате моторика человека искажается и принимает аномальный характер.
Общая симптоматика
К главным симптомам гиперкинезов относятся двигательные акты, совершаемые пациентами против их воли, так называемые насильственные. Сами пациенты описывают их как результат непреодолимого желания, которому они не могут противостоять.
В перечень симптомов, представляющих гиперкинезы, входят:
- частые моргания и зажмуривания глаз (тики);
- судорожные наклоны или повороты головы;
- тремор различных частей тела, чаще конечностей;
- миоклонии – резкие мышечные подергивания рук или шеи;
- хорея – аритмичные движения мимики, непроизвольные звуки, возникающие из-за быстрых сокращений мышц гортани;
- баллизм – резкое вращение бедра или плеча;
- блафароспазм – патологическое смыкание век, как один из признаков различных заболеваний.
Формы гиперкинезов могут варьировать от прерывисто частых до постоянных. Некоторым больным удается усилием воли контролировать определенные формы гиперкинезов (например, тики), но через некоторое время приступ насильственных движений снова проявляет себя с еще большей силой.
Виды гиперкинезов
Существуют различные критерии, которые используются для классификации патологии. Благодаря им, можно выделить следующие виды гиперкинезов:
- детские формы – гиперкинезы до года, в возрастной категории от года до пяти, в период полового созревания;
- по типу возникновения – спонтанные, рефлекторные (реакция на внешние явления), акционные (провоцируемые определенным состоянием), индуцированные (могут контролироваться пациентом);
- по течению – постоянные (тремор) и эпизодические (тики);
- по скорости движений – быстрые и медленные;
- по локализации – гиперкинезы лица, конечностей, языка;
- по происхождению – различают первичные (врожденные) и вторичные гиперкинезы, приобретенные в результате травм или приема лекарственных средств.
Гиперкинезы при ДЦП у детей начинают проявляться в возрасте 1,5-2 года. Дети с такой патологией с трудом координируют свои движения, которые часто выглядят как толчки, рывки и скручивания. Повторяющиеся движения могут быть быстрыми и ритмичными или, наоборот, медленными и беспорядочными.
Гиперкинезы при ДЦП могут сопровождаться нарушениями глотания, задержкой и расстройствами речи, лабильностью эмоциональной системы.
Возможные осложнения
Оставленные без лечения различные проявления гиперкинезов ведут к таким осложнениям, как суставные контрактуры - лечение которых необходимо. Для этой патологии характерны ограничения подвижности суставов, вызывающие затруднения с одеванием, причесыванием и совершением других простых движений.
Постепенное развитие атрофии мышц приводит к полной неподвижности и инвалидности пациента.
Диагностика
Прежде, чем определить, как лечить гиперкинез, необходимо провести точную и достоверную диагностику. При этом обращают внимание на клиническую картину заболевания, оценку психологического и интеллектуального состояния пациента.
В диагностике гиперкинезов используются:
- общий и биохимический анализы крови – диагностируют патологию, возникающую вследствие токсического воздействия;
- КТ и МРТ головного мозга – выявляют опухоли, различные дегенеративные изменения;
- электроэнцефалография – определяет активность мозга, диагностирует эпилепсию;
- исследование мозгового кровотока, УЗДГ сосудов головного мозга и шеи;
- исследование цереброспинальной жидкости.
.jpg)
Некоторым пациентам назначают консультацию генетика. Она необходима, если есть подозрение о том, что гиперкинезы являются симптомами наследственных заболеваний.
Диагностика гиперкинезов – это длительный процесс, на который понадобится несколько недель. Определение причин патологии позволит лечить гиперкинез более эффективно.
Лечение гиперкинезов
Традиционное лечение гиперкинезов подразумевает применение консервативной терапии. Пациенту подбирают необходимые лекарственные средства следующих групп:
- холинолитики – вещества, блокирующие возбужденное состояние нервной системы, эффективны при треморах, писчем спазме;
- вальпроаты - этот вид препаратов используется в лечении эпилепсии, а также эффективен для снятия спазмов при тиках, миоклониях, лицевых спазмах;
- нейролептики – препараты, оказывающие успокаивающее действие, снижают реакцию организма на внешние раздражители, эффективны при треморах, миоклониях, баллизме, хореи;
- Ботулотоксин в инъекциях – понижает сократительную способность мускулатуры, блокирует передачу возбуждения мышечным волокнам, эффективно устраняет блефароспазм;
- противосудорожные средства (Клонезепам) – применяют при лечении тремора, тиков, хореи.
В процессе лечения подбор препаратов осуществляется индивидуально, с учетом состояния пациента. Подбор лучше проводить в условиях стационарного лечения.
Помимо медикаментозной терапии в лечении применяются массажи, выполнение упражнений ЛФК, физиолечение. Пациентам с таким диагнозом показано санаторно-курортное лечение.
Лечение гиперкинезов у детей подразумевает назначение препаратов Пирацетам и Пантокальцин. Они снижают двигательную активность, нормализуют работу сосудистой системы головного мозга. Для улучшения метаболизма клеток головного мозга применяют Глицин, Гликозил, для расслабления мускулатуры – средство Ацедипрол. Для обеспечения клеток головного мозга кислородом принимают витамины группы В.
При гиперкинезах детям назначают массажи, водные и физиотерапевтические процедуры, лечебную физкультуру. В особо сложных случаях показано хирургическое вмешательство.

В целом гиперкинезы не представляют опасности для жизни пациента, но вызывают значительные трудности в его нахождении в обществе и формировании взаимодействия с другими людьми. Полностью исключить самопроизвольные движения пациента нельзя, но при регулярном лечении можно достичь снижения их интенсивности, тем самым улучшив качество жизни человека.
На данный момент не существует эффективных профилактических мер, которые способны снизить риск развития патологии. Среди общих рекомендаций – своевременное выявление и лечение перинатальных, травматических и токсических поражений мозга, консультации генетиков лицам с наследственной предрасположенностью к патологии.
Читайте также:


