Гериатрические аспекты в нефрологии реферат
Обновлено: 04.07.2024
Для цитирования: Яковлев С.В. ИНФЕКЦИИ МОЧЕВЫВОДЯЩИХ ПУТЕЙ У БОЛЬНЫХ ПОЖИЛОГО ВОЗРАСТА. РМЖ. 1998;21:4.
Статья посвящена особенности этиологии и клинического течения инфекции мочевыводящих путей у больных пожилого и старческого возраста. Подробно разбирается тактика антибактериальной терапии.
Статья посвящена особенности этиологии и клинического течения инфекции мочевыводящих путей у больных пожилого и старческого возраста. Подробно разбирается тактика антибактериальной терапии.
The paper deals with the etiology and natural history of urinary tract infections in elderly and old patients and fully considers antibiotic therapeutic policy.
С.В. Яковлев - Московская медицинская академия им. И.М. Сеченова
S.V. Yakovlev - I.M. Sechenov Moscow Medical Academy
И нфекции мочевыводящих путей относятся к числу наиболее распространенных инфекционных заболеваний у человека и широко встречаются как в амбулаторной практике, так и у больных в стационаре.
В структуре госпитальных инфекций на долю инфекций мочевыводящих путей приходится около 40%.
С возрастом частота инфекций мочевыводящих путей закономерно увеличивается. Этому способствуют предрасполагающие факторы, которые в той или иной степени присутствуют у каждого пожилого человека (табл. 1) .
Инфекции мочевыводящих путей могут протекать с преимущественным вовлечением в патологический процесс того или оного органа (пиелонефрит, цистит, простатит, уретрит), или с вовлечением разных органов, или без четких признаков вовлечения в процесс почек и других отделов мочевых путей - в этом случае говорят об "инфекции мочевыводящих путей". Данный термин представляется наиболее правильным, так как при любом локальном воспалении в инфекционный процесс в системе мочеотделения в той или иной степени вовлекаются все структуры мочевыводящих путей.
Пиелонефрит и инфекции мочевыводящих путей могут быть как самостоятельными заболеваниями, так и осложнять течение различных заболеваний (мочекаменная болезнь, аденома предстательной железы, заболевания женских половых органов, опухоли мочеполовой системы, сахарный диабет) или возникать как послеоперационные осложнения. По условиям возникновения заболевания выделяют неосложненные и осложненные инфекции мочевыводящих путей (рис. 1). Неосложненные инфекции возникают при отсутствии структурных изменений в почках и мочевыводящих путях у больных без серьезных сопутствующих заболеваний; они, как правило, наблюдаются в амбулаторной практике. Осложненные инфекции возникают у больных с различными обструктивными уропатиями (мочекаменная болезнь, аномалии развития почек, стриктуры мочеточника или уретры, доброкачественная гиперплазия предстательной железы и др.), на фоне катетеризации мочевого пузыря, а также у больных с сопутствующей патологией (сахарный диабет, иммуносупрессивная терапия и др.); эти инфекции, как правило, развиваются в стационаре [2]. У больных пожилого возраста закономерно наблюдаются осложненные инфекции мочевыводящих путей.
Особое место занимает старческий пиелонефрит - основная проблема гериатрической нефрологической клиники. Его частота нарастает с каждым десятилетием жизни людей пожилого возраста, достигая на десятом десятилетии 45% у мужчин и 40% у женщин [1].
Важной в практическом отношении является проблема взаимоотношений бактериурии и пиелонефрита. Пиелонефриту обычно сопутствует или предшествует бактериурия. Она отсутствует в тех случаях, когда имеется непроходимость соответствующего мочеточника или выключенный гнойный очаг в почке. Наличие бактериурии еще не означает, что имеется пиелонефрит или что он разовьется.
Таблица 1. Патогенетические факторы, предрасполагающие к развитию инфекций мочевыводящих путей у пожилых [1]
Нарушения почечной гемодинамики
• Атеросклероз почечных артерий
• Артериальная гипертензия
• Сердечная недостаточность
• Диабетическая ангиопатия
Инфекции другой локализации
• Холецистит/холангит
• Гинекологическая инфекция (аднексит, сальпингит, эндометрит, вагинит)
• Остеомиелит
Снижение иммунитета и метаболические нарушения
• Лечение цитостатиками и преднизолоном
• Сахарный диабет
• Подагра
• Инволютивный остеопороз с гиперкальциемией и гиперкальциурией
• Инволютивные (неспецифические)
иммунодефициты
Инструментальные методы исследования
Мочевыводящих путей
• Катетеризация мочевого пузыря
• Введение рентгеноконтрастных средств
Другие факторы
• Наличие эпицистостомы
• Выпадение матки
• Длительная иммобилизация
• Недержание мочи
• Операции на мочеполовых органах
Особенности клиники и диагностики
У больных пожилого возраста наблюдаются определенные особенности клинического течения инфекций мочевыводящих путей, обусловленные сниженной реактивностью, в том числе нарушениями иммунитета и свертывающей системы, сопутствующими заболеваниями, прежде всего сахарным диабетом, аденомой предстательной железы, мочекаменной болезнью и др., психическими нарушениями со снижением критики, недостаточным соблюдением гигиены. В то же время нередко бактериурия и лейкоцитурия обусловлены неправильным сбором мочи, что приводит к гипердиагностике инфекций мочевыводящих путей.
Клиническая картина пиелонефрита в пожилом возрасте во многом зависит от общего состояния пациента и сопутствующих заболеваний. Особое влияние оказывает выраженность общедистрофических процессов, старческая, или обусловленная патологией, кахексия. На фоне кахексии клиническая картина даже гнойного и апостематозного пиелонефрита может быть скудной, характеризоваться только незначительными изменениями в анализах мочи.
У пожилых нередко отмечается проявление характерного интоксикационного синдрома, протекающего преимущественно с мозговой симптоматикой: внезапная потеря ориентировки в пространстве и во времени, нарушения равновесия, падения, недержание кала, мочи. Указанная симптоматика нередко является поводом для обращения к врачу. При появлении у пожилых пациентов мозговой симптоматики наряду с нарушением мозгового кровообращения следует иметь также в виду и возможность развития инфекции , прежде всего мочевыводящих путей.
Иногда у пожилых на фоне обострения хронического пиелонефрита развивается нормохромная анемия без признаков мегалобластоза и ретикулоцитоза. Это, как правило, направляет диагностический поиск в сторону онкологического заболевания.
Наряду с этим обострение хронического пиелонефрита у пожилых может протекать и в классическом варианте с ознобами, потливостью, болевым синдромом, высокой лихорадкой и снижением функции почек.
Обострение хронического пиелонефрита, обусловленного грамотрицательными бактериями, может быть причиной развития бактериемического шока и возникновения острой почечной недостаточности. Бактериемический шок у пожилых может иногда проявляться только выраженной артериальной гипотензией, а у больных с исходной гипертензией - нормализацией АД.
В связи с трудностью диагностики пиелонефрита у пожилых заболевание не диагностируется в 13% случаев, а гипердиагностика наблюдается в 10%. Не диагностируется пиелонефрит чаще у мужчин старше 70 лет, особенно при cопутствующей онкологической патологии. Гипердиагностика пиелонефрита чаще отмечается у женщин старше 80 лет [1].
Рисунок 1. Классификация инфекций мочевыводящих путей [2]
Наиболее частым возбудителем инфекций мочевыводящих путей является кишечная палочка, реже встречаются другие грамотрицательные микроорганизмы, стафилококки и энтерококки. Роль последних микробов увеличивается при хронических процессах, а также при внутрибольничных инфекциях (табл. 2) . В отделениях интенсивной терапии, а также у больных с постоянным катетером часто выделяются Pseudomonas aeruginosa и грибы (Candida albicans, Candida spp.) [6, 7].
Примерно в 20% случаев наблюдаются микробные ассоциации, особенно у больных в стационаре и с постоянным катетером [8]. В течение болезни часто наблюдается смена возбудителя инфекционного процесса, появляются, как правило, полирезистентные формы микроорганизмов, особенно при бесконтрольном и бессистемном применении антибактериальных препаратов [9]. Следует отметить, что собственная мочевая флора, присутствующая и в норме в мочевыводящих путях, при поступлении в стационар очень быстро (за 2-3 суток) замещается на внутрибольничные штаммы бактерий. Поэтому инфекции, развившиеся в стационаре, оказываются значительно более тяжелыми и упорными, чем развивающиеся во внебольничных условиях.
Цистит и пиелонефрит у пожилых характеризуется рецидивирующим течением. Выделяют рецидив инфекции (если возбудителем является тот же штамм микроорганизма) и повторную инфекцию - в этом случае выделяется другой микроорганизм [4]. Рецидив чаще наблюдается в ранние сроки (до 2 недель) после окончания антибактериальной терапии, повторная инфекция, как правило, - в более поздние сроки.
Таблица 2. Микроорганизмы, вызывающие инфекцию мочевыводящих путей и пиелонефрит (%) [1, 4, 7, 9]
Отделения общего профиля
Отделения интенсивной терапии
Этиологическая диагностика
Основой диагностики инфекций мочевыводящих путей является определение достоверной бактериурии путем количественного определения бактерий в средней порции мочи, полученной при свободном мочеиспускании. В некоторых случаях (у больных с наличием мочевого катетера) достоверные результаты могут быть получены при надлобковой пункции мочевого пузыря.
Ранее считалось, что истинная бактериурия диагностируется при наличии 10 5 бактерий в 1 мл мочи. Последние данные свидетельствуют, что достоверный диагноз бактериурии может быть поставлен при меньшем количестве микробных тел в единице объема мочи (табл. 3) [4, 9]. Важным этапом этиологической диагностики инфекций мочевыводящих путей является окраска мочи по Граму, что позволяет быстро получить предварительные ориентировочные данные о характере возбудителя. Культуральное исследование мочи (посев на питательные среды, выделение чистой культуры возбудителя и определение его чувствительности к препаратам) проводится у пожилых больных не во всех случаях: оно нецелесообразно при острых неосложненных инфекциях, при амбулаторном лечении, при наличии бессимптомной бактериурии (особенно в случае постоянного катетера) [5]. В то же время культуральное исследование обязательно при рецидивирующих инфекциях мочевыводящих путей и у больных в отделении интенсивной терапии. При подозрении на бактериемию (высокая лихорадка, ознобы), а также в отделении интенсивной терапии обязательно исследование крови на стерильность [9].
Необходимым условием достоверности результатов бактериологического исследования является правильность забора мочи и крови (табл. 4) . Мочу для проведения микробиологического исследования следует забирать до начала антибактериальной терапии. В случае, если больной получает антибактериальные препараты, то их следует отменить на 2-3 дня, после чего произвести исследование.
Таблица 3. Критерии истинной бактериурии в средней порции мочи, собранной при свободном мочеиспускании [4]
| Тип инфекции мочевыводящих путей | Диагностическое значение (кол-во бактерий в 1 мл) |
| Острый неосложненный цистит у женщин • грамотрицательные бактерии • стафилококки | і 10 3 і 10 2 |
| Острый неосложненный пиелонефрит • грамотрицательные бактерии • стафилококки | і 10 4 і 10 3 |
| Осложненные инфекции и инфекции у мужчин | і 10 4 |
| Пациенты с бессимптомной бактериурией | і 10 5 в двух пробах |
Таблица 4. Техника забора и транспортировки проб мочи и крови для проведения микробиологического исследования
Способ забора
Техника забора
Из кубитальной вены
Кожу в месте пункции предварительно обрабатывают йодом (или йод + спирт) в течение 1 минуты с помощью ватного тампона - следует использовать концентрические движения от места пункции к периферии. Непосредственно перед забо ром крови кожу обрабатывают 70% этано лом. При проведении венепункции используют стерильные перчатки, иглу и шприц. Путем венепункции получают
как минимум 10 мл крови. Кровь собирается в шприц и вводится затем во флаконы с питательной средой; соотношение объемов крови и среды должно быть не более 1:10. Крышку флакона перед проколом иглой обрабатывают спиртом. Пробы крови следует немедленно доставить в микробиологическую лабораторию; при невозможности немедленной транспортировки
следует избегать охлаждения проб - их сле
дует инкубировать при температуре 37 ° С.
Кровь для анализа забирается до назначения антибиотиков, в крайнем случае -
непосредственно перед введением. Для получения оптимальных результатов
следует производить забор 2 проб крови из разных рук. Следует избегать забора крови из центральных катетеров.
Антибактериальная терапия инфекций мочевыводящих путей
I. Принципы терапии
Антибактериальную терапию следует проводить при наличии клинических признаков бактериальной инфекции, хотя в пожилом возрасте симптоматика может быть скудной. Профилактическое применение антибактериальных препаратов у пожилых больных, часто практикуемое при хронических инфекциях мочевыводящих путей в амбулаторной практике, должно быть ограничено, так как токсические эффекты лекарственных средств могут превышать положительный эффект терапии, в то же время радикальное излечение инфекции сомнительно. У пожилых больных в отличие от более молодых пациентов не следует безусловно стремиться к полному бактериологическому излечению (эрадикации микробов), так как это маловероятно и требует длительных курсов терапии. У пожилых больных в качестве адекватного эффекта следует считать клиническое выздоровление (уменьшение симптоматики инфекции) и уменьшение выраженности бактериурии при отсутствии бактериемии.
При выборе антибактериального препарата следует учитывать тот факт, что у больных пожилого возраста снижается функция экскреторных органов (печени и почек), что может сопровождаться появлением токсических явлений даже при применении терапевтических доз антибактериальных средств. Некоторые антибактериальные препараты нежелательны у больных пожилого возраста [3], так как риск развития нежелательных явлений превышает возможную пользу лечения (табл. 5) . Кроме того, у пожилых не рекомендуется широко применять антибактериальные средства с бактериостатическим действием (тетрациклины, сульфаниламиды, хлорамфеникол, линкомицин) из-за риска селекции устойчивых штаммов микроорганизмов и развития суперинфекции.
При выборе оптимального антибактериального средства у пожилых для лечения инфекций мочевыводящих путей в первую очередь следует учитывать следующие факторы [3].
Таблица 5. Антибактериальные средства, применение которых нежелательно больным пожилого возраста
Нежелательные явления
Б ессимптомная бактериурия
Бессимптомная бактериурия - выявление истинной бактериурии ( і 10 5 бактерий в 1 мл мочи) минимум в двух пробах при отсутствии клинической симптоматики инфекции. Она довольно часто выявляется в пожилом возрасте - у 10-15% здоровых пациентов и практически в 100% при наличии постоянного мочевого катетера. Контролируемые исследования, проведенные в последние годы, убедительно показали, что бессимптомная бактериурия у пожилых не влияет на прогноз и летальность [4, 5].
Профилактика рецидивов и повторных инфекций
У пожилых больных профилактическое применение антибактериальных препаратов нецелесообразно, учитывая тот факт, что польза такого лечения не доказана и сомнительна, а потенциальный риск осложнений (в том числе бактериальной или грибковой суперинфекции) достаточно высок [6].
В пожилом возрасте первостепенное значение в профилактике рецидивов и повторных инфекций почек имеют немедикаментозные мероприятия: адекватный питьевой режим - 1,2-1,5 л ежедневно (с осторожностью у больных с нарушенной функцией сердца), применение фитотерапии.
Таблица 6. Эмпирическая антибактериальная терапия инфекций мочевыводящих путей у больных пожилого возраста [1, 4, 5, 8]
Дополнительные данные
Средства выбора
Альтернативные средства
Таблица 7. Противомикробные средства выбора при установленном возбудителе инфекции мочевыводящих путей у больных пожилого возраста

1. Борисов И.А., Перов Ю.Л. Старческая почка // Нефрология; под ред. И.Е. Тареевой. – 2-е изд.. – М.: Медицина, 2000. – 688 с.
2. Брюховецкий А.Г. Пиелонефриты. Диагностика и лечение внутренних болезней / под ред. акад. Ф.И. Комарова. – М., 1991. – С. 283–293.
3. Сафарова Г.Л. Демография старения: современное состояние и приоритетные направления исследований // Успехи геронтологии. – 2009. – Т. 22, № 1. – С. 49–59.
5. Скопиченко Н.С. Диабетический гломерулосклероз // Практическая нефрология / Под ред. А.П. Пелещука. Киев. – 1983. – С. 157–174.
6. Тареева И.Е., Андросова С.О. Влияние ненаркотических анальгетиков и нестероидных противовоспалительных препаратов на почки. // Терапевтический архив. – 1999. – № 6. – С. 17–21.
8. Ткачук В.Н., Вирон О.А. Острый пиелонефрит у лиц пожилого и старческого возраста // Урол. и нефрол. – 1977. – № 5. – С. 35–38.
9. Хирманов В.Н. Ишемическая болезнь почек Хирманов В.Н. // Терапевтический архив. – 2001. – № 6. – С. 61–64.
10. Brunner F.P., Selwood N.H. End-stage renal disease due to analgesic nephropathy, it changing pattern and cardiovascular mortality // Nephrol. Dial. Transplant. – 1994.
11. Luft F.C. Hypertensive nephrosclerosis- a cause of end-stage renal disease? // Nephrol. Dial. Transplant. – 2000.
12. Mazzali M., Hughes J., Kim Y.-H. et al. Elevated uric acid increases blood pressure in the rat by a novel crystal-independent mechanism // Hypertension. – 2001.
13. Pinter I., Matyus J., Czegany Z. et al. Analgesic nephropathy in Hungary: the HANS study // Nephrol. Dial. Transplant. – 2004.
14. Yahata N., Kawanishi Y., Okabe S. еt al. Memranous glomerylonephritis with nephritic syndrome associated with chronic lymphocytic leukemia. – 2000.
В настоящее время в развитых странах доля лиц старше 60 лет составляет не менее 15–20 % населения, к 20-м годам нынешнего столетия, исследователи прогнозируют увеличение количества лиц старших возрастных групп в два-три раза [3].
Частота стойкого ухудшения функции почек, в том числе требующего заместительной почечной терапии (программный гемодиализ, постоянный амбулаторный перитонеальный диализ, трансплантация почки), продолжает непрерывно возрастать [6]. Кроме того, течение и исходы хронических болезней почек, а также факторы, их определяющие, у пожилых характеризуются определенными особенностями, без учета которых рассчитывать на увеличение продолжительности активной жизни этой категории больных, как правило, не приходится.
Цель работы – изучить особенности патологии почек у людей старших возрастных групп.
Материалы и методы исследования
Проведен анализ научной медицинской литературы, посвященной патологии почек у пациентов старших возрастных групп.
Результаты исследования и их обсуждение
В структуре заболеваний пожилых людей урологическая патология занимает значительное место и имеет свои особенности. Большое количество пожилых людей страдают такими распространенными урологическими заболеваниями, как нефропатии, рак и аденома простаты, недержание мочи, эректильная дисфункция. Частота поражения почек у лиц старших возрастных групп весьма высока. По разным данным, на 1000 вскрытий у лиц этих возрастных категорий в больнице общего типа колеблется от 63,3 до 64,6 %. Структура заболеваний почек у лиц пожилого и старческого возраста: нефроангиосклероз 43,6 %; пиелонефрит 38,9 %; диабетический гломерулосклероз 4,1 %; миеломная нефропатия 1,1 %; подагрическая нефропатия 0,9 %; амилоидоз почек 0,9 %; гломерулонефрит 0,9 %; острая почечная недостаточность 9,6 %.
У пациентов пожилого и старческого возраста продолжает возрастать распространенность хронического пиелонефрита, МКБ, хронические поражения почечного тубулоинтерстиция, особенно обменной (гиперурикемия) и лекарственной (ненаркотические анальгетики и НПВС, антибиотики) природы [1]. Гипертонический нефроангиосклероз дополняется присущим преимущественно пожилым и старикам атеросклеротическим стенозом почечных артерий – ишемической болезнью почек (ИБП) [9].
ИБП встречается и у лиц с распространенным и зачастую с осложненным атеросклерозом – тяжелой ишемической болезнью сердца, синдромом перемежающейся хромоты, мозговыми инсультами в анамнезе. Характерна высокая артериальная гипертония, почти у половины больных имеющая особо прогностический неблагоприятный тип – протекающая с преимущественным повышением систолического АД. Изолированную систолическую артериальную гипертензию наряду с сочетанием сердечно-сосудистых факторов риска и особенно ухудшением функции почек, спровоцированных назначением ИАПФ или блокаторов рецепторов ангиотензина II, следует рассматривать в качестве клинических указаний на наличие ИБП.
Первое место по частоте выявляемых изменений почек у престарелых людей занимают сосудистые поражения. Частота нефроангиосклероза нарастает с каждым десятилетием жизни престарелых людей (с 7 % у людей 60–69 лет до 65 % у людей 90 лет и старше), особенно у женщин. Клинически атеросклеротический нефроангиосклероз проявляется лишь незначительно выраженным и часто преходящим мочевым синдромом. Отмечается также несколько более выраженное по сравнению с возрастной нормой снижение функции почек, как правило, не перерастающее в ХПН [1].
Многие нефропатии пожилого и старческого возраста зачастую сочетаются с гипертоническим нефроангиосклерозом [11]. Этому способствуют и сосудистые изменения почек возрастного характера, которые имеют тенденцию по мере старения прогрессировать и на которые наслаиваются артериолосклеротические изменения, характерные для гипертонической болезни. Заболевание протекает относительно доброкачественно, без ярких клинических проявлений. Обычно на фоне умеренно выраженной и не очень стойкой артериальной гипертензии появляются скудные, малохарактерные признаки поражения почек в виде преходящего минимального мочевого синдрома с незначительной (не более 0,5–1,0 г/сут) протеинурией, микрогематурией и цилиндрурией. При этом выявляется небольшое снижение почечных функций, но без явных признаков почечной недостаточности (ПН). По мере увеличения длительности артериальной гипертензии упомянутые симптомы имеют тенденцию к нарастанию. В ряде случаев почечная гипофункция может перерастать в ПН. Последняя выявляется в среднем у 10–15 % больных, характеризуется относительно мягким течением с небольшим (не более 400 мкмоль/л) повышением уровня креатинина в плазме крови. Быстрое нарастание почечной недостаточности всегда связано с присоединением пиелонефрита [1]. Развитие острой почечной недостаточности (ОПН) у лиц пожилого и старческого возраста часто происходит в течение очень короткого времени. По механизму развития ОПН у пожилых в 37,4–84,2 % случаев является преренальной.
В последние десятилетия значительно увеличилось число больных хроническим гломерулонефритом и диабетической нефропатией.
В клинической оценке гломерулонефрита, дебютировавшего у пожилого или старика, всегда следует иметь в виду возможность их паранеопластического происхождения. Связь со злокачественными опухолями четко установлена для нефротического синдрома пожилых, обусловленного как гломерулонефритом, так и амилоидозом почек.
Клинические признаки мембранозной нефропатии у пожилого пациента могут предшествовать первым специфическим проявлениям рака желудка. Данная форма поражения почек возможна и при хроническом лимфобластном лейкозе 14.
Поэтому первоочередной задачей обследования пожилого пациента с впервые выявленным хроническим гломерулонефритом или амилоидозом почек, особенно когда наблюдают нефротический синдром, является исключение паранеопластического поражения почек.
Системные васкулиты с вовлечением почек у пожилых и стариков нередко характеризуются неблагоприятным течением.
Среди хронический заболеваний почек, причиной которых являются обменные нарушения, одно из первых мест в структуре терминальной почечной недостаточности занимает диабетическая нефропатия, осложняющая СД 2 типа и возникающая, как правило, у лиц старше 60 лет, уже страдающих диабетической микро- и макроангиопатией. В связи с этим их сердечно-сосудистый и почечный прогноз весьма неблагоприятен [5].
Второе место по частоте в структуре патологии стареющей почки, но, несомненно, первое по клинической и прогностической значимости принадлежит пиелонефриту. Это заболевание является основной проблемой гериатрической патологии [1]. У лиц старших возрастных групп часто наблюдают гнойные формы этого заболевания: у мужчин частота их достигает 23,3 %, у женщин 15,9 %. Фоном для развития хронического пиелонефрита нередко является обструкция мочевыводящих путей опухолью или нефролитом [1].
С возрастом число больных пиелонефритом мужчин увеличивается, что объясняется присущим пожилому и старческому возрасту заболеваний с нарушением оттока мочи – аденомы и рака предстательной железы [7].
Хронический пиелонефрит у пожилых и стариков нередко не диагностируют вообще или, по крайней мере, неадекватно оценивают его тяжесть, что обусловлено минимальной выраженностью, а иногда и отсутствием типичных клинических проявлений этого заболевания – лихорадки, болей в поясничной области у этих больных.
Острый пиелонефрит в пожилом и старческом возрасте протекает на фоне снижения иммунореактивных способностей организма, связанных с возрастными болезнями, и протекает атипично, иногда с незначительным повышением температуры тела. Возможно обострение имеющихся хронических заболеваний сердца и сосудов, а также легких и печени, которые вуалируют признаки острого пиелонефрита. Особенностью острого пиелонефрита у данной группы лиц является возможность незаметного и быстрого перехода острого серозного воспаления в гнойное [7].
Дифференциально-диагностические трудности нередко возникают при оценке активности процесса у пожилых людей в связи с тем, что пиелонефрит возникает или обостряется на фоне полиорганной старческой патологии, проявлений системных сосудистых заболеваний, опухолевых процессов и обменных нарушений [1].
Характерные для этого заболевания в молодом возрасте высокая температура, дизурические явления, боли в поясничной области у лиц пожилого и старческого возраста могут быть слабовыраженными либо отсутствовать, а нередко маскируются возрастными нарушениями мочеиспускания [2].
Еще одним вариантом хронических, преимущественно тубулоинтерстициальных нефропатий, наблюдающихся в возрасте старше 60 лет и не распознаваемых даже на этапе необратимого ухудшения функции почек, следует считать поражение почек, обусловленное злоупотреблением ненаркотических анальгетиков и/или НПВС.
Падение скорости клубочковой фильтрации при анальгетической нефропатии связано с нарушением регуляции сосудистого тонуса вследствие уменьшения количества простагландинов в почечной ткани. Снижение интенсивности синтеза почечных простагландинов под действием НПВС и ненаркотических анальгетиков, как правило, сопровождается задержкой натрия и воды [6].
У большинства из этих пациентов, страдающих анальгетической нефропатией, к моменту развития терминальной почечной недостаточности истинный характер поражения почек не устанавливается: среди нефрологических диагнозов называли хронический пиелонефрит (25,7 %), диабетическую нефропатию (22,7 %), хронический гломерулонефрит (15,9 %), гипертонический нефроангиосклероз (11,5 %) [13].
Часто встречающаяся у лиц старше 60 лет гиперурикемия может обусловить присоединение уратного поражения почек – уратного нефролитиаза и/или уратного тубулоинтерстициального нефрита [13].
У лиц пожилого и старческого возраста амилоидоз почек, как правило, бывает вторичным. Первичный амилоидоз у них практически не встречается. Причиной этой патологии старческой почки являются хронические длительно текущие заболевания, особенно нагноительного характера (бронхоэктатическая болезнь, фиброзно-кавернозный туберкулез легких, ревматоидный артрит, остеомиелит, опухолевые процессы, миеломная болезнь и др.). Значительно большее распространение амилоидоза почек у гериатрических больных по сравнению с молодым и средним возрастом объясняется не только большей частотой и длительностью существования у них перечисленных и других хронических заболеваний, но и снижением иммунитета, более выраженными нарушениями обменных процессов, в частности обмена белков с развитием возрастной диспротеинемии [4].
Клинические проявления амилоидоза у гериатрических больных отличаются разнообразием и сочетаются с симптомами предшествующих хронических заболеваний и признаками нередко встречающегося амилоидоза других органов. Для этой старческой патологии почек характерна более выраженная склонность по сравнению с амилоидозом почек в молодом возрасте к тромбообразованию как поверхностных вен, так и вен внутренних органов, особенно почек, протекающих с тяжелой клинической картиной, вплоть до развития ОПН [4].
Заключение
Рецензенты:
Гурко Г.И., д.м.н., председатель военно-врачебной комиссии отдела военного комиссариата города Санкт-Петербурга по Фрунзенскому району, г. Санкт-Петербург;
Рассмотрение особенностей течения заболеваний мочевыделительной системы у больных пожилого и старческого возраста, причины. Проблема уронефрологии как одна из важнейших в гериатрии. Способы лечения доброкачественной гиперплазии предстательной железы.
| Рубрика | Медицина |
| Вид | презентация |
| Язык | русский |
| Дата добавления | 10.04.2013 |
| Размер файла | 963,4 K |
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
HTML-версии работы пока нет.
Cкачать архив работы можно перейдя по ссылке, которая находятся ниже.
Подобные документы
Особенности физиотерапии больных с доброкачественной гиперплазией предстательной железы на этапе санаторно-курортного лечения. Характеристика физиопрофилактики доброкачественной гиперплазией предстательной железы. Популярные методы физиотерапии.
курсовая работа [416,9 K], добавлен 08.05.2019
Хирургическая анатомия предстательной железы, традиционные методы ее лечения. Чреспузырная аденомэктомия "вслепую" и "на глаз". Общая и специальная техника трансуретральной резекции при доброкачественной гиперплазии простаты, интраоперационные осложнения.
курсовая работа [3,5 M], добавлен 13.11.2011
Современные подходы к физиотерапии доброкачественной гиперплазии предстательной железы в сочетании с сопутствующим хроническим простатитом. Физиотерапия больных на этапе санаторно-курортного лечения. Применение методики домашней физиотерапии и массажа.
реферат [524,7 K], добавлен 30.06.2015
Классификация заболеваний мочевыделительной системы. Функция почек как основной параметр тяжести течения заболеваний почек. Методы исследования почек. Клинический разбор историй болезней пациентов с хроническими заболеваниями мочевыделительной системы.
курсовая работа [25,1 K], добавлен 14.04.2016
Определение людей пожилого и старческого возраста. Рассмотрение особенностей хирургического лечения грыж у возрастных групп. Летальность при плановых операциях; частота сопутствующих заболеваний. Зависимость уровня летальности от возраста пациентов.

Курзин Л.М., Неклюдов Ю.А., Ефимов А.А., Алексеев Ю.Д., Семина М.Н. Морфологическая оценка структурных изменений почек человека в возрастном аспекте // Современные проблемы науки и образования. – 2012. – № 2;
Курзин Л.М. 1 , Неклюдов Ю.А. 2 , Ефимов А.А. 2 , Алексеев Ю.Д. 2 , Семина М.Н. 2
Целью настоящей работы явилось изучение количественных показателей клубочков, артерий, стромы почек человека и установление связи их с возрастом. На секционном материале от 92 трупов лиц мужского и женского пола, умерших в возрасте от 17 до 83 лет были изучены гистологические препараты почек на микроскопе LeikaDME с использованием программы анализа изображения ImageM. Проводилось сравнительное исследование изменений в клубочках, внутриорганных артериях и строме. Установлено, что с возрастом происходит значительное уменьшение удельного количества нормальных клубочков, удельное количество стромального компонента напротив возрастает. Анализ удельного веса неизмененных внутриорганных артерий показал, что основную массу сосудов в юношеском возрасте составляют неизмененные – 92%, при этом они преобладают практически по всем полям зрения препаратов. В возрастных группах 22-35 и 36-48 лет они все еще составляют 70,7% и 46,4% соответственно, а начиная с 49-60 лет и далее удельный вес их уменьшается 17,8%, вплоть до единичных частично неизмененных в крайней возрастной группе, где они составляют всего 0,8%.
Ключевые слова: почки, возраст, морфология
библиографическое описание:
Морфологическая оценка структурных изменений почек человека в возрастном аспекте / Курзин Л.М., Неклюдов Ю.А., Ефимов А.А., Алексеев Ю.Д., Семина М.Н. — 2012.
код для вставки на форум:
Введение
В последние несколько десятилетий практически во всех странах происходят заметные демографические сдвиги. Увеличивается средняя продолжительность жизни, из-за чего среди населения возрастает количество пожилых людей, что ставит перед здравоохранением принципиально новые геронтологические и социальные задачи.
Известно, что организм пожилого и старого человека отличается по многим параметрам от организма молодого. Задачи, вставшие перед медицинской наукой, потребовали глубокого и всестороннего изучения стареющего организма на современном научно-техническом уровне. У старых людей происходят серьезные сдвиги в функционировании многих органов, из-за чего приходится вносить коррективы в лечебную тактику [2, 3].
А. Nissenson [4] приводит данные, что из-за увеличивающейся продолжительности жизни ежегодно растет число пациентов, нуждающихся в гемодиализе по поводу острой или хронической почечной недостаточности. А. Л. Арьев, Н. А. Овсянникова, Г. Т. Арьева [1] считают, что оценка функции почек важна еще и потому, что их недостаточность связана с повышением риска сердечно-сосудистых заболеваний, уровня госпитализации и смертности.
Между тем, до настоящего времени нет однозначной трактовки показателей структурных компонентов почек, позволяющих констатировать их возрастной морфофункциональный статус. Последнее важно также с позиций трансплантологии, т.к. определение биологического возраста органов конкретного индивидуума необходимо для решения вопроса о целесообразности их использования для трансплантации [5].
Целью работы явилось изучение количественных показателей клубочков, артерий, стромы почек человека и установление связи их с возрастом.
Материалы и методы
Весь материал разделен на шесть групп: 17-21 год, 22-35 лет, 36-48 лет, 49-60 лет, 61-74 года, 75 лет и старше. Забор производился от трупов лиц, умерших от различных причин. Взятые кусочки фиксировались в 10 % растворе нейтрального формалина, срезы готовились по стандартной гистологической методике и окрашивались гематоксилином и эозином, резорцин-фуксином по Вейгерту, импрегнировались азотнокислым серебром.
Проводилось сравнительное исследование изменений в клубочках, артериях, а также определялось соотношение паренхимы / стромы. Изучались удельный вес нормальных, атрофированных, гипертрофированных, склерозированных и гиалинизированных клубочков. При изучении артерий (кроме сосудов с неизмененной стенкой (норма)) учитывались склероз, гипертрофия, гиалиноз, эластофиброз. Определялось удельное количество стромы по распределению яркостей (или интенсивностей выбранного цветового канала) изображения.
Показатели изучались на постоянной площади в 3-х случайно выбранных полях зрения на 3-х срезах кусочков из 5-ти областей каждой почки, на микроскопе Leika DME. Использовались среднее и большое увеличение (от х100 до х400). Помимо количественного учета с использованием программы анализа изображения Image M производились и морфометрические исследования.
Результаты исследования и их обсуждение
Для решения вопроса о наличии различий показателей у мужчин и женщин был проведен t-критериальный анализ Стьюдента в 2-х выборках, включающих в себя по 24 случая разного пола. Сравнения проводились по каждому из изученных показателей. Проведенное исследование не выявило достоверных различий, что послужило основанием для объединения всего материала в одну группу и дальнейший анализ проводить без учета пола. Проведенное аналогичным образом сравнительное исследование изучаемых показателей правой и левой почек также не выявило достоверных различий между изученными показателями, в зависимости от расположения к оси тела (t-критерий Стьюдента меньше 1).
При анализе возрастной динамики структуры клубочков почек отмечено, значительное уменьшение удельного количества нормальных клубочков в процессе онтогенеза и увеличение измененных клубочков (рис. 1, 2).
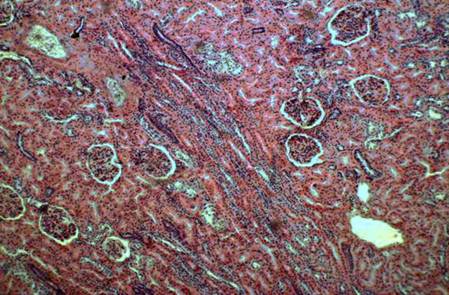
Рис. 1. Преобладание неизмененных клубочков в поле зрения у мужчины в возрасте 18 лет. Окраска гематоксилином и эозином, ув. 100 х
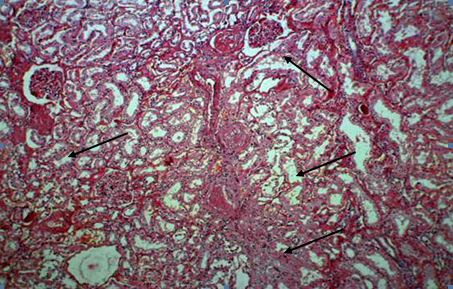
Рис. 2. Склерозированные клубочки (женщина, 68 лет). Окраска гематоксилином и эозином, ув. 100 х
Анализ количества неизмененных клубочков по возрастам выявляет плавное снижение их удельного веса в каждой из последующих возрастных групп (рис. 3).
Рис. 3. Динамика средних значений удельного веса неизмененных клубочков (%)
Проведенный анализ удельного веса стромального компонента показал, что с возрастом его показатели заметно увеличиваются. Так, в возрастной группе 17-21 год среднее значение удельного веса стромы составляет 26,9 %, а затем оно постоянно увеличивается на 3-8 % в каждой возрастной группе, достигая 59,5 % в возрастной группе 75 лет и старше.
Происходит это за счет развития склеротических изменений в корковом и мозговом веществах. При этом параллельно со стромальным склерозом отмечаются дистрофические и атрофические изменения в паренхиме, сопровождающиеся достаточно плавным уменьшением почечной паренхимы, что наглядно отражается на микрофотографиях, отображающих указанные изменения в крайних возрастных группах (рис. 4, 5).
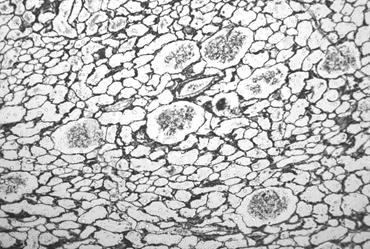
Рис. 4. Низкий удельный вес почечной паренхимы у мужчины 18 лет. Импрегнация азотнокислым серебром, ув.100 х
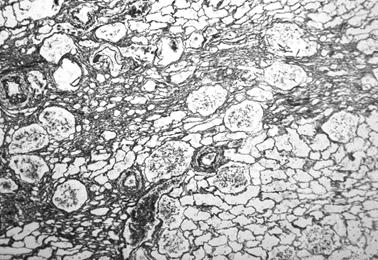
Рис.5. Увеличение удельного веса почечной стромы у мужчины 62 лет. Импрегнация азотнокислым серебром, ув.100 х
Анализ удельного веса неизмененных внутриорганных артерий показал, что основную массу сосудов различного калибра в возрастной группе 17-21 год составляют неизмененные - 92 %. При этом они преобладают практически по всем полям зрения препаратов. С возрастом их удельный вес, как в поле зрения, так и в целом по органу, уменьшается: если в возрастных группах 22-35 и 36-48 лет они все еще составляют большинство (70,7 % и 46,4 % соответственно), а изменения отмечаются преимущественно в сосудах мелкого калибра, то, начиная с возрастной группы 49-60 лет и далее, удельный вес их уменьшается (17,8 %), а изменения отмечаются как в сосудах среднего и мелкого, так и крупного калибров, вплоть до единичных частично неизмененных артерий в возрастной группе старше 75 лет, где они составляют всего 0,8 %.
Таким образом, в каждой последующей возрастной группе количество неизмененных артерий снижается примерно на 20 % и анализ количества неизмененных артерий по возрастам выявляет плавное однонаправленное снижение их удельного веса в каждой из последующих возрастных групп и, соответственно, увеличение количества измененных артерий.
Выводы
Таким образом, в результате проведенного исследования установлено, что изменения трех структурных компонентов почек человека - удельный вес клубочков, артерий и стромального компонента имеют выраженную связь с возрастом. Их следует считать не только информативными, но и доказательными показателями инволюции органа. Выраженные в цифровом эквиваленте они объективно отражают возрастные изменения в почках и могут быть использованы при определении возраста в качестве возрастного теста.
- Арьев, А. Л. Факторы риска развития и прогрессирования патологии почек, сердечно-сосудистой и цереброваскулярной систем едины (взгляд гериатра) / А. Л. Арьев, Н. А. Овсянникова, Г. Т. Арьева // Нефрология. - 2011. - Т. 15. - № 1. - С. 76-83.
- Гериатрические аспекты болезней мочевыделительной системы / А. С. Мелентьев, В. С. Гасилин, Е. И. Гусев [и др.] // Гериатрические аспекты внутренних болезней, - М., 1995. - С. 187-198.
- Чеботарев, Д. Ф. Особенности заболеваний почек в пожилом и старческом возрасте / Д. Ф. Чеботарев // Основы нефрологии: В 2 т. Т. 2 / ред. Е. М. Тареева. - М., 1972. - С. 816-832.
- Nissenson A. Dialysis therapy in the elderly // Kidney Jnt. 1993. № 43. - P. 51-57.
- Shaw B.W. Jr. Transplantation in the elderly patient // Surg. Clin. North. Am. 1994; № 74(2). - P. 389-400.
похожие статьи
Возрастные изменения суставной впадины лопатки / Чертовских А.А., Тучик Е.С. // Судебно-медицинская экспертиза. — М., 2019. — №2. — С. 31-33.
Судебно-медицинская оценка биологического возраста трупа по морфологическим изменениям кожи / Пиголкин Ю.И., Должанский О.В., Золотенкова Г.В., Аметрин М.Д., Золотенков Д.Д. // Судебно-медицинская экспертиза. — М., 2018. — №4. — С. 32-34.
Особенности гистоархитектоники компактной костной ткани диафиза бедренной кости, значимые при установлении костного возраста / Авдеев А.И., Потеряйкин Е.С., Афанасьев Д.А., Журавлев А.В. // Избранные вопросы судебно-медицинской экспертизы. — Хабаровск, 2019. — №18. — С. 21-22.
Новый метод исследования микроскопической структуры костной ткани / Бабичев В.И., Донцов В.Г. // Матер. IV Всеросс. съезда судебных медиков: тезисы докладов. — Владимир, 1996. — №2. — С. 46-47.
Читайте также:

