Аномалии развития сердечно сосудистой системы человека реферат
Обновлено: 03.07.2024
Сердечно-сосудистые заболевания (ССЗ) – это группа органических и функциональных патологий кровеносной системы (сердца, артерий, вен). Нарушения со стороны сердца можно заподозрить по болям и ощущению тяжести за грудиной, одышке, неровному сердечному ритму, учащённому сердцебиению. При поражении сосудов головы и шеи могут наблюдаться головные боли, шум в ушах обмороки. Заболевания периферических сосудов сопровождаются болями в ногах, отёками, хромотой. Большинство ССЗ крайне опасны для жизни, при появлении их симптомов следует немедленно обратиться к кардиологу или терапевту – он направит к нужному специалисту.
Эпидемиология
Сердечно-сосудистые (кардиоваскулярные) заболевания – серьёзная проблема здравоохранения во всём мире по причине широкой распространённости и высокого уровня смертности. В мире около трети всех смертей происходит от болезней системы кровообращения (85% из них – по причине инфаркта или инсульта), более 75% приходится на страны с низким и средним уровнем экономического развития. В России заболеваемость ССЗ составляет более 19% в структуре всех болезней, смертность – 50%. Эксперты Всемирной организации здравоохранения (ВОЗ) прогнозируют дальнейший рост заболеваемости и смертности от ССЗ.
Классификация ССЗ
К наиболее распространённым, социально значимым ССЗ относятся:
Гипертоническая болезнь – стойкое повышение артериального давления.
Атеросклероз – перекрытие артериального просвета холестериновыми бляшками. Поражение коронарных сосудов приводит к ишемической болезни сердца, артерий головы и шеи – к ишемии (недостатку кровоснабжения) головного мозга, крупных артерий ног – к ишемии конечности.
Ишемическая болезнь сердца – нарушение кровоснабжения миокарда, обусловленное обструкцией (сужением просвета) коронарных артерий. Острая форма заболевания – инфаркт миокарда.
Сердечные аритмии – нарушения сердечного ритма и проводимости.
Воспалительные заболевания сердца – поражения аутоиммунного или инфекционного характера, затрагивающие околосердечную сумку, мышечный слой или внутреннюю соединительнотканную выстилку сердца - перикардиты, миокардиты, эндокардиты соответственно. Чаще всего регистрируется ревмокардит.
Цереброваскулярные патологии – болезни сосудов головного мозга. Острой формой нарушения кровообращения в магистральных сосудах головы и шеи является ишемический инсульт (инфаркт мозга). При нарушении целостности или несостоятельности сосудистой стенки развивается геморрагический инсульт (кровоизлияние в мозг).
Облитерирующий тромбангиит – прогрессирующее закрытие мелких артерий ног (сначала вследствие спазма, затем – присоединившегося тромбоза), сопровождающееся ишемией конечности.
Венозные тромбозы и тромбоэмболия лёгочной артерии (ТЭЛА) – полное или частичное закрытие кровяным сгустком просвета вен или магистральной артерии, отвечающей за кровоснабжение лёгких.
Существенно реже встречаются:
врождённые и приобретённые пороки сердца;
тромбоэмболии артерий большого круга кровообращения (периферических, брыжеечной и других).
Причины развития ССЗ
Поражения сердца и сосудов относятся к мультифакторным патологиям – возникают на фоне нескольких предрасполагающих условий. Основная причина подавляющего большинства сердечных и цереброваскулярных патологий – повышение в крови уровня липопротеинов низкой плотности (ЛПНП). Увеличение их концентрации приводит к избытку холестерина, формирующего бляшки на стенках сосудов, сужающего их просвет.
Немаловажную роль в развитии ССЗ играет наследственная предрасположенность – в группе риска лица, ближайшие родственники (братья, сёстры, родители) которых имеют соответствующее заболевание. Вероятность развития сердечно-сосудистых патологий повышает сахарный диабет, болезни почек и щитовидной железы, инфекции (чаще всего стрептококковые – ангина, скарлатина, рожистое воспаление, импетиго). У женщин пусковым фактором становятся состояния, сопровождающиеся гормональной перестройкой: чаще – климакс, реже – беременность.
К ведущим факторам риска относятся особенности образа жизни и их неблагоприятные последствия:
Гиподинамия. Малоподвижный образ жизни негативно влияет на состояние сосудистых стенок и миокарда, повышает риск тромбозов, способствует возникновению лишнего веса, сахарного диабета.
Погрешности диеты. Повышенное потребление соли повышает риск гипертонической болезни, избыток сладкого в рационе влечёт сахарный диабет, ожирение, повышает уровень ЛПНП. Злоупотребление животными жирами способствует развитию атеросклероза. Недостаток белков, микроэлементов (калия, магния, железа, меди, цинка, селена), большинства витаминов негативно влияет на состояние сосудов и сердца, функцию миокарда.
Психоэмоциональный стресс. Острый стресс сопровождается выбросом адреналина, повышающего нагрузку на сердце, что может привести к инфаркту миокарда. Хронический стресс сопровождается повышенным уровнем кортизола, замедляющего выработку гормона роста. Дефицит этого гормона у взрослых опосредованно провоцирует развитие ССЗ.
Избыточная масса тела – как правило, следствие воздействия перечисленных выше факторов. Ожирение является благоприятным условием возникновения тромбоэмболий, способствует повышению уровня ЛПНП, создаёт дополнительную нагрузку для сердца и сосудов.
Вредные привычки. Каждый эпизод злоупотребления спиртным влечёт снижение сократительной функции миокарда, нарушает кровообращение. Табакокурение приводит к повышению артериального давления, провоцирует тромбообразование, формирование атеросклеротических бляшек, увеличивает риск аритмии.
Часто одно первично возникшее ССЗ влечёт развитие другого. Так, атеросклероз и артериальная гипертония являются основными причинами ишемической болезни сердца, ревмокардит нередко приводит к приобретённым порокам, аритмии сердца, а нарушения сердечного ритма – к тромбоэмболии артерий, снабжающих кровью конечности и внутренние органы.
Симптомы сердечно-сосудистых заболеваний
Болезни сердца и сосудов на начальных стадиях зачастую протекают бессимптомно и могут манифестировать остро – проявлениями инфаркта или инсульта. Дебюту (или обострению хронической патологии) часто предшествует нервное потрясение, переутомление, физические нагрузки, переедание. Большинство сердечных патологий сопровождается сердечной недостаточностью.
Симптомы заболеваний сердца:
Острая сердечная недостаточность – холодный пот, резкий упадок сил, выраженное удушье, кашель с выделением пены (признак отёка лёгких), синюшность кожных покровов (цианоз)
Хроническая сердечная недостаточность - быстрая утомляемость, плохая переносимость физических нагрузок, одышка, удушье, сухой кашель (иногда кровохарканье), , скудное мочеиспускание, отёки, асцит.
Инфаркт миокарда – острая боль в груди, отдающая в левое плечо, верхнюю часть спины, шею, подбородок (иногда интенсивная боль в животе); одышка, сильная слабость, холодный пот; ощущение беспокойства, страха смерти.
Ревмокардит – повышенная потливость, лихорадка, признаки сердечной недостаточности.
Признаки сосудистых патологий:
Инсульт - может начинаться постепенно, с ослабления мышечного тонуса, онемения отдельных зон лица, конечностей. Затем вялость и потеря чувствительности усиливаются до пареза, области поражения расширяются. Могут развиваться нарушения слуха, зрения, речи, координации движений. Общемозговые симптомы – тошнота, рвота, спутанность сознания, кома.
Хроническое нарушение мозгового кровообращения – приступы (транзиторные ишемические атаки) сопровождаются более выраженными признаками артериальной гипертензии, преходящими нарушениями речи, слуха, зрения, памяти, шаткостью походки, обмороками. Симптоматика исчезает в течение суток.
Патологии периферических артерий, сопровождающиеся ишемией (тромбоэмболия, облитерирующий тромбангиит и атеросклероз) – острая, нестерпимая боль, преходящая хромота, сухость кожи, изменение её оттенка (сначала бледный, по мере прогрессирования - багровый), появление плохо заживающих язв.
Тромбоз глубоких вен – ощущение распирающей боли в пораженной конечности, отёк, синюшность кожи, видимая сосудистая сетка.
ТЭЛА – может сочетать признаки сердечной недостаточности, инсульта. Другие симптомы – повышение температуры, боль в правом подреберье, кожные высыпания.
ССЗ в острой форме требуют экстренной медицинской помощи, интенсивной терапии. При подозрении на эти патологии следует немедленно вызвать скорую помощь.
Осложнения ССЗ
По данным ВОЗ, кардиоваскулярные патологии являются основной причиной смерти, часто приводят к инвалидности. Летальный исход нередок при обширных инфарктах и инсультах, массивной ТЭЛА, сердечной недостаточности, осложнённой отёком лёгких, кардиогенным шоком. Перенесённый инсульт может повлечь широкий спектр неврологических расстройств, хроническое нарушение мозгового кровообращения – к прогрессирующим когнитивным нарушениям. Периферические артериальные патологии опасны развитием гангрены с последующей ампутацией конечности (нередко в молодом возрасте). ССЗ пагубно влияют на состояние репродуктивной сферы: у мужчин нередко регистрируется импотенция, у женщин – бесплодие и бездетность.
Диагностика
Диагноз патологии сердца или сосудов устанавливается на основании результатов клинического осмотра, опроса пациента, ряда инструментальных и лабораторных исследований. Основные инструментальные методы, применяющиеся в диагностике ССЗ:
Электрокардиография (ЭКГ) – электрофизиологический метод, используется в диагностике аритмий, инфаркта миокарда. Разновидность – холтеровское мониторирование, позволяющее снимать показания в течение суток с помощью портативного прибора.
Эхокардиография (ЭхоКГ) – ультразвуковой метод исследования сердца, выявляет как функциональные расстройства, так и структурные нарушения (опухоли, вегетации, пороки, воспаления). Назначается и при подозрении на ТЭЛА.
МРТ, КТ (магнитно-резонансная, компьютерная томография) головного мозга – применяется в диагностике инсультов.
УЗДС и УЗДГ (ультразвуковое дуплексное сканирование и допплерография) сосудов – используется в диагностике хронического нарушения мозгового кровообращения, болезней периферических сосудов.
Лабораторные анализы включают:
В диагностике воспалительных заболеваний сердца – биохимическое исследование белкового спектра, общий анализ крови, бактериальный посев крови.
В диагностике атеросклероза – биохимический тест уровня холестерина, ЛПНП, триглицеридов.
При подозрении на любое ССЗ – коагулограмма.
Современное оборудование позволяет провести диагностику без инвазивных процедур.
Лечение
В зависимости от вида патологии лечение проводится под руководством кардиолога, невролога, сосудистого хирурга, нейрохирурга, кардиохирурга, флеболога, ревматолога. Неотложные состояния требуют помощи реаниматолога. Существуют консервативные и хирургические методы лечения ССЗ.
К консервативным методам относится:
медикаментозная терапия – лекарства назначают в зависимости от диагноза;
плазмаферез, аутогемотрансфузия – в терапии ревмокардита;
тромболизис – растворение тромба при артериальных эмболиях;
физиотерапия – в лечении хронических расстройств мозгового кровообращения, облитерирующего тромбангиита.
Хирургические методы лечения ССЗ:
тромбэмболэктомия – хирургическое удаление тромба при неэффективности или противопоказаниях к тромболизису;
тромбэктомия – при тромбозе глубоких вен;
стентирование периферических сосудов и коронарных артерий – при атеросклерозе,
протезирование сердечных клапанов – при эндокардите;
стереотаксическая аспирация гематомы – при геморрагическом инсульте.
Сегодня редко выполняются открытые хирургические вмешательства, предпочтение отдаётся сосудистой хирургии – это способствует скорейшему восстановлению больного, минимизации послеоперационных осложнений. Тем не менее после лечения тяжёлых ССЗ пациенты чаще всего нуждаются в длительной реабилитации.
Профилактика
Первичная профилактика болезни заключается в её предупреждении, вторичная направлена на предотвращение осложнений, обострений рецидивов при уже имеющейся патологии. Первичная профилактика кардиоваскулярных болезней в первую очередь зависит от пациента и заключается в пересмотре образа жизни – чтобы оставаться здоровым, нужно обеспечить сбалансированное питание, отказаться от вредных привычек, избавиться от лишнего веса, больше двигаться.
Рекомендации врачей при ССЗ в рамках вторичной профилактики:
здоровый образ жизни;
лечение сопутствующих заболеваний – контроль уровня глюкозы в крови при сахарном диабете, нормализация концентрации гормонов щитовидной железы при расстройствах её функции;
поддержание нормального артериального давления;
пожизненный приём аспирина (для снижения вязкости крови и предупреждения тромбоэмболических осложнений), статинов (для профилактики атеросклероза).
Малые аномалии развития сердца (МАРС)– это большая гетерогенная группа аномалий развития сердечно-сосудистой системы, которые характеризуются анатомическими и морфологическими отклонениями от нормы структур сердца и сосудов. Обычно они не сопровождаются клинически и гемодинамически значимыми нарушениями.
Наиболее часто диагностируемыми аномалиями являются пролапс митрального клапана (ПМК), дополнительные (аномальные) хорды левого желудочка и открытое овальное окно (ООО). По результатам ультразвукового исследования сердца нередко выявляются сочетанные МАРС – ПМК с дополнительными хордами левого желудочка или открытым овальным окном.
В настоящее время нет единого мнения о клиническом значении МАРС, многие из которых имеют нестабильный характер, связанный с ростом ребенка. Так, возможно обратное развитие увеличенного евстахиева клапана, пролабирующих гребенчатых мышц в правом предсердии, ПМК, нормализация длины хорд митрального клапана и диаметра магистральных сосудов.
Клиническая и гемодинамическая манифестация МАРС проявляется обычно не сразу после рождения, а спустя многие годы, нередко на фоне приобретенных заболеваний. С годами малые аномалии могут сами становиться причиной развития различных осложнений или усугублять другие заболевания.
Причинами формирования МАРС являются различные факторы: нарушения эмбриогенеза и кардиогенеза в результате внешних мутагенных влияний, хромосомные и генные дефекты соединительной ткани, а также врожденные аномалии развития соединительной ткани.
Большая часть наследственных и врожденных аномалий соединительной ткани связана с ее дисплазией. Особенность морфогенеза соединительной ткани заключается в том, что она участвует в формировании каркаса сердца практически на всех этапах онтогенеза. Поэтому влияние любого повреждающего фактора может привести к развитию дисплазии соединительной ткани сердца.
Ведущими клиническими признаками являются социальная дизадаптация и снижение толерантности к физическим нагрузкам.
1. Малые аномалии развития сердца
К основным малым аномалиям развития сердца (МАРС) относят: пролапс митрального клапана, открытое овальное окно, добавочная (дополнительная) хорда левого желудочка. Кроме того, описаны и другие формы МАРС: двустворчатый аортальный клапан, изолированные аневризмы, межпредсердной и межжелудочковой перегородок небольших размеров.
Существует две точки зрения на природу этих аномалий.
1. МАРС обусловлены наследственной детерминированностью, что позволяет рассматривать их в рамках врожденного порока сердца.
2. Эти аномалии следует представлять в аспекте синдрома дисплазии соединительной ткани.
Актуальность и необходимость ранней диагностики МАРС обусловлены их значительной распространенностью синдрома, высокой частотой развития нарушений сердечного ритма (наджелудочковая и желудочковая паркосизмальная тахикардия, частая желудочковая экстрасистолия, дисфункция синусового узла), что может привести к гемодинамическим нарушениям и даже — к внезапной смерти. Кроме того, такие общеклинические проявления, как вегетативные сдвиги, кардиалгии, снижение толерантности к физической нагрузке, социальная дизадаптация, в условиях отсутствия существенных объективных изменений со стороны сердечно-сосудистой системы сближает их с функциональной патологией (НЦД) и ставит необходимость их четкого разграничения.
Рассмотрим основные клинико-инструментальные критерии диагностики наиболее распространенных форм синдрома МАРС.
1.1 Пролапс митрального клапана
У лиц молодого возраста — это наиболее часто диагностируемый синдром, особенно при обращении по поводу кардиалгии. Его отмечают следующие диагностические критерии:
клинические — кардиалгии, периодическое сердцебиение, непереносимость интенсивных физических нагрузок, быстрая утомляемость, головокружение, периодические перебои в работе сердца, немотивированная слабость, неполная социальная адаптация в организованных коллективах (психоэмоциональная нестабильность);
аускультативные — среднепозднесистолические щелчки в сочетании с позднесистолическим шумом на верхушке;
рентгенологические — малые размеры сердца, иногда — выбухание дуги легочной артерии;
электрокардиографические — изолированная инверсия зубцов Т в отведениях II, III, aVF либо с инверсией в грудных отведениях, часто неполная блокада правой ножки пучка Гиса, вертикальное положение электрической оси сердца;
эхокардиографические — изолированное умеренное систолическое прогибание митральных створок в четырехкамерной проекции, смещение септальных створок в систолу за точку коаптации, в проекции длинной оси левого желудочка и в четырехкамерной проекции при верхушечном доступе, позднесистолическое пролабирование более 3 мм, наличие достоверной позднесистолической регургитации в левое предсердие по Доплеру;
холтеровское мониторирование — предсердные, желудочковые (единичные и групповые) экстрасистолы, синоаурикулярная блокада;
велоэргометрические — чаще низкая и очень низкая физическая работоспособность, толерантность к физическим нагрузкам снижена. Реакция на нагрузку, как правило, дистоническая.
1.2 Открытое овальное окно
Наименее изученная форма МАРС у лиц молодого возраста. Ее диагностическими критериями служат следующие:
клинические — неполная социальная адаптация в организованных коллективах (выраженная психоэмоциональная нестабильность), непереносимость интенсивных физических нагрузок, быстрая утомляемость, головокружение, периодические перебои в работе сердца, кардиалгии;
аускультативные — систолический шум во II—III межреберье слева от грудины, периодически — раздвоение II тона над легочной артерией;
рентгенологические — малые размеры сердца;
электрокардиографические — изолированная инверсия зубцов Т в грудных отведениях, часто блокада правой ножки пучка Гиса, синдром ранней реполяризации желудочков, синусовая тахиаритмия;
эхокардиографические — перерыв эхо-сигнала в межпредсердной перегородке более 5 мм, лево-правый шунт с доплерными характеристиками;
холтеровское мониторирование — предсердные, желудочковые (единичные, частые и групповые) экстрасистолы, синоаурикулярная блокада, периоды синусовой тахиаритмии, суправентрикулярной тахикардии;
велоэргометрические — очень низкая физическая работоспособность, низкая толерантность к физическим нагрузкам, реакция на нагрузку — дистоническая.
1.3. Добавочная (дополнительная) хорда левого желудочка сердца
Выявлением в клеточной структуре добавочных хорд клеток проводящей системы сердца объясняют причину развития нарушений сердечного ритма.
Диагностическими критериями этой аномалии являются:
аускультативные — систолический шум в 5-м точке, на верхушке и во II—III межреберье слева от грудины; при расположении добавочной хорды ближе к выходному тракту левого желудочка интенсивность систолического шума более выражена, отмечается ослабление первого тона;
рентгенологические — особенностей не имеется;
электрокардиографические — часто неполная блокада правой ножки пучка Гиса, CLC-синдром, синдром ранней реполяризации желудочков, синусовая тахиаритмия, в единичных случаях — изолированная инверсия зубцов Т в грудных отведениях V4—V6;
эхокардиографические — наличие эхо-тени как дополнительного эхогенного образования (как одиночного, так и множественного) в полости левого желудочка;
холтеровское мониторирование — синоаурикулярная блокада, предсердные, желудочковые (единичные, частые и групповые) экстрасистолы, периоды синусовой тахиаритмии, суправентрикулярной тахикардии, электрической альтернации, преходящий синдром CLC, WPW-синдром;
велоэргометрические — низкая физическая работоспособность, низкая толерантность к физическим нагрузкам. Реакция на нагрузку — чаще дистоническая.
2. Нормы физических нагрузок при малой аномалии развития сердца
Следует отметить, что среди пациентов молодого возраста с синдромом МАРС встречаются лица с разнообразными сочетаниями аномалий. При изучении клинико-инструментальных проявлений у этих лиц обращено внимание на то, что признаков взаимного отягощения в этих случаях не наблюдается. Ведущими клиническими признаками являются социальная дизадаптация и снижение толерантности к физическим нагрузкам. Во всех случаях присутствуют жалобы пациентов на кардиалгии и ощущение перебоев в работе сердца.
При решении практических вопросов экспертной оценки у лиц молодого возраста рассмотренные малые аномалии развития сердца следует относить к самостоятельному, генетически детерминированному клиническому синдрому, которому свойственны клинические проявления в виде:
· снижения толерантности к физическим нагрузкам,
· социальной дизадаптации, кардиалгии,
· нарушений ритма сердца.
Проведение ЭКГ-мониторирования и эхокардиографии, определение толерантности к физическим нагрузкам у этих больных следует считать обязательным.
Очень важно детям и подросткам с МАРС определить адекватную норму физической активности в зависимости от функционального состояния миокарда.
Немедикаментозные методы лечения МАРС включают:
· адекватную возрасту организацию труда и отдыха;
· соблюдение распорядка дня;
· рациональное, сбалансированное питание;
· занятия физической культурой, ЛФК.
Вопрос о допуске к занятиям спортом решается индивидуально.
При наличии ПМК, а также данных семейного анамнеза (случаи внезапной смерти у родственников), наличия жалоб на сердцебиения и кардиалгии; синкопальные состояния; изменения на ЭКГ (нарушения сердечного ритма, синдром укороченного и удлиненного QT) являются основанием для решения о противопоказании спортивных тренировок . Такой же тактики следует придерживаться при наличии АРХ и АРТ с синдромом предвозбуждения желудочков, которые могут спровоцировать нарушения сердечного ритма у спортсменов в условиях физического и психоэмоционального напряжения.
В специальных медицинских группах следует проводить занятия лечебной гимнастикой, индивидуальные занятий. На занятиях рекомендуется использовать скакалки, мячи, обручи, скамейки, наклонные доски, шведскую стенку. Лечебная гимнастика служит для более быстрого и полноценного восстановления здоровья, а также развития физических качеств: быстроты, силы, выносливости, координации движений. Специально подобранные гимнастические упражнения (на основе диагноза врача) успешно применяются для восстановления двигательных функций после различных повреждений.
Рекомендуемые средства гимнастики: строевые упражнения, разновидности передвижений, танцевальные шаги; общеразвивающие упражнения без предметов и с различными предметами (палки, гантели, скакалки, мячи и др.), упражнения на гимнастической стенке, скамейке, со скамейкой, на кольцах и прикладные упражнения (бег, прыжки, лазанье, перелезание). Положительной стороной гимнастических упражнений является их доступность для любого возраста, многообразие форм и видов упражнений, используемых в соответствии с возрастом, полом и возможностями занимающихся.
Таким образом, можно сказать, что МАРС развивается у каждого человека по-своему, и, исходя из этого, необходимо назначать индивидуальное лечение и количество физических нагрузок. При решении практических вопросов экспертной оценки у лиц молодого возраста рассмотренные малые аномалии развития сердца следует относить к самостоятельному, генетически детерминированному клиническому синдрому.Проведение ЭКГ-мониторирования и эхокардиографии, определение толерантности к физическим нагрузкам у этих больных следует считать обязательным. Вопрос о допуске к занятиям спортом должен решаться индивидуально.
Список использованной литературы
1. Вейн А.М., Соловьева А.Д., Колосова О.А. Вегето-сосудистая дистония. М: Медицина; 1981; 318 с.
2. Грошев В.Н., Кривощапов Н.А., Попова Н.В. Нейроциркуляторные дистонии в подростковом возрасте. Педиатрия 1995; 6: 33—35.
3. Кацуба А.М. Клинико-инструментальная характеристика некоторых синдромов сердечно-сосудистой патологии у лиц молодого возраста. Автореф. дис. . канд. мед. наук. Н. Новгород; 1998.
4. Маколкин В.И. Нейроциркуляторная дистония. Топ Мед. 1996; 5: 24—26.
5. Маколкин В.И, Аббакумов С.А. Диагностические критерии НЦД. Кл мед 1996; 3: 22—24.
6. Маколкин В.И., Аббакумов С.А., Сапожникова А.А. Нейроциркуляторная дистония. Чебоксары; 1995.
7. Мешков А.П. Функциональные (неврогенные) болезни сердца. Н. Новгород; 1999; 206 с.
9. Покалев Г.М., Трошин В.Д. Нейроциркуляторные дистонии. Горький: Волго-Вятск. книжн. изд-во; 1977; 319 с.
10. Положенцев С.Д., Маклаков А.Г., Федорец В.Н., Руднев Д.А. Психологические особенности больных НЦД. Кардиология 1995; 5: 70—72.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Пороки сердца: причины появления, симптомы, диагностика и способы лечения.
Определение
Порок сердца определяется как атипичное или аномальное строение его структур (камер, клапанов, крупных сосудов), являющееся следствием нарушений закладки и развития (врожденный порок сердца) либо разнообразных патологических изменений (приобретенный порок сердца). В результате формирования данной патологии нарушается работа сердца и формируется кислородная недостаточность органов и тканей организма, которая в конечном счете может привести к сердечной недостаточности.
Причины появления пороков сердца
У человека кровь, возвращающаяся к сердцу от всех органов и тканей (кровь, бедная кислородом), проходит через правое предсердие и затем через правый желудочек в легочную артерию, а оттуда поступает в легкие. В легких кровь обогащается кислородом, высвобождает углекислый газ и поступает в левое предсердие и левый желудочек, а оттуда перекачивается ко всем органам и тканям через аорту, а затем через артерии более мелкого калибра.
Работоспособность сердечной мышцы зависит от функционирования клапанов, которые при ее сокращении беспрепятственно пропускают кровь в следующий отдел, а при расслаблении не позволяют крови поступать обратно.
Врожденные пороки сердца весьма разнообразны. Описано более полутора сотен различных вариантов нетипичного строения сердца. Примерно один из 100 младенцев рождается с пороком сердца. Часто встречающимися патологиями сердца, диагностированными в младенчестве и детстве, являются дефекты межпредсердной и межжелудочковой перегородок (отверстия между камерами сердца). Нередко дефекты сочетаются с аномалиями клапанного аппарата сердца или крупных сосудов. Наиболее распространенным врожденным пороком сердца является двустворчатый аортальный клапан, который открывается при каждом сердечном сокращении, давая крови возможность течь от сердца ко всем органам. Нормальный аортальный клапан имеет три створки.
Двустворчатый аортальный клапан обычно не вызывает проблем в младенчестве или детстве, поэтому часто диагностируется только во взрослом возрасте.
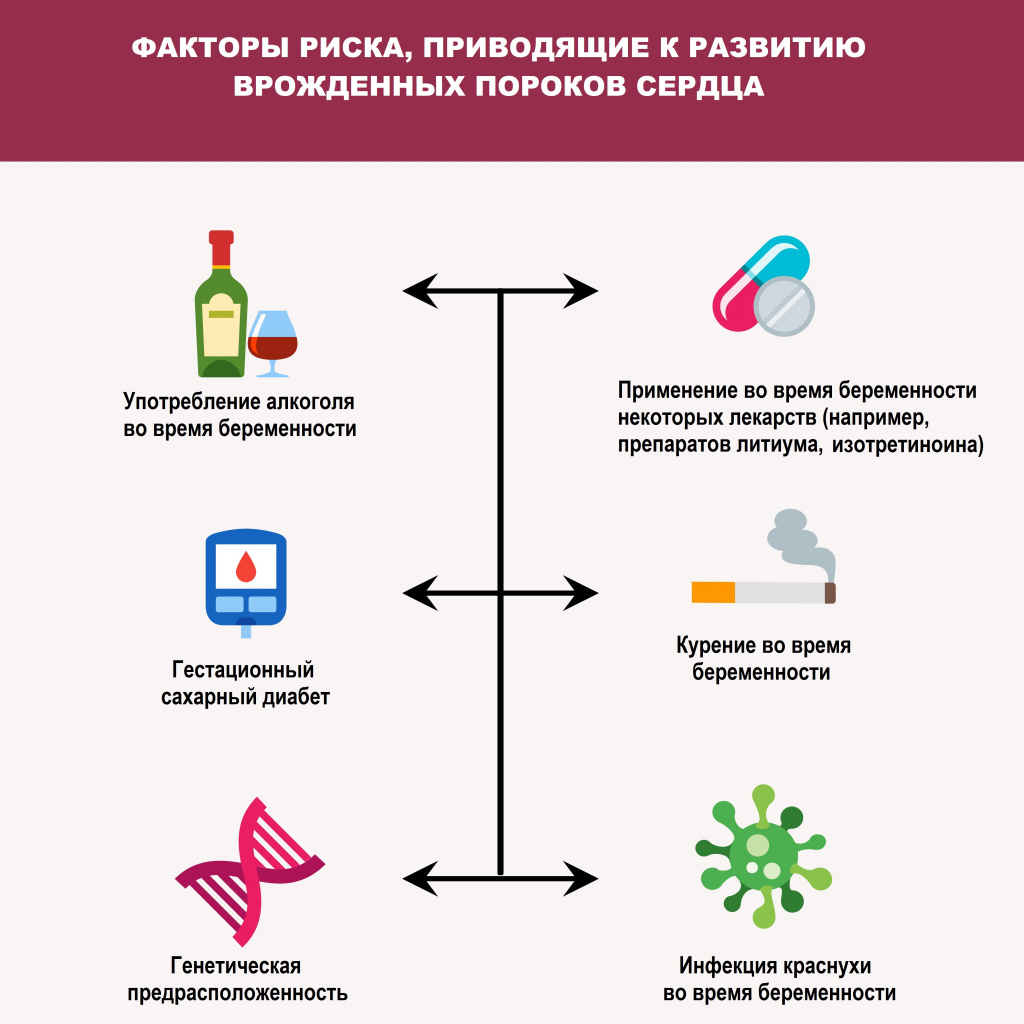
Среди причин развития врожденных пороков сердца выделяют генетические, экологические и инфекционные. Помимо этого, к их формированию могут приводить определенные заболевания (гестационный сахарный диабет, краснуха и системная красная волчанка) у матери, прием некоторых лекарственных препаратов, наркотиков и алкоголя во время беременности и другие факторы.
Приобретенные пороки – это аномалии и дефекты клапанов сердца, его отверстий или перегородок между камерами, отходящих от него сосудов, появившиеся в процессе жизни под воздействием морфологических и функциональных изменений в работе сердца. Митральный клапан страдает чаще, чем аортальный. Реже встречаются патологии трехстворчатого (трикуспидального) клапана и клапана легочной артерии. Заболевания могут манифестировать в любом возрасте под влиянием атеросклероза, кардиосклероза, ишемической, либо гипертонической болезни, ревматизма, системной патологии, травмы, сифилиса и некоторых других причин. Также к клапанным порокам сердца приводят дегенеративные изменения клапанов - при развитии заболевания нарушается их строение и функция, что вызывает перестройку гемодинамики, происходит перегрузка соответствующих отделов сердца, гипертрофия сердечной мышцы, нарушение кровообращения в сердце и в организме в целом.
Классификация заболевания
- стеноз - в результате патологического процесса возникает деформация тканей клапана и сужается отверстие, через которое кровь поступает в следующий отдел сердца;
- недостаточность клапанов - несмыкание клапанов сердца из-за изменения формы, их укорочения в результате рубцевания пораженных тканей;
- комбинированные и сочетанные пороки сердца:
- комбинированные – при наличии и стеноза, и недостаточности одного клапана;
- сочетанные – при поражении сразу нескольких клапанов.
- дегенеративные, или атеросклеротические (встречаются в 5-6% случаев) - чаще эти процессы развиваются после 40-50 лет, когда происходит отложение кальция на створках пораженных клапанов, что приводит к прогрессированию порока;
- ревматические, формирующиеся на фоне ревматических заболеваний (80% случаев);
- пороки, возникающие как результат воспаления внутренней оболочки сердца (эндокардит);
- сифилитические (в 5% случаев).
Симптомы пороков сердца
К клиническим симптомам пороков сердца относятся одышка, слабость, быстрая утомляемость, отеки нижних конечностей, нарушение сна, перебои в работе сердца, аритмия (чаще тахикардия), изменение цвета кожи (синюшность или бледность), набухание вен шеи и головы, беспричинное беспокойство, давящая боль в области сердца (особенно при физических нагрузках) или между лопатками, в редких случаях - потеря сознания.
Специфические симптомы врожденных пороков сердца зависят от возраста пациента. Поскольку нормальная циркуляция богатой кислородом крови необходима для нормального роста и развития организма, у младенцев может наблюдаться затрудненное или учащенное дыхание, плохой аппетит, потливость или повышенная частота дыхания во время кормления, цианоз губ и/или кожи, необычная раздражительность или отставание в прибавке в весе.
У детей и подростков могут наблюдаться снижение переносимости физических нагрузок, головокружения, обмороки.
Большинство серьезных пороков сердца у детей выявляются на основании симптомов, которые замечают родители, а также на основании отклонений, обнаруживаемых при осмотре врачом. Нарушенный ток крови через сердце обычно проявляется сердечными шумами, которые можно услышать с помощью стетоскопа. Аномальные сердечные шумы зачастую бывают громкими или резкими. Однако в подавляющем большинстве случаев сердечные шумы, отмечаемые в детском возрасте, являются функциональными и не обусловлены пороками сердца.
Выраженность и характер симптомов зависят от расположения пораженного клапана. При пороках клапанов левой половины сердца (митрального и аортального) в первую очередь страдают легкие, так как в их сосудах застаивается кровь, что проявляется одышкой и кашлем. Кроме того, возникают признаки недостаточного кровоснабжения головного мозга и самого сердца, головокружение, обмороки, стенокардия. При наличии цианоза одной из наиболее распространенных патологий является тетрада Фалло (ограничение поступления крови в легкие).
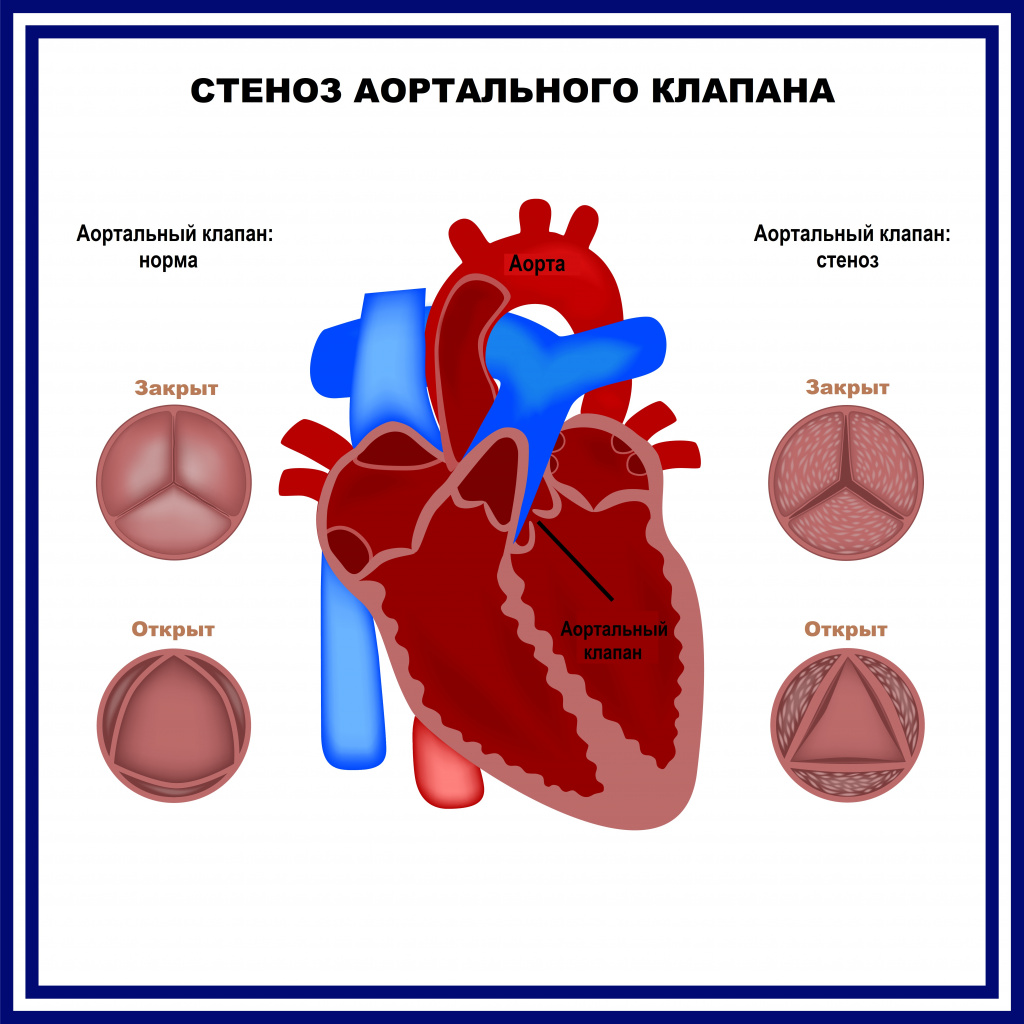
![Стеноз аортального клапана.jpg]()
При нарушении работы клапанов правой половины сердца (трехстворчатого и клапана легочной артерии) происходит застой крови в сосудах большого круга кровообращения, поэтому страдают все органы кроме легких. Развиваются отеки голеней и стоп, асцит (скопление жидкости в брюшной полости), увеличение печени и другое.отставание в прибавке в весе.
Признаки приобретенных пороков зачастую сочетаются с другими заболеваниями сердца, в частности, с ишемической болезнью, что затрудняет их клиническую дифференциацию.
Диагностика пороков сердца
Диагностические мероприятия, проводимые с целью обнаружения порока сердца, требуют комплексного подхода, но всегда начинаются со сбора анамнеза: врач выясняет жалобы пациента, время и обстоятельства их проявления, интенсивность, наследственные факторы. Далее проводится физикальный осмотр, который включает визуальный осмотр, пальпацию, перкуссию (простукивание), аускультацию (выслушивание).
Лабораторные исследования, которые назначают при подозрении на порок сердца:
-
клинический анализ крови;
Одно из основных лабораторных исследований для количественной и качественной оценки всех классов форменных элементов крови. Включает цитологическое исследование мазка крови для подсчета процентного содержания разновидностей лейкоцитов и определение скорости оседания эритроцитов.
![]()
Заболевания сердечно-сосудистой системы — основная причина смерти среди взрослого населения. Смертность достигает 30 % от общего количества всех летальных исходов. Подавляющее большинство таких случаев (85 %) приходится на инсульты и инфаркты миокарда.
К факторам риска относят курение, лишний вес, семейную предрасположенность, высокое давление, диабет, заболевания почек. По этой причине уделяется особое внимание диспансеризации пациентов из группы риска, у которых еще нет клинических проявлений ССЗ. Мужчинам старше 40 лет и женщинам за 50 необходимо регулярно обследовать сердечно-сосудистую систему даже без явных показаний. Только в 40 % случаев болезни сердечно-сосудистой системы были обусловлены возрастом, т.е. в 60 % случаев умирали те, у кого сосуды и сердце не подавали признаков нарушений. Поговорим о том, какие бывают заболевания сердца и какие заболевания сердечно-сосудистой системы наиболее опасны.
Заболевания сердечно-сосудистой системы: список распространенных
![]()
Перед тем как перечислить заболевания сердечно-сосудистой системы, стоит отметить, что ССЗ бывают врожденными и приобретенными. С проблемами врожденных патологий люди сталкиваются сразу, медицина работает над возможностью улучшить качество жизни таких пациентов. Приобретенные сердечно-сосудистые заболевания чаще всего возникают практически незаметно для человека. Со временем состояние ухудшается, но к врачу обращаются пациенты с уже очевидными признаками запущенной патологии. Основные болезни сердечно-сосудистой системы необходимо знать хотя бы потому, что они могут коснуться каждого, а профилактика поможет спасти вашу жизнь. Ниже приводится общепринятая классификация заболеваний сердечно-сосудистой системы.
Артериальная гипертензия
При АГ у пациента наблюдается стойкое повышение АД выше показателей 140/90. Гипертоническая болезнь — основная причина мозгового инсульта и инфаркта. При этом ее этиология неизвестна. В исследованиях отмечается ведущая наследственная роль, повышается риск АГ при интоксикации, нерациональном питании, стрессе, профессиональной вредности, ночных апноэ. АГ может медленно или быстро прогрессировать. Также выделяют симптоматическую АГ, связанную с повреждением органов, участвующих в регуляции кровяного давления.
Особенно внимательным к своему здоровью следует быть пациентам с диагностированными болезнями почек, надпочечников, нервной системы, употребляющим много соли и некоторые лекарства — стероиды (ГКС), нестероидные противовоспалительные, гормональные контрацептивы. Без должного лечения может возникнуть угрожающее жизни состояние — гипертонический криз.
Болезни сердца
ИБС — это нарушение кровообращения в коронарных сосудах, снабжающих кислородом сердце. Характерный клинический симптом — стенокардия, при которой появляется давящая боль в грудине с отдачей в лопатку, руку, челюсть с левой стороны, шею. В возрасте 45 лет риск ИБС у женщин составляет 1 %, у мужчин—2-5 %, но уже к 65 годам возрастает до 10-20 % у обоих полов.
Крайне важно знать, какие есть заболевания сердца или предпосылки к их развитию, ведь ИБС приводит к сердечной недостаточности, нарушению сердечного ритма, инфаркту и внезапной коронарной смерти. Выделяют 4 функциональных класса стенокардии, 4-ый характеризуется возникновением приступов в покое. Некоторые эпизоды ИБС проходят без боли, выявить болезнь помогает ЭКГ и суточное мониторирование.
- Острый коронарный синдром (при нестабильной стенокардии или инфаркте миокарда)
Состояние, помогающее заподозрить стенокардию или инфаркт. При инфаркте сердце остается без необходимого для нормальной работы уровня кислорода, что ведет к некрозу (отмиранию) клеток. Следствием инфаркта миокарда становится увеличившаяся нагрузка на желудочек. Состояние, предшествующее ИМ, называется нестабильной стенокардией. Приступы могут возникать как в напряжении, так и в покое, достигая по длительности 10-15 минут. При ИМ характер и интенсивность боли могут быть различными, в том числе и нетипичными с локализацией только в левой руке. По причине атипичных проявлений затрудняется диагностика, а адекватное лечение запаздывает: смертность в таких группах выше всего.
- Некоронарогенные заболевания
Классификация болезней сердечно-сосудистой системы будет неполной без упоминания этой группы, куда относятся опухоли сердца, кардиомиопатии, миокардиты. На их долю приходится 7-9 % случаев. Поражение сердечной мышцы может возникать по причине химических, паразитарных, токсических, аутоиммунных, аллергических факторов.
Отдельно стоит отметить такие виды заболеваний сердечно-сосудистой системы как болезни оболочек — инфекционный эндокардит (воспаление внутренней оболочки) и перикардит (околосердечной сумки).
Бывает врожденным и приобретенным. При ПС нарушается работа клапанов и магистральных сосудов. В большинстве случаев наблюдается аномальное строение клана с рождения, в 10 % — возрастная дегенерация, в 15 % — патологии из-за ревматизма. Врожденный порок наблюдается в 1 случае из 120.
Нарушение сердечного ритма. В фатальных случаях приводит в эмболии. К причинам аритмии относят ИБС, травмы, прием некоторых препаратов, а также нездоровый образ жизни.
Нарушение насосной функции, как следствие – ухудшение метаболизма и кислородная недостаточность. Характерные симптомы — одышка, влажные хрипы в легких, набухание вен шеи, отек ног, утомляемость. При игнорировании лечения прогноз неблагоприятный.
Патологии артерий и вен
![]()
Относится к хроническим заболеваниям сердечно-сосудистой системы. Характеризуется отложением липопротеинов с последующим формированием бляшки. В дальнейшем приводит к разрастанию соединительной ткани и отложению солей кальция. Сосуд травмируется и может полностью перекрыться. Точная причина возникновения болезни науке неизвестна, выдвигаются аутоиммунная, вирусная, генетическая, гормональная и другие теории. Заболевание нередко отягощается ИБС.
При атеросклерозе могут поражаться мозговые, сонные, коронарные, почечные, бедренные, подвздошные, большеберцовые артерии, аорта. Среди осложнений: АГ, аневризма, инсульт, ишемия, поражение периферических артерий. У больного может быть поражено несколько артерий, а клиническая картина будет зависеть от места образования бляшки.
- Варикозное расширение вен и венозный тромбоз
В РФ 67% женщин и 50% мужчин болеют разными типами заболеваний вен. Варикоз развивается на фоне нарушений в работе венозных клапанов и проявляется в виде расширения подкожных вен. Основную опасность представляют такие последствия как развитие тромбофлебита – воспаления внутренних стенок вен, а также тромбоза.
Венозный тромбоз характеризуется формированием тромбов в венах – подкожных, глубоких. Отрыв тромба приводит к развитию легочной тромбоэмболии (перекрывается ток крови в легочной артерии).
Это основные заболевания сердечно-сосудистой системы, с которыми чаще всего сталкиваются жители России. Вылечить сердце и сосуды можно без операции с помощью коррекции питания, физических нагрузок, лекарственной терапии, но все меры необходимо принимать на начальной стадии заболевания и под контролем кардиолога. Лучшее лечение – это профилактика заболеваний. При этом, медицинская наука развивает и новаторские методики щадящего лечения, с помощью которых можно улучшить прогнозы и повысить качество жизни пациента без радикальных хирургических операций. Получить современную терапию вы можете в Чеховском сосудистом центре, где принимают ведущие специалисты – кардиологи, флебологи, сосудистые хирурги.
Читайте также: