Альдостерон реферат по биохимии
Обновлено: 08.07.2024
Альдостерон – это гормон, отвечающий за удерживание солей натрия и выделение калия почками.
Синонимы русские
Минералокортикоид, гормон коры надпочечников.
Синонимы английские
Метод исследования
Иммуноферментный анализ (ИФА).
Единицы измерения
Пг/мл (пикограмм на миллилитр).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
- Ограничить потребление углеводов в течение 14-30 дней до исследования.
- За 14-30 дней до исследования прекратить прием мочегонных, антигипертензивных препаратов, стероидов, пероральных контрацептивов и эстрогенов.
- Исключить прием ингибиторов ренина в течение 7 дней до исследования.
- Исключить физическое и эмоциональное перенапряжение за 72 часа перед сдачей крови.
- Не курить в течение 3 часов до исследования.
Подробнее об исследовании
Гормон альдостерон необходим для регуляции удерживания в почках натрия и высвобождения калия. Он осуществляет важную функцию по поддержанию нормальных концентраций натрия и калия в крови и по контролю за объемом и давлением крови.
Альдостерон производится корой надпочечников, его синтез регулируется двумя белками, ренином и ангиотензином. Ренин высвобождается из почек, когда падает кровяное давление, уменьшается концентрация натрия в крови или повышается концентрация калия. Он расщепляет белок ангиотензиноген, содержащийся в крови, с образованием ангиотензина I, который далее под воздействием фермента преобразуется в ангиотензин II. Ангиотензин II, в свою очередь, способствует сокращению кровеносных сосудов и стимулирует образование альдостерона. В итоге поднимается кровяное давление и содержание натрия и калия поддерживается на необходимом организму уровне.
Различные заболевания могут вызывать перепроизводство либо недопроизводство альдостерона (гиперальдостеронизм или альдостеронопению). Поскольку ренин и альдостерон очень тесно связаны, часто оба вещества определяются вместе для выяснения причины аномального содержания альдостерона в крови.
Для чего используется исследование?
- Чтобы выяснить, достаточно ли альдостерона производится в организме, и предположить причины его избытка либо недостатка.
- Для скрининга на первичный гиперальдостеронизм, также известный под названием "синдром Конна", который является одной из причин повышенного давления.
Когда назначается исследование?
- При высоком кровяном давлении и низкой концентрации калия.
- Если прием лекарств не помогает снизить повышенное кровяное давление либо если кровяное давление повышено в молодом возрасте.
- При подозрении на недостаточность надпочечников.
Что означают результаты?
Референсные значения: * 25 - 315 пг/мл.
В таблице, представленной ниже, показаны изменения уровня ренина, альдостерона и кортизола, которые происходят при различных заболеваниях.
а) Влияние альдостерона на почки и гемодинамику. Альдостерон увеличивает канальцевую реабсорбцию натрия и секрецию калия. Альдостерон увеличивает всасывание натрия и одновременно повышает секрецию калия канальцевым эпителием почек, особенно главными клетками прямого почечного канальца, и в меньшей степени — канальцевым эпителием дистальных канальцев и собирательных трубочек, поэтому альдостерон способствует задержке натрия во внеклеточной жидкости и повышает экскрецию калия с мочой.
Высокая концентрация альдостерона в плазме может временно снизить потери натрия с мочой не более, чем на несколько миллиэквивалентов в сутки. В то же время потери калия увеличиваются в несколько раз, поэтому главное влияние избытка альдостерона заключается не столько в повышении содержания натрия во внеклеточной жидкости, сколько в снижении уровня калия.
Напротив, полное отсутствие альдостерона приводит к временной суточной потере 10-20 г натрия с мочой, что составляет от 1/10 до 1/5 общего количества натрия в организме. В то же время отмечается устойчивая задержка калия в экстрацеллюлярном пространстве.
б) Избыток альдостерона увеличивает объем внеклеточной жидкости и артериальное давление, но оказывает незначительное влияние на концентрацию натрия в плазме. Хотя альдостерон активно снижает экскрецию натрия почками, концентрация натрия во внеклеточной жидкости при этом возрастает только на несколько миллиэквивалентов. Это объясняется адсорбированием эквивалентного количества воды одновременно с реабсорбцией натрия в канальцах по осмотическому градиенту.
Кроме того, небольшое увеличение концентрации натрия во внеклеточном пространстве сопровождается жаждой, что увеличивает потребление воды, если это возможно, поэтому объем внеклеточной жидкости возрастает по мере задержки натрия, но без заметных изменений его концентрации.
Альдостерон является одним из наиболее мощных натрий-сберегающих гормонов, однако задержка натрия на фоне избытка этого гормона носит транзиторный характер. Опосредованное альдостероном увеличение количества внеклеточной жидкости длится от 1 до 2 сут и ведет к увеличению артериального давления. Повышение артериального давления, в свою очередь, ведет к росту выведения и соли, и воды, что называют, соответственно, натрийурезом и диурезом, опосредованным повышением давления.
В итоге после повышения объема внеклеточной жидкости на 5-15% выше нормы давление также повышается на 15-25 мм рт. ст. Такое повышение артериального давления возвращает экскрецию соли и воды к нормальным показателям, несмотря на имеющийся избыток альдостерона (для облегчения понимания просим вас изучить рисунок ниже).
Напротив, падение продукции альдостерона до нуля приводит к громадным потерям воды и соли не только за счет уменьшения концентрации хлорида натрия во внеклеточной жидкости, но также за счет уменьшения экстрацеллюлярного объема. В результате формируется тяжелая дегидратация и уменьшается объем крови, что приводит к циркуляторному шоку. Без лечения такая ситуация заканчивается гибелью организма через несколько дней от момента внезапного прекращения синтеза альдостерона.
Видео физиология гормонов надпочечника - профессор, д.м.н. П.Е. Умрюхин
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021

Разработчик сайтов, журналист, редактор, дизайнер, программист, копирайтер. Стаж работы — 25 лет. Область интересов: новейшие технологии в медицине, медицинский web-контент, профессиональное фото, видео, web-дизайн. Цели: максимально амбициозные.
- Запись опубликована: 20.06.2020
- Время чтения: 1 mins read
Альдостерон – это стероидный гормон (минералокортикостероид), вырабатываемый надпочечниками в клубочковом слое. Он участвует в регуляции водного и минерального обмена, отвечает за выведение адекватного количества калия с мочой, реабсорбцию ионов натрия в почках, предотвращая их выведение и чрезмерную потерю, что будет связано с дегидратацией и снижением артериального давления.
Особенности выработки альдостерона в организме
Альдостерон является компонентом системы ренин-ангиотензин-альдостерон (система РАА). Этот гормон напрямую определяет удержание натрия (соли) в почках и косвенно влияет на выведение калия. Он играет важную роль в контроле объема крови и артериального давления.
Альдостерон синтезируется в коре надпочечников под влиянием целой цепи событий. Почка, реагируя на падение артериального давления или натрия (часто свидетельствует о дегидратации), начинает выделять ренин – фермент, катализирующий реакцию, продуктом которой является гормон ангиотензин.
Ренин превращает ангиотензиноген (белоксинтезируется печенью) в ангиотензин I. Затем ангиотензинпревращающий фермент превращает ангиотензин I в ангиотензин II. Ангиотензин II влияет на сужение кровеносных сосудов и стимулирует синтез альдостерона. У здоровых людей повышение активности ренина сопровождается увеличением концентрации альдостерона; когда активность ренина низкая, уровни альдостерона также снижаются.
Нормальная концентрация альдостерона в крови: 140-560 пмоль / л.
Показания к исследованию
Тест проводится для оценки нарушений секреции альдостерона или ренина. Это полезно при диагностике гиперальдостеронизма (чрезмерное производство альдостерона) или гипоальдостеронизма (недостаточный синтез альдостерона).
Анализ на альдостерон в крови или мочи и сывороточный ренин могут быть назначены, когда у пациента высокое кровяное давление и низкий уровень калия. Анализ иногда назначается вместе с другими тестами, когда врач подозревает у пациента надпочечниковую недостаточность.
Поскольку первичный гиперальдостеронизм является потенциально излечимой причиной гипертонии, которая часто не поддается обычному антигипертензивному лечению, некоторые врачи назначают тест на альдостерон и ренин, чтобы определить тип лечения, который может быть эффективным у пациентов с очень высоким кровяным давлением.
Симптомы, указывающие на повышенный уровень альдостерона – гиперальдостеронизм:
- В результате чрезмерно высокого уровня натрия и чрезмерного увлажнения: рефрактерная тяжелая гипертония, полиурия, жажда;
- В результате снижения уровня калия: слабость, онемение и спазмы мышц, аритмии.
Симптомы, указывающие на пониженный уровень альдостерона – гипоальдостеронизм:
- Из-за низкого уровня натрия и обезвоживания: сильная слабость, низкое кровяное давление.
- В результате повышения уровня калия: слабость, аритмии.
Противопоказания для проведения анализа на альдостерон
Для определения альдостерона достаточно собрать небольшое количество крови, поэтому противопоказаний для проведения этого теста нет.
Как проводится анализ на альдостерон
Образец крови берут из вены на руке. Некоторые врачи предпочитают оценивать секрецию альдостерона, основываясь на результатах теста на концентрацию этого гормона в образце мочи.
Уровень альдостерона изменяется в течение дня из-за его чувствительности к ряду факторов, включая положение тела. Поэтому для оценки уровней альдостерона врач может попросить пациента стоять или лежать в течение 15-30 минут до взятия крови. Лучше всего, если кровь собирается лежа утром, прежде чем пациент встанет с постели.
Расшифровка анализа
Высокие уровни альдостерона в сыворотке и моче, сопровождающиеся низким уровнем ренина, указывают на первичный гиперальдостеронизм. Напротив, вторичный гиперальдостеронизм характеризуется высоким уровнем альдостерона и ренина.
Низкие уровни альдостерона обычно возникают при недостаточности надпочечников или болезни Аддисона. Причиной снижения синтеза альдостерона у некоторых новорожденных с врожденной гиперплазией надпочечников является отсутствие фермента, необходимого для синтеза кортизола. Врожденная гиперплазия надпочечников считается редкой причиной гипоальдостеронизма.
Причины повышения альдостерона
Вторичный гиперальдостеронизм – повышение концентрации альдостерона происходит из-за наличия других заболеваний, таких как:
- Обезвоживание.
- Стеноз почечной артерии. Когда почечная артерия сужается, нарушается кровоснабжение почек. Почка воспринимает это как сигнал об обезвоживании и падении кровяного давления.
- Цирроз печени. Больная печень не может производить достаточно альбумина – белков плазмы, ответственных за онкотическое кровяное давление. В этой ситуации вода покидает кровеносные сосуды, мигрирует во внеклеточное пространство и происходит обезвоживание. Кроме того, печень не может метаболизировать альдостерон с соответствующей скоростью, поэтому происходит дополнительное повышение его концентрации.
- Нефротический синдром.
- Сердечная недостаточность. В этом случае сердце не может обеспечить адекватный кровоток через почки, которые получают это как сигнал об обезвоживании.
- Ренин-секретирующая опухоль – очень редко.
- Первичный гиперальдостеронизм (синдром Конны). Это синдром редкого заболевания, вызванный наличием аденокарциномы надпочечников (обычно доброкачественной) или гипертрофией клубочкового слоя коры надпочечников.
Причины снижения уровня альдостерона
- Дисфункция почек (чаще всего как осложнение длительного диабета) – почки не выделяют ренин в достаточных количествах.
- Первичная недостаточность надпочечников (болезнь Аддисона). Может быть вызвана аутоиммунной реакцией (чаще всего), туберкулезом или другими инфекциями или врожденным дефицитом ферментов, ответственных за синтез гормонов надпочечников (врожденная гиперплазия надпочечников).
- Применение лекарств – ингибиторов ангиотензинпревращающего фермента (АПФ-I), антагонистов рецептора ангиотензина II (препятствует стимуляции ангиотензина II надпочечниками для выделения альдостерона), нестероидных противовоспалительных препаратов (НПВП), ß-блокаторов.
Что может повлиять на результат анализа
На результаты теста на альдостерон может влиять:
- содержание соли в рационе;
- солодка, имитирующая свойства альдостерона;
- лекарства, особенно безрецептурные – нестероидные противовоспалительные болеутоляющие средства (такие как ибупрофен), диуретики, бета-блокаторы, стероиды, ингибиторы конвертирующих ферментов (АПФ) и оральные контрацептивы. Многие из этих препаратов используются для лечения высокого кровяного давления.
Уровень альдостерона снижается до очень низкого уровня во время тяжелой болезни, поэтому его не следует измерять в период обострения заболеваний. Увеличивать результаты альдостерона могут стресс и интенсивная физическая активность.
Перед обследованием врач должен проинформировать пациента о возможной необходимости изменения содержания натрия (соли) в рационе, отказа от диуретиков и других лекарств и о снижении физической активности.
Что такое гиперальдостеронизм? Причины возникновения, диагностику и методы лечения разберем в статье доктора Матвеева М. А., эндокринолога со стажем в 11 лет.
Над статьей доктора Матвеева М. А. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Гиперальдостеронизм — это синдром, при котором кора надпочечников вырабатывает повышенное количество гормона альдостерона. Он сопровождается развитием артериальной гипертензии и поражением сердечно-сосудистой системы [1] . Нередко артериальная гипертензия, развившаяся на фоне повышенного уровня альдостерона, носит злокачественный характер: крайне плохо поддаётся медикаментозной коррекции и приводит к ранним и серьёзным осложнениям, таким как ранний инсульт, инфаркт миокарда, фибрилляция предсердий, внезапная сердечная смерть и др.
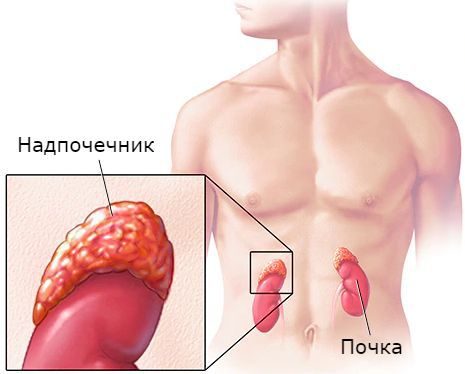
Гиперальдостеронизм является одной из самых частых причин артериальной гипертензии. По некоторым данным, он выявляется в 15-20 % всех случаев [5] .
В силу стёртой клинической картины данный синдром диагностируется редко. Однако его выявление имеет огромное значение как из-за своей распространённости, так и в связи с возможным своевременным лечением причины артериальной гипертензии и предотвращением тяжёлых сердечно-сосудистых осложнений, улучшая прогноз и качество жизни пациентов.
Кора надпочечников выделяет большое количество альдостерона либо автономно, либо в ответ на стимулы вне надпочечников.
Причинами автономной секреции альдостерона являются заболевания надпочечников:
- аденома (доброкачественная опухоль) надпочечника, продуцирующая альдостерон (синдром Крона);
- двусторонний идиопатический гиперальдостеронизм (точна причина неизвестна);
- односторонняя гиперплазия надпочечника (развивается в результате микро- или макронодулярного разрастания клубочковой зоны коры одного надпочечника);
- семейный гиперальдостеронизм (наследственное заболевание, встречается крайне редко);
- карцинома (злокачественная опухоль) надпочечника, вырабатывающая альдостерон.
Самой частой причиной гиперальдостеронизма является аденома (обычно односторонняя), состоящая из клеток клубочковой зоны. У детей аденомы встречаются редко. Как правило, это состояние у них вызвано раком или гиперплазией (разрастанием) одного надпочечника. У пожилых пациентов аденома встречается реже. Она связана с двусторонней гиперплазией надпочечников [4] [10] .
Вненадпочечниковыми причинами синдрома являются:
- стеноз (сужение) почечной артерии, приводящий к снижению почечного кровотока и, как следствие, гиперсекреции альдостерона;
- почечная вазоконстрикция (сужение любых сосудов почки), в том числе из-за опухолевого процесса;
- застойная сердечная недостаточность, цирроз печени с асцитом (скоплением жидкости в брюшной полости) и др., т. е. состояния, которые приводят к повышению альдостерона за счёт снижения печеночного кровотока и скорости метаболизма альдостерона [10] .
Крайне редко возможно развитие псевдогиперальдостеронизма — артериальной гипертензии и низкого уровня калия в крови, имитирующих симптомы гиперальдостеронизма. Причиной тому является существенная передозировка солодки или жевательного табака, которые влияют на метаболизм гормонов в надпочечниках.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы гиперальдостеронизма
Клинические проявления гиперальдостеронизма чаще встречаются в возрасте 30-50 лет, однако описаны случаи выявления синдрома и в детском возрасте [1] .
Основным и постоянным симптомом гиперальдостеронизма является артериальная гипертензия. В 10-15 % она носит злокачественный характер [3] . Клинически гипертония проявляется головокружением, головными болями, мельканием "мушек" перед глазами, перебоями в работе сердца, в особо тяжёлых случаях — даже временной потерей зрения. Систолическое артериальное давление достигает 200-240 мм рт. ст.
Обычно гипертония при данном синдроме устойчива к препаратам, нормализующим давление. Однако этот признак гиперальдостеронизма далеко не всегда становится определяющим, поэтому его отсутствие не исключает диагноз и может привести к диагностической ошибке. Течение артериальной гипертензии при наличии синдрома может быть умеренным и даже мягким, поддающимся коррекции небольшими дозами препаратов. В редких случаях артериальная гипертензия носит кризовый характер, что требует дифференциальной диагностики и тщательного клинического разбора.
Второй признак гиперальдостеронизма — нейромышечный синдром. Он встречается довольно часто. Его основные проявления включают мышечную слабость, судороги, ползанье "мурашек" по ногам, особенно в ночные часы. В тяжёлых случаях могут быть временные параличи, которые внезапно начинаются и исчезают. Они могут длиться от нескольких минут до суток [3] [4] .
Третий признак гиперальдостеронизма, встречающийся не менее чем в 50-70 % случаев, — почечный синдром. Он представлен, как правило, невыраженной жаждой и учащённым мочеиспусканием (часто в ночное время).
Выраженность всех вышеперечисленных проявлений напрямую связана с концентрацией альдостерона: чем выше уровень этого гормона, тем выраженнее и тяжелее проявления гиперальдостеронизма.
Патогенез гиперальдостеронизма
Надпочечники — это парные эндокринные железы, расположенные над верхними полюсами почек. Они являются жизненно необходимой структурой. Так, удаление надпочечников у экспериментальных животных приводило к смерти через несколько суток [2] .
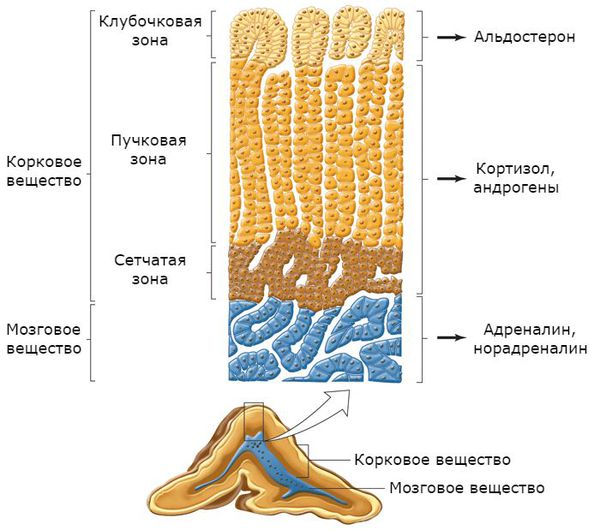
Надпочечники состоят из коркового и мозгового вещества. В корковом веществе, которое составляет до 90 % всей ткани надпочечника, выделяют три зоны:
- клубочковая;
- пучковая;
- сетчатая.
В клубочковой зоне синтезируются минералокортикоиды — подкласс кортикостероидных гормонов коры надпочечников, к коим относится альдостерон. К ней прилежит пучковая зона, вырабатывающая глюкокортикоиды (кортизол). Самая внутренняя зона — сетчатая — секретирует половые гормоны (андрогены) [2] .
Главным органом-мишенью для альдостерона являются почки. Именно там данный гормон усиливает всасывание натрия, стимулируя выделение фермента Na + /K + АТФазы, таким образом повышая его уровень в плазме крови. Второй эффект воздействия альдостерона — выделение почками калия, снижая его концентрацию в плазме крови.
При гиперальдостеронизме, т.е. при повышенной альдостерона, натрия в плазме крови становится чрезмерно много. Это приводит к повышению осмотического давления плазмы, задержке жидкости, гиперволемию (увеличение объёма жидкости или крови в сосудистом русле), в связи с чем развивается артериальная гипертензия.
Дополнительно высокий уровень натрия повышает чувствительность стенок сосудов к их утолщению, воздействию веществ, повышающих артериальное давление (адреналин, серотонин, кальций и др.) и развитию фиброза (разрастанию и рубцеванию) вокруг сосудов. Низкий уровень калия в крови в свою очередь вызывает поражение почечных канальцев, что приводит к снижению концентрационной функции почек. В результате этого довольно быстро развивается полиурия (увеличение объёма выделяемой мочи), жажда и никтурия (ночное мочеиспускание). Также при низком уровне калия нарушается нейромышечная проводимость и pH крови [1] [3] . Сходным образом альдостерон влияет на потовые, слюнные и кишечные железы [2] .
Из всего выше сказанного можно сделать вывод о том, что основная жизненно важная функция альдостерона — это поддержание физиологической осмолярности внутренней среды, т. е. баланса суммарной концентрации растворённых частиц (натрия, калия, глюкозы, мочевины, белка).
Классификация и стадии развития гиперальдостеронизма
В зависимости от причин гиперсекреции альдостерона выделяют первичный и вторичный гиперальдостеронизм. Подавляющее большинство случаев данного синдрома являются именно первичными.
Первичный гиперальдостеронизм — это повышенная секреция альдостерона, независящая от гормональной системы, которая контролирует объём крови и кровяное давление. Он возникает из-за заболеваний надпочечников.
Вторичный гиперальдостеронизм — это повышенная секреция альдостерона, вызванная вненадпочечниковыми стимулами (заболеваниями почек, застойной сердечной недостаточностью).
Отличительные клинические признаки этих двух типов гиперальдостеронизма указаны в таблице ниже [10] .
Осложнения гиперальдостеронизма
У пациентов с гиперальдостеронизмом крайне часто наступают сердечно-сосудистые поражения и смерть в сравнении с людьми с аналогичной степенью артериальной гипертензии, но вызванной другими причинами [11] [12] . Такие пациенты имеют очень высокий риск развития инфаркта и нарушение ритма сердца, в частности фибрилляции предсердий, что потенциально является фатальным состоянием. Риск внезапной сердечной смерти у пациентов с гиперальдостеронизмом увеличивается в 10-12 раз [13] .
Нередко у пациентов выявляются вызванные гиперальдостеронизмом кардиосклероз, гипертрофия левого желудочка и дисфункция эндотелия (внутреннего слоя сосудов) [3] . Это объясняется прямым повреждающим влиянием альдостерона на миокард и сосудистую стенку. Доказано, что увеличение массы миокарда при гиперальдостеронизме развивается раньше и достигает больших размеров [1] .
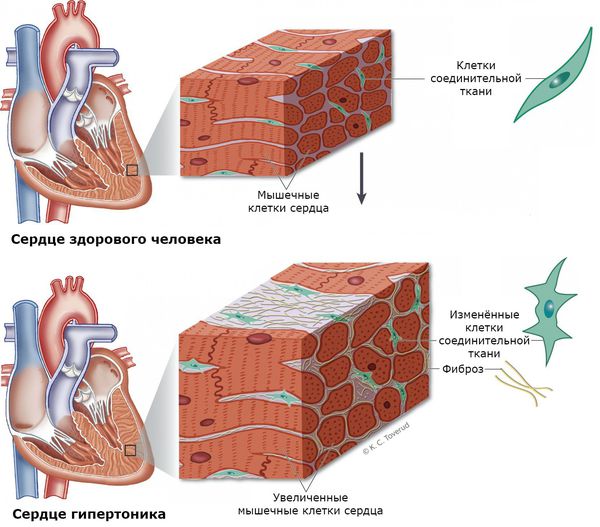
При развитии почечного синдрома (из-за интенсивного выведения почками калия) нарушается выведение ионов водорода. Это приводит к защелачиванию мочи и предрасполагает к развитию пиелита и пиелонефрита (воспаления почек), микроальбуминурии и протеинурии (выделения повышенного уровня альбумина и белка с мочой). У 15-20 % больных развивается почечная недостаточность с необратимыми изменениями работы почек. В 60 % случаев выявляется поликистоз почек [12] [13] .
Неотложным состоянием, связанным с гиперальдостеронизмом, является гипертонический криз. Его клинические проявления могут ничем не отличаться от обычных гипертонических кризов, проявляющихся головными болями, тошнотой, болями в области сердца, одышкой и т. д. Заподозрить нетипичный гипертонический криз в такой ситуации поможет наличие брадикардии (редкого пульса) и отсутствие периферических отёков. Эти данные в корне изменят тактику лечения и направят диагностический поиск в правильном направлении.
Диагностика гиперальдостеронизма
Для того чтобы не пропустить гиперальдостеронизм, вначале крайне важно выделить основные факторы риска, которые помогут заподозрить это заболевание. К ним относятся:
- артериальная гипертония II степени, т. е. стабильное повышение систолического (верхнего) артериального давления более 160/179 мм рт. ст., диастолического (нижнего) — более 100/109 мм рт. ст.;
- артериальная гипертония, устойчивая и/или плохо контролируемая препаратами (хотя этот признак далеко не всегда указывает на патологию);
- сочетание артериальной гипертонии с низким уровнем калия в крови (независимо от приёма мочегонных средств);
- артериальная гипертония и случайно выявленное (при УЗИ и/или КТ) образование надпочечника;
- отягощённый семейный анамнез: развитие артериальной гипертонии и/или острых сердечно-сосудистых катастроф до 40 лет, а также родственники, у которых уже был диагностирован гиперальдостеронизм [1][5] .
Следующий этап диагностики — лабораторное подтверждение. Для этого исследуется альдостерон-рениновое соотношение (АРС). Данное исследование является наиболее надёжным, информативным и доступным. Оно должно проводиться в ранние утренние часы: в идеале не позднее чем через два часа после пробуждения. Перед забором крови необходимо спокойно посидеть 5-10 минут.
ВАЖНО: некоторые препараты могут повлиять на концентрацию альдостерона и активность ренина плазмы, что, в свою очередь, изменит АРС. Поэтому за две недели до сдачи данного анализа важно отменить такие препараты, как спиронолактон, эплеренон, триамтерен, тиазидные диуретики, препараты из группы ингибиторов АПФ, БРА (блокаторов рецепторов ангиотензина) и другие. Врач должен проинформировать об этом пациента и временно назначить другую схему лечения гипертонии.
При положительном АРС необходимо провести подтверждающий тест с физиологическим раствором. Он проводится в условиях стационара, т. к. имеет ряд ограничений и требует исследование уровня альдостерона, калия и кортизола исходно и после 4-часового вливания двух литров физиологического раствора. В норме в ответ на большое количество вводимой жидкости выработка альдостерона подавляется, однако при гиперальдостеронизме подавить гормон таким способом не удаётся.
Низкий уровень калия в крови отмечается лишь в 40 % случаев синдрома, поэтому он не может быть надёжным критерием диагностики. А вот щелочная реакция мочи (вследствие повышенного выведения калия почками) является довольно характерным признаком патологии.
При подозрении на семейные формы гиперальдостеронизма проводится генетическое типирование (исследование на предрасположенность) с консультацией генетика [3] [6] .
Третий этап диагностики — топическая диагностика. Она направлена на поиски очага заболевания. Для этого используются различные способы визуализации внутренних органов.
УЗИ надпочечников — низкочувствительный метод диагностики. Предпочтительнее проводить КТ: она помогает выявить как макро- и микроаденомы надпочечников, так и утолщения ножек надпочечников, гиперплазии и другие изменения [14] .
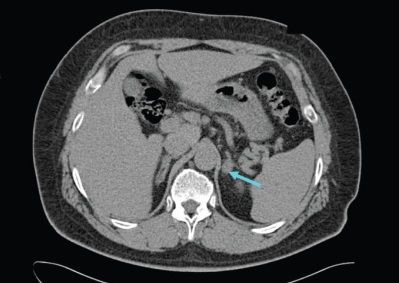
Для уточнения формы гиперальдостеронизма (одностороннего и двустороннего поражения) проводится селективный забор крови из вен надпочечников в специализированных центрах [9] . Это исследование эффективно снижает риск необоснованного удаления надпочечника только по данным КТ [4] .
Лечение гиперальдостеронизма
Оперативное лечение
Методом выбора при аденоме надпочечника, синтезирующей альдостерон, и односторонней гиперплазии надпочечника является эндоскопическая адреналэктомия — удаление одного или двух надпочечников через небольшие разрезы.
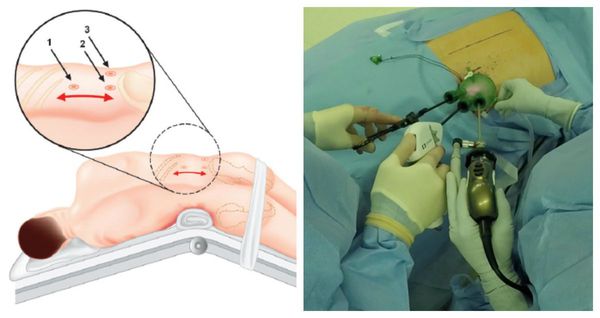
Данная операция выравнивает концентрацию калия в крови и улучшает течение артериальной гипертонии почти у 100 % больных. Полное излечение без использования антигипертензивной терапии достигается примерно у 50 %, шанс контроля артериального давления на фоне адекватной терапии увеличивается до 77 % [1] . В ряде исследований продемонстрировано уменьшение массы миокарда левого желудочка и устранение альбуминурии, что значительно повышает качество жизни таких пациентов.
Однако если гиперальдостеронизм не был диагностирован долгое время, то и после операции артериальная гипертония может сохраняться, а развившиеся сосудистые осложнения могут стать необратимыми, как и поражение почек. Поэтому крайне важно выявлять и лечить гиперальдостеронизм как можно раньше [7] .
Противопоказания к удалению надпочечника:
- возраст пациента;
- небольшая ожидаемая продолжительность жизни;
- тяжёлая сопутствующая патология;
- двусторонняя гиперплазия надпочечников (когда нет возможности провести селективный забор крови из вен надпочечников);
- гормонально-неактивная опухоль надпочечника, ошибочно принятая за источник выработки альдостерона.
Консервативное лечение
При наличии этих противопоказаний, высоком риске операции или отказе от хирургического вмешательства показано консервативное лечение специальными препаратами — антагонистами минералокортикоидных рецепторов (АМКР). Они эффективно снижают артериальное давление и защищают органы от избытка минералокортикоидов [7] [12] .
К этой группе препаратов относится калийсберегающий диуретик спиронолактон, который блокирует минералокортикоидные рецепторы и препятствует развитию фиброза миокарда, связанного с альдостероном. Однако он обладает рядом побочных эффектов, воздействуя ещё и на рецепторы андрогенов и прогестерона: может привести к гинекомастии у мужчин, снижению либидо, вагинальным кровотечениям у женщин. Все эти эффекты зависят от дозы препарата: чем больше доза препарата и длительность его применения, тем побочные эффекты более выражены.
Также существует относительно новый селективный препарат из группы АМКР — эплеренон. Он не воздействует на стероидные рецепторы в отличие от его предшественника, поэтому число неблагоприятных побочных эффектов будет меньше [9] .
При двусторонней гиперпродукции альдостерона показано длительное консервативное лечение. При вторичном гиперальдостеронизме следует лечить основное заболевание и корректировать артериальную гипертонию также с помощью препаратов группы АМКР [12] .
Прогноз. Профилактика
Выявление и адекватное лечение гиперальдостеронизма в большинстве случаев позволяет устранить артериальную гипертонию и связанные с ней осложнения или значительно смягчить её течение. Причём чем раньше синдром будет диагностирован и пролечен, тем благоприятнее прогноз: улучшается качество жизни, снижается вероятность инвалидизации и фатальных исходов [4] . Рецидивы после своевременной односторонней адреналэктомии, выполненной по показаниям, не возникают.
При запоздалой диагностике гипертония и осложнения могут сохраняться даже после терапии.
Гиперальдостеронизм может довольно долго протекать только с симптомами гипертонии.
Постоянно высокие цифры артериального давления (более 200/120 мм рт. ст.), нечувствительность к антигипертензивным препаратам, низкий уровень калия в крови — далеко не обязательные признаки синдрома. А ведь именно на это, зачастую, ориентируются врачи, чтобы заподозрить заболевание, "пропуская" гиперальдостеронизм с относительно "мягким" течением на ранних этапах.
Чтобы решить эту проблему, врачам, которые работают с пациентами с артериальной гипертензией, необходимо выявлять группы высокого риска и прицельно обследовать их на предмет наличия гиперальдостеронизма.
Читайте также:

