Возрастные особенности яичники кратко
Обновлено: 25.06.2024
Яичники - эндокринный орган, который является парным, ключевая часть нормального развития и репродуктивной функции женщины. В совокупности с маточными трубами правый и левый яичник образуют т.н. "придатки матки".
Строение
Женские яичники - это пара желез (приблизительно размером и формой напоминающих миндалину) в женской репродуктивной системе, где хранятся яйцеклетки и вырабатывается эстроген. Они удерживаются на месте несколькими связками по обе стороны матки. Яйцеклетки перемещаются из яичников в матку по маточным трубам. Вокруг входа в фаллопиевы трубы расположены крошечные фимбрии, или пальцеобразные выступы, которые каждый месяц направляют яйцеклетку в трубу навстречу сперматозойдам.
Размеры яичников
Яичник младенца женского пола весит менее 1 грамма, его длина примерно 1,0 - 1,5 см, ширина около 1,5 см. Когда девочки достигают подросткового возраста, яичники становятся больше и приобретают форму миндаля, достигая примерно 3,0 - 3,4 см. в длину.
Яичники женщины репродуктивного возраста в норме весят 6,0 - 7,0 граммов, имеют длину 2,0 - 3,5 см., ширину около 2 см. Они не всегда одинаковы по размеру - левый яичник часто меньше правого. Каждый из них имеет по два рудиментарных отростка – придаток яичника и околояичник.
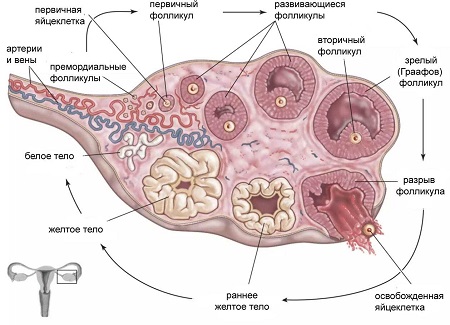
Как устроен яичник у женщин внутри
Что делают яичники
Яичники делают 2 важные вещи для женского организма - это:
- производят и выделяют яйцеклетки (ооциты) в середине каждого менструального цикла,
- производят женские гормоны эстроген и прогестерон.
Вы рождаетесь со всеми яйцеклетками, которые вам когда-либо понадобятся, примерно по миллиону незрелых ооцитов в каждом яичнике слева и справа. К периоду полового созревания когда у вас наступит первая менструация, количество яйцеклеток составит от 200 000 до 400 000 на каждый яичник. Вот ошеломляющий факт: если женщина беременна девочкой, это означает, что она также вынашивает своих потенциальных внуков. После этого каждый месяц теряется около 1000 половых клеток.
В детородный период примерно 300-500 яйцеклеток развиваются и высвобождаются во время овуляции. Овариальный резерв и фертильность оптимально работают в возрасте 20–30 лет. Примерно к 45 годам менструальный цикл начинает меняться, и пул фолликулов значительно уменьшается. События, которые приводят к старению яичников, остаются неясными. Изменчивость старта возраста старения может включать факторы окружающей среды, привычки (образ жизни) или генетические факторы.
После наступления менопаузы яичники перестанут выделять яйцеклетки и атрофируются (сокращаются). Из-за потери функции и резком снижении выработки эстрогена женщины в постменопаузе обычно испытывают такие симптомы, как приливы жара и недостаток влажности влагалища. Дефицит эстрогена также увеличивает риск развития остеопороза, что чревато переломами костей.
Болит живот слева или справа? Узнайте дальше что делать, если застудила яичники.
Функции яичников в менструальном цикле
Хотя циклы могут быть нерегулярными в начале, они в конечном итоге станут примерно 25-35 дней между первыми днями каждой менструации. Каждый месяц примерно от 10 до 12 яйцеклеточных фолликулов начинают развиваться. Один будет продолжать производить зрелую яйцеклетку. Остальные будут растворены в ткани яичников. Примерно на 13-14-15 день в менструальном цикле эта зрелая яйцеклетка будет выпущена на волю в результате овуляции. После овуляции пустой фолликул под названием "желтое тело" в течение примерно 14-15 дней будет производить прогестерон и другие гормоны, необходимые для "закрепления" в матке возможной беременности.

Прогестерон помогает подготовить и утолщить слизистую оболочку матки к имплантации, если происходит оплодотворение яйцеклетки сперматозоидом. Если зачатия не происходит, уровень прогестерона снижается, желтое тело дегенерирует, и начинается менструация.
Гормоны яичников
Яичники у женщин чувствительны к воздействию и изменениям эндокринной или гормональной системы. Они реагируют и вырабатывают свои собственные женские половые гормоны, необходимые организму. Фактически, вторая важная роль яичника заключается в выделении половых гормонов - эстрогена, прогестерона и очень небольшого количества андрогенов, которые вызывают развитие и поддержание типичных женских половых признаков. При наличии показаний узнать их уровенль в женском организме можно если сдать анализы крови на гормоны.
Яичники также являются важным источником тестостерона для женщин, особенно после менопаузы.
Кроме того, яичники также реагируют на ФСГ и ЛГ, которые вырабатываются небольшой железой в головном мозге, называемой гипофизом. ФСГ, или фолликулостимулирующий гормон, вызывает повышение уровня эстрогена и рост группы яйцеклеточных фолликулов каждый месяц. По мере того, как один фолликул становится доминирующим и достигает зрелости, более высокий уровень эстрогена вызывает всплеск ЛГ (лютеинизирующего гормона), вызывая овуляцию.
Если зачатие произошло, желтое тело не теряет своей способности функционировать и продолжает секретировать эстроген и прогестерон, позволяя эмбриону имплантироваться в слизистую оболочку матки и образовывать плаценту. На этом этапе начинается развитие плода и функция яичников по выработке гормонов переходит плаценте.
Яичники и либидо
Мы можем благодарить наши яичники за выработку эстрогена и поддержание нашей сексуальной жизни в полном разгаре. Нормальный уровень этого гормона поддерживает ваше половое влечение в оптимальном состоянии и помогает смазывать влагалище. После менопаузы уровень эстрогена падает, что может снизить либидо и вызвать сухость влагалища , что сделает половую активность неприятной. Чем дольше вы будете поддерживать в рабочем состоянии яичники, тем лучше будет ваше либидо. Хорошая новость заключается в том, что после менопаузы вы можете использовать заместительную гормональную терапию и эстроген местного действия для поддержания сексуальной активности и получения удовольствия.
Проблемы с яичниками
Любые гинекологические заболевания, которые мешают нормальному функционированию яичников, могут снизить фертильность женщины. Они естественным образом перестают функционировать во время менопаузы. Это происходит у большинства женщин в возрасте около 50 лет. Если это происходит раньше, до 40 лет, это называется преждевременной недостаточностью яичников.
Наиболее частыми проблемами яичника у женщин является его воспаление и поликистоз, симптомами которого страдают 5-10% пациенток репродуктивного возраста. При поликистозном яичнике фолликулы созревают до определенной стадии, но затем перестают расти и не могут выпустить яйцеклетку. На УЗИ эти фолликулы выглядят как кисты в яичниках.
Иногда киста становится злокачественной. По данным ученых, одна из 75 женщин с кистой заболеет раком яичников . Существуют современные тесты, которые могут помочь определить вероятность развития этой онкологии, например, анализ крови brca 1.2. В некоторых случаях женщины в качестве меры предосторожности выбирают удаление яичников.
В настоящее время женщины, столкнувшиеся с сокращением запасов ооцитов или риском их потери вследствии проблем со здоровьем, могут заморозить неоплодотворенные яйцеклетки в процессе криоконсервации. Она призвана повысить шансы женщины на зачатие в более поздний срок, но не гарантирует, что это сработает, т.к. никто не знает, насколько они будут жизнеспособны в долгосрочной перспективе.
Еще одно заболевание, которое иногда может поражать яичники, это эндометриоз . Это происходит, когда ткань, похожая на эндометрий, выстилающая матку, начинает расти где-то за пределами матки и вызывает хроническую воспалительную реакцию . Он может прикрепляться к мочевому пузырю, кишечнику, яичникам или другим областям. Симптомы могут быть минимальными, серьезными или промежуточными, и при необходимости ткань может быть удалена с помощью небольшой хирургической операции.
Если у женщины прекращаются менструации в репродуктивном возрасте, это состояние называется аменореей. Это может быть вызвано рядом факторов. К ним относятся гипоталамическая аменорея , которая может быть вызвана худощавым / спортивным телосложением, регулярными физическими упражнениями и психологическим стрессом. Заболевания гипофиза могут повлиять на нормальную функцию яичников, поскольку недостаток гормонов, обычно выделяемых гипофизом, снижает стимуляцию выработки гормонов и развитие фолликулов. Повышенная активность щитовидной железы (тиреотоксикоз ) также является причиной проблем с яичниками.
На основе анализа данных отечественной и зарубежной научной литературы обобщены сведения о возрастных изменениях женской половой системы с морфологических позиций. Имеющаяся информация носит в основном обобщающий характер и освещает особенности изменений матки, яичников и маточных труб преимущественно с клинических позиций с выделением периодов полового созревания, репродуктивного и постменопаузального. Традиционно отмечается значение состояния артерий как обеспечивающих питание органов половой системы женщины. Отмечено недостаточное освещение вопросов, связанных с изменением количественных характеристик структурных составляющих женской половой системы и кровоснабжающих ее артерий в онтогенезе. Размерные характеристики микроморфологических составляющих тканей и органов в публикациях не представлены, что обусловливает актуальность выполнения работ морфологического профиля с применением микроморфометрических методов в этом направлении.

1. Алексеев Ю.Д. Комплексная общепатологическая и судебно-медицинская оценка структурных изменений некоторых желез внутренней секреции в определении возраста человека : автореф. дис. . док. мед. наук. - Саратов, 1999. ― 31 с.
2. Бачалдин С.Л. Морфометрические и гистохимические особенности яичников новорожденных в зависимости от причин смерти : автореф. дис. . канд. мед. наук. ― Владивосток, 1994. ― 18 с.
4. Богдашкин Н.Г., Тучкина И.А. Детская и подростковая гинекология: опыт и перспективы развития // Международный медицинский журнал. ― 1998. ― № 3. ― С. 59–62.
6. Быков В.Л. Функциональная морфология эндокринной и половой систем : материалы лекций. ― СПб., 1993. ― 75 с.
7. Вихляева Е.М. Руководство по эндокринной гинекологии / под ред. Вихляевой Е.М. - М., 1997. ― 768 с.
8. Войцович А.Б. Возрастная клинико-морфологическая характеристика яичникового придатка : автореф. дис. . канд. мед. наук. - Томск, 1998. ― 18 с.
9. Гайворонский И.В., Берлев И.В., Кузнецов С.В. Анатомические особенности маточной артерии и параметрального венозного сплетения // Вестник Росс. ВМА. ― 2007. ― ― 1 (17). ― С. 53–59.
11. Грачева Г.Г. Клинические и топографо-анатомические аспекты интрафасциальной экстирпации матки : автореф. дис. . канд. мед. наук. ― М., 2001. ― 21 с.
12. Ефимов А.А., Савенкова Е.Н. Судебно-медицинская оценка возрастных изменений аорты и парных крупных артерий // Саратовский научно-медицинский журнал. ― 2015. ― Т. 11. ― № 2. ― С. 118–122.
13. Использование количественных инволютивных показателей кожи при определении возраста человека / Е.Н. Савенкова [и др.] // Вестник Тамбовского университета. Серия: Естественные и технические науки. ― 2015. ― Т. 20. ― № 4. ― С. 824–827.
14. Квилидзе В.Е. Морфофункциональные особенности яичников в процессе старения организма : автореф. дис. . канд. мед. наук. ― М., 1980. ― 21 с.
15. Количественная оценка возрастных изменений морфологических показателей крупных артерий / А.А. Ефимов [и др.] // Вестник Тамбовского университета. Серия: Естественные и технические науки. ― 2013. ― Т. 18. ― № 1. ― С. 350–352.
16. Кох Л.И., Суходоло И.В., Войцович А.Б. Возрастная морфология яичникового придатка // Сибирский медицинский университет: Морфология. ― 2002. ― № 4. ― С. 61–63.
17. Лойт А.А., Каюков А.В., Паншин А.А. Хирургическая анатомия груди, живота, таза. - СПб. : Питер, 2006. ― 352 с.
18. Мамедова Л.Т. Рак шейки матки у женщин пожилого и старческого возраста : автореф. дис. . канд. мед. наук. ― М., 2001. ― 21 с.
19. Морфологические показатели биологического возраста / Ю.Д. Алексеев [и др.]. - М. : РМАПО, 2002. ― С. 44–48.
20. Обухова Ю.Д. Морфология яичников в различные периоды онтогенеза. Обзор литературы // Вестник новых медицинских технологий [Оренбург]. - 2010. ― Т. 17. ― № 2. ― С. 301–305.
21. Определение возраста по морфологической структуре внутренних органов и мягких тканей / Ю.Д. Алексеев [и др.] // Саратовский научно-медицинский журнал. ― 2006. ― Т. 2. ― № 3. ― С. 3–8.
22. Павлов А.В. Возрастная динамика основных структурных компонентов семенников человека в оценке биологического возраста : автореф. дис. . канд. мед. наук. ― Саратов, 1999. ― 20 с.
24. Савенкова Е.Н., Ефимов А.А. Количественные морфологические маркеры возрастных изменений кожи человека. ― Саратов : Изд-во Сарат. гос. мед. ун-та, 2013. – 124 с.
25. Сократимость кожи как показатель биологического возраста человека / Е.Н. Савенкова [и др.] // Судебная экспертиза. ― 2006. ― № 1. ― С. 90–93.
26. Соколов В.В., Каплунова О.А., Санькова И.В. Возрастные особенности артерии матки // Морфология. ― 1999. ― № 4. - С. 33–38.
27. Структурные основы генеративной и эндокринной функции яичников в норме и патологии / Г.Б. Ковальский [и др.]. – СПб., 1996. ― С. 176–182.
28. Albert A.M. The use of vertebral ring epiphyseal union for age estimation in two cases of unknown identity // Forensisc Sci Int. – 1998. - OCT 12, 97 (1). - Р. 11–20.
30. Mathis J. Das Epoophoron - ein innersekretorisches // Organ. Wien. Klin. Wschr. ― 1932. ― № 42. ― Р. 1284–1286.
31. Shoell W.M.J., Janicek M.F., Mirhashemi R. Epidemiology and biology of cervical cancer. // Seminars in Surgical Oncology. ― 1999. ― V. 16. - P. 203–211.
Внутренние органы и мягкие ткани, как возможные объекты для определения возрастной изменчивости, длительное время критически оценивались многими исследователями. Однако широкое внедрение микрометрических (количественных) методик в исследования морфологического профиля позволило определить значимые признаки структурных компонентов внутренних органов, выраженные в цифровом эквиваленте, которые объективно отображают изменения, происходящие с увеличением количества прожитых лет.
На новый уровень в последние годы выходит математическое программное моделирование патологических процессов на клеточном и молекулярном уровнях. Это определяет необходимость обозначения интервальных значений размерных характеристик клеточных и других структурных составляющих внутренних органов.
В публикациях представлены результаты новаторских с этой точки зрения работ по изучению возрастных изменений кожи, артериальной системы, простаты, яичек, щитовидной железы, почек и молочной железы [1; 5; 12; 13; 15; 19-22; 24; 25]. Авторами этих работ была доказана возможность установления возраста индивидуума по показателям инволюции внутренних органов и мягких тканей человека.
Основными компонентами женской половой системы являются матка, маточные трубы и яичники, в возрастной перестройке которых значительную роль играют изменения питающих их артериальных сосудов.
К моменту родов матка новорожденных достигает длины до 38 мм, в дальнейшем несколько уменьшается за счет снижения уровня эстрогенных гормонов. C момента рождения и до года жизни, параллельно с постепенным уменьшением толщины стенки тела матки и размеров миоцитов, сокращается площадь, занятая основным веществом, увеличивается относительное количество волокнистых структур. В 4–7 лет и далее в 12–15 лет стенка матки утолщается, увеличивается площадь, занятая основным веществом, уменьшается относительное количество волокнистых структур. У взрослой женщины длина матки в среднем составляет около 7–8 см, ширина – 4 см, толщина – 2–3 см. Масса матки у нерожавших женщин колеблется от 40 до 50 г, а у рожавших увеличивается до 80–90 г. Объем полости матки составляет 4–6 см 3 . В возрастном периоде 16–47 лет зоны стромы матки приобретают типичное строение. В 48–55 лет стенка тела матки истончается, в первой зоне увеличивается количество эластических волокон; во второй, третьей и четвертой зонах также увеличивается количество эластических и коллагеновых волокон; в пятой зоне – только коллагеновых и в шестой зоне – ретикулярных волокон. В 75–90 лет возникает старческая атрофия матки, которая сопровождается уменьшением (до 2,5%) площади, занятой основным веществом, уменьшением количества (до 29,4%) коллагеновых волокон во всех зонах стромы миометрия [9; 11; 17].
Значительные изменения, происходящие в матке, связывают с наступлением менопаузы, когда в течение первых 2–5 лет наиболее выражена интенсивность атрофических процессов в миометрии, за счет которых объем матки уменьшается до 35%. Атрофируется также и эндометриальный слой, который после менопаузы не подвергается циклическим изменениям. В результате инволюционной атрофии слоев матки происходит уменьшение размеров ее полости, как продольного, так и поперечного [8; 11]. По истечении 20 лет постменопаузального периода размеры матки перестают изменяться.
Слизистая оболочка (эндометрий) представлена цилиндрическим эпителием и подвергается циклическим изменениям. Среди клеток слизистой оболочки (эпителиоцитов) различают секреторные и реснитчатые клетки. В собственном слое находятся маточные железы (крипты). Поверхностный утолщенный слой слизистой оболочки, называемый функциональным, подвергается изменениям под действием овариальных гормонов. Глубже расположенный слой содержит донышки маточных желез и интерстициальные клетки, вырабатывающие гепарин и другие гормоны.
С возрастом в эндометрии уменьшается относительное содержание артериальных сосудов. Количество эпителиальной ткани увеличивается с юношеского до II зрелого возраста с последующим уменьшением этого показателя в пожилом возрасте.
У девочек, не достигших половой зрелости, шейка матки имеет коническую форму, такая же форма может наблюдаться и у инфантильных женщин. У женщин детородного возраста форма шейки матки, как правило, цилиндрическая, канал ее веретенообразной формы длиной от наружного зева до перешейка не более 4 см, наружный зев круглый или в виде поперечной щели [11].
Атрофические изменения шейки матки, развивающиеся при ухудшении трофики на фоне снижения микроциркуляции рассматриваются как результат возрастного дефицита эстрогенов. У 88% пациенток наблюдались атрофические изменения диффузного характера, у 12% – очагового. Кроме этого, атрофические изменения могут сочетаться с воспалительной реакцией экзоцервикса – атрофическим неспецифическим экзоцервицитом (70% пациенток). Основным отличием этого процесса от воспаления шейки матки у женщин репродуктивного возраста является отсутствие отека и гиперемии, неравномерное истончение слизистой оболочки с легко повреждающимися сосудами подэпителиального слоя [3; 4; 23].
От возраста женщин также зависит локализация процесса дисплазии шейки матки. Для женщин молодого возраста наиболее типичной локализацией является влагалищная часть шейки матки, с возрастом отмечается тенденция к перемещению на эндоцервикс. Максимальное число эпителиальных дисплазий на фоне эктопии наблюдается в возрасте 36–45 лет (8,5%). По данным многоцентровых эпидемиологических исследований, максимальное количество поражений шейки матки инфекционного характера приходится на 18–30 лет, а пик дисплазии и преинвазивного рака – на 30–39 лет [18; 31].
Возрастные изменения маточных (фаллопиевых) труб проявляются утолщением их стенок, уменьшением извитости, расширением просвета и увеличением содержания коллагена, которое ускоряется после 45 лет [9].
В процессе онтогенеза наблюдается как возрастная перестройка самих яичников, так и их придатков (эпоофорона). Яичник – это парный орган, который выполняет в организме женщины эндокринную функцию, продуцируя половые гормоны, и репродуктивную, являясь источником образования и формирования яйцеклеток. К концу эмбрионального периода онтогенеза структура яичников плода практически аналогична структуре яичников взрослой женщины. Формирование большинства основных структурных компонентов яичников происходит во время эмбриогенеза, в частности закладка количества фолликулов завершается к моменту родов, в постнатальном периоде неофолликулогенез не происходит [2].
С периода новорожденности до начала половой зрелости поверхность яичников гладкая, в последующем, на протяжении репродуктивного периода, их поверхность становится неровной, бугристой. В старческом возрасте извилины на поверхности яичников становятся глубокими бороздами [7; 14].
В начале полового созревания яичники у девочек становятся больших размеров: длина их от 3 до 3,5 см, ширина – от 1,5 до 2 см, толщина – от 1 до 1,5 см. Значительна разница в массе яичника: у новорожденных она составляет 0,3–0,4 г, у девочек в период менархе увеличивается в 13–20 раз. В возрасте старше 20 лет значительных изменений размеров и массы яичников не наблюдается: длина их в среднем составляет 4,0–4,5 – 2,0–2,5 см (с поперечным размером 1,0–2,0 см), масса – около 6,0–7,5 г. На протяжении репродуктивного периода женщины яичники имеют размер 4,0–2,5–1,5 см. В старости функционирование яичников прекращается, и они снова становятся маленькими, в среднем 2,0×1,0×0,5 см; масса их колеблется от 1 до 2 г [20; 29].
У женщин репродуктивного возраста в яичниках хорошо различимо корковое и мозговое вещество, как макроскопически, так и микроскопически [16; 27]. Корковое вещество представлено клетками веретеновидной формы, расположенными близко друг к другу, похожими на набухшие фибробласты, и коллагеновой стромой, содержащей относительно мало клеток. Мозговое вещество яичников представлено рыхлой соединительной тканью. Основная структурно-функциональная единица яичников – фолликулы располагаются во внутренней зоне коркового вещества. Фолликулы подразделяются на примордиальные, первичные (преполостные), вторичные (полостные) и третичные: зрелые, преовуляторные, граафовы [27]. В репродуктивный период фолликулы расположены в строме коркового вещества, примордиальные локализованы по периферии, а зреющие – в более глубокой зоне. С возрастом, начиная с периода полового созревания и на протяжении всего репродуктивного возраста, происходит непрерывное увеличение толщины коркового слоя, с наступлением менопаузы начинается его постепенное истончение. Обратно пропорционально изменяется толщина мозгового вещества: наименьшая его толщина отмечается в период новорожденности, а наибольшая – в старости. У зрелых женщин в корковом веществе яичников содержится множество желтых тел разной степени зрелости и белых тел, представляющих собой рубчики на месте инволюции желтых тел [20].
В возрасте после 20 лет в корковом веществе яичников отмечается очаговое разрастание коллагеновых волокон, к 30 годам начинается постепенный фиброз стромы коркового вещества, отмечается образование компенсаторных сосудистых локусов. В 50–60-летнем возрасте поверхность яичников становится крупнобугристой, белочная оболочка утолщается, отмечается склероз стромы, малое количество разных форм фолликулов, фиброзные и белые тела становятся многочисленными, в мозговом веществе начинает превалировать грубоволокнистая соединительная ткань с возможным развитием очагового гиалиноза его стромы, формируется разной выраженности склероз сосудов. В более старшем возрасте в результате полной атрофии яичники превращаются в плоские фиброзные пластинки [6].
В течение всего периода онтогенеза увеличивается диаметр сосудов коркового и мозгового вещества яичников, что сопровождается утолщением их стенки и увеличением просвета. Гиалиноз артерий, считающийся основным морфологическим признаком инволюции гонад, может отмечаться уже в репродуктивном возрасте. С возрастом наблюдается уменьшение соотношения диаметров сосудов коркового и мозгового вещества яичников, поскольку в пожилом и старческом возрасте из-за склеротических изменений и запустевания просветов сосудов ослабляется кровоснабжение коркового вещества и происходит уменьшение его толщины [10].
В придатке яичника (эпоофроне) после рождения и в течение онтогенеза происходит уменьшение удельной площади канальцев с уменьшением толщины их мышечных стенок и высоты выстилающего их эпителия. У новорожденных ширина эпоофорона в среднем составляет 8,25±0,68 мм, высота – 7,0±0,83 мм, косой размер – 9,83±0,75 мм. У женщин репродуктивного возраста размеры эпоофорона более чем в 2 раза превышают размеры яичникового придатка новорожденных [8]. Объем эпоофорона у женщин фертильного возраста в 4 раза больше, чем у новорожденных. У новорожденных соотношение объемов яичника и эпоофорона составляет 1,19, у женщин репродуктивного возраста – 20,88 [8; 30]. По данным J. Mathis, наибольшего развития эпоофорон достигает в период половой зрелости, строение его изменяется в зависимости от периода менструального цикла, а в старости яичниковый придаток подвергается атрофии [30].
В возрастной морфологии, и в частности в возрастной морфологии женской половой системы, одной из наиболее важных составляющих являются изменения сосудов, рассматривающиеся как один из главных механизмов и проявлений старения, приводящий к ухудшению кровоснабжения органов и тканей [26; 28]. Наиболее известна роль возрастных изменений в развитии артерио- и атеросклероза, поскольку с возрастом происходит увеличение площади атеросклеротических поражений.
Согласно работам И.В. Гайворонского с соавт., изменения маточной артерии зависят не только от возраста, но и от функционального состояния матки, проявляются изменением архитектоники, извитости и диаметра просвета. У большинства пожилых женщин маточная артерия атрофируется, в последующем происходит ее облитерация, а кровоснабжение матки берет на себя ветви яичниковой артерии посредством анастомозов. У рожавших женщин венозные сосуды расширяются, становятся более извитыми, а параметральное венозное сплетение является более выраженным, особенно во 2-м зрелом и пожилом возрастах [10].
Таким образом, несмотря на значительное количество работ, посвященных изучению органов женской половой системы в разные возрастные периоды, на наш взгляд, количественные морфологические структурные составляющие матки, яичников и маточных труб изучены недостаточно. Размерные характеристики микроморфологических составляющих тканей и органов в публикациях не представлены, что обусловливает актуальность выполнения работ морфологического профиля с применением микроморфометрических методов в этом направлении.
Вы здесь: Студенты Лекции Анатомия и физиология детского организма Возрастные особенности структуры и функции эндокринных желез. Часть 4.
Возрастные особенности половых желез.
Мужские и женские половые железы (семенники и яичники), сформировавшись в период внутриутробного развития, подвергаются медленному морфологическому и функциональному созреванию уже после рождения.
Масса яичка у новорожденных составляет 0,3 г, в 1 год - 1 г, в 14 лет - 2 г, в 15-16 лет - 8 г, в 19 лет - 20 г. Семенные канальцы у новорожденных узкие, за весь период развития их диаметр увеличивается в 3 раза.
В период детства в яичнике девочек очень медленно растут примордиальные фолликулы, у которых в большинстве случаев оболочка еще отсутствует.
У мальчиков семенные канальцы в семенниках мало извитые. В моче вне зависимости от пола содержится небольшое количество андрогенов и эстрогенов, которые образуются в этот период в коре надпочечников. Содержание андрогена в плазме крови детей обоего пола сразу же после рождения такое же, как и у молодых женщин. Затем оно снижается до очень низких цифр (иногда до 0) и остается на таком уровне до 5-7 лет.
В период отрочества в яичниках появляются граафовы пузырьки, фолликулы быстро растут. Семенные канальцы в семенниках увеличиваются в размерах, наряду со сперматогониями появляются сперматоциты. В этот период у мальчиков возрастает в плазме крови и в моче количество андрогенов; у девочек - эстрогенов. Их количество еще больше увеличивается в юношеский период, что обусловливает развитие вторичных половых признаков. В этот период появляется свойственная женскому организму периодичность в количестве секретируемых эстрогенов, что обеспечивает женский половой цикл. Резкое повышение секреции эстрогенов совпадает по времени с овуляцией, после чего при отсутствии оплодотворения наступает менструация, которой называют выделение наружу распадающейся слизистой оболочки матки вместе с содержимым маточных желез и кровью из вскрывающихся при этом сосудов. Строгая цикличность в количестве выделяющихся эстрогенов и, соответственно, в изменениях, имеющих место в яичнике и матке, устанавливается не сразу. Первые месяцы половые циклы могут быть нерегулярными. С установлением регулярных половых циклов начинается период половой зрелости, продолжающийся у женщин до 45-50 лет, а у мужчин в среднем до 60 лет.
Период половой зрелости у женщин характеризуется наличием регулярных половых циклов: яичникового и маточного.
Яичниковый цикл продолжается в среднем 28 дней и состоит из фолликулярной фазы, овуляции и лютеиновой фазы. Фолликулярная фаза характеризуется развитием фолликула, который разрывается во время овуляции. В лютеиновую фазу на месте лопнувшего фолликула образуется желтое тело. Пока функционирует желтое тело, секретирующее прогестерон, очередной овуляции произойти не может, хотя фолликулы при этом развиваются. За несколько дней перед овуляцией желтое тело предыдущей овуляции погибает. Прогестерон появляется в моче через 2-3 дня до наступления очередной менструации. Наибольшие количества эстрогенов отмечаются в период перед овуляцией и менструацией. Установлено, что большие количества эстрогенов в середине цикла, т.е. перед овуляцией, вызывают усиленную секрецию лютеинизирующего гормона гипофиза, под влиянием которого происходит овуляция. Прогестерон тормозит секрецию лютеинизирующего гормона, что препятствует овуляции.
Яичниковому циклу соответствует маточный цикл. Он состоит из фазы десквамации, или менструального кровотечения, продолжающейся 3-5 дней, фазы регенерации - восстановления слизистой, заканчивающейся к 5-6 дню от начала менструации, фазы пролиферации, характеризующейся утолщением слизистой оболочки матки, и фазы секреции, когда начинается секреция ее желез, увеличение размеров клеток, отложение в слизистой гликогена, фосфора, кальция и других веществ. Первые три фазы совпадают по времени с фолликулярной фазой яичникового цикла и продолжаются до 14 дня от начала менструации. Фаза секреции приходится на вторую половину яичникового цикла и совпадает с лютеиновой фазой. Фаза пролиферации осуществляется под влиянием эстрогенного гормона, а фаза секреции - прогестерона. При этом снимается его тормозящее действие на нейрогипофиз, в результате чего в крови нарастает количество окситоцина, что сопровождается появлением менструации, так как он вызывает сокращение мускулатуры стенки матки. Увеличению количества окситоцина способствует также увеличение перед менструацией количества секретируемых эстрогенов.
У мужчин период половой зрелости характеризуется формированием зрелых, способных к оплодотворению сперматозоидов, которые выделяются наружу в момент эякуляции - выделения спермы, что происходит во время полового акта.
Климакс у женщины проявляется в нерегулярных половых циклах, что связано с гибелью фолликулов и уменьшением выделения эстрогенов. Это же является причиной целого ряда вегетативных расстройств в организме, которые наблюдаются в этот период: изменений кровяного давления, терморегуляции, интенсивности обменных процессов и т.д.
У мужчин в период угасания половой функции теряется подвижность сперматозоидов, способность к эякуляции и осуществлению полового акта, происходит постепенная атрофия семенников.
Яичники относятся к числу наиболее сложно построенных органов человека. Это связано с тем, что в формировании яичников принимают участие все три основные тканевые закладки: энтодерма, эктодерма, мезодерма. Дифференцировка яичников начинается у эмбрионов длиной всего 17 мм (на 30-40 день внутриутробной жизни) и в течение внутриутробной жизни проходит ряд стадий, в результате которых морфологическое строение яичников претерпевает значительные изменения. Существует мнение, что яичник доношенного плода представляет собой морфологически законченное образование, сходное по структуре с гонадой половозрелой женщины.
Нами были исследованы яичники 45 плодов и новорожденных от 26 недель внутриутробной жизни до 10 дней внеутробной жизни в сравнении с яичниками 10 взрослых женщин возрастом от 18 до 60 лет. Причиной смерти плодов и новорожденных чаще всего была патология беременности матери и только в 2 случаях насильственная смерть. Причиной смерти взрослых женщин в 9 случаев из 10 явилась насильственная смерть. Были отмечены явные различия в гистологическом строении яичников плодов и взрослых, однако строение яичников плодов и взрослых имеет и некоторые сходные черты.
Непосредственно под оболочкой яичника располагается корковое вещество, глубже которого находится мозговое вещество. Было обнаружено, что мозговое вещество имеет значительное сходство в яичниках как плодов и новорожденных, так и взрослых женщин любого возраста. Мозговое вещество состоит из соединительной ткани, содержит магистральные кровеносные сосуды и нервы. Таким образом, мозговое вещество для яичника выполняет питательную функцию.
Корковое вещество, в противоположность мозговому, сильно отличается у плодов женского пола и взрослых женщин. В корковом веществе плодов и новорожденных основную массу составляют примордиальные фолликулы, состоящие из овоцита первого порядка, окруженного одним слоем плоского эпителия. Число примордиальных фолликулов у новорожденного составляет приблизительно 300.000-400.000. Однако процессы развития овоцитов начинаются уже во внутриутробном периоде, поэтому, помимо примордиальных в корковом веществе яичника плодов встречаются единичные растущие, зрелые и даже атретические фолликулы. Они располагаются преимущественно на границе между корковым и мозговым веществом, и их общее количество колеблется от 3 до 7 в одном яичнике. В постэмбриональном периоде количество примордиальных фолликулов в корковом веществе быстро сокращается и к периоду половозрелого возраста (16-18 лет) их остается примерно 500-1000. Растущих же фолликулов различной степени зрелости становится намного больше, а также появляется большое количество атретических фолликулов. Кроме того, в корковом веществе яичника зрелой женщины находятся желтые тела, возникающие из фолликулов, претерпевших процесс овуляции. Приблизительно с 30-35-летнего возраста в корковом веществе яичника начинает разрастаться соединительная ткань, а количество зрелых фолликулов сокращается. В климактерическом и менопаузальном периодах (50-60 лет) количество фолликулов настолько мало, а соединительная ткань довольно значительно разрастается в корковом веществе, что иногда практически невозможно отличить микроскопически корковое вещество яичника от мозгового.
Таким образом, строение яичника в течение всей жизни женщины значительно изменяется, что связано с различной функциональной активностью, но также может быть вызвано всевозможными патогенными факторами как внешней, так и внутренней среды организма.
В настоящее время считается, что причины и важные этапы патогенеза таких заболеваний, как синдром поликистозных яичников, синдром истощения яичников и других заболеваний, связанных со снижением репродуктивной функции, определяются нарушением развития половых желез девочки в пренатальном периоде. Выявлены выраженные отличия в строении, распределении примордиальных фолликулов, интенсивности их созревания, развития внутренней оболочки фолликулов, их гибели на разных сроках гестации. Как и для других органов, для развития яичников характерна вариабельность строения, особенно во внутриутробный период. При патологической беременности показаны три типа нарушений формообразования яичников плодов: гиперпластический, гипопластический и соединительнотканный типы. Эти нарушения, по-видимому, могут указывать на возможность нарушения гормональной и детородной функции впоследствии.

1. Айдагулова С.В. Роль патологии фолликулярной ткани яичников в развитии овариальной дисфункции // Бюлл. эксперим. биол. и мед. – 2007. – Т.144, № 10. – С. 452–457.
2. Зенкина В.Г., Каредина В.С., Солодкова О.А., Слуцкая Т.Н., Юферева А.Л. Морфология яичников андрогенизированных крыс на фоне приема экстракта из кукумарии // Тихоокеанский медицинский журнал. – 2007. – № 4. – С. 70–72.
3. Зенкина В.Г., Каредина В.С., Солодкова О.А. Закономерности морфогенеза яичников новорожденных, обусловленные их гестационным возрастом // Международный журнал прикладных и фундаментальных исследований. – 2010. – № 5. – С. 83–85.
4. Медведева А.В., Маслякова Г.Н. Морфологические изменения в яичниках плодов и детей при патологическом течении беременности // Саратовский научно-медицинский журнал. – 2007. – № 3. – С. 31–34.
5. Рыжавская И.Б. Морфологическая характеристика примордиальных фолликулов яичников новорожденных // Новые технологии в акушерстве и гинекологии. Сб. научных трудов Дальневосточной региональной научно-практической конф. – Хабаровск, 2008. – С. 26.
6. Струихина О.В. Морфометрическая характеристика фолликулов в динамике в яичниках плодов 20–24 недель развития // Научный вестник ХМГМИ. – 2006. – № 2. – С. 100.
7. Сеин О.Б., Сеин Д.О., Паюхина М.А. Процесс атрезии фолликулов в яичниках свиней в период становления половой функции // Вестник Курской государственной с.-х. академии им. профессора И.И. Иванова. – Курск, 2009. – № 5. – С. 66–70.
8. Hussein, Tamer G. Oocytes prevent cumulus cell apoptosis by maintaining a morphogenic paracrine gradient of bone morphogenetic proteins // J. Cell Sci. – 2005. – Vol. 22. – P. 5257–5268.
9. Sato Eimei, Kimura Naoko, Yokoo Masaki. Morphodynamics of ovarian follicles during oogenesis in mice // Microsc. Res. and Techn. – 2006. – Vol. 6, № 69. – Р. 427–435.
10. Thompson W.E., Asselin E., Branch A. et al. Regulation of prohibilin expression during follicular development and atresia in the mammalian ovary // Biol. Reprod. – 2004. – Vol. 71. – P. 282–290.
Репродуктивное здоровье женщины определяется в значительной мере становлением важнейшего органа половой системы – яичника ‒ и зависит от многих факторов. Закладка желточного мешка, миграция первичных половых клеток в гонады, формирование фолликулов и последующие этапы дифференцировки женских половых желез в большей мере происходят внутриутробно. В связи с этим количество и свойства данных важнейших структур в репродуктивном периоде в значительной степени предопределяется тем, в каких условиях протекал эмбриональный органогенез. Среди причин, вызывающих отклонения в половом развитии девушек-подростков, определенную роль играют изменения морфологии и функции яичников, являющиеся следствием происходящих в организме патологических процессов. В том числе и тех, которые имели место во внутриутробный период. В настоящее время считается, что причины и важные этапы патогенеза таких заболеваний, как синдром поликистозных яичников, синдром истощения яичников и других заболеваний, связанных со снижением репродуктивной функции, определяется нарушением развития половых желез девочки в пренатальном периоде [1, 2, 5, 9]. Эти положения делают высоко значимыми данные, характеризующие состояние яичников у новорожденных.
Цель исследования: описать морфологию яичников плодов и новорожденных на разных сроках гестации.
Материалы и методы исследования
Объектом настоящего исследования явились яичники 14 плодов от 18 недель гестации и новорожденных. На каждый случай была заведена карта регистрации данных матери, особенности течения беременности и родов, история развития новорожденного, результаты патологоанатомического вскрытия трупа плода или новорожденного. Изъятые при вскрытии яичники исследовались макроскопически: обращалось внимание на форму гонад, измерялись длина, ширина и толщина, масса и объем половых желез.
Для изучения морфологии структур развивающегося яичника материал помещали в 10 % нейтральный формалин на 2–3 недели для фиксации. Обрабатывали по общепринятым методикам с последующей заливкой в парафин. Исследования проводились на серийных срезах толщиной 5–7 мкм, окрашенных гематоксилином и эозином, толуидиновым синим по Нисслю.
Подсчет фолликулов производился в 10 полях зрения с последующим вычислением средних показателей. Морфометрию структурных элементов яичника осуществляли с помощью окуляр-микрометра (увеличение 15×20) и автоматизированной системы анализа изображений (АСАИ) Allegro-MC.
Результаты исследования и их обсуждение
Форма гонад плодов была лентовидная, на разрезе трехгранная. Масса яичников у плодов с массой тела 680–1000, 1001–1500, 1501–2500 и 2501–4500 г, рассчитанная без учета патологических процессов, составила 128 ± 21,8, 144 ± 29, 411 ± 84, 395 ± 76 мг соответственно. Данные показатели позволяют сказать, что масса яичника увеличивается в эмбриональном периоде неравномерно и несоответственно темпам роста массы тела. Кроме того, динамика этих параметров может расцениваться как результат влияния на рост гонады регулирующих факторов, не связанных жесткими связями с массой тела и возрастом, а также патологией, приведшей к гибели плодов [4, 6].
По мере увеличения срока гестации увеличивается количество первичных и вторичных фолликулов, кистозно-измененных фолликулов, а следовательно, и масса органа. Наряду с фолликулярным аппаратом возрастает масса фиброзной ткани. К концу первой половины внутриутробного периода в яичниках плодов дифференцированы почти все основные структуры. В яичниках 18–19 недельных плодов генерализуются процессы формирования фолликулов, корковое вещество занимает большую часть органа, формируется сосудистый бассейн яичника, орган разделен на сегменты за счет соединительно-тканных тяжей. Примордиальные фолликулы составляют весь пул структурно-функциональных единиц (рис. 1). По гистологическому строению все яичники можно весьма условно разделить на три типа [5]: гипопластический (рис. 2), гиперпластический и нормопластический. Значительная доля примордиальных фолликулов с признаками атрезии: изменение формы ооцита и его ядра, вакуолизация цитоплазмы, гиперхромность и фрагментация ядра [7, 10]. Атретические фолликулы располагаются среди нормальных по одиночке или небольшими группами (рис. 3). В данный период еще выявляются структуры шаровидной формы, в которых видны скопления неразъединенных половых клеток (пфлюгеровы тяжи).
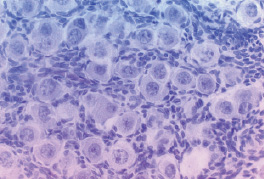
Рис. 1. Нормопластический тип яичников – примордиальные фолликулы занимают большую часть коркового вещества. Окраска гематоксилином и эозином. Ув. х 600
На стадии 20–22 недель наблюдается формирование первичных фолликулов во внутренней зоне коркового вещества до 6,9 ± 0,32 %. С 24–25 недель онтогенеза отмечается качественная перестройка и трансформация первичных фолликулов во вторичные. Третичные фолликулы обнаруживаются в гонадах после 27–28 недель развития. В 28–30 недель гестации соотношение примордиальных и первичных фолликулов во внутренней зоне коркового вещества выравнивается. А к окончанию эмбрионального развития процентное соотношение первичных фолликулов превалирует.
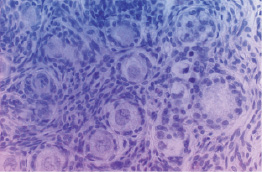
Рис. 2. Гипопластический тип яичников – значительно снижено количество примордиальных фолликулов, присутствуют первичные. Окраска гематоксилином и эозином. Ув. х 600
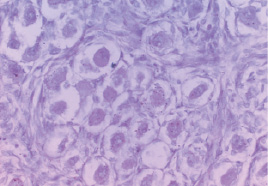
Рис. 3. Массовая дегенерация примордиальных фолликулов у новорожденной. Окраска гематоксилином и эозином. Ув. х 600
Текоцитоподобные клетки, по всей видимости, были активно секретирующими, так как имели светлую цитоплазму, округлые, крупные ядра и хорошо развитую сосудистую сеть в данном слое. Одна из кист была многокамерной.
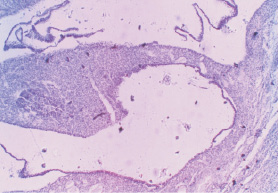
Рис. 4. Киста яичника у новорожденной. Окраска гематоксилином и эозином. Ув. х100
Заключение
Таким образом, на стадии пренатального органогенеза яичника формируются органотипические структуры, обеспечивается резерв половых клеток для выполнения генеративной функции в половозрелом периоде. Развитие яичника демонстрирует выраженный индивидуальный характер органогенеза и проявляется неодинаковой активностью фолликулогенеза, подготовкой к дефинитивной стадии развития. Наблюдаются выраженные отличия в интенсивности созревания фолликулов, развития внутренней оболочки фолликулов, их гибели. Как и для других органов, для развития яичников характерна вариабельность строения, особенно во внутриутробный период [6, 8]. При патологической беременности, а в нашем исследовании все яичники взяты у плодов, рожденных матерями с различной акушерской и экстрагенитальной патологией, выявлены три типа нарушений формообразования яичников плодов:
1) гиперпластический тип, характеризующийся интенсивным созреванием фолликулов с образованием кистозных полостей, в узком корковом слое небольшое количество примордиальных фолликулов;
2) гипопластический тип, при котором отстают процессы формирования примордиальных фолликулов;
3) соединительнотканный тип – разрастание соединительной ткани при малом количестве фолликулярного аппарата. Эти нарушения, по-видимому, могут указывать на возможность нарушения гормональной и детородной функции впоследствии.
Рецензенты:
Читайте также:

