Возбудитель сибирской язвы микробиология кратко
Обновлено: 05.07.2024
Сиби́рская я́зва (карбункул злокачественный, антракс) — особо опасная инфекционная болезнь сельскохозяйственных и диких животных всех видов, а также человека. Болезнь протекает молниеносно, сверхостро, остро и подостро (у овец и крупного рогатого скота), остро, подостро и ангинозно (у свиней), преимущественно в карбункулёзной форме — у человека. Встречаются также орофарингеальная и гастроинтестинальная формы [1] . Характеризуется интоксикацией, развитием серозно-геморрагического воспаления кожи, лимфатических узлов и внутренних органов; протекает в кожной или септической форме (также у животных встречаются кишечная и лёгочная формы).
Происхождение названия
Возбудитель
Эпизоотология
Источником инфекции являются больные сельскохозяйственные животные: крупный рогатый скот, лошади, ослы, овцы, козы, олени, верблюды, у которых болезнь протекает в генерализованной форме. Домашние животные — кошки, собаки — мало восприимчивы.
Сибирская язва у животных характеризуется следующими особенностями:
- короткий инкубационный период, обычно не превышающий 3—4 дня;
- выраженная клиника в виде тяжёлого лихорадочного состояния, упадка сердечно-сосудистой деятельности, менингеальных явлений, кровавой диареи и рвоты;
- стремительное развитие инфекционного процесса, заканчивающегося гибелью животных в течение, как правило, первых 2—3 суток.
Крупный рогатый скот и лошади: как правило протекает остро и подостро. Характеризуется: (септическая форма) резким повышением температуры, апатией, снижением продуктивности, отеками головы, шеи и подгрудка; (кишечная форма) апатией, отказом от корма, кровавой диареей и рвотой, тимпанией.
Свиньи: (ангинозная форма) встречается только у свиней и протекает бессимптомно; изменения можно обнаружить только при ветеринарно-санитарной экспертизе туш по характерному катарально-геморрагическому воспалению лимфатических узлов. Эпизоотии сибирской язвы территориально привязаны к почвенным очагам — хранилищам возбудителей. Первичные почвенные очаги образуются в результате непосредственного инфицирования почвы выделениями больных животных на пастбищах, в местах стойлового содержания животных, в местах захоронения трупов (скотомогильники) и т. п. Вторичные почвенные очаги возникают путём смыва и заноса спор на новые территории дождевыми, талыми и сточными водами. Заражение может произойти при участии большого числа факторов передачи. К ним относятся выделения из шкуры больных животных, их внутренние органы, мясные и другие пищевые продукты, почва, вода, воздух, предметы внешней среды, обсеменённые сибиреязвенными спорами.Восприимчивость к сибирской язве у человека не зависит от возрастных, половых и других физиологических особенностей организма; она связана с путями заражения и величиной инфицирующей дозы.
Патогенез
Воротами инфекции для сибирской язвы обычно является повреждённая кожа. В редких случаях бацилла внедряется через слизистые оболочки дыхательных путей и желудочно-кишечного тракта. На месте внедрения возбудителя в кожу возникает сибиреязвенный карбункул в виде очага серозно-геморрагического воспаления с некрозом, отёком прилегающих тканей и регионарным лимфаденитом. Местный патологический процесс обусловлен действием экзотоксина сибиреязвенной палочки, отдельные компоненты которого вызывают выраженные нарушения микроциркуляции, отёк тканей и коагуляционный некроз. Вне зависимости от входных ворот инфекции первая стадия представляет собой локализованное поражение регионарных лимфатических узлов, вторая стадия — генерализацию процесса. Генерализация инфекции с прорывом возбудителей сибирской язвы в кровь и развитием септической формы происходит при кожной форме сибирской язвы чрезвычайно редко. Сибиреязвенный сепсис обычно развивается при внедрении возбудителя через слизистые оболочки дыхательных путей или желудочно-кишечного тракта. В этих случаях нарушение барьерной функции трахеобронхиальных или мезентериальных лимфатических узлов приводит к генерализации процесса. Бактериемия и токсинемия могут явиться причиной развития инфекционно-токсического шока.
В основе патогенеза лежит действие экзотоксина возбудителя, который состоит, по крайней мере, из трёх компонентов или факторов:
- первого (I), эдематозного (воспалительного) фактора;
- второго (II), протективного (защитного) фактора;
- третьего (III), летального фактора. Добавление I фактора ко II фактору увеличивает иммуногенные свойства, III фактора — их снижает.
Смесь I и II факторов вызывает увеличение воспалительной реакции и отёка за счёт увеличения проницаемости капилляров. Смесь II и III факторов усиливает действие летального фактора и приводит к гибели морских свинок, крыс и мышей. Смесь трёх факторов сибиреязвенного токсина (I, II, III) оказывает воспалительное (эдематозное) и летальное действие.Морфологической сущностью сибиреязвенного сепсиса является острое серозно-геморрагическое, геморрагическое, реже — фибринозно-геморрагическое воспаление. Лейкоцитарная реакция в очагах воспаления при сепсисе выражена слабо или отсутствует. В органах иммуногенеза (селезёнка, лимфоузлы, вилочковая железа) имеется подавление иммунной защиты организма с замещением лимфоидной ткани макрофагами и наличие примитивной защитной реакции в виде макрофагального незавершенного фагоцитоза возбудителя.
Клиническая картина
Продолжительность инкубационного периода колеблется от нескольких часов до дней, чаще всего составляет 2—3 дня. Заболевание может протекать в локализованной (кожной) или генерализованной (легочной и кишечной) форме.
Кожная форма сибирской язвы
Септическая форма сибирской язвы
Септическая форма встречается довольно редко. Заболевание начинается остро с потрясающего озноба и повышения температуры до 39—40 °C. Наблюдаются выраженные тахикардия, одышка, тахипноэ, боли в груди и кашель с выделением пенистой кровянистой мокроты. Определяются признаки пневмонии и плеврального выпота. При развитии инфекционно-токсического шока возникает геморрагический отёк лёгких. В крови и мокроте обнаруживают большое количество сибиреязвенных бактерий. У части больных появляются боли в животе, присоединяются тошнота, кровавая рвота, жидкий кровянистый стул. В последующем развивается парез кишечника, возможен перитонит. Обнаруживаются симптомы менингоэнцефалита. Инфекционно-токсический шок, отёк и набухание головного мозга, желудочно-кишечное кровотечение и перитонит могут явиться причиной летального исхода уже в первые дни заболевания.
Диагностика
Диагноз ставится на основе клинико-эпидемиологических и лабораторных данных. Лабораторная диагностика включает бактериоскопический и бактериологический методы, а в целях ранней диагностики — иммунофлюоресцентный. Применяют также аллергологическую диагностику сибирской язвы путём внутрикожной пробы с антраксином, дающей положительные результаты после 5-го дня болезни. Материалом для лабораторного исследования являются содержимое везикул и карбункулов, а также мокрота, кровь, испражнения и рвотные массы при септической форме. Сибирскую язву различают с сапом, банальными фурункулами и карбункулами, чумой, туляремией, рожей, пневмониями и сепсисом иной этиологии.
Лечение и профилактика
Этиотропную терапию сибирской язвы проводят антибиотиками. Назначают пенициллин. В патогенетической терапии используют коллоидные и кристаллоидные растворы, плазму, альбумин, глюкокортикостероиды. Хирургические вмешательства при кожной форме болезни недопустимы: они могут привести к генерализации инфекции. Профилактические мероприятия осуществляют в тесном контакте с ветеринарной службой. Выявленных больных животных следует изолировать, а их трупы сжигать; инфицированные объекты необходимо обеззараживать. Для дезинфекции шерсти и меховых изделий применяется камерная дезинфекция. Лица, находившиеся в контакте с больными животными или заразным материалом, подлежат активному врачебному наблюдению в течение 2 недель. Важное значение имеет вакцинация людей и животных сухой живой сибиреязвенной вакциной. Первую вакцину изобрёл и испытал французский микробиолог и химик Луи Пастер.
Прогноз
Прогноз во многом определяется формой заболевания, в целом является условно неблагоприятным и возможен летальный исход даже при адекватном и своевременном лечении. При отсутствии соответствующего лечения кожной формы летальность составляет 10—20 %. При лёгочной форме заболевания в зависимости от штамма возбудителя летальность может превышать 90—95 %, даже при соответствующем лечении. Кишечная форма — около 50 %. Сибиреязвенный менингит — 90 %.
Эпизоотологическая обстановка
Возбудитель сибирской язвы. Сибирская язва. Bacillus anthracis. Эпидемиология сибирской язвы. Пути и механизмы заражения сибирской язвой.
В связи с монополизацией ее производства Пастеровским обществом, Л.С. Ценковский (независимо от Пастера) разработал отечественную живую вакцину сибирской язвы. В 1890 г. профессор Казанского ветеринарного института И.Н. Ланге создал вакцину из полученного им вакцинного штамма (штамм Ланге), широко применявшегося в дальнейшем для изучения возбудителя. В 1902 г. А. Аеколи разработал диагностическую реакцию термопре- ; ципитации, широко применяемую при обследовании сельскохозяйственного сырья.
Эпидемиология сибирской язвы. Пути и механизмы заражения сибирской язвой
Сибирская язва — типичный зооноз; среди животных наиболее восприимчивы травоядные. Заболеваемость у человека носит выраженный профессиональный характер (сельскохозяйственные рабочие, работники боен, шерстобиты и щеточники). Эндемичные очаги заболевания находятся в Азии, Южной Африке, Южной Америке и Австралии; спорадические случаи выявляют в Европе, России и США. Ежегодно в мире регистрируют около 1 млн случаев сибирской язвы у животных и 25-100 тыс. случаев заболевания у людей.
Животные заражаются при заглатывании спор во время выпаса или при поедании загрязнённых кормов. У животных преобладают кишечная и септическая формы заболевания, то есть возбудитель проникает через микротравмы полости рта или стенку кишечника.
Больные животные выделяют сибирскую язву с мочой и испражнениями. Сибирская язва быстро прогрессирует в течение 2-3 сут, а при молниеносных формах — в течение нескольких часов; летальность достигает 80%. Клинические признаки сибирской язвы (судороги, диарея с примесью крови) проявляются непосредственно перед гибелью животного. Значительную эпидемическую опасность представляют скотомогильники, особенно если трупы животных, павших от сибирской язвы, были зарыты без надлежащих предосторожностей.
При оптимальной температуре и влажности почвы споры сибирской язвы могут прорастать в ней.
Человек заражается при контакте с инфицированным материалом (уход за больными животными, переработка шерсти, шкур, щетины, кож и костей) либо при употреблении в пищу мяса больных животных. Наиболее характерно проникновение спор В. anthracis через дыхательный и желудочно-кишечный тракт, а также через порезы и ссадины кожи. В отличие от спор, палочки сибирской язвы неустойчивы во внешней среде и быстро погибают при высыхании. При 60 °С они погибают в течение 15 мин, при кипячении — за 1-2 мин.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Сибирская язва - острая антропонозная инфекционная болезнь, вызываемая Bacillus anthracis, характеризуется тяжелой интоксикацией, поражением кожи, лимфатических узлов.
Таксономия. Возбудитель относится к отделу Firmicutes, роду Bacillus.
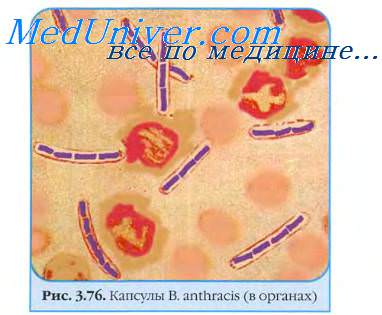
Морфологические свойства. Очень крупные грамположительные палочки с обрубленными концами, в мазке из чистой культуры располагаются короткими цепочками (стрептобациллы). Неподвижны; образуют расположенные центрально споры, а также капсулу.
Культуральные свойства. Аэробы. Хорошо растут на простых питательных средах в диапазоне температур 10—40С, температурный оптимум роста 35С. На жидких средах дают придонный рост; на плотных средах образуют крупные, с неровными краями, шероховатые матовые колонии (R-форма). На средах, содержащих пенициллин, через 3ч роста сибиреязвенные бациллы образуют сферопласты, расположенные цепочкой и напоминающие в мазке жемчужное ожерелье.
Биохимические свойства. Ферментативная активность достаточно высока: возбудители ферментируют до кислоты глюкозу, сахарозу, мальтозу, крахмал, инулин; обладают протеолитической и липолитической активностью. Выделяют желатиназу, обладают слабой гемолитической, лецитиназной и фосфатазной активностью.
Выделяют желатиназу, проявляют низкую гемолитическую, лецитиназную и фосфатазную активность.
Антигены и факторы патогенности. Содержат родовой соматический полисахаридный и видовой белковый капсульный антигены. Образуют белковый экзотоксин, обладающий антигенными свойствами и состоящий из нескольких компонентов (летальный, протективный и вызывающий отеки). Вирулентные штаммы в восприимчивом организме синтезируют сложный экзотоксин и большое количество капсульного вещества с выраженной антифагоцитарной активностью.
Резистентность. Вегетативная форма неустойчива к факторам окружающей среды, споры чрезвычайно устойчивы и сохраняются в окружающей среде, выдерживают кипячение. Чувствительны к пенициллину и другим антибиотикам; споры устойчивы к антисептикам.
Клиника. Различают кожную, легочную и кишечную формы сибирской язвы. При кожной (локализованной) форме на месте внедрения возбудителя появляется характерный сибиреязвенный карбункул, сопровождается отеком. Легочная и кишечная формы относятся к генерализованным формам и выражаются геморрагическим и некротическим поражением соответствующих органов.
Иммунитет. После перенесенной болезни развивается стойкий клеточно-гуморальный иммунитет.
Микробиологическая диагностика:
Наиболее достоверным методом лабораторной диагностики сибирской язвы является выделение из исследуемого материала культуры возбудителя. Диагностическую ценность представляют также реакция термопреципитации по Асколи и кожно-аллергическая проба.
Бактериоскопическое исследование. Изучение окрашенных по Граму мазков из патологического материала позволяет обнаружить возбудителя, представляющего собой грамположительную крупную неподвижную стрептобациллу. В организме больных и на белковой питательной среде микроорганизмы образуют капсулу, в почве— споры.
Бактериологическое исследование. Исследуемый материал засевают на чашки с питательным и кровяным агаром, а также в пробирку с питательным бульоном. Посевы инкубируют при 37С в течение 18ч. В бульоне В. anthracis растет в виде хлопьевидного осадка; на агаре вирулентные штаммы образуют колонии R-формы. Авирулентные или слабовирулентные бактерии образуют S-формы колоний.
Биопроба. Исследуемый материал вводят подкожно морским свинкам, кроликам. Готовят мазки из крови и внутренних органов, делают посевы для выделения чистой культуры возбудителя.
Экспресс-диагностика проводится с помощью реакции термопреципитации по Асколи и иммунофлюоресцентного метода.
Реакцию Асколи ставят при необходимости диагностировать сибирскую язву у павших животных или у умерших людей. Образцы исследуемого материала измельчают и кипятят в пробирке с изотоническим раствором хлорида натрия в течение 10 мин, после чего фильтруют до полной прозрачности.
Метод иммунофлюоресценции позволяет выявить капсульные формы В. anthracis в экссудате. Мазки из экссудата через 5—18 ч после заражения животного обрабатывают капсульной сибиреязвенной антисывороткой, а затем флюоресцирующей антикроличьей сывороткой. В препаратах, содержащих капсульные бациллы, наблюдается желто-зеленое свечение возбудителя.
Кожно-аллергическая проба. Ставится на внутренней поверхности предплечья — внутрикожно вводят 0,1 мл антраксина. При положительной реакции через 24 ч появляются гиперемия и инфильтрат.
Лечение: антибиотики и сибиреязвенный иммуноглобулин. Для антибактериальной терапии препарат выбора – пенициллин.
Профилактика. Для специфической профилактики используют живую сибиреязвенную вакцину. Для экстренной профилактики назначают сибиреязвенный иммуноглобулин.
Преципитирующая сибиреязвенная сыворотка. Получена из крови кролика, гипериммунизированного культурой В. anthracis. Применяется для постановки реакции термопреципитации по Асколи.
Сибиреязвенная живая вакцина СТИ. Высушенную взвесь живых спор В. anthracis авирулентного бескапсульного штамма. Применяется для профилактики сибирской язвы.
Противосибиреязвенный иммуноглобулин. Гамма-глобулиновая фракция сыворотки крови лошади, гипериммунизированной живой сибиреязвенной вакциной и вирулентным штаммом В.anthracis, используется с профилактической и лечебной целью.

Обзор
Споры сибирской язвы под микроскопом
Автор
Редактор

Генеральный партнер конкурса — ежегодная биотехнологическая конференция BiotechClub, организованная международной инновационной биотехнологической компанией BIOCAD.

Спонсор конкурса — компания SkyGen: передовой дистрибьютор продукции для life science на российском рынке.
Так, в 1915 году в ходе Первой мировой войны Германия и Франция перегоняли зараженный сибирской язвой скот — лошадей и коров — на сторону противника [1].
А в 1940-х годах на британской экспериментальной станции Портон-Даун доктор Пол Филдс определил, что наиболее эффективный способ применения сибирской язвы как биологического боевого агента — распыление частиц при взрыве бомбы. В 1942 году он провел серию экспериментов с бактериологическим оружием на пустынном шотландском острове Грюинард (рис. 1), куда доставили отару овец, после чего туда же сбросили бомбы, начиненные спорами сибирской язвы. Все овцы погибли в течение нескольких дней, а земля острова на протяжении долгих десятилетий оставалась зараженной и непригодной для жизни [2].

Рисунок 1. Остров Грюинард
Военный городок Свердловск-19, 1979 год. Внезапная вспышка сибирской язвы унесла жизни 64 людей — и это только по официальным данным. По неофициальным (со слов врачей и пациентов) — не меньше сотни. Подавляющее большинство инфицированных были мужчинами средних лет. Годы спустя президент Борис Ельцин признал, что причиной эпидемии стали секретные разработки, а именно — случайная утечка бактерий из военной лаборатории [3].
Итак, что же в сибиреязвенных спорах так привлекает биотеррористов, и что делает возбудителя сибирской язвы потенциальным биологическим оружием?
С точки зрения бактериологии

Рисунок 2. Bacillus anthracis. В инфицированной крови или тканях бациллы часто присутствуют в виде коротких цепочек, окруженных полипептидной капсулой.
Грамположительные бактерии — те, что при окраске микроорганизмов по методу Грама приобретают темно-синий цвет и не обесцвечиваются при обработке спиртом. Такая окраска позволяет разделить бактерии по биохимическим свойствам: у грамположительных бактерий спирт вызывает сужение пор в пептидогликане (это полимер в стенках бактериальных клеток), за счет чего краска задерживается в клеточной стенке. Грамотрицательные бактерии, напротив, после воздействия спиртом утрачивают краситель из-за меньшего содержания пептидогликанов [4].
Что касается спор, эти особые формы бактериальных клеток служат для репродукции и/или переживания неблагоприятных условий, то есть хорошо сохраняются во внешней среде (важное свойство для биологического оружия). Они устойчивы к высоким температурам, радиации, высушиванию, действию растворителей и прочих губительных факторов. Более того, споры B. аnthracis могут переносить даже десятиминутное кипячение и сохраняются в почве десятки лет (что демонстрирует случай с островом Грюинард) [2]. В организме животного, которое имело несчастье пастись на такой земле, споры прорастают и вызывают сибирскую язву.
Что насчет патогенеза?
Патогенность B. аnthracis связана со способностью продуцировать токсины — отечный и летальный — и образовывать бактериальную капсулу.
Патогенные свойства B. anthracis кодируются двумя плазмидами: pXO1 отвечает за биосинтез токсинов, а pXO2 кодирует компоненты капсулы. Обе плазмиды необходимы для полной вирулентности (способности к инфицированию), и потеря любой из них приводит к ослаблению штамма.
Небольшая справка
Бактериальные плазмиды — это кольцевые молекулы ДНК, обособленные от хромосом (рис. 3). Они содержат дополнительные гены, необходимые только в специфических условиях для выживания клетки.

Рисунок 3. Генетический аппарат бактерий. Цифрой 1 обозначена бактериальная ДНК, 2 — обособленные от нее плазмиды.
схема автора статьи
Существует несколько основных групп плазмид.
Col-плазмиды отвечают за синтез белков, действующих против других бактерий (такие вещества называются бактериоцинами). Эти белки вызывают гибель бактерий того же вида (или родственных ему), но не действуют на сами клетки, выделяющие данные вещества.
F-плазмиды (факторы фертильности) ответственны за половой процесс у бактерий. Его обусловливает наличие F-пилей — нитей белковой природы — и их способность к конъюгации, то есть переносу части генетического материала от одной бактериальной клетки к другой при их непосредственном контакте.
R-плазмиды (факторы резистентности) отвечают за устойчивость к действию антибиотиков и сульфаниламидных препаратов (бактериостатиков) — лекарств с противомикробным действием [5–7].
D-плазмиды определяют синтез ферментов, обеспечивающих расщепление углеводородов нефти и других трудноусваиваемых соединений [8].
Однако вернемся к сибирской язве. Плазмида pXO1 кодирует три компонента сибиреязвенных токсинов (рис. 4). Фактор отека (EF) вызывает местную воспалительную реакцию — собственно, отек; протективный антиген (PA) обладает иммуногенным действием, то есть способностью вызывать иммунный ответ организма. И третий фактор — летальный (LF) — нарушает внутриклеточный синтез макромолекул, что приводит к некрозу и разрушению клеток, в первую очередь — макрофагов. Каждый из этих факторов по отдельности не обладает патогенным действием, но сочетание протективного и летального факторов образует летальный токсин, а протективного и отечного — отечный токсин [2], [9–11].

Рисунок 4. Плазмиды B. anthracis и продукты их синтеза. Регулятор AtxA, кодируемый плазмидой pXO1, контролирует синтез компонентов токсинов сибирской язвы со своей же плазмиды и компонентов капсулы с pXO2. Компоненты EF (фактор отека), LF (летальный фактор) и PA (протективный антиген) собираются в токсины ETx (отечный токсин) и LTx (летальный токсин), вызывая в целевых клетках-хозяевах отек и смерть соответственно. Компоненты капсулы ABCDE взаимодействуют на мембране бактериальной клетки с образованием поли-гамма-D-глутаматной капсулы, которая защищает клетки B. anthracis от уничтожения фагоцитами во время инфекции. PAI — остров патогенности в составе плазмиды.
Виды сибирской язвы
Сибирская язва существует в четырех формах: кожная, желудочно-кишечная, легочная и инъекционная [2], [12], [13].
Кожная форма является самой распространенной и наименее опасной. Она возникает при проникновении бактерий через поврежденную кожу — порез или царапину — при контакте с больным животным или продуктами животного происхождения. В течение двух-трех дней после заражения на коже развивается папула (вид кожной сыпи), которая затем окружается кольцом из везикул (воспалительных элементов сыпи) и, наконец, высыхает. Обычно к 5–6 дню из нее образуется похожий на уголь черный карбункул: он безболезнен и окружен отеком (рис. 5). Без лечения до 20% людей с кожной сибирской язвой погибает от сепсиса, однако при правильном лечении выживают почти все пациенты.

Рисунок 5. Кожная форма сибирской язвы
Желудочно-кишечная сибирская язва проявляется при употреблении в пищу сырого или недоваренного мяса зараженного животного. Инфекция так же развивается в течение недели. Характерный карбункул чаще всего встречается на стенке терминальной подвздошной или слепой кишки, однако могут быть поражены и ротоглотка, желудок, двенадцатиперстная кишка и верхняя подвздошная кишка. Желудочно-кишечная сибирская язва имеет две клинические формы: брюшную и пищеводную. При брюшной форме начальные симптомы — тошнота, рвота и лихорадка. По мере прогрессирования заболевания возникают сильные боли в животе, кровоизлияние и диарея с кровью, за которыми следуют сепсис и смерть. Все это — результат тяжелого и широко распространяющегося некроза начального отдела кишечника. При пищеводной форме сибирской язвы симптомы включают боль в горле, нарушение глотания, лихорадку, увеличение лимфоузлов в области шеи и отечность. Из-за таких неспецифических проявлений трудно поставить верный диагноз, что приводит к высокой смертности: умирает более половины пациентов. Однако при правильном лечении выживаемость может достигать 60%.
Самая смертоносная форма сибирской язвы — легочная: она возникает при вдыхании спор В. anthracis. Болезнь начинается коварно — с похожих на грипп симптомов: легкой температуры, усталости, недомогания, боли в мышцах и непродуктивного кашля. Начальная стадия длится около 48 часов, после чего резко сменяется развитием острой фазы. Появляются сильная одышка, тахикардия, учащенное свистящее дыхание, влажные хрипы, лихорадка и посинение кожи (цианоз). В конечном итоге пульс становится очень быстрым и слабым, одышка и цианоз прогрессируют, затем быстро наступают кома и смерть. Без лечения выживает только 10–15% пациентов, однако при агрессивном лечении выживаемость может повышаться и до 55%.
Не так давно была обнаружена новая, инъекционная, форма сибирской язвы в среде героиновых наркоманов. Ее симптомы иногда напоминают кожную форму, однако инфекция в этом случае локализуется глубоко под кожей или в мышце — в зависимости от того, куда была сделана инъекция.
Ни одна из форм сибирской язвы не заразна. Это означает, что болезнь не передается от человека к человеку, как простуда или грипп, — инфицирование может происходить только одним из означенных выше способов [13].
Вскрытие покажет
Лечение и профилактика
Для лечения всех форм сибирской язвы ВОЗ рекомендует интенсивную поддерживающую терапию и антибиотикотерапию. В качестве антибиотика, как правило, выступает знаменитый пенициллин. В тяжелых случаях его комбинируют со фторхинолонами (ципрофлоксацином или левофлоксацином) или макролидами (клиндамицином или кларитромицином). Также могут использоваться и другие антибиотики широкого спектра. При заражении самой опасной, легочной, формой сибирской язвы в ход идет тяжелая артиллерия: гемодинамическая поддержка, искусственная вентиляция легких, назначение кортикостероидов. Очень важно начать своевременное лечение, чтобы уничтожить бактерии раньше, чем их токсины попадут в кровоток [15].
Также при лечении сибирской язвы используют человеческие моноклональные (происходящие от одной клетки-предшественницы) антитела: раксибакумаб и обилтоксаксимаб. Оба препарата связывают протективный антиген (PA), в результате чего нейтрализуются оба сибиреязвенных токсина. Это происходит из-за того, что PA играет ключевую роль в сборке токсинов и поражении клеток-мишеней. Препараты рекомендованы для лечения легочной формы сибирской язвы в сочетании с антибактериальной терапией [17], [18].
Лечение сибирской язвы проводится в течение 3–7 дней при неосложненной кожной форме и 10–14 дней — при системной инфекции, которая охватывает весь организм. Если заболевание — результат биотерроризма, длительность лечения, по рекомендациям ВОЗ, может возрастать до 60 дней. В таком случае назначают ципрофлоксацин или доксициклин с тремя дозами вакцины против сибирской язвы (или же без нее) [15].
Почему различаются курсы лечения инфекций, возникших естественным путем и вызванных искусственно? Дело в том, что искусственные инфекционные болезни обладают самостоятельными клиническими аспектами, этиологией и эпидемиологией. Для заражения злоумышленники могут использовать усовершенствованные штаммы микроорганизмов: с повышенной вирулентностью, устойчивостью к отдельным лекарствам и способностью преодолевать иммунитет, возникший в результате вакцинации. О том, что заболевание вызвано воздействием биологического оружия, могут говорить невозможные эпидемиология и клиническая форма болезни. Проще говоря, можно заподозрить биотерроризм, если в природе не существует условий для развития данного эпидемического процесса, либо подобной клинической картины не наблюдается при естественном заражении. Например, существует патология мелкодисперсного аэрозоля: поражение глубоких отделов легких, вызванное проникновением инфекционных агентов размером менее 5 мкм. Эту патологию может вызвать только целенаправленное распыление биологических частиц из аэрозоля с дисперсной фазой 1–5 мкм [19].
Против сибирской язвы существуют и вакцины (см. табл.).
Несмотря на уже существующие вакцины, разрабатывают и новые — с расчетом на то, что они окажутся более безопасными и эффективными [21]. Однако ни одной вакцины нет в свободном доступе, и ВОЗ рекомендует их только для групп риска — людей, чья деятельность связана с высоким риском инфицирования: ветеринарам, некоторым лабораторным работникам и военнослужащим. Например, с 2015 года вакцину получают сотрудники Министерства обороны США и члены их семей [15].
Идеальное биологическое оружие?
Если сравнить, скажем, B. anthracis и Y. pestis — возбудителя чумы — то окажется, что B. anthracis обладает некоторыми преимуществами — разумеется, в качестве биологического оружия. Так, мы уже говорили о том, что возбудитель сибирской язвы крайне устойчив во внешней среде и может храниться в почве десятилетиями. По сравнению с ним, Y. pestis обладает небольшой устойчивостью: при низкой температуре чумная палочка сохраняется в почве до 28 суток, при высокой — быстро погибает. В выделениях больных людей и животных Y. pestis может сохраняться довольно продолжительное время (что, опять же, зависит от температуры и наличия других бактерий), но обычно не больше месяца. В крови больных животных возбудитель чумы сохраняется до 260 суток, а в замороженных человеческих трупах — 4–5 месяцев [23]. В отличие от B. anthracis, Y. pestis не образует споры.
Clostridium botulinum, возбудитель ботулизма, во многом похож на B. anthracis: это тоже грамположительная спорообразующая бактерия, обитающая в почве. В чем-то C. botulinum даже более устойчив: он выдерживает кипячение до 6 часов, тогда как B. anthracis — только 10 минут. Ботулинический токсин — самый сильный из всех биологических ядов, однако для его продуцирования нужны строго анаэробные условия, а возбудитель сибирской язвы может существовать в любой среде [8].
Читайте также:

