Синдром множественной эндокринной неоплазии это кратко
Обновлено: 04.07.2024
Синдром множественных эндокринных неоплазий — это группа патологий наследственного характера, при которой развиваются новообразования или гиперпластические изменения эндокринных желез. Совокупность клинических проявлений эндокринных изменений зависит от типа данного синдрома: при МЭН 1 поражаются поджелудочная железа, паращитовидные железы и передняя доля гипофиза; в случае развития МЭН 2А типа — надпочечники и щитовидная железа; при 2В типе МЭН — надпочечники, щитовидная железа, паращитовидные железы и слизистые оболочки. Подразделение типажей является достаточно условным, поскольку они часто пересекаются. Неоплазии могут проявляться
Множественные эндокринные неоплазии 1 типа
Характеристика МЭН 1 типа
Совокупность патологических процессов, поражающих переднюю долю гипофиза, паращитовидные железы и поджелудочную железу носят название синдрома Вермера, исходя из имени автора, который впервые описал данное заболевание в 1954г. Чаще всего развивается гиперпаратиреоз — у 90% больных, функционально активные аденомы поджелудочной железы — у 80% случаев и аденомы гипофиза — в 65% случаев. Выделяют спорадические и наследственные формы МЭН 1. Поражения щитовидной железы могут быть в виде коллоидного зоба, аденомы, тиреоидного рака, хронического лимфоцитарного тиреоидита или тиреотоксикоза. Патологические изменения надпочечников обычно представлены аденомами или гиперплазией. Реже встречаются полипы желудка, липомы, опухоли яичек, рак легкого.
Причины МЭН 1 типа
Основная масса случаев развития МЭН 1 типа — это генетически детерминированные патологии, имеющие аутосомно-доминантный тип наследования. Ученые считают, что МЭН 1 типа имеет прямую взаимосвязь с наследованием локуса IIqI3 на XI хромосоме. Для наследственной формы свойственны мутации как в соматических, так и в герминативных клетках, для спорадической — исключительно в соматических. Существует вероятность развития неоплазий нейроэктодермальных клеток, что дает возможность предположения наличия патогенетической связи родственных эктопических гормональных синдромов с МЭН-синдромами.
Очень часто при множественных эндокринных неоплазиях 1 типа нет одновременного проявления всех признаков.
Симптомы МЭН 1 типа
Первым из симптомов множественных эндокринных неоплазий является гиперпаратиреоз, который, как правило, проявляет первые признаки в возрасте около 25-30 лет. На раннем этапе пациенты ощущают тошноту, снижение аппетита, запоры, снижение веса, в некоторых случаях — почечные колики, спровоцированные отложением мелких конкрементов и солей. По мере нарастания симптомов отмечается мышечная слабость проксимальных отделов конечностей, ухудшение памяти, болевые ощущения в костях, полидипсия, полиурия и депрессивные состояния. Иногда при гиперпаратиреозе, развившемся на фоне МЭН 1, возникают судороги и коматозные состояния.
По сравнению с первичным гипапаратериозом, гипапаратериоз при МЭН 1, имеет достаточно мягкое течение. В редких случаях развивается ободковый кератит, кальцификация ушных раковин, хондрокальциноз и др. Множественным эндокринным неоплазиям 1 типа достаточно свойственно явление компрессионных переломов позвонков и остеопороза.
Виды аденом гипофиза при МЭН 1
При МЭН 1 типа аденомы гипофиза могут быть представлены такими видами: соматотропиномами, пролактиномами, кортикотропиномами. Пролактиномы могут стать причиной гиперпролактинемического гипогонадизма, клиническим проявлением которого является галакторея, дисменорея, женское бесплодие и гинекомастии у мужчин. Кортикотропиномы провоцируют развитие болезни Иценко-Кушинга, иногда могут стать причиной гипопитуитаризма. Наличие соматотропиномы приводит к развитию акромегалии, миастении, снижению памяти и часто сопровождается он головными болями.
Среди множественных эндокринных неоплазий 1 типа, поражающих поджелудочную железу, чаще всего встречаются випомы, гастриномы и инсулиномы, реже — соматостатиномы и глюкагономы и др.
Часто инсулиномы имеют множественный характер. Злокачественные инсулиномы встречаются в 3-6% случаев. Клиническим признаком инсулиномы является развитие гипогликемического синдрома. После инсулиномы второй по частоте опухолью поджелудочной железы при синдроме МЭН 1, выступает гастринома. Гастриномы проявляются развитием синдрома Золлингера-Эллисона. Випома относится к числу гормонально-активных опухолей АПУД-системы, которая производит гиперсекрецию вазоактивного интестинального полипептида и вызывает интермиттирующую или постоянную диарею, гипотонию, стеаторею, обезвоживание и кожные высыпания.
Диагностика МЭН 1 типа
Диагноз МЭН 1 типа считается достоверным при наличии не менее 2-х составляющих данного синдрома.
Лабораторная диагностика может выявить гипофосфатемию, увеличение количественного показателя ионизированного кальция, повышение уровня инсулина, гастрина, СТГ, пролактина, паратиреоидного гормона и др. Топическая диагностика новообразований эндокринных желез подразумевает выполнение ЯМР-томографии паращитовидных желез, УЗИ, селективную артериографию, сцинтиографию, МРТ головного мозга, рентгенографию или КТ турецкого седла, ультрасонографию и УЗИ поджелудочной железы.
С целью оценки степени вторичных поражений органов средостения, при МЭН 1 типа применяется забор биологических образцов крови для проведения биохимического анализа, в процессе которого определяются такие показатели: креатинин, мочевина, электролиты, щелочная фосфатаза, глюкоза, остаточный азот и др. Показано также проведение проб мочи по Сулковичу и Зимницкому. К числу диагностических мероприятий при МЭН 1 также относится экскреторная урография, УЗИ почек, ЭКГ, денситометрия, фиброгастродуоденоскопия, рентгенография трубчатых костей, пальцев рук и др.
Лечение МЭН 1 типа
Тактика лечения при множественных эндокринных неоплазиях 1 типа заключается в поэтапном удалении неоплазий. В первую очередь производится паратиреодиэктомия — удаление околощитовидных желез, затем приступают к удалению поджелудочной железы (резекция головки поджелудочной железы, энуклеация, панкреатодуаденальная резекция, дистальная резекция и др.). Если опухоли имеют злокачественный характер, пациенту проводят послеоперационную химиотерапию.
Аденома гипофиза при МЭН 1 типа лечится при помощи хирургического метода, химио- или лучевой терапии.
Множественные эндокринные неоплазии 2А и 2В типов
Характеристика МЭН 2А и 2В типов
Симптомокомплекс множественных эндокринных неоплазий 2А типа подразумевает наличие феохромоцитомы, гиперпаратиреоза медуллярной карциномы щитовидной железы. Впервые данная патология была описана Дж. Сипплом в 1959 году, поэтому в некоторых источниках встречается второе название этого синдрома — синдром Сипла.
При МЭН 2В типа (синдром Горлина), помимо перечисленных выше составляющих, присутствуют нейропатии и патология опорно-двигательного аппарата и невриномы слизистых оболочек.
Причины МЭН 2А и 2В типов
Этиологическим фактором развития синдромов множественных эндокринных неоплазий 2 типов является аутосомно-доминантное наследование мутации RET-протоонкогена в области 10р11.2 в Х хромосоме. У пациентов с МЭН 2А типа процесс мутации происходит в кодонах 768 и 804 в экзоне 11 и в кодонах 609, 618, 620, 634 в экзоне 10. При МЭН 2В типа изменения происходят в 918 кодоне 11 экзона. Процесс мутации RET-протоонкогена провоцирует его активацию, что становится причиной неконтролируемого клеточного роста и неопластической трансформации.
Частота развития множественных эндокринных неоплазий 2 типа составляет 1-10 случаев на 100 тыс. человек.
Симптомы МЭН 2А и 2В типов
Среди ранних симптомов множественных эндокринных неоплазий 2А типа первое место занимает рак щитовидной железы, который исходит из парафолликулярных клеток и секретирует кальцитонин. Спектр симптомов небольшой, треть пациентов могут жаловаться на диарею и иметь карциноидный синдром, связанный с выработкой опухолью вазоактивных пептидов (серотонина, гистамина, простагландинов).
В некоторых случаях карцинома щитовидной железы вырабатывает АКТГ, что является предрасполагающим фактором к развитию синдрома Иценко-Кушинга. В основном медуллярный рак щитовидной железы диагностируется в процессе обследования больных по поводу узлового зоба. Медуллярная карцинома щитовидной железы одинаково часто встречается и у мужчин, и у женщин (соотношение 1:1). Возрастная категория пациентов колеблется в пределах 30-40 лет.
По мере прогрессирования карциномы развивается раковая кахексия, печеночная желтуха, возможны легочные кровотечения. В случае отсутствия терапевтических мероприятий III и IV стадии происходит быстрый летальный исход.
У половины пациентов с МЭН 2А типа выявляется феохромоцитома и, как правило, уже после поражения опухолью щитовидной железы. В большинстве случаев феохромоцитома развивается в совокупности с транзиторной, умеренной или постоянной артериальной гипертензией, гипергидрозом, общей слабостью, полиурией, гиперсаливацией. В случае кризового течения феохромоцитомы — высокий риск развития острой сердечной недостаточности, фибрилляции желудочков, гемморагического инсульта, отека легких. Возможны гипертонические кризы, в процессе которых происходит молниеносное повышение артериального давления, которое может достичь цифр 220/150 и выше. Такие приступы завершаются внезапно, как и начались.
Снижение аппетита, тошнота, почечные колики и боли в эпигастральной области при МЭН 2А типа могут свидетельствовать о наличии гиперпаратиреоза.
Течение МЭН 2А типа может сочетаться с болезнью Гиршпрунга и первичным амилоидозом кожи.
В случае развития синдрома множественных эндокринных неоплазий 2В типа к феохромоцитоме, гиперпаратиреозу и медуллярной карциноме щитовидной железы присоединяется развитие множественных неврином слизистых оболочек и патологии опорно-двигательного аппарата.
У больных с синдромом множественных эндокринных неоплазий 2В типа развивается марфаноподобная внешность, также у них часто встречается воронкообразная деформация грудной клетки, конская стопа, искривление позвоночника, вывихи бедренных костей и арахнодактилия. Невриномы в большинстве случаев локализируются на слизистых ЖКТ, губ, щек и на языке. Они представлены в виде безболезненных бело-розовых узелков величиной 1-3 см. Расстройства пищеварительной системы могут провялятся в качестве запоров, диареи, мегаколона.
Диагностика МЭН 2А и 2В типов
На протяжении периода диагностики пациенту выполняют ряд исследований, среди которых сцинтиография, УЗИ щитовидной железы и надпочечников, определение уровня гормонов (АКТГ, кальцитонина, тиреоглобулина, паратгормона, катехоламинов) и кальция в крови. Генетические исследования дают возможность диагностировать мутацию RET-протоонкогена.
Лечение МЭН 2А и 2В типов
Терапевтические мероприятия, направленные на устранения синдрома множественных эндокринных неоплазий 2 типа подразумевают поэтапное удаление феохромоцитомы — одностороннее или двухстороннее удаление надпочечников. В случае двухсторонней адреналэктомии, с целью профилактики хронической надпочечниковой недостаточности, необходима постоянная заместительная минерало- и глюкокортикоидная терапия.
На следующем этапе производится тиреоидэктомия, при необходимости с лимфодиссекцией. После данного оперативного вмешательства, для профилактики послеоперационного гипотиреоза, рекомендовано применение тироксина. При наличии неоперабельной карциномы щитовидной железы самым корректным способом лечения является химиотерапия.
Хирургическое лечение гиперпаратиреоза при МЭН 2 типа может подразумевать субтотальную паратиреоидэктомию, а иногда тотальный вариант удаления околощитовидных желез в комплексе с аутотрансплантацией тиреоидной ткани в мышцу предплечья.
Неотъемлемой частью диагностики являются дифференциальные анализы. Они особенно актуальны в процессе определения МЭН 2А типа, при медуллярной карциноме необходимо исключить сходство со спорадическими вариантами болезни. Верифицировать диагноз поможет тщательное генетическое обследование.
Прогноз при синдроме множественных эндокринных неоплазий
Наблюдение пациентов в динамике и генетический скрининг больных с синдромом множественных эндокринных неоплазий 1 типа дают возможность выполнить диагностику и контроль за течением данного синдрома, что качественно увеличивает шансы на выздоровление при данной патологии. Множественные злокачественные новообразования поджелудочной железы подразумевают гораздо меньшие шансы на успех.
Множественные эндокринные неоплазии 2 типа также имеют неблагоприятный прогноз, который во многом зависит от наличия метастаз феохромоцитомы и рака щитовидной железы и от операбельности больного.
Немаловажную роль играет субъективное отношение пациента к своему здоровью, а также уровень компетентности и внимательности специалистов. Если больной тщательно и своевременно выполняет рекомендации доктора, это безусловно положительно скажется на его здоровье.
(Семейный эндокринный аденоматоз; множественный эндокринный аденоматоз)
, MD, University of Virginia;
, MD, Northwestern University Feinberg School of Medicine
- 3D модель (0)
- Аудио (0)
- Видео (0)
- Изображения (3)
- Лабораторное исследование (0)
- Таблица (1)



Множественная эндокринная неоплазия вызывается генными мутациями, поэтому она отмечается у родственников.
Существует несколько типов синдромов множественной эндокринной неоплазии, в том числе тип 1, тип 2A и тип 2B.
Симптомы зависят от того, какая именно железа поражена.
Может быть проведен генетический скрининг для выявления заболевания у родственников пациентов с множественной эндокринной неоплазией.
Заболевание неизлечимо, но врачи лечат изменения каждой железы по мере их появления с помощью хирургического вмешательства или лекарственных препаратов для контроля повышенной выработки гормонов.
Множественная эндокринная неоплазия может возникнуть как у младенцев, так и у пациентов в возрасте 70 лет. Эти синдромы обычно передаются по наследству.
Опухоли и патологически увеличенные железы часто вырабатывают избыточные гормоны. Хотя опухоли и аномальный рост может отмечаться в нескольких железах одновременно, изменения часто проявляются только со временем.
Причиной множественной эндокринной неоплазии являются наследственные генные мутации. Был выявлен одиночный ген, ответственный за заболевание 1-го типа. У пациентов с заболеванием 2A и 2B типа были выявлены аномалии другого гена.
Типы синдромов МЭН
Существует три разновидности множественной эндокринной неоплазии: тип 1, 2A и 2B, хотя иногда заболевание имеет характер смешанного типа.
Заболевание МЭН 1-го типа
У пациентов с множественной эндокринной неоплазией 1-го типа отмечаются опухоли или избыточный рост и активность двух или более следующих желез:
паращитовидные железы (небольшие железы, расположенные рядом с щитовидной железой в основании шеи);
Практически у всех пациентов с множественной эндокринной неоплазией 1-го типа имеются опухоли паращитовидных желез. Большинство опухолей являются доброкачественными, но они заставляют железы вырабатывать повышенное количество паратиреоидного гормона (первичный гиперпаратиреоз Гиперпаратиреоз Гиперкальциемия характеризуется высоким уровнем кальция в крови. Причиной высокого уровня кальция может быть дисфункция паращитовидных желез, а также рацион питания, онкологические заболевания. Прочитайте дополнительные сведения ). Повышенное количество паратиреоидного гормона обычно вызывает повышение уровня кальция в крови, что иногда становится причиной образования камней в почках Камни в мочевыводящих путях Камни (конкременты) — это твердые образования, которые могут появиться в мочевыводящих путях, вызывая боль, кровотечение или инфекцию, либо могут заблокировать отток мочи. Крошечные камни. Прочитайте дополнительные сведения .

Более половины опухолей островковых клеток вырабатывают повышенное количество гастрина, который стимулирует желудок для повышенной выработки кислоты. У пациентов с опухолями, продуцирующими гастрин, обычно развиваются часто кровоточащие язвы желудка Пептическая язвенная болезнь Пептическая язва представляет собой круглую или овальную раневую поверхность, в которой слизистая оболочка желудка или двенадцатиперстной кишки изъедена желудочной кислотой и пищеварительными. Прочитайте дополнительные сведения , перфорация (прободение) желудка и протекание его содержимого в брюшную полость, или блокирование желудка. Повышенная кислотность часто оказывает воздействие на активность ферментов поджелудочной железы, что приводит к диарее и жирному, зловонному стулу (стеаторея). Некоторые из этих опухолей вырабатывают большое количество инсулина и соответственно в крови отмечается очень низкий уровень сахара (гипогликемия Гипогликемия Гипогликемия — это не соответствующие норме низкие уровни сахара (глюкозы) в крови. Гипогликемию чаще всего вызывают препараты, принимаемые для контроля диабета. Гораздо менее распространенными. Прочитайте дополнительные сведения ), особенно при отсутствии приема пищи в течение нескольких часов. Оставшиеся опухоли островковых клеток могут вырабатывать другие гормоны, например, вазоактивный пептид кишечника, который может вызвать тяжелую диарею и привести к обезвоживанию Обезвоживание Обезвоживание — это недостаток воды в организме. Причинами обезвоживания могут быть рвота, диарея, избыточное потоотделение, ожоги, почечная недостаточность и прием мочегонных препаратов. Когда. Прочитайте дополнительные сведения . Некоторые опухоли островковых клеток вообще не секретируют гормоны.
Некоторые опухоли островковых клеток являются злокачественными, они могут поражать (метастазировать) другие часть тела. У пациентов с заболеванием 1 типа злокачественные опухоли островковых клеток растут медленнее, чем злокачественные опухоли островковых клеток у людей, не страдающих заболеванием 1 типа.
У некоторых пациентов с заболеванием 1-го типа развиваются опухоли гипофиза. Некоторые из этих опухолей вырабатывают гормон пролактин, вызывая нарушения менструального цикла и часто выделения из молочных желез (галакторея Галакторея Галакторея — это образование грудного молока у мужчин или у женщин, которые не кормят грудью. Наиболее распространенной причиной галактореи является избыточная выработка гормона пролактина . Прочитайте дополнительные сведения ) у женщин, которые не кормят грудью, и снижение полового влечения и эректильную дисфункцию Эректильная дисфункция (ЭД) Эректильная дисфункция (ЭД) — это неспособность достичь или сохранить эрекцию, достаточную для полового акта. (См. также Общие сведения о половой дисфункции у мужчин). У каждого мужчины. Прочитайте дополнительные сведения (импотенцию) у мужчин. Другие опухоли вырабатывают гормон роста, что приводит к акромегалии Гигантизм и акромегалия Повышенная секреция гормона роста вызывает чрезмерный рост. У детей подобное заболевание называют гигантизмом. У взрослых оно называется акромегалией. Причиной избытка гормона роста практически. Прочитайте дополнительные сведения . Небольшое количество опухолей гипофиза вырабатывают кортикотропин , который вызывает повышенную стимуляцию надпочечников, заставляя их вырабатывать слишком много кортикостероидных гормонов и вызывая синдром Кушинга Синдром Кушинга При синдроме Кушинга наблюдается избыточный уровень кортикостероидов, как правило, из-за приема кортикостероидных препаратов или гиперсекреции надпочечниками. Синдром Кушинга обычно возникает. Прочитайте дополнительные сведения . Некоторые опухоли гипофиза вообще не вырабатывают гормоны. Некоторые опухоли гипофиза вызывают головную боль, нарушение зрения и снижение функции гипофиза, оказывая давление на близлежащие участки головного мозга.

У некоторых пациентов с заболеванием 1-го типа также возникают опухоли или избыточный рост или активность щитовидной железы и надпочечников. У незначительного количества пациентов развивается другая разновидность опухолей, которые называются карциноидными опухолями Карциноидные опухоли и карциноидный синдром Карциноидные опухоли — это доброкачественные или злокачественные новообразования, которые иногда вырабатывают повышенное количество гормоноподобных веществ (например, серотонина), что приводит. Прочитайте дополнительные сведения . У некоторых пациентов могут возникнуть незлокачественные образования под кожей.

Женщины с заболеванием 1-го типа могут быть подвержены повышенному риску развития рака молочной железы Рак молочной железы Рак молочной железы возникает, когда клетки молочной железы становятся аномальными и делятся неконтролируемым образом. Рак молочной железы обычно начинается в железах, которые вырабатывают молоко. Прочитайте дополнительные сведения .
Заболевание МЭН типа 2А
У пациентов с множественной эндокринной неоплазией типа 2А отмечаются опухоли или избыточный рост и активность двух или трех следующих желез:

У некоторых пациентов с заболеванием типа 2А отмечается повышение активности паращитовидных желез. Повышенный уровень паратиреоидного гормона вызывает повышение уровня кальция в крови. Повышение уровня кальция часто не вызывает симптомов, но приводит к образованию камней в почках Камни в мочевыводящих путях Камни (конкременты) — это твердые образования, которые могут появиться в мочевыводящих путях, вызывая боль, кровотечение или инфекцию, либо могут заблокировать отток мочи. Крошечные камни. Прочитайте дополнительные сведения приблизительно у 25 % пациентов.
Заболевание МЭН типа 2В
Множественная эндокринная неоплазия типа 2B может включать:
новообразования вокруг нервов (невромы).
У многих пациентов с заболеванием типа 2В семейный анамнез является отрицательным. У этих пациентов заболевание возникает в результате нового генетического дефекта (генетическая мутация).
У большинства пациентов с типом 2B имеются невромы слизистых оболочек. Они выглядят как блестящие узелки вокруг губ, языка и на слизистой оболочке полости рта. Невромы могут возникать также на веках и блестящих поверхностях глаз, в том числе на конъюнктиве и роговице. Веки и губы иногда утолщаются, и губы могут выворачиваться.
Расстройства функции желудочно-кишечного тракта проявляются в виде запоров и диареи. Иногда в толстой кишке возникают крупные и расширенные петли (мегаколон). Эти аномалии, вероятно, являются следствием образования невром на нервах кишечника.
Диагностика синдромов МЭН
Уровни гормона в крови и моче
Иногда визуализирующие обследования
Существует тесты для выявления генетической аномалии, имеющейся при каждом типе множественной эндокринной неоплазии. Врачи обычно проводят эти генетические анализы у пациентов с одной из опухолей, типичной для множественной эндокринной неоплазии, и у родственников пациента, которому уже поставили диагноз одной из форм синдрома. Скрининг родственников, иногда даже до рождения, имеет большое значение, поскольку половина детей пациентов с множественной эндокринной неоплазией наследуют заболевание.
Для выявления повышенного уровня гормонов проводятся анализы крови и мочи.
Визуализирующие обследования, такие как ультразвуковое исследование ультразвуковое исследование; Ультразвуковое исследование использует звуковые волны высокой частоты (ультразвуковые) для создания изображений внутренних органов и других тканей. Устройство, которое называется преобразователем. Прочитайте дополнительные сведения , компьютерная томография Компьютерная томография (КТ) При проведении компьютерной томографии (КТ), ранее называемой компьютерной аксиальной томографией (КАТ), рентгеновский источник и рентгеновский детектор вращаются вокруг пациента. В современных. Прочитайте дополнительные сведения (КТ), магнитно-резонансная томография Магнитно-резонансная томография (МРТ) При проведении магнитно-резонансной томографии (МРТ) используется сильное магнитное поле и радиоволны очень высокой частоты для получения изображений с высоким разрешением. МРТ не использует. Прочитайте дополнительные сведения (МРТ) и позитронно-эмиссионная томография Позитронно-эмиссионная томография (ПЭТ) Позитронно-эмиссионная томография (ПЭТ) — это разновидность радиоизотопного сканирования. Радионуклид — это радиоактивная форма элемента; это означает нестабильный атом, который стабилизируется. Прочитайте дополнительные сведения (ПЭТ) также необходимы для того, чтобы помочь врачам определить локализацию опухолей.
Лечение синдромов МЭН
Часто удаление щитовидной железы
Лечения множественной эндокринной неоплазии не существует. Врачи подходят к лечению изменений каждой железы индивидуально.
Если возможно, опухоль удаляют хирургическим путем. Некоторые небольшие опухоли островковых клеток поджелудочной железы не удаляют немедленно, но наблюдают, чтобы определить, увеличиваются ли они, и лечат, если они становятся достаточно большими, чтобы вызвать проблемы. До удаления или, если удаление невозможно, врачи назначают препараты для коррекции гормонального дисбаланса, вызванного повышенной активностью желез. Если размер железы значительно увеличен и отмечается повышенная активность железы при отсутствии опухоли, врачи назначают препараты для нейтрализации воздействия повышенной активности железы.
Поскольку при отсутствии лечения медуллярный рак щитовидной железы в конечном итоге приводит к смертельному исходу, врачи обычно рекомендуют профилактическое удаление щитовидной железы, если генетический тест выявил наличие множественной эндокринной неоплазии типа 2A или 2B. Данное профилактическое хирургическое вмешательство выполняется, даже если до хирургического вмешательства диагноз медуллярного рака щитовидной железы не был поставлен. В отличие от других типов рака щитовидной железы, этот агрессивный тип рака не лечится радиоактивным изотопом йода. После удаления щитовидной железы пациенты вынуждены до конца жизни принимать гормон щитовидной железы. Если рак щитовидной железы распространился, другие виды лечения (такие, как химиотерапия или другие препараты) могут иногда помочь пациенту жить дольше. Феохромоцитомы удаляют хирургическим путем после медикаментозной коррекции артериального давления.
ПРИМЕЧАНИЕ: Это — пользовательская версия ВРАЧИ: Нажмите здесь, чтобы перейти к профессиональной версии
Синдром множественных эндокринных неоплазий (MEN) сопровождается развитием опухолей двух или более эндокринных желез с возможным синтезом и/или секретированием гормонов [1].
Сейчас выделяют две основные формы множественных эндокринных неоплазий – MEN I и MEN II, каждая из которых характеризуется развитием опухолей в определенных эндокринных железах.
- КЛЮЧЕВЫЕ СЛОВА: эндокринная неоплазия, рак эндокринной железы, рак щитовидной железы, онкология
Синдром множественных эндокринных неоплазий (MEN) сопровождается развитием опухолей двух или более эндокринных желез с возможным синтезом и/или секретированием гормонов [1].
Сейчас выделяют две основные формы множественных эндокринных неоплазий – MEN I и MEN II, каждая из которых характеризуется развитием опухолей в определенных эндокринных железах.
Наличие опухолей в паращитовидных железах, поджелудочной железе (из островковых клеток) и переднем гипофизе характеризуется как синдром множественных эндокринных неоплазий I (синдром Вермера) [1, 2], а медуллярный рак щитовидной железы с сопутствующей феохромоцитомой и гиперпаратиреозом характеризуется как синдром множественных эндокринных неоплазий MEN II (синдром Сиппла) [3]. MEN II встречается в трех клинических вариантах: MEN IIa, MEN IIb и семейный медуллярный рак щитовидной железы как единственное проявление синдрома множественных эндокринных неоплазий. Хотя синдромы MEN I и MEN II обычно протекают как совершенно разные заболевания, иногда встречаются случаи, которые могут быть ассоциированы как с синдромом MEN I, так и с MEN II.
Множественные эндокринные неоплазии, тип I (MEN I)
1. Thakker R.V. Multiple Endocrine Neoplasia. Syndromes of the Twentieth Century // J. Clin. Endo Metab. 1998. Vol. 83. № 8. P. 2631–2634.
2. Thakker R.V. Multiple Endocrine Neoplasia Type 1 // Endocrinology. 5th edition / Ed. by L.J. DeGroot, J.L. Jameson. Philadelphia, USA: Elsevier Saunders Company, 2006. Р. 3509–3531.
3. Gagel R.F. Multiple Endocrine Neoplasia Type 2 // Endocrinology. 5th edition / Ed. by L.J. DeGroot, J.L. Jameson. Philadelphia, USA: Elsevier Saunders Company, 2006. Р. 3533–3550.
4. Jimenez C., Cote G., Arnold A., Gagel R.F. Review: Should patients with apparently sporadic phaeochromocytomas or paragangliomas be screened for hereditary syndromes? // Journal of Clinical Endocrinology and Metabolism. 2006. Vol. 91. Р. 2851–2858.
5. Norton J.A., Eraker D.L., Alexander H.R. et al. Surgery to cure the Zollinger-Ellison syndrome // N. Engl. J. Med. 1999. Vol. 341. С. 635–644.
6. Corbetta S., Pizzocaro A., Peracchi M., Beck-Peccoz P., Faglia G., Spada A. Multiple endocrine neoplasia type 1 in patients with recognized pituitary tumours of different types // Clin. Endocrinol. (Oxf.). 1997. Vol. 47. Р. 507–512.
7. Yoshimoto K., Saito S. Clinical characteristics in multiple endocrine neoplasia type 1 in Japan: a review of 106 patients // Nippon Naibunpi Gakkai Zasshi. 1991. Vol. 67. Р. 764–774.
8. Godwin J.D. 2nd. Carcinoid tumors. An analysis of 2837 cases // Cancer. 1975. Vol. 36. Р. 560–569.
9. Skogseid B., Larsson C., Lindgren P.G. et al. Clinical and genetic features of adrenocortical lesions in multiple endocrine neoplasia type 1 // J. Clin. Endocrinol. Metab. 1992. Vol. 75. Р. 76–81.
10. Benson L., Ljunghall S., Akerstrom G., Oberg K. Hyperparathyroidism presenting as the first lesion in multiple endocrine neoplasia type 1 // Am. J. Med. 1987. Vol. 82. Р. 731–737.
11. Hagstrom E., Lundgren E., Rastad J., Hellman P. Metabolic abnormalities in patients with normocalcemic hyperparathyroidism detected at a population-based screening // Eur. J. Endocrinol. 2006. Vol. 155. Р. 33–39.
12. Metz D.C., Jensen R.T., Bale A. et al. Multiple endocrine neoplasia type I: Clinical features and management // The Parathyroids / Ed. by J.P. Bilezikian, M.A. Levine, R. Marcus. New York: Raven, 1994. P. 591–646.
13. Frucht H., Howard J.M., Slaff J.l., Wank S.A., McCarthy D.M., Maton P.N. et al. Secretin and calcium provocative tests in the Zollinger-Ellison syndrome. A prospective study // Ann. Intern. Med. 1989. Vol. 111. Р. 713–722.
14. Karam J.H. Hypoglycemic disorders // Basic and Clinical Endocrinology / Ed. by I-’S. Greenspan, D.G. Gardner. Columbus: McGraw Hill, 2001. P. 753–770.
15. Granberg D., Stridsberg M., Seensalu R. et al. Plasma chromogranin A in patients with multiple endocrine neoplasia type 1 // J. Clin. Endocrinol. Metab. 1999. Vol. 84. Р. 2712–2717.
16. Marx S.J. Multiple endocrine neoplasia type 1 // The Parathyroids / Ed. J.P. Bilezikian, R. Marcus, M.A. Levtne. Academic Press, 2001. P. 535–584.
17. Peacock M., Bilezikian J.P., Klassen P.S., Guo M.D., Ttirner S.A., Shoback D. Cinacalcet hydrochloride maintains long-term normocalcemia in patients with primary hyperparathyroidism // J. Clin. Endocrinol. Metab. 2005. Vol. 90. Р. 135–141.
18. Wada M., Funtya Y., Sakiyama J. et al. The calcimimetic compound NPS R-568 suppresses parathyroid cell proliferation in rats with renal insufficiency. Control of parathyroid cell growth via a calcium receptor // J. Clin. Invest. 1997. Vol. 100. Р. 2977–2983.
19. Triponez F., Goudet P., Dosseh D. et al. Is surgery beneficial for MEN-1 patients with small (= 2 cm), nonfunctioning pancreaticoduodenal endocrine tumor? An analysis of 65 patients from the GTE // World J. Surg. 2006. Vol. 30. Р. 654–662.
20. Kouvaraki M.A., Shapiro S.E., Cote G.J. et al. Management of pancreatic endocrine tumors in multiple endocrine neoplasia type 1 // World J. Surg. 2006. Vol. 30. Р. 643–653.
21. Metz D.C., Pisegna J.R., Fishbeyn V.A., Benya R.V., Jensen R.T. Control of gastric acid hypersecretion in the management of patients with Zollinger-Ellison syndrome // World. J. Surg. 1993. Vol. 17. Р. 468–480.
22. Norton J.A. Intraoperative methods to stage and localize pancreatic and duodenal tumors // Ann. Oncol. 1999. Vol. 10 (Suppl. 4). Р. 182–184.
23. Boukhman M.P., Karam J.M., Siperstein A.E., DeLorimier A.A., Clark O.H. et al. Localization of insulinomas // Arch. Surg. 1999. Vol. 134. Р. 818–823.
24. O’Brien T., O’Riordan D.S., Gharib H., Scheithauer B.W., Ebersold M.J., van Heerden J.A. Results of treatment of pituitary disease in multiple endocrine neoplasia, type I // Neurosurgery. 1996. Vol. 39. Р. 273–279.
25. Bevan J.S., Webster J., Burke C.W., Scanlon M.F. Dopamine agonists and pituitary tumor shrinkage // Endocr. Rev. 1992. Vol. 13. Р. 220–240.
26. Gimm O. Multiple endocrine neoplasia type 2: clinical aspects // Front. Horm. 2001. Vol. 28. Р. 103–130.
27. Brandi M.L., Gagel R.F., Angeli A., Bilezikian J.P. et al. Guidelines for diagnosis and therapy of MEN type 1 and type 2 // J. Clin. Endocrinol. Metab. 2001. Vol. 86. Р. 5658–5671.
28. Papotti M., Botto Micca F., Favero A., Palestini N., Bussolati G. Poorly differentiated thyroid carcinomas with primordial cell component. A group of aggressive lesions sharing insular, trabecular, and solid patterns // Am. J. Surg. Pathol. 1993. Vol. 17. Р. 291–301.
29. Carling T. Multiple endocrine neoplasia syndrome: genetic basis for clinical management // Curr. Opin. Oncol. 2005. Vol. 17. Р. 7–12.
30. Gagel R.F., Melvin K.E., Tashjian A.H. Jr et al. Natural history of the familial medullary thyroid carcinoma-pheochromocytoma syndrome and the identification of preneoplastic stages by screening studies: a five-year report // Trans. Assoc. Am. Physicians. 1975. Vol. 88. Р. 177–191.
31. Miyauchi A., Matsuzuka F., Hirai K. et al. Prospective trial of unilateral surgery for nonhereditary medullary thyroid carcinoma in patients without germline RET mutations // World J. Surg. 2002. Vol. 26. Р. 1023–1028.
32. Peczkowska M., Januszewicz A. Multiple endocrine neoplasia type 2 // Fam. Cancer. 2005. № 4. Р. 25–36.
33. Eng C. The RET proto-oncogene in multiple endocrine neoplasia type 2 and Hirschsprung’s disease // N. Engl. J. Med. 1996. Vol. 335. Р. 943–951.
34. Dralle H., Gimm O., Simon D. et al. Prophylactic thyroidectomy in 75 children and adolescents with hereditary medullary thyroid carcinoma: German and Austrian experience // World J. Surg. 1998. Vol. 22. Р. 744–750.
Эндокринные неоплазии: MEN-1 (синдром Вермера) и MEN-2 (синдром Сиппла)
Множественные эндокринные неоплазии - наследственные синдромы являются предметом интенсивных генетических исследований последних лет. Локус гена MEN-1 лежит в длинном плече 11 хромосомы (11q13), и развитие опухоли связано с потерей гетерозиготности в этом сайте. Множественные эндокринные неопластические-2 синдромы связаны с мутацией половых клеток в протоонкогене ret, кодирующем тирозинкиназу. Мутация является доминантной.
Известны три синдрома.
MEN-1 (синдром Вермера). Заключается в гиперплазии или аденомах паращитовидных желез и опухолях островковых клеток, гипофиза, коры надпочечника и щитовидной железы (приведены в порядке частоты встречаемости). У пациентов обычно сначала обнаруживается гиперкальциемия.
Менее часто встречаются гипогликемия и опухоли гипофиза. Опухоль клеток панкреатических островков может быть злокачественной. Обычно такая опухоль является инсулиномой, но также могут быть гастринома (синдром Золлингера-Эллисона), глюкагонома и випома. Данное состояние наследуется как доминантное в аутосомах, проявляясь обычно в возрасте 20-60 лет. Этот ген отображается на хромосоме 11q.
MEN-2 (синдром Сиппла). Состоит из медуллярной карциномы щитовидной железы, феохромоцитомы и гиперплазии паращитовидных желез. Феохромоцитома обычно двусторонняя. Примерно 10% от всех случаев медуллярной карциномы щитовидной железы — это часть синдрома MEN-2a или MEN-2b. Данный синдром обычно начинается симптомами феохромоцитомы или припухлостью (шишкой) на шее. Он может возникать в любом возрасте.
Кальцитонин плазмы повышен в случае медуллярной карциномы щитовидной железы. И поскольку гиперплазия С-клеток предшествует развитию злокачественности, то у сестер и братьев больных необходимо измерять уровень кальцитонина плазмы.
По анализу ДНК потенциальных носителей MEN-2a можно получить однозначный ответ до проявления симптомов. Лечение таких опухолей описано в отдельных статьях на сайте (рекомендуем пользоваться формой поиска на главной странице). Данное состояние также наследуется как доминантное в аутосомах.
MEN-2b (синдром невромы слизистых). При этом состоянии так же (как при MEN-2a) отмечается феохромоцитома и медуллярная карцинома щитовидной железы, но к тому же у больных присутствуют невромы губ, языка, рта и всего кишечника. В основе лежит генетическое отклонение — мутация в протоонкогене RET, кодирующем тирозинкиназный рецептор.
Может наблюдаться гиперрастяжимость суставов, pes cavus и прогения мягких тканей. Лечение должно быть направлено на карциному щитовидной железы и феохромоцитому, как и при MEN-2a. Гиперплазия паращитовидных желез встречается реже, чем при MEN-2a, а само заболевание проявляется раньше, также в связи с мутацией в RET.
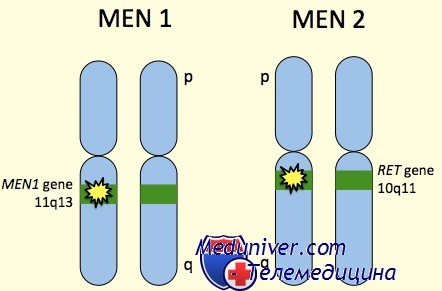
Генетика эндокринных неоплазий MEN-1 и MEN-2
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:

