Плечевое сплетение анатомия кратко
Обновлено: 04.07.2024
сплетение нервных волокон передних ветвей 4—8 шейных и 1—2 грудных спинномозговых нервов в несколько стволов и пучков, в результате последующего разделения которых формируются короткие и длинные нервы плечевого пояса (Плечевой пояс) и свободной верхней конечности. Чаще П. с. образуется за счет передних ветвей CV—ThI спинномозговых нервов, реже — CIV—ThI (краниальное смещение сплетения) или CV—ThII (каудальное смещение). Каждая передняя ветвь, участвующая в образовании П. с., соединяется с симпатическим стволом (средний и нижний шейные узлы) посредством серых соединительных ветвей, с которыми в нервы П. с. идут постганглионарные нервные волокна симпатической части вегетативной нервной системы (Вегетативная нервная система).
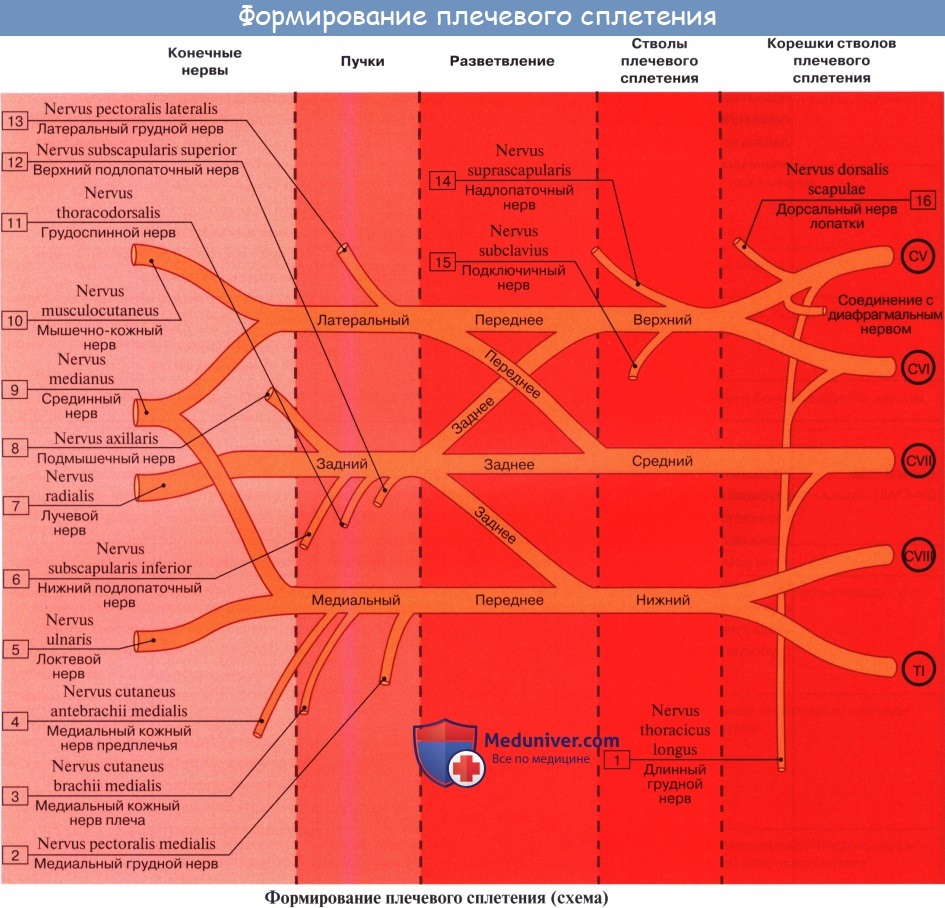
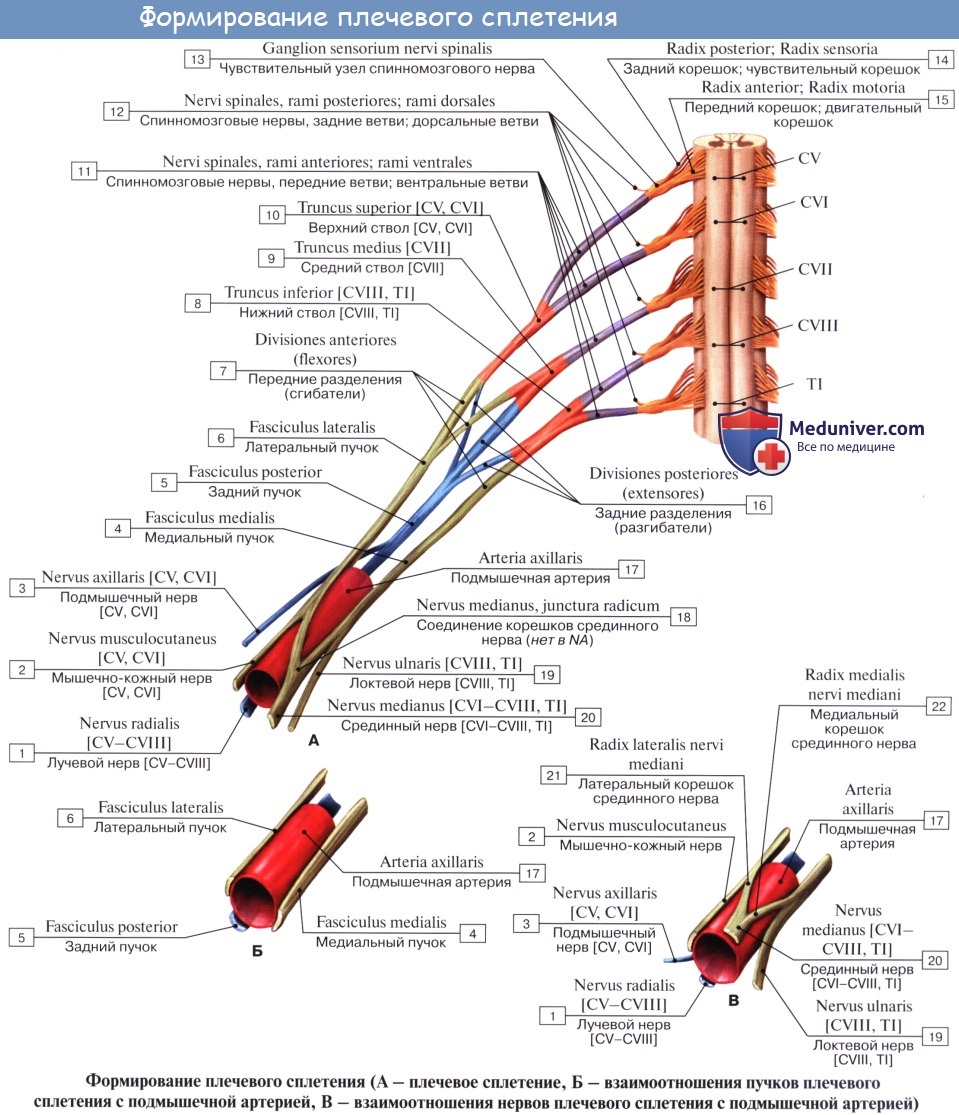
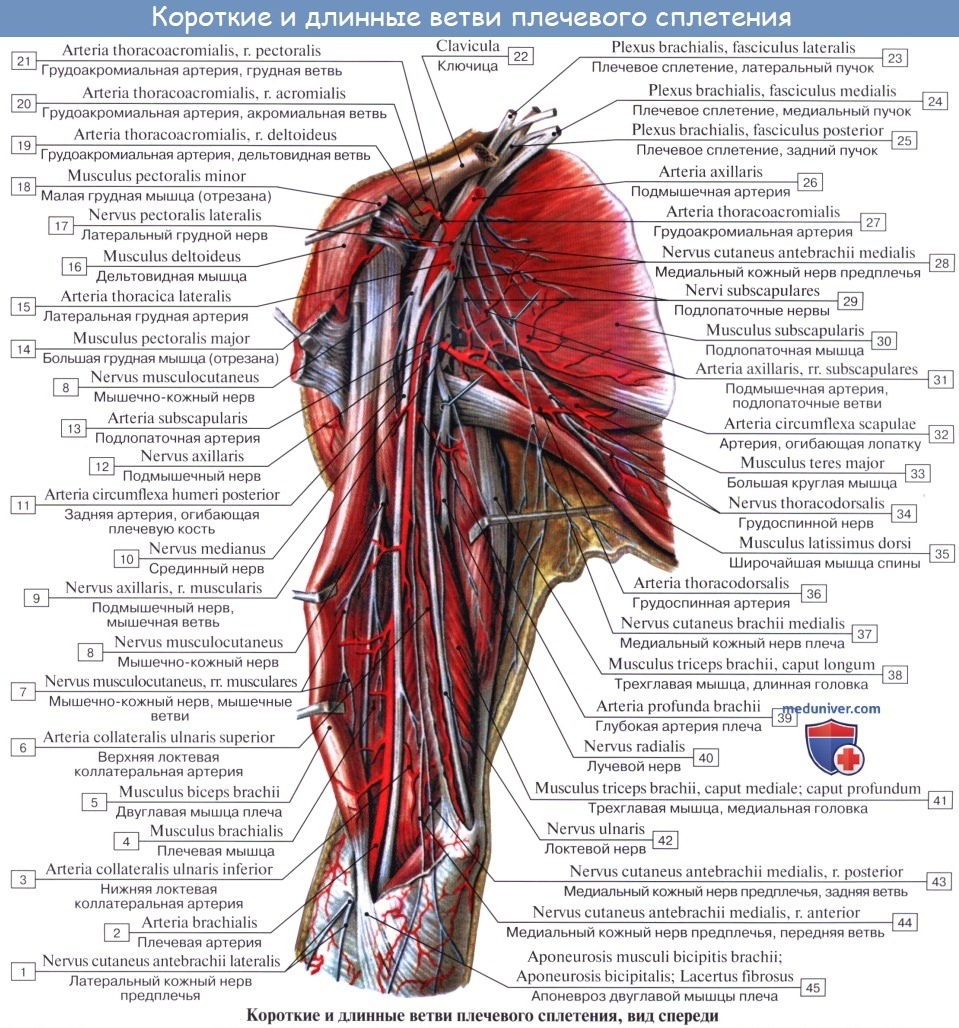
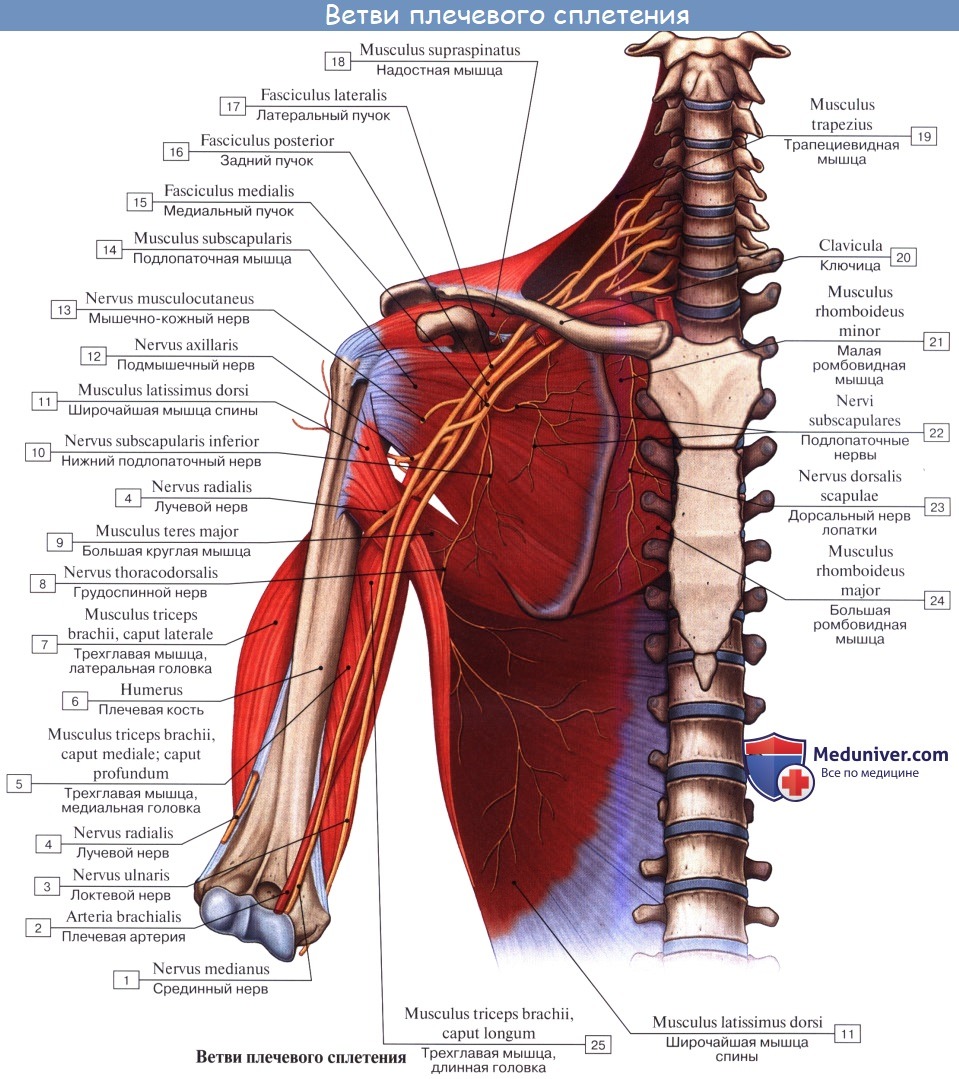
Различают две части П. с.: надключичную и подключичную. Первая располагается в пределах бокового треугольника шеи, вторая — в подмышечной ямке. Надключичная часть (рис. 1) слагается из трех стволов: верхнего (CIV—CVI), среднего (CVII) и нижнего (CVIII, ThI, ThII). Верхний и средний стволы лежат в межлестничной щели выше подключичной артерии, нижний — позади нее. От стволов надключичной части П. с. отходят его короткие ветви. Некоторые из них берут начало от пучков подключичной части. К коротким ветвям П. с. относят дорсальный нерв лопатки, длинный грудной нерв, подключичный нерв, надлопаточный нерв, подлопаточные нервы, грудные нервы, медиальный и латеральный, подмышечный нерв. Каждый ствол разделяется на передние и задние ветви, которые, соединяясь, образуют в подключичной части три пучка: латеральный, задний и медиальный, лежащие соответственно кнаружи, кзади и кнутри от подключичной артерии. Кпереди от артерии и медиального пучка П. с. располагается подключичная вена. Пучки П. с. в нижней части подмышечной ямки дают начало длинным нервам верхней конечности: латеральный пучок — мышечно-кожному нерву и латеральному корешку срединного нерва, медиальный пучок — медиальному корешку срединного нерва, локтевому нерву и медиальным кожным нервам плеча (Плечо) и предплечья (Предплечье), задний пучок — лучевому и подмышечному нервам.
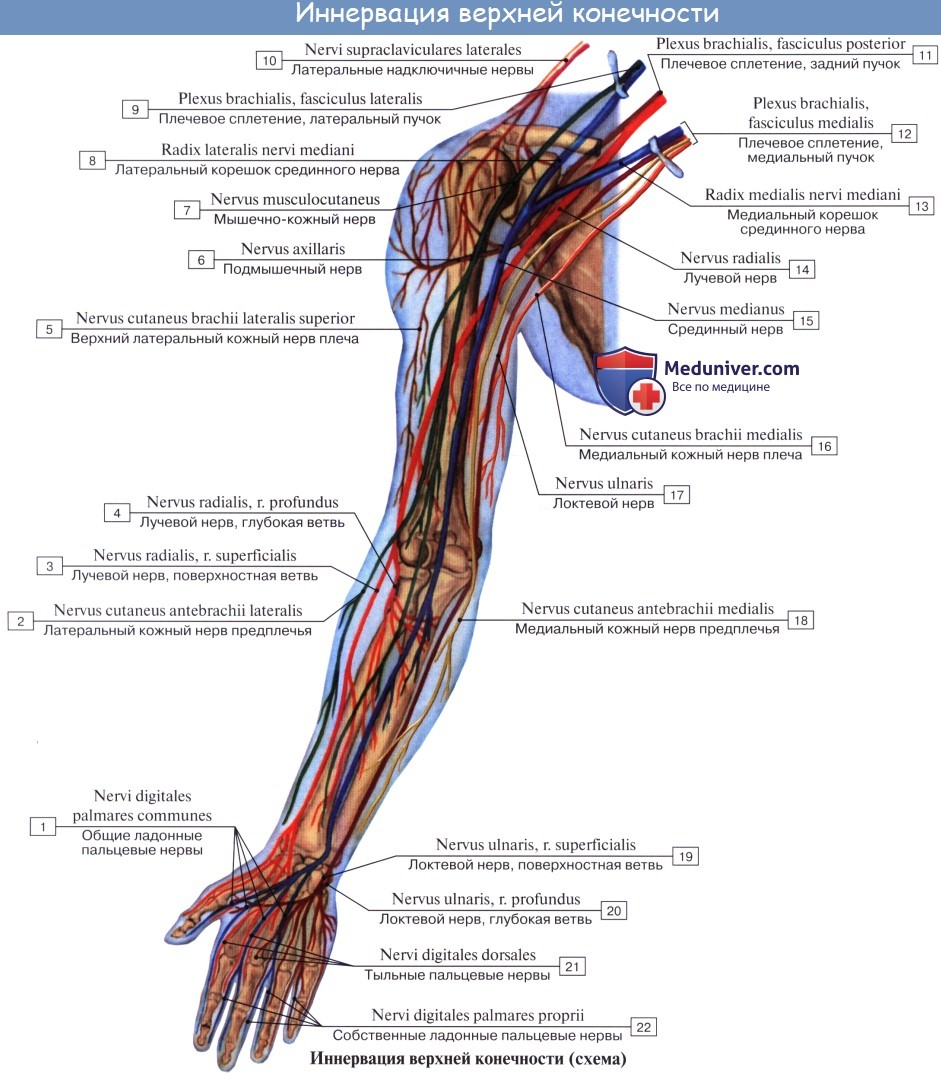
Нервы П. с. иннервируют кожу верхней конечности, а также ее мышцы (рис. 2). Передние мышцы плеча снабжаются мышечно-кожным нервом, задние — лучевым нервом. Передние мышцы предплечья, плечелучевая мышца — лучевым нервом; круглый пронатор, лучевой сгибатель запястья, длинная ладонная мышца, поверхностный и глубокий сгибатели пальцев (кроме медиальной части глубокого), длинный сгибатель большого пальца, квадратный пронатор — срединным нервом; локтевой сгибатель кисти и медиальную часть глубокого сгибателя пальцев — локтевым нервом; задние мышцы предплечья иннервируются лучевым нервом; латеральная группа мышц кисти — срединным нервом (кроме поперечной головки аддуктора большого пальца, которая иннервируется локтевым нервом), медиальная группа снабжается локтевым нервом.
Патология. Наиболее частой причиной поражения П. с. является травма, реже инфекционный, инфекционно-аллергический или токсический процессы (см. Плексит). Травматическое поражение с разрывом стволов П. с. возникает при ранениях шеи, иногда при извлечении плода из родовых путей, при переломах ключицы или головки плечевой кости. При длительном ношении тяжести на лямках, сдавливающих подмышечную область, во время сна с заведенными за голову руками, при пользовании костылями, лямками (в случае вытяжения позвоночника), а также сдавлении опухолью шеи, позвоночника, верхушки легкого, при аневризме подключичной или подмышечной артерии, шейных ребрах возможно компрессионно-ишемическое поражение П. с. Инфекционные поражения П. с. развиваются при гриппе, ангине, туберкулезе, бруцеллезе, сифилисе, инфекционно-аллергическое — после вакцинации и др., интоксикационное — при отравлении окисью углерода, свинцом, мышьяком, алкоголем.
Поражения П. с. характеризуются периферическим параличом или парезом мышц верхней конечности с отсутствием или снижением глубоких рефлексов, периферическим типом нарушения чувствительности в этой же конечности, болевыми точками в над- и подключичной ямках (точка Эрба), вегетативно-трофическими расстройствами (мраморность кожи, пастозность руки, сухость кожи или гипергидроз, снижение кожной температуры).
Тотальное поражение П. с. встречается редко, чаще наблюдается нарушение функции отдельных его стволов или пучков. Поражение верхнего ствола П. с. приводит к верхнему параличу Дюшенна — Эрба, для которого характерны свисание руки с поворотом ее внутрь, невозможность поднять и отвести плечо, согнуть руку в локтевом суставе, затруднение супинации, отставание лопатки (крыловидная лопатка). Чувствительность снижена на латеральной поверхности плеча и предплечья, отмечается болезненность при пальпации в точке Эрба над ключицей. Отсутствует рефлекс с двуглавой мышцы плеча, снижен карпорадиальный рефлекс. Существует форма поражения верхнего ствола — так называемая невралгическая амиотрофия плечевого пояса Парсонейджа — Тернера. Характеризуется острым началом; появляется боль в шее и надплечье, интенсивность которой нарастает в течение нескольких часов, иногда дней, затем боль стихает. При этом развивается паралич мышц проксимального отдела верхней конечности, затем атрофия дельтовидной, над- и подостной, передней зубчатой мышц (рис. 3).
При поражении среднего ствола нарушается функция мышц, иннервируемых лучевым нервом (сохраняется функция супинатора плечелучевой мышцы) и частично срединным нервом (парез лучевого сгибателя запястья и круглого пронатора).
При поражении нижнего ствола П. с. развивается нижний паралич Дежерин-Клюмпке с периферическим параличом мышц-сгибателей кисти и пальцев (рис. 4), нарушением чувствительности на внутренней поверхности плеча, предплечья и кисти, Бернара — Горнера синдромом на стороне паралича.
Поражение латерального пучка проявляется нарушением функции мышечно-кожного нерва, частичным нарушением функций лучевого и срединного нервов. Наблюдается паралич двуглавой мышцы плеча, плечелучевой мышцы, круглого пронатора, длинной ладонной мышцы и парез сгибателей пальцев и кисти.
Поражение медиального пучка ведет к нарушению функции локтевого нерва, медиальных кожных нервов плеча и предплечья, а также к частичному выпадению функции срединного нерва. Клиническая картина при этом сходна с поражением нижнего ствола П. с., однако отсутствует синдром Бернара — Горнера.
Поражение заднего пучка приводит к нарушению функции лучевого и подмышечного нервов. Поражение подмышечного нерва проявляется параличом и атрофией дельтовидной мышцы, нарушением чувствительности кожи дельтовидной области.
Диагноз основывается на характерной клинической картине — нарушение соответствующих движений, глубоких рефлексов и чувствительности по периферическому типу, вегетативно-трофические расстройства.
Лечение направлено на устранение причины и на восстановление функции поврежденных нервных волокон (улучшение их проводимости), на предупреждение контрактур и устранение вегетативно-трофических расстройств. Применяют прозерин, галантамин, витамины С, Е, группы В, ксантинола никотинат, рефлексотерапию (Рефлексотерапия), массаж, ЛФК, бальнеотерапию (Бальнеотерапия). При наличии показаний применяется хирургическое лечение (см. Нервы). В резидуальной стадии проводят санаторно-курортное лечение (см. Санаторно-курортный отбор).
Библиогр.: Григорович К.А. Хирургическое лечение повреждений нервов, с. 190, Л., 1981; Кованов В.В. и Травин А.А. Хирургическая анатомия конечностей человека, с. 63. М., 1983; Лурье А.С. Хирургия плечевого сплетения, М., 1968; Стрелкова Н.И. Физические методы лечения в неврологии, с. 127, 132, М., 1983.

Рис. 4. Руки больного с поражением нижнего ствола правого плечевого сплетения: атрофия мышцы правой кисти.
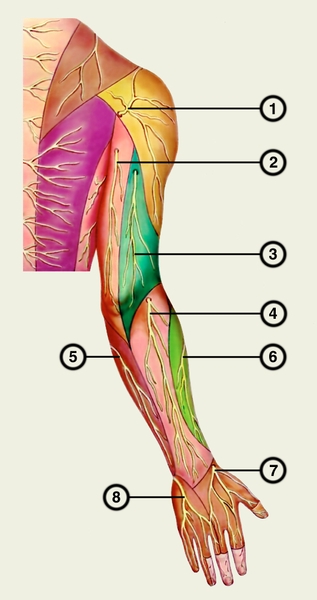
Рис. 2б). Кожные нервы плечевого сплетения (полусхематично). Дорсальная поверхность: 1 — боковой кожный нерв плеча; 2 — средний кожный нерв плеча; 3 — задний кожный нерв плеча; 4 — задний кожный нерв предплечья; 5 — средний кожный нерв предплечья; 6 — боковой кожный нерв предплечья; 7 — поверхностная ветвь лучевого нерва; 8 — задняя ветвь локтевого нерва.
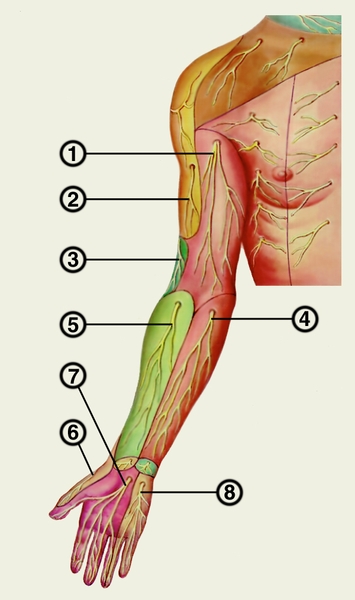
Рис. 2а). Кожные нервы плечевого сплетения (полусхематично). Ладонная поверхность: 1 — медиальный кожный нерв плеча; 2 — боковой кожный нерв плеча; 3 — задний кожный нерв плеча; 4 — средний кожный нерв предплечья; 5 — боковой кожный нерв предплечья; 6 — поверхностная ветвь лучевого нерва; 7 — общие ладонные пальцевые нервы (срединный нерв); 8 — поверхностная ветвь локтевого нерва.
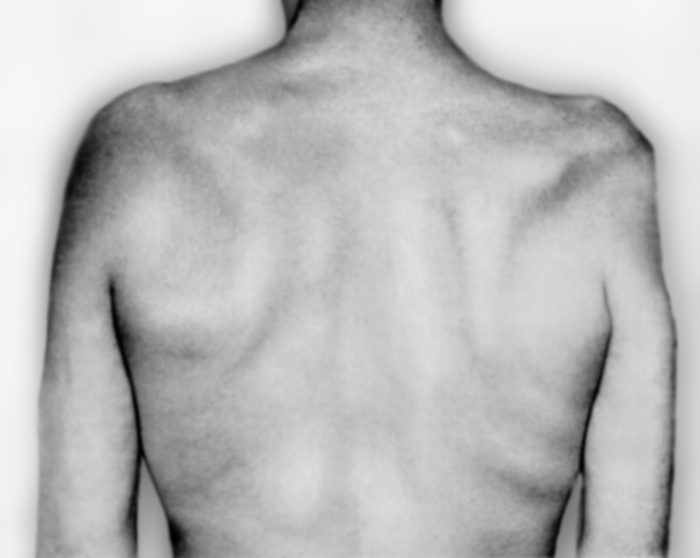
Рис. 3б). Больной с поражением верхнего ствола плечевого сплетения: вид сзади, атрофия над- и подостной мышц, крыловидная лопатка справа.
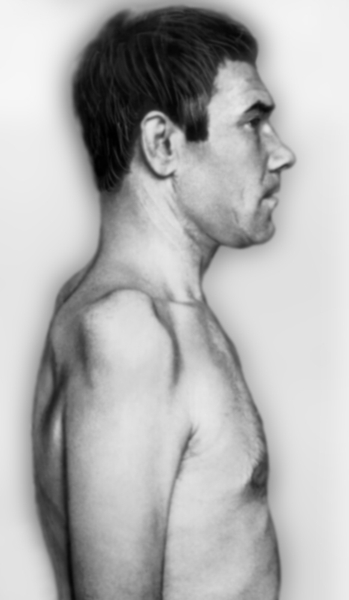
Рис. 3а). Больной с поражением верхнего ствола плечевого сплетения: вид сбоку (справа), атрофия дельтовидной, надлопаточной, надостной и частично двуглавой мышц плеча.
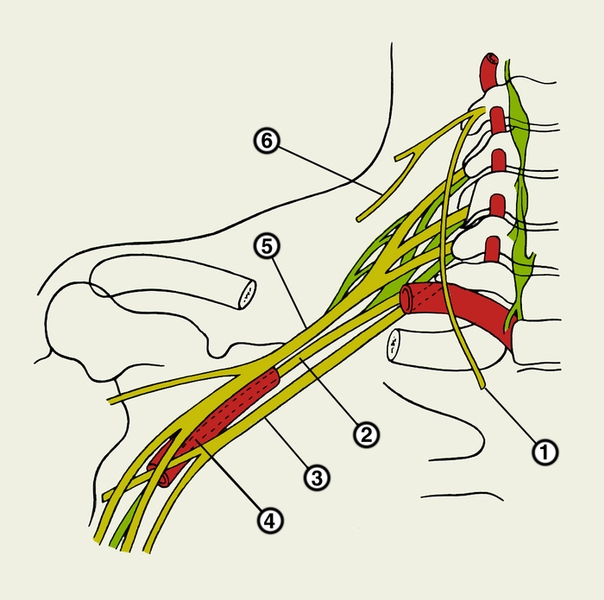
Рис. 1. Схема строения плечевого сплетения: 1 — диафрагмальный нерв; 2 — задний ствол; 3 — медиальный ствол; 4 — подмышечная артерия; 5 — латеральный ствол; 6 — надключичный нерв.
II
Плечевое сплетение (plexus brachialis, PNA, BNA, JNA)
Плечевое сплетение, plexus brachialis. Короткие ветви плечевого сплетения
Плечевое сплетение, plexus brachialis, слагается из передних ветвей четырех нижних шейных нервов (C5—С8) и большей части первого грудного (Th5); часто присоединяется тонкая ветвь от CIV. Плечевое сплетение выходит через промежуток между передней и средней лестничными мышцами в надключичную ямку, располагаясь выше и сзади a. subclavia.
Из него возникают три толстых нервных пучка, идущих в подмышечную ямку и окружающих a. axillaris с трех сторон: с латеральной (латеральный пучок), медиальной (медиальный пучок) и кзади от артерии (задний пучок).
В сплетении обыкновенно различают надключичную (pars supraclavicularis) и подключичную (pars infraclavicularis) части. Периферические ветви разделяются на короткие и длинные. Короткие ветви отходят в различных местах сплетения в надключичной его части и снабжают отчасти мышцы шеи, а также мышцы пояса верхней конечности (за исключением m. trapezius) и плечевого сустава.
Длинные ветви происходят из вышеуказанных трех пучков и идут вдоль верхней конечности, иннервируя ее мышцы и кожу.
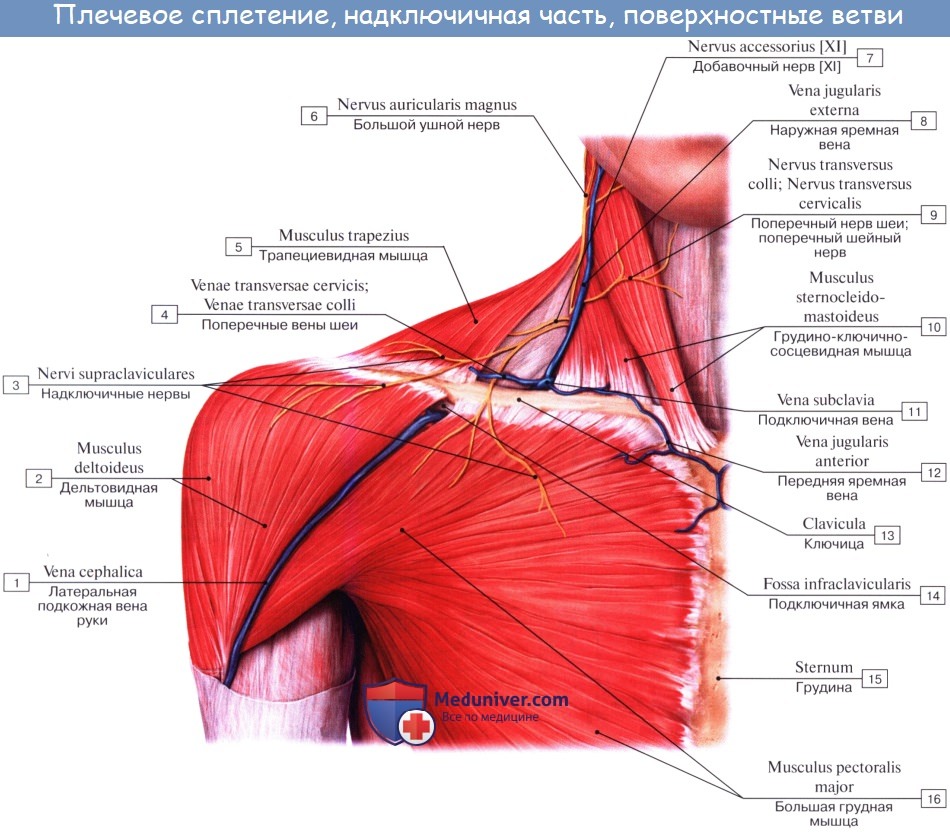
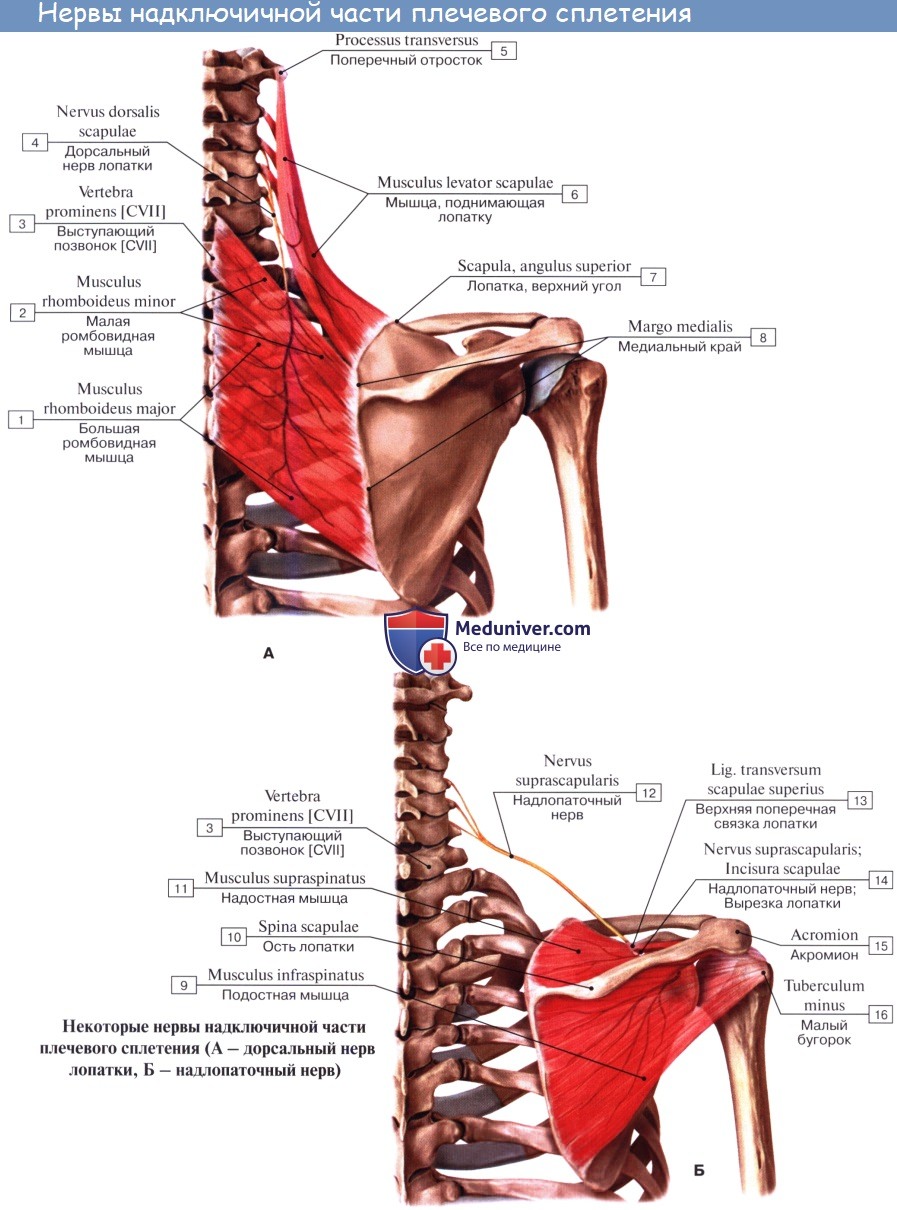
1. N. dorsalis scapulae (из C5) идет вдоль медиального края лопатки. Иннервирует m. levator scapulae и m. rhomboidei.
2. N. thoracicus longus (из С5— С8) спускается по наружной поверхности m. serratus anterior, которую иннервирует.
3. N. suprascapular (из C5 и C7) идет через incisura scapulae в fossa supraspinata. Иннервирует mm. supra- et infraspinatus и капсулу плечевого сустава.
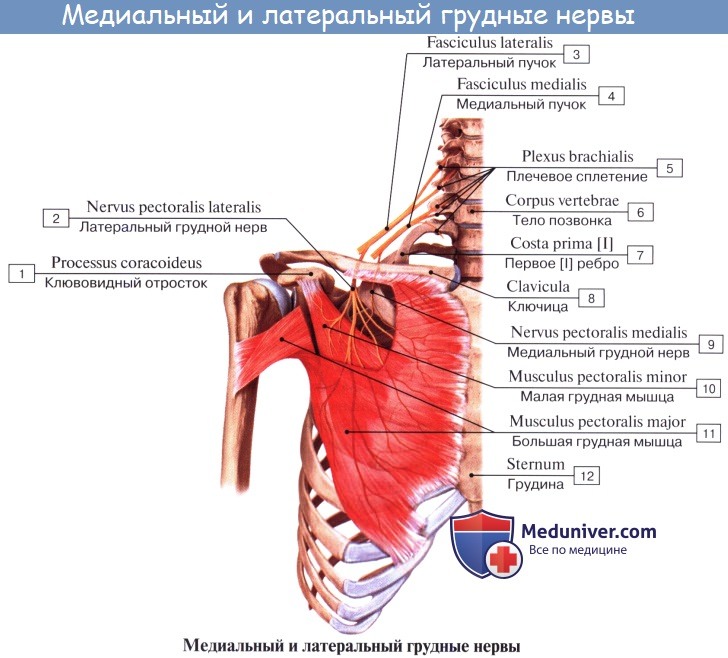
4. Nn. pectorales medians et lateralis (из C5 — Th1) — к m. pectoralis major et minor.
5. N. subclavius (C5) — к m. subclavius.
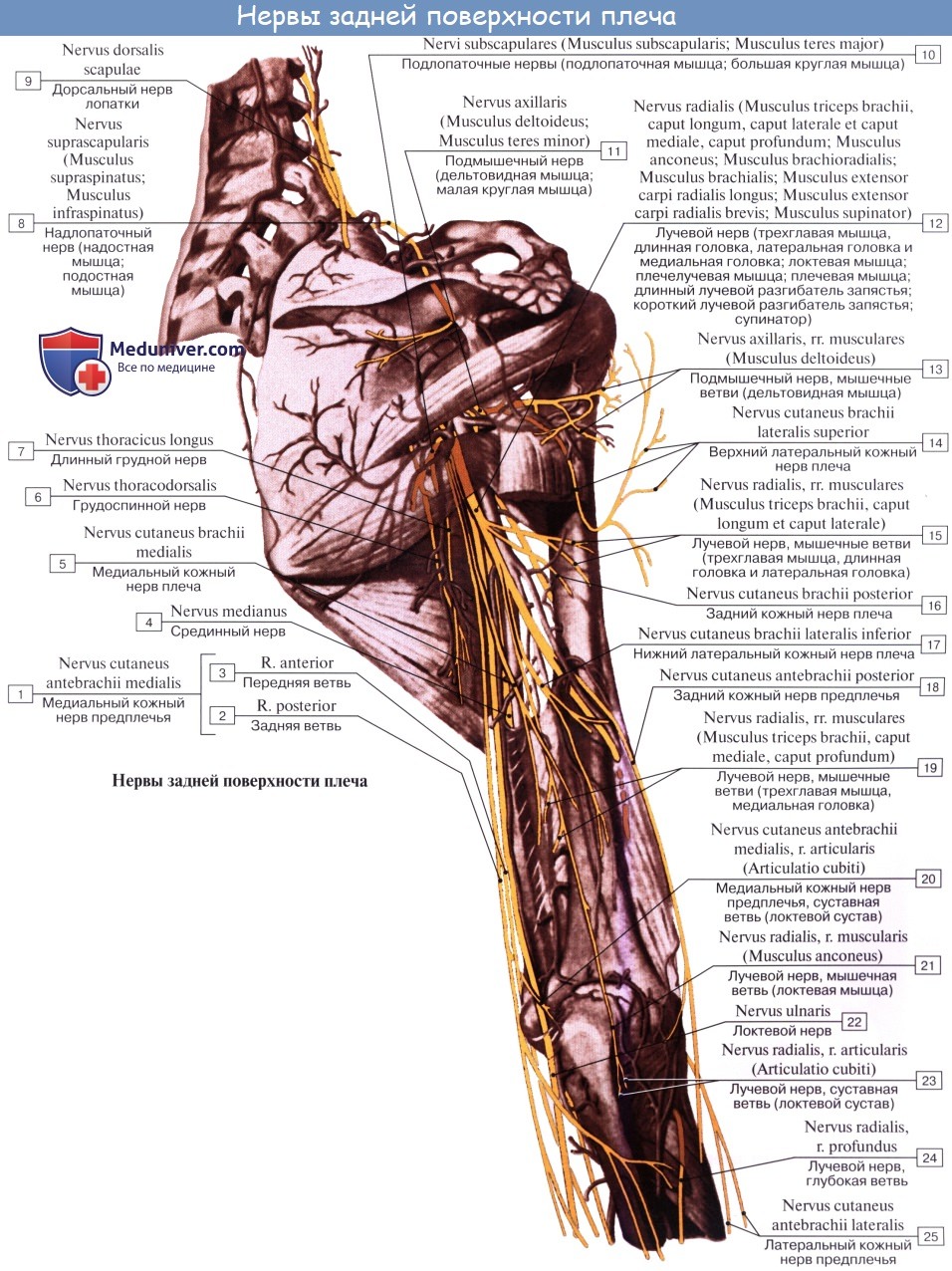
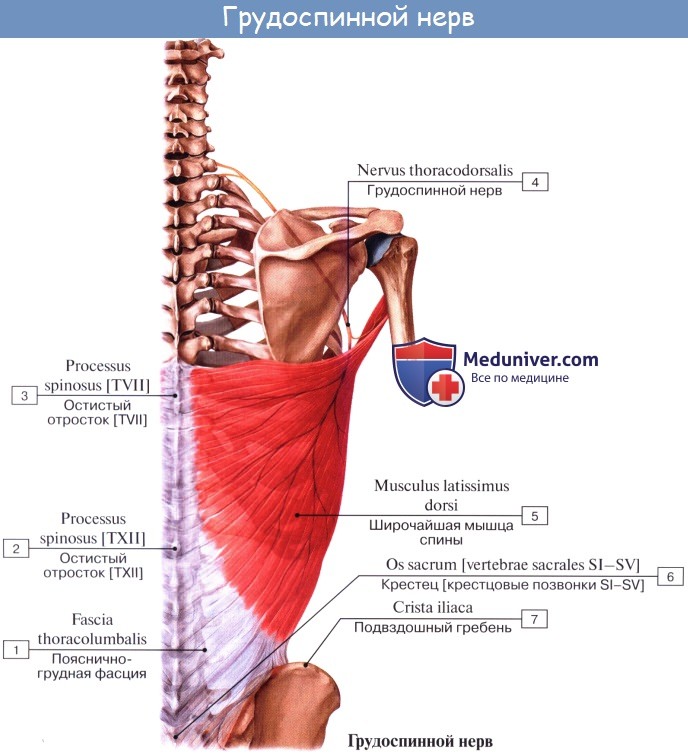
6. N. subscapularis (C5 и C6) иннервирует m. subscapularis, m. teres major и m. latissimus dorsi. Ветвь, идущая вдоль латерального края лопатки к m. latissimus dorsi, называется п. thoracodorsalis.
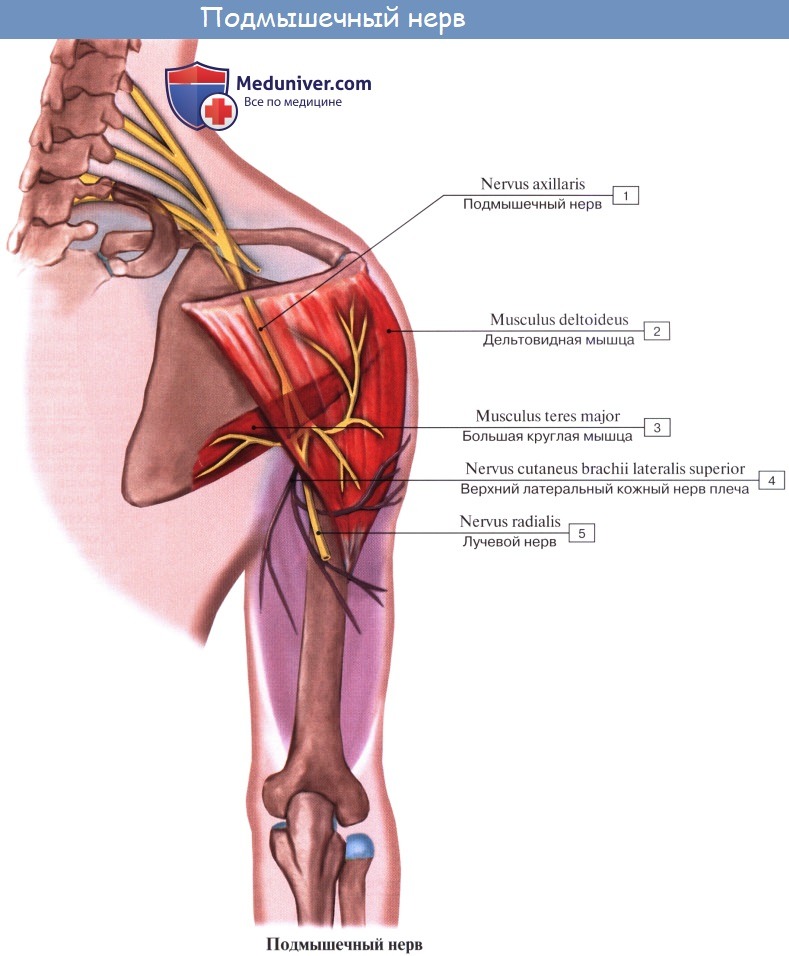
7. N. axillaris, подмышечный нерв (из C5 — C6), — самый толстый нерв из коротких ветвей плечевого сплетения, проникает вместе с a. circumflexa humeri posterior через foramen quadrilate-rum на заднюю поверхность хирургической шейки плечевой кости и дает ветви к mm. deltoideus, teres minor и к плечевому суставу.
По заднему краю дельтовидной мышцы дает кожную ветвь, n. cutaneus brachii lateralis superior, иннервирующую кожу дельтовидной области и заднелатеральной области плеча в верхнем отделе его.


Видео урок для зубрешки топография, короткие ветви плечевого сплетения
Учебное видео анатомии плечевого сплетения и его нервов
Редактор: Искандер Милевски. Дата последнего обновления публикации: 22.8.2020
Статистика такова, что более 45% людей в возрасте старше 35 лет имеют заболевания суставов! Все начинается с малого: где-то перенапряглись, где-то подняли тяжести, где-то просто продуло шею. К сожалению, многие пациенты пропускают первые симптомы заболевания, пуская все на самотек. Во всем этом стоит помнить одну важную вещь: заболевания суставов доведут вас до инвалидного кресла менее чем за 3 года! Чтобы не доводить до этого достаточно просто.
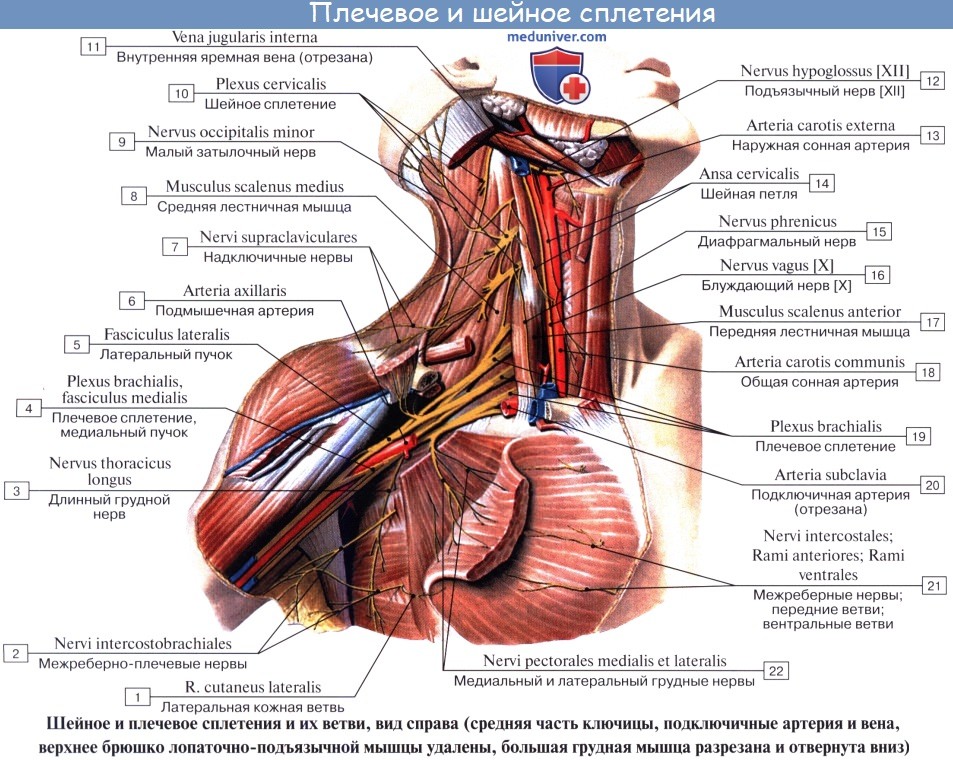
Плечевое сплетение — нервные пучки, образованные сплетением волокон передних ветвей IV — VIII шейных и I— II грудных спинномозговых нервов. Нервы этого сплетения обеспечивают чувствительность и мышечную активность верхнего плечевого пояса и свободной конечности. Иннервацию зоны шеи и части головы обеспечивают совместно шейное и плечевое сплетение.
Топографическая анатомия
Плечевое сплетение находится между двумя лестничными мышцами (передней и средней) рядом с подключичной артерией. Этот начальный отдел называется надключичным. На надключичном уровне происходит формирование нервных стволов второго порядка, которые направляются наружно и вниз в подкрыльцовую зону.
Эта часть сплетения называется подключичной, и в ней расположено три достаточно крупных нервных ствола: задний, латеральный и медиальный пучок. Ветви, далее отходящие от плечевого сплетения, принято разделять на длинные и короткие нервы.
Короткие ветви плечевого сплетения
Короткие нервы ответвляются от стволов надключичного отдела основного сплетения. К ним относятся:
- Дорсальный нерв лопатки.
- Подмышечный нерв.
- Длинный грудной нерв.
- Подключичный.
- Надлопаточный.
- Подлопаточный.
- Грудоспинной.
- Латеральный и медиальный грудные нервы.
Эти ветви иннервируют мягкие ткани и костные структуры верхнего плечевого пояса.

Длинные ветви плечевого сплетения
К длинным нервам относятся:
- Мышечно-кожный.
- Срединный.
- Локтевой.
- Медиальный кожный нерв плеча.
- Лучевой нерв.
- Медиальный кожный нерв предплечья.
Эти пучки идут вдоль руки, иннервируя находящиеся здесь кожу и мышцы.
Причины патологии
Самая распространенная причина поражения этого сплетения – травма, что объясняется близостью нервных пучков к подвижным структурам верхнего плечевого пояса.
Травматические повреждения
Причиной чаще является прямая травма и значительное растяжение, иногда даже до разрыва волокон. Причиной могут стать автодорожные (у мотоциклистов) или спортивные травмы. Отдельно выделяют плексит в результате родовой травмы. К другим причинам повреждения относят:
- Хроническое внешнее сдавление. Возникает при ношении рюкзаков или других тяжелых грузов, особенно с одной стороны.
- Сдавление в местах анатомических сужений. Нервные пучки могут сдавливаться при прохождении между ключицей и первым ребром, в области верхнего отверстия грудной клетки, в пространстве между передней и средней лестничными мышцами. Как правило, это происходит при наличии индивидуальных анатомических особенностей скелета.
- Гиперабдукционный синдром. Под этим термином понимают сдавление сосудисто-нервного пучка между клювовидным отростком и малой грудной мышцей при резком отведении плеча в сторону (во время крепкого сна, например). Встречается этот синдром редко.
Другие причины
Речь идет об инфекции (туберкулез, бруцеллез, сифилис), нарушении обмена веществ (сахарный диабет, подагра), сдавлении опухолью, гематомой, увеличенными лимфатическими узлами, повреждении в результате проведения оперативного вмешательства (ятрогенное повреждение).
Какие бывают заболевания
Далее рассмотрены наиболее частые патологии и особенности их развития.
Невропатия (нейропатия)
Невропатия – это патология, при которой поражение нервных волокон носит дегенеративно-дистрофический характер. Обычно причиной является сахарный диабет или алкоголизм. Поражение может затрагивать один (мононевропатия) или несколько нервных пучков (плексопатия).
Невринома
Среди неврином шеи типичной локализацией является верхний первичный ствол плечевого сплетения. Невриномы могут располагаться как по периферической части нервного ствола сплетения, так и в центральной. Образования представляют собой небольшую (до 4 см), достаточно плотную опухоль с гладкой эластической поверхностью. Часто невриному можно прощупать в наружном треугольнике или над ключицей, где она расположена практически неподвижно.
Неврит и невралгия
Неврит является заболеванием воспалительного характера. Воспаление может быть вызвано как бактериальной или вирусной инфекцией, так и травмой (посттравматический неврит). Невралгия – это синдром, заключающийся в выраженных болевых ощущениях по ходу иннервации нервного пучка.

Признаки патологии
Симптомы будут различаться в зависимости от того, какой конкретно мышечный пучок был поражен и на каком уровне. Общими признаками являются следующие:
- Боль. Болевые ощущения распространяются по ходу нервных волокон и могут варьировать от слабых ноющих до жгучих нестерпимых.
- Нарушение чувствительности. В коже области поражения появляется чувство онемения, иногда жжения. В тяжелых случаях наблюдается полное отсутствие чувствительности.
- Нарушение двигательной функции. Ограничение движения в области иннервации поврежденного нерва может быть от незначительно выраженных до полного паралича.
- Атрофия мышц. При длительном поражении нервных волокон наблюдается атрофия мышц соответствующей зоны.
Кроме этого, может наблюдаться слабость мышц, отек области поражения, похолодание и изменение цвета (синюшный оттенок) кожных покровов.
Диагностика
Диагностику проводит врач-невролог или нейрохирург. Однако только осмотра больного недостаточно для того, чтобы точно выявить уровень поражения нерва и спланировать тактику лечения. Для этого используют дополнительные методы диагностики.
Лечение
Тактика лечения определяется причиной возникновения патологии. По показаниям проводится антибактериальная, вазоактивная (стимулирующая кровообращение), метаболическая терапия. В случае травматического поражения может возникнуть необходимость в хирургическом вмешательстве.
Большое значение имеет симптоматическая терапия. Пациент нуждается в купировании болевого синдрома, что возможно при применении препаратов группы НПВС (нестероидные противовоспалительные средства). Лекарства могут назначаться в виде таблеток или уколов для внутримышечного введения. Также возможно проведение новокаиновых блокад по ходу пораженного нерва.
Блокады плечевого сплетения
В связи с тем, что зона иннервации плечевого сплетения чрезвычайно обширна, блокаду его нервных стволов используют в качестве анестезии при оперативных вмешательствах на верхнем плечевом поясе и руке. Такая анестезия по сравнению с общим наркозом более безопасна и имеет меньше нежелательных последствий.
В современных техниках проведения блокад используется 4 доступа к плечевому сплетению:
- Межлестничный. Этим доступом пользуются при операциях на ключице, фиксации ключично-акромиального сочленения, открытом вправлении привычного вывиха плечевого сустава, вмешательства на верхней трети плеча.
- Надключичный и подключичный доступы. Используют при оперативных вмешательствах в зоне иннервации кожно-мышечного, лучевого и срединного нервов (фиксация спицами плечевой кости, операции на локте);
- Аксиллярный. Применяется при вмешательстве в области предплечья и кисти.
После того, как выбран доступ, используют ту или иную технику проведения анестезии.

Межлестничная блокада
Межлестничной блокадой с доступом по Соколовскому чаще всего пользуются, когда надо обезболить плечо и предплечье для выполнения оперативного вмешательства или при невозможности проведения блокады подмышечным доступом. Возможным осложнением является случайное введение анестетика в расположенную рядом позвоночную артерию с последующим развитием большого эпилептического припадка.
Анестезия по Куленкампфу
Выполняется из надключичного доступа при операциях на верхней конечности. Проводниковая блокада по Куленкампфу позволяет обезболить руку на всем ее протяжении, включая кисть. К возможным осложнениям можно отнести повреждение плевральной оболочки и ткани легкого.
Любая патология плечевого сплетения требует квалифицированной медицинской помощи. В противном случае неизбежно развитие тяжелых осложнений приводящих к значительному снижению двигательной функции плечевого пояса и мышц верхней конечности, а нередко и инвалидности.
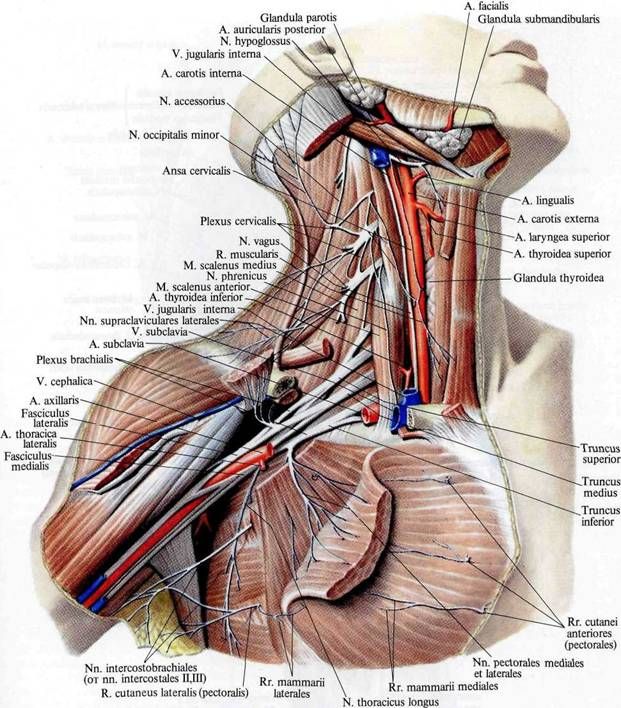
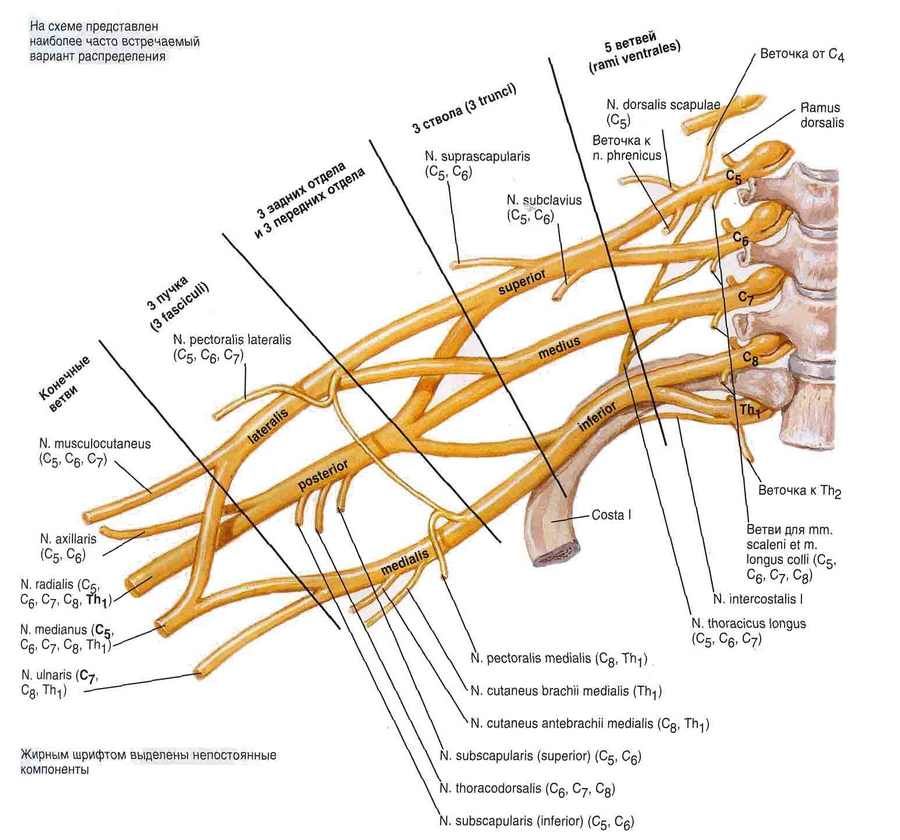
Плечевое сплетение , plexus brachialis, образуется из брюшных ветвей V, VI, VII и VIII шейных, I грудного и непостоянно из IV шейного и II грудного спинномозговых нервов (рис. 220). Чаще сплетение формируется за счет CV-DI, реже - CIV-DI (краниальное смещение) или CV-DII (каудальное смещение). Проецируется сплетение по линии, идущей от середины заднего края m. sternocleidomastoideus через середину ключицы.

Рис. 220. Плечевое сплетение
Каждая брюшная ветвь, участвующая в образовании плечевого сплетения, соединяется с симпатическим стволом (средний и нижний шейные) узлы) посредством серых соединительных ветвей, rami communicantes grisei, через которые в нервы сплетения идут постганглионарные нервные волокна симпатической части автономной нервной системы. Различают надключичную, pars supraclaviculars, и подключичную, pars infraclavicularis, части сплетения. Первая располагается в пределах бокового треугольника шеи, вторая - в подкрыльцовой ямке.
Надключичная часть сплетения слагается из трех стволов, trunci plexus: верхнего, truncus superior (из CIV, CV, CVI), среднего, truncus medius (CVII) и нижнего, truncus inferior (CVIII, DI, DII). Верхний и средний стволы лежат в межлестничной щели выше подключичной артерии, нижний - позади нее. От стволов надключичной части сплетения берут начало короткие ветви плечевого сплетения. Некоторые из них возникают от пучков сплетения. Каждый ствол сплетения разделяется на передние и задние ветви, которые, соединяясь, образуют ниже ключицы три вторичных пучка: боковой, fasciculus lateralis, задний, fasciculus posterior, и внутренний, fasciculus medialis, лежащие соответственно кнаружи, кзади и кнутри от подключичной артерии. Кпереди от артерии, наружного и внутреннего пучков сплетения располагается подключичная вена. Пучки плечевого сплетения в нижней части подкрыльцовой ямки дают начало длинным нервам верхней конечности: боковой пучок - мышечно-кожному и боковому корешку срединного нерва, медиальный - медиальному корешку срединного, локтевому и внутренним кожным нервам плеча и предплечья, задний - лучевому и подкрыльцовому.
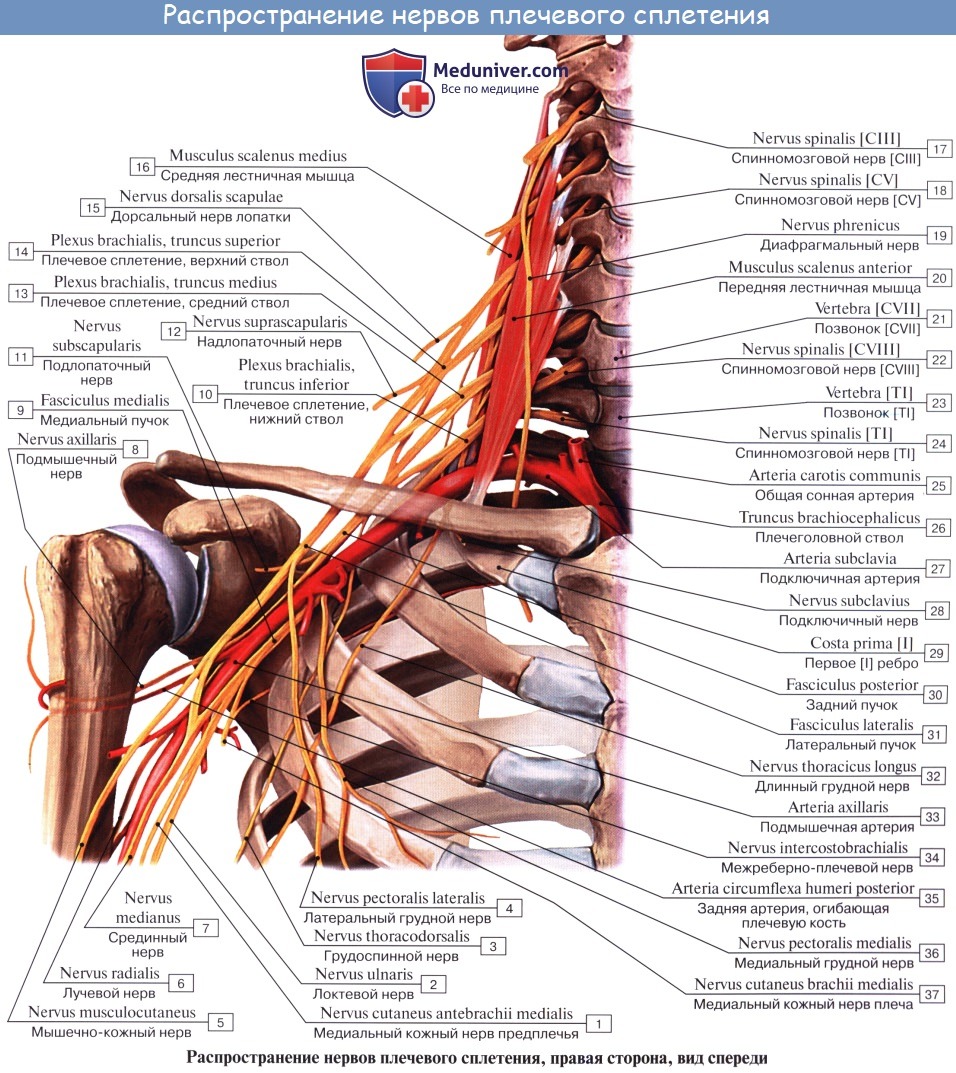
Короткие ветви сплетения. 1. Спинной нерв лопатки, n. dorsalis scapulae, возникает от брюшной ветви V шейного нерва до входа ее в состав сплетения и идет кзади. Иннервирует mm. levator scapulae, rhomboidei.
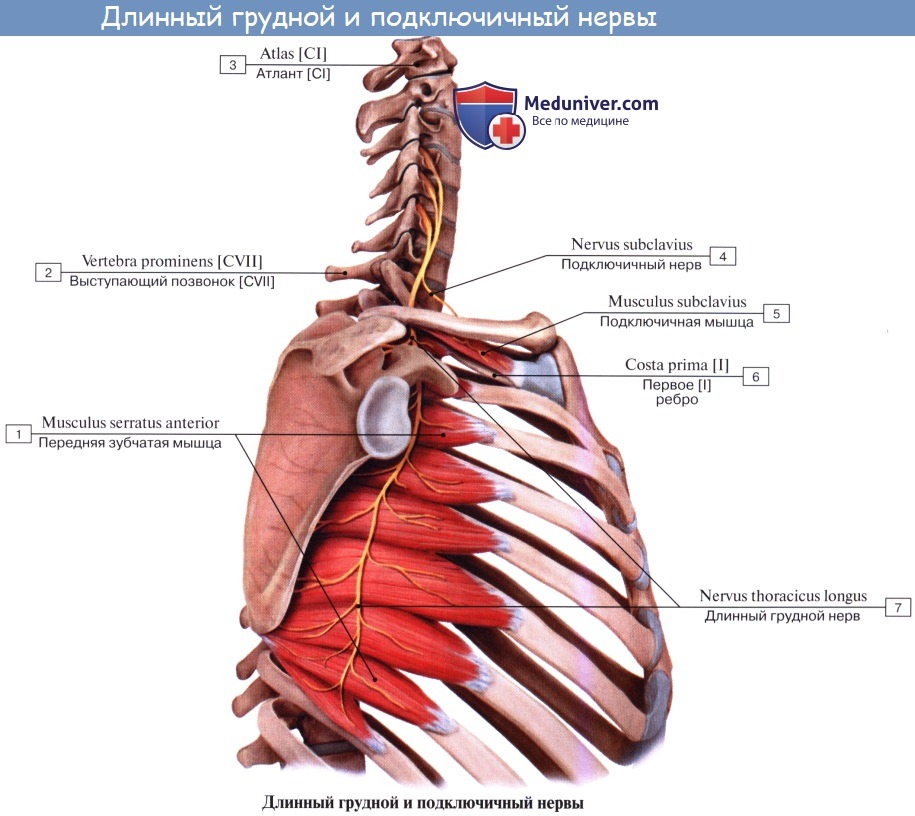
2. Длинный грудной нерв, n. thoracicus longus, формируется в межлестничном промежутке из нервных волокон, идущих от брюшных ветвей V, VI, а иногда VII шейных спинномозговых нервов, и спускается позади плечевого сплетения на поверхность m. serratus anterior, которую и иннервируют.
3. Подключичный нерв, n. subclavius, ответвляется от верхнего ствола сплетения, содержит волокна главным образом Cv и подходит к подключичной мышце по передней лестничной мышце кнаружи от n. phrenicus.
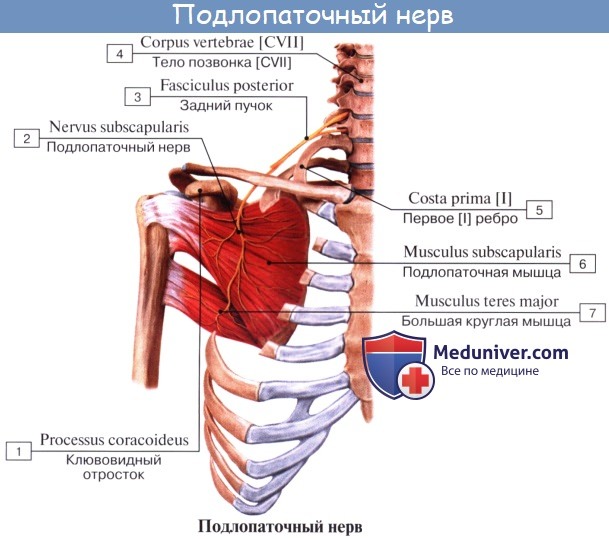
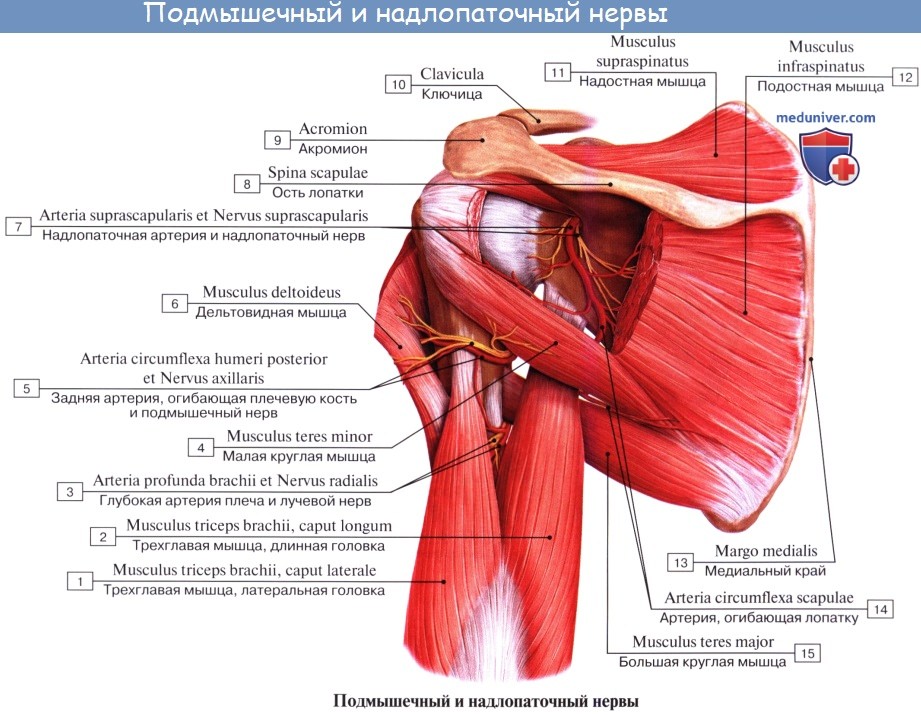
4. Надлопаточный нерв, n. suprascapularis, отходит от верхнего ствола сплетения (CV-CVI), идет кнаружи и через incisura scapulae проникает в надостную ямку. Далее нерв огибает основание акромиального отростка и переходит в подостную ямку. Иннервирует надостную и подостную мышцы и капсулу плечевого сустава.
5. Подлопаточные нервы, nn. subscapulares, возникают из заднего пучка плечевого сплетения (CV-CVIII) и идут обычно в виде трех стволиков к подлопаточной, большой круглой и широчайшей мышцам спины. Ветвь к последней мышце называется грудо-спинным нервом, n. thoracodorsalis.
6. Грудные нервы, медиальный и боковой, nn. pectorales medialis et lateralis, начинаются соответственно от бокового и медиального пучков сплетения и идут кпереди, прободают ключично-грудную фасцию и разветвляются в большой и малой грудных мышцах.
7. Подкрыльцовый нерв, n. axillaris, отходит от заднего пучка сплетения и содержит волокна из CV-CVII. Вместе с a. circumflexa humeri posterior нерв проходит через foramen quadrilaterum в поддельтовидное пространство на заднюю поверхность хирургической шейки плеча, где разветвляется в mm. deltoideus, teres minor, отдает ветви к плечевому суставу, а также наружный кожный нерв плеча, n. cutaneus brachii lateralis, иннервирующий кожу наружной поверхности плеча.

Рис. 221. Длинные ветви плечевого вплетения. 1 - медиальный кожный нерв плеча и медиальный кожный нерв предплечья; 2 - срединный нерв; 3 - плечевая артерия; 4 - локтевой нерв; 5 - двуглавая мышца плеча (дистальный конец); 6 - лучевой нерв; 7 - ветвь лучевого нерва; 8 - плечевая мышца; 9 - мышечно-кожный нерв; 10 - проксимальный конец двуглавой мышцы плеча
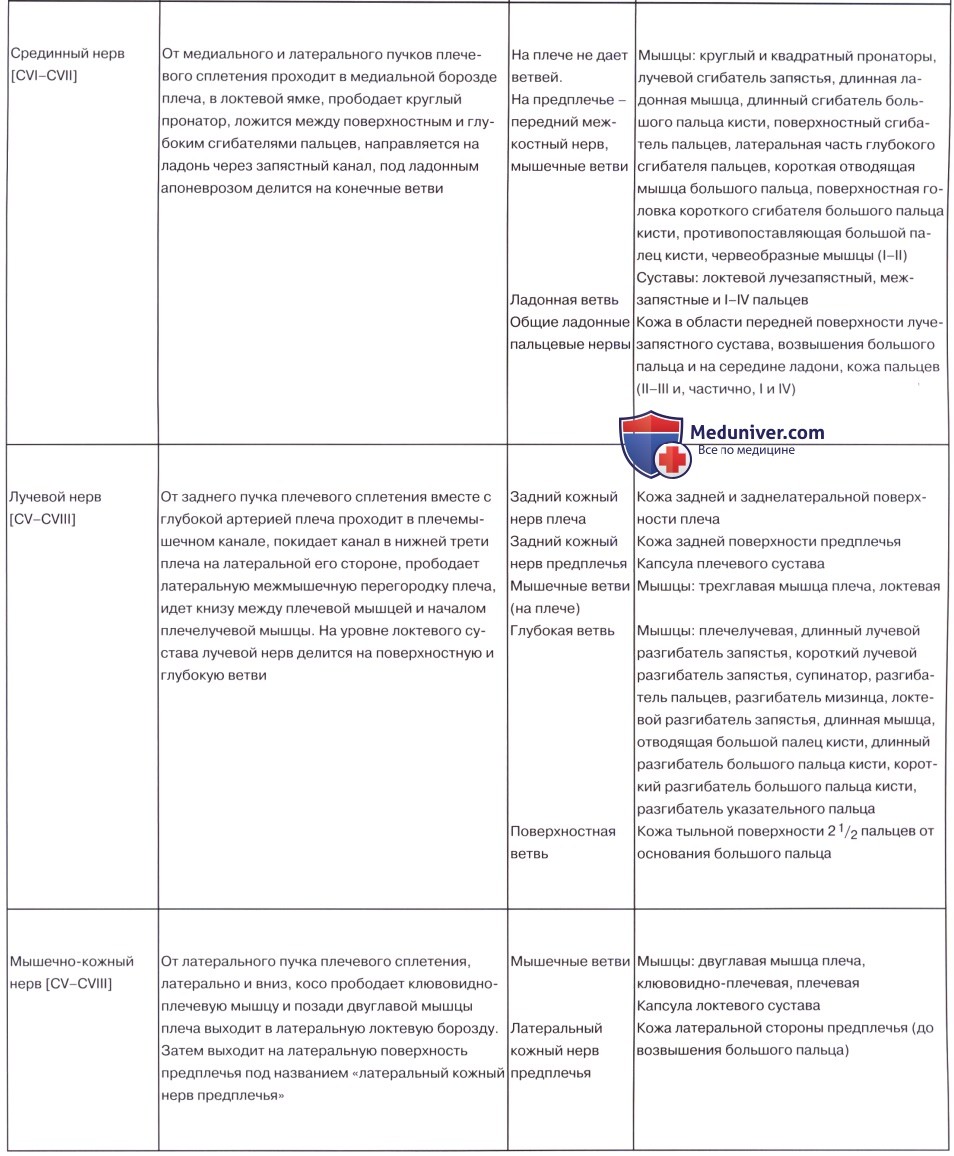
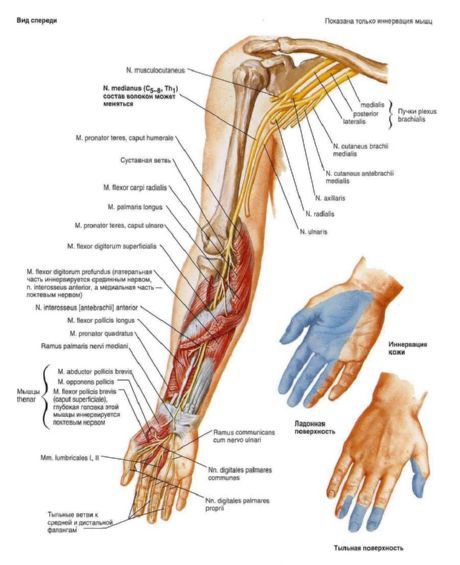
Длинные нервы плечевого сплетения (рис. 221 и 222). 1. Мышечно-кожный нерв, n. musculo cutaneus, обычно отходит от бокового пучка сплетения и содержит волокна от CV-CVII. Нерв прободает клюво-плечевую мышцу, выходит на плечо, где располагается между двуглавой, с одной стороны, и клюво-плечевой и плечевой мышцами - с другой, которым отдает мышечные ветви. Достигая локтевой ямки, нерв выходит кнаружи от сухожилия m. biceps brachii в подкожную клетчатку, где получает название бокового кожного нерва предплечья, n. cutaneus antebrachii lateralis, иннервирующего кожу передне-боковой поверхности предплечья.

Рис. 222. Нервы плечевого сплетения в области предплечья и кисти. 1 - срединный нерв; 2 - круглый пронатор (отсечен); 3 - локтевой нерв; 4 - глубокий сгибатель пальцев; 5 - передний межкостный нерв; 6 - тыльная ветвь локтевого нерва; 7 - глубокая ветвь локтевого нерва; 8 - поверхностная ветвь локтевого нерва; 9 - мышцы возвышения большого пальца; 10 - квадратный пронатор; 11 - поверхностная ветвь лучевого нерва; 12 - длинный лучевой разгибатель запястья; 13 - поверхностный сгибатель пальцев (отсечен); 14 - плече-лучевая мышца (отсечена); 15 - глубокая ветвь лучевого нерва; 16 - лучевой нерв
2. Срединный нерв, n. medianus, начинается двумя корешками, медиальным и латеральным, radix medialis et lateralis, от медиального и бокового пучков сплетения и содержит нервные волокна от всех брюшных ветвей, формирующих сплетение (CV-DI). Соединение корешков - "вилка срединного нерва" - обычно происходит в подкрыльцовой ямке, но может быть и ниже. Образующаяся в результате соединения корешков петля охватывает подкрыльцовую артерию.
На плече срединный нерв располагается в общем фасциальном влагалище сосудисто-нервного пучка, находясь в верхней трети плеча спереди и снаружи, а в нижней - спереди и кнутри от плечевой артерии. На плече срединный нерв, как правило, ветвей не дает. Иногда он образует в этой области связи с мышечно-кожным нервом.
В локтевой ямке срединный нерв лежит у внутреннего края сухожилия m. biceps brachii, далее подходит под круглый пронатор и на предплечье лежит между поверхностным и глубоким сгибателями пальцев. В локтевой ямке и на предплечье срединный нерв отдает мышечные ветви к круглому пронатору, поверхностному и глубокому сгибателям пальцев, длинному сгибателю большого пальца и квадратному пронатору, ладонную ветвь, а также передний межкостный нерв, n. interosseus anterior, идущий с одноименной артерией по межкостной перепонке предплечья.
На кисть нерв выходит через canalis carpi и делится на три общих ладонных пальцевых нерва, nn. digitales palmares communes, разделяющихся на собственные ладонные пальцевые нервы, nn. digitales palmares propriae, к коже I, II, III и наружной поверхности IV пальцев. От первого общего пальцевого нерва отходят мышечные ветви к мышцам thenar (за исключением m. adductor pollicis и глубокой головки m. flexor pollicis brevis, иннервируемых ramus profundus n. ulnaris) и к mm. lumbricales I, II.
3. Локтевой нерв, n. ulnaris, является производным медиального пучка плечевого сплетения и содержит в своем составе нервные волокна из CVIII-DI. Из подкрыльцовой ямки, где он лежит кнутри от a. axillaris, локтевой нерв проходит по медиальной поверхности плеча в собственную борозду, sulcus n. ulnaris, на задней поверхности медиального надмыщелка к локтевому суставу, к локтевому сгибателю запястья и глубокому сгибателю запястья на предплечье, где идет книзу между указанной мышцей и глубоким сгибателем пальцев. На предплечье локтевой нерв дает ветви к локтевому суставу, локтевому сгибателю запястья и глубокому сгибателю пальцев, а также ладонную, ramus palmaris, и дорсальную, ramus dorsalis, ветви. У гороховидной косточки нерв ветвится на концевые ветви: поверхностную, ramus superjicialis, разделяющуюся на два общих ладонных пальцевых нерва и далее на три собственных пальцевых нерва к коже медиальной поверхности IV и к V пальцу, и глубокую, ramus profundus, иннервирующую мышцы hypothenar, mm. interossei, lumbricales III и IV, adductor pollicis и глубокую головку m. flexor pollicis brevis.
4. Медиальный кожный нерв плеча, n. cutaneus brachii medialis, отходит от медиального пучка сплетения (из CVIII-DI) и выходит в подкожную клетчатку медиальной поверхности плеча, где и ветвится, иннервируя кожу указанной области.
5. Медиальный кожный нерв предплечья, n. cutaneus antebrachii medialis, возникает от медиального пучка сплетения (из CVIII-DI) и проходит по медиальной межмышечной борозде плеча кнутри от плечевой артерии на предплечье, где, разветвляясь в подкожной клетчатке, иннервирует кожу медиальной поверхности предплечья.
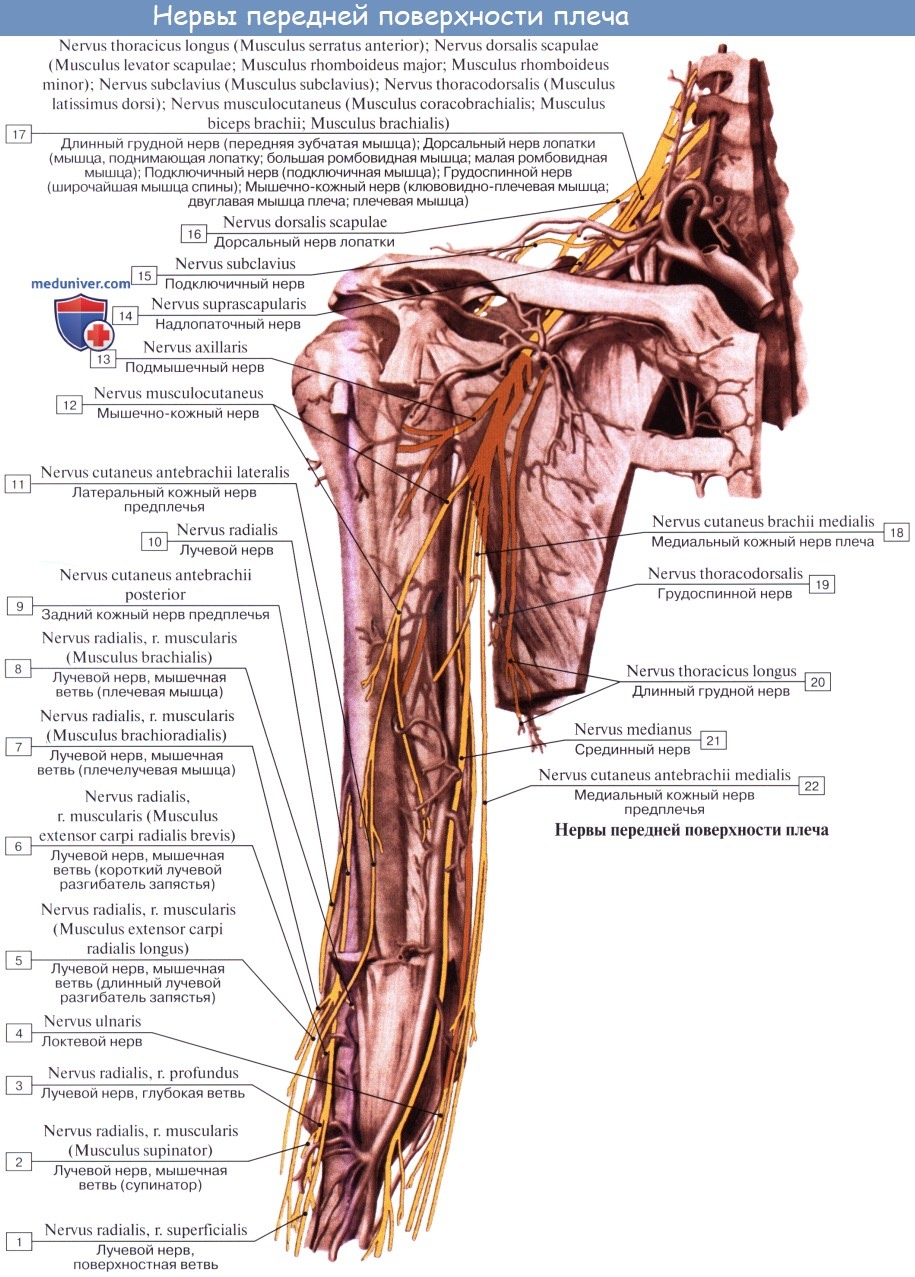
6. Лучевой нерв, n. radialis, является продолжением заднего пучка сплетения и, так же как другие большие длинные нервы сплетения, содержит нервные волокна от всех брюшных ветвей, формирующих сплетение. В подкрыльцовой ямке нерв лежит позади a. axillaris, а на плече - позади a. brachialis, где вместе с a. profunda brachii огибает плечо в собственном канале - canalis humeromuscularis. На плече лучевой нерв отдает задний кожный нерв плеча, n. cutaneus brachii posterior, к коже задней поверхности плеча, задний кожный нерв предплечья, n. cutaneus antebrachii posterior, - к коже задней поверхности предплечья, мышечные ветви - к mm. triceps brachii, anconeus, brachioradialis, extensor carpi radialis longus.
По выходе из плече-мышечного канала в локтевую ямку между m. brachioradialis и m. brachialis нерв разделяется на две ветви: 1) поверхностную, ramus superficialis, идущую по передней поверхности предплечья на тыл кисти и иннервирующую посредством 5 дорсальных пальцевых нервов кожу I, II и наружной поверхности III пальца; 2) глубокую, ramus profundus, выходящую на тыльную поверхность предплечья и иннервирующие задние мышцы предплечья и луче-запястный сустав (n. interosseus posterior).

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
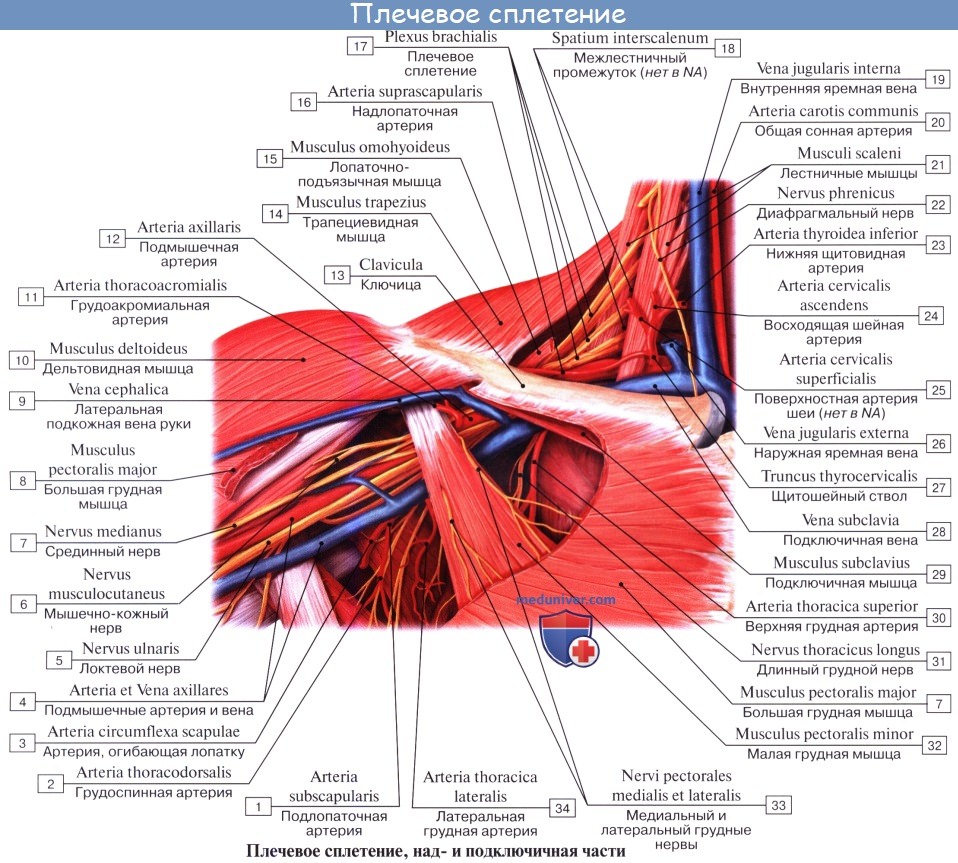
Плечевое сплетение (plexus brachialis) образовано передними ветвями четырех нижних шейных (CV-СVIII) спинномозговых нервов. В составе сплетения по топографическому признаку различают надключичную и подключичную части (pars supraclavicularis et pars infraclavicularis). Вначале плечевое сплетение располагается в межлестничном промежутке (надключичная часть), где различают верхний, средний и нижний стволы плечевого сплетения. Из межлестничного промежутка эти стволы выходят в большую надключичную ямку (лопаточно-трапециевидный треугольник). На уровне ключицы и ниже стволы плечевого сплетений формируют три пучка (подключичная часть), окружающие в подмышечной полости подмышечную артерию. По отношению к подмышечной артерии это медиальный, латеральный и задний пучки (fasciculi medialis, lateralis, posterior) плечевого сплетения. К плечевому сплетению подходят соединительные ветви от среднего шейного узла симпатического ствола своей стороны. От плечевого сплетения отходят короткие и длинные ветви. Короткие ветви идут преимущественно от надключичной части плечевого сплетения. Они иннервируют кости и мягкие ткани плечевого пояса. Длинные ветви плечевого сплетения отходят от подключичной части плечевого сплетения и иннервируют свободную часть верхней конечности.

[1], [2], [3]
Короткие ветви плечевого сплетения
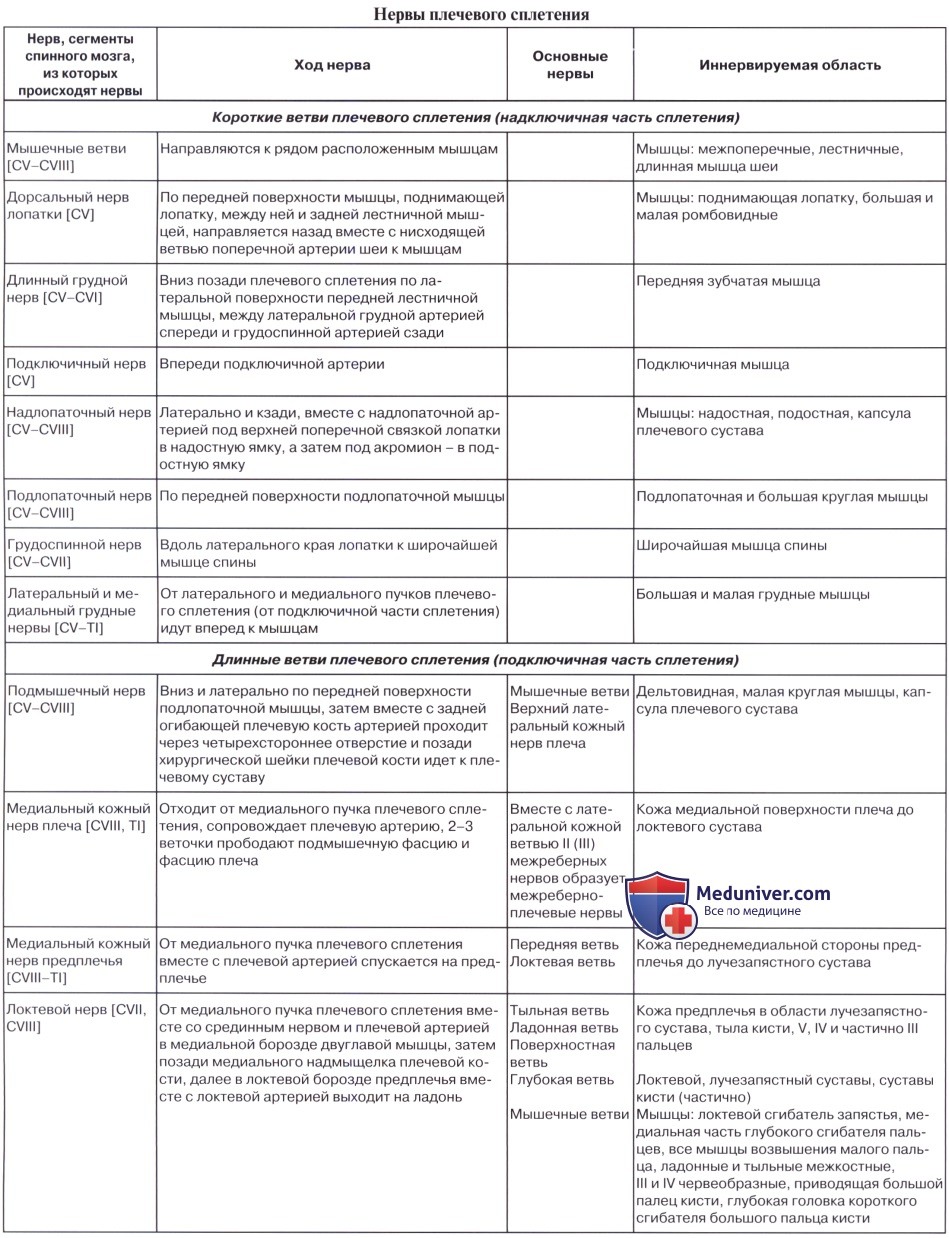
К коротким ветвям плечевого сплетения относят дорсальный (задний) нерв лопатки, длинный грудной, подключичный, надлопаточный, подлопаточный, грудоспинной, латеральный и медиальный грудные нервы, а также подмышечный нервы. Мышечные ветви также относятся к коротким ветвям плечевого сплетения, они иннервируют лестничные мышцы и ременную мышцу шеи.
- Дорсальный нерв лопатки (n. dorsalis scapulae) отходит от передних ветвей четвертого и пятого шейных спинномозговых нервов. Нерв проходит по передней поверхности мышцы, поднимающей лопатку, далее между средней и задней лестничными мышцами и разветвляется в большой и малой ромбовидных мышцах и мышце, поднимающей лопатку.
- Длинный грудной нерв (n. thoracicus longus) берет начало от передних ветвей пятого и шестого спинномозговых нервов (CV-CVI), идет позади плечевого сплетения. Далее нерв располагается между подлопаточной и передней зубчатой мышцами, идет вниз между латеральной грудной артериями спереди и грудоспинной артерией сзади. Иннервирует переднюю зубчатую мышцу.
- Подключичный нерв (n. subclavius) образован передней ветвью пятого спинномозгового нерва. Нерв кратчайшим путем идет вниз по наружному краю передней лестничной мышцы к подключичной мышце. Часто подключичный нерв отдает ветвь к диафрагмальному нерву.
- Надлопаточный нерв (n. suprascapularis) формируется за счет передних ветвей пятого и шестого спинномозговых нервов. Отделяется непосредственно от верхнего пучка плечевого сплетения. Вначале нерв проходит около верхнего края плечевого сплетения под трапециевидной мышцей и нижним брюшком лопаточно-подъязычной мышцы. Далее позади ключицы нерв образует изгиб в латеральную сторону и кзади, проходит в надостную ямку через вырезку лопатки под верхней поперечной ее связкой. Затем вместе с поперечной артерией лопатки надлопаточный нерв проходит под основанием акромиона в подостную ямку. Иннервирует надостную и подостную мышцы, капсулу плечевого сустава.
- Подлопаточный нерв (n. subscapularis) отходит от передних ветвей пятого-седьмого спинномозговых нервов двумя-тремя стволиками, идет по передней поверхности подлопаточной мышцы. Иннервирует подлопаточную и большую круглую мышцы.
- Грудоспинной нерв (n. thoracodorsalis) формируется из передних ветвей пятого-седьмого спинномозговых нервов, направляется вниз вдоль наружного края лопатки к широчайшей мышце спины, которую иннервирует.
- Латеральный и медиальный грудные нервы (nn. pectorales lateralis et medialis) берут начало от латерального и медиального пучков плечевого сплетения (CV-ThI). Нервы идут вперед, прободают ключично-грудную фасцию и заканчиваются в большой грудной (медиальный нерв) и в малой грудной (латеральный нерв) мышцах.
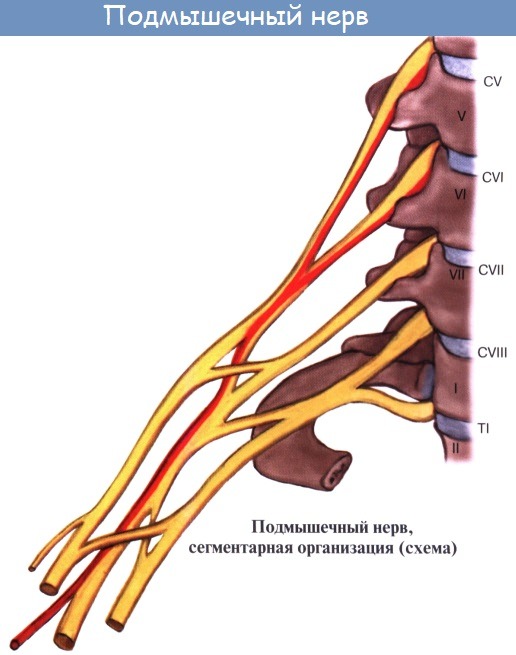
- Подмышечный нерв (n. axillaris) начинается от заднего пучка плечевого сплетения (CV-CVIII). Нерв идет латерально и вниз по передней поверхности подлопаточной мышцы, затем поворачивает назад. Вместе с задней артерией, огибающей плечевую кость, нерв проходит через четырехстороннее отверстие и выходит на тыльную поверхность плеча. Далее нерв вступает в дельтовидную мышцу со стороны латеральной поверхности хирургической шейки плечевой кости, отдавая небольшую ветвь к малой круглой мышце и капсуле плечевого сустава. Конечной ветвью подмышечного нерва является верхний латеральный кожный нерв плеча (n. cutaneus brachii lateralis superior), который выходит под кожу между задним краем дельтовидной мышцы и длинной головкой трехглавой мышцы плеча и иннервирует кожу над дельтовидной мышцей и в латеральной части плеча.
Длинные ветви плечевого сплетения
Длинные ветви плечевого сплетения отходят от латерального, медиального и заднего пучков подключичной части плечевого сплетения. Среди длинных ветвей различают мышечно-кожный, срединный, локтевой нервы, медиальный кожный нерв плеча, медиальный кожный нерв предплечья и лучевой нерв.
Читайте также:

