Острая ревматическая лихорадка кратко
Обновлено: 30.06.2024
В ряде случаев требуется консультация кардиолога, невролога.
Острая ревматическая лихорадка (ОРЛ) — негнойное осложнение, которое возникает через 2-4 недели после перенесенного стрептококкового тонзиллофарингита.
Стрептококковый тонзиллофарингит (далее БГСА-фарингит) — острое инфекционное заболевание с поражением лимфоидного аппарата и слизистой оболочки глотки.
Особую опасность представляют осложнения БГСА-фарингита, которые делятся на:
- ранние (гнойные), развивающиеся на 4-6-й день от начала заболевания — отит, синусит, паратонзиллярный абсцесс, шейный лимфаденит, пневмония и др.;
- поздние (негнойные) — острая ревматическая лихорадка, постстрептококковый гломерулонефрит, токсический шок.
Эпидемиология ОРЛ
Острую ревматическую лихорадку и ревматическую болезнь сердца называют болезнями бедности и экономического неблагополучия. Осложнения, вызванные БГСА, являются основной причиной смерти от сердечно-сосудистых заболеваний у людей в возрасте до 50 лет, проживающих в развивающихся странах. ОРЛ может возникнуть в любом возрасте.
Во всем мире ежегодно регистрируется около 470 000 новых случаев ОРЛ и 275 000 случаев смерти, связанных с ревматическим пороком сердца.
Чаще всего ОРЛ встречается у детей от 5 до 15 лет. ОРЛ развивается в 0,5-3% случаев, если БГСА-фарингит не лечили.
Причины развития ОРЛ
Причины развития ОРЛ определены не полностью, но роль БГСА в этом процессе очевидна: ОРЛ возникает только после БГСА-фарингита или скарлатины с сопутствующим фарингитом и не возникает после инфекций кожи и мягких тканей. Предполагается, что это связано с различным иммунным ответом на кожную и глоточную инфекцию, а также с отсутствием ревматогенного потенциала у штаммов, вызывающих кожные инфекции.
Диагностика ОРЛ
Для диагностики ОРЛ используются большие и малые критерии Джонса (Jones Criteria), разработанные американской кардиологической ассоциацией.
Пять больших критериев:
1. Кардит и вальвулит — развивается в 50-70% случаев.
Поражение слоев и клапанов сердца. Возникает в течение 3 недель после БГСА-фарингита. Начинается как правило с эндокардита с последующим развитием панкардита, из клапанов сердца чаще поражаются митральный и аортальный. Прогрессирование заболевания может длиться годами после ОРЛ и приводить к сердечной недостаточности.
2. Артрит (мигрирующий полиартрит) — развивается в 35-66% случаев.
Воспаление сустава — самое раннее проявление ОРЛ, возникает в течение 21 дня после БГСА-фарингита, длится 4 недели и проходит без следа. Чаще поражается коленный, голеностопный, локтевой, лучезапястный суставы. Артрит носит мигрирующий характер — последовательно поражаются несколько суставов.
Резкие, неритмичные, непроизвольные движения конечностей, мышечная слабость, эмоциональные расстройства. Возникает через 1-8 месяцев после острого БГСА-фарингита. Чаще затрагивается мимическая мускулатура, могут наблюдаться нарушения речи. Эмоциональные изменения проявляются вспышками неуместного поведения, включая плач и беспокойство. У 17-35% пациентов может перерастать в обсессивно-компульсивное расстройство.
4. Ревматическая эритема — развивается менее, чем в 6% случаев.
Розовая или бледно-красная не зудящая кольцевидная сыпь. Локализуется на теле или конечностях, но не на лице. Сыпь может появляться, исчезать, возникать снова.
5. Подкожные узелки — развиваются менее, чем в 10% случаев.
Плотные безболезненные образования от нескольких миллиметров до 2 см. Сохраняются не более месяца. Локализация узелков — чаще над костью, на разгибательных поверхностях, симметрично. Кожа над узелком не воспалена, подвижная.
- Артралгия — боль в суставах.
- Лихорадка (выше 38,5 °C).
- Повышенная скорость оседания эритроцитов (СОЭ) — выше 60 мм/ч, С-реактивного белка (СРБ) — выше 30 мг/л.
- Удлинение интервала PR на ЭКГ.
Диагноз ОРЛ устанавливается на основании:
- факта перенесенного БГСА-фарингита — подтверждается положительным экспресс-тестом, бактериологическим исследованием в момент острой инфекции или увеличением титра антистрептолизина-О (АСЛО) уже во время возникновения осложнений;
- критериев Джонса: 2 больших критерия, 1 большой и 2 малых критерия или 3 малых критерия, если пациент ранее перенес ОРЛ.
Всем пациентам с подозрением на ОРЛ обязательно проводится ЭКГ и ЭхоКГ (УЗИ сердца) для выявления морфологических изменений клапанов сердца и признаков патологической регургитации (обратного заброса крови). Лабораторные исследования по показаниям (так как они являются неспецифическими) — СОЭ и СРБ. При признаках хореи необходим неврологический осмотр.
Лечение ОРЛ
Эрадикация БГСА-инфекции необходима независимо от того, есть ли признаки фарингита. Антибактериальная терапия проводится аналогично терапии при остром тонзиллофарингите.
- артрит — нестероидные противовоспалительные средства для облегчения боли и предотвращения вовлечения в процесс новых суставов;
- кардит — лечение проводится только при развитии сердечной недостаточности;
- хорея — обычно не требует лечения, но иногда может потребоваться назначение нейролептиков, противосудорожных препаратов;
- эритема и подкожные узелки — лечение не проводится.
Профилактика ОРЛ
Первичная — своевременная диагностика и лечение БГСА-фарингита.
Вторичная — предотвращение новых эпизодов БГСА-инфекции, в том числе эрадикация БГСА даже при бессимптомном носительстве.
Длительность антибиотикопрофилактики определяется на основании особенностей имеющегося патологического процесса. Если речь о постстрептококковом артрите, ее можно ограничить 1-2 годами. При ОРЛ без кардита длительность приема антибиотиков составляет 5 лет или до 21 года пациента (что дольше), ОРЛ с кардитом без последствий — 10 лет или до 21 года (что дольше), ОРЛ с поражением клапанов сердца — 10 лет или до 40 лет (что дольше), а иногда пожизненно.
Как происходит лечение ОРЛ в клинике Рассвет?
Мы проводим своевременную диагностику и адекватное лечение БГСА-фарингита, что снижает частоту ОРЛ почти на 70%. При выборе антибактериальной терапии всегда отдаем предпочтение антибиотикам пенициллинового ряда — как самым эффективным препаратам, доказанно снижающим частоту развития ОРЛ. Мы никогда не сокращаем курс антибактериальной терапии при клиническом улучшении. При выявлении БГСА-фарингита не назначаем местное лечение (полоскания, спреи) в ущерб системной антибактериальной терапии.
Мы проводим адекватную эрадикационную терапию БГСА при ОРЛ с целью предотвращения рецидивов и прогрессирования ревматической болезни сердца. Предлагаем полное обследование при диагностированной ОРЛ — ЭКГ, ЭХО-КГ, консультирование у кардиолога и невролога с подбором необходимой терапии.
Острая ревматическая лихорадка — заболевание воспалительного характера, которое поражает соединительную ткань. Развивается после распространения инфекционного возбудителя. Характеризуется уничтожением родных клеток организма антителами, поражением внутренних органов. Альтернативное название — ревматизм. Болезнь требует консультации ревматолога.

Симптомы острой ревматической лихорадки
Врачи выделяют следующие признаки острой ревматической лихорадки (ОРЛ):
- повышенная температура тела. Чем больше возбудитель распространен по организму, тем хуже самочувствие больного. Сопровождается усиленной работой потовых желез, усталостью, болезненными ощущениями в мышечных тканях, сонливостью;
- эндокардит — заболевание сердца, подразумевает воспалительный процесс оболочки органа, чаще поражается митральный клапан;
- миокардит — воспаление сердечной мышечной ткани;
- перикардит — воспалительный процесс наружной оболочки сердечной системы;
- воспаление суставных тканей;
- болезненные ощущения, отёчность, повышение местной температуры, покраснение кожных покровов в пораженной области;
- нарушение функционирования суставной ткани;
- образование узелков под кожным покровом в области воспаления, появляются в течение 2 недель после возникновения первых симптомов болезни;
- кольцевидная эритема, подразумевает возникновение на кожном покрове верхних и нижних конечностей розовых пятен, которые постепенно увеличиваются в диаметре;
- беспорядочная активность двигательных мышц;
- нарушение почерка;
- дискомфорт при глотании;
- нарушение походки;
- ухудшение памяти и концентрации внимания;
- кашель с выделением мокроты, болезненные ощущения в грудной области при поражении легких;
- поражение органов желудочно-кишечного тракта, характеризуется резким дискомфортом в области живота, запором или диареей, приступами рвоты;
- болевые ощущения в области правого подреберья при поражении печени, нарушение функционирование органа.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 04 Марта 2022 года
Содержание статьи
Причины
Точная причина развития заболевания неизвестна. Врачи выделяют несколько факторов, увеличивающих вероятность прогрессирования синдрома:
- ослабленная иммунная система;
- частые переохлаждения;
- постоянное нахождение в больших коллективах на работе или учёбе;
- недопустимые условия для проживания;
- неправильно составленное меню;
- прием наркотических препаратов;
- злоупотребление алкогольными напитками;
- нарушения гормонального фона;
- наследственный фактор;
- половой фактор, чаще заболевание диагностируют у представительниц женского пола;
- инфекционные заболевания органов дыхания;
- острый тонзиллит — инфекционное воспалительное заболевание, которое поражает небные миндалины. Характеризуется повышенной температурой тела, болезненными ощущениями в области горла, покраснением слизистой полости рта;
- фарингит — воспалительный процесс слизистой глотки, прогрессирует при инфицировании стрептококком путей дыхания. Сопровождается дискомфортом в горле, першением, кашлем сухого типа, повышенной температурой;
- скарлатина — болезнь инфекционного характера, сопровождается высыпаниями на кожном покрове, тошнотой, болями мышц, поражением лимфоидных образований.
Стадии развития острой ревматической лихорадки
Врачи выделяют несколько этапов прогрессирования болезни:
- на первоначальной стадии увеличивается проницаемость сосудов, сопровождается возникновением отёка;
- на втором этапе отмечают некротический процесс;
- вокруг воспалительного очага скапливаются макрофаги, поглощающие волокна организма;
- заключительный этап подразумевает склероз, участки некротического очага замещаются рубцом.
Развитие болезни занимает около 6 месяцев.
Разновидности
Выделяют несколько разновидностей острой ревматической лихорадки:
- полиартритическая, подразумевает поражение суставов;
- кардиоваскулярная, характеризуется поражением сердечно-сосудистой системы;
- нодозная, сопровождается возникновением уплотнений под кожным покровом;
- церебральная, подразумевает хорею из-за поражения нервной системы.
Диагностика
Для постановки диагноза, определения стадии развития и формы болезни требуются инструментальные методики, лабораторные обследования. Пациента направляют на общий анализ крови, электрокардиографию, рентгенографию грудного отдела. При наличии признаков поражения сердечной системы используют ЭКГ и другие исследовательские методы кардиологии. В сети клиник ЦМРТ применяют следующее:

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Компьютерная электроэнцефалография

Чек-ап (комплексное обследование организма)
К какому врачу обратиться
Для диагностики обратитесь к ревматологу, после сбора данных и осмотра он выпишет направление на аппаратное обследование и лабораторные анализы.
Лечение острой ревматической лихорадки
Курс лечения зависит от формы заболевания. Медикаментозная терапия помогает избавиться от боли. При необходимости больного направляют на лечение в санаторно-курортных условиях. Пациенту вносят корректировки в рацион питания, увеличивают количество фруктов и овощей. Если вылечить консервативными методами заболевание не удается, назначают оперативное вмешательство. В хирургии есть несколько способов терапии ревматизма. Врач выбирает метод в зависимости от индивидуальных особенностей развития заболевания.
Осложнения
При отсутствии лечения увеличивается угроза смертельного исхода, повышается риск возникновения следующих последствий:
- пороки сердца;
- нарушение ритма сокращений сердца, объясняется образованием рубцов в области миокарда;
- недостаточность кровообращения;
- развитие кардита;
- хроническая форма недостаточности клапанов сердца, прогрессирует при серьезном нарушении работы органа;
- тромбоэмболия, подразумевает закупорку артериального канала.
Профилактика острой ревматической лихорадки
Избежать осложнений и предотвратить развитие патологии удастся, соблюдая следующие правила:
Ревматизм – воспалительное инфекционно-аллергическое системное поражение соединительной ткани различной локализации, преимущественно сердца и сосудов. Типичная ревматическая лихорадка характеризуется повышением температуры тела, множественными симметричными артралгиями летучего характера, полиартритом. В дальнейшем могут присоединяться кольцевидная эритема, ревматические узелки, ревматическая хорея, явления ревмокардита с поражением клапанов сердца. Из лабораторных критериев ревматизма наибольшее значение имеют положительный СРБ, повышение титра стрептококковых антител. В лечении ревматизма используются НПВС, кортикостероидные гормоны, иммунодепрессанты.
Общие сведения
Ревматизм (синонимы: ревматическая лихорадка, болезнь Сокольского — Буйо) протекает хронически, со склонностью к рецидивам, обострения наступают весной и осенью. На долю ревматического поражения сердца и сосудов приходится до 80% приобретенных пороков сердца. В ревматический процесс часто оказываются вовлеченными суставы, серозные оболочки, кожа, центральная нервная система. Частота заболеваемости ревматизмом составляет от 0,3% до 3%. Ревматизм обычно развивается в детском и подростковом возрасте (7-15 лет); дети дошкольного возраста и взрослые заболевают гораздо реже; в 3 раза чаще ревматизмом страдают лица женского пола.

Причины и механизм развития ревматизма
Ревматической атаке обычно предшествует стрептококковая инфекция, вызываемая β-гемолитическим стрептококком группы А: скарлатина, тонзиллит, родильная горячка, острый отит, фарингит, рожа. У 97% пациентов, перенесших стрептококковую инфекцию, формируется стойкий иммунный ответ. У остальных лиц стойкого иммунитета не вырабатывается, и при повторном инфицировании β-гемолитическим стрептококком развивается сложная аутоиммунная воспалительная реакция.
Развитию ревматизма способствуют сниженный иммунитет, молодой возраст, большие коллективы (школы, интернаты, общежития), неудовлетворительные социальные условия (питание, жилье), переохлаждение, отягощенный семейный анамнез.
В ответ на внедрение β-гемолитического стрептококка в организме вырабатываются антистрептококковые антитела (антистрептолизин-О, антистрептогиалуронидаза, антистрептокиназа, антидезоксирибонуклеаза В), которые вместе с антигенами стрептококка и компонентами системы комплемента образуют иммунные комплексы. Циркулируя в крови, они разносятся по организму и оседают в тканях и органах, преимущественно локализуясь в сердечно-сосудистой системе. В местах локализации иммунных комплексов развивается процесс асептического аутоиммунного воспаления соединительной ткани. Антигены стрептококка обладают выраженными кардиотоксическими свойствами, что приводит к образованию аутоантител к миокарду, еще более усугубляющих воспаление. При повторном инфицировании, охлаждении, стрессовых воздействиях патологическая реакция закрепляется, способствуя рецидивирующему прогрессирующему течению ревматизма.
Процессы дезорганизации соединительной ткани при ревматизме проходят несколько стадий: мукоидного набухания, фибриноидных изменений, гранулематоза и склероза. В ранней, обратимой стадии мукоидного набухания развивается отек, набухание и расщепление коллагеновых волокон. Если на этом этапе повреждения не устраняются, то наступают необратимые фибриноидные изменения, характеризующиеся фибриноидным некрозом волокон коллагена и клеточных элементов. В гарнулематозной стадии ревматического процесса вокруг зон некроза формируются специфические ревматические гранулемы. Заключительная стадия склероза является исходом гранулематозного воспаления.
Продолжительность каждой стадии ревматического процесса составляет от 1 до 2 месяцев, а всего цикла – около полугода. Рецидивы ревматизма способствуют возникновению повторных тканевых поражений в зоне уже имеющихся рубцов. Поражение ткани сердечных клапанов с исходом в склероз приводит к деформации створок, их сращению между собой и служит самой частой причиной приобретенных пороков сердца, а повторные ревматические атаки лишь усугубляют деструктивные изменения.
Классификация ревматизма
Клиническую классификацию ревматизма производят с учетом следующих характеристик:
В активной фазе выделяется три степени: I – активность минимальная, II– активность умеренная, III – активность высокая. При отсутствии клинических и лабораторных признаков активности ревматизма, говорят о его неактивной фазе.
- Варианта течения (острая, подострая, затяжная, латентная, рецидивирующая ревматическая лихорадка)
При остром течении ревматизм атакует внезапно, протекает с резкой выраженностью симптомов, характеризуется полисиндромностью поражения и высокой степенью активности процесса, быстрым и эффективным лечением. При подостром течении ревматизма продолжительность атаки составляет 3-6 месяцев, симптоматика менее выражена, активность процесса умеренная, эффективность от лечения выражена в меньшей степени.
Затяжной вариант протекает с длительной, более чем полугодовой ревматической атакой, с вялой динамикой, моносиндромным проявлением и невысокой активностью процесса. Латентному течению свойственно отсутствие клинико-лабораторных и инструментальных данных, ревматизм диагностируется ретроспективно, по уже сформировавшемуся пороку сердца.
Непрерывно рецидивирующий вариант развития ревматизма характеризуется волнообразным, с яркими обострениями и неполными ремиссиями течением, полисинромностью проявлений и быстро прогрессирующим поражением внутренних органов.
- Клинико-анатомической характеристики поражений:
- с вовлеченностью сердца (ревмокардит, миокардиосклероз), с развитием порока сердца или без него;
- с вовлеченностью других систем (ревматическое поражение суставов, легких, почек, кожи и подкожной клетчатки, нейроревматизм)
- Клинических проявлений (кардит, полиартрит, кольцевидная эритема, хорея, подкожные узелки)
- Состояния кровообращения (смотри: степени хронической сердечной недостаточности).
Симптомы ревматизма
Симптомы ревматизма крайне полиморфны и зависят от степени остроты и активности процесса, а также вовлеченности в процесс различных органов. Типичная клиника ревматизма имеет прямую связь с перенесенной стрептококковой инфекцией (тонзиллитом, скарлатиной, фарингитом) и развивается спустя 1-2 недели после нее. Заболевание начинается остро с субфебрильной температуры (38—39 °С), слабости, утомляемости, головных болей, потливости. Одним из ранних проявлений ревматизма служат артралгии - боли в средних или крупных суставах (голеностопных, коленных, локтевых, плечевых, лучезапястных).
При ревматизме артралгии носят множественный, симметричный и летучий (боли исчезают в одних и появляются в других суставах) характер. Отмечается припухлость, отечность, локальное покраснение и повышение температуры, резкое ограничение движений пораженных суставов. Течение ревматического полиартрита обычно доброкачественно: через несколько дней острота явлений стихает, суставы не деформируются, хотя умеренная болезненность может сохраняться в течение длительного времени.
Спустя 1-3 недели присоединяется ревматический кардит: боли в сердце, сердцебиение, перебои, одышка; астенический синдром (недомогание, вялость, утомляемость). Поражение сердца при ревматизме отмечается у 70-85% пациентов. При ревмокардите воспаляются все или отдельные оболочки сердца. Чаще происходит одновременное поражение эндокарда и миокарда (эндомиокардит), иногда с вовлеченностью перикарда (панкардит), возможно развитие изолированного поражения миокарда (миокардит). Во всех случаях при ревматизме в патологический процесс вовлекается миокард.
При диффузном миокардите появляются одышка, сердцебиения, перебои и боли в сердце, кашель при физической нагрузке, в тяжелых случаях – недостаточность кровообращения, сердечная астма или отек легких. Пульс малый, тахиаритмичный. Благоприятным исходом диффузного миокардита считается миокардитический кардиосклероз.
При эндокардите и эндомиокардите в ревматический процесс чаще вовлекается митральный (левый предсердно-желудочковый) клапан, реже аортальный и трикуспидальный (правый предсердно-желудочковый) клапаны. Клиника ревматического перикардита аналогична перикардитам иной этиологии.
При ревматизме может поражаться центральная нервная система, специфическим признаком при этом служит, так называемая, ревматическая или малая хорея: появляются гиперкинезы – непроизвольные подергивания групп мышц, эмоциональная и мышечная слабость. Реже встречаются кожные проявления ревматизма: кольцевидная эритема (у 7–10% пациентов) и ревматические узелки. Кольцевидная эритема (аннулярная сыпь) представляет собой кольцевидные, бледно-розовые высыпания на туловище и голенях; ревматические подкожные узелки - плотные, округлые, безболезненные, малоподвижные, единичные или множественные узелки с локализацией в области средних и крупных суставов.
Поражение почек, брюшной полости, легких и др. органов встречается при тяжелом течении ревматизма, крайне редко в настоящее время. Ревматическое поражения легких протекает в форме ревматической пневмонии или плеврита (сухого или экссудативного). При ревматическом поражении почек в моче определяются эритроциты, белок, возникает клиника нефрита. Поражение органов брюшной полости при ревматизме характеризуется развитием абдоминального синдрома: болями в животе, рвотой, напряжением брюшных мышц. Повторные ревматические атаки развиваются под влиянием переохлаждения, инфекций, физического перенапряжения и протекают с преобладанием симптомов поражения сердца.
Осложнения ревматизма
Развитие осложнений ревматизма предопределяется тяжестью, затяжным и непрерывно рецидивирующим характером течения. В активной фазе ревматизма могут развиваться недостаточность кровообращения и мерцательная аритмия.
Исходом ревматического миокардита может являться миокардиосклероз, эндокардита – пороки сердца (митральная недостаточность, митральный стеноз и аортальная недостаточность). При эндокардите также возможны тромбоэмболические осложнения (инфаркт почек, селезенки, сетчатки, ишемия головного мозга и др.). При ревматическом поражении могут развиваться спаечные процессы плевральной, перикардиальной полостей. Смертельно опасными осложнениями ревматизма служат тромбоэмболии магистральных сосудов и декомпенсированные пороки сердца.
Диагностика ревматизма
Объективными диагностическими критериями ревматизма служат разработанные ВОЗ (1988 г.) большие и малые проявления, а также подтверждение предшествующей стрептококковой инфекции. К большим проявлениям (критериям) ревматизма относятся полиартрит, кардит, хорея, подкожные узелки и кольцевидная эритема. Малые критерии ревматизма делятся на: клинические (лихорадка, артралгии), лабораторные (повышение СОЭ, лейкоцитоз, положительный С-реактивный белок) и инструментальные (на ЭКГ - удлинение Р – Q интервала).
Доказательствами, подтверждающими предшествующую стрептококковую инфекцию, служат повышение титров стрептококковых антител (антистрептолизина, антистрептокиназы, антигиалуронидазы), бакпосев из зева β-гемолитического стрептококка группы А, недавняя скарлатина.
Диагностическое правило гласит, что наличие 2-х больших или 1-го большого и 2-х малых критериев и доказательства перенесенной стрептококковой инфекции подтверждает ревматизм. Дополнительно на рентгенограмме легких определяется увеличение сердца и снижение сократительной способности миокарда, изменение сердечной тени. По УЗИ сердца (ЭхоКГ) выявляются признаки приобретенных пороков.
Лечение ревматизма
Активная фаза ревматизма требует госпитализации пациента и соблюдения постельного режима. Лечение проводится ревматологом и кардиологом. Применяются гипосенсибилизирующие и противовоспалительные препараты, кортикостероидные гормоны (преднизолон, триамцинолон), нестероидные противовоспалительные препараты (диклофенак, индометацин, фенилбутазон, ибупрофен), иммунодепрессанты (гидроксихлорохин, хлорохин, азатиоприн, 6-меркаптопурин, хлорбутин).
Санация потенциальных очагов инфекции (тонзиллита, кариеса, гайморита) включает их инструментальное и антибактериальное лечение. Использование антибиотиков пенициллинового ряда при лечении ревматизма носит вспомогательный характер и показано при наличии инфекционного очага или явных признаков стрептококковой инфекции.
В стадии ремиссии проводится курортное лечение в санаториях Кисловодска или Южного берега Крыма. В дальнейшем для предупреждения рецидивов ревматизма в осеннее-весенний период проводят месячный профилактический курс НПВП.
Прогноз и профилактика ревматизма
Своевременное лечение ревматизма практически исключает непосредственную угрозу для жизни. Тяжесть прогноза при ревматизме определяется поражением сердца (наличием и тяжестью порока, степенью миокардиосклероза). Наиболее неблагоприятно с прогностической точки зрения непрерывно прогрессирующее течение ревмокардитов.
Опасность формирования пороков сердца повышается при раннем возникновении ревматизма у детей, поздно начатом лечении. При первичной ревматической атаке у лиц старше 25 лет течение более благоприятно, клапанные изменения обычно не развиваются.
Меры первичной профилактики ревматизма включают выявление и санацию стрептококковой инфекции, закаливание, улучшение социально-бытовых, гигиенических условий жизни и труда. Предупреждение рецидивов ревматизма (вторичная профилактика) проводится в условиях диспансерного контроля и включает профилактический прием противовоспалительных и противомикробных препаратов в осенне-весенний период.
Острая ревматическая лихорадка (ОРЛ) — системное воспалительное заболевание соединительной ткани с вовлечением в патологический процесс сердца и суставов, инициируемое -гемолитическим стрептококком группы А, возникающее у генетически предрасположенных людей. Широко распространённый на практике термин ревматизм в настоящее время употребляют для обозначения патологического состояния, объединяющего острую ревматическую лихорадку и ревматическую болезнь сердца.
Клиническая картина
• Начало заболевания. Более чем в половине случаев через 2–4 нед после перенесённой стрептококковой носоглоточной инфекции возникают лихорадка, асимметричные боли в суставах, боли в области сердца, одышка, сердцебиение. У остальных больных дебют протекает как моносиндром (кардит, артрит или хорея) • Повторная атака протекает с симптомами кардита.
• Артралгии и ревматический полиартрит (80% пациентов) — типичный реактивный синовит с выпотом жидкости в полость сустава, отёчностью и покраснением периартикулярных тканей, иногда с выраженной болью, болезненностью и ограничением активных и пассивных движений. Характерные признаки:
•• поражение крупных суставов (коленных [чаще всего], голеностопных, локтевых, плечевых и намного реже — лучезапястных) •• симметричность поражения •• мигрирующий, летучий характер артрита •• полная обратимость суставного синдрома, отсутствие изменений на рентгенограммах, восстановление функций суставов •• у детей признаки артрита, как правило, полностью исчезают, а у взрослых можно наблюдать персистирующее течение, ведущее к развитию синдрома Жакку (безболезненной деформации кистей рук с ульнарной девиацией без воспалительных явлений в суставах и без нарушения функций сустава) •• при ревматизме, чаще при повторных атаках, нередко возникает не артрит, а полиартралгия.
• Лихорадка (90%).
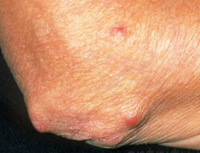
• Подкожные узелки (10% пациентов) размером от зерна до горошины с локализацией в периартикулярных тканях могут появиться в период острой ревматической лихорадки. Эти узелки не беспокоят больных, они безболезненны, кожа над ними не изменена. Инволюция узелков происходит в период от нескольких дней до нескольких недель. Наблюдают только у детей.
• Кольцевидная эритема — бледные розовато-красные пятна в диаметре до 5–7 см с чёткими, не всегда ровными краями. Характерны локализация на коже груди, живота, спины и конечностей, спонтанное исчезновение и (редко) рецидивирование. Возникает менее чем у 5% пациентов. Узловатая (нодозная) эритема для ревматизма не характерна.
• Хорея возникает у 10–15% пациентов, чаще у девочек, через 1–2 мес после перенесённой стрептококковой инфекции. Представляет собой хаотические непроизвольные подёргивания конечностей и мимической мускулатуры. Характерно полное исчезновение симптоматики во сне.
• Ревматический кардит (ревмокардит) может быть первичным (первая атака) и возвратным (повторные атаки), с формированием клапанного порока или без него. Клинические симптомы ревмокардита:
•• Кардиалгия. Характерны продолжительные колющие, ноющие боли в области сердца, обычно без иррадиации. При перикардите боли связаны с дыханием, усиливаются в горизонтальном положении.
•• В большинстве случаев отмечают увеличение сердца, не всегда выявляемое физикально. Рекомендуют проводить рентгенографию органов грудной клетки.
•• Аритмии как проявление миокардита ••• Синусовая тахикардия (100 и более в минуту), регистрируемая в покое ••• Фибрилляция предсердий возникает, как правило, при появлении признаков стенозирования митрального клапана ••• Желудочковые (редко) или наджелудочковые экстрасистолы ••• Атриовентрикулярная блокада с удлинением интервала P–Q свыше 0,2 с или появлением периодов Венкебаха (Самойлова–Венкебаха).
•• Снижение звучности первого тона на верхушке сердца, появление третьего тона и шумов. Нежный дующий систолический шум с тенденцией к нарастанию интенсивности и проводимый в подмышечную область — симптом митрального вальвулита. Протодиастолический шум вдоль левого края грудины — признак аортального вальвулита.
•• Признаки застойной сердечной недостаточности редко наблюдают при первичном ревмокардите, намного чаще они сопутствуют возвратному ревмокардиту.
• Острая ревматическая лихорадка длится 6–12 нед. Хронического или непрерывно-рецидивирующего течения не существует.
Лабораторные данные • Увеличение СОЭ, повышение титров антистрептолизина О, АТ к ДНКазе в титре более 1:250 • При бактериологическом исследовании мазка из зева обнаруживают -гемолитический стрептококк группы А.
Инструментальные данные • ЭКГ • Рентгенография органов грудной клетки • ЭхоКГ.
Дифференциальная диагностика • Реактивные артриты • Болезнь Лайма • Инфекционный эндокардит • Вирусный (Коксаки В) миокардит • Пролапс митрального клапана • Функциональные сердечные шумы.
Критерии диагноза Киселя–Джонса–Нестерова (пересмотренные в 1992 г.) • Большие критерии: •• кардит •• полиартрит •• хорея •• кольцевидная эритема •• подкожные узелки • Малые критерии: •• клинические симптомы (лихорадка, суставные боли) •• лабораторные изменения (увеличение СОЭ, появление СРБ, удлинение интервала Р–Q •• Дополнительные признаки: положительные посевы с миндалин на -гемолитический стрептококк группы А, увеличение титров антистрептолизина-О и/или других противострептококковых АТ.
Наличие двух больших или одного большого и двух малых критериев в сочетании с обязательным наличием дополнительных признаков позволяет считать достоверным диагноз острой ревматической лихорадки.
Несмотря на наличие проверенных временем критериев, диагноз ОРЛ продолжает оставаться проблемой, поскольку отдельные критерии (лихорадка, СОЭ и др.) не специфичны, а подкожные узелки и кольцевидную эритему наблюдают редко.
ЛЕЧЕНИЕ
Тактика ведения. При острой ревматической лихорадке показана госпитализация, постельный режим, диета с низким содержанием соли и богатая витаминами и белком. Основа лекарственного лечения — антибактериальная и противовоспалительная терапия.
Лекарственное лечение • Антибактериальная терапия •• Бензилпенициллин 1,5–4 млн ЕД/сут для подростков и 400–600 000 ЕД/сут для детей в течение 10–14 дней с последующим переходом на бензатин бензилпенициллин или бензатин бензилпенициллин+бензилпенициллин прокаина •• При аллергии к пенициллинам следует выбрать макролид: рокситромицин детям 5–8 мг/кг/сут, взрослым по 150 мг 2 р/сут, кларитромицин детям 7,5 мг/кг/сут, взрослым по 250 мг 2 р/сут. Следует помнить, что к эритромицину в настоящее время возрастает резистентность стрептококка.
• НПВС в течение 3,5–4 мес (во время лечения необходимо периодически проводить исследования крови, мочи, функциональные пробы печени) •• Диклофенак по 50 мг 3 р/сут.
• Назначение ГК наиболее обосновано при панкардите. Одна из схем лечения — преднизолон 20–30 мг/сут до клинического эффекта, затем постепенное снижение дозы за 20–30 дней.
Профилактика
• Первичная профилактика: рациональное лечение стрептококковых заболеваний ротоглотки в течение 10 дней •• Аминопенициллины ••• амоксициллин по 750 мг/сут детям, 1500 мг/сут взрослым •• Цефалоспорины ••• цефалексин детям при массе тела Copy
Читайте также:

