Остеохондроз позвоночника клинические рекомендации кратко
Обновлено: 05.07.2024
Остеохондроз позвоночника — заболевание, характеризующееся развитием дегенеративного поражения хряща межпозвонкового диска и реактивных изменений со стороны смежных тел позвонков и окружающих тканей. Частота • Каждый второй человек в течение жизни испытывает характерные боли в спине или шее • Не менее 95% случаев шейных и поясничных болей обусловлены остеохондрозом позвоночника • Остеохондроз позвоночника — одна из наиболее частых жалоб при первичном обращении к врачу. Преобладающий возраст — 25–45 лет.
Факторы риска • Аномалии позвоночника •• Люмбализация или, наоборот, сакрализация •• Асимметричное расположение суставных щелей межпозвонковых суставов •• Врождённая узость позвоночного канала • Физическое перенапряжение • Вибрация, например, при вождении транспортных средств • Психосоциальные факторы •• Малоподвижный образ жизни •• Ожирение.
Этиология и патогенез • Под влиянием неблагоприятных статодинамических нагрузок упругое студенистое ядро, играющее амортизирующую роль и обеспечивающее гибкость позвоночника, начинает терять свои физиологические свойства в первую очередь за счёт деполимеризации полисахаридов. Оно теряет воду и со временем секвестрируется • Под влиянием механических нагрузок фиброзное кольцо диска, потерявшего упругость, выпячивается, а в последующем через его трещины выпадают фрагменты студенистого ядра: протрузия сменяется пролапсом — грыжей диска (см. Грыжа межпозвонкового диска поясничного отдела позвоночника, Грыжа межпозвонкового диска шейного и грудного отделов позвоночника) • В условиях нестабильности позвоночного сегмента возникают реактивные изменения в смежных телах позвонков и в суставах (сопутствующий остеохондрозу спондилоартроз).
Классификация. Посиндромный принцип — в зависимости от того, на какие нервные образования оказывают патологическое действие поражённые структуры позвоночника, различают компрессионные и рефлекторные синдромы • Компрессионные — натяжение, сдавление и деформация корешка, сосуда или спинного мозга (соответственно корешковые, сосудистые, спинальные синдромы) • Рефлекторные: патологические импульсы из рецепторов поражённых структур позвоночника (особенно задней продольной связки) поступают через задний корешок в спинной мозг, где переключаются на нейроны переднего и бокового рогов спинного мозга. В результате повышается тонус и изменяется трофика в соответствующих мышцах.
Локализация поражения. Наиболее часто поражаются нижнепоясничные и нижнешейные отделы позвоночника. Соответственно различают поясничные и шейные синдромы поражения позвоночника.
Клиническая картина
• Поясничные поражения •• Поясничные рефлекторные синдромы ••• Острые вертеброгенные поясничные боли (люмбаго). Боли возникают при физическом напряжении, неловком движении, длительном напряжении или охлаждении, а иногда и без видимой причины. Внезапно или в течение нескольких минут или часов появляется резкая боль, часто простреливающего характера. Боль усиливается при движении, сидении, стоянии, поднятии тяжестей, наклонах и поворотах, кашле, чихании. Боль проходит в состоянии покоя (в положении лёжа). Объём движений в поясничном отделе снижен, поясничная область болезненна при пальпации, обычно наблюдают спазм паравертебральной мускулатуры, уплощение поясничного лордоза или кифоз, нередко со сколиозом ••• Подострые и хронические вертеброгенные поясничные боли (люмбалгия) возникают не остро, а в течение нескольких дней. Клиническая картина напоминает люмбаго ••• Люмбоишиалгия: болевые и рефлекторные проявления, обусловленные остеохондрозом, распространяющиеся с поясничной на ягодичную область и ногу. Боли в спине в области поясницы с возможной иррадиацией в ягодицы и по задней поверхности бёдер, не достигая стоп ••• Синдром грушевидной мышцы: длительное тоническое напряжение грушевидной мышцы может привести к сдавлению проходящего под ней седалищного нерва. При этом обычно возникают симптомы раздражения (боли и вегетативные нарушения в голени и стопе), при длительном течении, однако, могут возникнуть и двигательные нарушения (вялый парез мышц голени и стопы) ••• Подколенный синдром: боли в подколенной ямки, обусловленные дистрофическими изменениями в месте прикрепления задних мышц бедра, что наблюдают при их перерастяжении. Последнее возникает, в частности, при патологическом гиперлордозе поясничного отдела позвоночника, сопровождающимся приподнятием заднего отдела таза вместе с седалищным бугром (место начала задних мышц бедра) •• Поясничные компрессионные синдромы: сдавление поясничных корешков, конского хвоста или дополнительной корешково-спинальной артерии Депрож-Готтерона (см. Грыжа межпозвонкового диска поясничного отдела позвоночника).
Дифференциальная диагностика • Спондилолистез • Воспалительные процессы • Анкилозирующий спондилит, связанные с ним воспалительные спондилопатии и поражение крестцово-подвздошного сочленения • Инфекция — остеомиелит позвоночника и воспаление дисков • Ревматоидный артрит • Неопластические процессы: первичные опухоли, метастазы • Ортопедические — остеоартрит тазобедренного сустава • Переломы • Отражённые боли (заболевания внутренних органов и сосудов) — желудочно-кишечные (язвенная болезнь желудка и двенадцатиперстной кишки, хронический панкреатит, синдром раздражённой толстой кишки, дивертикулит), мочеполовые (пиелонефрит, мочекаменная болезнь, простатит), гинекологические (беременность, эндометриоз, кисты яичника, воспалительные процессы в полости малого таза), сердечно-сосудистые (аневризма брюшной аорты, перемежающаяся хромота).
ЛЕЧЕНИЕ
Тактика ведения • Тракционное лечение • Укрепление мышечного корсета (ЛФК) • Воздействие на патологические рефлекторные процессы — мышечно-тонические и миофасциальные.
Консервативная терапия • Тракционное лечение • Эпидуральные блокады • Инфильтрация спазмированных мышц р-ром прокаина • Анальгетики короткого действия • НПВС в течение 10 дней, затем — по необходимости • Десенсибилизирующие средства • Витаминотерапия (пиридоксин, цианокобаламин) • В затяжных случаях — амитриптилин, транквилизаторы • Физиотерапия • Мануальная терапия • Массаж • Постизометрическая релаксация • Акупунктура.
Оперативное лечение. Абсолютные показания к операции • Острое развитие картины сдавления конского хвоста с двигательными, чувствительными нарушениями, нарушениями функций тазовых органов • Острое или подострое сдавление спинного мозга.
Течение и прогноз • Болевые вертеброгенные синдромы протекают в виде обострений и ремиссий • Люмбаго и шейные прострелы длятся 1–2 нед • Благоприятному исходу могут помешать вторично присоединившиеся заболевания • Часто наблюдаются повторные приступы, протекающие часто более длительно с присоединением новых синдромов.
Профилактика • Нормализация массы тела • Улучшение общего физического состояния • Следует избегать провоцирующих условий, например поднятия тяжестей, наклонов, поворотов, быстрых движений или их комбинации.
МКБ-10 • M42 Остеохондроз позвоночника
Код вставки на сайт
Остеохондроз позвоночника — заболевание, характеризующееся развитием дегенеративного поражения хряща межпозвонкового диска и реактивных изменений со стороны смежных тел позвонков и окружающих тканей. Частота • Каждый второй человек в течение жизни испытывает характерные боли в спине или шее • Не менее 95% случаев шейных и поясничных болей обусловлены остеохондрозом позвоночника • Остеохондроз позвоночника — одна из наиболее частых жалоб при первичном обращении к врачу. Преобладающий возраст — 25–45 лет.
Факторы риска • Аномалии позвоночника •• Люмбализация или, наоборот, сакрализация •• Асимметричное расположение суставных щелей межпозвонковых суставов •• Врождённая узость позвоночного канала • Физическое перенапряжение • Вибрация, например, при вождении транспортных средств • Психосоциальные факторы •• Малоподвижный образ жизни •• Ожирение.
Этиология и патогенез • Под влиянием неблагоприятных статодинамических нагрузок упругое студенистое ядро, играющее амортизирующую роль и обеспечивающее гибкость позвоночника, начинает терять свои физиологические свойства в первую очередь за счёт деполимеризации полисахаридов. Оно теряет воду и со временем секвестрируется • Под влиянием механических нагрузок фиброзное кольцо диска, потерявшего упругость, выпячивается, а в последующем через его трещины выпадают фрагменты студенистого ядра: протрузия сменяется пролапсом — грыжей диска (см. Грыжа межпозвонкового диска поясничного отдела позвоночника, Грыжа межпозвонкового диска шейного и грудного отделов позвоночника) • В условиях нестабильности позвоночного сегмента возникают реактивные изменения в смежных телах позвонков и в суставах (сопутствующий остеохондрозу спондилоартроз).
Классификация. Посиндромный принцип — в зависимости от того, на какие нервные образования оказывают патологическое действие поражённые структуры позвоночника, различают компрессионные и рефлекторные синдромы • Компрессионные — натяжение, сдавление и деформация корешка, сосуда или спинного мозга (соответственно корешковые, сосудистые, спинальные синдромы) • Рефлекторные: патологические импульсы из рецепторов поражённых структур позвоночника (особенно задней продольной связки) поступают через задний корешок в спинной мозг, где переключаются на нейроны переднего и бокового рогов спинного мозга. В результате повышается тонус и изменяется трофика в соответствующих мышцах.
Локализация поражения. Наиболее часто поражаются нижнепоясничные и нижнешейные отделы позвоночника. Соответственно различают поясничные и шейные синдромы поражения позвоночника.
Клиническая картина
• Поясничные поражения •• Поясничные рефлекторные синдромы ••• Острые вертеброгенные поясничные боли (люмбаго). Боли возникают при физическом напряжении, неловком движении, длительном напряжении или охлаждении, а иногда и без видимой причины. Внезапно или в течение нескольких минут или часов появляется резкая боль, часто простреливающего характера. Боль усиливается при движении, сидении, стоянии, поднятии тяжестей, наклонах и поворотах, кашле, чихании. Боль проходит в состоянии покоя (в положении лёжа). Объём движений в поясничном отделе снижен, поясничная область болезненна при пальпации, обычно наблюдают спазм паравертебральной мускулатуры, уплощение поясничного лордоза или кифоз, нередко со сколиозом ••• Подострые и хронические вертеброгенные поясничные боли (люмбалгия) возникают не остро, а в течение нескольких дней. Клиническая картина напоминает люмбаго ••• Люмбоишиалгия: болевые и рефлекторные проявления, обусловленные остеохондрозом, распространяющиеся с поясничной на ягодичную область и ногу. Боли в спине в области поясницы с возможной иррадиацией в ягодицы и по задней поверхности бёдер, не достигая стоп ••• Синдром грушевидной мышцы: длительное тоническое напряжение грушевидной мышцы может привести к сдавлению проходящего под ней седалищного нерва. При этом обычно возникают симптомы раздражения (боли и вегетативные нарушения в голени и стопе), при длительном течении, однако, могут возникнуть и двигательные нарушения (вялый парез мышц голени и стопы) ••• Подколенный синдром: боли в подколенной ямки, обусловленные дистрофическими изменениями в месте прикрепления задних мышц бедра, что наблюдают при их перерастяжении. Последнее возникает, в частности, при патологическом гиперлордозе поясничного отдела позвоночника, сопровождающимся приподнятием заднего отдела таза вместе с седалищным бугром (место начала задних мышц бедра) •• Поясничные компрессионные синдромы: сдавление поясничных корешков, конского хвоста или дополнительной корешково-спинальной артерии Депрож-Готтерона (см. Грыжа межпозвонкового диска поясничного отдела позвоночника).
Дифференциальная диагностика • Спондилолистез • Воспалительные процессы • Анкилозирующий спондилит, связанные с ним воспалительные спондилопатии и поражение крестцово-подвздошного сочленения • Инфекция — остеомиелит позвоночника и воспаление дисков • Ревматоидный артрит • Неопластические процессы: первичные опухоли, метастазы • Ортопедические — остеоартрит тазобедренного сустава • Переломы • Отражённые боли (заболевания внутренних органов и сосудов) — желудочно-кишечные (язвенная болезнь желудка и двенадцатиперстной кишки, хронический панкреатит, синдром раздражённой толстой кишки, дивертикулит), мочеполовые (пиелонефрит, мочекаменная болезнь, простатит), гинекологические (беременность, эндометриоз, кисты яичника, воспалительные процессы в полости малого таза), сердечно-сосудистые (аневризма брюшной аорты, перемежающаяся хромота).
ЛЕЧЕНИЕ
Тактика ведения • Тракционное лечение • Укрепление мышечного корсета (ЛФК) • Воздействие на патологические рефлекторные процессы — мышечно-тонические и миофасциальные.
Консервативная терапия • Тракционное лечение • Эпидуральные блокады • Инфильтрация спазмированных мышц р-ром прокаина • Анальгетики короткого действия • НПВС в течение 10 дней, затем — по необходимости • Десенсибилизирующие средства • Витаминотерапия (пиридоксин, цианокобаламин) • В затяжных случаях — амитриптилин, транквилизаторы • Физиотерапия • Мануальная терапия • Массаж • Постизометрическая релаксация • Акупунктура.
Оперативное лечение. Абсолютные показания к операции • Острое развитие картины сдавления конского хвоста с двигательными, чувствительными нарушениями, нарушениями функций тазовых органов • Острое или подострое сдавление спинного мозга.
Течение и прогноз • Болевые вертеброгенные синдромы протекают в виде обострений и ремиссий • Люмбаго и шейные прострелы длятся 1–2 нед • Благоприятному исходу могут помешать вторично присоединившиеся заболевания • Часто наблюдаются повторные приступы, протекающие часто более длительно с присоединением новых синдромов.
Профилактика • Нормализация массы тела • Улучшение общего физического состояния • Следует избегать провоцирующих условий, например поднятия тяжестей, наклонов, поворотов, быстрых движений или их комбинации.
Остеохондроз позвоночника — это хроническое заболевание, при котором происходят дегенеративные изменения позвонков и находящихся между ними межпозвонковых дисков. В зависимости от места поражения позвоночника различают: остеохондроз шейного отдела, остеохондроз грудного отдела и остеохондроз поясничного отдела. Для диагностики остеохондроза позвоночника необходимо проведение рентгенографии, а в случае его осложнений (например, грыжи межпозвонкового диска) - МРТ позвоночника. В лечении остеохондроза позвоночника наряду с медикаментозными методами широко применяют, рефлексотерапию, массаж, мануальную терапию, физиопроцедуры и лечебную физкультуру.
МКБ-10

Этиология и патогенез
В той или иной степени остеохондроз позвоночника развивается у всех людей в возрасте и является одним из процессов старения организма. Раньше или позже в межпозвонковом диске возникают атрофические изменения, однако травмы, заболевания и различные перегрузки позвоночника способствуют более раннему возникновению остеохондроза. Наиболее часто встречается остеохондроз шейного отдела и остеохондроз поясничного отдела позвоночника.
Разработано около 10 теорий остеохондроза: сосудистая, гормональная, механическая, наследственная, инфекционно-аллергическая и другие. Но ни одна из них не дает полного объяснения происходящих в позвоночнике изменений, скорее они являются дополняющими друг друга.
Считается, что основным моментом в возникновении остеохондроза является постоянная перегрузка позвоночно-двигательного сегмента, состоящего из двух соседних позвонков с расположенным между ними межпозвонковым диском. Такая перегрузка может возникать в результате двигательного стереотипа — осанка, индивидуальная манера сидеть и ходить. Нарушения осанки, сидение в неправильной позе, ходьба с неровным позвоночным столбом вызывают дополнительную нагрузку на диски, связки и мышцы позвоночника. Процесс может усугубляться из-за особенностей строения позвоночника и недостаточности трофики его тканей, обусловленных наследственными факторами. Чаще всего пороки в строении встречаются в шейном отделе (аномалия Кимерли, краниовертебральные аномалии, аномалия Киари) и приводят к сосудистым нарушениям и раннему появлению признаков остеохондроза шейного отдела позвоночника.
Возникновение остеохондроза поясничного отдела чаще связано с его перегрузкой при наклонах и подъемах тяжести. Здоровый межпозвоночный диск может выдерживать значительные нагрузки благодаря гидрофильности находящегося в его центре пульпозного ядра. Ядро содержит большое количество воды, а жидкости, как известно, мало сжимаемы. Разрыв здорового межпозвонкового диска может произойти при силе сдавления более 500 кг, в то время как измененный в результате остеохондроза диск разрывается при силе сдавления в 200 кг. Нагрузку в 200 кг испытывает поясничный отдел позвоночника человека весом 70 кг, когда он удерживает 15-ти килограммовый груз в положении наклона туловища вперед на 200. Такое большое давление обусловлено малой величиной пульпозного ядра. При увеличении наклона до 700 нагрузка на межпозвонковые диски составит 489 кг. Поэтому часто первые клинические проявления остеохондроза поясничного отдела позвоночника возникают во время или после подъема тяжестей, выполнения работы по дому, прополки на огороде и т. п.
При остеохондрозе пульпозное ядро теряет свои гидрофильные свойства. Это происходит из-за нарушений в его метаболизме или недостаточного поступления необходимых веществ. В результате межпозвонковый диск становится плоским и менее упругим, в его фиброзном кольце при нагрузке появляются радиальные трещины. Уменьшается расстояние между соседними позвонками и они смещаются по отношению друг к другу, при этом происходит смещение и в фасеточных (дугоотростчатых) суставах, соединяющих позвонки.
Разрушение соединительной ткани фиброзного кольца диска, связок и капсул фасеточных суставов вызывает реакцию иммунной системы и развитие асептического воспаления с отечностью фасеточных суставов и окружающих их тканей. Из-за смещения тел позвонков происходит растяжение капсул фасеточных суставов, а измененный межпозвонковый диск уже не так прочно фиксирует тела соседних позвонков. Формируется нестабильность позвоночного сегмента. Из-за нестабильности возможно ущемление корешка спинномозгового нерва с развитием корешкового синдрома. При остеохондрозе шейного отдела позвоночника это часто возникает во время поворотов головой, при остеохондрозе поясничного отдела — во время наклонов туловища. Возможно формирование функционального блока позвоночно-двигательного сегмента. Он обусловлен компенсаторным сокращением позвоночных мышц.
Грыжа межпозвоночного диска образуется, когда диск смещается назад, происходит разрыв задней продольной связки и выпячивание части диска в спинномозговой канал. Если при этом в спинномозговой канал выдавливается пульпозное ядро диска, то такая грыжа называется разорвавшейся. Выраженность и длительность болей при такой грыже значительно больше, чем при неразорвавшейся. Грыжа диска может стать причиной корешкового синдрома или сдавления спинного мозга.
При остеохондрозе происходит разрастание костной ткани с образованием остеофитов — костных выростов на телах и отростках позвонков. Остеофиты также могут вызвать сдавление спинного мозга (компрессионную миелопатию) или стать причиной развития корешкового синдрома.
Симптомы остеохондроза позвоночника
Главным симптомом остеохондроза позвоночника является боль. Боль может быть острой с высокой интенсивностью, она усиливается при малейшем движении в пораженном сегменте и поэтому заставляет пациента принимать вынужденное положение. Так при остеохондрозе шейного отдела позвоночника пациент держит голову в наименее болезненной позе и не может ее повернуть, при остеохондрозе грудного отдела боль усиливается даже при глубоком дыхании, а при остеохондрозе поясничного отдела пациенту сложно садиться, вставать и ходить. Такой болевой синдром характерен для сдавления корешка спинномозгового нерва.
Примерно в 80% случаев наблюдается тупая боль постоянного характера и умеренной интенсивности. В подобных случаях при осмотре врачу необходимо дифференцировать проявления остеохондроза позвоночника от миозита мышц спины. Тупая боль при остеохондрозе обусловлена избыточным компенсаторным напряжением мышц, удерживающих пораженный позвоночно-двигательный сегмент, воспалительными изменениями или значительным растяжением межпозвонкового диска. У пациентов с таким болевым синдромом вынужденное положение отсутствует, но выявляется ограничение движений и физической активности. Пациенты с остеохондрозом шейного отдела позвоночника избегают резких поворотов и наклонов головой, с остеохондрозом поясничного отдела - медленно садятся и встают, избегают наклонов туловища.
Все симптомы остеохондроза, проявляющиеся только в районе позвоночного столба, относятся к вертебральному синдрому. Все изменения, локализующиеся вне позвоночника, формируют экстравертебральный синдром. Это могут быть боли по ходу периферических нервов при сдавлении их корешков на выходе из спинного мозга. Например, люмбоишиалгия — боли по ходу седалищного нерва при остеохондрозе поясничного отдела позвоночника. При остеохондрозе шейного отдела позвоночника это сосудистые нарушения в вертебро-базилярном бассейне головного мозга, вызванные сдавлением позвоночной артерии.
Осложнения остеохондроза позвоночника
Осложнения остеохондроза связаны с грыжей межпозвонкового диска. К ним относят сдавление спинного мозга (дискогенная миелопатия), для которого характерно онемение, слабость определенных мышечных групп конечностей (в зависимости от уровня сдавления), приводящая к появлению парезов, мышечные атрофии, изменение сухожильных рефлексов, нарушения мочеиспускания и дефекации. Межпозвоночная грыжа может стать причиной сдавления артерии, питающей спинной мозг, с образованием ишемических участков (инфаркт спинного мозга) с гибелью нервных клеток. Это проявляется появлением неврологического дефицита (нарушение движений, выпадение чувствительности, трофические расстройства), соответствующего уровню и распространенности ишемии.
Диагностика остеохондроза позвоночника
Диагностику остеохондроза позвоночника проводит невролог или вертебролог. На начальном этапе производят рентгенографию позвоночника в 2-х проекциях. При необходимости могут сделать съемку отдельного позвоночного сегмента и съемку в дополнительных проекциях. Для диагностики межпозвонковой грыжи, оценки состояния спинного мозга и выявления осложнений остеохондроза применяют магнитно - резонансную томографию (МРТ позвоночника). Большую роль играет МРТ в дифференциальной диагностике остеохондроза и других заболеваний позвоночника: туберкулезный спондилит, остеомиелит, опухоли, болезнь Бехтерева, ревматизм, инфекционные поражения. Иногда в случаях осложненного остеохондроза шейного отдела позвоночника необходимо исключение сирингомиелии. В некоторых случаях при невозможности проведения МРТ показана миелография.

МРТ поясничного отдела позвоночника. 1- выраженная дегидратация межпозвонковых дисков во всех сегментах. 2- дегидратация в сегментах L3-L4, L4-L5 справа (разные пациенты)
Прицельное исследование пораженного межпозвонкового диска возможно при помощи дискографии. Электрофизиологические исследования (вызванные потенциалы, электронейрография, электромиография) применяют для определения степени и локализации поражения нервных путей, наблюдения за процессом их восстановления в ходе терапии.
Лечение остеохондроза позвоночника
В остром периоде показан покой в пораженном позвоночно-двигательном сегменте. С этой целью при остеохондрозе шейного отдела позвоночника применяют фиксацию с помощью воротника Шанца, при остеохондрозе поясничного отдела — постельный режим. Фиксация необходима и при остеохондрозе шейного отдела с нестабильностью позвоночного сегмента.
В медикаментозной терапии остеохондроза применяют нестероидные противовоспалительные препараты (НПВП): диклофенак, нимесулид, лорноксикам, мелоксикам, кеторалак. При интенсивном болевом синдроме показаны анальгетики, например, анальгетик центрального действия флупиртин. Для снятия мышечного напряжения используют миорелаксанты — толперизон, тизанидин. В некоторых случаях целесообразно назначение противосудорожных препаратов - карбамазепин, габапентин; антидепрессантов, среди которых предпочтение отдают ингибиторам обратного захвата серотонина (сертралин, пароксетин).
При возникновении корешкового синдрома пациенту показано стационарное лечение. Возможно локальное введение глюкокортикоидов, противоотечная терапия, применение вытяжения. В лечении остеохондроза широко используется физиотерапия, рефлексотерапия, массаж, лечебная физкультура. Применение мануальной терапии требует четкого соблюдения техники ее выполнения и особой осторожности при лечении остеохондроза шейного отдела позвоночника.
Операции на позвоночнике показаны прежде всего при значительном сдавлении спинного мозга. Оно заключается в удалении грыжи межпозвонкового диска и декомпрессии спинномозгового канала. Возможно проведение микродискэктомии, пункционной валоризации диска, лазерной реконструкции диска, замены пораженного диска имплантатом, стабилизации позвоночного сегмента.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Остеохондроз позвоночника: причины появления, симптомы, диагностика и способы лечения.
Определение
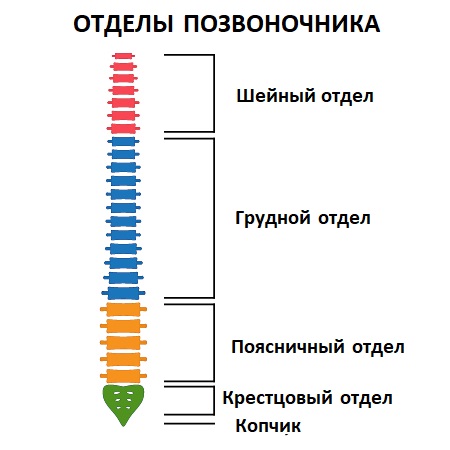
Позвоночник включает шейный, грудной, пояснично-крестцовый отделы и состоит из 33-34 расположенных друг над другом и соединенных в единую цепь позвонков. Для равномерного распределения нагрузки на позвоночный столб во время повседневной физической активности и нахождения тела в вертикальном положении позвоночник имеет физиологические (нормальные) изгибы. Два изгиба выпуклостью вперед в шейном и поясничном отделах (лордозы) и два выпуклостью назад в грудном и крестцовом отделах (кифозы). Между позвонками расположены межпозвоночные диски – хрящи, которые выполняют амортизирующую функцию и состоят из пульпозного ядра и окружающего его фиброзного кольца.
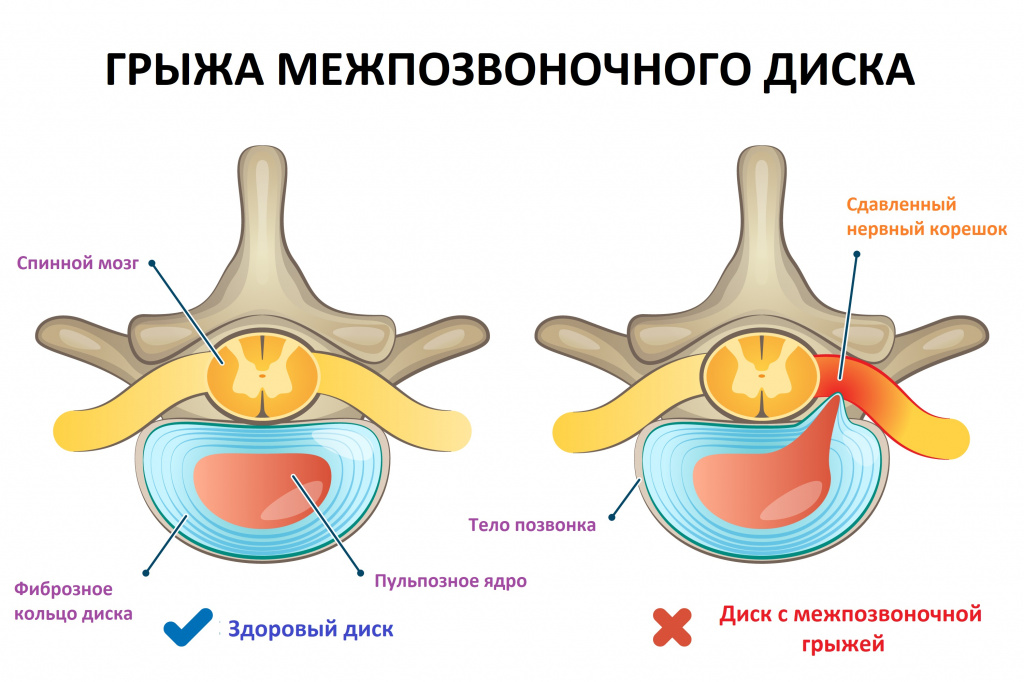
Остеохондроз позвоночника - хроническое заболевание, характеризующееся развитием дегенеративно-дистрофических изменений межпозвоночных дисков с последующим вовлечением в процесс смежных с ними позвонков и окружающих тканей.
Причины остеохондроза позвоночника
До настоящего времени нет точных данных о причинах дегенеративных изменений позвоночника. Существует ряд теорий, рассматривающих различные факторы: инволютивные (инволюция – обратное развитие, движение назад), механические, иммунные, гормональные, дисметаболические (обменные), сосудистые, инфекционные, функциональные и наследственные. Наиболее распространенной является инволютивная теория, согласно которой локальное (местное) преждевременное старение хряща и кости происходит в результате предшествующих механических или воспалительных повреждений. Согласно этой теории, развитие дегенеративных изменений позвоночника предопределено генетически, а возникновение заболевания с соответствующими клиническими проявлениями обусловлено влиянием различных эндогенных (внутренних) и экзогенных (внешних) факторов.
Вероятность остеохондроза увеличивается с возрастом, при наличии избыточного веса, малоподвижного образа жизни и слабой физической подготовки, с одной стороны, и тяжелого физического труда, вибрационного воздействия, с другой.
Нагрузка на позвоночник возрастает пропорционально увеличению массы тела, поэтому люди с лишним весом страдают от перегрузок даже в условиях умеренной активности; ситуация усугубляется склонностью к гиподинамии, обусловленной плохой переносимостью физических нагрузок.
Психоэмоциональное напряжение вкупе с малоподвижным образом жизни вызывает напряжение отдельных групп мышц, изменение мышечного тонуса, двигательных стереотипов – осанки, походки. Развитие сколиоза – бокового искривления позвоночника, патологического кифоза и лордоза (усугубления физиологических изгибов) тоже способствует деформации межпозвоночных дисков.
Классификация заболевания
- остеохондроз шейного отдела позвоночника;
- остеохондроз грудного отдела позвоночника;
- остеохондроз поясничного и крестцового отделов позвоночника.
- обострение (максимальное количество клинических проявлений);
- ремиссия (отсутствие клинических проявлений).
- Рефлекторные синдромы – рефлекторное напряжение иннервируемых мышц, или мышечно-тонические нарушения (мышечный спазм), сосудистые, вегетативные, дистрофические - развиваются при раздражении болевых рецепторов.
- Компрессионные синдромы чаще развиваются на фоне протрузии (выбухания, выпячивания межпозвоночного диска за пределы позвоночного столба без нарушения целостности фиброзного кольца) или грыжи диска из-за сдавления корешка нерва, спинного мозга или сосуда (соответственно различают радикулопатию, нейропатию, миелопатию, радикулоишемический синдром).
- Стадию внутридискового патологического процесса (хондроза). В этот период происходит внутридисковое перемещение пульпозного ядра. Студенистое ядро через трещины в фиброзном кольце проникает в его наружные волокна. В результате происходит раздражение нервных окончаний и развиваются болевые ощущения.
- Стадия нестабильности, или утраты фиксационной способности пораженного диска, когда вышележащий позвонок смещается по отношению к нижележащему. В этот период могут формироваться синдром нестабильности, рефлекторные и даже компрессионные синдромы.
- Стадия формирования грыж межпозвоночных дисков в связи с нарушением целостности фиброзного кольца, которые могут сдавливать прилежащие сосудисто-нервные образования, в том числе корешок спинномозгового нерва.
- Стадия фиброза межпозвоночных дисков и формирования краевых костно-хрящевых разрастаний тел позвонков, в результате чего возникает неподвижность позвонков и компенсаторное увеличение площади их опоры на неполноценные диски. В ряде случаев эти костные разрастания, как и грыжи дисков, могут сдавливать прилежащие нервно-сосудистые образования.
Симптоматика остеохондроза зависит от области поражения позвоночника и от степени происходящих в нем изменений, при этом может нарушаться функция внутренних органов.
Для остеохондроза шейного отдела позвоночника характерна боль в шее, усиливающаяся во время движения, отдающая в руку и сопровождающаяся онемением пальцев.
Возможны жалобы на головную боль в затылочной области, головокружение, шум в ушах, потемнение в глазах или мелькание мушек перед глазами.
При поражении грудного отдела позвоночника пациентов могут беспокоить боли в области сердца, в межлопаточной области, продолжающиеся длительное время, ноющие или давящие, достаточно часто острые, колющие, резкие.
Они могут возникать или усиливаться при глубоком дыхании, во время наклонов и поворотов туловища, при поднятии рук, чихании, кашле. Возможно чувство онемения кожи в области груди, живота и спины.
При остеохондрозе пояснично-крестцового отдела пациенты отмечают скованность движений, боль в нижней части спины, которая может отдавать в одну или обе ноги, усиливаться при наклонах, поворотах туловища, ходьбе, поднятии тяжестей.
Возможны вегетативные нарушения: зябкость ног при комфортной температуре для остальных частей тела, побледнение кожи ног. Отмечается чувство онемения, парестезии (ощущение мурашек и покалывания) кожи ног и ягодиц.
Диагностика заболевания
Инструментальная диагностика подразумевает рентгенографию позвоночника для исключения травматических повреждений, врожденных аномалий строения, выявления костных разрастаний. Исследование проводится в том числе с функциональными пробами – выполнением снимков при сгибании и разгибании в шейном и поясничном отделах для исключения патологического смещения позвонков относительно друг друга.
Рентгенологическое исследование шейного отдела позвоночника для оценки состояния и структурной целостности позвонков.
Для цитирования: Орлов М.А., Дорфман И.П., Орлова Е.А. Остеохондроз позвоночника: спорные и нерешенные вопросы диагностики, лечения, реабилитации. РМЖ. Медицинское обозрение. 2015;23(28):1669-1672.
Статья посвщена нерешенными спорным вопросам диагностики, лечения и реабилитации остеохондроза позвоночника

Для цитирования. Орлов М.А., Дорфман И.П., Орлова Е.А. Остеохондроз позвоночника: спорные и нерешенные вопросы диагностики, лечения, реабилитации // РМЖ. 2015. No 28. С. 1669–1672.
Читайте также:

