Перспективы развития здравоохранения в россии кратко
Обновлено: 05.07.2024
Стратегия представляет собой важный документ стратегического планирования, содержащий оценку состояния национальной безопасности в сфере охраны здоровья граждан, определяющий цели, основные задачи и приоритетные направления развития здравоохранения на долгосрочную перспективу.
Важно, что наряду с положительными трендами, достижениями здравоохранения нашли место и современные проблемы: недостаточный уровень первичной медико-санитарной помощи и ее доступности для населения, слабое развитие инфраструктуры детского здравоохранения (современным требованиям не отвечает треть зданий детских больниц в регионах), паллиативной медицинской помощи, лекарственного обеспечения.

Проект: Система кооперации "ФЕДЕРАЛЬНЫЙ СЕЛЬСОВЕТ"

Инициатива: “О принципах культуры мира в 21 веке”


Инициатива: Резолюция Всероссийской конференции Федерального Народного Совета

Инициатива: Основы государственной политики по сохранению и укреплению традиционных российских духовно-нравственных ценностей


Паспорт проекта утверждён: 24 декабря 2018 года.
Национальные цели:
- Обеспечение устойчивого развития численности населения Российской Федерации.
- Повышение ожидаемой продолжительности жизни до 78 лет к 2024 году и до 80 лет к 2030 году.
- Снижение смертности населения трудоспособного возраста.
- Снижение смертности от болезней системы кровообращения.
- Снижение смертности от новообразований.
- Снижение младенческой смертности.
- Ликвидация кадрового дефицита в медицинских организациях.
- Обеспечение охвата всех граждан профилактическими медицинскими осмотрами не реже одного раза в год.
- Обеспечение оптимальной доступности для населения медицинских организаций.
- Оптимизация работы медицинских организаций, оказывающих первичную медико-санитарную помощь.
- Сокращение времени ожидания в очереди.
- Упрощение записи на приём к врачу.
- Увеличение объёма экспорта медицинских услуг.
- Завершение формирования сети медицинских организаций первичного звена с использованием геоинформационной системы с учётом необходимости строительства врачебных амбулаторий и ФАП в малых населённых пунктах.
- Оптимизация работы медицинских организаций, которые оказывают первичную медико-санитарную помощь.
- Формирование системы защиты прав пациента.
- Разработка и реализация программ борьбы с сердечно-сосудистыми заболеваниями.
- Разработка и реализация программ борьбы с онкологическими заболеваниями.
- Разработка и реализация программ развития детского здравоохранения.
- Обеспечение медицинских организаций системы здравоохранения квалифицированными кадрами.
- Завершение формирования сети национальных медицинских исследовательских центров.
- Внедрение инновационных медицинских технологий, включая систему ранней диагностики и дистанционный мониторинг здоровья пациента.
- Создание механизмов взаимодействия медицинских организаций на основе единой государственной информационной системы в сфере здравоохранения.
- Совершенствование механизма экспорта медицинских услуг.
Ответственные за реализацию нацпроекта:
- куратор национального проекта – заместитель председателя Правительства РФ Татьяна Голикова;
- руководитель национального проекта – министр здравоохранения РФ Вероника Скворцова;
- администратор национального проекта – заместитель министра здравоохранения РФ Наталья Хорова.
Целевые показатели национального проекта:
Финансовое обеспечение реализации национального проекта:
- 1366,7 млрд рублей – из федерального бюджета;
- 265 млрд рублей – из бюджетов субъектов РФ;
- 94 млрд рублей – из государственных внебюджетных фондов;
- 0,1 млрд рублей – из внебюджетных источников.
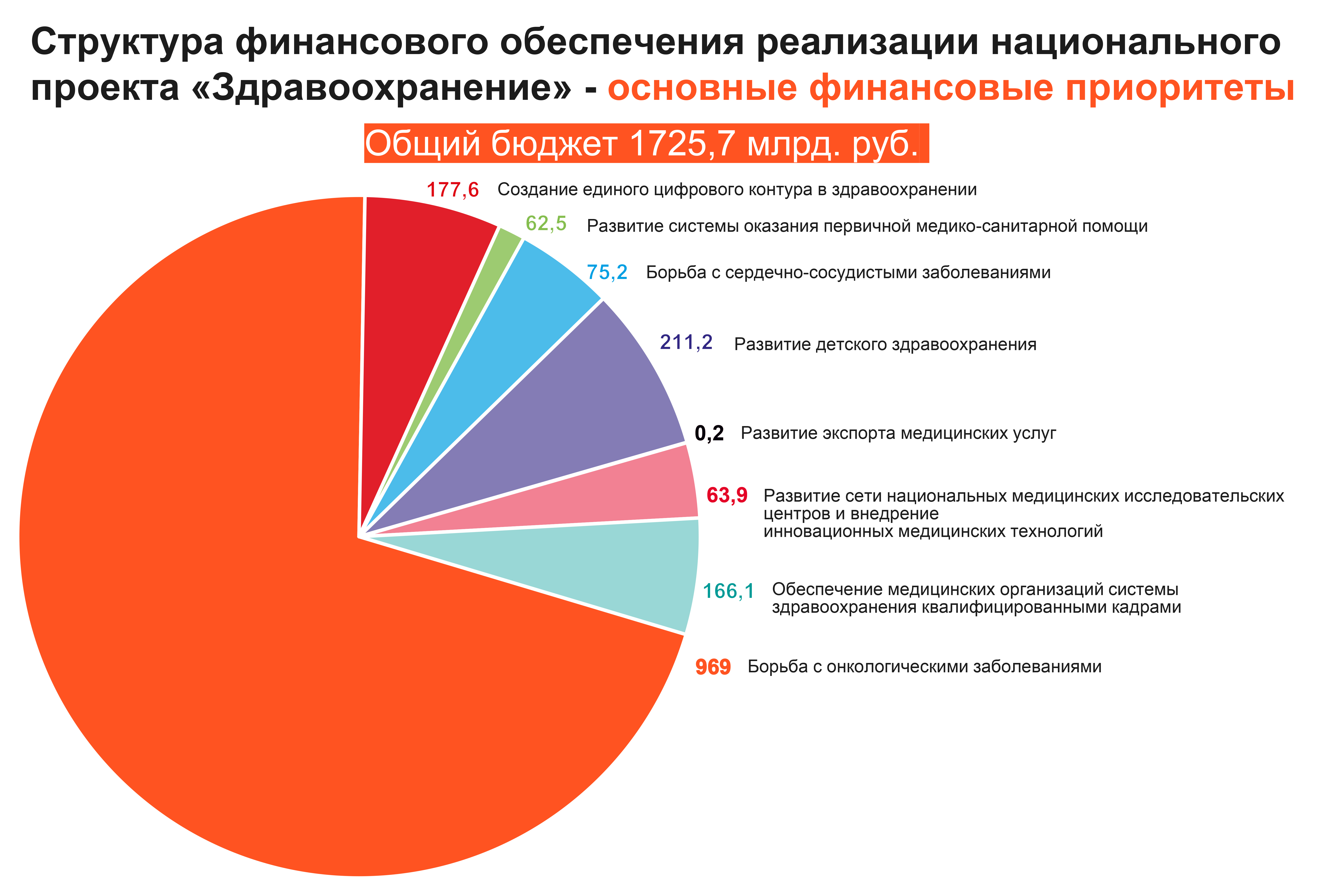
Структура финансирования национального проекта:
- на борьбу с онкологическими заболеваниями – 969 млрд рублей;
- на развитие детского здравоохранения – 211,2 млрд рублей;
- на создание единого цифрового контура в здравоохранении – 177,6 млрд рублей;
- на обеспечение медицинских организаций системы здравоохранения квалифицированными кадрами – 166,1 млрд рублей;
- на борьбу с сердечно-сосудистыми заболеваниями – 75,2 млрд рублей;
- на развитие сети национальных медицинских исследовательских центров – 63,9 млрд рублей;
- на развитие системы оказания первичной медико-санитарной помощи – 62,5 млрд рублей;
- на развитие экспорта медицинских услуг – 0,2 млрд рублей.
О проекте:
Основными целями стали ликвидация кадрового дефицита в организациях, которые оказывают первичную медико-санитарную помощь, обеспечение охвата всех граждан профосмотрами не реже одного раза в год и повышение доступности и качества первичной медпомощи, в том числе в отдалённых местностях.
- снижение смертности населения трудоспособного возраста с 455 случаев на 100 тысяч населения в 2018 году до 350 в 2024 году;
- снижение смертности от болезней системы кровообращения с 565 случаев на 100 тысяч населения в 2018 году до 450 в 2024 году;
- снижение смертности от новообразований, в том числе от злокачественных с 199,9 случая на 100 тысяч населения до 185 в 2024 году;
- снижение младенческой смертности с 5,5 случая на 1 тысячу родившихся детей до 4,5 в 2024 году;
- охват всех граждан профилактическими медицинскими осмотрами с 39,7% в 2018 году до 70% в 2024 году.
Планируется, что уже в 2021 году в России во всех без исключения городах с населением более ста тысяч человек будут медицинские организации, оказывающие первичную медико-санитарную помощь. Также в рамках нацпроекта экспорт медицинских услуг вырастет в четыре раза: с $250 млн до $1 млрд.
Видео о нацпроекте:
Интервью министра здравоохранения РФ Вероники Скворцовой на Гайдаровском форуме
Онлайн-конференция министра здравоохранения РФ Вероники Скворцовой в декабре 2018 года

Публикация актуальна для лиц, обучающихся на курсах повышения квалификации и профессиональной переподготовки по направлениям:
В 2019-2024 годах будут предприняты меры, направленные на снижение показателей смертности населения трудоспособного возраста, повышение эффективности системы здравоохранения, развитие инфраструктуры, информатизацию, усиление профилактической направленности здравоохранения. В целом траекторию развития системы здравоохранения будут определять следующие нормативно-правовые акты:
Основные стратегические цели развития системы здравоохранения до 2024 года
Минэкономразвития подчеркивает, что значительные усилия в сфере развития системы здравоохранения будут направлены на достижение стратегических показателей.
Цель 1: Снижение показателей смертности
- населения трудоспособного возраста (до 350 случаев на 100 тыс. населения),
- от болезней системы кровообращения (до 450 случаев на 100 тыс. населения),
- от новообразований, в том числе от злокачественных (до 185 случаев на 100 тыс. населения),
- младенческой смертности (до 4,5 случая на 1 тыс. родившихся детей);
Цель 2: Ликвидация кадрового дефицита в медицинских организациях, оказывающих первичную медико-санитарную помощь, оптимизация работы медицинских организаций, обеспечение оптимальной доступности для населения;
Цель 3: Обеспечение охвата всех граждан профилактическими медицинскими осмотрами не реже одного раза в год;
Цель 4: Увеличение объема экспорта медицинских услуг.
Реализация национального проекта "Здравоохранение"
В его рамках функционируют 8 федеральных проектов:
Система ОМС до 2024 года
Для развития системы ОМС будут предприняты меры по совершенствованию механизмов эффективного управления средствами ОМС. Также необходимо увеличить собираемость взносов на ОМС и повысить эффективность расходования ресурсов. Такие меры позволят сбалансировать систему ОМС.
Развитие системы первичной медико-санитарной помощи
По прогнозам Минэкономразвития, в 2024 году будет полностью решена проблема с всеми малонаселёнными пунктами, которые находятся вне зоны доступности от медицинской организации. В целом охват граждан профилактическими медосмотрами повысится до 70 %.
Для решения этих задач будут созданы новые врачебные амбулатории, модульные фельдшерско-акушерские пункты, закуплены мобильные диагностические установки.
К 2024 года более 72 % медицинских организаций, которые оказывают первичную медико-санитарную помощь, внедрят новую модель оказания первичной медико-санитарной помощи.
Эффективность программ по борьбе с сердечно-сосудистыми заболеваниями и онкологическими заболеваниями
По подсчетам Министерства экономического развития больничная летальность от острого коронарного синдрома к 2024 году снизится с 13 % до 8 %, больничная летальность от острого нарушения мозгового кровообращения с 19 % до 14 %.
Уже к 2024 году доля пациентов со злокачественными новообразованиями, выявленными на ранних стадиях, увеличится с 56,8 % до 63 %. При этом удельный вес больных со злокачественными новообразованиями, состоящих на учёте 5 лет и более увеличится с 54,5 % до 60 %.
Медицинская помощь детям
К 2024 году доля медицинских организаций, которые будут оснащены согласно порядку, составит 95 %.
Информационные технологии в медицине
Будет продолжаться внедрение современных информационных технологий, персонализированной медицины, формирование современной системы непрерывного медицинского образования.
К 2024 году все здравоохранение будет работать в едином цифровом пространстве благодаря завершению внедрения в здравоохранении единой государственной информационной системы в здравоохранении (ЕГИСЗ). То есть доля медицинских организаций, обеспечивающих информационное взаимодействие с ЕГИСЗ, составит 100 %. А не менее 50 млн. человек смогут воспользоваться услугами ЕГИСЗ.
Новая модель подготовки медицинских специалистов
Продолжится внедрение новой модели подготовки квалифицированных медицинских кадров. 100 % специалистов будет допущено к профессиональной деятельности через процедуру аккредитации.
Уже с 1 января 2019 года аккредитацию будут проходить специалисты, которые завершают подготовку в интернатуре/ординатуре. Тоже самое касается и тех, кто будет обучаться на курсах профессиональной переподготовки. Начиная с 2019 года, они будут после курсов переподготовки проходить процедуру аккредитации в региональных аккредитационных центрах.
Начиная с 2016 года, специалисты поэтапно переходят на новую модель непрерывного медицинского образования (НМО). Для этого Минздрав России развивает интернет-портал непрерывного медицинского образования, где регистрируются дистанционные модули образовательных программ. Также создана система учета образовательной активности медицинских и фармацевтических работников с использованием учётных единиц (кредитов). К 2021 году 90% всех специалистов будут обучаться дистанционно.
Доступ к порталу НМО будет организован через портал госуслуг и Федреестр медработников. Уже к 2021 году на портале появится 4000 единиц интерактивных образовательных модулей. Эти модули будут соответствовать положениям о порядках оказания медпомощи, клинических рекомендаций и принципов доказательственной медицины.
Дистанционный характер обучения также предполагает интерактивный контакт специалиста с образовательными, научными, лечебными организациями и коллегами: семинары, конференции, частные исследования, а также стажировки, преподавание, консультирование, экспертиза, наставничества.
Также планируется развитие университетских клиник и клинических баз, симуляционных и тренинговых классов, экспериментальных операционных, виртуальных ситуационных программ и дистанционных интерактивных сессий, электронных информационных баз и библиотек, систем помощи молодому специалисту в принятии решений.
Укомплектованность врачебных должностей в первичном звене
К 2024 году укомплектованность первичного звена здравоохранения составит 95 %.
Частный бизнес в здравоохранении
Начиная с 2019 года, медицинские организации частной формы собственности получат доступ для оказания высокотехнологичной медицинской помощи (ВМП), которая не включена в базовую программу обязательного медицинского страхования.
Лекарственное обеспечение
Будет внедрена в эксплуатацию Федеральная государственная информационная система мониторинга движения лекарственных препаратов от производителя до конечного потребителя с использованием маркировки (кодификации) и идентификации упаковок лекарственных препаратов.
А с 1 января 2020 г. все находящиеся в гражданском обороте лекарственные препараты будут охвачены индивидуальной маркировкой, что позволит обеспечить их качество и безопасность, защитить граждан от фальсифицированных лекарственных препаратов.
Доля ВИЧ-инфицированных, получающих антивирусную терапию, приблизится к уровню 100 % от числа стоящих под диспансерным наблюдением ВИЧ-инфицированных, что позволит предотвратить развитие эпидемии, связанной с распространением ВИЧ инфекции на территории Российской Федерации.
В последние годы в здравоохранении России наметились сдвиги к лучшему, что касается и выделения избирательно дополнительных средств к бюджету, и строительства новых современных центров, и появления качественно новых лекарственных препаратов и изделий. Например, в Ростове-на-Дону (как и в ряде других городов) построен и успешно функционирует перинатальный центр, в котором выхаживают более 50% новорожденных весом в 1 кг, имеется перспектива поднять выживаемость таких детей до 75%. Появилась возможность спасать детей с экстремальным весом в 500 г. Такие положительные сдвиги имеются в кардиологии, урологии, трансплантологии и в других областях медицины, внедряются в практику новые высокотехнологичные методы, которые в нашей стране ранее не применялись. Так, в 2014 г. 459 методов высокотехнологичной медицинской помощи включено в систему ОМС, что позволило применять их во всех крупных региональных лечебных учреждениях. Однако события 2015 г., связанные с сокращением средств на здравоохранение, несколько приостановили процесс его улучшения.
Здравоохранение глубинки в разных регионах страны находится в упадке, закрываются больницы и даже медицинские пункты, нет врачебных кадров, медицинскую помощь, даже экстренную, оказывать нечем.
Стоит обратить внимание, что негативные проблемы, хотя и другого характера, наблюдаются и в столичном здравоохранении: в Москве ликвидирована почти четверть больниц, сокращается число больничных коек, а также медицинский персонал.

По эффективности системы здравоохранения, включающей три показателя (средний показатель ожидаемости продолжительности жизни, государственные затраты на здравоохранение в виде процентов от валового внутреннего продукта (ВВП) и стоимость медицинских услуг на душу населения), из 51 страны Европейского региона Российская Федерация в 2014 г., набрав 22,5 балла, заняла последнее место. По ряду важных показателей здоровья в России ситуация хуже, чем во многих странах. Средняя продолжительность жизни в 2015 г. превысила 71 год, достигнув средних показателей стран Европы. Причем в структуре причин смертности 60% составляют сердечно-сосудистые заболевания, 15% —онкологические, 4% —заболевания органов дыхания и пищеварения.
Убедительные сведения о состоянии нынешнего здравоохранения приводит руководитель Высшей школы организации и управления здравоохранением, доктор медицинских наук Г. Улумбекова. По данным Федеральной службы государственной статистики, за 9 месяцев 2015 г. Умерло больше людей, чем за тот же период 2014 г. Если государственное финансирование здравоохранения не увеличится, то удержать показатели смертности на уровне 2014 г., а именно 13,1 случая на тысячу населения, будет невозможно. Смертность растет из-за снижения доступности бесплатной медпомощи, которая определяется наличием достаточного числа врачей, коек в стационарах, лекарств и соответствующего финансирования. За два года (2013 и 2014) число врачей сократилось на 23 тыс. И это при том, что их нехватка и раньше составляла 22% от необходимого. Причем почти треть врачей —пенсионного возраста. Понятно, что в 2014 г. число посещений поликлиник в связи с заболеваниями сократилось на 137 млн (14%), число вызовов скорой помощи —на 1,7 млн (4%), число госпитализаций в стационары —на 667 тыс. (2%), хотя люди меньше болеть не стали. Число коек в стационарах сократилось на 81 тыс., сейчас их дефицит составляет 30% от необходимого. На селе закрыто 669 фельдшерских акушерских пунктов. Объемы государственного финансирования в 2014 г. по сравнению с 2013 г. сократились на 7%, а в 2015-м —на 17%. Если учесть инфляцию и изменения курсовой разницы рубля к доллару, то расходы подорожали вдвое. Если привести цены 2013 г. в текущие цены 2016 г., то снижение составит 20%! Справедливости ради, нужно обратить внимание на то, что здоровье человека зависит от многих факторов: более чем на 50% —от социальных, которые должно решать государство. Если исключить 30—0% заболеваний, связанных с генетическими особенностями, то ответственность медицины не будет превышать 15—0%. Для искоренения приведенных выше недостатков и улучшения охраны здоровья граждан эта проблема должна решаться на значительно более высоком уровне, в нее следует вовлечь различные государственные органы, ей должно быть придано большее значение и выделены большие средства, как имеет место в отношении органов безопасности. Это отмечал и крупный государственный деятель, академик Б. В. Петровский, долгие годы возглавлявший Министерство здравоохранения СССР.
Государственный совет РФ еще в октябре 2010 г. отметил следующие основные проблемы здравоохранения России, которые продолжают оставаться злободневными:
1) декларативность государственных гарантий бесплатной медицинской помощи;
2) изношенность основных фондов учреждений здравоохранения в среднем на 58,5%;
3) отставание нормативно-правовой базы от потребностей здравоохранения;
4) неэффективность бюджетно-страховой системы финансирования здравоохранения;
5) низкая эффективность использования материального и кадрового потенциала;
6) неэффективность организации первичной медико-санитарной помощи;
8) низкий уровень оплаты труда медицинских работников, 38% которых получают зарплату ниже прожиточного уровня;
9) неразвитость систем лицензирования, аккредитации и сертификации и др.
Еще одна проблема в здравоохранении —коррупция, которая, как считают специалисты, за последние годы больше, чем в других сферах деятельности, охватила администраторов и рядовых врачей.
Специалисты в области образования считают, что надо радикально изменить программу, подход и требования к подготовке врачей. О недостатках в медицинском образовании не раз высказывались и руководители медицинских ведомств, и высшее руководство страны. По данным ФОМ (2013), 46% россиян считают, что объем знаний врачей недостаточен, и это приводит к медицинским ошибкам; 18% считает, что дефекты в лечебной деятельности объясняются халатностью, безответственностью, равнодушием и имеют место в связи с безнаказанностью. В связи с изложенным совершенствование системы подготовки медицинских кадров является первостепенной задачей для решения многих проблем здравоохранения, в том числе и проблемы качества оказания медицинских услуг.
Медицинское право — отрасль права Российской Федерации, занимающаяся регулированием отношений в сфере здравоохранения и медицинского страхования; иными словами — всеми отношениями, возникающими по поводу организации, оплаты и оказания медицинской помощи.
· участники правоотношений в сфере здравоохранения
· роль государства в системе здравоохранения
· положение здравоохранения в современной России
Главными участниками рассматриваемых правоотношений являются: пациент; медицинский персонал (в частности — лечащий врач); медицинское учреждение (ЛПУ, НИИ, медицинские институты и иные субъекты); страховая медицинская организация; страхователи (страхователь); государственные органы регулирования и управления в сфере здравоохранения (Министерство здравоохранения и социального развития РФ, Федеральный фонд обязательного медицинского страхования РФ, Фонд социального страхования РФ).
Кроме того, в медицинских правоотношениях возможно участие следующих субъектов: органы, выдающие медицинским учреждениям разрешение на занятие медицинской деятельностью (лицензии и сертификаты); медицинские ассоциации; контролирующие организации (профсоюзы, общества защиты прав потребителей, антимонопольный комитет и проч.), суды.
Роль государства в российском здравоохранении достаточно сильна и объемна: во-первых, государство провозглашает право на охрану здоровья граждан и гарантирует минимальный объём медицинской помощи, оказываемой бесплатно по ОМС. Во-вторых, оно устанавливает стандарты оказания медицинской помощи, обязательные для исполнения как государственными медицинскими учреждениями, так и частными. В-третьих, РФ контролирует деятельность медицинских учреждений: устанавливает необходимые разрешения для оказания медицинских услуг (лицензии, сертификаты медицинских учреждений; дипломы и сертификаты врачей), проводит аккредитацию деятельности, устанавливает перечень надзорных организаций. В-четвёртых, государство привлекает лиц, виновных в нарушении прав и законных интересов, к ответственности. В-пятых, государство предполагает развитие системы здравоохранения субъектами Федерации и даёт им на это соответствующие полномочия. Кроме того, государство определяет круг прав и законных интересов лица в области здравоохранения, охраняет их и гарантирует право на защиту в случае их нарушения.
В последние годы в здравоохранении России наметились сдвиги к лучшему, что касается и выделения избирательно дополнительных средств к бюджету, и строительства новых современных центров, и появления качественно новых лекарственных препаратов и изделий. Например, в Ростове-на-Дону (как и в ряде других городов) построен и успешно функционирует перинатальный центр, в котором выхаживают более 50% новорожденных весом в 1 кг, имеется перспектива поднять выживаемость таких детей до 75%. Появилась возможность спасать детей с экстремальным весом в 500 г. Такие положительные сдвиги имеются в кардиологии, урологии, трансплантологии и в других областях медицины, внедряются в практику новые высокотехнологичные методы, которые в нашей стране ранее не применялись. Так, в 2014 г. 459 методов высокотехнологичной медицинской помощи включено в систему ОМС, что позволило применять их во всех крупных региональных лечебных учреждениях. Однако события 2015 г., связанные с сокращением средств на здравоохранение, несколько приостановили процесс его улучшения.
Здравоохранение глубинки в разных регионах страны находится в упадке, закрываются больницы и даже медицинские пункты, нет врачебных кадров, медицинскую помощь, даже экстренную, оказывать нечем.
Стоит обратить внимание, что негативные проблемы, хотя и другого характера, наблюдаются и в столичном здравоохранении: в Москве ликвидирована почти четверть больниц, сокращается число больничных коек, а также медицинский персонал.
По эффективности системы здравоохранения, включающей три показателя (средний показатель ожидаемости продолжительности жизни, государственные затраты на здравоохранение в виде процентов от валового внутреннего продукта (ВВП) и стоимость медицинских услуг на душу населения), из 51 страны Европейского региона Российская Федерация в 2014 г., набрав 22,5 балла, заняла последнее место. По ряду важных показателей здоровья в России ситуация хуже, чем во многих странах. Средняя продолжительность жизни в 2015 г. превысила 71 год, достигнув средних показателей стран Европы. Причем в структуре причин смертности 60% составляют сердечно-сосудистые заболевания, 15% —онкологические, 4% —заболевания органов дыхания и пищеварения.
Убедительные сведения о состоянии нынешнего здравоохранения приводит руководитель Высшей школы организации и управления здравоохранением, доктор медицинских наук Г. Улумбекова. По данным Федеральной службы государственной статистики, за 9 месяцев 2015 г. Умерло больше людей, чем за тот же период 2014 г. Если государственное финансирование здравоохранения не увеличится, то удержать показатели смертности на уровне 2014 г., а именно 13,1 случая на тысячу населения, будет невозможно. Смертность растет из-за снижения доступности бесплатной медпомощи, которая определяется наличием достаточного числа врачей, коек в стационарах, лекарств и соответствующего финансирования. За два года (2013 и 2014) число врачей сократилось на 23 тыс. И это при том, что их нехватка и раньше составляла 22% от необходимого. Причем почти треть врачей —пенсионного возраста. Понятно, что в 2014 г. число посещений поликлиник в связи с заболеваниями сократилось на 137 млн (14%), число вызовов скорой помощи —на 1,7 млн (4%), число госпитализаций в стационары —на 667 тыс. (2%), хотя люди меньше болеть не стали. Число коек в стационарах сократилось на 81 тыс., сейчас их дефицит составляет 30% от необходимого. На селе закрыто 669 фельдшерских акушерских пунктов. Объемы государственного финансирования в 2014 г. по сравнению с 2013 г. сократились на 7%, а в 2015-м —на 17%. Если учесть инфляцию и изменения курсовой разницы рубля к доллару, то расходы подорожали вдвое. Если привести цены 2013 г. в текущие цены 2016 г., то снижение составит 20%! Справедливости ради, нужно обратить внимание на то, что здоровье человека зависит от многих факторов: более чем на 50% —от социальных, которые должно решать государство. Если исключить 30—0% заболеваний, связанных с генетическими особенностями, то ответственность медицины не будет превышать 15—0%. Для искоренения приведенных выше недостатков и улучшения охраны здоровья граждан эта проблема должна решаться на значительно более высоком уровне, в нее следует вовлечь различные государственные органы, ей должно быть придано большее значение и выделены большие средства, как имеет место в отношении органов безопасности. Это отмечал и крупный государственный деятель, академик Б. В. Петровский, долгие годы возглавлявший Министерство здравоохранения СССР.
Государственный совет РФ еще в октябре 2010 г. отметил следующие основные проблемы здравоохранения России, которые продолжают оставаться злободневными:
1) декларативность государственных гарантий бесплатной медицинской помощи;
2) изношенность основных фондов учреждений здравоохранения в среднем на 58,5%;
3) отставание нормативно-правовой базы от потребностей здравоохранения;
4) неэффективность бюджетно-страховой системы финансирования здравоохранения;
5) низкая эффективность использования материального и кадрового потенциала;
6) неэффективность организации первичной медико-санитарной помощи;
8) низкий уровень оплаты труда медицинских работников, 38% которых получают зарплату ниже прожиточного уровня;
9) неразвитость систем лицензирования, аккредитации и сертификации и др.
Еще одна проблема в здравоохранении —коррупция, которая, как считают специалисты, за последние годы больше, чем в других сферах деятельности, охватила администраторов и рядовых врачей.
Специалисты в области образования считают, что надо радикально изменить программу, подход и требования к подготовке врачей. О недостатках в медицинском образовании не раз высказывались и руководители медицинских ведомств, и высшее руководство страны. По данным ФОМ (2013), 46% россиян считают, что объем знаний врачей недостаточен, и это приводит к медицинским ошибкам; 18% считает, что дефекты в лечебной деятельности объясняются халатностью, безответственностью, равнодушием и имеют место в связи с безнаказанностью. В связи с изложенным совершенствование системы подготовки медицинских кадров является первостепенной задачей для решения многих проблем здравоохранения, в том числе и проблемы качества оказания медицинских услуг.
Медицинское право — отрасль права Российской Федерации, занимающаяся регулированием отношений в сфере здравоохранения и медицинского страхования; иными словами — всеми отношениями, возникающими по поводу организации, оплаты и оказания медицинской помощи.
· участники правоотношений в сфере здравоохранения
· роль государства в системе здравоохранения
· положение здравоохранения в современной России
Главными участниками рассматриваемых правоотношений являются: пациент; медицинский персонал (в частности — лечащий врач); медицинское учреждение (ЛПУ, НИИ, медицинские институты и иные субъекты); страховая медицинская организация; страхователи (страхователь); государственные органы регулирования и управления в сфере здравоохранения (Министерство здравоохранения и социального развития РФ, Федеральный фонд обязательного медицинского страхования РФ, Фонд социального страхования РФ).
Кроме того, в медицинских правоотношениях возможно участие следующих субъектов: органы, выдающие медицинским учреждениям разрешение на занятие медицинской деятельностью (лицензии и сертификаты); медицинские ассоциации; контролирующие организации (профсоюзы, общества защиты прав потребителей, антимонопольный комитет и проч.), суды.
Роль государства в российском здравоохранении достаточно сильна и объемна: во-первых, государство провозглашает право на охрану здоровья граждан и гарантирует минимальный объём медицинской помощи, оказываемой бесплатно по ОМС. Во-вторых, оно устанавливает стандарты оказания медицинской помощи, обязательные для исполнения как государственными медицинскими учреждениями, так и частными. В-третьих, РФ контролирует деятельность медицинских учреждений: устанавливает необходимые разрешения для оказания медицинских услуг (лицензии, сертификаты медицинских учреждений; дипломы и сертификаты врачей), проводит аккредитацию деятельности, устанавливает перечень надзорных организаций. В-четвёртых, государство привлекает лиц, виновных в нарушении прав и законных интересов, к ответственности. В-пятых, государство предполагает развитие системы здравоохранения субъектами Федерации и даёт им на это соответствующие полномочия. Кроме того, государство определяет круг прав и законных интересов лица в области здравоохранения, охраняет их и гарантирует право на защиту в случае их нарушения.
Читайте также:

