Основные причины преждевременных родов кратко
Обновлено: 03.07.2024
Можно выделить основные социальные и медицинские причины возникновения преждевременных родов:
1. Социальные:
- постоянные стрессы;
- сложности в личной жизни (отсутствие мужа, развод, семейные ссоры);
- плохие условия проживания;
- невысокий социальный уровень;
- тяжелая физическая работа;
- плохое питание, нехватка витаминов и полезных веществ;
- возраст беременной до 18 лет либо после 40 лет.
2. Медицинские:
1. истмико-цервикальная недостаточность:
шейка матки самостоятельно открывается, провоцируя либо выкидыш, либо преждевременное появление ребенка на свет. Может возникнуть в результате механического расширения шейки — в ходе медицинского аборта, чистки полости матки после выкидыша или оплодотворения ЭКО.
2. различные инфекции половой системы:
Инфекция у женщин, особенно инфекция мочевых путей, может спровоцировать преждевременные роды. Зачастую такие инфекции протекают бессимптомно, и женщина не знает, что она больна. Возможно, определенные типы бактерий выделяют химические вещества, увеличивающие выработку простагландина в матке. Простагландины вещества липидной природы, их можно обнаружить в различных частях организма. Они действуют на непроизвольную мускулатуру и вызывают сокращение или расслабление. Другими словами, они могут вызвать сокращение мускулатуры матки и спровоцировать начало преждевременных родов. Простагландины имеют и другие функции, в частности принимают участие в развитии кровообращения плода;
3. слабость шейки матки:
слабость шейки матки становится причиной преждевременных родов примерно в 20% случаев. При наличии такого диагноза можно укрепить окружающие ткани тонкой нитью (циркляж). Это предотвращает преждевременное раскрытие шейки.
4. многоплодие:
при беременности тремя или четырьмя плодами вероятность преждевременных родов также увеличивается. Частота многоплодной беременности возрастает при применении некоторых методов лечения бесплодия. Для плодов места в матке становится слишком мало, что может привести к более раннему началу родов по сравнению с нормальным.
При беременности тремя или четырьмя плодами роды, как правило, происходят при помощи кесарева сечения за 6 или более недель до срока в зависимости от состояния плодов. В этой ситуации весь персонал должен быть хорошо подготовлен, все необходимое оборудование готово для создания новорожденным оптимальных условий.
Известно, что три или четыре плода в последние недели беременности набирают вес не так интенсивно, и рождение до срока может благоприятно повлиять на таких детей. Сегодня специалисты стараются имплантировать только одно или два плодных яйца во время экстракорпорального оплодотворения, что позволяет снизить риск многоплодной беременности;
5. неправильное предлежание, отслойка плаценты;
6. пороки в анатомии матки;
7. наличие в анамнезе выкидыша, замирания беременности и медицинских абортов;
8. менее 2-х лет с момента прошлых родов;
9. 4-е, 5-е и более роды;
10. инфицирование малыша в утробе;
11. отклонения в развитии плода;
12. поздний токсикоз;
13. серьезные инфекционные болезни (ангина, простуда, пиелонефрит);
14. недуги эндокринной системы;
15. заболевания миокарда (пороки, ревматизм, ГИПЕРТОНИЯ);
16. операции, проведенные в течение беременности — особенно брюшины и органов таза;
17. хронические болезни почек;
18. сахарный диабет.
Профилактика преждевременных родов.
Крайне важно еще до беременности задуматься над тем, как избежать преждевременных родов. И здесь необходима профилактика и своевременная подготовка. Прежде всего, перед зачатием следует провести обследование организма, а при выявлении каких-либо нарушений, пойти полный курс лечения.
1. К профилактике преждевременных родов относится устранение возможных причин (чаще всего, инфекций) еще на этапе планирования беременности.
2. Обратиться к гинекологу в женскую консультацию на самых ранних стадиях беременности, для постановки на учет и наблюдения, особенно, если в анамнезе имеются преждевременные роды, аборты или самопроизвольные выкидыши. Регулярные посещения врача создают гораздо больше возможностей для будущей мамы проходить медицинский осмотр, консультироваться по вопросам диеты и быть осведомленной обо всем процессе, что она должна пройти.
3. Увеличить период между беременностями.
4. Беременная женщина должна следить за своим питанием, употреблять богатую витаминами и минералами пищу или специальные витаминные комплексы для беременных.
Низкие концентрации витаминов, минералов, белков и энергии в организме влекут за собой риск уменьшения кровообращения и повышенной материнской инфекции, которые оба могут потенциально увеличить риск преждевременных родов.
5. Соблюдение режима отдыха и питья. Адекватный режим отдыха и достаточное количество жидкости способствуют хорошей циркуляции крови, кислорода, витаминов и питательных веществ для растущего плода.
6. Необходимо избегать эмоциональные потрясения, умственное и социальное напряжение. Депрессия, семейные неприятности и стрессовые обстоятельства, такие, как тяжелые материальные трудности, также были связаны с началом преждевременных родов.
7. Своевременная сдача анализов, выявление и лечение инфекций во время беременности.
8. Профилактика, выявление и лечение возникших во время беременности осложнений.
9. Регулярный УЗИ-контроль за развитием плода.
11. Знать симптомы преждевременных родов. Они включают: сокращение матки, схваткообразные боли в низу живота, боли в спине, и выделения из влагалища.
Важно помнить, что преждевременные роды начинаются неожиданно, чаще всего рядом не оказывается медицинских работников, способных сразу же оказать необходимую помощь. Таким образом, самый лучший способ уберечься от преждевременных родов — соблюдать вышеперечисленные рекомендации.
Когда будущая мать здорова, а беременность протекает без патологий, то маловероятно, что у нее начнутся преждевременные роды.
Тетруашвили Нана Картлосовна,
д.м.н., зав 2 акушерским отделением патологии беременности ФГБУ «НМИЦ акушерства,
Преждевременные роды – родоразрешение на сроке гестации от 28 до 37 недель, сопровождающееся рождением недоношенного и физически незрелого плода массой 1000-2500 г и длиной 35-45 см. Преждевременные роды могут носить угрожающий, начинающийся и начавшийся характер. В зависимости от этого клинические проявления и акушерская тактика при преждевременных родах будет различной. При угрожающих и начинающихся родах стремятся к пролонгированию беременности. Начавшиеся преждевременные роды с развившейся регулярной родовой деятельностью ведут под контролем состояния матери и плода.
МКБ-10
Общие сведения
Преждевременными родами заканчивается в 5-12% беременностей. По определению ВОЗ, прерывание беременности при сроках 22-28 недель, закончившееся рождением плода массой 500-1000 г и прожившим не менее 7 дней, рассматривается как ранние преждевременные роды с крайне низкой массой плода. Если рожденный от преждевременных родов ребенок погибает раньше 7-дневного срока, такой исход беременности акушерство и гинекология расценивают как поздний выкидыш.
Причины
Доношенность беременности в значительной мере зависит от состояния репродуктивных органов. Преждевременные роды нередко встречаются у женщин, имеющих заболевания и аномалии матки, - эндометриоз, фиброму, гипоплазию матки, двурогую матку, внутриматочную перегородку, внутриматочные синехии. Развитию несостоятельности шейки матки, ведущей к преждевременным родам, способствуют повреждения матки при диагностическом выскабливании, искусственных абортах и родах, операциях (конизации, ампутации шейки матки) и др.
К причинам преждевременных родов, обусловленным состоянием плода, относят, прежде всего, генетические нарушения, тяжелые врожденные аномалии пороки, внутриутробные заболевания (гемолитическую болезнь) и инфекции плода. В ряде случаев к преждевременным родам может приводить проведение инвазивной пренатальной диагностики – кордоцентеза, амниоцентеза.
В число, так называемых, сочетанных факторов преждевременных родов, связанных с течением беременности, входят иммунологические конфликты (резус-конфликт), гестоз, предлежание плаценты или ее преждевременная отслойка, поперечное положение плода, тазовое предлежание, многоплодие, многократные беременности и роды и др.
Частота развития преждевременных родов напрямую зависит от социально-биологических условий, в которых протекает беременности. Преждевременные роды могут провоцироваться тяжелым физическим трудом, чрезмерными умственными нагрузками, стрессами, неудовлетворительным питанием, вредными привычками.
Симптомы преждевременных родов
По клиническому течению преждевременные роды могут быть угрожающими, начинающимися и начавшимися. При определении стадии преждевременных родов руководствуются оценкой сократительной активности матки, состоянием плодного пузыря и родовых путей. В случае угрожающего характера преждевременных родов у беременной появляются ноющие, тянущие боли в пояснице и животе, напряжение матки и ее сокращения, отмечается повышение двигательной активности плода, иногда - сукровичные выделения из половых путей. Такая симптоматика требует срочного обращения к акушеру-гинекологу.
Для начинающихся преждевременных родов типичны выраженные боли внизу живота, регулярные схватки, симптом отхождения шеечной пробки, появление сукровичных выделений, часто – подтекание или излитие амниотических вод. При начавшихся преждевременных родах развивается регулярная родовая деятельность с интервалом между схватками менее 10 минут, отмечается сукровичное отделяемое, происходит опущение предлежащее части плода ко входу в таз и разрыв плодного пузыря.
В целом преждевременные роды характеризуются несвоевременным излитием вод; слабой, иногда сильной или дискоординированной родовой деятельностью; стремительным либо затяжным течением; отслойкой плаценты и кровотечениями; послеродовыми осложнениями; гипоксией плода.
Диагностика
Для установления факта преждевременных родов и их стадии важным критерием служит оценка состояния шейки матки и плодного пузыря. Влагалищное исследование и осмотр шейки в зеркалах проводят для определения степени раскрытия маточного зева, длины и консистенции шейки матки. При угрожающих родах обследование выявляет неизмененную шейку, закрытый наружный маточный зев; при начинающихся родах шейка матки укорочена, маточный зев приоткрыт на 1-2 см; при начавшихся – определяется сглаживание шейки матки и раскрытие маточного зева на 2-4 см. Гинекологическое исследование необходимо повторять в динамике через 30—60 минут.
Для исключения урогенитальных инфекций и скрытой бактериурии проводится бакпосев отделяемого из шейки матки на патогены (стафилококк, хламидии, уреаплазму, гонококк) и бактериологическое исследование мочи. С помощью УЗИ уточняется срок гестации, предполагаемая масса плода, его положение и предлежание, целостность плодного пузыря, состояние и локализация плаценты, исключается предлежание плаценты. Аускультация и инструментальная регистрация сердцебиения плода (фонокардиография плода, кардиотокография) при преждевременных родах необходимы для выявления признаков гипоксии.
Дополнительно с целью определения акушерского статуса используется индекс токолиза Баумгартена, исчисляемый по сумме баллов, полученных при оценке ряда объективных параметров (наличия схваток, разрыва оболочек, кровотечения, открытия шейки матки). При этом, чем меньше сумма баллов, тем более эффективной может быть токолитическая терапия.
В ряде случаев, при медленном раскрытии шейки матки, преждевременные роды требуется дифференцировать с патологией мочевыводящих путей и органов брюшной полости: пиелонефритом, циститом, мочекаменной болезнью, гастроэнтеритом, спастическим колитом, острым аппендицитом.
Лечение при преждевременных родах
При подозрении на преждевременные роды необходима немедленная госпитализация беременной в акушерский стационар. Если при угрожающем или начинающемся характере преждевременных родов допустима тактика пролонгирования беременности, то в случае начавшихся досрочных родов, подтекания амниотических вод, наличия признаков инфекции или тяжелых экстрагенитальных заболеваний прибегают к активному ведению родов.
Терапия при угрожающих и начинающихся преждевременных родах требует назначения постельного режима, седативных (пустырника, валерианы, диазепам) и спазмолитических средств (дротаверина, метацина, папаверина); физиотерапевтического воздействия - электрорелаксации матки (амплипульстерапии), электроаналгезии, иглоукалывания.
В целях ускорения созревания легочной ткани плода и профилактики респираторной недостаточности новорожденного при угрозе преждевременных родов на сроке до 34-х недель беременности назначаются глюкокортикоидные препараты (дексаметазон, преднизолон, бетаметазон). Терапия глюкокортикоидами противопоказана при наличии у беременной язвенной болезни желудка или двенадцатиперстной кишки, эндокардита, недостаточности кровообращения III ст., нефрита, активной формы туберкулеза, остеопороза, тяжелых форм сахарного диабета, гестоза.
Проведение токолитической терапии позволяет добиться снятия сократительной активности и тонуса матки. При преждевременных родах показано введение сульфата магния, бета-миметиков (ипратропия бромида, тербуталина, фенотерола и др.), ингибиторов простагландинов (напроксена, индометацина). Профилактика гипоксии плода и плацентарной недостаточности осуществляется назначением дипиридамола, пентоксифиллина, витамина Е.
При обнаружении стрептококковых, гонококковых, хламидийных инфекций, бактериального вагиноза, трихомонадного вульвовагинита назначается противомикробная терапия. В случае выявления истмико-цервикальной недостаточности производится наложение на шейку матки специального кольца - введение акушерского пессария, по показаниям (при недостаточности функции надпочечников и щитовидной железы) – гормональная коррекция.
Ведение преждевременных родов
С учетом акушерской ситуации ведение начавшихся преждевременных родов может быть выжидательно-консервативным или активным. В первом случае осуществляется наблюдение за ходом родовой деятельности без оказания специальных акушерских пособий. Чаще при преждевременных родах возникает необходимость в активном вмешательстве в ход естественных родов или выполнении кесарева сечения.
На тактику ведения досрочных родов влияет срок гестации, стадия родов, состояние плодного пузыря, степень раскрытия шейки матки, наличие инфекции, выраженность родовой деятельности, наличие и характер кровотечения. Ведение преждевременных родов сопровождается постоянным кардиомониторным контролем.
30% преждевременных родов протекают аномально - с чрезмерной, слабой или дискоординированной родовой деятельностью. Поэтому при ведении преждевременных родов широко используют спазмолитические препараты, эпидуральную анестезию в родах. При чрезмерной родовой деятельности вводят препараты, сдерживающие сократительную активность матки; при слабости родовых сил производят родостимуляцию. С целью защиты плода при прохождении через родовые пути прибегают к рассечению промежности - перинеотомии.
Показаниями к кесареву сечению при преждевременных родах служат тяжелая патология матери и плода, тазовое предлежание плода. После рождения недоношенного плода при необходимости сразу же приступают к проведению всего объема реанимационных мероприятий.
Осложнения
У детей, родившихся от преждевременных родов, ввиду незрелости всех анатомических структур нередко отмечается наличие родовых травм (внутричерепных кровоизлияний, травм шейного отдела позвоночника); гипоксии; функциональной неготовности легких. Для женщины преждевременные роды могут осложниться разрывами и травмами шейки матки, послеродовым кровотечением, инфекциями (нагноением швов, послеродовым метроэндометритом, перитонитом, сепсисом).
Профилактика
При планировании беременности всем женщинам рекомендуется прохождение полного обследования у гинеколога и узких специалистов для исключения факторов потенциального риска. Профилактике преждевременных родов способствует ранняя постановка на учет и ведение беременности под наблюдением акушера-гинеколога. Особого медицинского контроля требуют беременные групп риска по развитию преждевременных родов – женщины с половым инфантилизмом, нарушениями менструального цикла, эндокринопатиями, привычным невынашиванием беременности, хроническими инфекциями, перенесшие ЭКО, с Rh-отрицательной кровью и т. д.
Категории МКБ: Преждевременные роды (O60), Преждевременный разрыв плодных оболочек (O42), Преждевременный разрыв плодных оболочек неуточненный (O42.9), Преждевременный разрыв плодных оболочек, задержка родов, связанная с проводимой терапией (O42.2), Преждевременный разрыв плодных оболочек, начало родов в последующие 24 ч (O42.0)
Общая информация
Краткое описание
Название протокола: Преждевременные роды
Преждевременными родами называют роды, наступившие при сроке беременности от 22 до 36 +6 дней недель (154-258 дней) при весе плода 500 гр. и более.
Категория пациентов: беременные и роженицы с преждевременными родами в сроке 22-36 недель 6 дней беременности
Классификация
Клиническая классификация:

Клиническая картина
Cимптомы, течение
2) Клинически документированные сокращения матки (4 за 20 минут или 8 за 60 минут) в сочетании с одним из нижеперечисленных признаков:
Физикальное обследование: степень раскрытия шейки матки служит индикатором для прогнозирования эффективности токолиза. При раскрытии зева >3 см (признак активной фазы первого периода) токолиз, скорее всего, будет неэффективен.
Диагностика
- ОАК
- ОАМ
- УЗИ плода и шейки матки
- КТГ плода
- Осмотр влагалища в зеркалах
- Мазок из влагалища на бактериоскопическое и бактериологическое исследование включая посев на β-гемолитический стрептококк (БГС)
Диагноз начала преждевременных родов может быть уточнѐн с помощью трансвагинального УЗИ (длина шейки матки менее 15 мм — 50% шанс родить в сроке менее 32 недель). Изменения шейки матки — более объективный показатель, чем оценка родовой деятельности. При длине шейки матки более 3 см вероятность начала родов в течение ближайшей недели составляет около 1%. Такая пациентка не подлежит госпитализации или может быть выписана из стационара (B-2a). Прогностически имеет значение определение длины шейки матки в сроках 17-24 недели УЗИ методом: длина шейки матки 25 мм и менее требует проведения профилактических мер.
Показания для консультации специалистов: Наличие сопутствующих ЭГЗ, для дифференцировки диагноза при затруднении диагностики
Дифференциальный диагноз
При угрожающих преждевременных родах, основным симптомом которых являются боли внизу живота и в пояснице, дифференциальная диагностика:
- с болезнями органов брюшной полости, в первую очередь, с заболеваниями кишечника (спастическим колитом, острым аппендицитом)
- с заболеваниями почек и мочевыводящих путей (пиелонефритом, мочекаменной болезнью, циститом).
- при возникновении болей в области матки необходимо исключить некроз узла миомы, несостоятельность рубца на матке, ПОНРП.
Лечение
На всех этапах оказания помощи необходима полная информированность пациентки об ее состоянии, состоянии плода, прогнозе исхода преждевременных родов для новорожденного, выбранной акушерской тактике и возможных осложнениях. Антибиотикопрофилактика при преждевременных родах проводится независимо от целостности плодного пузыря.

- определение длины шейки матки с помощью гинекологического исследования или УЗИ. Чаще всего используют показатели:
Для более точного прогнозирования преждевременных родов необходимо использовать комплексную оценку: клинические симптомы и данные объективного обследования.
Усилия, направленные на повышение жизнеспособности плода при преждевременных родах, заключаются в антенатальной профилактике РДС глюкокортикоидами.
- 2 дозы бетаметазона внутримышечно по 12 мг с интервалом в 24 ч (эта схема наиболее часто встречалась в РКИ, вошедших в систематический обзор);
Эффективность препаратов одинакова, однако следует учитывать, что при назначении дексаметазона отмечается более высокая частота госпитализации в ПИТ, но более низкая частота ВЖК, чем у бетаметазона (A-1b).
- клинические признаки преждевременных родов (см. выше) в 24–34 полных недель(34 недели и 6 дней). Любое сомнение в истинном гестационном сроке стоит трактовать в сторону меньшего и провести профилактику;
- беременные, нуждающиеся в досрочном родоразрешении из-за осложнений беременности или ухудшения ЭГЗ — гипертензивные состояния, ЗВУР, предлежание плаценты, сахарный диабет, гломерулонефрит и т.д.
Повторные курсы глюкокортикоидов по сравнению с однократным курсом не приводят к снижению заболеваемости новорождённых и не рекомендуются к применению(A-1a).
Спорным вопросом остаётся эффективность АКТ при сроках после 34 недель. Возможно, лучшей рекомендацией на сегодняшний день может быть назначение АКТ при сроке гестации более 34 недель при имеющихся признаках незрелости лёгких плода.
При начавшихся преждевременных родах и открытии шейки матки более 3 см. профилактика РДС не проводится, так как эффективная экспозиция глюкокортикоидов составляет не менее суток (1b).
Препаратами выбора для токолитической терапии являются блокаторы кальциевых каналов (нифедипин) и антогонисты окситоцина (Атосибан), поскольку доказаны их преимущества по сравнению с другими препаратами.
Схема применения нифедипина: 10 мг перорально, если сокращения матки сохраняются – через 15 минут 10 мг повторно. Затем по 10 мг каждые 3-8 часов в течение 48 часов до исчезновения схваток. Максимальная доза – 60 мг/день.
- гипотензия, однако, это крайне редко проявляется у пациенток с нормальным уровнем артериального давления;
контроль состояния плода, измерение пульса, АД каждые 30 минут в течение первого часа, затем ежечасно в течение первых 24 часов, затем каждые 4 часа.
| После купирования родовой деятельности дальнейший токолиз не рекомендуется из-за недоказанной эффективности и безопасности. |
При непереносимости нифедипина возможно использование антагонистов окситоцина или резервных β-миметиков.
Показания для Атосибана: для токолиза при угрожающих и спонтанных преждевременных родах у беременных женщин при:
- При начавшейся родовой деятельности (длительность схваток 30 сек. с частотой 4 схватки за 30 минут)
- иницирующая болюсная в/в инъекция (7,5 mg/ml раствор для инъекций, каждая ампула содержит 6,75 mg атосибана (голубая упаковка) - 0,9 мл. раствора для инъекций в/в одномоментно (в течение 1 минуты), максимальная суточная доза 330 мг.
- загружаемая инфузия - 7,5 mg/ml концентрат для приготовления инфузии, каждая ампула содержит 37,5 mg атосибана (темно-красная упаковка) - концентрат для инфузий 2 флакона по 5 мл. в раствор для инфузий (скорость введения 4 капли в минуту), (до 45 часов)
Токолитические препараты назначают в режиме монотерапии. Комбинированное назначение токолитиков увеличивает риск побочных эффектов и практически не имеет преимуществ перед назначением одного препарата.
В 2009 году были опубликованы результаты метаанализа, оценивавшего нейропротективные возможности магния сульфата, назначаемого при угрожающих или начавшихся преждевременных родах. Результаты свидетельствуют: использование магния сульфата привело к снижению частоты тяжёлой формы ДЦП. При этом ЧБНЛ составило 63.
На сегодняшний день остаются неясными режим дозирования препарата, а также его влияние на отдалѐнные исходы у детей.
Во время преждевременных родов антибиотики должны быть назначены с профилактической целью. Первая доза должна быть введена как минимум за 4 ч до рождения ребёнка (B-2a).
- ампициллин — начальная доза 2 г внутривенно сразу после диагностики преждевременных родов, затем по 1 г каждые 6 ч до родоразрешения;
- цефалоспорины первого поколения — начальная доза 1 г внутривенно, затем каждые 6 ч до родоразрешения;
- при положительном результате посева на β-гемолитический стрептококк (БГС) —начальная доза 3 г бензилпенициллина внутривенно, затем по 1,5 г каждые 4 ч до родоразрешения.
1. Непрерывная психологическая поддержка во время родов, полная информированность пациентки о сложившейся акушерской ситуации и прогнозе исхода родов для новорожденного.
2. Ведение преждевременных родов при головном предлежании плода осуществляется через естественные родовые пути. Преждевременные роды не являются показанием к кесареву сечению.
3. Данные эффективности оперативного родоразрешения при тазовом предлежании противоречивы. Решение о выборе метода родов должно приниматься индивидуально на основании клинических показаний.
4. Плановое кесарево сечение по сравнению с родами через естественные родовые пути не улучшает исходов для недоношенного ребѐнка, при этом увеличивая материнскую заболеваемость. Поэтому роды через естественные родовые пути для недоношенного плода в головном предлежании предпочтительны, особенно после 32 недель беременности.
6. При обезболивании родов не применять лекарственные препараты, угнетающие дыхательный центр плода (опиаты)
7. Не проводить рутинно эпизиотомию, пудендальную анестезию, эпидуральную анестезию, использование выходных щипцов для рождения головки.
8. Вакуум-аспирация не должна использоваться при преждевременных родах ранее 34 недель беременности из-за повышения риска неонатальной заболеваемости, связанной с высокой частотой cубглиальных (между апоневрозом и надкостницей) гематом (B-3a).
10. При недоношенной беременности (менее 37 недель гестации) отсрочка пережатия пуповины по меньшей мере на 60 секунд предпочтительна в сравнении с ранним пережатием, так как это снижает количество
11. Для доношенных детей возможность повышенного риска неонатальной желтухи, требующей фототерапии, должна взвешиваться с физиологическим преимуществом более высокого гемоглобина и уровня железа до 6 месяцев жизни, получаемой при отсроченном пережатии пуповины. (I-C)
12. Постоянная КТГ не имеет преимуществ перед длительной (например, по 40 мин через 1 час) КТГ или периодической аускультацией.
Эпидуральная анальгезия предпочтительнее наркотических анальгетиков для обезболивания преждевременных родов из-за большей эффективности и меньшей токсичности (A-1b).
ДИОВ при недоношенной беременности осложняет течение беременности в 2–3% случаев, но связано с 40% преждевременных родов и, как следствие, является значительной причиной в структуре неонатальной заболеваемости и смертности. Три основные причины неонатальной смертности связаны с ДИОВ: недоношенность, сепсис и гипоплазия лёгких.
Риск для матери связан с хориоамнионитом (13–60%). Доказана связь между восходящей инфекцией из нижних отделов генитального тракта и ДИВ. Каждая третья пациентка с ДИВ при недоношенной беременности имеет положительные результаты посевов культуры генитального тракта, более того, исследования доказали возможность проникновения бактерий через интактные мембраны.
При подозрении на ДИВ желательно избегать влагалищного исследования, кроме случаев, когда есть признаки активной родовой деятельности, так как это значительно увеличивает риск распространения инфекции и вряд ли определит тактику дальнейшего ведения беременности и родов (B-2b).
- произвести осмотр на гинекологическом кресле стерильными зеркалами - жидкость, вытекающая из цервикального канала или находящаяся в заднем своде, подтверждает диагноз;
- провести УЗИ — олигогидрамнион в сочетании с указанием на истечение жидкости из влагалища подтверждает диагноз ДИВ (B-2b).
Вероятность развития родовой деятельности при излитии околоплодных вод находится в прямой зависимости от гестационного срока: чем меньше срок, тем больше период до наступления регулярной родовой деятельности (латентный период). В первые сутки после преждевременного излития вод спонтанные роды начинаются:
В сроках 22–24 недель прогноз неблагоприятен. Родители должны быть осведомлены, что дети, родившиеся до 24 недель, вряд ли выживут, а те, что выживут, вряд ли будут здоровыми.
Выбор тактики ведения при ДИОВ при недоношенной беременности должен быть оформлен в виде информированного согласия пациентки.
Одна из основных задач при поступлении пациентки с подозрением на отхождение вод - как можно более точно определить срок беременности, так как от этого зависит выбор тактики.
2) осложнения беременности, требующие срочного родоразрешения (преэклампсия/эклампсия, отслойка плаценты, кровотечение при предлежании плаценты);
При поступлении пациентки в стационар первого или второго уровня с подозрением на ДИОВ при гестационном сроке до 34 недель — перевод в акушерский стационар третьего уровня.
Наблюдение за пациенткой осуществляется в палате отделения патологии беременности сведением специального листа наблюдений в истории родов с фиксацией каждые 4 ч:
- посев отделяемого из цервикального канала на β-гемолитический стрептококк, микрофлору и чувствительность к антибиотикам — при первом осмотре в зеркалах;
- ОАК — количество и формула лейкоцитов (1 раз в 2–3 сут при отсутствии клинических признаков инфекции);
- оценка состояния плода — УЗИ, ультразвуковая допплерометрия, КТГ регулярно, не реже 1 раза в 2–3 суток.
Токолитики при преждевременных родах показаны на период не более 48 ч для перевода в перинатальный центр и проведения курса глюкокортикоидов (B-2a).
Антибиотикопрофилактика должна начинаться сразу после постановки диагноза ДИОВ и продолжаться до рождения ребѐнка (в случае задержки родов может быть ограничена 7–10 сутками).
- при положительном высеве β-гемолитического стрептококка — бензилпенициллин по 1,5 г внутримышечно каждые 4 часа.
При ДИОВ не должен использоваться Амоксициллин, клавулановая кислота из-за повышения риска НЭК у плода(A-1b).
Внутриматочная инфекция, которая определяется как позитивная культура околоплодных вод, осложняет 36% ДИОВ при недоношенной беременности. В большинстве случаев инфекция развивается субклинически.
Лейкоцитоз (>18×109/мл) и нейтрофильный сдвиг лейкоцитарной формулы обладают низкой прогностической ценностью для подтверждения наличия инфекции. Необходимо определение этих показателей в динамике (1 раз в 1–2 сутки).
Хориоамнионит - абсолютное показание к быстрому родоразрешению, не является противопоказанием к оперативному родоразрешению по обычной методике.
При отсутствии активной родовой деятельности и шансов быстрого рождения ребѐнка метод выбора для родоразрешения — кесарево сечение.
При подозрении на хориоамнионит должна быть начата антибактериальная терапия, то есть к вводимому препарату (например, ампициллину) должен быть добавлен второй препарат из другой группы, например: гентамицин в дозе: 5 мг/кг массы тела внутривенно1 раз в сутки. При подтверждении диагноза хориоамнионита после родоразрешения к назначениям добавляют метронидазол по 100 мг каждые 8 ч.
При ДИОВ на сроке 34 недели и более длительная выжидательная тактика (более 12–24 ч) не показана, так как повышает риск внутриматочной инфекции и компрессии пуповины безулучшения исходов для плода (B-3b). Но решение о вмешательстве следует принимать, основываясь, прежде всего, на комплексной клинической оценке ситуации после получения информированного согласия пациентки.
- ограничение повторных внутриматочных манипуляций (диагностическое выскабливание или кюретаж полости матки во время медицинского аборта) (С-4);
- информирование общественности о повышенном риске преждевременного рождения детей, зачатых с помощью вспомогательных репродуктивных технологий. Принятие рекомендации по ограничению количества пересаживаемых эмбрионов в зависимости от возраста и прогноза пациентки (B-3a).
- гидратация (усиленный питьевой режим, инфузионная терапия), используемая в целях нормализации фетоплацентарного кровотока для предотвращения преждевременных родов (A-1a).
- Неэффективно наложение швов всем беременным при короткой шейке матки кроме женщин из группы высокого риска по преждевременным родам (A-1b).
- Однако при длине шейки матки 25 мм и менее при дополнительном интравагинальном введении прогестерона частота преждевременных родов уменьшается (A-1b).
При беременности двойней наложение швов на укороченную шейку матки, наоборот, повышает риск преждевременных родов (B-3a).
Вместе с тем в ФГУ НЦАГиП им В.И. Кулакова имеется положительный опыт использования профилактических П-образных и циркулярных швов, которые способствуют пролонгированию беременности до рождения жизнеспособных детей (≥33–34 нед. беременности), при двойнях, тройнях и даже четверне.
- назначение в группе высокого риска (прежде всего среди женщин, имеющих преждевременные роды в анамнезе) снижает риск повторных преждевременных родов на 35% (A-1a).
- 17-α-гидроксипрогестеронакапронат (17-ОПК) — еженедельно, начиная с 16–20-й недели беременности внутримышечно по 250 мг до гестационного срока 34 нед.;
Следует отметить, что прогестерон и его производные неэффективны при многоплодной беременности (A-1b).
- скрининг и лечение бессимптомной бактериурии, определяемой как наличие бактерий в посеве в количестве более 105 КОЕ/мл (A-1a).
- рутинный скрининг на патогенную и условно-патогенную микрофлору нижних отделов половых путей у беременных из группы низкого риска по преждевременным родам, а также антибактериальная терапия при колонизации (A-1a).
- лечение БВ на сроках беременности менее 20 недель (вероятно, снижает риск преждевременных родов). Возможные схемы лечения: метронидазол 500 мг. 2 раза в день per os 7 сут или клиндамицин 300 мг 2 раза в день peros 7 суток. В I триместре стоит воздержаться от лечения, так как данные препараты входят в группу, применение которых противопоказано в этот период.
Возможные схемы лечения: азитромицин 1 г однократно per os или эритромицин 500 мг 4 раза в день per os 7 суток.
- наблюдение в условиях поликлиники, продолжить терапию гестагенами, контроль длины шейки матки по УЗИ;
- при преждевременных родах – обследование и подготовка к следующей беременности в зависимости от фактора преждевременных родов.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе:

К преждевременным относят роды на сроке 22-36 недель, а если точнее, то на 154-259-е сутки от первого дня последней менструации³. Узнать о том, что преждевременные роды (далее ПР) начались, можно по явным симптомам. Мы расскажем, на что обратить внимание, чтобы не пропустить их начало, как действовать в этом случае и какие современные методы лечения для сохранения беременности применяют в медицине.
Симптомы: как определить, что начались преждевременные роды
Симптомы ПР на разных сроках не отличаются друг от друга. Отличие может быть только в степени их выраженности. В норме при своевременных родах матка "созревает" в течение нескольких дней. При ПР этот процесс происходит гораздо стремительнее. Обычно тревожные симптомы возникают за несколько часов до наступления самих родов.
Что должно насторожить


эксперт

Клинический госпиталь на Яузе Врач-репродуктолог, гинеколог, гинеколог-эндокринолог, заведующая отделением ЭКО
Поводом для беспокойства должны стать следующие изменения в самочувствии:
- тянущие/ноющие боли внизу живота, напоминающие боли при менструации;
- сокращения матки, даже если они не вызывают боли и имеют нерегулярный характер;
- давящее чувство в области промежности, влагалища, прямой кишки;
- учащенное мочеиспускание;
- выделение прозрачной или розоватой слизи из влагалища — с большой долей вероятности это слизистая пробка, в норме закрывающая вход в полость матки до родов.
В дальнейшем, если в течение 20 минут происходит хотя бы 4 схватки, это свидетельствует о начале активной стадии родов.
Могут ли роды начаться внезапно?
Да, в ряде случаев начало ПР может быть внезапным. Обычно при этом у женщины отходят околоплодные воды. Понять это можно по водянистым выделениям из влагалища. Они могут быть обильными или слабыми.
Я подозреваю, что роды начались. Что предпринять?
Если же воды уже отошли, нужно срочно вызывать скорую для госпитализации. Важно как можно скорее попасть в роддом с реанимационным блоком для недоношенных детей, чтобы избежать осложнений.
Видео 1. Преждевременные роды: симптомы, рекомендации. Что ждет женщину, у которой роды начались раньше срока, рассказывает акушер-гинеколог, к.м.н. Валентина Романовская.
Что взять с собой?
- паспорт, полис, обменную карту, сертификат на роды (он может быть электронным);
- моющиеся тапки;
- свободную ночную сорочку и халат;
- индивидуальные гигиенические принадлежности;
- бутылку негазированной воды 0,5 л и печенье на случай долгих родов;
- 1-2 упаковки послеродовых прокладок;
- 4-5 гигиенических пеленок;
- пачку прокладок для груди;
- компрессионные чулки 1-2 степени компрессии;
- сосудосуживающий спрей для носа и гигиеническую помаду;
- носки;
- мобильный телефон и зарядное устройство.
У разных родильных домов могут быть те или иные ограничения, касающиеся личных вещей, которые можно взять с собой. Лучше заранее узнать о них.

Преждевременные роды в числах и фактах
Диагностика
В клинике врач акушер-гинеколог проводит осмотр влагалища в зеркалах. Трансвагинальное УЗИ позволяет измерить длину шейки матки, определить степень ее раскрытия. Применяют специальные экспресс-тесты вагинальных выделений. Проводится анализ крови, измерение артериального давления, пульса у матери, аускультация плода (выслушивание сердцебиения стетоскопом)³.
Когда сохранять, а когда — нет?
Решение о проведении манипуляций для сохранения беременности принимает лечащий врач по данным диагностики и по показаниям после изучения анамнеза. Если здоровью плода и матери ничего не угрожает, врач выбирает выжидательную тактику. Однако в ряде случаев родоразрешение раньше срока — это объективная необходимость. Например, состояние плода ухудшается, активно развивается инфекция, которая может существенно повлиять на здоровье ребенка.
Лечение
Лечебные манипуляции направлены на сохранение беременности. Пациенткам могут назначить следующие медицинские препараты³:
- Антенатальная кортикостероидная терапия (АКТ). Применяется для более быстрого созревания легких плода. Назначают бетаметазон, дексаметазон.
- Токолитики. Лекарства на основе действующих веществ фенотерол, гексопреналина сульфат, атосибан, нифедипин. Расслабляют мускулатуру матки и снижают частоту ее сокращений. Однако они могут продлить беременность только на 2-7 суток. Обычно это время используют для созревания легких у плода.
- Магнезиальная терапия. Магния сульфат позволяет снизить частоту сократительной активности миометрия.
- Антибактериальная терапия. Если у пациентки выявлено инфекционное заболевание, назначают препараты, действующие против возбудителя — ампициллин, пенициллин, цефалоспорины и др.
- Препараты против гипертензии. Их назначают при росте артериального давления и угрозе преэклампсии .
При отсутствии тяжелых осложнений пациенток с риском ПР на 22-36-й неделе госпитализируют в стационар и сохраняют под наблюдением врачей.
Хирургическое лечение
Цель манипуляций та же — отсрочить роды и по возможности максимально приблизить срок вынашивания к 36-й неделе. Для этого проводят операцию под названием серкляж. Если матка укорочена, на ее шейку под анестезией накладывают швы. Процедуру применяют на сроках до 26-й недели включительно³.
Во II-III триместре возможно наложение на шейку матки разгружающего акушерского пессария — гибкого кольца из силикона.

Пессарий призван продлить срок гестации с целью снижения рисков для здоровья будущего ребенка. Источник: Murray SR, Stock SJ, Cowan S, Cooper ES, Norman JE. The Obstetrician & Gynaecologist / ResearchGate (CC BY 4.0)
Как проходят преждевременные роды
Процедура значительно отличается от обычных родов. Свободное перемещение пациентки по родзалу исключено, так как врачи сразу подключают ее к оборудованию с помощью датчиков кардиотокографии, чтобы следить за работой сердца ребенка. Женщина может лишь принять наиболее удобную для нее позу.
В отличие от обычных родов при ПР часто используется эпидуральная аналгезия.
Преждевременные роды и кесарево сечение
Среди многих женщин бытует мнение, что ПР возможны только путем кесарева сечения. На самом деле оно рекомендовано в ряде случаев – в основном, если есть начальные признаки нарушений состояния плода и при ножном предлежании. В остальных случаях на любом сроке предпочтение отдается естественному рождению ребенка, так как оно несет меньше рисков для матери.
После рождения малыша его сразу помещают в специальный бокс в реанимации. Например, при ранних ПР ребенок еще не может самостоятельно дышать из-за того, что легкие не созрели. Поэтому нужно экстренно обеспечить условия для работы и созревания дыхательной системы. Это же касается и мероприятий по поддержке работы сердечно-сосудистой системы. Организовывается питание, ведь рожденные на раннем сроке дети еще не могут полноценно усваивать материнское молоко. При необходимости ребенка на втором этапе выхаживания отправляют в перинатальный центр, где он будет оставаться до тех пор, пока не наберет оптимальную массу тела или пока ему не проведут лечение выявленных заболеваний (пороков развития).
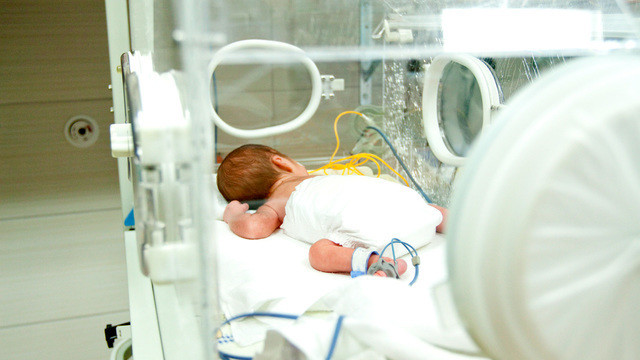
Недоношенный малыш в кувезе – специальном инкубаторе, в котором поддерживается оптимальная для ребенка температура и влажность. Фото: bzyxx / Depositphotos
Когда ребенок считается недоношенным
Ребенок, родившийся в начале 37-й недели, уже считается доношенным, и искусственное сохранение беременности в период с 37 по 40-ю неделю проводится редко. Считается, что оно существенно не влияет на здоровье новорожденного. Масса тела недоношенного плода может быть:
- экстремально низкой — 500-1000 г;
- очень низкой — до 1500 г;
- средне низкой — до 2000 г;
- низкой — до 2500 г.
Классификация преждевременных родов
Классификация ПР по срокам беременности разработана ВОЗ и признана во всем мире:
Классифицируют ПР также по клиническим характеристикам — как спонтанные и индуцированные. К спонтанным (70-80% случаев) относят ПР, при которых происходит регулярная родовая деятельность, отходят околоплодные воды, однако никаких патологий плода, оболочек нет. К индуцированным относят ПР, при которых развиваются осложнения, угрожающие жизни плоду и/или матери. В таких случаях родовую деятельность провоцируют искусственно.
Видео 2. Преждевременные роды: тактика ведения. Рассказывает акушер-гинеколог Анна Тягунова.
Причины преждевременных родов
Достоверно известно, что 30-40% клинических случаев ПР связаны с инфекционным поражением урогенитального тракта⁸. Во время беременности иммунитет ослаблен, поэтому во влагалище активно развиваются вредоносные бактерии². К сожалению, инфицирование часто бывает связано со значительным риском гнойно-септических осложнений и активных сокращений матки. Наиболее распространенные инфекционные болезни, провоцирующие ПР — бактериальный вагинит, хориоамнионит и эндометрит.
Среди причин невоспалительной природы ученые называют увеличение гормона кортиколиберина в крови женщины. Он в свою очередь усиливает выработку другого гормона — окситоцина. Это мощный активатор сократительной деятельности матки.
К анатомическим причинам относят недостаточное созревание нижней части плодного пузыря — она может оказаться слишком тонкой. Распространена также истмико-цервикальная недостаточность, когда чересчур короткая шейка матки не в силах удержать плод.
Факторы риска
Существуют десятки факторов, которые могут спровоцировать рождение недоношенного ребенка. В клинических рекомендациях Минздрава РФ отмечаются основные из них. Риск ПР повышается, если у женщины⁵:
- возраст до 18 и старше 34 лет;
- высокий уровень стресса;
- в период беременности была ОРВИ или герпетическая инфекция;
- уже были ПР, выкидыши, искусственные прерывания беременности (аборты);
- при данной беременности проводилось хирургическое вмешательство;
- было 4 и более нормальных родов;
- ампутирована шейка матки;
- врожденные пороки матки;
- многоплодная беременность;
- зависимость от курения, наркотиков, алкоголя.
Также врачи и ученые выделяют заболевания, при которых беременные женщины автоматически включаются в группу риска по ПР. К таким патологиям относят⁵:
- инфекционные болезни мочевыводящих путей;
- гормональные нарушения;
- тяжелые стадии сахарного диабета;
- предлежание плаценты;
- вагинальные инфекционные болезни;
- преждевременную отслойку нормально расположенной плаценты;
- внутриматочные кровотечения;
- гипертермию (постоянно повышенная температура);
- преждевременное созревание шейки матки.

У 89% женщин с ПР были экстрагенитальные патологии, это выяснили омские ученые в 2019 году в ходе исследования. Чаще встречались хроническая анемия , заболевания почек и артериальная гипертензия ⁵. Поэтому пациенткам с этими болезнями следует особенно следить за своим состоянием во время беременности.
Осложнения и последствия
В списки возможных рисков для недоношенных новорожденных включают различные неврологические нарушения, проблемы со слухом/зрением, пищеварением, дыханием. К сожалению, они возникают почти у половины детей, рожденных на ранних и сверхранних сроках. У рожениц чаще всего встречаются травмы тканей половых органов, возможны инфекционные заболевания — эндометрит, перитонит.
Можно ли беременеть после преждевременных родов?
Беременность не относится к противопоказаниям после ПР. Однако, как мы отметили выше, даже одни ПР в анамнезе — это большой риск их повторения. Поэтому таким пациенткам для продления беременности назначают медикаментозную терапию (в частности, микронизированный прогестерон), возможно наложение швов на шейку матки. Если роды проходили методом кесарева сечения, врачи могут рекомендовать паре в течение 6-18 месяцев предохраняться от зачатия.
Восстановление
Чаще всего процесс реабилитации не отличается от обычных родов. После консультации с гинекологом женщины выполняют комплекс упражнений для профилактики опущения половых органов, развития недержания мочи. Организм восстанавливается через 5-10 недель. Некоторым женщинам дополнительно может понадобиться консультация психолога, так как последствия посттравматического стресса могут проявляться еще долго.

Восстановление после преждевременных родов может занять от нескольких недель до нескольких месяцев. Фото: Photo by Aditya Romansa on Unsplash
Профилактика ПР
Профилактические меры разделяют на общие и медикаментозные. К общим относят:
- правила интимной гигиены;
- поддержание здорового питания;
- отказ от любых вредных привычек;
- избегание стрессов;
- строгое соблюдение сроков наблюдения в женской консультации;
- нужно внимательно следить за возможными симптомами ПР, о которых мы рассказывали в начале статьи.
Медикаментозно профилактику ПР обеспечивают с помощью глюкокортикостероидов — проводят 1-2 курса на сроках 24-33 недели⁸. Для профилактики респираторного дистресс-синдрома плода назначают внутримышечно бетаметазон или дексаметазон. В клинических рекомендациях Минздрава также рекомендуется профилактическое назначение препаратов прогестерона³. При угрозе преэклампсии врачи могут назначить аспирин, начиная с 12-14 недели беременности.
Заключение
Преждевременные роды — распространенная проблема, до 10% новорожденных появляются на свет недоношенными. Женщине важно с особым вниманием наблюдать за самочувствием с 22-й недели и знать тревожные симптомы, при которых нужно срочно ехать в родильное отделение. К сожалению, рождение детей на сверхранних и ранних сроках по-прежнему связано с огромным риском осложнений. При родах на сроке от 31-й недели включительно этот риск минимален.
Читайте также:

