История развития трансфузиологии кратко
Обновлено: 02.07.2024
15 июня 1667 года французский врач Жан-Батист Дени впервые совершил переливание крови человеку. Сегодня эта лечебная технология показана при многих заболеваниях, оставаясь при этом опасной процедурой.
Французский врач Жан-Батист Дени известен тем, что был личным врачом короля Людовика XIV, и своим открытием — именно он 15 июня 1667 года впервые совершил задокументированное переливание крови человеку. Дени перелил чуть более 300 мл овечьей крови 15-летнему мальчику, который впоследствии выжил. Позже учёный совершил ещё одно переливание, и пациент также выжил. Позже Дени перелил кровь шведскому барону Густаву Бонде, но он скончался. По одной из версий, первые пациенты выжили благодаря небольшому количеству переливаемой крови. После ещё одного погибшего пациента Дени обвинили в убийстве, но, даже получив оправдательный приговор, врач оставил медицинскую практику.
Однако, хотя опыты по переливанию крови продолжались, проводить процедуру без смертельных осложнений стало возможным только после открытия групп крови в 1901 году и резус-фактора в 1940 году.
Процедура называется гемотрансфузия.
Показания
Самое распространённое показание к переливанию — это потеря крови. Острой потерей считается потеря пациентом в течение пары часов более 30 % объёма крови. Кроме этого, среди абсолютных показаний к гемотрансфузии — шоковое состояние, непрекращающиеся кровотечения, тяжёлое малокровие, хирургические вмешательства.
Частыми показаниями к переливанию компонентов крови являются анемия, гематологические заболевания, гнойно-септические болезни, тяжёлые токсикозы, острые интоксикации.
Среди противопоказаний— сердечная недостаточность при пороках, миокардите, кардиосклерозе, гнойное воспаление внутренней оболочки сердца, гипертония третьей стадии, нарушение кровотока головного мозга, общее нарушение белкового обмена, аллергическое состояние.
Часто при абсолютных показаниях к переливанию крови процедуру производят несмотря на противопоказания, но при этом организуют профилактические мероприятия, например, для предупреждения аллергической реакции. Иногда при хирургических операциях применяется предварительно заготовленная собственная кровь пациента.
Технология
Перед переливанием крови пациента обязательно проверяют на противопоказания, ещё раз проверяют группу крови и резус-фактор и тестируют кровь донора на индивидуальную совместимость. После этого проводится биологическая проба — пациенту вводят 25–30 мл крови донора и наблюдают за состоянием больного. Если пациент чувствует себя хорошо, то кровь считается совместимой и проводится гемотрансфузия со скоростью 40–60 капель в минуту.
После переливания несовместимой крови могут возникнуть осложнения, сбой дают почти все системы организма. Например, возможно нарушение функций почек и печени, обменных процессов, деятельности желудочно-кишечного тракта, сердечно-сосудистой и центральной нервной систем, дыхания, кроветворения.
Интересные факты
В 1926 году в Москве был организован первый в мире институт переливания крови (сегодня это Гематологический научный центр РАМН), была создана специальная служба крови.
Прямое переливание крови, непосредственно от донора больному, в настоящее время практически запрещено из-за опасности заражения СПИДом и гепатитом и проводится лишь в особо экстремальных ситуациях.
Кроме этого, полностью запрещено переливание донорской крови и её компонентов, не исследованных на СПИД, поверхностный антиген гепатита В и сифилис.
Основные факты
Ежегодно в мире собирается около 112,5 миллиона донаций крови. Примерно половина из них приходится на страны с высоким уровнем дохода, где проживает 19% населения мира.
В странах с низким уровнем дохода до 65% случаев переливания крови проводится детям в возрасте до 5 лет, в то время как в странах с высоким уровнем дохода переливание крови чаще всего проводится пациентам старше 65 лет — на них приходится до 76% всех случаев переливания крови.
Число донаций на 1000 человек составляет 32,1 в странах с высоким уровнем дохода, 14,9 в странах со средне-высоким уровнем дохода, 7,8 в странах со средне-низким уровнем дохода и 4,6 в странах с низким уровнем дохода.
Показатели безвозмездной сдачи крови добровольными донорами возросли в 2013 году на 10,7 миллиона донаций крови по сравнению с показателями 2008 года. В 74 странах национальные запасы крови более чем на 90% обеспечиваются добровольными безвозмездными донорами.
Сегодня основным документом, регулирующим вопросы качества безопасности донорской крови в ЕС, является Директива 2002/98/ЕС , которая принята Советом ЕС и Парламентом на основании ст. 152 Договора, учреждающего европейское сообщество, в редакции амстердамского договора, впервые закрепившего такие полномочия за ЕС. в соответствии с данной статьей Парламент и Совет ЕС принимают в соответствии с обычной законодательной процедурой меры, устанавливающие высокие стандарты качества и безопасности для органов и субстанций человеческого происхождения, крови и ее дериватов.
Основным законом, регулирующим вопросы донорства крови в РБ является Закон Республики Беларусь от 30.11.2010 №197-З "О донорстве крови и ее компонентов".
На нанимателя возлагается обязанность беспрепятственно отпускать работника в день выполнения донорской функции, а в случае невозможности по производственным причинам отпустить работника в указанный им день предложить другой день, выбранный по согласованию с работником (за исключением случаев выполнения донорской функции в экстренном порядке в целях сохранения жизни и здоровья реципиента). В то же время на донора будет возложена обязанность не позднее чем за 2 рабочих дня предупредить нанимателя о датах выполнения донорской функции и использования дней отдыха, а также обязанность своевременно представить нанимателю документы, подтверждающие выполнение донорской функции.
В день сдачи крови, ее компонентов донор освобождается от работы независимо от того, в какой смене он работает, а также от того, в какое время (рабочее или нерабочее) он сдаст кровь.
Ведущий лаборант кафедры функциональной
диагностики Малаховская С.Н.
Популяризация трансфузиологии как направления медицины среди абитуриентов медицинских вузов.
Описание
Ежегодно в России сдают кровь более полутора миллионов доноров, но даже такого количества недостаточно для обеспечения кровью всех нуждающихся в гемотрансфузии, а кровезаменителя, отвечающего всем требованиям, наукой ещё не создано. Этим обусловлена необходимость привлечения внимания к донорскому движению и трансфузиологии в целом. Трансфузиология (от transfusio – переливание, и logos – слово, учение), раздел медицины, изучающий вопросы переливания человеку крови и её препаратов, а также кровезаменяющих и плазмозаменяющих жидкостей.
Несмотря на значительные успехи трансфузиологии на современном этапе развития медицины для дальнейшего совершенствования данного направления по-прежнему актуальными остаются исследования, направленные на изучение данного процесса и допущенных при этом недочётов, что позволит избежать побочных действий метода в будущем. Анализ исследуемых литературных источников не выявил целостных литературных обзоров, что придаёт проводимому исследованию соответствие критериям научной новизны. Объектом исследования явился контент исторической и научной литературы, включая исторические первоисточники. Один из этапов становления трансфузиологии проиллюстрирован историей болезни Ф.И. Шаляпина с анализом оправданности и результативности применения метода. Большое внимание в исследовании было уделено формированию исторически связанных друг с другом этапов становления метода, результатом которого стала обучающая схема.
Задачи:
- Оценить осведомленность старшеклассников о проблемах донорства крови.
- Провести опросы среди учащихся профильных и непрофильных классов, студентов об информированности о донорском движении.
- Проанализировать современные источники достоверной высококачественной информации.
- На основе полученных данных составить обобщающий материал, наглядно демонстрирующий историческое развитие трансфузиологии как направления медицины.
Современные исследователи разделяют развитие трансфузиологии на четыре периода по несколько этапов:
- I период – до открытия К. Ландштейнером в 1901 г. феномена изогемагглютинации. Этот период разделен на два хронологических этапа:
- второй этап – с 1628 г. до 1901 г. – до открытия первых трёх групп крови человека Карлом Ландштейнером.
- II период – после открытия и изучения групп крови. Второй период разделен на четыре хронологических этапа:
- первый этап – 1901–1925 гг. – научное обоснование гемотрансфузии и кровезаменителей с учётом законов изогемагглютинации при гемотрансфузии, открытие и введение в эксплуатацию гемоконсервантов для заготовки крови, разработка техники переливания крови и кровезаменителей в условиях мирного и военного времени;
- второй этап – 1925–1939 гг. – научный прогресс в переливании крови, создание донорского движения, консервация крови, её хранение и транспортировка, определение показаний к гемотрансфузиям и их эффективность при различных заболеваниях;
- третий этап – 1939–1945 гг. – развитие Службы крови и активное применение переливания консервированной крови во время Второй мировой войны;
- четвертый этап – с 1945 по 1980 г. – развитие трансфузиологии в условиях научно-технического прогресса второй половины ХХ в., разработка и внедрение пластиковых контейнеров для сбора и хранения консервированной крови, внедрение резус-фактора в трансфузиологическую практику, разработка и применение метода фракционирования крови на компоненты, переход к компонентной гемотерапии, производство новых эффективных кровезаменителей и гемокорректоров, тестирование крови на гемотрансмиссивные инфекции, типирование по антигенам гистосовместимости и др.
- первый этап – до начала 2010-х гг. – разработка, производство и клиническое применение препаратов из донорской крови (факторы свертывания крови, интерферон (ИФН), специфические иммуноглобулины (Ig) и др.) – гемокомпонентная терапия препаратами из донорской крови;
- второй этап – трансфузионная терапия преимущественно препаратами и компонентами крови, полученными на основе достижений биотехнологии и генной инженерии.
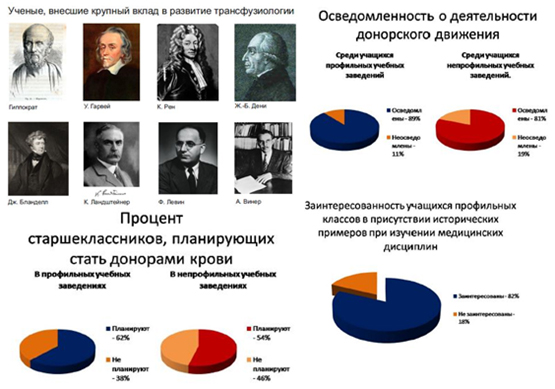
Были проведены опросы среди учащихся профильных и непрофильных классов по следующим вопросам осведомленности о деятельности донорского движения и планах в будущем стать донором крови. Опрос дал следующие результаты:
89% учащихся профильных классов осведомлены о донорском движении, 62% планируют в будущем стать донорами;
81% учащихся непрофильных классов осведомлены о донорском движении, 54% планируют в будущем стать донорами.
Из открытых источников следует, что 100% студентов ПМГМУ им. И.М. Сеченова осведомлены о необходимости донорского движения и около 10% являются донорами. 10% сотрудников Центра крови ПМГМУ им. И.М. Сеченова являются почётными донорами, 40% являются кадровыми донорами.
Также 82% учащихся профильных классов выразили заинтересованность в присутствии исторических примеров при изучении медицинских дисциплин.
Результаты
Перспективы использования результатов работы
Работа может быть представлена в формате открытого урока или лекции по одному из направлений истории медицины.
Особое мнение
Двести лет назад произошло знаменательное событие: первое успешное переливание крови от человека к человеку. С тех пор медицина далеко ушла вперед, но по-прежнему жизни людей зависят от того, придут ли доноры в ОПК.
В начале XIX века молодой лондонский акушер Джеймс Бланделл решил исследовать, чем можно помочь женщинам с послеродовыми кровотечениями. После опытов на животных Бланделл понял, что успех возможен, если быстро перелить кровь от одного организма другому — сейчас это называют прямым переливанием. В 1818 году он провел первое известное успешное переливание от человека к человеку: роженице была перелита кровь ее мужа. Именно с тех пор ведется отсчет истории донорства, а значит, нынешний год — юбилейный.
История переливаний крови в России началась немного позже: петербургский акушер Андрей Вольф успешно перелил роженице кровь ее мужа по методике Бланделла в 1832 году. Мы почти ничего не знаем про Вольфа, но знаем, где и когда было проведено это переливание, и в честь этого события отмечаем 20 апреля как День донора в России.
Нынешние методики далеко ушли от прежних. Но идея донорства осталась той же: один человек добровольно жертвует свою кровь ради спасения другого. И сегодня, рассказывая про историю донорства, мы хотим напомнить именно об этом: никакие технологии не заменят человеческого стремления помогать.
Ранняя история
С древних времен люди догадывались о значении крови для организма. Но не было никакого представления о том, как ее правильно использовать в медицине. Возможность поставить дело на научную основу появилась только после 1628 года, когда Уильям Гарвей сформулировал теорию кровообращения. Как водится, первые опыты провели на животных, а потом во Франции и Англии были даже попытки переливать кровь от животных человеку. Но из-за тяжелых осложнений вскоре последовал запрет на такие переливания. Следует заметить, что переливание в ту пору было очень сложной процедурой: не было ни игл для внутривенного введения, ни шприцев. Все это было изобретено позже.
Группы крови
До XX века переливание крови было крайне рискованным делом. И сейчас мы понимаем, что случаи успешных переливаний в ту пору были результатом большой удачи. Ведь люди не имели понятия о том, что кровь разных людей может быть несовместимой. Три различные группы крови открыл в 1900 году австрийский физиолог Карл Ландштейнер, и это стало поворотной точкой в развитии трансфузиологии: впервые стало ясно, что донора нужно подбирать по принципу совместимости с реципиентом. Открытие Ландштейнера послужило основой для главной системы групп крови (ABO), которую мы используем и поныне. Правда, сам Ландштейнер не обнаружил четвертую, самую редкую, группу: это сделали его ученики. Кстати, почти одновременно группы крови были охарактеризованы и другими учеными. Так, в России мы часто используем для групп не обозначения О, А, В, введенные Ландштейнером, а обозначения в виде римских цифр, введенные чехом Яном Янским.
Другая важная система классификации крови была открыта в 1937–1940 годах. Это всем известный резус-фактор. Сейчас уже известно более 30 систем групп крови, но при переливаниях, как правило, учитываются лишь немногие из них.
Начало истории организованного донорства
Первую половину XX века называют героической эпохой в развитии трансфузиологии. И, увы, как это часто бывает, одним из двигателей прогресса стала большая война, когда необходима была кровь для спасения раненых.
История регулярных переливаний крови началась с Первой мировой войны: так, в Англии была организована первая мобильная станция переливания. А в 1922 году в Лондоне создается первая служба крови под эгидой Красного Креста. В межвоенный период донорские организации и банки крови стали возникать во многих странах; когда стало ясно, что еще одна большая война не за горами, этот процесс сильно ускорился.
Другое важнейшее достижение времен Первой мировой — возможность консервировать донорскую кровь. Из-за быстрого свертывания крови вне тела переливания первоначально могли производиться только напрямую, через шприц или даже через сшивание кровеносных сосудов. Изучение свертывания крови и открытие в 1914–1915 годах первых антикоагулянтов (веществ, предотвращающих свертывание) привели к настоящей революции в трансфузиологии. И прямые переливания стали уходить в прошлое.
Постепенно переливания крови превратились из единичных событий в рутинные процедуры. Так, в 1938 году в Нью-Йорке уже было проведено почти 10 тысяч переливаний; Лондон и Париж ненамного отставали.
А что же у нас на родине? Первое научно обоснованное переливание с учетом групп крови было проведено в Советской России еще в 1919 году. А в 1926 году даже был создан первый в мире институт переливания крови под руководством А.А. Богданова (впоследствии — Гематологический научный центр). В ту пору там велись и весьма необычные исследования — сам Богданов пропагандировал идею обменного переливания крови с целью омоложения и связывания коммунистов кровными узами (и погиб в ходе одного из своих экспериментов). Другой советский опыт тех времен, который кажется сейчас нам очень странным, — это переливания трупной крови. Но одновременно в стране были созданы и настоящие основы Службы крови, впоследствии спасшей множество жизней, — от первых банков крови до пропаганды и стимуляции донорства.
Цельная кровь или компоненты?
В те времена больным и раненым переливали только цельную кровь. Не было не только понимания, что в разных ситуациях нужны разные компоненты крови (эритроциты, плазма, тромбоциты), — не было и технологий разделения.
Технологии стали появляться во время и после Второй мировой войны. В 1940 году в США был открыт метод выделения белков плазмы крови, таких как альбумин, — и уже в следующем году альбумин был использован при лечении солдат, получивших тяжелые ожоги при атаке японцев на Перл-Харбор. Следующий важнейший шаг — изобретение центрифуги для разделения клеток. Первый клеточный сепаратор появился в 1951 году, и затем его конструкция не раз совершенствовалась. Врачи стали разделять цельную кровь на компоненты, которые хранятся и применяются отдельно. А начиная с 70-х годов XX века стала развиваться еще одна технология — аферез, то есть метод целенаправленного сбора у донора только необходимого компонента крови, такого как тромбоциты или плазма.
Платно или бесплатно?
Должны ли доноры получать компенсацию за сданную кровь? Этот вопрос не раз возникал за последние 100 лет, и на него давались разные ответы.
Сейчас во многих странах Запада переход на безвозмездное донорство уже практически произошел, а кое-где платное донорство просто запрещено законом. Понятно, что пока далеко не все страны готовы отказаться от платы за донорство: этот переход зависит от общего уровня благосостояния и не может быть резким. Тем не менее к нему необходимо стремиться.
Можно ли чем-то заменить донорскую кровь?
Идея заменить донорскую кровь искусственным продуктом выглядит очень привлекательной: исключена опасность передачи инфекций, не надо учитывать группу крови, упрощаются хранение и транспортировка, можно лечить даже тех людей, которым религия запрещает переливания чужой крови. Но однозначно успешных продуктов пока не появилось, а те, что есть, дорого стоят, неудобны и довольно токсичны, хотя в определенных случаях и могут быть полезны.
Еще более заманчиво было бы научиться искусственно выращивать клетки крови из стволовых клеток. Появляются публикации о первых успехах в этом направлении, но до клинического применения пока еще далеко.
Но в целом пока без донорской крови не обойтись. И потребность в ней только растет с развитием медицины.
![]()
Человечество было убеждено в чудодейственной силе крови с древнейших времен. Еще Гомером описано шестое приключение Одиссея, который, пытаясь вернуть умершему пророку Тирессию сознание и дар речи, дал его тени выпить крови жертвенных животных. Гиппократ был убежден в эффективности лечения душевнобольных с помощью крови здоровых людей.
Человечество было убеждено в чудодейственной силе крови с древнейших времен.
Еще Гомером описано шестое приключение Одиссея, который, пытаясь вернуть умершему пророку Тирессию сознание и дар речи, дал его тени выпить крови жертвенных животных.
Гиппократ был убежден в эффективности лечения душевнобольных с помощью крови здоровых людей.
В сочинениях Плиния и Цельса встречаются истории о том, что пожилые люди с целью омоложения принимали кровь умирающих гладиаторов. Известен случай, когда одряхлевший папа Иннокентий VIII тщетно пытался вернуть себе силу и молодость, употребив напиток, приготовленный из крови трех десятилетних мальчиков.
Кровь употребляли с лечебной целью во время войн. Например, за египетскими войсками всегда следовали стада баранов, кровью которых лечили раненых.
Древнегреческий царь Константин, страдавший проказой, использовал кровь для принятия лечебных ванн.
Долгие столетия считалось, что выпитая кровь способна заменить человеку ту, что он потерял в результате ранения или болезни.
Система кровообращения в человеческом теле была описана в 1628 году английским ученым Уильямом Гарвеем. Он открыл закон кровообращения, вывел основные принципы движения крови в организме, что через некоторое время позволило приступить к разработке методики переливания крови.
В 1667 году было произведено первое успешное переливания крови от животного к человеку. Французский ученый Жан Батист Денни перелил приблизительно 250 мл. крови ягненка юноше, страдавшему лихорадкой, и больной якобы поправился.
Последовало еще несколько на первый взгляд успешных переливаний, но вскоре в практике Денни появились осложнения и смертельные случаи, и переливание крови во Франции было запрещено.
В 1795 году американский врач Филипп Синг Физик провел первое переливание крови от человека к человеку, однако не стал предавать свой опыт широкой огласке.
Настоящим прорывом в практике переливания крови стали эксперименты британского акушера Джеймса Бланделла, который в 1818 году спас жизнь одной из своих пациенток, перелив ей кровь мужа. Много работая над проблемами трансфузиологии, Бланделл изобрел первые удобные инструменты для взятия и переливания крови. В период с 1825 по 1830 год Бланделл произвел 10 трансфузий, пять из которых спасли жизни его пациентам. В 1830-1831 году Джеймс Бланделл опубликовал результаты своих исследований.
Используя изобретенные Бланделлом инструменты, и его методику, российский акушер Андрей Вольф в 1832 году сумел спасти роженицу с тяжелейшим послеродовым кровотечением. В 1840 году под руководством Бланделла английский врач Сэмюэль Армстронг Лэйн впервые использовал переливание крови для лечения гемофилии.
Однако, несмотря на явный прогресс, процент неудачных трансфузий все же оставался очень высоким, и переливание крови признавалась методом крайне рискованным.
В 1900 году австрийский врач Карл Ландштейнер открыл и описал первые три группы крови - A, В и С. Это стало настоящим прорывом в области трансфузиологии, и труд Карла Ландштейнера был высоко оценен – в 1930 году он стал лауреатом Нобелевской премии.
В 1902 году коллеги Карла Ландштейнера Альфред де Кастелло и Адриано Стурли добавили к списку групп крови четвертую - AB.
Все эти открытия дали мощный толчок исследованиям в области перекрестной совместимости крови, и уже в 1907 году в Нью-Йорке было произведено первое переливание крови больному от здорового человека, с предварительной проверкой крови донора и реципиента на совместимость. Врач, производивший это переливание, Рубен Оттенберг, со временем обратил внимание на универсальную пригодность первой группы крови.
Последующие годы ознаменовались крупными исследованиями в области предотвращения свертываемости крови – как хирургическим, так и химическим путем, и в области консервирования и хранения крови.
Последующие годы ознаменовались исследованиями в области противодействия сворачиванию крови – как хирургическим, так и химическим путем, а также в области консервирования крови.
Использование раствора цитрата натрия и глюкозы позволил хранить кровь в течение нескольких дней после донации, и таким образом создавать некий ее запас на случай необходимости многочисленных переливаний. Массовые переливания крови впервые применяются во время Первой Мировой войны в Англии.
В нашей стране широкое применение практика переливания крови получила лишь в 20-е годы прошлого века. Первое научно обоснованное переливание крови с учётом её групповой принадлежности в Советском Союзе было сделано 20 июня 1919 г. видным российским и советским хирургом Владимиром Шамовым.
Этому предшествовала большая подготовительная работа по созданию отечественных стандартных сывороток для определения группы крови. Одновременно с введением клинической практики переливания крови стали актуальными и вопросы развития института донорства.
Читайте также:
- Комплексные диагностические работы в начальной школе 3 класс матвеева бахтина ответы
- Диктант по теме безударные гласные в корне слова 2 класс школа россии
- Социальный статус врача кратко
- Парад профессий сценарий в начальной школе
- Педагог занимающийся воспитанием детей раннего дошкольного и школьного возраста в образовательных

