Иннервация челюстно лицевой области кратко
Обновлено: 30.06.2024
Иннервация челюстно-лицевой области включает в себя:
спинно-мозговые нервы (шейные сплетения);
вегетативную нервную систему: парасимпатическая (крылонебные, ушные, носоресничные, поднижнечелюстные, подъязычные узлы).
Для челюстно-лицевой области характерна высокая степень иннервации, осуществляемой как чувствительными, так и двигательными нервными образованиями. Симпатическая иннервация представлена веточками симпатических узлов и периваскулярных сплетений. Челюстно-лицевая область иннервируется в основном тройничным и лицевым нервами. Они являются смешанными. Так, тройничный нерв, помимо чувствительной функции, выполняет двигательную (для жевательных мышц), а лицевой нерв, помимо двигательной функции, осуществляет вегетативную регуляцию (для подчелюстной и подъязычной слюнных желез).
При диагностике нейростоматологических синдромов очень трудно выявить поражение той или иной системы.
В клинической практике стоматологов на сегодняшний день основная когорта пациентов с поражением нервов с болевым синдромом - это пациенты с поражением вегетативных нервных узлов (в частности это крылонебные, поднижнечелюстные узлы).
Именно крылонебный узел чаще всего поражается на стоматологическом приеме.
Как он пальпируется?
Если к Вам пациент обратился с постоянно ноющей болью в области лица, и у данного пациента нет гипоэстезии (пониженная чувствительность органов чувств к раздражителям), тот доктор заводит палец в свод преддверия полости рта, продвигая палец к верху и внутрь. Если возникла болезнь, то, скорее всего это воспаление крылонебного узла.
В данном случае просим пациента широко открыть рот в области восьмого зуба. Под внутренней косой линией (между 7 и 8 зубом) пальпируем это место.
Из курса анатомии мы помним, что черепно-мозговые нервы – это двенадцать пар нервов, отходящие от ствола мозга. Их обозначают римскими цифрами по порядку их расположения, каждый из них имеет собственное название.
Спинно-мозговые нервы (спинальные нервы) - это 31 пара нервов, которые берут начало в спинном мозге и выходят из него между соседними позвонками почти по всей длине позвоночника. В их состав входят и сенсорные нейроны, и моторные нейроны, поэтому их называют смешанными нервами.
Иннервация челюстно-лицевой области наглядно:
На данном рисунке видна связь лицевого нерва и тройничного нерва.
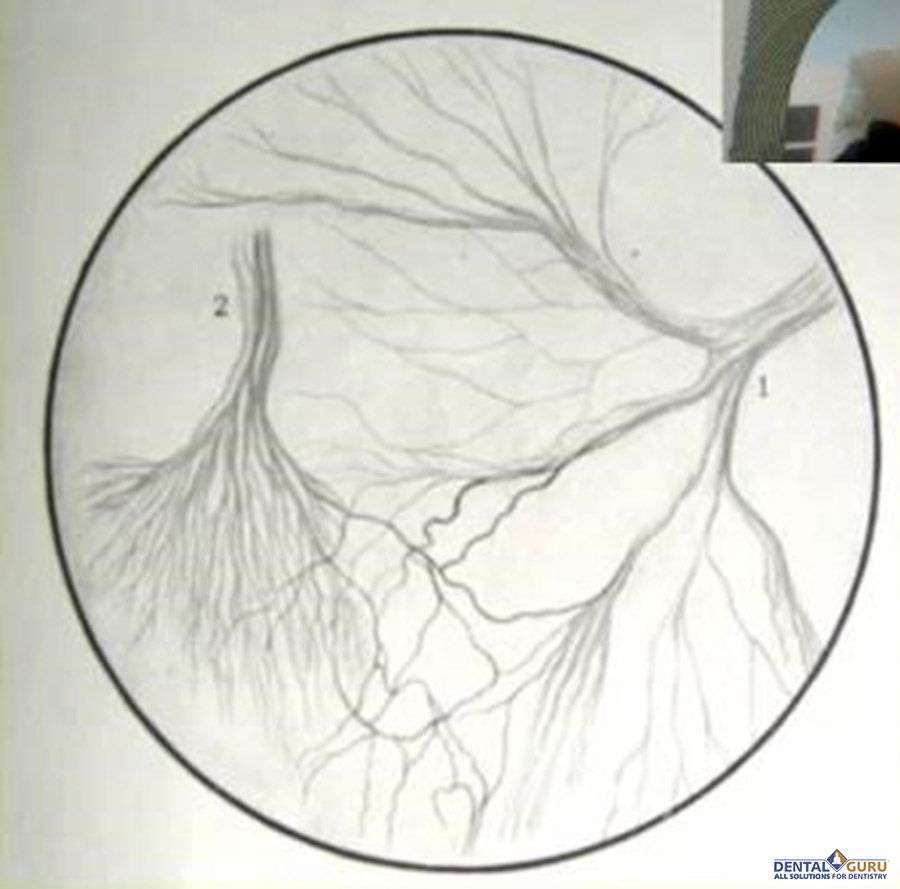
1. Лицевой нерв
2. Подглазничный нерв (2-ая ветвь ТН)
Лицевой нерв в основном является двигательным и регулирует работу мимических мышц лица.
Подглазничный нерв отвечает за чувствительность достаточно большого количества мышц и тканей.
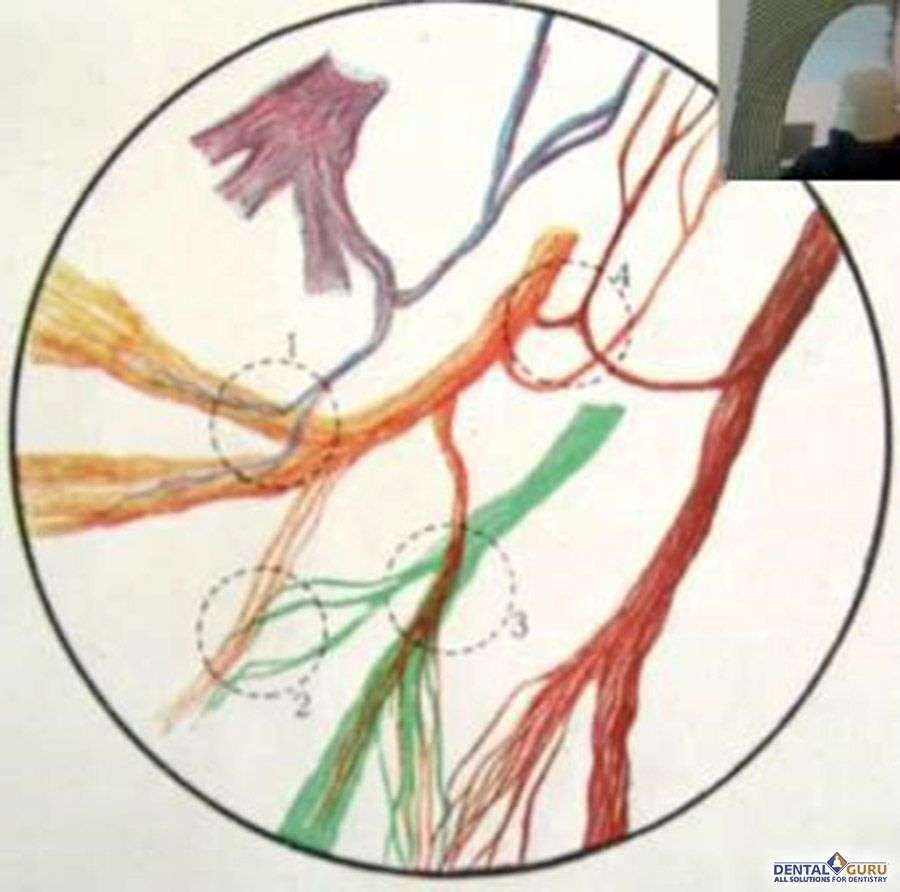
1. Связи с ушно-височным (ТН).
2, 3. С языкоглоточным.
Иррадиация болей при раздражении языкоглоточного нерва.
Классификация лицевого нерва (Карлов В.А., Савицкая О.Н.)

Верное распределение пациентов на нейростоматологическом приёме
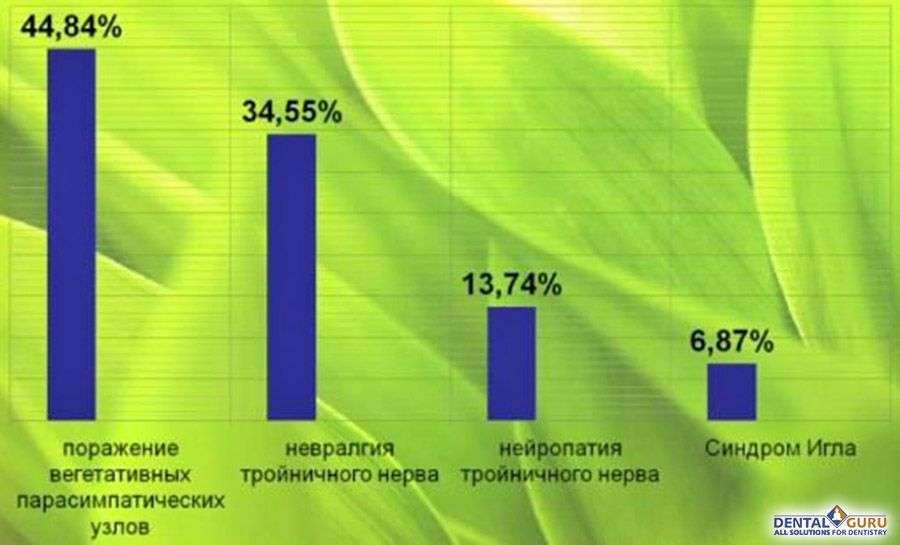
-
Парасимпатотоническими кризами проявляются бронхиальная астма, крапивница, вазомоторный ринит, морская болезнь; симпатотоническими – спазм сосудов в виде симметричной акроасфиксии, мигрень, транзиторная форма гипертонической болезни, сердечно‑сосудистые кризы при гипоталамическом синдроме, ганглионарных поражениях.
Невралгия тройничного нерва не проходит безболезненно, это довольно серьезный недуг. Такая болезнь чаще всего поражает женщин в возрасте 50-70 лет. В некоторых случаях требуется даже хирургическое вмешательство.
Нейропатия тройничного нерва - поражение тригеминальной системы, которое характеризуется изменениями интерстициальной ткани, миелиновой оболочки, осевых цилиндров и проявляется болью, парестезиями и расстройствами чувствительности в зонах иннервации его основных ветвей.
Синдром Игла – патология, для которой характерно изменение положения, формы и размеров шиловидного отростка, отходящего от височной кости, а также деформация шилоподъязычной связки.
Причины поражения невралгии тройничного нерва
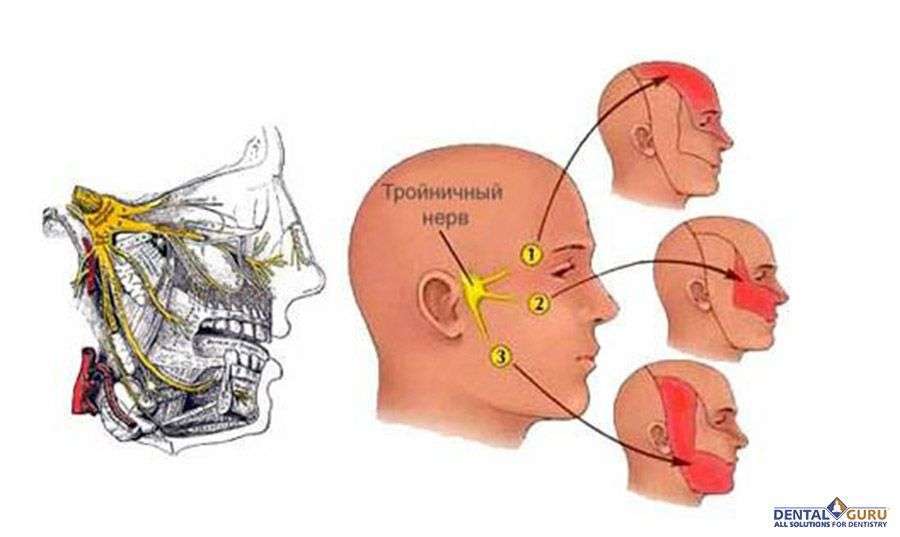
Невралгия в переводе означает боль по ходу нерва. Имея в строении 3 ветви, тройничный нерв отвечает за чувствительность одной стороны лица и иннервирует строго определенные зоны:
1 ветвь — орбитальную область;
2 ветвь — щеку, ноздрю, верхнюю губу и десну;
3 ветвь — нижнюю челюсть, губу и десну.
Причины развития невралгии:
хронические инфекционные заболевания в лицевой области (хронические синуситы, кариес зубов);
нарушение обмена веществ (сахарный диабет, подагра);
хронические инфекционные заболевания (туберкулез, бруцеллез, сифилис, герпес);
нагноение костей черепа, особенно челюстей (остеомиелиты);
тяжелые аллергические заболевания;
опухоли головного мозга.
КТ подглазничных каналов в прямой проекции
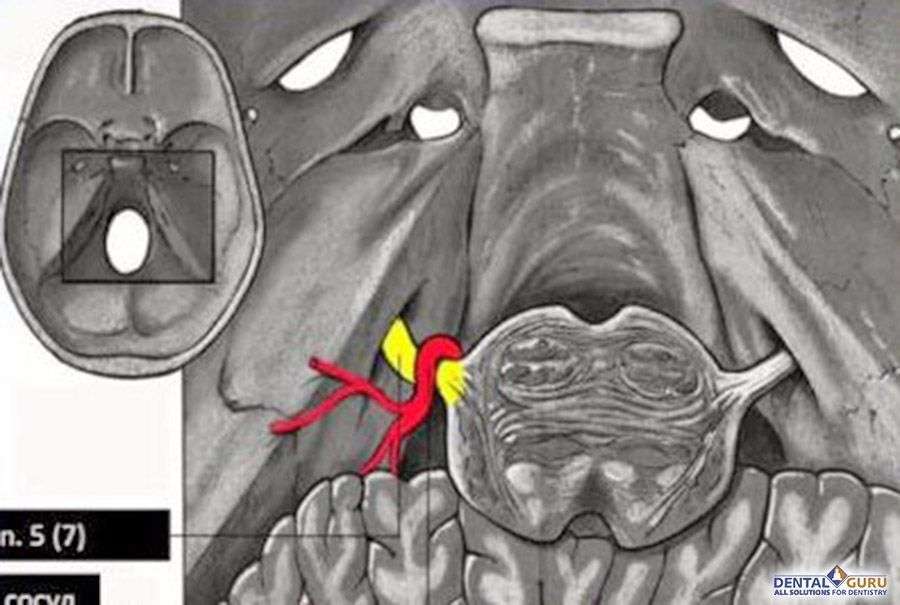
Невралгия тройничного нерва нейроваскулярный конфликт
Консервативное лечение невралгии тройничного нерва:
- Противосудорожная терапия (карбамезипин и его производные) по схеме:
- первые двое суток по 0,1 – 2,3 раза в день.
- вторые двое суток по 0,2 – 2,3 раза в день.
- пятые-седьмые сутки 0,2 – 3,4 раза в день с последующим снижением до 0,1 – 2,3 раза в день.
-
Противовоспалительная терапия – кетонал по 1 таблетке 2 раза в день (после еды) в течение 5 дней.
Витамины группы В.
Гипосенсибилизирующая терапия – тавегил по 1 таблетке на ночь в течение недели.
Противовирусная терапия – цитовир 0,2 – 3 раза в день в течение 6 дней.
Иммуномодулирующая терапия – иммунал по 20 капель 3 раза в день в течение месяца
Афферентная иннервация челюстно-лицевой области осуществляется ветвями черепно-мозговых нервов: тройничного (V пара), языкоглоточного (IX пара) и блуждающего нерва (X пара).
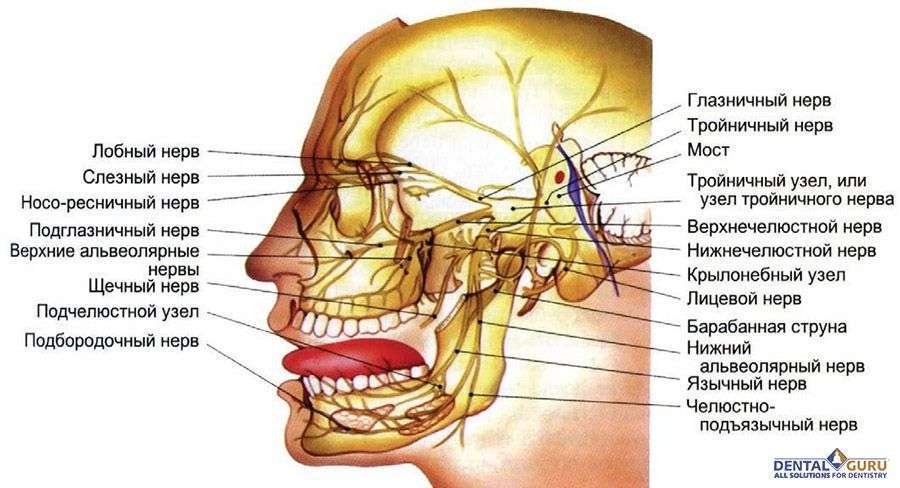
Тройничный нерв (рис. 6,7.) отходит от моста и содержит чувствительные и двигательные волокна. Зона чувствительности (иннервации) тройничного нерва следующая: кожа лица, кожа лобно-теменной и височной области, глазное яблоко, слизистая оболочка полости рта, носа, передней трети языка, зубы, десна, надкостница костей лицевого черепа, твёрдая мозговая оболочка передней и средней черепных ямок, проприорецепторы жевательных, глазных, мимических мышц, слюнные и слезные железы. В полости черепа (височная кость) тройничный нерв образует гассеров узел (узел тройничного нерва), от которого отходят три конечные ветви тройничного нерва являются:

Рис. 6. Ветви тройничного нерва.
1 – тройничный узел; 2 – глазной нерв; 3 – верхнечелюстной нерв;
4 - нижнечелюстной нерв; 5 – мост; 6 – тройничный нерв.
1) глазной нерв, является полностью чувствительным. Он иннервирует мозговую оболочку, слизистую оболочку лобной пазухи, конъюктиву глаза, слизистую оболочку верхней части носа, слёзную железу, кожу верхнего века, лба и теменной области, кожу спинки носа, а также обеспечивает проприорецепцию мышц глаза. Глазной нерв выходит на мягкие ткани лица через верхнюю глазничную щель и делится на следующие ветви: носоресничный, слезный и лобный нервы;
2) верхнечелюстной нерв - полностью чувствительный, выходит из полости черепа через круглое отверстие крылонебную ямку, где делится на подглазничный нерв, скуловой нерв. Ветви верхнечелюстного нерва иннервируют зубы и дёсны верхней челюсти, твердое и мягкое небо, слизистую оболочку носовой полости, кожу нижнего века, кожу височной, скуловой, щечной области, наружного носа и верхней губы.
3) нижнечелюстной нерв - смешанный, содержит чувствительные и двигательные волокна. Он покидает полость черепа через овальное отверстие. Чувствительные ветви нижнечелюстного нерва идут от твердой мозговой оболочки, кожи височной области, кожи нижней челюсти, нижней губы, от слизистой оболочки передних 2/3 языка, щеки, зубов и десен нижней челюсти, слюнных желез. Двигательные волокна нерва иннервируют жевательные мышцы и мышцы диафрагмы рта.

Рис.7.Зоны чувствительной иннервации лица ветвями тройничного нерва.

Рис. 8. Ветви лицевого нерва.
1 – мост; 2 – моторное ядро лицевого нерва; 3- шилососцевидное
отверстие; 4 – ветви лицевого нерва; 5 – мышца, опускающая угол рта;
6 – мышца, опускающая нижнюю губу; 7 – подбородочная мышца;
8 – щечная мышца; 9 – круговая мышца рта; 10 – мышца,
поднимающая верхнюю губу; 11 – мышца, поднимающая угол рта;
12 – большая и малая скуловые мышцы; 13 – круговая мышца глаза;
14 – мышца, сморщивающая бровь; 15 – затылочно-лобная мышца;
16 – лицевой нерв; 17– преддверно-улитковый нерв.
Языкоглоточный нерв (1Х пара) иннервирует слизистую оболочку задней трети языка, небных дужек, миндалин и глотки. Парасимпатические ветви языкоглоточного нерва иннервируют околоушную железу. Аксоны блуждающего нерва вместе с ветвями языкоглоточного образуют глоточное сплетение.
Лицевой нерв (VII пара) (рис.8) имеет обширную зону мышечной иннервации. Аксоны моторного ядра лицевого нерва контролируют все мимические мышцы, заднее брюшко двубрюшной мышцы, шилоподъязычную мышцу. Чувствительные волокна осуществляют вкусовую рецепцию передних 2/3 языка. Вегетативные парасимпатические волокна заканчиваются в слёзной железе, в слюнных подъязычной и поднижнечелюстной железах, а также в железах нёба и носовой полости.
Двигательную иннервацию челюстно-лицевой области также осуществляют: волокна блуждающего нерва (X пара – мышцы глотки), подъязычный нерв (XII пара – мышцы языка).
Тройничный нерв

Тройничный нерв начинается в ромбовидной ямке - дна четвёртого желудочка головного мозга и имеет 4 ядра:
двигательное ядро, nucleus motorius;
3 чувствительных ядра:
а) мостовое ядро, nucleus pontinus;
б) среднемозговое ядро, nucleus mesencephalicus;
в) спинномозговое ядро, nucleus spinalis.
Тройничный нерв начинается 2 корешками:
чувствительный, radix sensoria;
двигательный, radix motoria.
Чувствительный корешок входит в ствол мозга на границе средней мозжечковой ножки и моста, несколько ниже середины его продольной оси.
Двигательный корешок прилежит к чувствительному корешку спереди и снизу. Рядом с корешками внутри твёрдой мозговой оболочки на передней поверхности пирамиды височной кости в тройничном вдавлении, impressio trigeminalis, тройничный или Гассеров узел, ganglion trigeminale. Этот узел сформирован чувствительными нервными клетками. Двигательный корешок идёт вначале в составе самого нерва, далее в узел не входит, огибает его снизу и будет дальше присоединяться к третьей ветви тройничного нерва, который и является смешанным нервом, то есть содержит и чувствительные, и двигательные нервы.
От узла отходит 3 крупных нерва:
глазной нерв, n. ophthalmicus;
верхнечелюстной нерв, n. maxillaris;
нижнечелюстной нерв, n. mandibularis.
Глазной нерв выходит из полости черепа в глазницу через верхнюю глазничную щель, fissura orbitalis superior. Верхнечелюстной нерв выходит из полости черепа через круглое отверстие, foramen rotundum, большого крыла клиновидной кости, нижнечелюстной нерв – через овальное отверстие, foramen ovale большого крыла клиновидной кости.
Волокна двигательного корешка – это аксоны нервных клеток, составляющих двигательное ядро. Оно расположено в заднебоковой части покрышки моста среднего мозга перед ядром лицевого нерва. Центральные нейроны расположены в нижней части предцентральной извилины, gyrus precentralis, головного мозга.
Их аксоны составляют часть корково-ядерного пути, tractus cortoconuclearis, которые переходят на другую часть, но не полностью.
Аксоны в составе чувствительного корешка вступают в покрышку моста, где разделяются на восходящие и нисходящие ветви. Они образуют синапсы с телами вторых нейронов, составляющих длинную колонку от верхних холмиков четверохолмия через весь ствол головного мозга вплоть до второго шейного сегмента спинного мозга – nucleus mesencephalicus.
На границе средней и нижней трети моста – мостовое ядро. От этого ядра до верхних шейных сегментов спинного мозга располагается спинномозговое ядро.
Аксоны всех чувствительных ядер тройничного нерва подходят к таламусу. Те из них, которые брали начало в среднемозговом ядре и в мостовом ядре переходят на другую сторону и следуют вместе с средней петлёй, lemnicus medialis. А аксоны спинномозгового ядра после перекрёста присоединяются к спиноталамическому пути, tractus spinotalamicus. Тело третьего нейрона заложено в таламусе (зрительном бугре). Аксоны тела третьего нейрона таламуса заканчиваются в нижних отделах предцентральной извилине (в зоне проекции головы).
1 ветвь тройничного нерва – глазной нерв (n. ophthalmicus).
Глазной нерв делится на 3 крупных нерва:
А) слёзный нерв, n. lacrimalis, он направляется по верхней стенке глазницы, латерально. Здесь располагается ямка слёзной железы, fossa glandulae lacrimalis, а в ней располагается слёзная железа, glandula lacrimalis.
Б) лобный нерв, n. frontalis, идёт по верхней стенке глазницы, доходит до надглазничного края и через надглазничную вырезку выходит и идёт под названием надглазничный нерв, n. supraorbitalis, на переднюю поверхность лобной кости, давая ей общую чувствительность. У верхнего края глазницы от n. frontalis отходит надблоковый нерв, n. supratrochlearis.
В) носоресничный нерв, n. nasocilliaris, направляется по медиальной стенке глазницы. Он отдаёт следующие ветви:
а) подблоковый нерв, n. infratrochlearis;
б) передние и задние ресничные нервы, nn. ethmoidales anterior et posterior;
(идут через передние и задние решётчатые отверстия на медиальной стенке орбиты, иннервируя верхнюю часть слизистой оболочки носа);
в) длинные ресничные нервы, nn. cilliares longi, идут в сосудистую оболочку.


По ходу 1 ветви тройничного нерва имеется вегетативный (парасимпатический) нервный узел – ресничный, ganglion cilliare. Сама 1 ветвь является чувствительной, но органы глаза нуждаются в вегетативной иннервации. Это мышцы сжимающие и расширяющие зрачок, m. sphincter et dilatator pupillae. От первой ветви тройничного нерва идёт соединительная ветвь, ramus communicans cum ganglion cilliare, преганглионарное волокно. От ресничного узла идут постганглионарное волокно (15-20) коротких ресничных ветвей, nn. cilliares breves, к мышцам сужающим и расширяющим зрачок. Ресничный узел получает парасимпатическую иннервацию от вегетативного, добавочного ядра глазодвигательного нерва.
2 ветвь тройничного нерва – верхнечелюстной нерв (n. maxillaris).
Он начинается от тройничного узла и идёт к круглому отверстию большого крыла клиновидной кости. Нерв чувствительный. Проникает через круглое отверстие в крыло-нёбную ямку, fossa pterygopalatina.
В ней он отдаёт ряд ветвей: скуловой нерв, n. zygomaticus, проходящий через нижнюю глазничнцю щель, fissura orbitalis inferior, где делится на 2 части: 1) скулолицевая часть, pars zygomaticafacialis, 2) скуловисочная часть, pars zygomaticatemporalis. Эти ветви входят в толщу скуловой кости через соответствующие отверстия, выходят из неё, разветвляются в коже скуловой области, верхнего отдела щеки и наружного угла глаза, передний отдел височной и задний отдел лобной области. Из крыло-нёбной ямки, fossa pterygopalatina, верхнечелюстной нерв через нижнюю глазничную щель, fissura orbitalis inferior, входит в орбиту, где ложится на нижнюю её стенку в подглазничную бороздку, sulcus infraorbitalis, которая переходит в подглазничный канал, canalis infraorbitalis, и через подглазничное отверстие, foramen infraorbitale, на передней поверхности тела верхней челюсти выходит из глазницы, разделяясь на конечные ветви, образуя малую гусиную лапку, pes anserinus minor.
От неё отходят следующие веточки:
1) нижние вековые нервы, nn. palpebrales inferiores,
2) наружные носовые нервы, nn. nasales externi,
3) внутренние носовые нервы, nn. nasales interni,
4) верхние губные нервы, nn. labiales superiores.
Они разветвляются в области кожи и слизистой оболочки верхней губы, нижнего века, подглазничной области, крыла носа и кожной части перегородки носа.
В крыло-нёбной ямке от подглазничного нерва отходят следующие веточки:
задние верхние альвеолярные нервы, nn. alveolares superiores posteriorеs, в количестве от 4 до 8 веточек. Меньшая часть из них не входят в толщу кости и располагаются вниз по наружной поверхности бугра верхней челюсти по направлению к альвеолярному отростку. Оканчиваются они в надкостнице верхней челюсти, слизистой оболочке щеки и десны с вестибулярной стороны на уровне моляров и премоляров. Большая часть из них через задние альвеолярные отверстия, foramines alveolares posteriorеs, на бугре верхней челюсти проникают в него и иннервируют бугор верхней челюсти, слизистую оболочку гайморовой пазухи, верхние большие коренные зубы, слизистую оболочку и надкостницу альвеолярного отростка в пределах этих зубов. Эти ветви образуют задний отдел верхнего зубного сплетения, plexus dentalis superior.
В задних отделах подглазничного канала от подглазничного нерва отходят следующие веточки:
средний верхний альвеолярный нерв, n. alveolaris medialis superior (иногда 2 стволика). Он проходит в толще передней стенки верхней челюсти и разветвляется в альвеолярном отростке. Образует средний отдел верхнего зубного сплетения. Иннервирует верхние малые коренные зубы, слизистую оболочку альвеолярного отростка и десны с вестибулярной стороны в пределах этих зубов.
В переднем отделе подглазничного канала отходит следующие нервы:
передние верхние альвеолярные нервы, nn. alveolares anteriores superiores. (1-3 стволика). Проходя в толще передней стенки верхней челюсти, образуют передний отдел верхнего зубного сплетения. Они иннервируют резцы и клыки, слизистую оболочку и надкостницу альвеолярного отростка, и слизистую оболочку десны с вестибулярной стороны в области этих зубов. От них отходит носовая ветвь, ramus nasalis, (со слизистой оболочки переднего отдела носа) для анастомоза с носо-нёбным нервом, n. nasopalatinus.
Задние, средние, передние верхние альвеолярные нервы, проходя в толще стенок верхней челюсти, анастомозируя между собой, образуют верхнее зубное сплетение, plexus dentalis superior. Оно анастомозирует с таким же сплетением альвеолярного отростка второй верхней челюсти по всей длине его над верхушками корней зубов, а также в непосредственной близости от слизистой оболочки гайморовой пазухи.
От верхнего зубного сплетения отходят следующие веточки:
зубные ветви, rami dentales;
десневые ветви, rami gingivales;
периодонтальные ветви, rami periodontales;
межальвеолярные ветви, rami interalveolares.
В крыло-нёбной ямке имеется образование парасимпатической нервной системы – крыло-нёбный узел, ganglion pterygopalatinum. Иннервацию он получает от узла коленца, ganglion geniculi, промежуточного нерва через большой каменистый нерв, n. petrosus major от верхнего слюноотделительного ядра, nucleus salivatorius superior, выше упомянутого нерва. Симпатические волокна узел получает от симпатического сплетения, plexus sympaticus, внутренней сонной артерии в виде глубокого каменистого нерва, n. petrosus profundus.
От узла отходят ветви, включающие секреторные (симпатические и парасимпатические) и чувствительные:
глазничные ветви, rami orbitales;
задние верхние носовые ветви, rami nasales superiorеs posteriores;
задние нижние носовые ветви, rami nasalеs;
нёбные ветви, rami palatini;
Глазничные ветви разветвляются в слизистой оболочке задних ячеек решётчатого лабиринта и клиновидной пазухи основной кости.
Верхние задние носовые ветви входят в полость носа из крыло-нёбной ямки через клиновидно-нёбное отверстие, foramen sphenopalatinum, разделяются на 2 группы:
латеральные ветви, rami lateralеs;
медиальные ветви, rami mediales;
Латеральные ветви разветвляются в слизистой оболочке задних отделов верхней и средней носовых раковин и носовых ходов, задних ячеек решётчатой пазухи, верхней поверхности хоан и глоточного отверстия слуховой трубы.
Медиальные ветви разветвляются в слизистой оболочке верхнего отдела перегородки носа. От них отходит носо-нёбный нерв, n. nasopalatinus, идёт между надкостницей и слизистой оболочки перегородки носа вниз и вперёд к резцовому каналу, где анастомозирует с одноимённым нервом противоположной стороны и через резцовое отверстие выходит на твёрдое нёбо. Проходит в резцовом канале. Иннервирует треугольный участок слизистой оболочки твёрдого нёба в переднем отделе его до мнимой линии, соединяющей клыки верхней челюсти.


От крыло-нёбного узла в крыло – нёбной ямке отходят:
нёбные нервы, nn. palatini, идут от крыло-нёбного узла через большой нёбный канал, canalis palatinus major, выходит на твёрдое нёбо через большое нёбное отверстие, foramen palatinum majus, 3 группы:
большой нёбный нерв, n.palatinus major, выходит на твёрдое нёбо через большое нёбное отверстие, где он иннервирует задние и средние отделы слизистой оболочки твёрдого нёба до уровня клыков, слюнные железы, слизистую оболочку десны с нёбной стороны, частично слизистую оболочку мягкого нёба.
малый нёбный нерв, n.palatinus minor, выходит через малое нёбное отверстие, иннервирует слизистую оболочку мягкого нёба, нёбную миндалину, а также мышцу, поднимающую нёбную занавеску, m. levator veli palatini, и мышцу язычка, m. uvulae.
боковые нижние задние носовые ветви, rami nasales posteriores inferiores laterales, входят через большой нёбный канал, проникают в носовую полость, иннервируют слизистую оболочку нижней носовой раковины, слизистой оболочки нижнего и среднего носовых ходов, гайморовой пазухи.
3 ветвь тройничного нерва – нижнечелюстной нерв (n. mandibularis).
Он – смешанный нерв, так как содержит чувствительные и двигательные волокна. Выходит из полости черепа через овальное отверстие, foramen ovale, большого крыла клиновидной кости и в подвисочной ямке разделяется на ряд ветвей:
1) щёчный нерв, n. buccalis, направляется вниз, вперёд и кнаружи. Отделившись ниже овального отверстия, проходит между двумя головками латеральной крыловидной мышцы и внутренней поверхности височной мышцы. Затем, пройдя до переднего края венечного отростка нижней челюсти, на уровне его основания, распространяется по наружной поверхности щёчной мышцы до угла рта. Разветвляется в коже и слизистой оболочке щеки, в коже угла рта. Отдаёт ветвь к участку слизистой оболочки десны нижней челюсти между вторым премоляром и вторым моляром. Имеет анастомозы с лицевым нервом и ушным узлом.
Этот нерв не всегда иннервирует слизистую оболочку альвеолярного отростка с вестибулярной стороны, не всегда располагается вместе с язычным и нижним луночковым нервами в области нижнечелюстного валика, torus mandibularis, а проходит кпереди от височной мышцы в клетчатке щёчной области на расстоянии 22 мм от язычного и на 27 мм от нижнего луночкового нервов.
3) нижний альвеолярный нерв, n. alveolaris inferior, - смешанный нерв. Наиболее крупная ветвь. Ствол лежит на внутренней поверхности наружной крыловидной мышце позади и латеральнее язычного нерва. Проходит в межкрыловидной клетчатке, т.е. в крыло-челюстном пространстве. Через отверстие нижней челюсти, foramen mandibule, нижней челюсти входит в нижнечелюстной канал, canalis mandibularis. В нём нерв отдаёт ряд ветвей, анастомозирующих между собой, образуя нижнее зубное сплетение, plexus dentalis inferior.
От этого сплетения отходят следующие нервы:
А) подбородочный нерв, n. mentalis, отходит от нижнего альвеолярного нерва на уровне премоляров. Выходит через подбородочное отверстие, foramen mentale, нижней челюсти и иннервирует кожу и слизистую оболочку нижней губы, кожу подбородка.
Б) резцовая ветвь, ramus incisivus, отходит после подбородочного нерва. Иннервирует клыки и резцы нижней челюсти, слизистую оболочку альвеолярной части нижней челюсти и десны с вестибулярной стороны в проекции этих зубов.
В) челюстно-подъязычный нерв, n. mylohyoideus.
4) ушно-височный нерв, n. auriculotemporalis. Содержит чувствительные и парасимпатические нервные волокна. Отделившись от основного ствола в зоне овального отверстия, идёт назад по внутренней поверхности латеральной крыловидной мышцы, затем направляется кнаружи, огибая сзади шейку мыщелкового отростка нижней челюсти. После этого он идёт кверху, проникая через околоушную слюнную железу, подходит к коже височной области, разветвляясь на конечные ветви.


Двигательные волокна.
жевательный нерв, n. massetericus. Нередко он имеет общее начало с другими нервами жевательных мышц. Отделившись от основного ствола, жевательный нерв идёт кнаружи над верхней головкой латеральной крыловидной мышцы, затем по её наружной поверхности. Через вырезку нижней челюсти входит в собственно жевательную мышцу, направляется к переднему её углу. Перед входом в мышцу нерв отдаёт тонкую ветвь к височно-нижнечелюстному суставу.
передний глубокий височный нерв, n. temporalis profundus anterior. Отделившись вместе со щёчным нервом, проходит кнаружи над верхним краем латеральной крыловидной мышцы, обогнув подвисочный гребень большого крыла клиновидной кости; он ложится на наружную поверхность чешуи височной кости. Разветвляется в переднем отделе височной мышцы, входит в неё с внутренней поверхности.
средний глубокий височный нерв, n. temporalis profundus medialis, непостоянный. Отделившись кзади от переднего глубокого височного нерва, он проходит под подвисочным гребешком, crista infratemporalis, на внутреннюю поверхность височной мышцы, и разветвляется в среднем её отделе.
задний глубокий височный нерв, n. temporalis profundus posterior. Начинается кзади от среднего или переднего глубоких височных нервов. Огибая подвисочный гребень, он проникает под латеральной крыловидной мышцей на внутреннюю поверхность заднего отдела височной мышцы.
Все глубокие височные нервы отходят от наружной поверхности нижнечелюстного нерва.
5) латеральный крыловидный нерв, n. pterygoideus lateralis. Отходит одним стволом со щёчным нервом, входит в соответствующую мышцу сверху и с внутренней поверхности.
6) медиальный крыловидный нерв, n. pterygoideus medialis. Отходит от внутренней поверхности нижнечелюстного нерва, направляется вперёд и вниз к внутренней поверхности медиальной крыловидной мышцы.
Этот нерв отдаёт следующие веточки:
А) нерв мышцы, напрягающей нёбную занавеску, n. tensoris veli palatini;
Б) нерв мышцы, напрягающей барабанную перепонку, n. tensoris tympani;
7) челюстно-подъязычный нерв, n. mylohyoideus. Отходит от нижнего луночкового нерва перед вхождением его в нижнечелюстной канал. Идёт к данной мышце и к переднему брюшку двубрюшной мышцы.
Вегетативные ганглии (парасимпатические) по ходу ветвей тройничного нерва.
По ходу 1 ветви тройничного нерва:
ресничный ганглий, ganglion cilliare. Получает парасимпатическую иннервацию от вегетативного – добавочного ядра глазодвигательного нерва через малый каменистый нерв, n. petrosus minor.
По ходу 2 ветви тройничного нерва:
крыло-нёбный ганглий, ganglion pterygopalatinum. Парасимпатические волокна получает от узла коленца, ganglion geniculi, промежуточного нерва через большой каменистый нерв, n. petrosus major. Узел коленца сам получает вегетативную парасимпатическую иннервацию от верхнего слюноотделительного ядра, nucleus salivatorius superior, промежуточного нерва. Симпатические волокна получает от симпатического сплетения, plexus sympaticus, внутренней сонной артерии через глубокий каменистый нерв, n. petrosus profundus.
По ходу 3 ветви тройничного нерва:
ушной узел, ganglion othicum. Получает вегетативную парасимпатическую иннервацию от нижнего слюноотделительного ядра, nucleus salivatorius inferior, языкоглоточного нерва через малый каменистый нерв.
поднижнечелюстной узел, ganglion submandibulare
подъязычный узел, ganglion sublinguale.
“Атлас анатомии человека”, том IV. Учение о нервной системе и органах чувств. Р.Д. Синельников, Я.Р. Синельников. Москва, 1996 г.
Тверская государственная медицинская академия
Тверская государственная медицинская академия
Тверская государственная медицинская академия
Топографоанатомические особенности кровоснабжения верхней и нижней челюстей
Журнал: Стоматология. 2015;94(1): 7-10
Тверская государственная медицинская академия





Топографоанатомические исследования позволили получить данные об особенностях кровоснабжения верхней и нижней челюстей (ВЧ, НЧ). В результате изучения источников кровоснабжения ВЧ установлено, что она кровоснабжается большим количеством крупных артерий, которые широко анастомозируют между собой. НЧ кровоснабжается 1 крупной внутрикостной артерией - нижней альвеолярной - и большим числом мелких внекостных артерий, которые кровоснабжают НЧ, жевательные и мимические мышцы.
Тверская государственная медицинская академия
Тверская государственная медицинская академия
Тверская государственная медицинская академия
Современное состояние, быстрое развитие стоматологии и пластической челюстно-лицевой хирургии требуют детальных знаний о кровоснабжении лица, в том числе - верхней и нижней челюстей (ВЧ, НЧ). В литературе за последние 40 лет мы не нашли работ, посвященных изучению кровоснабжения ВЧ и НЧ. Между тем эти знания необходимы при различных хирургических вмешательствах на челюстях, переломах, ранениях, для трактовки путей распространения гнойно-воспалительных процессов на лице.
ВЧ кровоснабжается большим количеством крупных артерий, которые широко анастомозируют между собой [2, 4]. Что касается источников кровоснабжения НЧ, то тут мнения специалистов расходятся. Одни авторы [5] главным и единственным источником кровоснабжения НЧ считают нижнюю альвеолярную артерию. По мнению же других 2, помимо нижней альвеолярной артерии, в кровоснабжении НЧ участвуют дополнительные артерии.
НЧ кровоснабжается из целого ряда дополнительных внекостных (экстраоссальных) артерий: височной, артерий крыловидных мышц, жевательной, лицевой, язычной и челюстно-подъязычной. Основными артериями, кровоснабжающими НЧ, считаются 6 внутрикостных (интраоссальных) артерий: верхнечелюстная, нижняя альвеолярная, язычная, поперечная артерия лица, жевательная и лицевая.
Цель исследования - изучение основных и дополнительных источников кровоснабжения ВЧ и НЧ - внекостных и внутрикостных артерий, исследование их участия в кровоснабжении челюстей и их взаимоотношений с тканями лица.
Материал и методы
Работа основана на изучении 130 изолированных препаратов НЧ, изъятых от трупов в моргах Твери, и 20 бальзамированных трупов людей в возрасте от 20 до 70 лет, исследовавшихся на кафедре топографической анатомии и оперативной хирургии ТГМА.
Применялись следующие методы: морфометрические измерения, контрастная рентгенография, декальцинация, препарирование, протоколирование и фотографирование. На 16 препаратах НЧ производились экспериментальные перевязки нижней альвеолярной артерии в начальном отделе нижнечелюстного канала для выявления дополнительных внутрикостных артерий, участвующих в кровоснабжении НЧ.
Для контрастной ангиографии производились инъекции через наружную сонную или нижнюю альвеолярную артерии свинцового сурика, разведенного в вазелиновом масле и скипидаре в соотношении: сурик - 60 г, вазелиновое масло - 15 г, скипидар - 15 г.
Результаты и обсуждение
ВЧ как неподвижная кость является парной костью и состоит из тела и 4 отростков: лобного, скулового, небного и альвеолярного. Все отростки сращены между собой, а небный отросток сращен по средней линии с подобным отростком противоположной стороны, создавая вместе с горизонтальной пластинкой небной кости твердое небо. Внутри тела ВЧ находится большая полость (гайморова пазуха), которая сообщается со средним носовым ходом.
По типу кровоснабжения ВЧ отличается от НЧ. Верхнюю челюсть кровоснабжает большое число крупных артерий, которые широко анастомозируют между собой; большинство из них входят в кость как со щечной поверхности, так и со стороны верхнечелюстной пазухи, проходя через каналы или отверстия, и являются интраоссальными.
Рентгеноанатомическое исследование выявило основные артерии, участвующие в кровоснабжении ВЧ. Наиболее крупные и постоянные из них - верхние задние альвеолярные, нисходящая небная, клиновидно-небная, подглазничная. Ветви этих артерий образуют широкую сеть анастомозов (рис. 1, 2 ).
НЧ в отличие от ВЧ является подвижной костью, движение которой осуществляется жевательными мышцами. По нашим данным, основным внутрикостным (интраоссальным) источником кровоснабжения НЧ является нижняя альвеолярная артерия. На всех препаратах нижняя альвеолярная артерия начиналась от верхнечелюстной артерии и являлась первой ветвью, отходящей от нижней поверхности этой артерии. На 3 препаратах нижняя альвеолярная артерия отходила общим стволом с задней глубокой височной артерией, а на 7 - вместе с артериальной ветвью, сопровождающей язычный нерв. Длина нижней альвеолярной артерии до вступления в нижнечелюстной канал колебалась от 13 до 21 мм. Ход артерии до вступления в нижнечелюстной канал варьировал: был прямым, слегка изогнутым или с резко выраженными изгибами.
С возрастом извилистость увеличивалась. Взаиморасположение нижней альвеолярной артерии и одноименного нерва до вступления их в канал было сравнительно постоянным: артерия чаще (в 38 из 40 препаратов) располагалась позади и кнаружи от нерва.
В нижнечелюстном канале расположение нижней альвеолярной артерии по отношению к нерву было разным: чаще нижняя альвеолярная артерия располагалась кнутри от нерва (на 76 препаратах), реже - кнаружи (на
16 препаратах). На 5 препаратах нижняя альвеолярная артерия до уровня 2-го и 1-го моляра располагалась в костном желобе НЧ, образованном вдавлением от этой артерии и нижнего альвеолярного нерва.
Диаметр нижней альвеолярной артерии у входа в нижнечелюстной канал колебался от 0,8 до 1,6 мм, у выхода из канала через подбородочное отверстие - от 0,5 до 0,7 мм.
В нижнечелюстном канале нижняя альвеолярная артерия отдавала ряд ветвей телу, ветви нижней челюсти, нижнечелюстному углу, луночкам и зубам (рис. 3 ).
На 76 препаратах нижняя альвеолярная артерия, войдя в канал, сразу отдавала крупную ветвь, которая направлялась к переднему краю ветви НЧ. По пути от нее отходили зубные ветви к корням 3-го моляра, периодонту и кости. Выйдя из кости, она разветвлялась в слизистой ретромолярной области и области щеки (рис. 4 ).
Альвеолярному отростку НЧ нижняя альвеолярная артерия отдавала зубные и межальвеолярные артерии. Межальвеолярные артерии, выйдя из костной ткани в виде десневых ветвей, кровоснабжали надкостницу и слизистую и анастомозировали с внекостными (экстраоссальными) артериями. Диаметр зубных артерий был меньше, чем межальвеолярных, и одним стволом они входили в верхушку корня зуба. Корни зубов находились на некотором расстоянии от нижней альвеолярной артерии, за исключением корней больших коренных зубов, которые нередко прилегали к нижней альвеолярной артерии. Это наблюдалось в случаях затрудненного прорезывания зуба или его ретенции.
С возрастом по мере потери зубов и атрофии альвеолярного отростка зубные и межальвеолярные ветви атрофировались или совсем исчезали. Они сохранялись лишь в области больших коренных зубов, где проникали через кость и выходили в мягкие ткани.
Кроме указанных артерий, от нижней альвеолярной артерии отходили ветви к наружной и внутренней кортикальным пластинкам тела НЧ. В области соединения НЧ на всех препаратах были хорошо выражены анастомозы ветвей противоположных резцовых артерий.
Кроме нижней альвеолярной артерии, в кровоснабжении НЧ участвуют и другие артерии, но почти все они являются внекостными (экстраоссальными) источниками ее кровоснабжения, так как разветвляются на надкостнице и в поверхностном компактном слое. Это подтвердило проведенное нами на препаратах НЧ трупов людей исследование с наливкой сосудов контрастными массами: производилась двусторонняя перевязка нижней альвеолярной артерии при входе в нижнечелюстной канал с последующей наливкой сосудов контрастной массой через наружную сонную артерию и контрастной рентгенографией НЧ. На рентгенограммах НЧ выявлялись ветви, отходящие от разных артерий, но по рентгенограммам было трудно судить, входили ли они непосредственно в кость или распределялись на ее поверхности (рис. 5 ).
Однако после удаления надкостницы и повторной рентгенографии этих же препаратов указанные ветви исчезали (рис. 6 ). Исключением явилась область подбородка, куда в небольшом проценте случаев (3 из 16 препаратов) проникали ветви подъязычной артерии. На 2 препаратах в толщу ветви НЧ проникали ветви жевательной артерии.
Таким образом, в отличие от В.М. Уварова мы выявили кровоснабжение НЧ дополнительными внутрикостными артериями лишь в редких случаях. Большое количество внутрикостных дополнительных артерий, принимающих участие в кровоснабжении НЧ по данным В.М. Уварова, можно объяснить тем, что автор изучал кровоснабжение НЧ в основном на материале плодов и детей, у которых сосудистая система развита относительно больше, чем у взрослых. Компактный слой НЧ плодов и новорожденных был слабовыраженным, а в костной структуре доминировали органические соединения (коллаген и эластин), что, очевидно, способствовало вхождению дополнительных артерий в систему питания и развития НЧ.
У взрослых в связи с завершением формирования НЧ и уплотнением кортикального слоя неорганическими минеральными соединениями (солями кальция, фосфора) число дополнительных артериальных ветвей, участвующих в кровоснабжении НЧ, меньше - они атрофировались и не наблюдались. Лишь в отдельных случаях оставались ветви, проникающие в толщу НЧ.
Внекостными источниками кровоснабжения НЧ являются следующие артерии: верхнечелюстная, глубокая ушная, передняя барабанная, жевательная, поперечная артерия лица, лицевая, подъязычная, челюстно-подъязычная, артерии крыловидных мышц и сама наружная сонная артерия. Они кровоснабжали надкостницу и кортикальный слой НЧ.
Вышеизложенное позволяет заключить, что:
- ВЧ кровоснабжается большим числом крупных артерий, которые широко анастомозируют между собой, входят в кость со стороны как щечной поверхности, так и верхнечелюстной пазухи, и являются внутрикостными (интраоссальными);
- основным внутрикостным (интраоссальным) источником кровоснабжения НЧ у взрослых людей является нижняя альвеолярная артерия, а дополнительными внутрикостными артериями являются ветви жевательной и подъязычной артерий;
- внекостными (экстраоссальными) источниками кровоснабжения НЧ являются: верхнечелюстная, глубокая ушная, передняя барабанная, жевательная, поперечная артерия лица, лицевая, подъязычная, челюстно-подъязычная, артерии крыловидных мышц и сама наружная сонная артерия.
Читайте также:





