Туберкулез нервной системы доклад
Обновлено: 05.07.2024
Туберкулез нервной системы. Диагностика и лечение туберкулеза нервной системы.
1. Течение туберкулеза нервной системы. Mycobacterium tuberculosis — микобактерия туберкулеза (МТБ) вызывает более тяжелое течение туберкулеза у ВИЧ-инфицированных лиц, что связано с иммунодефицитом. Чаще происходит диссеминация процесса с формированием множественных очагов в головном мозге. Установлено то, что туберкулезом чаще страдают больные СПИДом, использующие внутривенные наркотики. Критерием эффективности лечения служат статистические показатели смертности от туберкулеза нервной системы. Однако эти показатели не отличаются у ВИЧ-инфицированных и ВИЧ-неинфицированных больных. При отсутствии лечения туберкулезу больных СПИДом всегда прогрессирует и приводит к летальному исходу.
2. Клиническая картина туберкулеза нервной системы. МТБ вызывает менингит или менингоэнцефалит у больных СПИДом. Клиническими признаками заболевания являются головные боли, лихорадка, спутанность сознания, сонливость, припадки, невропатии черепных нервов, парезы и атаксия. Вовлечение в процесс сосудов виллизиева круга при базальном менингите приводит к развитию тяжелых церебральных инфарктов. Может сформироваться абсцесс мозга с появлением в клинической картине очаговых симптомов, припадков, головных болей и признаков повышения внутричерепного давления.
3. Диагностика туберкулеза нервной системы. Методы нейровизуализации позволяют увидеть фокальные абсцессы, которые невозможно отличить от токсоплазмоза или первичной лимфомы ЦНС. Хорошо визуализируются зоны инфарктов, может наблюдаться контрастирование мозговых оболочек, экссудат в базилярных цистернах и гидроцефалия у больных МТБ-менингитом. В ЦСЖ отмечается смешанный или лимфоцитарный плеоцитоз, снижение уровня глюкозы и повышение концентрации белка. МТБ очень редко можно обнаружить в мазках, а для роста МТБ в культуре требуется несколько недель.
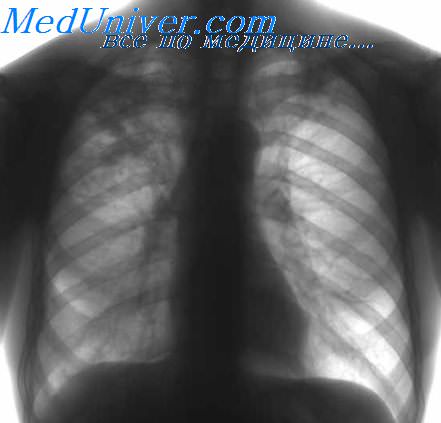
Лучшими методами диагностики считают ПЦР, позволяющую выявить ДНК МТБ в ЦСЖ, и серологическое исследование на антиген МТБ. При наличии очагов с масс-эффектом окончательный диагноз ставится только после гистологического исследования биопсийного материала очага. У большинства больных СПИДом, страдающих туберкулезом, наблюдается анергия. У многих из них также имеет место туберкулез легких.
4. Лечение туберкулеза нервной системы
- Используются различные типы комбинированного лечения изониазидом в дозе 300 мг внутрь, рифампицином в дозе 600 мг внутрь и этамбутолом в дозе 15-25 мг/кг/сут. внутрь с пиразинамидом в дозе 15—25 мг/кг внутрь, добавляемым ежедневно в течение 2 месяцев. При лечении изониазидом дополнительно назначают пиридоксин в дозе 50 мг/сут. К сожалению, в настоящее время у 20% больных, являющимися городскими жителями, отмечается резистентность возбудителя к вышеперечисленным препаратам, требующая консультации инфекциониста для подбора иной терапии. Длительность лечения не должна быть менее 6 месяцев.
- К побочным эффектам изониазида относятся токсическое поражение печени, которое чаще наблюдается при лечении пациентов в возрасте старше 35 лет, желудочно-кишечные расстройства, гиперчувствительность и периферическая нейропатия в результате недостаточности витамина В6. Реже наблюдаются неврит зрительного нерва; токсическая энцефалопатия с припадками, делирием, миоклониями; подавление костномозгового кроветворения; волчаночные реакции и гипергликемия. Рифампицин окрашивает мочу и другие секреты в оранжевый цвет.
Среди побочных эффектов рифамипицина следует упомянуть головные боли, токсическое поражение печени, желудочно-кишечные расстройства, общее недомогание, сонливость и миалгии. Реже наблюдаются подавление костномозгового кроветворения, гемолитическая анемия, токсическое поражение почек, миопатия, делирий или спутанность сознания и реакции гиперчувствительности. Прием этамбутола может привести к развитию неврита зрительного нерва, желудочно-кишечным расстройствам, периферической нейропатии с парестезиями. Также могут отмечаться головные боли, токсическая энцефалопатия, тромбоцитопения, гиперурикемия и реакции гиперчувствительности.
Побочными эффектами пиразинамида считаются полиартралгии, миалгии, гиперурикемия, токсическое поражение печени, желудочно-кишечные расстройства, анемия и нарушение свертываемости крови.
5. Ожидаемый результат лечения туберкулеза нервной системы. Смертность больных, получающих лечение в условиях стационара, невелика. Результаты лечения хуже у амбулаторных пациентов из-за необязательности четкого выполнения ими всех врачебных рекомендаций. У таких больных значительно чаще отмечается формирование резистентных штаммов микобактерии туберкулеза из-за проведения больными множества коротких курсов лечения. Пациентам с туберкулезным менингитом каждые 1—2 месяца, а также после окончания первичной терапии должно проводиться исследование ЦСЖ для диагностики персистентной инфекции, вызванной резистентными штаммами. При наличии очагов в головном мозге требуется динамическое МРТ-обследование.
Если, несмотря на проводимое лечение, очаги увеличиваются в размерах, больному показана биопсия ткани очага для выявления резистентных возбудителей или других оппортунистических инфекций. Для своевременного выявления токсического воздействия препаратов на организм лечение должно проводиться с обязательным контролем клинического и биохимического анализов крови, а также офтальмологического обследования каждые 6 месяцев. При терапии изониазидом следует избегать приема алкоголя.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Статистические данные о туберкулезе внелегочной локализации чрезвычайно варьируют. В разных странах и по разным статистикам на внелегочный туберкулез приходится от 8 до 46% общего числа больных туберкулезом. Заболеваемость внелегочным туберкулезом резко возрастает при широком распространении ВИЧ-инфекции и туберкулеза среди крупного рогатого скота. Внелегочный туберкулез чаще поражает кости и суставы, мочеполовую систему, периферические лимфатические узлы, реже – нервную систему, органы брюшной полости, глаза, кожу. Однако наиболее опасным остается поражение туберкулезом центральной нервной системы. Поэтому так важно его максимально раннее выявление и диагностика.
Целью работы является изучение этиологии, патогенеза и методов диагностики туберкулеза центральной нервной системы.
Согласно Международной классификации болезней X выделяют:
А 17 Туберкулез нервной системы
А 17.0 Туберкулезный менингит (G 01 *)
А 17.1 Менингеальная туберкулема (G 07*)
Туберкулема мозговых оболочек
А 17.8 Туберкулез нервной системы других локализаций
Туберкулез спинного мозга (G 07*)
Туберкулема головного мозга (G 07*)
Туберкулезный (-ая): абсцесс головного мозга (G 07), менингоэнцефалит (G 05.0), миелит (G 0.5), полиневропатия (G 63.0)
А 17.9 Туберкулез нервной системы неуточненный (G 99.8)
A18.0 Туберкулез костей и суставов
M49.0 Туберкулез позвоночника (A18.0+)
Кроме этого, предложена клиническая классификация неврологических осложнений при туберкулезе органов дыхания (ТОД):
I Неспецифические поражения нервной системы
1. Острая токсическая энцефалопатия (ОТЭП).
II Остаточные явления после перенесенного специфического туберкулезного процесса
1. Церебральный базальный арахноидит (после менингита, менингоэнцефалита).
2. Поражение зрительного нерва и хиазмы.
3. Остаточные явления поражения черепных нервов.
4. Остаточные явления поражения спинного мозга и корешков после перенесенного туберкулезного спондилита.
III Поражение нервной системы, возникающее в процессе лечения
1. Мононевропатии и полиневропатии.
2. Поражение зрительного нерва.
3. Поражение слухового нерва.
4. Неспецифические неврологические симптомы.
Основными формами туберкулезного поражения ЦНС являются туберкулезный менингит и туберкулема головного мозга.
I. Туберкулезный менингит
Туберкулез мозговых оболочек, или туберкулезный менингит, — преимущественно вторичное туберкулезное поражение (воспаление) оболочек (мягкой, паутинной и меньше твердой), возникающее у больных с различными, чаще активными и распространенными, формами туберкулеза.
Этиология. Туберкулезный менингит вызывается микобактерией туберкулеза; встречается в любом возрасте, но чаще в детском (от 2 до 6 лет). В большинстве случаев возникает при наличии первичного туберкулезного очага в организме (легкие, лимфатические узлы, среднее ухо, кишечник, костная система и др.).
В отдельных случаях (около З%) даже при самых тщательных клинических и секционных исследованиях первичного туберкулезного очага обнаружить не удается. В развитии туберкулезного менингита провоцирующее значение могут иметь различные факторы: неблагоприятные метеорологические условия, предшествующие острые инфекционные заболевания (корь, коклюш, грипп), а также физическая травма.
Патологическая анатомия. Типичным для туберкулезного менингита является множественное высыпание милиарных бугорков на мягких мозговых оболочках и появление в подпаутинном пространстве серозно-фибринозного экссудата. Мягкие мозговые оболочки гиперемированы, мутны, пропитаны экссудатом желатинозного вида. Воспалительный процесс возникает прежде всего на основании мозга в районе хиазмы, межножковой цистерны, затем вовлекается область гипоталамуса с расположенными в ней многочисленными вегетативными центрами, а также средний мозг. Экссудат может распространяться до наружных мозговых ямок (сильвиевых) и крайне редко встречается на выпуклой поверхности полушарий, где единичные бугорки располагаются иногда по ходу сосудов. Сосуды при туберкулезном менингите могут подвергаться различным изменениям типа продуктивного эндартериита и эндофлебита, деструктивным изменениям вплоть до полного некроза. Изменения в сосудах носят аллергический характер и протекают с развитием фибриноидных некрозов. Поражения сосудов чаще наблюдаются в бассейне средней мозговой артерии и обусловливают появление очагов размягчения соответствующих районов коры, подкорковых узлов и внутренней сумки.
Под влиянием специфического лечения наблюдается значительное уменьшение или ликвидация типичного для начальных фаз болезни экссудативного компонента, патоморфологический процесс приобретает пролиферативно-продуктивный характер. При поздно начатом лечении патологический процесс в оболочках может протекать по типу продуктивного лептоменингита, распространяясь на оболочки спинного мозга, корешки, сосуды, а также на мозговую ткань.
Микроскопически при туберкулезном менингите экссудат имеет серозно-фибринозный характер, закономерно подвергаясь казеозному некрозу. Туберкулезные бугорки имеют эпителиоидное строение с наличием гигантских клеток типа Лангханса. Наряду с этим наблюдаются бугорки, почти сплошь состоящие из лимфоцитов. В центральных частях некоторых бугорков можно видеть, казеозный распад.
Патогенез. Туберкулезный менингит у детей может быть осложнением первичного туберкулезного комплекса или туберкулеза внутригрудных лимфатических узлов, у взрослых – осложнением диссиминированного туберкулеза. В ряде случаем туберкулезный менингит может быть единственным проявлением туберкулезного процесса и источником распространения МБТ не выявляется.
Прониктоновение МБТ в сосуды мягкой мозговой оболочки обычно происходит при бактериемии через гематоэнцефалический барьер.
Туберкулезный менингит, как правило, имеет базилярную локализацию. В оболочках мозга на фоне васкулита возникают туберкулезные гранулемы, в которых происходит казеозный некроз. Прорыв казеозных масс в спинномозговую жидкость вызывает бурную иммунную реакцию. По своей сути она подобна кожной реакции на введение большой дозы туберкулина сенсибилизированному человеку. Процесс может распространяться на вещество мозга (менингоэнцефалит), поражать спинной моз и нервные корешки (спинальная форма менингита).
Клиническая картина. Начало заболевания подострое, часто присутствует продромальный период (около трех недель) с повышенной утомляемостью, слабостью, головной болью, анорексией, потливостью, инверсией сна, изменением характера, особенно у детей - в виде чрезмерной обидчивости, плаксивости, снижения психической активности, сонливости.
Температура тела субфебрильная. На фоне головной боли нередко возникает рвота. Затем постепенно появляются слабовыраженные оболочечные симптомы или так называемый менингеальный синдром, в который входят следующие проявления: ригидность затылочных мышц, втяжение мышц живота, положительный симптом Кернига и Брудзинского, парез и паралич черепно-мозговых нервов, опистотонус (положение больного на боку с запрокинутой головой и подтянутыми к животу ногами). Иногда больные предъявляют жалобы на нечёткость зрения или его ослабление. Рано появляются признаки поражения III и VI пар черепно-мозговых нервов (незначительное двоение, небольшой птоз верхних век, косоглазие) . В поздние сроки, если заболевание не распознано и не начато специфическое лечение, могут при соединяться парезы конечностей, афазия и другие симптомы очагового поражения головного мозга.
Наиболее типично подострое течение заболевания. При этом переход от продромальных явлений к периоду появления обол очечных симптомов происходит постепенно, в среднем в течение 4-6 недель. Острое начало встречают реже (обычно у детей раннего возраста и подростков). Хроническое течение возможно у больных, ранее лечившихся специфическими препаратами по поводу туберкулёза внутренних органов.
В случаях очаговых поражений головного мозга возникают гемипарез, гемиплегия. При отсутствии лечения развивается адинамия, спутанность сознания, кома и к началу четвертой недели может наступить смерть.
Диагностика. Диагноз устанавливают на основании эпидемиологического анамнеза (контакт с больными туберкулёзом), данных о наличии туберкулёза внутренних органов и развитии неврологических симптомов. Реакция Манту малоинформативна.
Решающим бывает исследование ликвора. При пункции прозрачная жидкость вытекает частыми каплями, давление повышено до 300-400 мм вод. ст. Число клеток увеличено до 100-400 в 1 мм 3 с преобладанием лимфоцитов до 600-800х10 6 /л, повышено содержание белка – от 0,66 до 3,3 г/л, при спинальных формах до 100 г/л и более. Содержание сахара понижено до 0,15-0,3 г/л и хлоридов до 5 г/л . При стоянии спинномозговой жидкости в течении суток выпадает нежная фибринная пленка в виде сетки, которая весьма типична для туберкулезного менингита. В этой плёнке при бактериоскопии часто обнаруживают микобактерии туберкулёза.
Туберкулезный менингит — воспаление мозговых оболочек, вызванное проникшими в них микобактериями туберкулеза. Проявляется резко наступающим после продромальных явлений ухудшением самочувствия больного с гипертермией, головной болью, рвотой, нарушениями со стороны черепно-мозговых нервов, расстройством сознания, менингеальным симптомокомплексом. Туберкулезный менингит диагностируется преимущественно при сопоставлении клинических данных с результатами исследования ликвора. Проводится длительное и комплексное лечение, состоящее из противотуберкулезной, дегидратационной, дезинтоксикационной, витаминной и симптоматической терапии.
МКБ-10
Общие сведения
Туберкулезный менингит как отдельная нозология существует с 1893 г., когда впервые микобактерии туберкулеза были выявлены в цереброспинальной жидкости пациентов с менингитом. В конце ХХ века туберкулезный менингит считался заболеванием преимущественно детского и подросткового возраста. Однако последнее время разница между заболеваемостью детей и взрослых значительно уменьшилась.
В 90% случаев туберкулезный менингит имеет вторичный характер, т. е. развивается на фоне активного тубпроцесса в других органах или признаков перенесенного раньше туберкулеза. В 80% первичный туберкулезный очаг локализуется в легких. Если первичный очаг не удается выявить, то такой туберкулезный менингит обозначается как изолированный.

Причины
Туберкулезный менингит развивается при проникновении микобактерий туберкулеза в мозговые оболочки. Источником туберкулезной инфекции может выступать:
- диссеминированный туберкулез легких
- генитальный туберкулез
- туберкулез костей
- туберкулез молочной железы
- туберкулез почек
- туберкулез гортани и др.
В редких случаях инфицирование происходит контактным путем: при наличии туберкулеза костей черепа возбудитель попадает в церебральные оболочки, при туберкулезе позвоночника — в оболочки спинного мозга. По некоторым данным примерно в 17% случаев туберкулезный менингит обусловлен лимфогенным инфицированием. Наиболее подвержены менингиту туберкулезной этиологии оказались пациенты со сниженным иммунитетом вследствие ВИЧ, гипотрофии, алкоголизма, наркомании, пожилого возраста.
Патогенез
Основной способ инфицирования мозговых оболочек — гематогенный, при котором микобактерии разносятся с током крови. При этом их проникновение в церебральные оболочки связано с повышением проницаемости гематоэнцефалического барьера. Первоначально поражаются сосудистые сплетения мягкой оболочки, затем микобактерии проникают в цереброспинальную жидкость и инициируют воспаление в паутинной и мягкой оболочках — лептоменингит. В большинстве случаев поражаются оболочки основания головного мозга, возникает так называемый базилярный менингит. Специфическое воспаление может распространяться дальше на оболочки полушарий, а с них — на вещество головного мозга с развитием туберкулезного менингоэнцефалита.
Морфологически наблюдается серозно-фибринозное воспаление оболочек с наличием бугорков. Изменения в сосудах оболочек (некроз, тромбоз) могут стать причиной расстройства кровообращения отдельной области мозгового вещества. У пациентов, проходивших лечение, воспаление оболочек носит локальный характер, отмечается формирование сращений и рубцов. У детей часто возникает гидроцефалия.
Симптомы туберкулезного менингита
Периоды течения
Продромальный период занимает в среднем 1-2 недели. Его наличие отличает туберкулезный менингит от других менингитов. Характеризуется появлением цефалгии (головной боли) по вечерам, субъективного ухудшения самочувствия, раздражительности или апатии. Затем цефалгия усиливается, возникает тошнота, может наблюдаться рвота. Зачастую отмечается субфебрилитет. При обращении к врачу в этом периоде заподозрить туберкулезный менингит не удается в виду неспецифичности указанной симптоматики.
Период парезов и параличей (терминальный) сопровождается полной утратой сознания, появлением центральных параличей и сенсорных расстройств. Нарушается дыхательный и сердечный ритм, возможны судороги, гипертермия до 41 °С или пониженная температура тела. При отсутствии лечения в этом периоде туберкулезный менингит в течение недели приводит к смертельному исходу, причиной которого является паралич сосудистого и дыхательного центров мозгового ствола.
Клинические формы
Туберкулезный менингоэнцефалит обычно соответствует третьему периоду течения менингита. Типично преобладание симптомов энцефалита: парезов или параличей спастического типа, выпадений чувствительности, двух- или односторонних гиперкинезов. Сознание утрачено. Отмечается тахикардия, аритмия, расстройства дыхания вплоть до дыхания Чейна—Стокса, образуются пролежни. Дальнейшее прогрессирование менингоэнцефалита оканчивается летальным исходом.
Спинальный туберкулезный менингит наблюдается редко. Как правило, манифестирует с признаков поражения церебральных оболочек. Затем во 2-3 периодах присоединяются боли опоясывающего типа, обусловленные распространением туберкулеза на спинальные корешки. При блокаде ликворных путей корешковые боли носят такой интенсивный характер, что не снимаются даже при помощи наркотических анальгетиков. Дальнейшее прогрессирование сопровождается тазовыми расстройствами: вначале задержкой, а затем недержанием мочи и кала. Наблюдаются периферические вялые параличи, моно- и парапарезы.
Диагностика
Туберкулезный менингит диагностируется фтизиатром совместно со специалистами в области неврологии. Первостепенное значение в диагностике имеет исследование цереброспинальной жидкости, взятой путем люмбальной пункции. Изменения могут быть выявлены уже в продроме. Бесцветная прозрачная цереброспинальная жидкость вытекает с повышенным давлением 300—500 мм вод. ст., иногда струей. Отмечается цитоз — повышение клеточных элементов до 600 в 1 мм3 (при норме — 3-5 в 1 мм3). В начале заболевания он носит нейтрофильно-лимфоцитарный характер, затем становится лимфоцитарным. Снижается концентрация хлоридов и глюкозы. Особое внимание уделяют показателю уровня глюкозы: чем он ниже, тем более серьезен прогноз.
Типичным признаком является выпадение паутинообразной фибринозной пленки, образующейся при стоянии цереброспинальной жидкости в пробирке в течение 12-24 ч. Положительны реакции Панди и Нонне—Aпельта. Наличие белково-клеточной диссоциации (относительно небольшой цитоз при высокой концентрации белка) характерно для блока в циркуляции цереброспинальной жидкости. Обнаружение микобактерий туберкулеза в цереброспинальной жидкости в настоящее время происходит лишь в 5-10% случаев, хотя ранее оно составляло от 40% до 60%. Увеличить выявляемость микобактерий позволяет центрифугирование ликвора.
Туберкулезный менингоэнцефалит отличается от базилярного менингита более выраженным подъемом уровня белка (4-5 г/л в сравнении с 1,5-2 г/л при базилярной форме), не очень большим цитозом (до 100 клеток в 1 мм3), большим снижением концентрации глюкозы. Спинальный туберкулезный менингит обычно сопровождается желтой окраской цереброспинальной жидкости (ксантохромией), незначительным повышением ее давления, цитозом до 80 клеток в 1 мм3, выраженным уменьшением концентрации глюкозы.
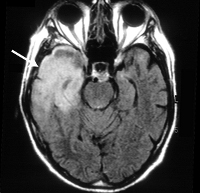
В ходе диагностического поиска туберкулезный менингит дифференцируют от серозного и гнойного менингита, клещевого энцефалита, менингизма, сопутствующего некоторым острым инфекциям (гриппу, дизентерии, пневмонии и т. п.). С целью дифференциальной диагностики с другими церебральными поражениями может проводиться КТ или МРТ головного мозга.
Лечение туберкулезного менингита
Специфическое противотуберкулезное лечение начинают при малейшем подозрении на туберкулезную этиологию менингита, поскольку прогноз напрямую зависит от своевременности терапии. Наиболее оптимальной считается схема лечения, включающая изониазид, рифампицин, пиразинамид и этамбутол. Вначале препараты вводятся парентерально, затем внутрь. При улучшении состояния спустя 2-3 мес. отменяют этамбутол и пиразинамид, снижают дозу изониазида. Прием последнего в сочетании с рифампицином продолжают не менее 9 мес.
Параллельно проводят лечение, назначенное неврологом. Оно состоит из дегидратационной (гидрохлоротиазид, фуросемид, ацетазоламид, маннитол) и дезинтоксикационной (инфузии декстрана, солевых р-ров) терапии, глютаминовой кислоты, витаминов (С, В1 и B6). В тяжелых случаях показана глюкокортикоидная терапия; спинальный туберкулезный менингит является показанием для введения препаратов непосредственно в субарахноидальное пространство. При наличии парезов в схему лечения включают неосмтигмин, АТФ; при развитии атрофии зрительного нерва — никотиновую кислоту, папаверин, гепарин, пирогенал.
В течение 1-2 мес. пациент должен придерживаться постельного режима. Затем постепенно расширяют режим и в конце 3-его месяца пациенту разрешают ходить. Результативность лечения оценивают по изменениям в цереброспинальной жидкости. В день проведения контрольной люмбальной пункции необходим постельный режим. ЛФК и массаж рекомендуют не ранее 4-5 мес. заболевания. В течение 2-3 лет после окончания терапии пациентам, перенесшим туберкулезный менингит, следует 2 раза в год проходить 2-месячные противорецидивные курсы лечения.
Прогноз и профилактика
Без специфической терапии туберкулезный менингит оканчивается летальным исходом на 20-25 день. При своевременно начатой и длительной терапии благоприятный исход отмечается у 90-95% пациентов. Неблагоприятен прогноз при запоздалой установке диагноза и поздно начатой терапии. Возможны осложнения в виде возникновения рецидивов, формирования эпилепсии и развития нейроэндокринных расстройств.
К профилактическим мерам относятся все известные способы предупреждения туберкулеза: профилактические прививки вакциной БЦЖ, туберкулинодиагностика, ежегодное прохождение флюорографии, специфические анализы крови (квантифероновый и T-spot тесты), раннее выявление заболевших, обследование контактной группы лиц и т. п.
Актуальность проблемы диагностики, лечения и профилактики туберкулеза в странах мира. Особенности течения туберкулеза в Республике Беларусь: контингент заболевших и высокая частота первичной и множественной лекарственной устойчивости возбудителя.
| Рубрика | Медицина |
| Вид | реферат |
| Язык | русский |
| Дата добавления | 24.10.2012 |
| Размер файла | 33,7 K |
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Туберкулезные поражения нервной системы и неврологические осложнения туберкулеза органов дыхания: классификация, клиника и диагностика
РНПЦ неврологии и нейрохирургии
1991--1998 гг.: период роста заболеваемости туберкулезом в 1,8 раза; II --1999--2002 гг.: период стабилизации основных эпидпоказателей и снижения заболеваемости; III -- 2003--2006 гг.: период дальнейшего роста показателей заболеваемости туберкулезом и смертности от него (соответственно 52,8 и 9,7 на 100 тыс. человек). Обращает на себя внимание контингент вновь заболевших: 30,1% из них составляют безработные, 17,7% -- хронические алкоголики, 2,4% -- прибывшие из исправительно-трудовых учреждений, 2,1% -- ВИЧ-инфицированные. Вторая особенность течения туберкулеза в Республике Беларусь -- высокая частота первичной и множественной лекарственной устойчивости (МЛУ) возбудителя с тенденцией к росту: с 6,9% в 2003 г. до 11,6% в 2006 г. [4]. Среди больных хроническими формами туберкулеза МЛУ достигает 70% [20]. Для сравнения: в отдельных регионах Российской Федерации за этот же период первичная лекарственная устойчивость возросла с 35,2 до 41,0%, в том числе МЛУ -- с 10,3 до 18,2%. Вторичная ЛУ МБТ за тот же период увеличилась с 65,8 до 74,8%, в том числе МЛУ -- с 38,8 до 58,2% [11]. Негативное влияние на эффективность лечения и уровень смертности оказывают также сопутствующие заболевания, которые отмечены у 90% больных, умерших от туберкулеза [13].Эпидемическая ситуация в Республике Беларусь также остается сложной. За последние 5 лет можно выделить три периода: I
Патология нервной системы нередко сопутствует туберкулезу, однако по многим причинам диагностируется нечасто. Так, поражение центральной нервной системы (ЦНС) встречается у 5% взрослых больных и у 30% детей [18].
Классификация. Согласно МКБ Х выделяют:
А 17 Туберкулез нервной системы
А 17.0 Туберкулезный менингит (G 01 *)
А 17.1 Менингеальная туберкулема (G 07*)
Туберкулема мозговых оболочек
А 17.8 Туберкулез нервной системы других локализаций
Туберкулез спинного мозга (G 07*)
Туберкулема головного мозга (G 07*)
Туберкулезный (-ая): абсцесс головного мозга (G 07), менингоэнцефалит (G 05.0), миелит (G 0.5), полиневропатия (G 63.0)
А 17.9 Туберкулез нервной системы неуточненный (G 99.8)
A18.0 Туберкулез костей и суставов
M49.0 Туберкулез позвоночника (A18.0+)
Кроме этого, предложена клиническая классификация неврологических осложнений при туберкулезе органов дыхания (ТОД) [16]:
I Неспецифические поражения нервной системы
1. Острая токсическая энцефалопатия (ОТЭП).
II Остаточные явления после перенесенного специфического туберкулезного процесса
1. Церебральный базальный арахноидит (после менингита, менингоэнцефалита).
2. Поражение зрительного нерва и хиазмы.
3. Остаточные явления поражения черепных нервов.
4. Остаточные явления поражения спинного мозга и корешков после перенесенного туберкулезного спондилита.
III Поражение нервной системы, возникающее в процессе лечения
1. Мононевропатии и полиневропатии.
2. Поражение зрительного нерва.
3. Поражение слухового нерва.
4. Неспецифические неврологические симптомы.
Патогенез. Современные представления о патогенезе туберкулеза основаны на существовании нескольких уровней взаимодействия между МБТ и макроорганизмом. Выделяют как минимум три уровня: клеточный, тканевый и системный.
На клеточном уровне наблюдают фагоцитоз МБТ макрофагами и ряд биологических процессов, следующих за ним и направленных на выживание или гибель микроорганизмов. К таким процессам относятся взаимодействия микозидов и липоарабиноманнана микробной клетки с рецепторами макрофага, участие в нейтрализации фагоцитов мембранотоксичного комплекса МБТ-- корд-фактора с сульфатидами и т.д.
На тканевом уровне формируется специфическая туберкулезная гранулема, основными элементами которой являются макрофаги, эпителиоидные клетки, клетки Лангханса, лимфоциты. Под влиянием активированных макрофагов в гранулемах вырабатывается цитокин -- фактор некроза опухолей, который обеспечивает обновление клеточного состава гранулемы. Кроме этого, в гранулемах образуются флогогенные цитокины, которые обусловливают в организме больного интоксикационную реакцию. Вырабатывается также б-тумор-некротизирующий фактор кахектин, усиливающий липидную активность адипоцитов и приводящий к кахексии. По современным представлениям, воспалительный туберкулезный процесс в ЦНС возникает в связи с выходом возбудителя из небольших туберкулем, субпиальных очагов и фокусов Рича, развившихся в результате первичной гематогенной диссеминации бактерий [22].
Системный уровень объясняет общие причины взаимодействия инфекции с организмом. Туберкулезный очаг, например, в легких контролируется иммунной системой, а дальнейшее распространение возбудителя возможно гематогенным, лимфогенным или бронхогенным путем. Выделяют четыре стадии развития внелегочного туберкулеза: первая -- первичный очаг туберкулезного воспаления в пораженном органе; вторая -- начальное распространение туберкулезного процесса из первичного очага на другие отделы пораженного органа; третья -- выраженное распространение (разгар) туберкулезного процесса в пораженном органе; четвертая -- субтотальное или тотальное поражение органа.
Особую группу составляют больные с туберкулезом нервной системы. Установлено, что для проникновения МБТ в ЦНС есть несколько путей: гематогенный -- считается основным при диссеминированном туберкулезе легких, первичном туберкулезном комплексе; лимфогенный -- проявляется чаще при туберкулезном процессе во внутригрудных лимфоузлах; контактный -- перенос туберкулезной инфекции из тканей, непосредственно прилежащих к мозговой оболочке, например из тел позвонков, костей черепа, структур внутреннего уха. Установлено, что форма поражения ЦНС зависит также от способа внедрения МБТ в организм: при непосредственном введении их в оболочки и ткань мозга развивается менингит, при интракаротидном -- туберкулема [22].
Патогенетически, кроме непосредственного действия микроорганизма, имеют место и опосредованные факторы повреждения [18]. Одним из опосредованных (неспецифических) патогенетических факторов развития неврологической патологии у больных ТОД является развитие эндотоксикоза. Признаки эндотоксикоза наблюдаются у всех больных, их выраженность зависит от тяжести процесса и формы заболевания. Выделяют несколько причин возникновения синдрома эндогенной интоксикации: 1) вследствие образования продуктов жизнедеятельности и распада МБТ; 2) в результате действия токсинов, образующихся в самой легочной ткани; 3) вследствие накопления токсических продуктов белкового распада (среднемолекулярных пептидов) в организме больного, но не низкомолекулярных продуктов белкового катаболизма, таких как аммиак, мочевина, креатинин; 4) медикаментозная токсемия [2, 7]. Медикаментозная токсемия, побочные действия препаратов -- ятрогенные осложнения лечения ТОД -- имеют большое значение в патогенезе возникновения неврологических осложнений у больных данной группы. Так, при обследовании центральной гемодинамики 101 пациента с ТОД у 51 была выявлены признаки специфической интоксикации [6]. Наряду с этим имеет место нарушение общей реактивности организма, избыточная активация процессов перекисного окисления липидов, повышение тонуса симпатического отдела вегетативной нервной системы [14]. Некоторыми исследователями выявлены также признаки иммунного воспаления (в результате аллергизации организма к микобактерии туберкулеза) и васкулита (в виде ретиноваскулита, а также структурных сдвигов со стороны кожных капилляров) [3].
Патологическая анатомия туберкулезного поражения нервной системы -- важный раздел, помогающий правильно оценить имеющуюся неврологическую симптоматику. Врачу-клиницисту необходимо знать несколько основных положений:
- при туберкулезе нервной системы возникает специфический процесс, который имеет фазы экссудации и пролиферации. Фаза экссудации характеризуется набуханием мягкой мозговой оболочки, пропитыванием ее желатиноподобным экссудатом, содержащим фибрин и некротические массы; фаза пролиферации -- образованием туберкулезных гранулем, в первую очередь в периваскулярной ткани оболочек и мозжечка, с казеозным некротизированием и формированием грануляционной ткани;
- первоначальные изменения в оболочках мозга происходят по типу васкулита с фибриноидным набуханием стенок, приводящим к нарушению гематоэнцефалического барьера, в результате чего инфицируется спинномозговая жидкость (СМЖ);
- наиболее частая локализация первичного поражения оболочек мозга -- область его основания;
- при продуктивном туберкулезе образуются мелкие просовидные гранулемы с явлениями фиброза и отека мозговых тканей.
Клинические формы туберкулезного поражения нервной системы в целом изучены хорошо. Тем не менее существует достаточно выраженный полиморфизм поражения нервной системы при туберкулезе органов дыхания, который в последнее время отмечают многие исследователи [17]. Такой полиморфизм объясняется рядом факторов, оказывающих разрушительное действие на нервную систему: кроме МБТ, продуктов ее жизнедеятельности и распада большую роль играют сопутствующий алкоголизм, побочное действие противотуберкулезных препаратов и др.
Рассмотрим клинические формы туберкулеза нервной системы. При всем многообразии клинических церебральных проявлений их можно сгруппировать в четыре типичные формы с поражением оболочек и вещества головного мозга: туберкулезный менингит (ТМ), туберкулезный менингоэнцефалит (ТМЭ), туберкулезный менингоэнцефаломиелит (ТМЭМ) и туберкулема ЦНС. Причем одна клиническая форма туберкулеза нервной системы легко переходит в другую, и если заболевание начинается с ТМ и его в процессе лечения остановить не удалось, он вполне может перейти в другую форму -- ТМЭ или ТМЭМ. Существуют так называемые миксты, при которых туберкулезное поражение сочетается с поражением другой этиологии, чаще всего вирусной и бактериальной, но встречаются сочетания и с грибковым поражением.
Туберкулезный менингит имеет ряд отличий от менингита другой этиологии. ТМ развивается постепенно, его продромальный период характеризуется общим недомоганием, повышенной утомляемостью, потливостью, сонливостью, снижением аппетита, субфебрильной температурой и головной болью. Страдают вегетативные функции, больные худеют (вследствие снижения аппетита), кожные покровы становятся бледными. Иногда отмечаются тошнота и рвота. Могут присоединиться психотические расстройства. Продромальный период длится от 1 до 4 недель. После этого развивается неврологическая симптоматика, которая начинается с появления менингеальных знаков: ригидность мышц затылка, симптомы Брудзинского, Кернига и др. В данный период температура тела повышается до высоких цифр. Состояние больного резко ухудшается, наблюдается симптоматика внутричерепной гипертензии (интенсивная головная боль, тошнота, рвота, общая гиперестезия, развитие судорожных припадков -- как локальных, так и общих).
Вторая отличительная особенность ТМ -- типичная локализация поражения головного мозга (ГМ). Чаще всего туберкулезный менингит имеет базальную локализацию, вследствие чего поражаются черепные нервы: глазодвигательный, отводящий, лицевой, преддверно-слуховой и зрительный. Клинические симптомы их поражения: двоение в глазах, головокружение, шум в ушах, зрительные нарушения (вследствие неврита зрительных нервов или застоя на глазном дне) и др.
Выявляют несколько вариантов течения туберкулезного поражения оболочек и вещества ГМ: а) абортивное: клиническое выздоровление не позже трехмесячного периода лечения; б) острое и подострое течение с летальным исходом; в) хроническое течение и благоприятный исход; г) хроническое течение и поздний смертельный исход (через 4--12 месяцев).
Спинномозговая жидкость вытекает под повышенным давлением, количество белка повышено (от 1 до 5 г/л). При высоком содержании белка СМЖ опалесцирует, выпадает фибринная пленка. Плейоцитоз достигает 700 клеток на 1 мм 3 и более. Цитоз преимущественно лимфоцитарный -- от 70 до 80%. Важным диагностическим признаком считается значительное снижение в СМЖ уровня глюкозы (
Поражение центральной нервной системы (ЦНС) является наиболее тяжелой по своим клиническим проявлениям, особенностям течения локализацией туберкулезного процесса.
В доантибактериальный период туберкулез ЦНС почти всегда заканчивался смертельным исходом. Применение специфической профилактики туберкулеза вакциной БЦЖ, проведение химиопрофилактики у лиц, относящихся к группе риска заболевания туберкулезом, успехи химиотерапии во всех возрастных группах позволило в современных условиях снизить заболеваемость и значительно улучшить исходы данной локализации туберкулеза.
Почти у 60,0% больных туберкулезное поражение ЦНС протекало по классическому варианту с продромальным периодом и постепенным нарастанием клинических проявлений заболевания. Симптомы интоксикации, поражения черепно-мозговых нервов (преимущественно лицевого, глазодвигательного, отводящего) и менингиальные симптомы наблюдались у 95,9% больных, нарушения интеллекта - у 2-х, гидроцефалия - у 3-х. при исследовании глазного дна у 23,4% больных обнаружены изменения в виде застойных сосков и у 2-х неврит зрительного нерва. Расстройства вестибулярных функций - головокружение, снижение слуха, шум в ушах отмечены у 4-х пациентов.
Изменения ликвора у 79,1% больных характеризовались типичными для туберкулезного менингита признаками : спинномозговая жидкость прозрачная, бесцветная, уровень белка повышен до 0,6 г,л плеоцитоз 250 клеток в 1мкл лимфоцитарного характера; содержание сахара, хлоридов снижено, у 2-х больных в пределах нормы, МБТ обнаружены у 2-х больных. У остальных больных имели место атипичные изменения в ликворе, что затрудняло выявление этиологии заболевания. Почти у трети больных выявлена туберкулиновая анергия на пробу Манту с 2 Т.Е.
У половины больных течение болезни было гладкое без осложнений. Улучшение общего состояния и исчезновение мозговых симптомов, снижение температуры тела у 11 больных отмечалось через 4-4,5 недели после начала адекватной химиотерапии. Менингиальные симптомы исчезали через 3-3,5 мес., санация ликвора наступила через 4-5 мес.
Двигательные расстройства - парезы, параличи конечностей, гиперкинезы, судороги, расстройства черепно-мозговой иннервации наблюдались у 4-х больных.
Лечение детей и подростков с данной локализацией туберкулезного процесса продолжалось 9-12 мес. с учетом того, что клиническое выздоравление значительно опережает анатомическое и туберкулез ЦНС обычно сочетается с туберкулезным поражением других органов и систем.
Режим противотуберкулезной терапии этих больных определялся терапевтической категорией, к которой относился больной. В основном больные получали 4-5 противотуберкулезных препаратов, при этом широко использовался метод внутривенного и внутримышечного их введения. Прием противотуберкулезных препаратов сочетался с патогенетической, симптоматической, общеукрепляющей терапией.
Результаты наблюдения показали, что в последние годы утяжеление течения туберкулезного поражения ЦНС связано с возросшей экзогенной суперинфекцией, заражением лекарственно устойчивыми штаммами МБТ, недостаточно качественной вакцинацией и ревакцинацией вакциной БЦЖ, особенностями клинических проявлений заболевания - острое начало, поражение ЦНС без других локализаций туберкулеза, а так же низкой настороженностью врачей общей медицинской сети в отношении туберкулеза.
Читайте также:

