Доклад вакцина от эболы
Обновлено: 02.07.2024
С тех пор много воды утекло, и эта ужасная история, прошелестевшая когда‑то по страницам газет, забылась, заросла бурьяном других новостей, так что сейчас впору задуматься, куда делась Эбола. И когда в марте 2014 г. телевидение сообщило о вспыхнувшей где‑то в Африке лихорадке с характерным экваториальным названием Эбола, мало кто вспомнил, что это слово из пяти букв уже унесло жизнь одной нашей соотечественницы.
Кратко об опасности вируса Эбола
Заболевание, о котором идет речь, относится к группе геморрагических лихорадок. Они вызываются вирусами разных семейств. Вирус Эбола, как и родственный ему вирус Марбург, относится к семейству филовирусов (отряд РНК-вирусов), которое отличается от других тем, что поражает приматов. Для геморрагических лихорадок характерно развитие тромбогеморрагического синдрома — тяжелой формы нарушения свертываемости и микроциркуляции крови, следствием чего является развитие некроза тканей и общая интоксикация. Причем в случае лихорадки Эбола развитие этого синдрома является стремительным.
Ворота инфекции — слизистые оболочки и микротравмы кожи. Передача вируса лихорадки Эбола происходит при контакте с выделениями и кровью больного, зараженными тканями. Миссия ООН по чрезвычайному реагированию на Эболу разъяснила, что данная лихорадка не является болезнью, передаваемой воздушно-капельным путем.
Инкубационный период, по разным данным, варьирует от двух-четырех дней до двух-трех недель. Понятно, что за это время зараженный, но еще не ощутивший симптомы болезни человек может переместиться из одной африканской страны в другую, улететь в Европу, Америку или Азию, став источником распространения вируса в новом месте. Так что длительность инкубационного периода — одна из ключевых опасностей, которую приходится учитывать санитарным службам различных стран.
Другая грозная опасность — очень тяжелое, можно сказать, мучительное течение болезни.
Симптомы лихорадки Эбола:
- внезапный подъем температуры
- озноб
- ощущение сильной слабости
- боль в голове, горле и мышцах
Для течения лихорадки Эбола характерны также кровоизлияния, отслоения кожи и слизистых оболочек различных органов. Признаком неблагоприятного развития болезни является развитие многочисленных внутренних и наружных кровотечений и полиорганной недостаточности, ведущие к летальному исходу. Больной в таком состоянии может буквально истекать, сочиться кровью, другими выделениями, и это несет большую опасность заражения для медицинского персонала и прочих окружающих.
Гибель от целительницы
Заболевших лихорадкой Эбола следует помещать в специальный изолятор. Контактировать с ними не разрешается даже близким родственникам. Кстати, некоторое время после кончины источником заражения являются и ткани умершего. Следовательно, традиционные обряды прощания с покойником, погребение его в земле без особой процедуры в данном случае проводить очень опасно — известно немало примеров, когда люди заражались именно на похоронах.
Это создает серьезные проблемы в деле борьбы с распространением вируса. Людям трудно отказаться от своих традиций, от желания помочь, облегчить страдания, от выражения чувств к умершему. Отслеживая источники инфекции, ВОЗ выявила следующую историю, способствовавшую распространению лихорадки Эбола.
В городе Кайлахун в Сьерра-Леоне жила известная и почитаемая на протяжении многих лет народная целительница. Когда вспыхнула Эбола, больные стали обращаться к ней за помощью и в результате заразили ее. Когда она скончалась, сотни людей, когда‑то излеченных ею, пришли почтить ее память и приняли участие в церемонии погребения, проводившейся без всяких предосторожностей.
Позже местные органы здравоохранения выяснили, что с участием в этом обряде могло быть связано в конечном итоге до 365 случаев смерти от лихорадки Эбола. Так, целительница при жизни, посмертно она стала источником гибели многих людей. По данным ВОЗ, до 60% случаев заражения Эболой связано с традиционной практикой погребения.
Ямбуку, или Откуда течет Эбола
Немного истории болезни Эбола. У истоков открытия вируса Эбола была кровь бельгийской монахини. В 1976 г. она, находясь в Ямбуку, затерянной деревушке на севере Заира (ныне Демократическая Республика Конго), — заболела загадочной лихорадкой, которую врачам не удалось диагностировать, и скончалась. Термос с образцом ее крови был переправлен в исследовательский центр в Антверпен. Тесты на желтую и другие лихорадки оказались отрицательными. Тогда специалисты центра выделили вирус из образца и привили его подопытным животным, которые спустя несколько дней стали погибать одно за другим.
На сегодняшний день идентифицировано пять видов эболавируса: четыре из них вызывают у человека заболевание, заражение пятым обходится бессимптомно. С 1976 г. до 2013 г. было несколько вспышек лихорадки Эбола, но ни одна из них не уносила больше трехсот жизней и не распространялась на несколько стран. Нынешняя напасть, вызванная наиболее распространенным, заирским видом эболавируса, имеет особенно грозную поступь. Счет пострадавших и жертв идет не на сотни, а на тысячи, а скоро может пойти на десятки тысяч. По данным ВОЗ на 22 октября 2014 г., общее число случаев заболевания достигло 9936 человек.
Лихорадка распространилась уже на несколько африканских стран. Особенно она свирепствует в Либерии, Гвинее и Сьерра-Леоне. Случаи заболевания зафиксированы также в ДРК, Мали, Нигерии (куда ее занес авиапассажир), Сенегале. Впрочем, по данным ВОЗ на конец октября, в последних двух странах передача вируса Эбола уже прекращена.
Барьеры на пути вируса
С врачами, медсестрами, журналистами, священниками, путешественниками, возвращающимися из Африки, вирус проникает также в Европу и Америку. Случаи лихорадки Эбола зафиксированы в 2014 г. в США (6, по данным на 23 октября, 1 погибший), Испании (2 случая, 1 погибший), Франции, Великобритании, Германии, Норвегии (по одному случаю, пока без летальных исходов).
Можно заметить, что в развитых странах смертность от этого заболевания ниже, чем в Африке — сказываются уровень здравоохранения, общая санитарная ситуация, поведенческие аспекты, эффективность действий государственных органов. Кроме того, имеются исследовательские данные, которые показывают, что Эбола более опасен летальным исходом тем, кто плохо питается и испытывает недостаток фолиевой кислоты, поскольку данный вирус при проникновении в клетки использует молекулу, маскирующуюся под этот витамин.
Поэтому одним из направлений поиска средств от болезни является разработка агентов, блокирующих фолатные рецепторы, а следовательно, и развитие патологического процесса на клеточном уровне. В то же время для выводов, что прием препаратов фолиевой кислоты способен оказать лечебный или профилактический эффект в случае с лихорадкой Эбола, достаточных оснований нет.
Борьба за нераспространение вируса на другие страны и континенты включает меры санитарно-эпидемиологического контроля в аэропортах прибытия, то есть внимание к тем пассажирам, которые прибывают из стран, где зафиксированы случаи заболевания, особенно если они испытывают перечисленные выше симптомы. Эти действия, применяемые и в нашей стране по инициативе Минздрава, направлены на то, чтобы вовремя применить карантин к больным, зараженным, лицам, соприкасавшимся с ними.
Вакциноконструкция
По словам министра Вероники Скворцовой, в РФ в настоящее время разрабатываются три вакцины для человека от возбудителя лихорадки Эбола, две из них — генно-инженерным методом. Но они еще должны пройти стадию клинических испытаний, так что готовы будут не ранее чем через шесть месяцев. Принцип генно-инженерных вакцин следующий: сделать молекулярную конструкцию, которая не будет являться вирусом Эбола, но в то же время представит его антиген.
Выжить. чтобы спасти других
Кстати, в отличие от вакцин, препараты иммуноглобулинов можно использовать не только для профилактики, но и для лечения заболевших. Этим пассивная иммунотерапия, то есть введение в организм антител к возбудителю, отличается от активной (вакцины), заключающейся в использовании антигенов, призванных стимулировать иммунную систему на выработку антител.
Препаратом пассивной иммунотерапии является и самая, пожалуй, известная в мире на сегодняшний день разработка против вируса Эбола. Речь идет о ZMapp, совместном проекте компаний Mapp Biopharmaceutical, штат которой насчитывает всего девять человек, и Defyrus Inc. Препарат представляет собой композицию трех моноклональных (то есть вырабатываемых иммунными клетками, произошедшими от одной клетки-предшественницы) антител.
Согласно опубликованному в прошлом году исследованию, три из семи обезьян, которым ввели ZMapp только на пятый день после инфицирования, выжили (при этом все обезьяны контрольной группы погибли). При более раннем введении препарата показатели выживаемости еще выше. Из-за длительности технологии производства в тысячных количествах препарат может поступить в распоряжение врачей не раньше следующего года. Кроме того, ZMapp еще должен пройти клинические испытания, подтвердив свою эффективность при лечении людей.
Другой разработкой против лихорадки Эбола является TKM-Ebola — комбинация малых интерферирующих РНК, имеющих мишенью три из семи белков эболавируса. Наличие эффективности против вируса Эбола предполагается у фавипиравира (МНН), обладающего активностью в отношении множества других РНК-вирусов, включая вирусы гриппа, желтой лихорадки, Западного Нила и т. д. Один из препаратов фавипиравира применялся в ходе нынешней эпидемии дважды: медсестра из Франции выздоровела, врач из Германии находится в процессе лечения. Таким же потенциалом может обладать бринцидофовир (2 применения, один выживший). Опыты на животных показали также эффективность вещества BCX4430 из группы аналогов аденозина против вирусов Эбола и Марбург.
Вопросы этики
Поскольку все упомянутые выше средства и препараты в отношении лихорадки Эбола являются экспериментальными, не прошедшими стадию клинических испытаний (они только сейчас начинают проводиться), перед международными и национальными регуляторами в текущем году встала проблема, выраженная в следующих вопросах. Этично ли использование средств с неисследованными должным образом побочными эффектами? Если да, то при каких условиях и критериях? Кому следует отдавать предпочтение при лечении и профилактике? ВОЗ дает ответ на эти непростые вопросы с учетом сложности сложившейся ситуации.
В частности, в августе эксперты по медицинской этике этой организации одобрили поставку в Западную Африку около тясячи доз одной из экспериментальных вакцин. При их использовании особое внимание уделяется защите врачей, вирусологов, медсестер, санитаров — словом, тех отважных айболитов нашего времени, которые с риском для собственной жизни работают в очагах инфекции. Аналогичным образом действуют и национальные регуляторы. Например, министерство здравоохранения, труда и социального обеспечения Японии 24 октября разрешило использовать фавипиравир в срочных случаях для лечения лихорадки Эбола, хотя среди показаний к применению препарата этого заболевания пока нет.
Такая оценка выглядит по меньшей мере неоднозначной. Готовых и одобренных препаратов специфического лечения и профилактики еще нет; также еще не определены цены на них. По этой причине лекарство от Эболы невозможно купить в аптеке. Борьба с распространением вируса носит явно выраженный социальный характер. Больных на сегодняшний день насчитывается несколько тысяч, и почти все они проживают в странах с неплатежеспособным населением, да и лечение проводится за счет государственных бюджетов и средств международных организаций.

Обзор
Фотография жизнерадостного молотоголового крылана, потенциального переносчика вируса Эбола.
Автор
Редакторы

Партнер номинации — компания SkyGen: передовой дистрибьютор продукции для life science на российском рынке.
Генеральный партнер конкурса — международная инновационная биотехнологическая компания BIOCAD.
Рисунок 1. Информационный плакат о вирусе Эбола.
Геморрагическая лихорадка Эбола — острая вирусная болезнь с высокой заразностью, которая характеризуется развитием тромбогеморрагического синдрома. Он выражается в снижении числа лейкоцитов (белых кровяных тел, частично отвечающих за иммунитет) у больного и, как следствие, — в уменьшении сопротивляемости организма инфекции; а затем и в снижении количества тромбоцитов, что приводит к нарушению свертываемости крови и, нередко, нарушению целостности сосудистой стенки и кровоизлияниям.
Вирус Эболы (рис. 1, 2) вызывает тяжелое заболевание с острым течением, которое обладает близкой к абсолютной летальностью в отсутствие лечения и средней — порядка 60% от всех заболевших — для пациентов, получающих симптоматическое лечение [1]. Распространяясь через физиологические жидкости больных или умерших людей и животных, а также через загрязненные биологическим материалом предметы, болезнь быстро поражает членов одной семьи или деревни после проявления симптомов инфекции. Низкая плотность населения в Африке — один из немногих естественных барьеров для передачи болезни, но представьте только потенциальную активность этого потрясающего патогена в городских условиях развитых стран! Вирус также разносится естественными носителями, обитателями влажных тропических лесов — крыланами (рис. 3), очаровательными летучими мышами, употребляемыми местными жителями в пищу.
Рисунок 2. Схема структуры вируса Эбола с изображением вирусной РНК и относительным расположением участков, кодирующих его элементы.
Рисунок 3. Крылан молотоголовый, естественный носитель вируса Эболы.
На первом этапе, наступающем через 6–10 дней после контакта с зараженным материалом [2], заболевшие (рис. 4) испытывают симптомы, схожие с другими распространенными в тропических странах заболеваниями, такими как малярия, тифоидная лихорадка (брюшной тиф) и менингит. А именно, у больного наблюдаются повышенная утомляемость, слабость, лихорадка с повышением температуры свыше 38 о С и боли в теле. Спустя еще некоторое время проявляются симптомы обыкновенных кишечных инфекций — тошнота, боли в животе, рвота и диарея.
Рисунок 4. Две медсестры около кровати с больным лихорадкой Эбола. Позднее пациент скончался.
Настоящий ад для заболевших начинается примерно через неделю после проявления первых характерных симптомов. До этого момента, без возможности сделать ПЦР-тест, геморрагическую лихорадку Эбола невозможно обнаружить.
Q-ПЦР (или количественная полимеразная цепная реакция ) — метод молекулярной биологии, позволяющий создать копии определенного фрагмента ДНК из исходного образца, повысив его содержание в пробе на несколько порядков. Он применяется с целью увеличения количества РНК вирусных частиц в пробе и их последующего детектирования посредством взаимодействия с флуоресцентным красителем и регистрации излучения оптическими системами.
Через неделю после проявления первых симптомов лихорадки у больных начинается стадия обильных кровотечений. Вирус Эбола вызывает некоторое снижение свертываемости крови, что в условиях жизни африканских народов в естественном ареале распространения инфекции может провоцировать сильные кровотечения в желудочно-кишечном тракте из-за особенностей слизистых оболочек тонкого и толстого кишечника в десяти процентах случаев, а обильное кровотечение из прочих слизистых — практически в каждом втором. Это приводит к наличию крови в рвоте, кашле и стуле, что многократно повышает заразность заболевания [4].
Как же трактовать частоту появления кровоизлияний? С точки зрения чистой статистики, одна десятая численности — небольшое количество, однако это потенциальные три сотни человек при многотысячной вспышке, подобной той, что была последней в ДРК на текущий момент, которые могут истекать кровью на улице, загрязнять предметы зараженной кровью и разносить инфекцию по округе. Слоняясь в умирающих деревнях, они могут неумышленно распространить вирус на людей, остановившихся с целью помочь и облегчить страдания кажущегося раненным измученного африканца. Инкубационный период болезни вполне может позволить таким туристам покинуть очаг эпидемии.
Именно этот обзор привлек внимание и вызвал оправданное беспокойство нескольких групп эпидемиологов, в том числе американских, к опасности заболевания, возбудитель которого был быстро отнесен к первой группе патогенности.
Рисунок 5. Карта распространения вируса Эбола во время вспышки в 2013–2016 годах.
Текущая обстановка в регионах распространения заболевания остается напряженной: вспышка 2018–2019 годов окончилась при поддержке экспериментальных вакцин как на основе модифицированной ДНК, содержащей гены нуклеопротеинов и гликопротеинов вируса Эболы, так и посредством наиболее свежих на тот момент разработок — векторных вакцин на основе рекомбинантных вирусов .
Параллельно с этим больным оказывалась симптоматическая медицинская помощь в полевых госпиталях и предоставление гуманитарной помощи для находящихся на карантине пострадавших стран. К несчастью, испытания и лечение больных сопровождались вооруженными нападениями на госпитали из-за продолжающейся гражданской войны в ДРК, что неоднократно подрывало миссию медиков и поиск эффективного лечения заболевания и тестирования противовирусных препаратов [8].
Что же такое Инмазеб?
Данный трехкомпонентный препарат состоит из натуральных человеческих специфических антител, которые взаимодействует с гликопротеинами вируса Эбола и блокируют его внедрение в клетки человека, что способствует снижению скорости репликации вирусных частиц и уменьшает тяжесть течения заболевания [10]. В сочетании с имеющимися протоколами лечения болезни, вызываемой вирусом Эбола, это значительно увеличивает эффективность терапии.
Антитела — это крупные глобулярные белки плазмы крови, выделяемые плазматическими клетками иммунной системы и предназначенные для нейтрализации клеток патогенов (бактерий, грибов, многоклеточных паразитов) и вирусов, а также белковых ядов и некоторых других чужеродных веществ. Каждое антитело распознает уникальный элемент патогена, отсутствующий в самом организме, — антиген, а в пределах данного антигена — определенный его участок. Связываясь с антигенами на поверхности патогенов, антитела могут либо непосредственно нейтрализовать их, либо привлекать другие компоненты иммунной системы, чтобы уничтожить чужеродные клетки или вирусные частицы.
Для нейтрализации перечисленных выше патогенов организмом вырабатывается смесь антител, направленных на специфическое связывание с инородными веществами, однако в ряде случаев, а именно — при создании медицинских препаратов узкого спектра действия требуется выделить один компонент из настоящего сонма различных белков, продуцируемых клетками иммунной системы с весьма ограниченным сроком жизни.
Рисунок 6. Строение и типы антител с указанием структурно значимых участков.
О потенциально успешном применении моноклональных антител сообщалось во время ранних клинических препарата ZMapp для лечения лихорадки Эбола [16], и хотя его эффективность не была полностью подтверждена, именно усилия создателей данного лекарственного средства и несколько спасенных жизней показали один из возможных путей борьбы с данной инфекцией. Так начались поиски эффективного типа антител для подавления или ослабления вируса с целью облегчения течения болезни и ее лечения.
Впервые препарат REGN-EB3 был применен в качестве экспериментального лечения во время вспышки заирского эболавируса в 2018 году как на взрослых пациентах, так и на детях параллельно с проведением третьей части клинических испытаний препарата [17]. Согласно данным предварительных исследований, рекомендуемая дозировка для каждого компонента препарата составила 50 мг/кг, однако по завершении вспышки и сбора данных рекомендуемая дозировка была поднята до 100 мг/кг. Препарат разводят перед применением и однократно вводят пациенту внутривенно [18].
Научная сторона исследований
Препарат REGN-EB3, состоящий из антител атолтивимаб (REGN3470), мафтивимаб (REGN3479) и одесивимаб (REGN3471), показал высокое сродство к гликопротеинам вируса Эболы как in silico — при моделировании его активности путем молекулярного докинга, — так и in vivo — при испытании на животных и на людях. Данные электронной микроскопии показали, что при одновременном применении трех типов антител, их связывание с гликопротеином происходит на различных участках, что полностью изменяет свойства белка [18].
Антитела группы атолтивимабов и мафтивимабов успешно нейтрализовали псевдовирусные частицы (клетки, снабженные гликопротеинами вируса Эболы) при сравнительно небольших концентрациях в крови, однако применение одного одесивимаба имело несколько меньший эффект, несмотря на его наибольшее сродство к белковой структуре антигена. Одновременное применение препарата, содержащего все три группы антител, показало полную защиту подопытных животных от летального исхода на пятый, восьмой и одиннадцатый день течения болезни в сравнении с контрольной группой, которой препарат не вводили [18], [19]. Последовательное изучение влияния дозировок препарата на эффективность лечения показало, что минимальная эффективная доза в 100 мг/кг является наименьшей для лучшего контроля за симптомами инфекции [19].
В ходе клинических испытаний препарата, проведенных во время вспышки 2018–2019 годов в ДРК, было обнаружено снижение средней летальности с 50 до 27% и уменьшение общей вирулентности патогена в ходе мутаций в естественной среде обитания, что, несомненно, показывает эффективность препарата в лечении заболевания, однако все еще предполагает комбинированную терапию для достижения наилучшего результата с минимальным количеством летальных исходов.
Обнаруженные во время клинических испытаний побочные эффекты от применения препарата REGN-EB3 включали в себя лихорадку, озноб, тахикардию, учащенное дыхание и другие симптомы (рис. 6), характерные для геморрагической лихорадки Эбола средней тяжести. Полное описание свойств и особенностей представлено на странице 177 опубликованного отчета [9].
Дальнейшие планы
Согласно данным Национальной библиотеки медицины США, протокол клинических испытаний NCT03576690 был одобрен к проведению 14 октября 2020 года, и по настоящее время проводится проверка препарата для лечения болезни, вызываемой заирским эболавирусом, в рамках расширенных клинических испытаний. К исследованиям допускаются люди всех возрастов и полов, которые имеют положительный результат ПЦР-теста и не обладают противопоказаниями к применению представленного протокола лечения геморрагической лихорадки Эбола. Также стоит отметить разрешение от Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США на включение в перечень допущенных до тестирования субъектов беременных женщин, инфицированных вирусом Эбола.
Несмотря на наличие вакцины от болезни, вызываемой вирусом Эбола у многих стран мира, считается, что ей необходимы дополнительные клинические испытания на людях. Параллельно с этим проводятся расширенные клинические исследования препарата моноклональных антител для терапии больных людей. Всё вместе это отражает стремление ученых к созданию не только средств для предотвращения поражения людей этим смертельно опасным вирусом, но и способов лечения для лиц в зоне риска, а именно — жителей Западной Африки, находящихся далеко от пунктов медицинской помощи. Создание единого комплекса мер по противодействию лихорадке Эбола может стать одним из ключей, необходимых жителям африканских республик для дальнейшего развития в неблагоприятных условиях жизни.
От лихорадки Эбола теперь существует четыре прививки: две американские и две российские

Сергей Нетёсов, доктор биологических наук, профессор, заведующий лабораторией биотехнологии и вирусологии факультета естественных наук Новосибирского государственного университета, член-корреспондент РАН
Африканский вирус оказался более актуальным, чем российские
Почему он Эбола
Возбудитель лихорадки — вирус Эбола — впервые был обнаружен в 1976 году во время вспышки болезни в районе реки Эбола, протекающей между тогдашним Заиром (ныне Демократическая Республика Конго) и Суданом.
Если рассмотреть хронику создания вакцины против вируса Эбола и современное состояние дел в этой области в мире и в России, то становится понятным, как это поможет всем нам.
Начало
Вирус Эбола был впервые идентифицирован в 1976 году во время крупной вспышки вызванного им заболевания в Судане и тогдашнем Заире (теперь Демократическая Республика Конго; ДРК). Поскольку такие вспышки позднее случались не каждый год и их охват в несколько последующих лет был намного меньше, то ученые ограничились в те времена лишь разработкой иммуноферментных диагностикумов на ее маркеры.
Правда, основные фундаментальные исследования были проведены, в том числе секвенирование генома этого возбудителя, причем российские ученые здесь были одними из первых, включая вашего покорного слугу.
В 1990-е, а особенно в 2000-е годы масштаб и число вспышек заметно увеличились, и некоторые лаборатории в США и Канаде начали разработки и вакцинных препаратов, и средств лечения, а также диагностикумов нового типа на основе полимеразной цепной реакции. Однако для проведения полного цикла доклинических испытаний вакцинных препаратов необходимы весьма значительные средства, а с учетом особой опасности этой инфекции значительную часть таких работ необходимо проводить в лабораториях высшего, четвертого уровня биобезопасности. Ввиду этих причин полного цикла доклинических исследований перспективных, кандидатных, как говорят специалисты, вакцин против Эбола-вирусной инфекции до 2014 года так и не было завершено ни в одной из лабораторий мира.
Природный резервуар вируса
По самым последним данным, природным резервуаром вируса Эбола вернее всего являются фруктоядные летучие мыши. Три вида таких мышей (Hypsignathus monstrosus, Epomops franqueti и Myonycteris torquata) могут быть носителями вируса без признаков заболевания. Из 24 видов растений и 19 видов позвоночных, экспериментально зараженных вирусом Эбола, удалось заразить только летучих мышей. Причем они не заболели, а просто несли в себе вирус в течение долгого времени. В обследовании в 2002–2003 годах 1030 животных, включая 679 летучих мышей из Габона и Республики Конго, только 13 фруктоядных мышей несли этот вирус. Кроме того, фрагменты вируса Эбола выделяли из тканей некоторых умерших западноафриканских равнинных горилл и центральноафриканских шимпанзе, которые иногда питаются фруктоядными летучими мышами. Что еще более важно, фрагменты РНК вируса Эбола были выявлены у клинически здоровых летучих мышей разных видов. Это означало, что летучие мыши могут быть носителями вируса без признаков заболевания, то есть хроническими носителями. А это и есть главное условие поддержания циркуляции вируса Эбола в природе.
Ускорение
Неожиданная по размаху, месту возникновения и продолжительности вспышка этого заболевания 2014 года в Гвинее, Сьерра-Леоне и Либерии сдвинула ситуацию с места. И уже в конце 2015 года несколько лабораторий и научно-исследовательских институтов в США, Канаде и некоторых других странах объявили о завершении доклинических испытаний нескольких кандидатных, вакцинных препаратов.
О создании прототипной вакцины объявили и у нас в России. Первыми были публикации группы ученых из НИИ эпидемиологии и микробиологии им. Н. Ф. Гамалеи Министерства здравоохранения России о разработке живой вакцины на основе рекомбинантного аденовируса. Однако к этому времени и сама вспышка закончилась, так что испытывать эти вакцины в полевых условиях реальной эпидемии стало негде.
В том же 2018 году, и опять неожиданно, началась вспышка Эбола-вирусной инфекции в ДРК. Как оказалось, один из вакцинных препаратов, разработанный на основе рекомбинантного живого вируса везикулярного стоматита, прошел к этому времени ограниченные клинические испытания в США.
Как передается вирус Эбола
От человека к человеку вирус передается при попадании вируссодержащих жидкостей от больных людей или инфицированных животных на слизистые оболочки или на микротравмы на коже. У больных и умерших концентрация этого вируса в крови и на слизистых оболочках необычайно велика и достигает 10 млн вирусных частиц на 1 мл. Поэтому близкое общение с больным с большой вероятностью приводит к заражению. Наконец, уже выздоровевший человек может нести в себе вирус (в семени мужчин, в грудном молоке женщин) до одного года после выздоровления.
Что такое лихорадка Эбола?
Вирус Эбола был обнаружен в 1976 году в Конго (тогда страна называлась Заир). Самым первым пациентом стал 42-летний директор частной школы, который незадолго до появления симптомов провел свой двухнедельный отпуск на севере страны.
В больницу Ямбуку он обратился с симптомами, которые были приняты врачами за малярию — и мужчине назначили инъекции хлорохина. Сначала казалось, что лечение помогает, однако спустя неделю исчезнувшая было лихорадка вновь вернулась, а кроме нее больной стал жаловаться на головную и мышечную боль, тошноту, рвоту, диарею, а также кишечные кровотечения. И буквально через пару недель после обращения к врачам пациент умер. Причиной смерти назвали геморрагический синдром неясного происхождения, на тот момент причин для особого беспокойства врачи не увидели.

Однако вскоре в ту же больницу начали поступать пациенты с похожими симптомами. Всем им назначали витамины, противорвотные и противодиарейные лекарства. Больные часто настаивали, чтобы лекарства им вводили в виде инъекций — такую терапию они считали более эффективной.
Снабжение больницы было довольно скудным, а стерилизация имеющихся шприцов и игл для инъекций — явно недостаточной. Уколы одними и теми же шприцами делали всем пациентам больницы, включая и тех, кто обращался с другими симптомами. Сейчас эксперты считают, что это во многом способствовало распространению вируса Эбола. А тогда врачи заподозрили начало эпидемии лишь спустя месяц после поступления первого заболевшего — примерно тогда же был идентифицирован возбудитель.
Сейчас известно, что заражение вирусом Эбола вызывает геморрагическую лихорадку Эбола — тяжелое заболевание, смертность при котором достигает 90 %. Болезнь сопровождается лихорадочным состоянием и поражением сосудов, из-за которого и возникают тяжелые кровотечения.
Как можно заразиться вирусом Эбола?
Существует пять видов, относящихся к роду эболавирусов, — для человека опасность представляют четыре из них, среди которых эболавирус Заир, ставший причиной большинства наиболее смертельных эпидемий.
Ученые предполагают, что естественными распространителями вируса Эбола являются летучие мыши, живущие в тропических лесах. Люди заражаются лихорадкой Эбола при прямом или опосредованном контакте с инфицированными животными, например употребляя в пищу фрукты, на которых осталась слюна или моча летучих мышей, либо поедая мясо самих рукокрылых.
Заражение также может происходить при попадании биологических жидкостей инфицированного человека (крови, слюны, мочи) на слизистые оболочки или открытые раны на коже. Опасность представляют и предметы, которыми пользовался больной — например, его постельное белье или одежда, шприцы, перчатки, медицинские маски и многое другое.
Как протекает заболевание?
Инкубационный период при инфицировании вирусом лихорадки Эбола может достигать 21 дня. До появления первых симптомов, сходных с симптомами гриппа, — повышения температуры, болей в горле, мышечных болей, лихорадки — человек не опасен для окружающих.
Однако сразу после начала симптомов и вплоть до полного выздоровления заболевший человек становится заразен и должен быть изолирован.
Как лечат лихорадку Эбола?
Специфического лечения, предназначенного только для лечения лихорадки Эбола, не существует. В зависимости от состояния пациентов им проводят переливание крови, диализ, а также компенсируют потерю жидкости.
Какие есть способы профилактики?
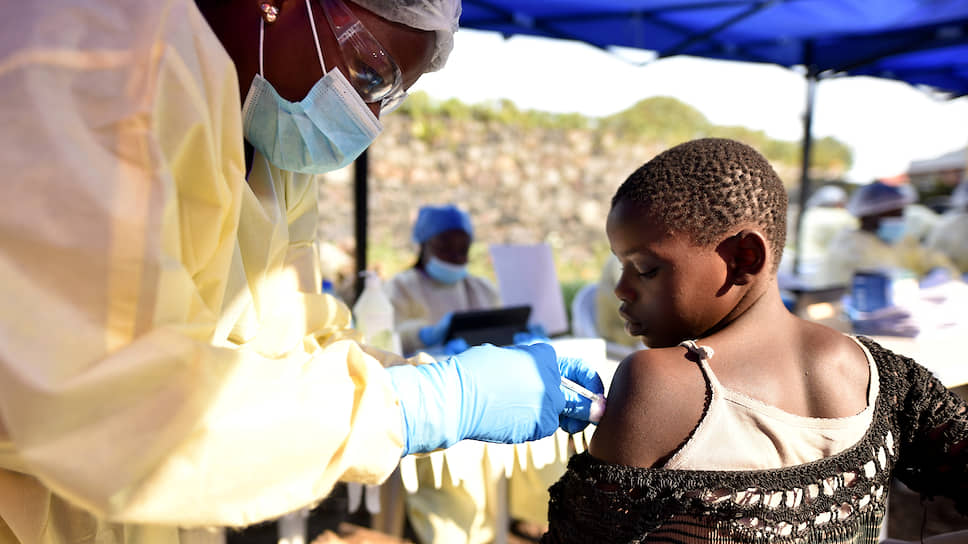
До недавнего времени единственным способом профилактики инфицирования лихорадки Эбола было элементарное соблюдение правил гигиены — хотя бы регулярное мытье рук, которое в условиях некоторых стран Африки бывает затруднительно. Жителям опасных районов также рекомендуют соблюдать определенные правила при общении с уже зараженными Эболой пациентами или теми, у кого только подозревают заболевание.
До этого, в 2015–2016 годах, вакцину получали жители Гвинеи — тогда было показано, что прививка эффективна на 100 %. В 2018 году вновь было показано, что прививка от Эболы — мощное средство профилактики этой опасной болезни. Так что панику можно отставить, похоже, в ближайшее время вирус будет побежден раз и навсегда.
Читайте также:


