В чем сущность механизмов компенсации при сердечной недостаточности кратко
Обновлено: 06.07.2024
Сердечный цикл состоит из очень тонко и точно синхронизированных электрических и механических процессов, которые приводят к ритмичному сокращению предсердий и желудочков, благодаря чему кровь поступает в малый и большой круг кровообращения. Механическая систола отражает сокращение желудочков, а диастола — их расслабление и наполнение кровью. Во время сердечного цикла кровь из системных и легочных вен непрерывно поступает в сердце через правое и левое предсердия, соответственно. Во время диастолы кровь поступает из предсердий в желудочки через открытые трехстворчатый и митральный клапаны. Сокращение желудочков означает начало механической систолы, в результате которой кровь выбрасывается в сосуды малого и большого круга кровообращения.
Понятие сердечная недостаточность
Причины сердечной недостаточности
Сердечная недостаточность может быть основным проявлением практически всех болезней сердца, включая атеросклероз коронарных сосудов, инфаркт миокарда, приобретенные пороки клапанов сердца, врожденные пороки сердца, аритмии и кардиомиопатии.
В зависимости от снижения функциональной способности того или иного желудочка сердца, различают:
- Левожелудочковую недостаточность;
- Правожелудочковую недостаточность;
- Бивентрикулярную недостаточность (снижена сократимость обоих желудочков сердца).
Все возможные этиологические факторы по механизму развития левожелудочковой сердечной недостаточности можно разделить на:
- снижающие сократительную способность сердечной мышцы (инфаркт миокарда, преходящая ишемия миокарда, недостаточность митрального или аортального клапанов сердца, дилатационная кардиомиопатия);
- повышающие постнагрузку (т.е. сопротивление, которое желудочек сердца должен преодолеть, выбрасывая кровь) — стеноз аортального клапана, артериальная гипертензия;
- нарушающие заполнение левого желудочка (стеноз митрального клапана, тампонада сердца, гипертрофическая кардиомиопатия, гипертрофия левого желудочка).
В свою очередь, левожелудочковая сердечная недостаточность — наиболее частая причина развития правожелудочковой недостаточности, которая в данном случае обусловлена увеличением постнагрузки из-за дисфункции левого желудочка и повышения сопротивления легочных сосудов.
Причинами развития правожелудочковой недостаточности наиболее часто являются
- заболевания сердца (врожденные пороки сердца, инфаркт правого желудочка, левожелудочковая недостаточность);
- заболевания легких (хронические обструктивные заболевания легких, интерстициальное поражение легких);
- заболевания сосудов легких (первичная легочная гипертензия).
Как и в случае с левожелудочковой недостаточностью, изолированная правожелудочковая недостаточность негативно влияет на функциональную способность левого желудочка, так как уменьшение выброса крови правым желудочком приводит к снижению наполнения левого желудочка и, как следствие, к уменьшению ударного объема и сердечного выброса.
К факторам, провоцирующим возникновение симптомов застоя у больных с компенсированной сердечной недостаточностью, относятся
Состояния, сопровождающиеся активацией метаболических процессов
- Лихорадка,
- Инфекция,
- Анемия,
- Тахикардия,
- Гипертиреоз,
- Беременность.
Увеличение объема циркулирующей крови
- Избыточное потребление поваренной соли,
- Избыточное потребление жидкости,
- Почечная недостаточность.
Состояния, сопровождающиеся повышением постнагрузки
- Эмболия легочной артерии,
- Нелеченная артериальная гипертензия,
- Состояния, сопровождающиеся нарушением сократимости миокарда,
- Ишемия или инфаркт миокарда,
- Чрезмерное употребление алкоголя,
- Несоблюдение режима медикаментозной терапии сердечной недостаточности,
- Выраженная брадикардия.
Признаки сердечной недостаточности
✔ Наиболее выраженным симптомом хронической левожелудочковой недостаточности является одышка при нагрузке, что связано с венозным застоем в легких или низким сердечным выбросом. По мере прогрессирования заболевания одышка может наблюдаться и в состоянии покоя.
✔ Часто сердечная недостаточность сопровождается ортопноэ, ночными приступами сердечной астмы и ночным кашлем. Ортопноэ — это затруднение дыхания в положении лежа и уменьшающееся в сидячем положении. Причиной данного симптома служит перераспределение крови из органов брюшной полости и нижних конечностей в легкие в положении лежа. В некоторых случаях, ортопноэ бывает настолько выражено, что больной вынужден спать в положении сидя.
✔ Ночные приступы сердечной астмы — это тяжелые приступы одышки во время ночного сна. Данный симптом наблюдается в положении лежа при проникновении в кровь жидкости из отеков нижних конечностей, что приводит к увеличению объема циркулирующей крови и венозного возврата в сердце и легкие.
✔ Ночной кашель — также является симптомом застоя крови в легких, его механизм развития идентичен механизму развития ортопноэ. В некоторых случаях может наблюдаться кровохаркание, что обусловлено разрывом вен бронхов из-за их полнокровия.
✔ К типичным проявлениям сердечной недостаточности относятся спутанность сознания и уменьшение дневного диуреза, вследствие уменьшения кровоснабжения головного мозга и почек, соответственно. Иногда может быть усилен ночной диурез, так как в положении лежа кровоснабжение почек улучшается. Также характерна общая слабость и быстрая утомляемость, ввиду недостаточного кровоснабжения скелетной мускулатуры.
✔ Больные с изолированной правожелудочковой недостаточностью, нередко испытывают чувство дискомфорта в правом подреберье, что обусловлено избыточным кровенаполнением печени и растяжением ее капсулы. В тяжелых случаях, возможно скопление жидкости в брюшной полости (асцит). Также характерным признаком является развитие периферических отеков, особенно на лодыжках. Если больной длительное время находился в вертикальном положении, то такие отеки усиливаются к концу дня, исчезая при этом утром.
На практике для оценки тяжести сердечной недостаточности часто используют классификацию Нью-Йоркской Ассоциации кардиологов (NYHA):
I класс — Физическая активность не ограничена
II класс — Легкое ограничение активности. Появление одышки и слабости после умеренной физической нагрузки
III класс — Выраженное ограничение активности. Одышка после минимальной физической нагрузки
IV класс — Тяжелое ограничение активности. Симптомы сердечной недостаточности в покое
Принципы медикаментозного лечения сердечной недостаточности
Лечение сердечной недостаточности должно быть направлено на достижение следующих целей:
- Выявление и лечение основного заболевания, приведшего к развитию сердечной недостаточности. Например, в ряде случаев может потребоваться интенсивная антигипертензивная терапия, протезирование клапанов или полный отказ от употребления алкоголя и т.д.
- Устранение факторов, провоцирующих развитие декомпенсации у больных с компенсированной сердечной недостаточностью (например, адекватное лечение аритмий, ограничение выпитой жидкости или потребления поваренной соли).
- Лечение декомпенсации сердечной недостаточности:
- Уменьшение застоя крови: (ограничение потребления поваренной соли, ограничение выпитой жидкости, медикаментозная терапия (мочегонные средства), направленная на выведение из организма избытка воды и натрия.
- Увеличение сердечного выброса и улучшение кровоснабжения жизненно важных органов. С этой целью применяют инотропные препараты, которые усиливают сократимость сердечной мышцы, а также различные сосудорасширяющие средства.
Хирургическое лечение сердечной недостаточности
Сердечная недостаточность у больных кардиохирургического профиля встречается в самых различных возрастных группах и при самых разнообразных заболеваниях сердца. Интенсивному лечению, в том числе и хирургическому, подлежат пациенты с высокой угрозой для жизни и резистентные к медикаментозной терапии. К этой категории относятся больные с дилатационной кардиомиопатией, ишемической кардиомиопатией, гипертрофической обструктивной кардиомиопатией (ГОКМП) и посткардиотомной (послеоперационной) сердечной недостаточностью.
в ответ на кратковременную перегрузку объемом – гетерометрический механизм компенсации (закон Франка-Старлинга). Повышение сократимости миокарда при его растяжении притекающей кровью.
в ответ на кратковременную перегрузку давлением – гомеометрический механизм компенсации (феномен Анрепа). Происходит при неизменной длине миоцитов. Такой механизм называют гомеометрическим, поскольку он реализуется без значительного изменения длины мышечных волокон, за счет увеличения изометрического напряжения. Энергетически более затратный, чем гетерометрический механизм компенсации.
тахикардия является результатом рефлекторной реакции, возникающей при повышении давления в устьях полых вен и в правом предсердии (рефлекс Бейнбриджа).
Повышение сократимости сердца в результате активации симпатико-адреналовых влияний (положительный инотропный эффект). Характеризуется увеличением частоты и силы сокращений. Несмотря на то, что тахикардия поддерживает до известных пределов минутный объем сердца, она содержит в себе и слабую сторону. Так, при тахикардии уменьшается продолжительность общей диастолы сердца и диастолы желудочков, что отражается на восстановлении энергетических резервов сердца.
Долговременные механизмы компенсации СН
Варианты ремоделирования сердца:
дилатация полостей сердца;
изменение типа геометрии желудочков;
Гипертрофия миокарда. Длительная нагрузка на сердечную мышцу сопровождается увеличением нагрузки на единицу мышечной массы, повышением интенсивности функционирования ее структур (ИФС). В ответ на это активируется генетический аппарат мышечных и соединительно-тканных клеток. Усиливается синтез белков, что ведет к быстрому увеличению объема мышечного волокна, его гипертрофии. При этом наблюдается увеличение объема каждого сердечного мышечного волокна, общее же число волокон остается неизменным. Гипертрофия миокарда ведет к снижению нагрузки на единицу мышечной массы до нормального уровня, нормализации ИФС.
Гипертрофия миокарда – явление приспособительное, направленное на выполнение повышенной нагрузки без существенного увеличения нагрузки на единицу мышечной массы миокарда.
Различают физиологическую (рабочую) и патологическую гипертрофию мышцы сердца. Физиологическая гипертрофия возникает в результате усиленной работы в течение длительного времени при условии хорошего питания. При этом масса сердца увеличивается пропорционально развитию скелетной мускулатуры (например, гипертрофия сердца у спортсменов). Коэффициент полезного действия у гипертрофированного сердца увеличен. Патологическая гипертрофия возникает при различных процессах в самом сердце или сосудах, когда создаются затруднения к опорожнению полостей сердца или условия, способствующие увеличению систолического объема, то есть ведущие к перегрузке миокарда. При этом масса сердца увеличивается независимо от развития скелетной мускулатуры.
Функциональные и обменные особенности миокарда при гипертрофии:
1. нарушение регуляции гипертрофированного сердца в связи с отставанием роста нервных окончаний от увеличения массы кардиомиоцитов,
2. снижение сосудистого обеспечения миокарда в результате отставания роста артериол и капилляров от увеличения размеров и массы мышечных клеток, т.е. развития относительной коронарной недостаточности,
3. большое увеличение объема клеток миокарда в сравнении с их поверхностью. Учитывая, что в сарколеме локализованы ферменты транспорта катионов, субстратов метаболизма, рецепторные белки, эти измменения обусловливают развитие ионного дисбаланса, нарушение метаболизма кардиомиоцитов, ухудшение снабжения кислородом и другими питательными веществами,
4. снижение уровня энергообеспечения клеток миокарда в результате отставания возрастания массы митохондрий по сравнению с массой миофибрилл,
5. нарушение пластических процессов в кардиомиоцитах в результате отставания роста массы ядра от роста массы цитоплазмы, относительного снижения числа митохондрий, уменьшения поверхности клеток, объема микроциркуляторного русла и дефицита энергии и субстратов, необходимых для биосинтеза структур.
Стадии развития компенсаторной гиперфункции сердца (по Ф.З. Меерсону).
1. Аварийная стадия – развивается непосредственно после увеличения нагрузки, характеризуется сочетанием патологических изменений в миокарде (исчезновение гликогена, сниж. креатинина, сниж. К, увел. Na, мобил. гликолиза, увел. лактата) с мобилизацией резервов миокарда и организма м целом.
2. Стадия завершившейся гипертрофии и относительной устойчивой гиперфункции – процесс гиперфункции завершен, ув. массы сердца (100-120%), ИФС в норме, патол. изменений в миокарде нет, потребность кислорода и образ. АТФ в норме, нормализация гемодинамических показателей.
3. Стадия постепенного истощения и прогрессирующего кардиосклероза – глубокие обменные и структурные изменения в миокарде, часть мышечных волокон гибнет и замещается соединительной тканью, увел. ИФС, нарушается регуляторный аппарат сердца. Прогрессирующее истощение компенсаторных резервов приводит к возникновению хронической недостаточности сердца, а в дальнейшем – к недостаточности кровообращения.
Дилатация – расширение полостей пораженного сердца является следствием гипердиастолы, возникающей при возвращении крови, например, в левый желудочек из аорты (при недостаточности полулунных клапанов аорты). В дальнейшем наступает расстройство коронарного кровообращения в связи с продолжающимся переполнением кровью полостей сердца и увеличением растяжения волокон миокарда (компенсирует минутный объем сердца). В результате этих процессов расширение полостей сердца (тоногенная дилатация) может в дальнейшем перейти в состояние миогенной дилатации.
Дилатация сердца тоногенная (d. cordis tonogena; син.: Д. сердца активная, Д. сердца компенсаторная, Д. сердца концентрическая) — Д. с., обусловленная повышением внутриполостного давления при отсутствии первичных патологических изменений миокарда; при Д. с. т. наблюдается равномерная гипертрофия миокарда.
Дилатация сердца миогенная (d. cordis myogena; син.: Д. сердца застойная, Д. сердца пассивная, Д. сердца эксцентрическая) — Д. с., обусловленная патологическими изменениями миокарда и снижением его сократительной функции.
Дилатация сердца и тахикардия являются грозными симптомами начинающейся декомпенсации сердечной деятельности.
Сердечная недостаточность. Компенсация сердечной недостаточности
Очень частым патологическим состоянием, с которым приходится сталкиваться лечащему врачу, является сердечная недостаточность. Любая причина, снижающая сократительную способность сердца, приводит к развитию сердечной недостаточности. Такой причиной обычно бывает нарушение коронарного кровотока. Кроме того, сердечная недостаточность может быть вызвана поражением клапанного аппарата сердца, увеличением давления сред, окружающих сердце, дефицитом витамина В, первичными миокардитами и другими причинами, снижающими эффективность сердечных сокращений. В дальнейших статьях будет обсуждаться главным образом сердечная недостаточность, возникающая в результате ишемической болезни сердца, причиной которой является снижение коронарного кровотока. Далее в наших статьях мы обсудим заболевания, связанные с патологией клапанов сердца, и врожденные пороки сердца.
Если поражение сердца происходит внезапно, как, например, при инфаркте миокарда, насосная функция сердца резко снижается. В результате возникают следующие изменения: (1) уменьшается сердечный выброс; (2) увеличивается венозное давление, т.к. кровь накапливается в венах.
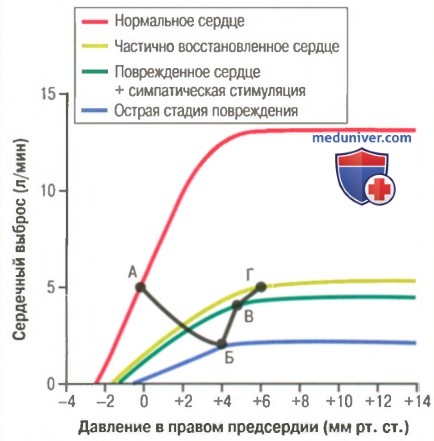
Динамика изменений сердечного выброса после острого инфаркта миокарда. Сердечный выброс и давление в правом предсердии последовательно меняются от точки А до точки Г (показано черной линией) в течение секунд, минут, дней и недель
Изменения насосной функции сердца в динамике, в разные сроки после острого инфаркта миокарда показаны в виде графиков на рисунке выше. Верхняя кривая на рисунке представляет собой нормальную кривую сердечного выброса. Точка А на этой кривой характеризует состояние гемодинамики в покое: сердечный выброс составляет 5 л/мин и давление в правом предсердии равно 0 мм рт. ст.
Сразу после развития инфаркта сердечный выброс снижается, о чем свидетельствует самая нижняя кривая на рисунка выше. Новое состояние гемодинамики, установившееся буквально через несколько секунд, характеризуется низким сердечным выбросом (2 л/мин) и повышенным давлением в правом предсердии (+4 мм рт. ст.), т.к. венозная кровь, возвращаясь к сердцу, накапливается в правом предсердии. Такой низкий сердечный выброс еще в состоянии поддерживать жизнь больного в течение нескольких часов, однако может привести к обмороку и потере сознания. К счастью, острая стадия продолжается недолго, всего несколько секунд, т.к. возникающие симпатические рефлекторные реакции компенсируют сердечную слабость.
Когда сердечный выброс падает предельно низко, активируются многочисленные рефлекторные механизмы системы кровообращения. Наиболее изученным является барорецепторный рефлекс, который активируется при снижении артериального давления. Возможно развитие и хеморецепторного рефлекса, и реакции ЦНС на ишемию, и даже рефлексов, которые возникают при повреждении сердца и также способствуют стимуляции симпатических нервных центров. Другими словами, в течение нескольких секунд происходит мощная активация симпатических нервов — и в то же время реципрокно снижается влияние парасимпатических нервов на деятельность сердца.
Симпатическая стимуляция воздействует: (1) на само сердце; (2) на периферические сосуды. Если миокард желудочков диффузно поражен, но еще функционирует, симпатическая стимуляция увеличивает силу сокращения сердца. Если часть миокарда не функционирует, а другая функционирует нормально, симпатическая стимуляция здорового миокарда частично компенсирует выпадение функций поврежденного участка сердца. Другими словами, тем или иным образом насосная функция сердца усиливается. Этот эффект также показан на рисунке, где в условиях симпатической стимуляции сердечный выброс пораженного сердца увеличивается вдвое.
Симпатическая стимуляция увеличивает также и венозный возврат крови к сердцу, т.к. происходит увеличение тонуса кровеносных сосудов, особенно вен, и среднее давление наполнения повышается до 12-14 мм рт. ст., что на 100% выше нормальной величины. Увеличение среднего давления наполнения существенно увеличивает ток крови к сердцу по венозным сосудам. Таким образом, патологически измененное сердце наполняется гораздо большим объемом крови, чем обычно. При этом давление в правом предсердии продолжает нарастать, благодаря чему сердце перекачивает больший, чем обычно, объем крови. На рисунке новое состояние гемодинамики характеризуется точкой В, которой соответствует сердечный выброс 4,2 л/мин и давление в правом предсердии +5 мм рт. ст.
Симпатические реакции достигают максимальной эффективности в течение 30 сек, поэтому больной, у которого внезапно развивается сердечный приступ средней тяжести, может не ощутить ничего, кроме боли в сердце и секундного полуобморочного состояния. Сразу после этого благодаря симпатическим компенсаторным рефлексам сердечный выброс возвращается к уровню, достаточному для поддержания адекватного кровотока в условиях покоя, хотя болевой синдром может продолжаться.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
При развитии сердечной недостаточности возникает ряд компенсаторных механизмов — кардиальных и экстракардиальных, которые длительное время могут способствовать поддержанию сократительной функции миокарда и обеспечивать МОК на уровне, соответствующем потребностям организма.
К первым относятся гипертрофия миокарда с его гиперфункцией, а также механизм Франка-Старлинга, суть которого заключается в следующем: чем больше растяжение мышечного волокна, тем больше сила сокращения.
Механизмы компенсации сердечной недостаточности, их виды и патогенетическая оценка:
1) Срочные:
Гетерометрический механизм (обусловлен свойствами миокарда) включается при перегрузке объемом крови (по закону Франка-Старлинга): ↑ напряжения и силы серд сокращений в ответ на растяжение миокарда объёмом. Возникает при недостаточности клапанов, гиперволемии, эритремии.
Гомеометрический механизм (закон Анрепа): ↑ силы сердечных сокращений при повышении сопротивления оттоку. Включается при перегрузке давлением.
Рефлекс Бейнбриджа (активация симпато-адреналовых влияний вследствие ↓ сердечного выброса): тахикардия вследствие ↑ давления в полых венах, в правом предсердии и растяжения их.
Наиболее полезен гетерометрический механизм - меньше потребляется О2, меньше расходуется энергии.
При гомеометрическом механизме сокращается период диастолы - период восстановления миокарда. Участвует внутрисердечная нервная система.
2) Долговременные (компенсаторная гиперфункция сердца)
При физиологической гиперфункции прирост мышечной массы сердца идет параллельно с ростом мышечной массы скелетной мускулатуры.
При компенсаторной гиперфункции сердца увеличение массы миокарда идет независимо от роста мышечной массы.
| Вид гемоди-намической перегрузки/или повреждение | Механизм срочной интракардиальной компенсации | Исход ремоде-лирования (долговременной интракардиальной компенсации) | Нарушение гемодинамики | Клинические проявления |
| I.Перегрузка объемом | Гетерометрический (закон Франка-Старлийга) | Дилатация | Систолическая дисфункция | Синдром малого выброса |
| 2.Перегрузка давлением (сопротивлением) | Гомеометриче ский (закон Анрепа | Гипертрофия | Диастоличесская дисфункция | Синдром застоя на путях притока в ослабленный отдел сердца |
| 3. Повреждение миокарда | Заместительный склероз (?) | Фиброз и кардиосклероз (с гипертрофией и/или дилатацией) | Сочетание сиситолической и диастолической дисфункции | Сочетание обоих синдромов |
Ремоделирование миокарда – перестройка стр-ры миокарда в ответ на гемодинамическую перегрузку или утрату части функционирующего миокарда
при ↑ нагрузки возникает гипертрофия стенки полости→
утолщение стенки ведёт к ↓ объёма полости с развитием диастолической дисфункции (недостаточное расслабление до должного объёма)→
данные изменения приводят к гибели кардиомиоцитов, фиброзу и кардиосклерозу с развитием дилатации стенки полости
тонкая стенка не может сократиться до должного уровня (систолическая дисфункция)
Сердце обладает способностью выполнять повышенную работу и компенсировать возможные расстройства кровообращения. В зависимости от вида нагрузки включается один из двух внутрисердечных механизмов компенсации: при перегрузке объемом крови — гетерометрический механизм компенсации (Франка-Старлинга), при повышении сопротивления оттоку крови — гомеометрический механизм компенсации (см. Курс нормальной физиологии).
Энергетически оба механизма компенсации повышенной нагрузки на сердце не равноценны. Гетерометрический механизм компенсации экономнее гомеометрического, чем, возможно, и объясняется более благоприятное течение тех патологических процессов, которые сопровождаются включением механизма Франка-Старлинга, например, недостаточности клапанов по сравнению со стенозом отверстия.
Кроме внутрисердечных механизмов компенсации, свойственных даже изолированному, лишенному регуляторных влияний сердцу, имеются еще и внесердечные регуляторные механизмы, способные компенсировать повышенную нагрузку (краткосрочные — тахикардия, возбуждение симпатической части вегетативной нервной системы, а также долгосрочные механизмы компенсации — гипертрофия миокарда и др).

Сердечная недостаточность связана со снижением функции сердца. Сердечная мышца не может выработать энергию, необходимую для прокачки необходимого количества крови по всему организму.
Только в России около 7 миллионов человек страдают сердечной недостаточностью. У людей старше 70 лет страдает каждый четвертый человек, причем мужчины, как правило, поражаются в значительно более молодом возрасте, чем женщины. Риск для мужчин примерно в полтора раза выше, чем для женщин. В России болезни системы кровообращения являются самой распространенной причиной смерти.
Что такое сердечная недостаточность?
Со здоровым сердцем богатая кислородом кровь из левого желудочка перекачивается через тело к органам, обеспечивая их кислородом и питательными веществами. После снабжения органов кровь с низким содержанием кислорода возвращается из организма в правую часть сердца, откуда она транспортируется в легкие. В легких кровь обогащается кислородом, так что она снова может перекачиваться по всему телу через левый желудочек.
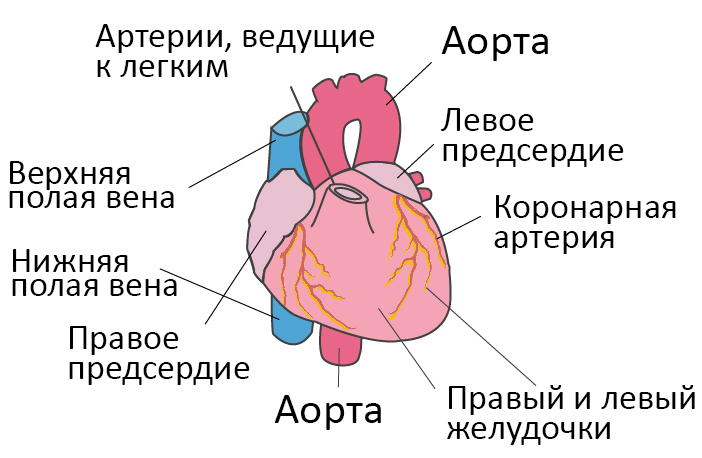
Сердечная недостаточность – это ослабление насосной функции сердца. Как правило, поражается либо правая сторона сердца (правосторонняя сердечная недостаточность), либо левая сторона сердца (левосторонняя сердечная недостаточность). При прогрессирующей сердечной недостаточности могут быть затронуты обе стороны сердца (глобальная сердечная недостаточность). Сердечная недостаточность также может быть хронической или острой по своей природе. Хроническая сердечная недостаточность встречается чаще острой сердечной недостаточности, которая возникает внезапно и неожиданно. Острая сердечная недостаточность может возникнуть внезапно на фоне острой сердечно-сосудистой катастрофы и/или декомпенсации сердечной недостаточности.
Что вызывает сердечную недостаточность?
Сердечная недостаточность вызвана болезнями, которые затрагивают или повреждают сердечную мышцу. Наиболее распространенной причиной хронической сердечной недостаточности является заболевание коронарной артерии.
Ишемическая болезнь сердца (ИБС) вызывается сужением коронарных сосудов (коронарных артерий), чаще всего из-за атеросклероза. Коронарные артерии – это сосуды, которые обеспечивают сердце кислородом и другими важными питательными веществами. Прогрессирующее сужение (также называемое стенозом) артерий приводит к нарушениям кровообращения сердечной мышцы. ИБС часто диагнастируется, когда присутствует стенокардия (боль и напряжение в груди), но в остальном она остается незамеченной.
Инфаркт происходит из-за уменьшения циркуляции крови, богатой кислородом, к сердечной мышце, что приводит к необратимой гибели ткани. Это повреждение влияет на насосную функцию сердца, приводя к сердечной недостаточности. Большая часть пациентов также страдает от высокого кровяного давления, что дополнительно усугубляет ситуацию.
Высокое кровяное давление (гипертония) является единственной причиной сердечной недостаточности у почти 20% людей, что делает его второй наиболее распространенной причиной этого заболевания. Высокое кровяное давление заставляет сердце постоянно работать сильнее. Сердце не может работать под дополнительной нагрузкой в течение длительного периода времени, и поэтому деградирует.
Подобный эффект может быть вызван проблемой с сердечным клапаном. При суженных или протекающих аортальных клапанах сердце должно работать сильнее или биться чаще, что также ведет к увеличению нагрузки.
Брадикардия – нарушения сердечного ритма при котором снижена частота сердечных сокращений также может быть причиной сердечной недостаточности, поскольку циркулирует слишком мало крови. Слишком быстрое сердцебиение (тахикардия) связано с уменьшением ударного объема и, следовательно, может также привести к сердечной недостаточности.
Наследственные заболевания сердца, беременность, аутоиммунные расстройства, алкоголь, наркотики или злоупотребление медикаментами, гиперактивность щитовидной железы и нарушения обмена веществ (сахарный диабет) могут быть причинами сердечной недостаточности.
Какие виды сердечной недостаточности и каковы их симптомы?
Каждый тип сердечной недостаточности имеет разные симптомы, и симптомы могут различаться по интенсивности. Тем не менее, основным симптомом сердечной недостаточности является затруднение дыхания при физической нагрузке или в покое. Предупреждающие признаки могут включать потоотделение при легкой физической нагрузке, неспособность лежать ровно, стеснение в груди или наличие отечности ног.
Левосторонняя сердечная недостаточность
Это чаще всего вызвано ишемической болезнью сердца (ИБС), высоким кровяным давлением или сердечным приступом и реже – нарушением сердечной мышцы или сердечных клапанов.
Левосторонняя сердечная недостаточность может проявляться остро или развиваться со временем. Обычно впервые замечают по одышке от физической активности. При тяжелом состоянии это может даже привести к гипотонии (низкому кровяному давлению) в состоянии покоя.
Правосторонняя сердечная недостаточность
Правая сторона сердца отвечает за возврат крови с низким содержанием кислорода обратно в легкие. При правосторонней сердечной недостаточности правый желудочек не работает должным образом. Это вызывает повышенное давление в венах, вытесняя жидкость в окружающие ткани. Это приводит к отекам, особенно в ступнях, пальцах ног, лодыжках и голенях. Это также может привести к острой необходимости мочиться ночью, когда почки получают лучшее кровообращение.
Причиной чаще всего является острое или хроническое увеличение сопротивления легочного кровообращения. Обусловлено легочными заболеваниями, такими как легочная эмболия, астма, выраженная эмфизема, хроническое обструктивное заболевание легких (ХОЗЛ, чаще всего вследствие употребления табака) или левосторонней сердечной недостаточностью. Редкие причины включают проблемы с сердечным клапаном или заболевания сердечной мышцы.
Глобальная сердечная недостаточность
Когда поражены как левая, так и правая стороны сердца, это называется глобальной сердечной недостаточностью. Присутствуют симптомы левой и правой сердечной недостаточности.
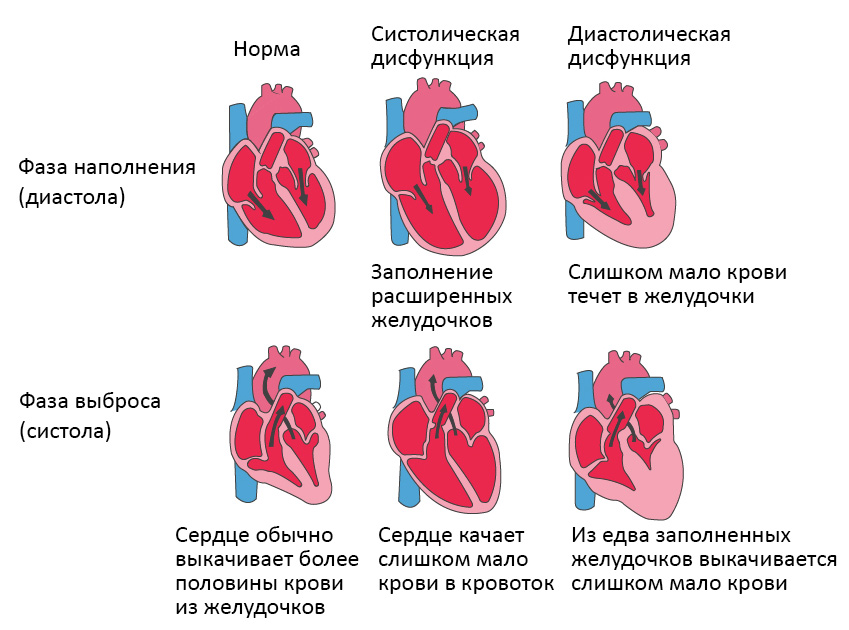
Систолическая и диастолическая сердечная недостаточность
Систолическая сердечная недостаточность связана с потерей нормального функционирования клеток сердечной мышцы или внешних нарушений насосной функции. Кровь попадает в легкие, а органы не получают достаточного количества кислорода.
При диастолической сердечной недостаточности теряется эластичность желудочка, из-за чего он не расслабляется и не наполняется соответствующим образом. Одной из наиболее распространенных причин диастолической дисфункции является высокое кровяное давление. Из-за повышенного сопротивления в артериях сердце должно работать сильнее. Эластичность сердечной мышцы снижается, и между сокращениями из желудочков в организм может перекачиваться меньше крови. Это приводит к тому, что организм не получает достаточного количества крови и питательных веществ.
Болезнь клапана сердца также может привести к утолщению сердечной мышцы. Мускулатура сердца становится более жесткой и менее эластичной из-за накопления белков. Симптомы от кашля до одышки.
Хроническая и острая сердечная недостаточность
Хроническая сердечная недостаточность – это прогрессирующее заболевание, которое развивается месяцами или годами и встречается чаще, чем острая сердечная недостаточность. При хронической сердечной недостаточности симптомы часто не воспринимаются всерьез, поскольку организм способен компенсировать это в течение длительного периода времени или симптомы связывают с увеличением возраста. Симптомы отражают либо левую, либо правостороннюю сердечную недостаточность.
Острая сердечная недостаточность возникает внезапно, через несколько минут или часов, после сердечного приступа, когда организм больше не может это компенсировать. Некоторые симптомы включают в себя:
- Сильные затруднения дыхания и / или кашля;
- Булькающий звук при дыхании;
- Нарушение сердечного ритма;
- Бледность;
- Холодный пот.
На какие классы делится сердечная недостаточность?
Существует несколько классификаций сердечной недостаточности:
- Классификация по В. Х. Василенко, Н. Д. Стражеско, Г. Ф. Ланга;
- Классификация острой сердечной недостаточности по шкале Killip;
- И самая распространенная, классификация Нью-Йоркской кардиологической ассоциации.
Согласно функциональной классификации Нью-Йоркской кардиологической ассоциации (NYHA), сердечная недостаточность подразделяется на классы I-IV в зависимости от выраженности симптомов и ограничения физической активности.
Сердечная недостаточность делится на четыре класса в зависимости от выраженности симптомов:
- NYHA I: болезнь сердца без каких-либо ограничений физической активности. Нормальная активность не вызывает повышенного утомления, сердцебиения или затруднения дыхания.
- NYHA II: болезнь сердца, вызывающая умеренное ограничение в повседневной деятельности. Никаких симптомов в состоянии покоя.
- NYHA III: болезнь сердца, вызывающая заметное ограничение в повседневной деятельности. Простые действия, такие как чистка зубов, прием пищи или разговор, вызывают утомление, сердцебиение или затруднение дыхания. Симптомов в покое нет.
- NYHA IV: сердечные заболевания, вызывающие симптомы в состоянии покоя (и при любой степени легкой физической активности).
Сердечная недостаточность значительно снижает качество жизни. Больные часто испытывают большое разочарование в связи с физическими ограничениями и имеют тенденцию уходить из общественной жизни. По этой причине психологические расстройства, такие как депрессия, часто присутствуют в дополнение к ожидаемым физическим симптомам.
Как диагностируется сердечная недостаточность?
Диагностика начинается с комплексной оценки истории болезни человека, уделяя особое внимание симптомам (начало, продолжительность, проявление). Это помогает классифицировать тяжесть симптома. Сердце и легкие обследуются. Если есть подозрение на сердечный приступ или нарушение ритма, выполняется ЭКГ покоя с 12 отведениями. Кроме того, эхокардиография и общий анализ крови. Необходимость в катетеризации определяется индивидуально.
Как лечится сердечная недостаточность?
При хронической сердечной недостаточности применяются медикаменты (такие как ингибиторы АПФ, бета-блокаторы и диуретики). Лекарства используются для предотвращения осложнений и улучшения качества жизни. Ингибиторы АПФ и бета-блокаторы могут продлевать жизнь, но для достижения положительного эффекта их следует принимать регулярно.
Кроме того, используются ритм-терапии (для лечения нарушений ритма сердца), имплантация трехкамерного кардиостимулятора. Последнее обеспечивает своевременную активацию предсердий и обоих желудочков. Дефибриллятор также часто имплантируется как часть кардиостимулятора для противодействия опасным нарушениям сердечного ритма в условиях тяжелой сердечной недостаточности. Это лечение также известно как ресинхронизационная терапия. Важной частью успешного лечения является физиотерапия.
Каковы шансы на выздоровление от сердечной недостаточности?
Читайте также:

