Какие изменения происходят в легких при старении кратко
Обновлено: 08.05.2024
Наиболее частыми заболеваниями легких у пожилых являются:
- Бронхит острый и хронический;
- Хроническая обструктивная болезнь легких;
Чем же обусловлена высокая частота легочных заболеваний у лиц пожилого возраста? В первую очередь – возрастными инволютивными изменениями дыхательной системы, т.е. естественной перестройкой структуры и функции дыхательных путей в стареющем организме.
Все это приводит к тому, что человек становится более подвержен респираторным инфекциям, развивается хроническая недостаточность кислорода (гипоксия) и происходит увеличение остаточного объема воздуха в легких.
При сопутствующих заболеваниях, особенно возникающих на фоне сосудистых и атрофических изменений центральной нервной системы (болезнь Альцгеймера, деменция), состояние может осложниться тем, что у таких пациентов снижается кашлевой рефлекс и мышечная сила грудной клетки , обеспечивающая адекватное дыхание.
Развитие заболеваний легких у пожилых определяется влиянием факторов риска (табл. 1).
Табл. 1. Факторы риска, влияющие на состояние органов дыхания у пожилых
Группы факторов
Наиболее частые заболевания
Хронические обструктивные заболевания легких, рак легкого
Загрязнение окружающей среды
Хронический бронхит, пневмония
Лекарства, пищевые добавки
Аллергия, хронические обструктивные заболевания легких
Стрессы, малоподвижный образ жизни
Все заболевания, метаболический синдром
Инфекционные заболевания нижних дыхательных путей вызываются вирусными и бактериальными агентами. В группе бактериальных инфекций в последнее время все чаще часто встречаются так называемые атипичные микроорганизмы (Legionella, Chlamydia, Mycoplasmа), которые отличаются внутриклеточной локализацией и поэтому труднодоступны для многих широко применяемых антибиотиков, вследствие их плохого проникновения через клеточную стенку микроорганизма. К сожалению, в последнее время вследствие нерационального применения антибиотиков, нередко встречаются микроорганизмы, устойчивые к действию препаратов.
Респираторные вирусы обладают сродством к эпителию слизистой оболочки дыхательных путей. Источником вирусных и бактериальных инфекций является только человек — больной или вирусо- (бактерио-) носитель. Передача вируса от человека к человеку происходит главным образом воздушно-капельным путем; возможно также заражение через предметы обихода (например, посуду, полотенца, игрушки). Острые респираторные инфекции регистрируются во всех странах мира вне зависимости от возраста, чаще наблюдаются в средних широтах. В распространении инфекции особое значение имеют скученность населения, неисправность систем кондиционирования, несоблюдение мер по индивидуальной защите от инфекций (ношение масок, изоляция больного, влажная уборка).
Наибольшеечисло заболевших ОРВИ и гриппом наблюдается весной, осенью, когда повышается риск переохлаждений и отмечается снижение общей резистентности организма к инфекциям. Однако, в последние время наметилась тенденция к изменению привычной закономерности: увеличилась обращаемость среди пожилых по причине развития острых респираторных симптомов и в летнее время. Так, в 2010 г в Москве наиболее высокий показатель летальности совпал с максимальным уровнем температуры воздуха и концентрацией пыли в атмосфере по причине катастрофических пожаров.
Факторы окружающей среды наряду с вирусами и бактериями также являются причиной, обуславливающей развитие бронхо-легочных заболеваний. В современном мире, из упомянутых выше факторов окружающей среды все большее значения у пожилых помимо табакокурения приобретают:
- повышение во вдыхаемом примесей, образующихся во время пожаров, при сгорании автомобильного топлива;
- использование современных продуктов бытовой химии, синтетических материалов, продуктов питания, содержащих добавки, вызывающие аллергические реакции;
- неконтролируемое употребление лекарств.
Многие химические соединения, которые находятся во вдыхаемом нами воздухе, имеют техногенное происхождение и становятся причиной длительного раздражения слизистой оболочки дыхательных путей, снижая их естественную реактивность (способность к сопротивлению неблагоприятным факторам).
Планетарные изменения среды обитания – потепление климата, уменьшение озонового слоя, кислотные дожди, химическое и радиоактивное загрязнение атмосферы, воды и почвы – во многом определяются процессами горения растений. Лесные пожары и сжигание в печах растительного топлива (дрова, торф, солома, древесный уголь) представляют особенно опасный фактор загрязнения окружающей среды. Образующийся при этом дым представляет собой аэрозольно-газовую смесь, содержащую опасные для окружающей среды и здоровья человека вредные вещества. Особенно тяжело переносят загрязнение окружающего воздуха пожилые из-за ограничения подвижности и отсутствия возможностей к перемене места жительства на период неблагоприятных условий.
Как уже упоминалось выше, неблагоприятные воздействия на легкие оказывают некоторые лекарственные средства. Появление кашля, одышки, аллергических реакций возможны на прием любого лекарственного средства вне зависимости от его дозы. Более высокая чувствительность к лекарствам в пожилом возрасте вызвана недостаточностью ферментных систем, принимающих участие в расщеплении и обезвреживании некоторых веществ. Четкое соблюдение рекомендаций врача, режима приема лекарственных средств позволяют предотвратить большинство нежелательных реакций при приеме препаратов.
Говоря о факторах риска, конечно нельзя не упомянуть вдыхание табачного дыма, которое представляет собой наиболее серьезную угрозу для нашей дыхательной системы. Курение приводит к развитию трех основных и наиболее тяжелых, нередко приводящих к летальному исходу заболеваний легких: рак легкого, хронический бронхит и эмфизема.
Сегодня уже доказано, что курение является безусловным этиологическим фактором хронических обструктивных болезней легких. У курильщиков пожилого возраста с каждым новым обострением хронического бронхита риск смерти увеличивается в геометрической прогрессии. По сравнению с некурящими, страдающими бронхолегочными инфекциями, пневмонии у курильщиков в старческом возрасте отличаются более тяжелым течением и на 45% чаще осложняются жизнеугрожающими состояниями. При вдыхании табачного дыма развиваются разнообразные изменения в организме (табл. 2).
Старческие изменения дыхательной системы. Особенности
Изменения, связанные с возрастной перестройкой дыхательного аппарата, убедительно подтверждены многочисленными исследованиями. С 30-летнего возраста площадь поверхности альвеол сокращается - на 4% за каждое десятилетие. С уменьшением площади альвеолярной поверхности происходит ослабление силы поверхностного натяжения альвеол, что отрицательным образом сказывается на альвеолярном газообмене и объемно-скоростных характеристиках форсированного выдоха.
Альвеолы приобретают уплощенную вытянутую форму, за счет чего уменьшается площадь газообмена. Было доказано, что эффективность газообмена снижается ~ на 0,5% ежегодно. Кроме того, расширяются альвеолярные ходы, истончаются стенки альвеол и уменьшается количество оплетающих их капилляров. Из-за уменьшения общей поверхности функционирующего альвеолярного эпителия и утолщения альвеолярно-капиллярной мембраны снижается диффузионная способность легких.
Макроанатомические изменения включают в себя кифоз, кальциноз реберных хрящей и декальцинацию ребер, приводящих к уменьшению поперечного диаметра грудной клетки, потере плотности кости и нарастающей ригидности грудной стенки. Истончаются межпозвоночные диски и уменьшается высота тел позвонков. Грудная клетка приобретает бочкообразную форму, не имеющую, как полагают, существенного функционального значения.
Комплайнс грудной стенки меняется так, что в 70-летнем возрасте на преодоление силы сопротивления грудного каркаса затрачивается 70% от общей эластической работы дыхания, тогда как в 20-летнем возрасте только 40%. Потеря мышечной массы, напрямую связанная с ослаблением силы и выносливости дыхательной мускулатуры, сопровождается более выраженной зависимостью от участия в акте дыхания мышц брюшной стенки (вспомогательной дыхательной мускулатуры).
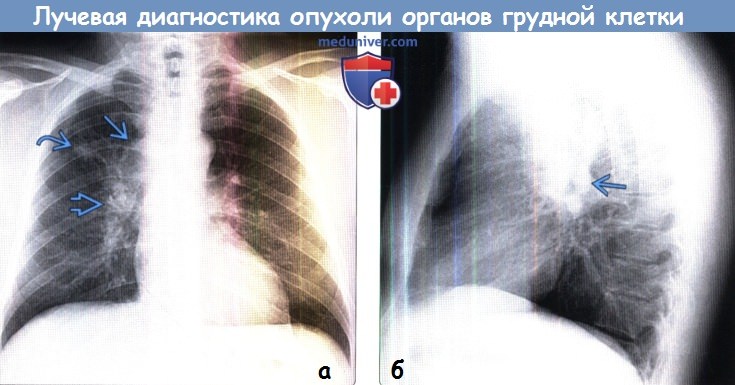
(а) Мужчина 54 лет с жалобами на кашель и недомогание. При рентгенографии органов грудной клетки в передней прямой проекции определяются объемное уменьшение верхней доли правого легкого, узелок в верхней доле правого легкого со спикулообразным контуром, лимфаденопатия корня правого легкого и средостения. Данная картина соответствует распространенному раку легких.
(б) На снимке в боковой проекции визуализируется выраженное утолщение задней стенки промежуточного бронха, что подтверждает наличие лимфаденопатии корня правого легкого и средостения. При бронхоскопической биопсии выявлена инвазивная форма аденокарциномы.
Этих изменений вкупе с повышенным риском аспирации из-за сниженного тонуса нижнего пищеводного сфинктера вполне достаточно для поддержания высокого риска нозокомиальной и вентиляторно-ассоциированой пневмонии.
Имея сниженный исходный уровень РаО2 и повышенный РаСО2 такие больные предрасположены к быстрой декомпенсации. Низкая жизненная емкость легких, как и ухудшение вентиляционно-перфузионных отношений, будет вызывать дальнейшее снижение артериального парциального давления кислорода с меньшей чувствительностью этого показателя к вспомогательной кислородной поддержке.
Как отмечалось выше, грудная стенка с возрастом становится малоподвижной и хрупкой. Такая повышенная ригидность в сочетании с остеопорозом повышает риск переломов ребер и обусловленных ими ушибов легких. У пожилых людей множественные переломы ребер, особенно при наличии флотирующего участка грудной клетки, связаны с высокой частотой осложнений (ателектаз, пневмония, дыхательная недостаточность) и летальных исходовю У пациентов с флотирующим переломом возраст является важным прогностическим критерием исхода и находится в прямой связи с показателем смертности.
Заболеваемость и смертность у пожилых больных с торакальной травмой в два раза выше, чем у людей с аналогичными повреждениями, но моложе по возрасту. Риск пневмонии у каждого пожилого больного с переломом ребер возрастает ~ на 27%, а риск летального исхода - на 19%. Кроме того, у пожилых травматологических больных прослеживаются определенные отношения между возрастом и развитием респираторного дистресс-синдрома взрослых. Johnston с соавт. продемонстрировали, что независимо от тяжести травмы риск развития этого синдрома постоянно увеличивается вплоть до 60-69 лет.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Реферат
Наличие сопутствующей патологии и возрастные физиологические изменения в системе кровообращения и дыхания являются основными причинами увеличения послеоперационных осложнений и смертности у лиц старше 60 лет. Артериальная гипертония обычно дебютирует в возрасте старше 50 лет. Согласно рекомендациям большинства анестезиологических сообществ, артериальное давление (АД) выше 180/110 мм рт. ст. является основанием для отмены плановой хирургической операции. Однако до сих пор не представлено ни одного убедительного доказательства того, что высокое предоперационное АД, как изолированный фактор, приводит к увеличению количества осложнений и ранней летальности. В то же время низкое АД, как до операции, так и/или в ходе анестезии, является доказанным фактором увеличения количества послеоперационных осложнений и 30-дневной летальности. Хирургические операции, связанные с высоким риском быстрого развития артериальной гипотонии, требуют использования инвазивного измерения АД, потому как даже кратковременные понижения АД в интервалах между неинвазивными измерениями могут привести к развитию ишемических повреждений в жизненно важных органах. До сих пор нет убедительных доказательств преимущества одного вида наркоза над другим в плане развития периоперационной артериальной гипотензии (ПАГ) и/или послеоперационной пневмонии у больных старше 60 лет. С точки зрения патогенеза ПАГ (вазодилатация артериол и венул) у нормоволемичных пациентов необходимо возмещать недостающий норадреналин, а не корригировать ее внутривенным введением жидкости. При высоком риске развития ПАГ необходимо начинать инфузию норадреналина непосредственно в ходе вводного наркоза. У пациентов, получавших мышечные релаксанты, риск развития послеоперационной пневмонии вырастает в 1,79 раза, а у пациентов, получивших мышечные релаксанты без последующей декураризации, этот риск увеличивается в 2,26 раза. Ранняя мобилизация пожилых пациентов позволяет избежать большинства послеоперационных осложнений.
Ключевые слова: возрастные изменения физиологии систем кровообращения и дыхания, особенности проведения анестезии пациентам старше 60 лет
Поступила: 10.10.2019
Принята к печати: 05.11.2019
Определение
В связи с увеличением продолжительности жизни в большинстве развитых стран произошли заметные изменения в классификации биологического возраста человека. Последняя классификация Всемирной организации здравоохранения (ВОЗ) определяет возраст от 25 до 44 лет как молодой; от 44 до 60 лет — как средний; от 60 до 75 лет — пожилой, а старше 75 лет — как старческий [1, 2].
Актуальность проблемы
По прогнозам ВОЗ, за период с 2000 по 2050 г. доля населения мира в возрасте старше 60 лет увеличится с 11 до 22 %. Ожидается, что абсолютное число людей в возрасте 60 лет и старше возрастет за этот же период с 605 млн до 2 млрд человек [1, 2].
Стремительное старение населения уже является актуальной экономической и медицинской проблемой большинства развитых стран. На сегодняшний день во многих клиниках стран Западной Европы и США лица пожилого и старческого возраста стали практически основными пациентами для протезирования тазобедренного и коленного суставов, удаления опухолей желудочно-кишечного тракта и выполнения сосудистых вмешательств [3]. В то же время расширение объема хирургии у данных групп пациентов выявило, что 30-дневная смертность увеличивается примерно в 1,35 раза на каждые 10 лет увеличения возраста после 60 лет, а риск послеоперационных осложнений у пациентов старше 75 лет в 4 раза больше, чем у 35-летних [3– 10]. Наличие сопутствующей патологии и возрастные физиологические изменения систем кровообращения и дыхания являются основными причинами увеличения послеоперационных осложнений и 30-дневной смертности [3–10]. Большинство анестезиологов-реаниматологов хорошо ориентированы в сопутствующей патологии анестезиологических пациентов, в то время как возрастным физиологическим изменениям систем кровообращения и дыхания порой уделяется недостаточно внимания. Основная цель данной статьи — дать обзор возрастных физиологических изменений систем кровообращения и дыхания и обсудить особенности проведения анестезиологического пособия у пожилых пациентов.
Возрастные физиологические изменения сердечно-сосудистой системы и особенности анестезиологического пособия
По мере увеличения возраста снижается растяжимость кровеносных сосудов, что приводит к постепенному увеличению общего периферического сосудистого со- противления (ОПСС) и, соответственно, систолического артериального давления (СиАД) [11, 12]. Вследствие увеличения ОПСС происходит постепенное формирование левожелудочковой недостаточности: снижение выброса минутного объема крови примерно на 1 % каждый год после 30 лет [11, 12]. Снижение растяжимости (комплайнса) и эластичности артериального сосудистого русла приводит также к постепенному снижению Виндкессель-эффекта [13]. Суть данного эффекта заключается в том, что после сокращения сердца и выброса крови в аорту происходит волнообразное расширение и сужение аорты и крупных артерий, которое, с одной стороны, помогает дальнейшему току крови по сосудам, а с другой стороны, постепенно трансформирует пульсовой ток крови в ламинарный (постоянный) [13]. В литературе данный эффект часто сравнивают с системой преобразования переменного электрического тока в постоянный или с камерой конвертации пульсового тока воды в постоянный в пожарных системах, использующих насосы с пульсовой подачей воды. Необходимость наличия данного физиологического эффекта в организме подчеркивает тот факт, что исчезновение Виндкессель-эффекта после ушивания больших аневризм аорты или крупных артерий часто приводит к возникновению дистальных кровотечений [13]. Одним из методов профилактики данных осложнений является инвазивный мониторинг СиАД в первые сутки после сосудистых операций и поддержание его уровня ниже 140 мм рт. ст. [11]. Одним из препаратов выбора является Лабеталол (Трандат), блокирующий периферические артериальные альфа-рецепторы и снижающий таким образом ОПСС [14]. Несмотря на то что Лабеталол существенно не влияет на величину сердечного выброса и частоту сердечных сокращений, препарат противопоказан больным с выраженной сердечной недостаточностью [14]. В блоках послеоперационного наблюдения Лабеталол используется обычно в виде постоянной внутривенной инфузии 10–20 мг препарата в час, с постепенным увеличением дозы до 100–200 мг в час, в зависимости от СиАД [14]. Обычно 200 мг Лабеталола разводится в 200 мл 5 % глюкозы. Концентрация препарата 1 мг/мл наиболее удобна для титрования гипотензивного эффекта [14]. Подбор эффективной внутривенной дозы Лабеталола и постепенный перевод пациента на прием таблетированной формы препарата в раннем послеоперационном периоде являются одной из многочисленных задач врача-анестезиолога.
Постепенное увеличение СиАД обычно начинается у лиц старше 50 лет [15]. Установлено, что именно увеличение разницы между систолическим и диастолическим АД, то есть увеличение именно пульсового артериального давления (ПАД), имеет четкую корреляцию с частотой возникновения сердечно-сосудистой патологии [16, 17]. Исследования больших человеческих популяций показали, что увеличение СиАД на 10 мм рт. ст. приводит к 30%-му увеличению частоты возникновения ишемической болезни сердца [18]. Интересно, что возрастное увеличение ПАД — это проблема в основном промышленно развитых стран. В то время как, например, в странах Африки данная проблема вообще не актуальна [15]. И здесь нельзя говорить о какой-либо генетической предрасположенности, поскольку у лиц, переехавших из Африки в промышленно развитые страны, отмечается возрастное повышение ПАД [15]. Некоторые исследователи находят четкую корреляцию между потреблением/выведением соли и возрастным увеличением ПАД [19, 20]. На сегодняшний день имеются убедительные морфологические доказательства влияния пищи с большим содержанием соли на гладкомышечные клетки артерий в виде увеличения в них внутриклеточного натрия и кальция, блокирования эндогенной выработки оксида азота и, соответственно, увеличения ОПСС и СиАД [21, 22]. Интересно, что снижение потребления калийсодержащих продуктов или низкая концентрация калия в плазме также приводит к перераспределению натрия в клетку и, соответственно, к увеличению систолического АД [23]. В свою очередь, уменьшение потребления натрия с пищей продемонстрировало статистически достоверное снижение СиАД и последующий отказ от приема гипотензивных препаратов у людей старше 60 лет [21]. Однако у людей старше 75 лет медикаментозное снижение АД может уже само по себе увеличивать смертность вследствие побочных эффектов в виде артериальной гипотензии и гипоперфузии. Особенно этот эффект выражен у больных c сахарным диабетом [24, 25]. На сегодняшний день для врачей анестезиологов-реаниматологов не так актуальна проблема высокого АД непосредственно перед проведением наркоза, поскольку практически все препараты для анестезии вызывают периферическую вазодилатацию и, соответственно, артериальную гипотензию [26]. В 2017 году группа британских исследователей опубликовала анализ связи между высоким СиАД перед операцией и 30-дневной смертностью у 251 567 пациентов после некардиохирургических вмешательств [27]. Проведенный анализ не выявил какой-либо положительной связи между данными переменными. В то же время было обнаружено, что риск смертности постепенно возрастает при предоперационном СиАД ниже 120 мм рт. ст. Данная корреляция особенно выражена у пожилых пациентов [27]. Авторы отмечают, что, например, у больных с предоперационным СиАД 100 мм рт. ст. риск летальности возрастает в 1,4 раза по сравнению с нормальным СиАД и является, по существу, таким же, как и у больных с сердечной недостаточностью [27]. В то же время авторы обнаружили, что увеличение диастолического АД более 84 мм рт. ст. также ведет к увеличению риска 30-дневной смертности [27]. Согласно последним рекомендациям Ассоциации анестезиологов Великобритании и Ирландии, АД выше 180/110 мм рт. ст. является основанием для отмены плановой хирургической операции [28]. Как отмечают авторы, в Великобритании примерно 1 % плановых операций (это примерно 100 пациентов каждый день) отменяют из-за высокого АД [28]. Однако до сих пор не представлено ни одного убедительного доказательства того, что высокое АД перед наркозом, как изолированный фактор, без наличия какой-либо органной недостаточности, приводит к увеличению количества осложнений и летальности [27, 29]. В то же время низкое АД как до операции, так и/или в ходе анестезии является доказанным фактором увеличения количества послеоперационных осложнений и летальности. Ретроспективный анализ 33 000 анестезий, проведенный в клинике Кливленда (штат Огайо, США), показал, что даже кратковременное снижение (1–5 минут) среднего артериального давления (САД) ниже 55 мм рт. ст. приводит к ишемическим повреждениям миокарда и почечной недостаточности [30]. Степень повреждений напрямую зависит от длительности ишемии. Так, при снижении САД менее 55 мм рт. ст. в течение 20 минут и более риск развития данных осложнений увеличивается почти в 2,5 раза [30]. Важно помнить, что кратковременные ишемические эпизоды у пожилых пациентов в течение анестезии могут приводить к формированию органной недостаточности, которая может проявляться через многие часы, а то и дни после проведения наркоза. Как правило, в этот момент времени анестезиолог уже передал больного в руки врачей-реаниматологов, и постепенное ухудшение состояния больного в послеоперационном периоде зачастую списывается на возраст и сопутствующую патологию [30].
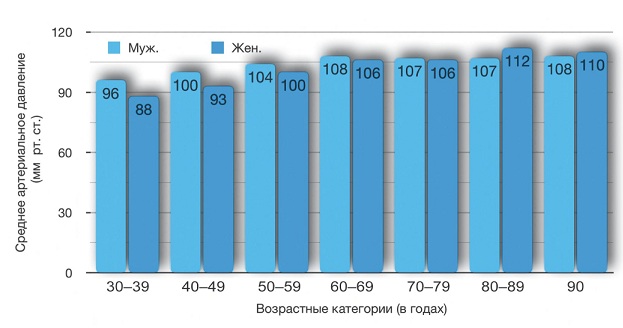
Рис. 1. Возрастные изменения среднего артериального давления. Данные получены в ходе диспансерного наблюдения, проведенного в 1995–1997 годах в Северном Тронделаге, Норвегия. В исследование было включено 30 340 мужчин и 34 429 женщин
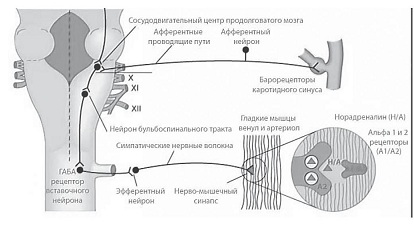
Рис. 2. Схема рефлекторной дуги контроля артериального давления в организме человека
Чем старше мы становимся, тем труднее нам становится дышать. Многие пожилые люди даже не замечают особых изменений в своем дыхании, потому что в покое или при повседневной деятельности мы пользуемся лишь малой частью дыхательных способностей. Но вот когда мы даем себе нагрузку, проявляются все скрытые проблемы с легкими, которые у нас могут быть. Старость сначала сказывается на объеме остаточного воздуха в легких и только потом уже начинает влиять на дыхание в обычной жизни.
Наши легкие медленно и постепенно стареют – вне зависимости от курения, травм, инфекций и прочих факторов. В молодости одышка у нас возникает только после очень сильных или долгих нагрузок. С возрастом – после все более малых объемов нагрузки. Кроме того, любые проблемы с легкими быстро ускоряют этот процесс, так что, например, многие хронические курильщики страдают от одышки даже безо всяких нагрузок.
Само по себе старение – опять-таки, вне зависимости от других проблем, – вызывает в легких изменения нескольких типов, прежде всего – структурные, сосудистые и иммунные. Старение сосудистой и иммунной систем обсуждаются в других местах этой книги, так что сейчас мы рассмотрим структурные изменения.
Возрастные структурные изменения в легких практически полностью определяются постепенной потерей альвеолярной поверхности (как при ХОБЛ), хотя изменения происходят и между альвеолами (интерстициальные заболевания легких). Альвеолы – маленькие мешочки, благодаря которым в организме происходит газообмен с кровью – с возрастом теряют в численности.
Представьте себе два маленьких мыльных пузыря, которые срастаются в один пузырь, чуть побольше. Примерно то же происходит и со многими нашими маленькими альвеолами; в результате уменьшается площадь газообмена, и легкие начинают работать намного менее эффективно. По большей части эта проблема обусловлена потерей самих альвеол, но легочная ткань тоже теряет эластичность, поддержку и мышечные функции, так что мелкие дыхательные пути сужаются. Из-за этих двух проблем мелкие дыхательные пути вообще закрываются, еще уменьшая доступную альвеолярную поверхность. Общий результат всех этих факторов состоит в том, что, несмотря на то, что объем легких с возрастом практически не меняется, количество, площадь поверхности и сложность альвеол внутри легких уменьшается, так что эффективный газообмен становится поддерживать все сложнее и сложнее. Чтобы поддерживать концентрацию кислорода в крови и удалять из кровеносной системы двуокись углерода, требуется все больше и больше нагрузок. Уровень двуокиси углерода в крови может медленно расти, а уровень кислорода – медленно уменьшаться.
Возникающие в результате симптомы – особенно субъективная нехватка дыхания, – это, пожалуй, самая пугающая из всех возрастных проблем. Затруднение дыхания, как и утопание или удушение, заставляет нас вспомнить самые глубоко засевшие страхи и порождает панику. Острые инсульты и сердечные приступы убивают сразу и внезапно. Болезнь Альцгеймера – это трагедия, а другие возрастные заболевания могут сделать вас инвалидом, но вот затруднение дыхания приводит нас в ужас, и этот ужас лишь увеличивается, когда наши легкие отказывают. К счастью, при нормальном старении легкие до такой степени обычно не отказывают. Большинство из тех, у кого проявляются заметные симптомы, либо были курильщиками, либо имели другие тяжелые проблемы с легкими. Тем не менее, если бы мы жили достаточно долго и у нас раньше не развивались другие возрастные заболевания, то эти симптомы проявлялись бы у всех. Единственный способ предотвратить их – что-то сделать с фундаментальными клеточными причинами старения легких.
Когда мы стареем, у нас в легких не просто становится меньше клеток: в оставшихся клетках теломеры становятся все короче. Это верно и для клеток, из которых состоят сами альвеолы, и для других типов легочных клеток – интерстициальных, иммунных (например, макрофагов), клеток, из которых состоят стенки капилляров. Во всех случаях эти эффекты – в том числе укорочение теломер – лишь ускоряются курением, тяжелыми и повторяющимися пневмониями и другими травмами легких.
Самая часто диагностируемая возрастная легочная болезнь обычно называется ХОБЛ, хотя с годами терминология менялась. Этот диагноз часто пересекается с эмфиземой, идиопатическим легочным фиброзом, диффузным интерстициальным фиброзом, интерстициальной пневмонией и т. д. Эти диагностические пересечения объясняются тем, что возрастные изменения легких – это целый спектр: меняются как сами альвеолы (при ХОБЛ), так и ткань между альвеолами (интерстициальные болезни легких). Конечно, все подобные изменения так или иначе приводят к снижению функциональности легких, но они могут по-разному проявляться, давать разные симптомы при диагностике и немного по-разному протекать. Впрочем, почти во всех случаях у этого разрозненного набора болезней есть один общий признак: они связаны с возрастом и усугубляются любыми травмами легких, такими как курение, загрязнение окружающей среды, инфекции и т. д. И, что важнее всего, вне зависимости от конкретной болезни результат для пациента одинаков: ухудшение функциональности легких, одышка, неспособность вести нормальную повседневную жизнь и высокий риск смерти.
Возрастные легочные болезни, скорее всего, имеют одну и туже клеточную патологию: повреждение, потеря клеток, укорочение теломер, изменение паттернов экспрессии генов, изменение функциональности клеток, нарушение функции тканей и в конце концов болезнь. Легочные травмы – курение, воздействие вредных веществ, инфекции и т. д. – лишь ускоряют изменения в клетках легких. Эти травмы повреждают и убивают клетки в легких, заставляя другие клетки быстрее делиться, чтобы заменить их, что, в свою очередь, ускоряет укорочение теломер, эпигенетические изменения и наступление возрастных легочных заболеваний. Кроме симптоматической терапии, сейчас не существует никакого метода лечения, который бы предотвращал, останавливал или значительно замедлял развитие возрастных легочных заболеваний.
Как и в случае с другими системами, для эффективной терапии нам потребуется возможность заново удлинять теломеры легочных клеток.
Старение легких: краткая справка
Возраст: заметная потеря альвеол наблюдается уже на третьем и четвертом десятке жизни. После этого возраста мужчины теряют альвеолы быстрее, чем женщины. Интерстициальные изменения – в тканях между альвеолами – тоже развиваются с возрастом, но их часто диагностируют позже, а протекают они быстрее.
Убытки и затраты [34] : по оценкам – около 50 млрд долл. США только в Америке.
Диагноз: диагноз часто ставят на основе симптомов (одышка, кашель, мокрота) или медицинского обследования; обычно они подтверждаются рентгеном, анализами легочной функции, уровнем газов в артериальной крови и компьютерной томографией высокого разрешения, особенно в случае интерстициальной болезни легких. В некоторых случаях используется также биопсия легкого.
Лечение: нынешние методы лечения – в основном поддерживающие. Это лечение, конечно, дает облегчение острых симптомов, но вот на развитие заболевания практически никакого влияния не оказывает. Во всех случаях пациенты обязаны бросить курить, а также должны избегать других факторов, ускоряющих повреждение легких, например загрязненного воздуха и инфекций. При лечении применяются антибиотики (для острых бактериальных инфекций), сосудорасширяющие средства, стероиды, прививки (для профилактики пневмококковых и вирусных инфекций), кислородная терапия, легочная реабилитация и – в самых крайних случаях – пересадка легких.
Читайте также:

