Что такое склероз кратко
Обновлено: 02.07.2024
Системный склероз – это редкое хроническое аутоиммунное ревматическое заболевание, характеризующееся развитием диффузного фиброза, а также патологическим изменением сосудов кожи, суставов и внутренних органов (особенно пищевода, нижних отделов желудочно-кишечного тракта, легких, сердца и почек). Заболевание в 4 раза чаще встречается у женщин, и наиболее распространено среди людей от 20 до 50 лет.
Классифицикация системного склероза:
Ограниченный системный склероз поражает только кожу или в основном только определенные структуры кожи и называется также CREST-синдромом. У пациентов с этим типом заболевания развивается склерозирование кожи (склеродермия) на лице и за локтями и коленями, а также может иметь место гастроэзофагеальная рефлюксная болезнь. Этот тип прогрессирует медленно.
Генерализованный системный склероз часто приводит к повреждениям кожи во всем организме. У пациентов с этим типом развивается феномен Рейно и желудочно-кишечные проблемы. Этот тип заболевания может быстро прогрессировать. Основные осложнения включают интерстициальные заболевания легких, при которых поражается ткань и пространство вокруг альвеол, а также серьезную патологию почек.
Системный склероз без склеродермии редко протекает без поражения кожи склеродермией. Однако у пациентов обнаруживаются антитела в крови, характерные для системного склероза, и те же самые проблемы с внутренними органами.
Причины
- Не установлены (играют роль иммунные механизмы и наследственная предрасположенность)
Симптомы
- Феномен Рейно
- Полиартралгия
- Дисфагия
- Изжога
- Отечность
- Утолщение кожи пальцев обеих рук
- Язвы или рубцы на кончиках пальцев
- Расширенные кровеносные сосуды (телеангиэктазия)
- Аномальные капилляры (кровеносные сосуды) ногтевых валиков
- Легочная гипертензия, интерстициальное заболевание легких или оба состояни
Обычно первоначальным симптомом системного склероза является отек, который сменяется утолщением и уплотнением кожи у кончиков пальцев. Часто встречается феномен Рейно, для которого характерно внезапное и временное побледнение пальцев и ощущение покалывания в них, либо онемение и болезненность, либо сочетание проявлений, в ответ на воздействие холода или эмоциональное расстройство. Возможно посинение или побеление кожи пальцев.
Изжога, трудности с глотанием и одышка часто являются первыми симптомами системного склероза. Боли в нескольких суставах часто сопровождают ранние симптомы. Иногда развивается воспаление мышц (миозит), которое сопровождается болью в мышцах и их слабостью.
Изменения со стороны кожи
Системный склероз может повреждать крупные участки кожи или только пальцы. Кожа становится более тугой, блестящей и темной. Кожа лица стягивается, препятствуя изменениям мимики лица. Изредка на пальцах, груди, лице, губах и языке могут расширяться кровеносные сосуды (телеангиоэктазия). Вследствие рубцевания кожи возможна фиксация суставов пальцев, запястий и локтевых суставов (контрактура) в одном положении.
Изменения в пищеварительной системе
Поражение нервов и последующее рубцевание обычно возникает в нижней части пищевода. При повреждении пищевода нарушается передача пищи в желудок. У многих больных системным склерозом в конечном счете возникают затруднения при глотании и изжога. Поражение кишечника может нарушать всасывание питательных веществ и приводить к снижению массы тела.
Изменения в легких и сердце
Системный склероз может приводить к рубцеванию тканей легких и интерстициальному заболеванию легких, что сопровождается патологической одышкой при физической нагрузке. Возможно поражение кровеносных сосудов, снабжающих легкие кровью и развитие легочной гипертензии. Могут возникать патологические изменения в сердце с угрозой для жизни, в том числе сердечная недостаточность и нарушения сердечного ритма.
Изменения почек
Системный склероз может приводить к тяжелым заболеваниям почек. Первым симптомом поражения почек может выступать стремительное прогрессирующее повышение артериального давления (склеродермический почечный криз).
Диагностика
Диагностика системного склероза основана на характерных изменениях кожи, результатах лабораторных анализов и повреждениях внутренних органов:
С целью уточнения диагноза врач может назначать следующее обследование:
- тестирование на антитела;
- исследование функции внешнего дыхания;
- компьютерную томографию (КТ) органов грудной клетки;
- эхокардиографию.
Лечение
Излечить системный склероз невозможно.Однако с помощью препаратов можно облегчить некоторые симптомы и уменьшить степень повреждения органов. С этой целью врач может назначить:
Рассеянный склероз – это хроническое аутоиммунное заболевание нервной системы, которое начинает развиваться в молодом возрасте и со временем может привести к тяжелой инвалидности. Только своевременная диагностика и вовремя назначенное лечение может замедлить прогрессирование патологии и добиться стойкой ремиссии.
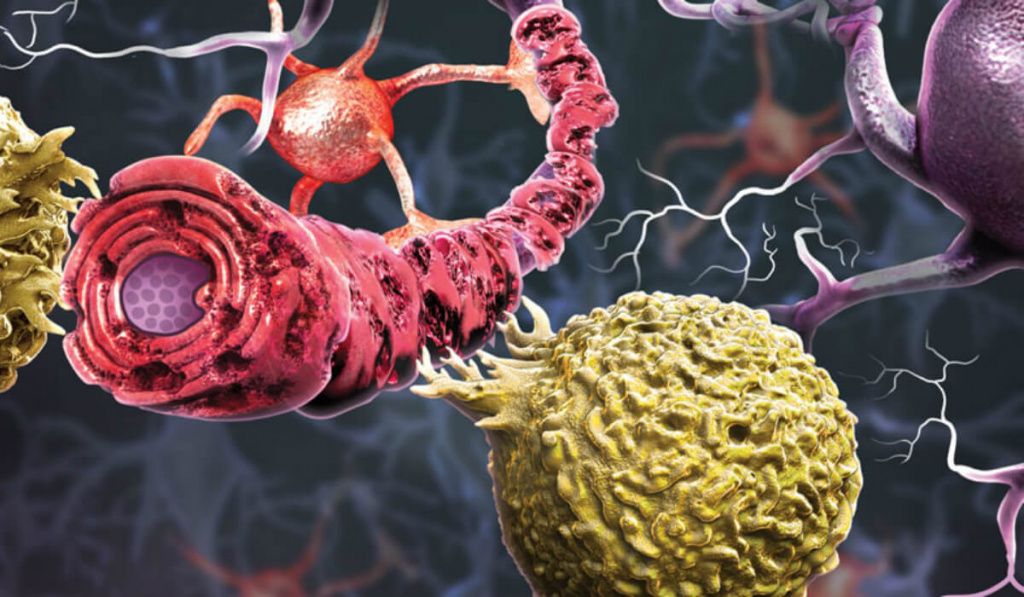
Общая информация о заболевании
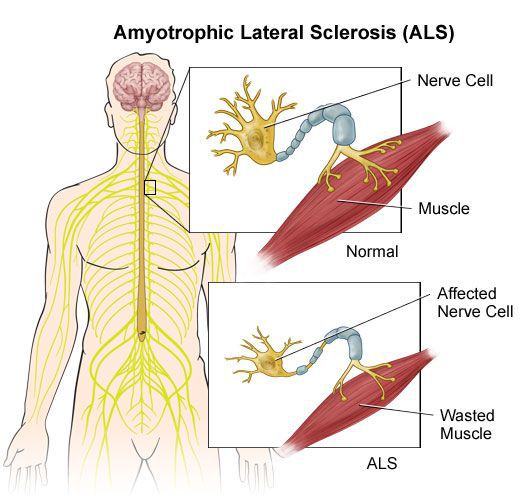
Нервные импульсы передаются от клетки к клетке по длинным волокнам, которые называются аксонами. Они покрыты миелиновой оболочкой, которая облегчает и ускоряет движение импульса. Развитие рассеянного склероза начинается, когда организм начинает вырабатывать антитела против миелиновой оболочки и постепенно разрушать ее. В результате процесс передачи возбуждения нарушается. Какое-то время нервная система компенсирует сбои, но по мере прогрессирования заболевания выраженность симптоматики неуклонно нарастает.
Симптомы рассеянного склероза могут появиться и у мужчин, и у женщин. Представители мужского пола болеют несколько реже, но именно у них патология протекает тяжелее и хуже поддается терапии.
Причины появления
В настоящее время точно не известно, что именно запускает патологический механизм. Одни ученые винят во всем воздействие специфического вируса, другие ставят на первое место наследственные факторы. Среди возможных причин возникновения рассеянного склероза выделяют:
- травмы головного мозга (сотрясения, ушибы);
- повреждения позвоночного столба;
- хроническое умственное и/или физическое переутомление;
- стрессы;
- гормональные сбои (нарушения работы щитовидной железы, сахарный диабет, а также изменения, возникающие во время беременности);
- нарушения обмена веществ, ожирение;
- очаги хронического воспаления в организме и т.п.
Виды и стадии
Рассеянный склероз делится на формы в зависимости от характера течения заболевания:
- ремитирующая: обострения возникают редко, в период ремиссии функции мозга полностью или частично восстанавливаются;
- первично-прогрессирующая: заболевание начинается постепенно, интенсивность проявления симптомов медленно нарастает, восстановления функций не происходит;
- вторично-прогрессирующая: больной отмечает редкие обострения, между которыми симптоматика продолжает медленно прогрессировать;
- прогрессирующе-ремитирующая: сначала заболевание течет аналогично ремитирующей форме, но затем переходит в стабильное прогрессирующее течение.
Выраженность симптоматики позволяет выделить следующие стадии рассеянного склероза:
- острая: первые две недели от резкого появления симптоматики;
- подострая: включает первые два месяца от начала обострения;
- стадия стабилизации: обострения отсутствуют в течение 3 месяцев или более.
Основные симптомы
Признаки рассеянного склероза зависят от локализации основной части патологических очагов. По мере поражения новых зон симптоматика нарастает и становится более разнообразной.
Поражение черепно-мозговых нервов
Чаще всего рассеянный склероз поражает зрительный нерв, отвечающий за восприятие изображения. Часто именно эти симптомы являются первыми признаками заболевания:
- резкое снижение остроты зрения одного из глаз;
- ощущение пелены, мути, черные точки или пятна в поле зрения, не проходящие после моргания;
- сужение обзора: в поле зрения появляются слепые зоны (поражение наружной или внутренней половины, а также сужение по типу трубы – круговое);
- внезапное изменение восприятия одного, нескольких или всех цветов;
- постоянное ощущение соринки в глазу;
- расплывчатость контуров предметов;
- боль в глазном яблоке, усиливающаяся при движении глаз.
Изменения сохраняются на протяжении 1-2 недель, после чего проходят полностью или частично. Обострения случаются периодически.
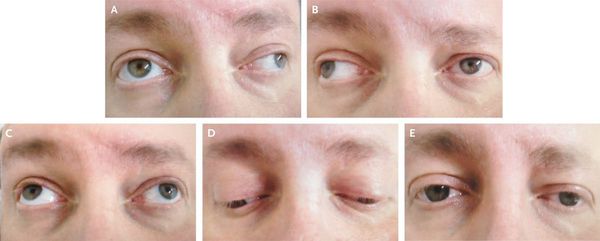
При вовлечении в процесс глазодвигательного и отводящего нервов человек может отметить следующие симптомы:
- косоглазие;
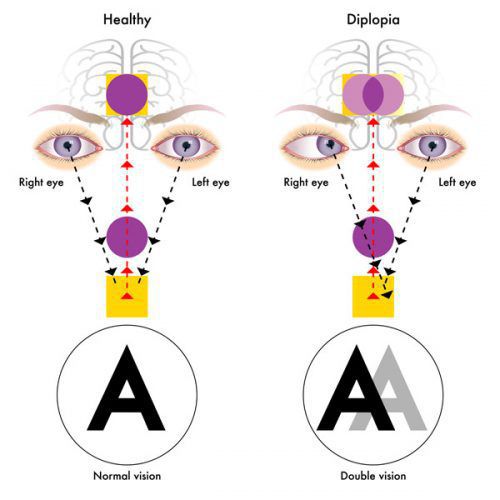
- двоение в глазах;
- небольшое опущение одного из век;
- нарушения согласованного движения глаз.
Реже заболевание затрагивает другие нервы, в частности, тройничный или лицевой. В этом случае пациент отмечает симптомы, характерные для их воспаления.
Поражение мозжечка
Мозжечок – это участок головного мозга, отвечающий за чувство равновесия и координацию движений. Если рассеянный склероз затрагивает этот участок, человек сталкивается со следующей симптоматикой:
- внезапное головокружение или нарушение равновесия (в том числе утрата способности кататься на коньках, самокате, велосипеде);
- шаткость при ходьбе: проявляется кратковременным ощущением падения или заваливания набок;
- изменение почерка в худшую сторону;
- ощущение дрожания или двоения предметов;
- нистагм: мелкие колебания глазных яблок, которые заметны при взгляде вверх или в стороны.
Поражение мозжечка нередко становится первым признаком развивающегося заболевания.
Чувствительные нарушения
Поражение отделов мозга, отвечающих за чувствительность, становится причиной появления парестезий – ощущений, возникающих без какой-либо причины. Это может быть:
- покалывание;
- жжение;
- зуд;
- ощущение стянутости кожи;
- ползанье мурашек;
- снижение чувствительности и т.п.
Нередко затрагивается только одна небольшая зона: палец, нос, стопа и т.п. Обычно подобные проблемы быстро проходят, и пациент долгое время не принимает их всерьез, пока выраженность симптомов не станет значительно сильнее.
Заболевание может проявляться также нарушением температурной, болевой или вибрационной чувствительности, причем отмечается как снижение, так и повышение ощущений.
Расстройства тазовых функций
Поражение определенных зон спинного мозга приводит к специфическим нарушениям, которые вынуждают человека обратиться к урологу:
- учащение или урежение мочеиспускания;
- внезапные и сильные позывы на мочеиспускание;
- ощущение неполного опорожнения мочевого пузыря;
- расстройства потенции у мужчин, аноргазмия у женщин.
Двигательные нарушения
Двигательные расстройства возникают на любой стадии развития заболевания. Они представлены обширным комплексом симптомов, среди которых:
- проблемы с мелкой моторикой (застегивание пуговиц, шитье и т.п.);
- мышечная слабость различной степени выраженности;
- снижение рефлексов (выявляется при неврологическомобследовании);
- мышечные судороги, чаще возникающие ночью.
Эмоциональные, умственные расстройства
Эта сфера нечасто страдает при рассеянном склерозе, но по мере прогрессирования заболевания человек может жаловаться на эмоциональную лабильность, раздражительность, ухудшение памяти, апатию и т.п.
Рассеянный склероз характеризуется широким разбросом патологических очагов, вот почему признаки заболевания редко ограничиваются какой-либо одной сферой. Зачастую, человек отмечает сразу несколько различных симптомов, которые возникают одновременно или сменяют друг друга. Главная задача врача в этом случае – связать все воедино и назначить обследования, которые помогут подтвердить или опровергнуть диагноз.
Диагностика
Диагностикой рассеянного склероза занимается невролог. Нередко пациент приходит к нему уже после обследования у специалиста другого профиля, например, офтальмолога или уролога. Врач внимательно выслушивает жалобы пациента, уточняет время и обстоятельства возникновения каждого из симптомов, фиксирует сведения о перенесенных и хронических заболеваниях.
Подробный неврологический осмотр позволяет выявить снижение мышечной силы, изменение рефлексов и нарушения чувствительности. Эти данные помогают заподозрить заболевание. Главным обследованием, подтверждающим диагноз, является МРТ. Процедура позволяет выявить характерные очаги в головном или спинном мозге. Использование специального контраста позволяет выявить даже мелкие зоны поражения.
Параллельно могут назначаться:
- спинномозговая пункция с анализом жидкости на специфические антитела;
- консультации узких специалистов, лабораторные и инструментальные исследования для исключения другой причины появления того или иного симптома.
Лечение рассеянного склероза
Лечение требует комплексного воздействия. Чем раньше будет начата терапия, тем больше шансов на замедление прогрессирования заболевания и достижение стойкой ремиссии.
Основная цель воздействия – это изменение активности иммунной системы и прекращение разрушения отростков нервных клеток. В зависимости от формы и стадии заболевания используются:
- кортикостероиды для временного подавления иммунитета (назначаются при обострении заболевания);
- иммуномодуляторы для профилактики обострений (используются во время затухания симптоматики);
- плазмаферез: аппаратная очистка плазмы крови от антител;
- интерфероны для торможения процессов разрушения;
- препараты, подавляющие иммунитет (при быстром прогрессировании патологии).
Параллельно назначается симптоматическая терапия:
- спазмолитики;
- антидепрессанты;
- ноотропные препараты;
- ангиопротекторы;
- обезболивающие и т.п.
Подбор препаратов зависит от вида и степени выраженности симптомов.
Вне обострений назначаются процедуры для стимуляции работы нервной системы и мышц:
- лечебная физкультура и ежедневные упражнения на разные группы мыщц;
- физиотерапия (с исключением прогревающих процедур);
- психотерапия;
- массаж;
- санаторно-курортное лечение;
- витамины (особенно витамин Д).
Возможные осложнения
По мере прогрессирования рассеянного склероза, неврологические нарушения становятся все более серьезными и выраженными. В тяжелых случаях больной оказывается прикованным к кровати, что приводит к развитию пролежней и застойной пневмонии. Поражение ствола головного мозга приводит к летальному исходу из-за нарушений дыхания или кровообращения. Частыми осложнениями являются:
- синдром хронической боли;
- утрата контроля над мочеиспусканием и/или дефекацией;
- неврозы и депрессии и т.п.
Профилактика
Профилактика рассеянного склероза – это, в первую очередь, общие меры, которые актуальны для каждого человека:
- полноценный сон;
- минимизация стрессов и переутомления;
- полноценное и правильное питание;
- нормализация массы тела;
- устранение вредных привычек (курение, употребление алкоголя);
- регулярные прогулки на свежем воздухе и любительский спорт.
Для профилактики рецидивов пациенты, которым уже поставлен диагноз, должны воздерживаться от перегрева (посещение бани, сауны, горячие ванны) и инсоляции (длительное пребывание на открытом солнце и посещение солярия).
При появлении первых признаков неблагополучия, даже если они возникают редко и ненадолго, важно пройти обследование у специалиста.
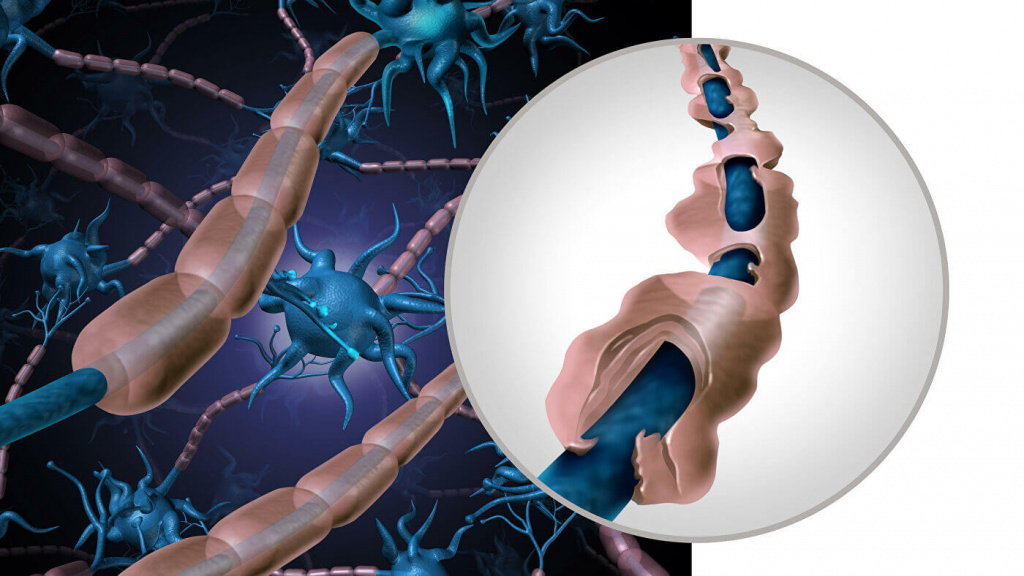
- наиболее эффективные схемы медикаментозного лечения, применяющиеся в передовых клиниках по всему миру;
- физиотерапия в соответствии с показаниями и противопоказаниями;
- занятия лечебной физкультурой в клинике и составление гимнастического комплекса для домашних разминок;
- общеукрепляющий и лечебный массаж;
- помощь психотерапевта;
- организация санаторно-курортного лечения.
Преимущества клиники
- современные методы диагностики с использованием высокоточного оборудования и эффективных методик;
- подбор лечения в соответствии с индивидуальными особенностями организма;
- грамотное сочетание лекарственных препаратов, физиопроцедур, массажа и других немедикаментозных методик;
- малые хирургические операции в стенах клиники;
- собственный дневной стационар с комфортабельными палатами.
Большой опыт работы наших специалистов позволяет добиваться успеха даже в самых тяжелых случаях, а адекватные цены делают качественные медицинские услуги доступными всем.
Что такое рассеянный склероз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Новиков Ю. О., остеопата со стажем в 41 год.
Над статьей доктора Новиков Ю. О. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Рассеянный склероз (РС) является одним из частых хронических аутоиммунных заболеваний центральной нервной системы (ЦНС).
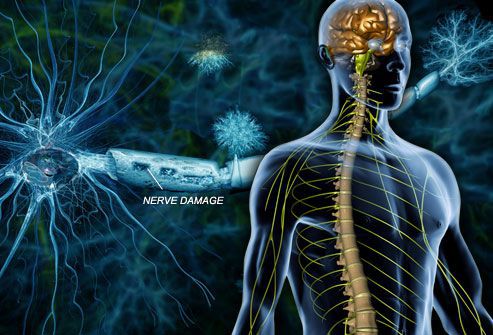
Распространенность РС высока и делится на зоны с высокой, умеренной и низкой встречаемости заболевания. Высокая распространённость отмечена в Северной Америке и Северо-Западной Европе.
В мире выявлено около 2 млн больных РС. В нашей стране в различных областях количество заболвших РС колеблется от 2 до 70 больных на 100 000 человек, причём значительно реже болезнь встречается в Средней Азии и Закавказье. В крупных промышленных районах и городах заболеваемость выше, чем в сельской местности, у лиц мужского и женского пола она одинакова.
- начало болезни в молодом возрасте, обычно между 20 и 35 годами (в отдельных случаях заболевают люди и более молодого, и более старшего возраста);
- многосимтомность;
- полиморфизм (многообразность) проявлений;
- прогрессирующее течение с весьма типичной наклонностью к ремиссиям и новым обострениям. [1][2]
Причина возникновения РС точно не установлена. Высказывалось мнение об инфекционной природе этого заболевания. Такое предположение основывается на случае острого развития заболевания с повышением температуры и свойственными инфекционным заболеваниям изменениям ликвора и крови, а также патоморфологических данных.
В настоящее время известно, что возбудителем РС может являться нейтропный фильтрующийся вирус, идентичный вирусу рассеянного энцефаломиелита. Исследователи из Гарвардской медицинской школы обнаружили, что риск рассеянного склероза увеличивается в 32 раза после заражения вирусом Эпштейна – Барр . Также учёные установили, что вероятность развития РАС не повышалась при инфицировании цитомегаловирусом и вирусом герпеса [17] .
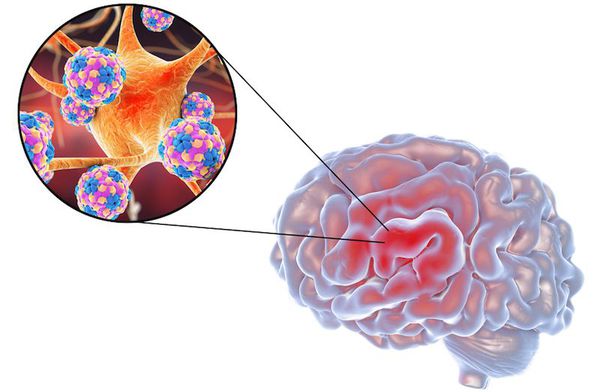
В основе демиелинизации (избирательного поражения головного мозга) лежит аутоиммунный процесс. Пути передачи инфекции не выяснены. Заражения непосредственно от больного не происходит. Возможность контактного пути распространения болезни следует считать маловероятным. [3] [4]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы рассеянного склероза
При всём многообразии и изменчивости расстройств, свойственных РС, можно выделить основную, наиболее частую, типичную его форму—цереброспинальную.
Обычно заболевание цереброспинальной формой РС начинается в молодом возрасте. Эта форма характеризуется:
- сочетанием пирамидных и мозжечковых расстройств;
- нередким поражением зрительных нервов;
- иногда преходящей диплопией (раздвоение видимых объектов);
- ремиттирующим течением (повторные ремиссии).
Развитие пирамидных и мозжечковых расстройств обусловлено частым образованием очагов воспаления в боковых столбах спинного мозга, мозговом стволе и ножках мозжечка.
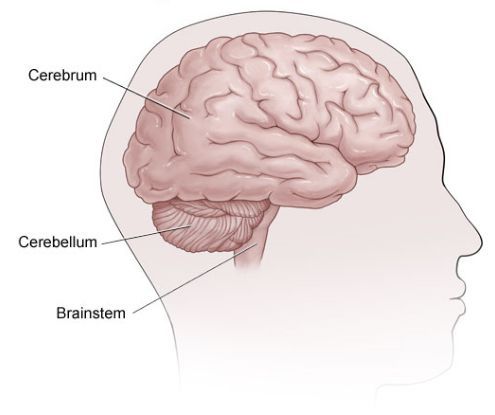
Наиболее ранними симптомами являются:
- утрата брюшных рефлексов;
- утомляемость и слабость ног;
- лёгкое интенционное дрожание в руках;
- нистагм (неконтролируемое ритмичное движение глаз).
Офтальмологические проявления
Нередко начальным изолированным расстройством является поражение зрения, развивающееся по типу так называемого ретробульбарного неврита (острое воспаление зрительного нерва). При этом возникает слепота или скотома (слепой участок в поле зрения) того или иного глаза.

Поскольку процесс локализуется не в соске зрительного нерва, а в его стволе (ретробульбарно), то на глазном дне в течение иногда довольно длительного срока изменений не обнаруживается.
При значительном поражении поперечника зрительного нерва утрачивается прямая реакция зрачка слепого глаза на свет при сохранённой реакции сужения его в случае освещения другого глаза (содружественная реакция зрачка).
Для ретробульбарного неврита при РС характерно выпадение центральных полей зрения (центральная скотома), так как бляшки развиваются обычно внутри ствола зрительного нерва. В отличие от этого при ретробульбарном неврите сифилитической этиологии или при воспалении придаточных полостей носа чаще наблюдается концентрическое сужение полей зрения, так как воспалительный процесс развивается с наружной поверхности зрительного нерва — с его оболочек.

Через известный срок при РС обнаруживаются изменения глазного дна — побледнение соска зрительного нерва (атрофия). Типичным для РС является преимущественное побледнение височных половин сосков зрительных нервов. Утрата зрения может быть полной или частичной, одно- или двусторонней. Через некоторое время обычно наступает улучшение, но процесс может и нарастать. Двусторонняя слепота отмечается редко.
Мозжечковые и пирамидные расстройства
Наиболее ранними мозжечковыми расстройствами является:
- интенционное дрожание в руках, обнаруживаемое при пальце-носовой пробе;
- расстройство почерка;
- нистагм глазных яблок при отведении в стороны.
Резко выраженный нистагм (иногда не только горизонтальный, но и вертикальный или ротаторный), зависящий от пораженпя мозжечка, расстройства речи (скандированная речь) и дрожание головы или туловища являются уже признаком далеко зашедшего процесса.
Развиваются и другие мозжечковые симптомы — адиадохокинез (невозможность быстрой смены противоположных движений — сгибания или вращения), шаткая походка и др.
Иногда, наряду с выраженными симптомами пирамидного поражения, отмечаются и симптомы поражения периферического двигательного неврона: утрата сухожильных рефлексов конечностей, атрофии мышц.
Нарушения чувствительности не столь выражены, как двигательные расстройства. Своеобразной парестезией (ощущение жжения, мурашек, покалывания) при РС является возникающее при резком сгибании головы к груди ощущение электрического тока, как бы пробегающего по позвоночнику вниз, с иррадиацией в ноги, иногда в руки. В некоторых случаях наблюдаются нарушения суставно-мышечного и вибрационного чувства в нижних конечностях. Значительно реже расстраивается поверхностная чувствительность.
Из черепномозговых нервов, кроме зрительных, чаще поражаются отводящий и глазодвигательный нервы. Паралич глазных мышц обычно имеет преходящий характер и выражается лишь диплопией, которая может быть начальным симптомом заболевания.
Нередки поражения тройничного, лицевого и подъязычного нервов. Развитие склеротических бляшек в надъядерных отделах кортико-нуклеарного пути может стать причиной возникновения псевдобульбарного синдрома, а в мозговом стволе — развития бульбарных симптомов (симптомы поражения черепных нервов).
Нарушения функций тазовых органов являются нередкими симптомами РС. Встречаются следующие нарушения:
- императивные (внезапные и неподавляемые) позывы, учащения, задержки мочи и стула;
- недержание, неполное опорожнение мочевого пузыря, приводящее к уросепсису — характерны для боле поздних стадий.
Нередки нарушения функции половой системы. Эти проблемы могут одновременно являться функциональными нарушениями тазовых органов, а также могут быть самостоятельными симптомами.
Психические нарушения редки. Деменция и выраженные формы психического расстройства свойственны лишь поздним периодам заболевания и обусловлены множественными и распространенными очагами в коре и подкорковых образованиях больших полушарий.
Патогенез рассеянного склероза
Для того, чтобы понять механизм развития РС, необходимо ознакомиться с патологической анатомией данного заболевания.
При микроскопическом исследовании обнаруживаются заметные и достаточно характерные изменения, выявляемые с наибольшим постоянством в спинном мозгу, мозговом стволе и полушариях головного мозга. Видны множественные бляшки различной величины (от точечных до весьма массивных, которые, к примеру, занимают весь поперечник спинного мозга), рассеянные преимущественно в белом веществе. Такая множественность и разбросанность очаговых изменений и определяет название болезни.
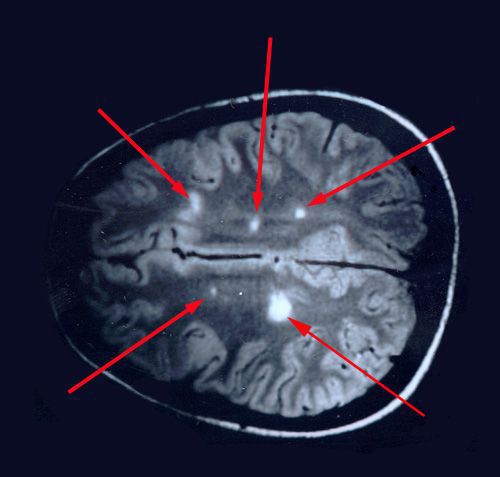
Отдельные бляшки имеют округлую форму, они нередко сливаются и создают изменения сложных очертаний. Цвет бляшек на разрезе розовато-серый (недавно образовавшиеся очаги) или серый, желтоватый (старые очаги).
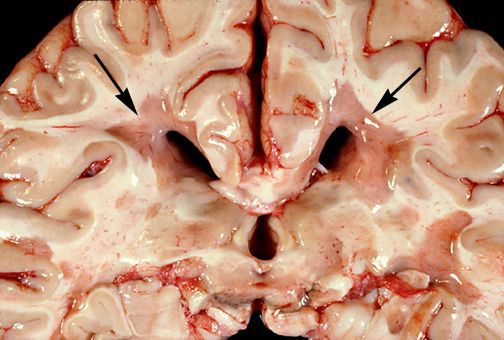
При разрезе бляшки определяется их большая плотность по сравлению с нормальной мозговой тканью. Эти уплотнения, склерозирование бляшек дало возможность охарактеризовать заболевание как склероз.
При микроскопии на первый план выступают изменения миелиновых волокон. В области очага, бляшки, в белом веществе наблюдаются в той или иной степени распад миелиновой оболочки, покрывающей нервные волокна центральных проводников, причём осевой цилиндр нередко остаётся неповреждённым.
В остром периоде, при наличии отёка и инфильтрации, в очаге поражения нарушается проводимость по нервным волокнам. В дальнейшем, при условии гибели осевых цилиндров, возникают необратимые, стойкие выпадения.
После периода острого воспаления оказывается, что осевые цилиндры частично сохраняют свою целостность и проводимость, иногда даже наблюдается ремиелинизация нервных волокон. В результате наблюдается не только ремиссия, но даже и вполне удовлетворительное восстановление отдельных утраченных ранее функций, что очень характерно для РС.
Образование новых воспалительных очагов определяет ухудшение и возникновение новых симптомов. [2] [5]
Классификация и стадии развития рассеянного склероза
Строгой и общепринятой классификации РС нет. Некоторые авторы предлагают подразделять РС по клиническому течению, другие по локализации процесса. [9]
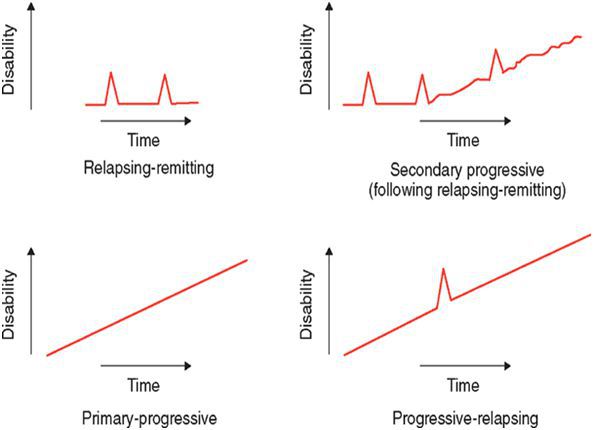
По характеру течения выделяют:
- ремитирующую форму — характеризуется редкими обострениями, чередующимися с ремиссиями, иногда длящимися годами, причём поражённые участки мозга восстанавливаются как частично, так и полностью;
- первично прогрессирующую — незаметное начало и медленное, но необратимое нарастание симптоматики;
- вторично-прогрессирующую — сначала напоминает ремитирующую, но на поздних стадиях характерен переход в прогрессирующую форму;
- прогрессирующе-ремитирующую — редкая форма, когда заболевание, начинаясь с ремитирующего течения, переходит в первично-прогрессирующее.
По локализации поражения мозга:
- церебральная — страдает пирамидная система;
- стволовая — наиболее тяжёлая форма РС, быстро приводящая больного к инвалидности;
- мозжечковая — церебеллярные нарушения, часто сочетается с поражением ствола мозга;
- оптическая — страдает зрительная система;
- спинальная — поражается спинной мозг, возникают тазовые расстройства и спастический нижний парапарез;
- цереброспинальная форма — наиболее распространённая, характеризуется большим количеством склеротических бляшек в головном и спинном мозге, клинически выявляются мозжечковые и церебральные нарушения, патология зрительной, вестибулярной и глазодвигательной систем.
По стадиям РС делят на:
- острую стадию, которая длиться первые две недели обострения;
- подострую, длящуюся два месяца от начала обострения и является переходной стадией к хроническому прогрессированию заболевания;
- стадию стабилизации, при которой в течение трёх месяцев не наблюдается обострений.
Осложнения рассеянного склероза
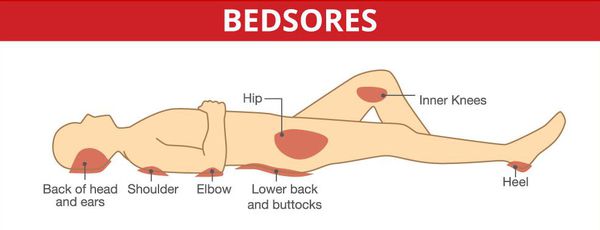
Серьёзными осложнениями, особенно при спинальных формах, являются пролежни и глубокие нарушения тазовых органов.
Неблагоприятно могут протекать также острые и подострые случаи с поражением жизненно важных отделов мозгового ствола.
Неврологический статус пациента напрямую зависит от его иммунитета. Зачастую появляется повышенная утомляемость, развивается мышечная слабость, головокружение. В стадии прогрессирования отмечается атаксия (нарушение координации и произвольных движений), значительное уменьшение физических и особенно двигательных возможностей конечностей с развитием спастики (двигательные нарушения в связи с повышенным тонусом мышц).
Весьма часто резко снижается острота зрения, теряется чёткость изображения, уменьшаются поля зрения, происходит искажение цветов, диплопия, развивается амблиопия и стабизм (косоглазие).
У пациентов зачастую возникает раздражительность, неустойчивость настроения, в некоторых случаях эйфория, неадекватное отношение к своему состоянию.
При РС нередки когнитивные нарушения — снижение памяти, концентрации внимания, нарушение пространственной ориентации.
Также при РС появляются тазовые нарушения — задержка мочеиспускания и длительные запоры, впоследствии больной теряет возможность контролировать процессы опорожнения кишечника и мочевого пузыря. В результате неполного опорожнения мочевого пузыря возникают урологические заболевания, вплоть до уросепсиса.
Вышеперечисленные осложнения требуют особого внимания, так как именно они могут стать причиной смертельного исхода для больного. [15] [16]
Диагностика рассеянного склероза
При вероятном РС, наряду с полным неврологическим осмотром, необходимо проводить исследование головного и спинного мозга при помощи МРТ. Этот способ исследования является наиболее информативным дополнительным методом диагностики. С его помощью можно обнаружить участки изменённой плотности в белом веществе головного мозга (очаги демиелинизации и глиоз). [10]
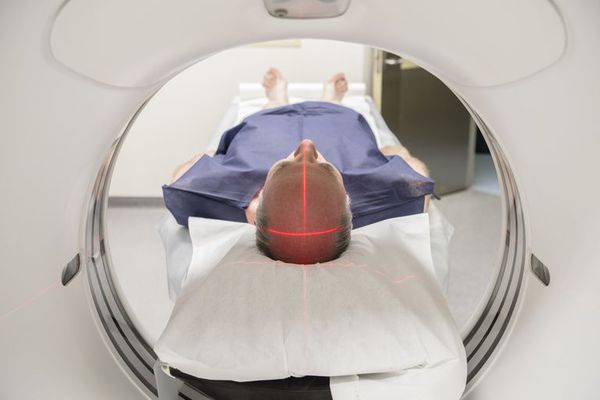
Исследование зрительных вызванных потенциалов, применяемое для определения степени сохранности некоторых проводящих путей, может также являться одним ранних диагностических критериев.
При изучении ликвора информативным считается метод изоэлектрического фокусирования спинномозговой жидкости, позволяющий выделить олигоклональные группы IgG.
Для диагностики РС широко используются критерии, предложенные Международной экспертной группой. [11]
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Рассеянный склероз: причины появления, симптомы, диагностика и способы лечения.
Определение
Рассеянный склероз (множественный склероз, Multiple Sclerosis) – это хроническое прогрессирующее нейродегенеративное аутоиммунное заболевание центральной нервной системы, которое поражает головной мозг, спинной мозг и зрительные нервы.
Причины появления рассеянного склероза
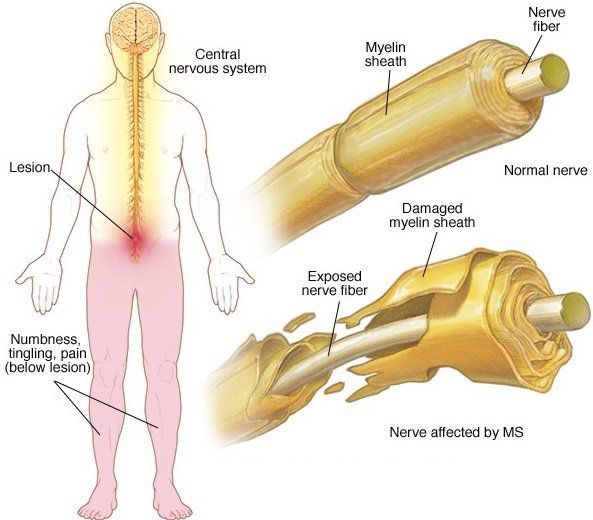
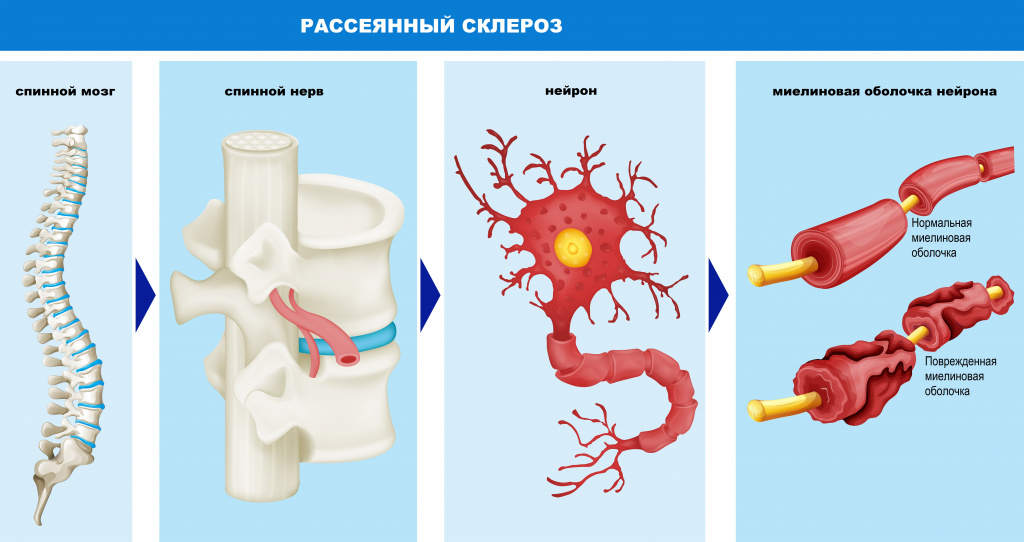
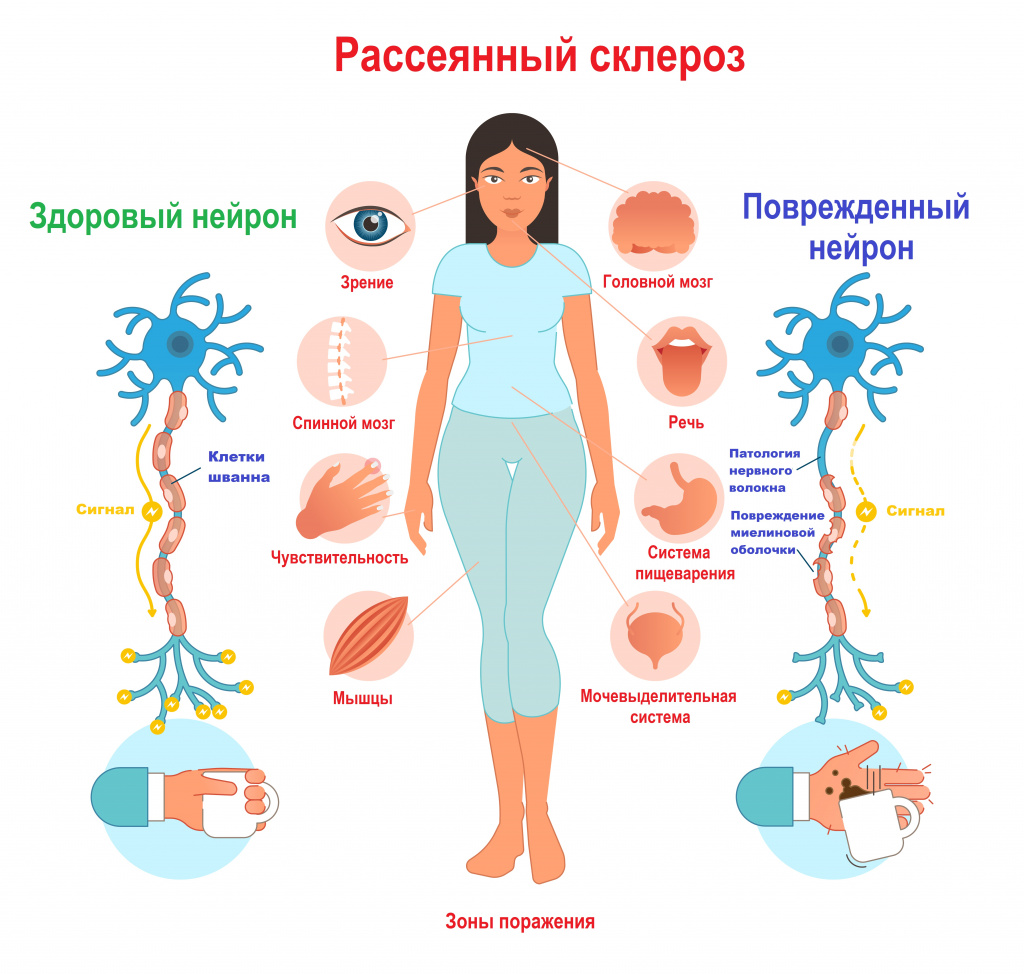
Большинство нервных волокон покрыто миелиновой оболочкой. Мозг направляет электрические импульсы по нервам в различные части тела. Данные импульсы управляют всеми нашими произвольными и непроизвольными движениями. Здоровые нервы изолированы при помощи миелиновой оболочки, которая является защитным слоем, обеспечивает питание аксона, поддерживает его структуру, предохраняет от повреждения, ускоряет передачу нервного импульса.
При рассеянном склерозе собственная иммунная система человека ошибочно атакует и разрушает миелиновую оболочку нервных волокон.
В области потери миелина образуется рубцовая соединительная ткань, которая может исказить либо полностью заблокировать передаваемые импульсы. Какое-то время нервная система компенсирует сбои, но по мере прогрессирования заболевания выраженность симптоматики неуклонно нарастает от легкого онемения конечностей до паралича и/или слепоты.
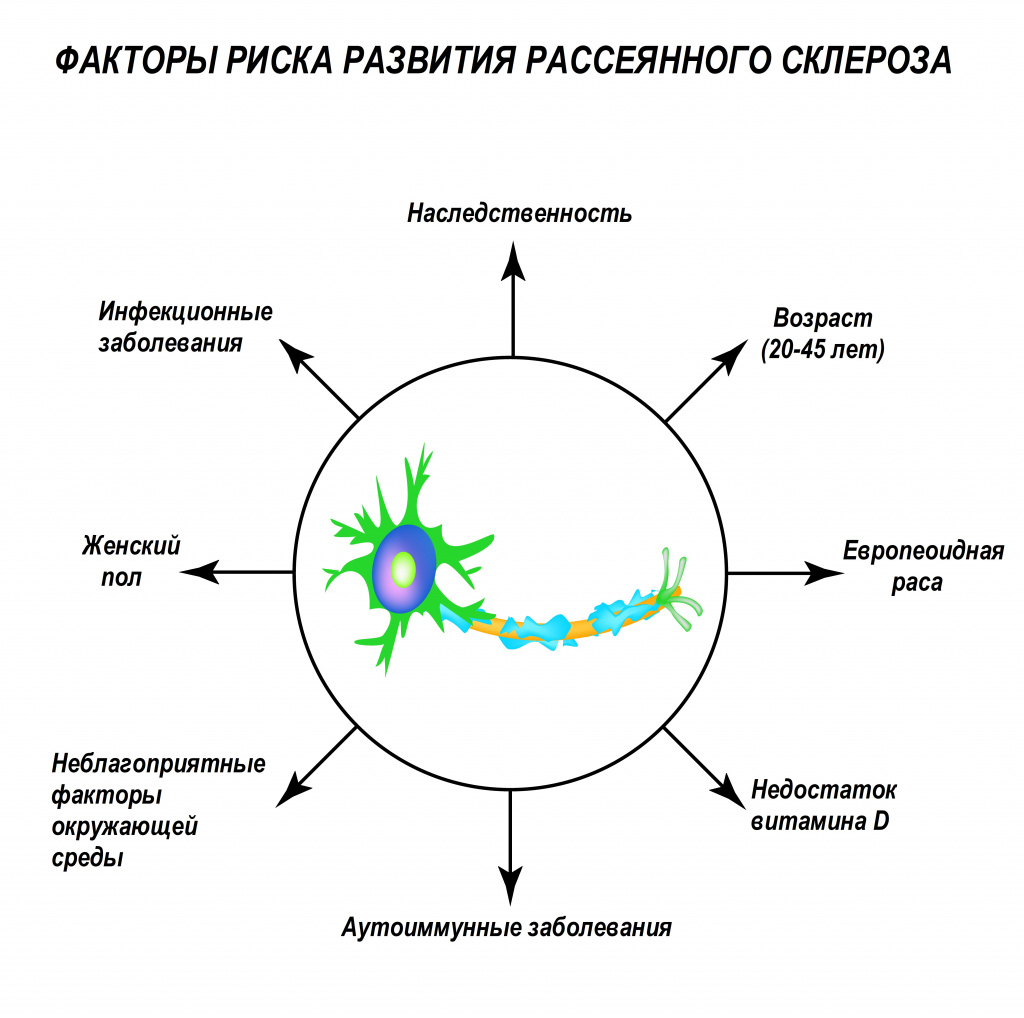
До сих пор не известна причина, по которой иммунные клетки начинают атаковать нервные волокна своего же организма. Существует мнение, что на развитие заболевания могут влиять многие факторы: генетическая предрасположенность, активное и пассивное курение, дефицит витамина D, воздействие ретровирусов, вируса герпеса человека, в частности Эпштейна-Барр, бактериальные инфекции (стафилококки, стрептококки), высокое содержание соли в продуктах питания, плохая экология, травмы головного мозга (сотрясения, ушибы), повреждения позвоночного столба, избыточный вес (особенно у подростков и детей), стрессы, некоторые аутоиммунные заболевания. Повышенному риску развития рассеянного склероза подвержены жители северных регионов и представители европеоидной расы.
Заболевание чаще диагностируют в возрасте 20–45 лет, но может встречаться и у детей. Мужчины болеют в 2 раза реже женщин, но именно у них патология протекает тяжелее и хуже поддается терапии.
Классификация заболевания
Выделяют некоторые типичные варианты течения рассеянного склероза:
- Ремиттирующее течение – наиболее частый вариант в дебюте заболевания. Характеризуется периодами обострений, чередующихся с периодами ремиссий (с полным или неполным восстановлением функций в периоды между обострениями), отсутствием нарастания симптомов в периоды ремиссий. У многих пациентов ремиттирующее течение в последующем переходит во вторичное прогрессирование (с обострениями или без обострений);
- Прогрессирующее течение:
- первично-прогрессирующее – с самого начала заболевания в течение не менее одного года наблюдается нарастание тяжести симптомов заболевания без периодов улучшения;
- вторично-прогрессирующее – тяжесть симптомов заболевания нарастает на протяжении не менее 6 месяцев без стабилизации или улучшения после ремиттирующей фазы болезни, возможно прогрессирование с обострениями или без них.
- активный рассеянный склероз (при наличии обострений или признаков активности заболевания по данным МРТ);
- неактивный рассеянный склероз (без обострений и без признаков активности по данным МРТ);
- рассеянный склероз с прогрессированием (выявляются новые очаги поражения);
- рассеянный склероз без прогрессирования (новые очаги поражения нервной системы не выявлены).
- злокачественная форма (болезнь Марбурга) характеризуется очень быстрым прогрессированием без периодов ремиссии, в самых тяжелых случаях может приводить к смерти пациента;
- агрессивная, или быстропрогрессирующая форма, при которой в течение года наблюдается два и более эпизода обострения, ведущих к нарастанию уровня инвалидизации;
- высокоактивная форма характеризуется двумя и более обострениями за год и значительным увеличением очагов поражения нервной системы по данным МРТ.
Признаки рассеянного склероза зависят от локализации основной части патологических очагов. По мере поражения новых зон симптоматика нарастает и становится более разнообразной.
Поражение мозжечка и его путей: выраженное напряжение в ногах или в руках (за счет повышения мышечного тонуса), возможны параличи, нарушение координации движений, пошатывание при ходьбе, непроизвольные движения, тремор рук и ног, нарушение речевой функции, головокружения.
Поражение зрительного нерва: снижение зрения на один глаз вплоть до полной слепоты; черная точка в центре поля зрения; ощущение мутного стекла, пелены перед глазом - это проявления ретробульбарного неврита (патологии зрительного нерва на участке за глазным яблоком в результате поражения его миелиновой оболочки). Возникает нарушение движения глазного яблока, развивается двоение изображения (диплопия).
Поражение спинного мозга: постоянная усталость и утомляемость, потеря контроля над опорожнением кишечника и мочевого пузыря, запоры и задержка мочеиспускания, изменения сексуальной функции, радикулопатии, симптом Лермитта (при наклоне головы вперед возникает ощущение прохождения электрического тока по позвоночнику, иногда отдающее в конечности), чувство жжения или боль в ответ на прикосновение, покалывание или онемение в конечностях, развитие спастического парапареза.
Поражение ствола головного мозга: слабость или спазм мышц лица, перемежающееся онемение одной половины лица, центральный или периферический парез лицевого нерва, снижение слуха, снижение вкусовой чувствительности.
Поражение больших полушарий головного мозга: снижение памяти и внимания, скорости выполнения нейропсихологических тестов, нарушения поведения, излишняя тревожность, плохое настроение, депрессия или эйфория.
Это необходимо учитывать и стараться избегать перегрева, который может спровоцировать приступ. Лишенные миелиновой оболочки нервные волокна крайне чувствительны к повышению температуры.
Диагностика рассеянного склероза
В целом клинические проявления болезни очень разнообразны, что затрудняет постановку диагноза. Два основных клинических признака, подтверждающие наличие рассеянного склероза:- симптомы проявляются в различных отделах центральной нервной системы;
- наличие по крайней мере двух приступов болезни, возникновение которых разделено по времени периодом не менее одного месяца.
Методы диагностики:
Оценка жалоб, симптоматики, клинических нарушений.
При неврологическом осмотре врач проверяет функцию нервной системы: рефлексы, равновесие, координацию и зрение, а также проводит поиск областей онемения.
Офтальмологическое обследование с обязательной оценкой остроты зрения, полей зрения, состояния глазного дна.Пациенту с подозрением на рассеянный склероз рекомендованы следующие лабораторные анализы для оценки общего состояния организма и определения возможности назначения последующей терапии:
-
клинический анализ крови развернутый;
Синонимы: Общий анализ крови (ОАК); Гемограмма; КАК; Развернутый анализ крови. Full blood count; FBC; Complete Blood Count (CBC); Hemogram; CBC with White Blood Cell Differential Count; Peripheral Blood Smear; Blood Film Examination; Complete blood count (CBC) with differential white blood cell coun.
Рассеянный склероз нарушает естественный поток информации между мозгом и телом из-за разрушения миелина — вещества, покрывающего нервные волокна и защищающего их.
![Счастливая семья: мама, папа и малыш у папы на шее]()
Все больше людей сталкиваются с проблемой РС. По всему миру насчитывается около 3 миллионов больных РС [2]. Рассеянный склероз не имеет ничего общего со склерозом, который принято называть старческим. Это болезнь молодых людей, которая может возникнуть даже у детей [3].
В большинстве регионов России распространенность заболевания составляет от 30 до 70 случаев на 100 000 населения [4]. Женщины болеют в 1,5-2 раза чаще, чем мужчины. Дебют рассеянного склероза обычно приходится на возраст от 20 до 40 лет [5].
Причины развития рассеянного склероза до настоящего момента остаются невыясненными. Существует ряд предрасполагающих факторов, способствующих развитию и ухудшению заболевания. Наряду с ними выделяются и так называемые факторы риска, не являющиеся непосредственной причиной болезни, но при определенных условиях способные повлиять на ее возникновение 8.
К предрасполагающим факторам относятся8:
Внешние факторы:
- принадлежность к европеоидной расе (чем больше расстояние от экватора, тем чаще встречается патология);
- состав воды и почвы (недостаточность микроэлементов: кобальта, меди, марганца, цинка, йода);
- продукты питания (употребление в пищу большого количества животных жиров);
- освещенность (недостаток солнечного света);
- вскармливание новорожденных искусственными смесями;
- курение (угнетение иммунной системы, влияющее на нормальную работу T- и В-лимфоцитов);
- хроническая интоксикация.
Внутренние факторы:
- генетическая предрасположенность (риск развития заболевания в семьях, где уже имели место случаи РС, составляет 10%);
- предшествующие болезни, в том числе и бактериальные инфекции (стрептококковые, стафилококковые и другие).
К факторам риска относятся 7:
- влияние вирусов на возникновение заболевания (ретровирусы, вирусы герпеса, вирус кори и краснухи, инфекционного мононуклеоза, особенно в сочетании с эндогенными ретровирусами, цитомегаловирус, вирус Эпштейна – Барр, гриппа С);
- особенности течения беременности и послеродового периода;
- частое психоэмоциональное перенапряжение, хронические стрессы;
- физические нагрузки;
- хронические интоксикации (отравления химикатами, органическими растворителями, металлами, бензином и пр.);
- травмы головы и спины, хирургические операции.
Ни один отдельно взятый фактор не может напрямую повлиять на развитие рассеянного склероза, а лишь совокупность некоторых условий. В случае, если пересекаются предрасполагающий и фактор риска, может развиться патологический аутоиммунный процесс. А именно увеличивается пропускная способность гематоэнцефалического барьера (физиологический барьер между кровеносной системой и тканью головного мозга), в результате чего в головной мозг вместе с кровью начинает поступать большее число иммунных клеток (Т- и В-лимфоциты), и запускается воспалительный процесс [9].
Это приводит к разрушению миелиновой оболочки нерва. Передача нервных импульсов в прежнем объеме становится невозможной, и развиваются симптомы рассеянного склероза.
В таком случае человеку становится необходима специализированная терапия, которая поможет держать болезнь под контролем и сохранить здоровье. При этом, снизив негативные факторы и используя современные методы лечения, вполне возможна комфортная жизнь с рассеянным склерозом [10, 11].
![Вирус, вирусная инфекция]()
Причины рассеянного склероза:
Принято считать, что в развитии рассеянного склероза основополагающими выступают следующие факторы:
- генетическая предрасположенность;
- вирусное заболевание в детстве;
- патологическая реакция иммунной системы.
Предрасположенность к тому или иному генетическому заболеванию человек наследует от родителей. Как показывают исследования, рассеянный склероз (РС) встречается чаще в семьях, где уже имели место случаи заболевания. До 20% пациентов имеют родственников, больных рассеянным склерозом. В таком случае болезнь начинает развиваться в том же возрасте, что и у родственника [12].
Исследования близнецов показали, что виной предрасположенности к нарушениям регуляции иммунитета являются ошибки в некоторых генах. В организме, имеющем генетическую предрасположенность, происходит запуск болезни одним из факторов риска. Это могут быть стресс, травма, а также вирусная инфекция [12, 13].
Белки миелиновой оболочки нервных клеток могут иметь сходство с белками, входящими в состав оболочки вируса. В результате чего иммунная реакция лимфоцитов направляется на уничтожение вируса и распространяется на миелиновую оболочку. Иммунные клетки (T-клетки) разворачивают войну против своего же государства — организма [14].
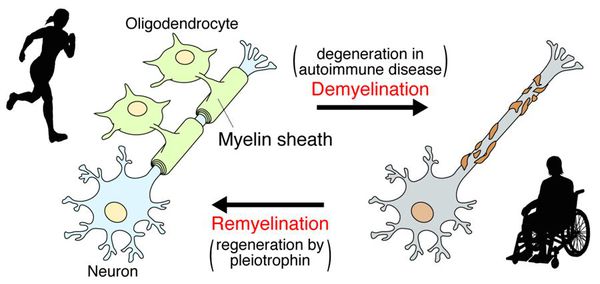
Затем в процесс вовлекаются воспалительные клетки крови (моноциты и макрофаги), и формируется отек. После чего начинается разрушение миелина и формируется очаг демиелинизации (бляшка). Одновременно с этим происходит и ремиелинизация, восстановление миелина. Но, несмотря на восстановительную способность миелиновой оболочки, процесс этот происходит недостаточно активно. Чем длительнее протекает заболевание, тем менее эффективно происходит ремиелинизация. Это связано с уменьшением количества специальных клеток — олигодендроцитов, которые выполняют функцию миелинизации в головном и спинном мозге [15].
![Взаимодействие T-клеток и моноцитов при РС]()
Белое вещество головного мозга является основным путем проведения нервных импульсов между центральной нервной системой и периферическими нервными волокнами, располагающимися по всему телу. Очаги разрушения, возникающие в белом веществе из-за РС, служат своеобразной плотиной. Они преграждают пути передачи информации, блокируя нормальное проведение нервных импульсов. Миелин выполняет ту же функцию, что и изоляция на электрических проводах. Поэтому, если он разрушается, то и передача импульсов по нервным волокнам затрудняется [15].
Размеры очагов разрушения (склеротических бляшек) могут варьироваться от одного миллиметра до нескольких сантиметров. Часто они сливаются друг с другом, образуя гораздо более крупные участки поражения. Наряду с ними появляются и новые очаги демиелинизации [15].
Вследствие этого возникают признаки рассеянного склероза, которые могут проявляться абсолютно разными симптомами (слабость или онемение в конечностях, снижение зрения или слуха, дрожание рук и др.), в зависимости от того, в каком именно отделе головного и спинного мозга находятся очаги [14].
На фоне лечения воспалительный процесс затухает, терапия помогает организму как частично восстановить миелиновую оболочку (ремиелинизация), так и снять симптомы. Наступает период ремиссии [16].
Современные исследования указывают на мультифакторные источники развития рассеянного склероза. Когда определенная комбинация внешних и внутренних факторов начинает воздействовать на генетически предрасположенный организм, развивается патологический процесс — хроническое воспаление и аутоиммунные реакции. С течением времени без надлежащей терапии у больного может вновь возникнуть обострение с вовлечением новых клеток белого вещества и образованием более крупных очагов воспаления [17].
Читайте также:




