Информация должна быть проверяема, иначе она может быть поставлена под сомнение и удалена.
Вы можете отредактировать эту статью, добавив ссылки на авторитетные источники.
Эта отметка установлена 13 мая 2011.
Гипокинезия (болезнь Пракинсона): механизмы тремора, ригидности, брадикинезии, постуральной неустойчивости
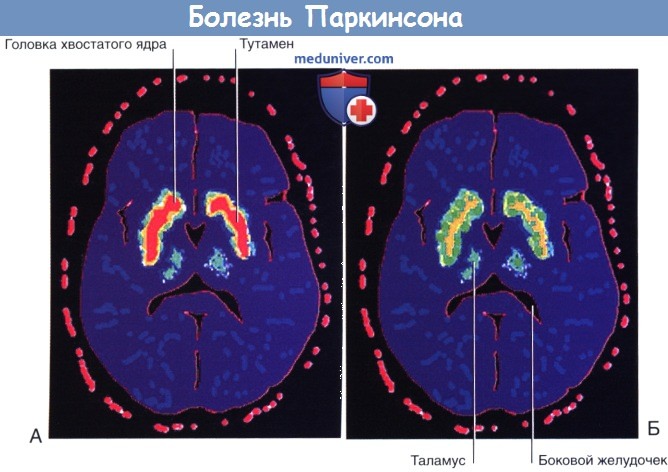
Во всем мире от болезни Паркинсона (БП) страдает более 1% населения старше 65 лет. Основная причина болезни Паркинсона — гибель нигростриарных нейронов с последующим снижением количества дофамина в полосатом теле. [ 18 F]флюородопа — вещество с умеренной радиоактивностью, которое после внутривенного введения способно к связыванию с дофаминовыми рецепторами полосатого тела. У пациентов с симптомами БП при ПЭТ определяют выраженное снижение связывания [ 18 F]флюородопы с дофаминовыми рецепторами (и, соответственно, снижение числа самих рецепторов).
[Иофлупан-I-123 — это радиофармпрепарат, представляющий собой аналог кокаина, который поглощают нейроны полосатого тела. Его захват можно оценить при помощи однофотонной эмиссионной компьютерной томографии (БРЕСТ) головного мозга; подобный метод исследования помогает обследовать пациентов с подозрением на болезнь Паркинсона]. В результате у пациентов повышается активность полосатого тела, а прямой двигательный путь начинает преобладать над непрямым.
Для появления первых признаков заболевания необходима гибель около 60% нейронов верной субстанции. Задержка в развитии симптомов связана с (а) повышением продукции дофамина оставшимися нейронами; (б) повышением экспрессии дофаминовых рецепторов нейронами полосатого тела (положительная регуляция).
Для болезни Паркинсона (БП) характерны следующие симптомы/признаки: тремор, брадикинезия, ригидность и нарушение постуральных рефлексов. Однако все симптомы одновременно проявляются не у всех пациентов.
![Болезнь Паркинсона]()
Результаты сканирования головного мозга после внутривенного введения [ 18 F]флюородопы.
Интенсивность поглощения отображена красным (максимальная), желтым, зеленым и синим (минимальная) цветами.
(А) Здоровый человек. (Б) Болезнь Паркинсона.
а) Тремор. Тремор, имеющий частоту 3—6 Гц в одной конечности, — первый симптом болезни у двух третей пациентов. Выраженность тремора не коррелирует с другими двигательными симптомами БП; также тремор не прогрессирует с той же скоростью, что и брадикинезия, ригидность или нарушения походки. Чаще всего тремор сначала появляется в одной из рук, затем в течение 1 года начинает страдать нога с этой же стороны, затем в течение еще трех лет тремор появляется на противоположной стороне. Отчетливо определяют тремор губ и языка, постоянные пронацию и супинацию предплечий, сгибание и разгибание пальцев.
Тремор связан с ритмичным возбуждением нейронов всех пяти клеточных групп прямого пути двигательной петли и нейронов переднего рога спинного мозга. Ниже будет описано, как нарушение аутогенного торможения приводит к проявлению тремора покоя и ригидности.
Небольшой тремор действия обычно можно наблюдать у пациентов с выраженным тремором покоя; как правило, он более выражен на той же стороне, где сильнее проявляется тремор покоя. Сильнее всего тремор действия проявляется в пальцах кисти при полностью вытянутых руках. Одно из его проявлений—нарушение почерка. Следует отметить, что при отсутствии тремора покоя наличие небольшого тремора действия свидетельствует о доброкачественном эссенциаль-ном треморе (см. далее).
Ранее для устранения ригидности прибегали к хирургическому пересечению задних нервных корешков. Это доказывает, что ригидность имеет периферическое чувствительное происхождение. Ригидность также можно устранить путем хирургического разрушения бледного шара или ВЛЯ таламуса. Поскольку при болезни Паркинсона не происходит усиления сгибательных рефлексов, внимание исследователей сосредоточено на афферентных волокнах сухожильного органа Гольджи, отвечающего за аутогенное торможение. Эти афферентные волокна образуют синапсы с тормозными вставочными нейронами 1b, которые активируются во время мышечного сокращения и подавляют активность мотонейронов, иннервирующих эту же мышцу и все гомонимные мышцы (т. е. нервный импульс, возникший в сухожильном органе двуглавой мышцы плеча, будет тормозить нейроны самого бицепса и плечевой мышцы).
У пациентов с болезнью Паркинсона (БП) эндогенное торможение снижено, оно замедляется до такой степени, что начинает смешиваться со стимулами, нисходящими от головного мозга, в результате чего усугубляется тремор. Нарушение торможения также способствует и развитию ригидности, поскольку при болезни Паркинсона во время движения может происходить одновременное сокращение основной мышцы и ее антагониста.
В норме волокна корково-спинномозгового и ретикуло-спинномозгового путей постоянно активируют тормозные вставочные нейроны 1b. При болезни Паркинсона активация первичной двигательной коры за счет ДМО снижена и происходит неравномерно, поэтому и появляются характерные симптомы со стороны руки и кисти. Нарушение работы ретикуло-спинномозгового пути, вероятно, сильнее влияет на состояние мышц нижних конечностей.
От нейронов скорлупы проекции отходят не только к бледному шару, но и к ГАМК-ергическим нейронам, в первую очередь, нейронам СЧЧС. Компактная часть черной субстанции также отдает волокна к сетчатой части. Последняя, в свою очередь, имеет связи с локомоторным центром ствола мозга. Один из ожидаемых вторичных эффектов повышенной активности скорлупы при болезни Паркинсона — торможение нервных импульсов, идущих от локомоторного центра к волокнам ретикуло-спинномозгового пути моста и продолговатого мозга.
Один из ранних симптомов болезни Паркинсона — сложности при письме. Отдельные буквы становятся мелкими и неровными. Нарушение письма, вероятно, связано с одновременным сокращением сгибателей и разгибателей кисти, которое возникает из-за выраженного нарушения супраспинальной активации вставочных нейронов 1а, образующих синапсы с мотонейронами мышц-антагонистов.
![Болезнь Паркинсона]()
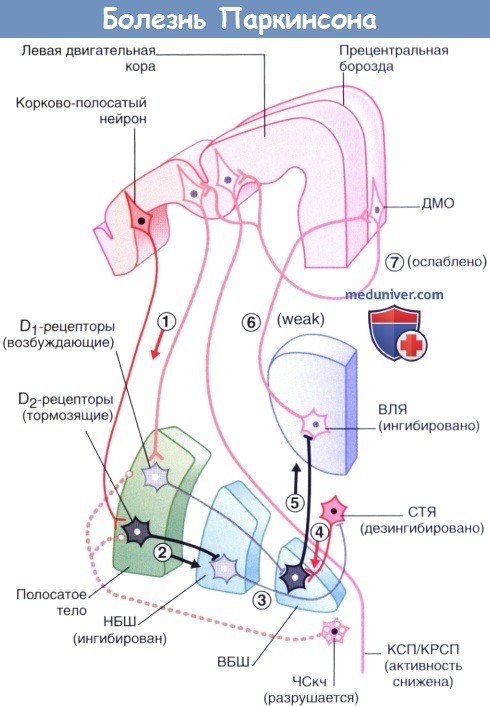
Последствия разрушения пути от компактной части черной субстанции (ЧСкч) до полосатого тела (П) при болезни Паркинсона.
Клинические проявления болезни становятся следствием нарушения тонического возбуждения шипиковых нейронов полосатого тела, экспрессирующих D1-рецепторы, а также следствием нарушения тонического ингибирования нейронов, экспрессирующих D2-рецепторы.
Целостность прямого пути нарушена, активным по умолчанию становится непрямой путь.
(1) Корково-полосатый нейрон активирует ГАМК-ергические нейроны (2) полосатого тела, которые образуют синапсы с нейронами (3) наружного сегмента бледного шара (НБШ).
В результате такого двойного эффекта происходит дезингибирование субталамического ядра (СТЯ).
Нейроны СТЯ влияют на (4) ГАМК-ергические нейроны внутреннего сегмента бледного шара (ВБШ), которые затем воздействуют на (5) вентральное латеральное ядро (ВЛЯ) таламуса, в результате чего снижается передача нервного импульса таламо-корковых волокон, (6) идущих к дополнительной моторной области (ДМО).
Сигналы (7) от ДМО к волокнам корково-спинномозгового и корково-ретикуло-спинномозгового путей (КСП/КРСП) становятся все слабее, в результате чего у пациента появляются сложности с началом движений и их выполнением.
в) Брадикинезия. Под брадикинезией понимают замедление движений. Пациенты жалуются на то, что повседневные действия, например открывание двери, начинают требовать тщательного планирования и сознательного контроля. При электромиографии мышц конечностей определяют снижение начальной электрической активности мышц-агонистов, которая в норме возникает при первом сокращении соответствующих мышц. В норме базальные ганглии начинают контролировать двигательный акт через миллисекунды после того, как премоторная кора и мозжечок подняли частоту генерации потенциала действия нейронами двигательной коры до уровня, необходимого для активации нижних мотонейронов спинного мозга. При болезни Паркинсона нервные импульсы, идущие к мотонейронам спинного мозга, становятся слабее из-за сниженного влияния ДМО.
Два других симптома болезни Паркинсона — глазодвигательная дискинезия и деменция — описаны в отдельных статьях на сайте.
1. Доброкачественный эссенциапьный тремор, который очень часто принимают за БП, встречают в два раза чаще БП. Сначала это заболевание проявляется лишь небольшим тремором, который лучше всего заметен при полностью вытянутых руках. Позднее появляются дрожание головы (не характерное для болезни Паркинсона) и ортостатический (проявляющийся в положении стоя) тремор туловища. Из-за тремора диафрагмы может развиться вокальный тремор. Иногда доброкачественный эссенциальный тремор называют семейным, поскольку его наследуют по аутосомно-доминантному механизму; чаще всего он проявляется на пятом десятилетии жизни. Эссенциальный тремор, наблюдаемый у пожилых, раньше называли сенильным.
Причина заболевания неизвестна. Леводопа (L-допа, см. далее) неэффективна, хотя у больных с болезнью Паркинсона она облегчает оба вида тремора.
В руководствах по клинической неврологии описаны и другие заболевания со схожей клинической картиной, например прогрессирующий надъядерный паралич и корково-базальная дегенерация.
е) Лечение болезни Паркинсона:
1. Консервативное. Наиболее эффективный метод лечения болезни Паркинсона — прием L-допы. Этот препарат проникает через гематоэнцефалический барьер и затем выжившими нейронами черной субстанции метаболизируется в дофамин. Назначение L-допы эффективно примерно у 75% пациентов, выраженность симптомов снижается на 50% и более. Спустя несколько лет приема у пациентов могут развиваться побочные эффекты терапии, в том числе спонтанные хореиформные движения, вызванные чрезмерной активацией полосатого тела. Спустя год и более, по мере прогрессирующей гибели нейронов черной субстанции, эффективность L-допы начинает снижаться. В этом случае для стимуляции постсинаптических дофаминовых рецепторов полосатого тела можно использовать агонисты дофамина (иногда их применяют в качестве терапии первой линии в надежде уменьшить выраженность или замедлить появление побочных эффектов L-допы).
Антихолинергические препараты снижают активность холинергических вставочных нейронов полосатого тела. Они способны снижать выраженность обоих видов тремора, но необходимые для этого дозы могут вызывать побочные реакции со стороны вегетативной нервной системы.
2. Хирургическое лечение болезни Паркинсона. В настоящее время оптимальным методом хирургического лечения болезни Паркинсона считают высокочастотную (133 Гц) стимуляцию СТЯ посредством имплантируемых электродов. Однако механизм(ы) действия этого способа лечения полностью не установлены. При помощи высокочастотной стимуляции удается уменьшить проявления тремора, брадикинезии и ригидности у пациентов с болезнью Паркинсона. Часто стимуляцию необходимо проводить с двух сторон. Посредством введения электродов в СТЯ можно судить о его когнитивных и поведенческих функциях. Подобные изменения, не относящиеся к двигательной сфере, наблюдают при установке электродов в вентральные отделы СТЯ.
Следовательно, в пределах СТЯ имеются различные функциональные отделы. Другой возможный участок стимуляции при болезни Паркинсона — ножкомостовое ядро. Стимуляцию ВБШ в последнее время используют редко.
К другим методам лечения, эффективность которых только определяют, относят использование черной субстанции плода в качестве трансплантата, введение в полосатое тело факторов роста, генотерапию.
![]()
Привет! Меня зовут Лампобот, я компьютерная программа, которая помогает делать Карту слов. Я отлично умею считать, но пока плохо понимаю, как устроен ваш мир. Помоги мне разобраться!
Спасибо! Я стал чуточку лучше понимать мир эмоций.
Вопрос: тешиться — это что-то нейтральное, положительное или отрицательное?
Синонимы к слову «гипокинезия»
Предложения со словом «гипокинезия»
- ЭхоКГ помогает выявить дилатацию обоих желудочков, гипокинезию задней стенки левого желудочка, парадоксальное движение межжелудочковой перегородки во время систолы.
Холецисто-кардиальный синдром (синдром Боткина, синдром Ремхельда) — появление загрудинных болей, в том числе с признаками ишемии на ЭКГ, у больных, страдающих холециститом. Впервые такое явление описано Сергеем Боткиным, который сам страдал жёлчнокаменной болезнью.
Мышечная гипотония (мышечный гипотонус) — состояние пониженного мышечного тонуса (степени напряжения мышцы или её сопротивления движению), часто в сочетании со снижением мышечной силы (парезом). Гипотония — неспецифическое мышечное расстройство, которое может являться проявлением множества различных заболеваний, поражающих мотонейроны, контролируемые центральной нервной системой. Распознать гипотонию, даже в раннем младенчестве, обычно несложно; более сложно, зачастую невозможно, выявить причину.
Дилатация камер сердца — представляет собой патологическое состояние, сопровождающиеся увеличением объёма камер сердца, без изменения толщины сердечной стенки.
Акинетико-ригидный синдром, также называемый амиостатическим симптомокомплексом, амиостатическим синдромом, — двигательные расстройства, проявляющиеся бедностью и замедлением активных движений и своеобразным повышением мышечного тонуса. Представляет собой ядро клинической картины болезни Паркинсона и синдрома паркинсонизма.
Тимонейролептический синдром — осложнение, возникающее при комбинированном применении нейролептиков группы фенотиазинов с трициклическими антидепрессантами (как правило, у больных позднего возраста). Было описано И. Я. Гуровичем в 1971 году, считается разновидностью психофармакологического делирия или рассматривается как отдельное осложнение.
![Гипокинезия: лечение и профилактика]()
Состояние низкой двигательной активности человека, сопровождаемое ограничением амплитуды, объема и темпа движений, называют гипокинезией. Развитие заболевания возможно на фоне психических и неврологических расстройств, включая паркинсонизм, и подобных экстрапирамидных синдромов, а также кататонического, депрессивного и апатического ступора.
Малоподвижный образ жизни человека или низкая трудовая деятельность напрямую влияют на развитие заболевания. Следствием работы, связанной с однообразием движений, низким уровнем затрат на мышечную работу, недостатком движения или локальным характером мышечной активности, при которой человек вынужден длительное время пребывать в фиксированной позе, зачастую является не только гипокинезия, но и гиподинамия.
Заболевание может возникать и на фоне интенсивной рабочей деятельности, связанной с однообразной работой определенной группы мышц (кассиры, программисты, бухгалтера, операторы и т.д.).
Для определения степени гипокинезии в медицинской практике принято брать в расчет энергозатраты пациента, исчисляемые путем определения того количества энергии, которое было затрачено на мышечную активность за короткий промежуток времени. Степень заболевания может быть различной – от незначительного ограничения физической активности до полного ее прекращения.
Гипокинезия и ее последствия
Гипокинезия оказывает негативное воздействие на функциональную активность внутренних органов и систем организма, у больного снижается устойчивость к неблагоприятным факторам окружающей среды, падают силовые показатели и выносливость.
Последствием гипокинезии является ухудшение здоровья человека, нарушение работы сердечно-сосудистой системы, у больного падает частота сердечных сокращений, уменьшается вентиляция легких, происходят изменения в сосудистой системе, ведущие к застою крови в капиллярах и мелких венах. В результате этих процессов возникает отечность различных частей тела, образуется застой в печени и уменьшается всасывание веществ в кишечнике.
Гипокинезия и ее последствия оказывают негативное влияние и на работу суставов – они теряют свою подвижность из-за уменьшения количества суставной жидкости.
Гиподинамия и гипокинезия приводят к следующим негативным последствиям со стороны различных систем организма:
- Снижению работоспособности и функционального состояния организма;
- Атрофии, снижению веса и объема мышц, ухудшению их сократительных способностей и кровоснабжения, замене мышечной ткани жировой прослойкой, а также к потере белка;
- Ослаблению сухожильно-связочного аппарата, нарушению осанки и развитию плоскостопия;
- Потере при гипокинезии межцентральных взаимосвязей в ЦНС, изменению эмоциональной и психической сфер, ухудшению функционирования сенсорных систем;
- Развитию гипотонии, которая значительно снижает физическую и умственную работоспособность человека;
- Уменьшению показателей максимальной легочной вентиляции, жизненной емкости легких, глубины и объема дыхания;
- Атрофии сердечной мышцы, ухудшению питания миокарда и кровотока от нижних конечностей к сердцу, уменьшению его объема, а также возрастанию времени кругооборота крови.
Согласно статистическим данным, гипокинезией болеют практически 50% мужчин и 75% женщин, причем у жителей северных стран эти показатели выше, нежели в других регионах.
Профилактика гипокинезии
Вне зависимости от состояния здоровья, абсолютно всем людям для ведения нормального образа жизни рекомендуется соблюдать принципы правильного питания и регулярно заниматься физическими упражнениями.
Для профилактики гиподинамии и гипокинезии людям, рабочая деятельность которых не связана с физическим трудом, рекомендуется ежедневно выполнять зарядку, осуществлять пешие прогулки, заниматься бегом, плаванием, ездой на велосипеде и т.д. В перерывах между работой необходимо осуществлять легкую разминку, важно усовершенствовать рабочее место, приобрести стул с фиксирующейся спинкой, при сидячей работе часто менять позу.
Важно взять за правило не использовать лифт и общественный транспорт, если нужно проехать небольшое расстояние, даже такая, незначительная на первый взгляд, нагрузка будет способствовать улучшению физического состояния человека.
Лечение гипокинезии
При низкой степени гипокинезии человеку будет достаточно лишь повысить уровень физической активности – регулярно заниматься любым видом спорта. В более тяжелых случаях, если гипокинезия является следствием другого заболевания, необходимо устранить причину, послужившую ее появлению.
![Основные причины гипокинезии и ее последствия]()
В некоторых случаях лечение гипокинезии возможно лишь в сочетании физической нагрузки с медикаментозной терапией. Зачастую назначают лекарства, работающие на уровне нейротрансмиттеров, улучшающие нервно-мышечную проводимость и регулирующие мышечный тонус.
На раннем этапе гипокинезии, в особенности пациентам с болезнью Паркинсона, могут назначать дофаминергические препараты, действие которых становится неэффективным по мере увеличения их потребления.
Гипокинезией называют низкую физическую активность человека, которая может быть связана с ведением пассивного образа жизни или сидячей работой, либо возникает на фоне других заболеваний, включая депрессивные состояния. Гипокинезия и ее последствия негативно влияют на здоровье человека в целом, ставят под угрозу ведение им нормального образа жизни, а также влияют на психологическое состояние больного.
Профилактика заболевания включает в себя как соблюдение человеком принципов здорового питания, так и регулярное выполнение аэробных и силовых физических упражнений. Лечение гипокинезии представляет собой комплексную терапию, включающую в себя постепенное увеличение физической активности пациента (ЛФК) и назначение ряда лекарственных препаратов, в зависимости от степени заболевания.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Читайте также: