Что позволило врачам успешно переливать кровь от донора к реципиенту кратко
Обновлено: 03.07.2024
Для цитирования: Горелова Л.Е. Из истории переливания крови человеку с лечебной целью. РМЖ. 2002;25:1163.
ММА имени И.М. Сеченова
Амбулатория во времена Галена
Лечебная процедура в средние века
Вслед за открытием Гарвея появились новые методы введения лекарств – инъекции и вливания, сыгравшие важную роль в практических попытках переливания крови. Методика вливания в кровяное русло разрабатывалась экспериментально учениками Гарвея. У них же зародилась научно обоснованная идея переливания крови.
Экспериментальные работы по переливанию крови в 17 в. проводились английскими естествоиспытателями: К. Поттером (1638), Ж. Кларком (1657), Ф. Коксом (1665), Б. Лоуэром (1666), французскими – А. Бюрдело (1667), Р. Габе (1667), Ж. Денисом (1667), итальянскими – Г. Касини (1668), И. Маньяни (1668), немецкими – Д. Майором (1667), М. Этмюллером (1682), Б. Кауфманом (1683), М. Пурманном (1684).
Опыт переливания крови на животных проделал лондонский анатом Ричард Лоуэр. В 1666 г. он перелил кровь собаке: выпустил из ее шейной вены кровь, довел собаку до судорог и влил ей кровь другой собаки. Через несколько часов собака ожила и вела себя, как обычно.
Первое переливание крови человеку произвел Жан Батист Дени. Познакомившись с материалами Лоуэра, он в том же 1666 г. с помощью хирурга Эмерлена повторил опыты на собаках, а через год, в 1667 г., перелил кровь ягненка нескольким больным. 15 июня 1667 г. он влил больному, страдавшему лихорадкой, 9 унций крови ягненка непосредственно из сонной артерии в вену руки. Опыт закончился удачно.
Кровопускание в XVI веке
Результаты первых переливаний крови обнадеживали. Однако четвертая трансфузия очередному больному закончилась через 2 месяца его смертью. Гемотрансфузии человеку были прекращены почти на целое столетие.
Неудачи переливания гетерогенной крови привели к мысли о возможности переливания только человеческой крови. В 1819 г. английский физиолог и акушер Ж. Бланделл произвел первое переливание крови от человека человеку и предложил специальный аппарат для гемотрансфузий. Вскоре французский парламент вообще запретил переливание крови. Но несмотря на это, в конце XVII – начале XVIII века ученые энергично искали пути научного обоснования переливания крови от человека человеку. За период с 1820 по 1870 гг. в мировой литературе всего было сообщено о 75 случаях переливания крови.
Одну из наиболее ярких страниц в историю переливания крови вписали русские ученые–медики.
В конце XIX в. А. Шмидт проводил опыты по изучению механизма свертывания крови, а П. Эрлих, И.И. Мечников, Е.С. Лондон, Л.А. Тарасович наблюдали гемолиз эритроцитов при смешивании их с сывороткой крови различных животных.
Второй период в истории переливания крови связан с развитием учения об иммунитете. В этот период в 1900 г. К. Ландштейнер открыл три группы крови. В 1907 г. Я. Янский и в 1910 г. В.Л. Мосс выделили четвертую группу крови. Американский хирург Дж. Крайл (1907) первым применил учение о группах крови в практике переливания крови (произвел 61 переливание совместимой крови).
Важным событием начала XX в. следует считать предложение В.А. Юревича и Н.К. Розенграта (1910), А. Юстена (1914), Р. Левинсона (1915), Л. Аготе (1915) использовать цитрат натрия для предотвращения свертывания крови при переливании – так называемый цитратный метод переливания крови получил всеобщее признание.
В 1926 г. в Москве был создан первый в мире Институт переливания крови.

1. Седов А.П. Переливание крови и кровезаменителей в хирургии и педиатрии/Седов А.П., Судакова Н.М. -Москва: Дашков и К, 2006. - 128 с.
4. William Harvey On the Motion of the Heart and Blood in Animals: A New Edition of William Harvey's Exercitatio anatomica de motu cordis et sanguinis in animalibus. - Wipf and Stock Publishers, 2016. - : 116 p.
5. Сушков С.А., Становенко В.В., Фролов Л.А. Курс лекций по общей хирургии.- В.: ВГМУ, 2010. - 266 с.
С древнейших времен кровь считалась кладезем живительной силы и использовалась в качестве лечебного и омолаживающего средства. Её наделяли чудодейственной силой. Один из отцов современной медицины – Гиппократ - считал, что кровь может изменить душевные свойства больного и рекомендовал пить ее пациентам, страдающим болезнями психики.
Древнеримские лекари врачевали стариков и больных эпилепсией кровью умирающих гладиаторов. Женщины Рима использовали кровь бойцов в качестве омолаживающего средства. Лечебными свойствами так же наделялась кровь животных.
В Древнем Египте за войсками фараона неотрывно следовало стадо баранов, чью кровь использовали для восстановления раненых и лечения умирающих солдат.
Значительный вклад в развитие трансфузиологии внес древнеримский врач и физиолог Гален из Пергама (прибл. 130 - 201 гг. н.э.), известный в современном мире как Клавдий Гален. Он высказал невероятную, по меркам современной медицины, гипотезу, которая считалась истиной в течение почти 1500 лет по всему миру.
Гален утверждал, что главным кроветворным органом является печень, в ней согласно его мнению, кровь образуется из съеденной пищи и после по системе сосудов попадает в нижнюю полую вену, откуда течет в правый отдел сердца, где очищается от примесей, которые после выделяются лёгкими. Очищенная кровь, при помощи венозной системы, распределяется между органами [5].
Во времена Галена широко было распространено представление, о неизлечимости болезней сердца с жизнью, такие недуги считались несовместимыми с жизнью и должны были повлечь за собой неминуемую смерть. Его взгляды, в том числе и ошибочные, были канонизированы церковью и были главенствующими в средневековой и арабской медицине вплоть до XV-XVI веков.
Выдающиеся достижения У. Гарвея в области физиологи кровообращения положили начало научному подходу к проблеме переливания крови.
Наш соотечественник Иван Петрович Павлов писал о Вильяме Гарвее как о человеке, подсмотревшим тайны кровеносной системы и заложившим первый кирпич новой сфере знаний - физиологии животных. Талантливый итальянский биолог и врач Марчелло Мальпиги, который находился у истоков развития микроскопической анатомии как науки, расширил понятия Гарвея. Благодаря учениям Гарвея, Мальпиги в 1661 г. открыл капиллярное кровообращение. Мальпиги в своей деятельности пользовался микроскопом, и именно поэтому он увидел то, чего не могу видеть Гарвей. Так, у Гарвея имелось слепое пятно в его теории: он не мог объяснить как кровь проникает из артерии в вены. После смерти Гарвея Мальпиги впервые дал подробное описание капиллярных кровеносных сосудов, соединяющих артерии с венами. Так он раскрыл последнюю загадку кровеносной системы.
Вышеупомянутые открытия создали предпосылки для развития трансфузиологии, многие английские и французские ученые 17 века работали и проводили пробы по переливанию крови. Наиболее известным из них является эксперимент анатома из Лондона Ричарда Лоуэра. Опыт по переливанию крови от одной собаки к другой ученый с положительным результатом проделал в 1666 году. Королевское общество старой Англии горячо обсуждало доклад выдающегося анатома, заслуга которого состояла также и в успехе использования внутривенных инъекций.
В 1667 во Франции совершилось первое переливание крови человека от животного. Врач при дворе Людовика ХIV Жан Батист Дени и хирург Эмерлен перелили более 200 мл крови ягненка находившемуся в умирающем состоянии юноше. Никто не мог предсказать, что больной стремительно выйдет из предагонального состояния, его самочувствие улучшилось, а на следующий день он поднялся с кровати. Таким образомрандомизированный эксперимент оказался успешным. С тех пор Дени стал активным пропагандистом переливания крови. Шведский дворянин Байрон Бонд, путешествуя по Европе, заболел в Париж. Родственники находившегося в безнадежном состоянии Бонда обратились к Дени облегчить его страдания. Совершив первую трансфузию крови теленка, Дени отметил, что пациент почувствовал себя лучше, стал разговаривать. Однако во время следующей трансфузии Байрон скончался. С Дени произошла череда неудач. Он не только не имел успеха в дальнейших опытах, но также на него обратили внимание представители закона. У него были большие проблемы из-за одного душевнобольного пациента, жена которого обвинила Дени в смерти супруга. Вероятно, она обратилась с обвинением, чтобы убрать с себя подозрения в убийстве мужа, ведь в последствие выяснился и был доказан, тот факт, что именно она отравила супруга. Вновь всплывшие обстоятельства доказали невиновность Дени, и суд его оправдал, но появившиеся законы воспрещали всякие попытки переливания крови человеку без официального разрешения медицинского факультета Парижского университета. Через год появился декрет этого учреждения, запрещающий переливание без их разрешения. Эта юридическая бумага задержал развитие методов гемотрансфузии.
Спустя сто пятьдесят лет вновь возродились работы, касающиеся инфузионно-гемотрансфузионных аспектов. Появлялись и применялись новые способы введения лекарств – в виде инъекций и вливаний, которые положительно сказались на последующие попытки гемотрансфузий.
Акушер-физиолог Ж.Бланделл из Англии одним из первых задумался о том, что исход переливания зависит от использования непосредственно человеческой крови. Анализируя опыт своих коллег, в 1819 году он совершил первое переливание крови от человека человеку. Также именно им создан специальный аппарат для гемотрансфузий. Однако вскоре французские власти и вовсе запретили переливание крови. Но несмотря на юридически запреты, в конце XVII – начале XVIII века врачи и ученые пытались решить проблему, найти и доказать причины в необходимости переливания крови от человека человеку. За период с 1820 по 1870 гг. в зафиксировано лишь 75 случаев гемотрансфузий.
Наибольший вклад в историю становления переливания крови как неотъемлемого факта современной медицины внесли русские ученые.
В 1830 году вышел труд профессора медико–хирургической академии в Петербурге С.Ф. Хотовицкого. Он писал об исключительной роли переливания при сильных кровотечениях, свидетельствующих о скорой смерти. В своей научной статье он подчеркивал необходимость трансфузии кровотечениях тяжелой степени у родильниц.
Петербургский акушер Вольф в 1832 г. совершил первое в нашей стране переливание крови от человека человеку. Переливание завершилось благополучно, и умирающая от сильного маточного кровотечения во время родов девушка оказалась спасена.
Ближе к завершению XIX в. российскими учеными активно проводились исследования по раскрытию механизма гемостаза. В их числе были П. Эрлих и И.И. Мечников, которые изучали явления разрушения эритроцитов при добавлении к ним сыворотки крови животного происхождения.[1]
Третий период в истории переливания крови начинается с открытия первой антигенной системы крови AB0 иммунологом К. Ландштейнером.
Впервые учение Ландштейнера нашло применение в работе американского хирурга Дж. Крайла, который осуществил 61 гемотрансфузию.
В началеXX в. было предложено использовать цитрат натрия для консервирования крови. Данный способ был одобрен современниками и им продолжают пользоваться до сих пор. Также были сделаны первые шаги в диагностике группы крови. В 1919 г. российскими учеными были получены стандартные сыворотки для идентификации группы крови. В.Н. Шамов стал родоначальником гемотрансфузии с учетом групповых факторов, а также описал возможность переливания крови от умерших.
Иногда онкологическим больным требуется переливание крови. Если врач сказал, что планирует назначить гемотрансфузию, у пациента обычно возникает масса вопросов. Для чего нужна процедура? Случилось что-то страшное? Насколько безопасно переливание крови — можно ли заразиться от донора ВИЧ и другими опасными инфекциями? Как организм отреагирует на чужую кровь? Не возникнут ли осложнения? Можно ли отказаться от гемотрансфузии или заменить её на что-то другое? [1,2]
Ниже вы найдете ответы на многие вопросы.
Что нужно знать о крови?
Врачи и ученые часто называют кровь внутренней средой организма. Она омывает все органы. Кровь выполняет много важных функций: переносит кислород, питательные вещества и гормоны, удаляет отработанные продукты обмена веществ, обеспечивает иммунную защиту, помогает регулировать температуру тела.
Кровь состоит из двух основных частей:
- Жидкая часть — плазма. Представляет собой раствор солей, ионов, белков и других веществ.
- Клетки крови. Эритроциты (красные кровяные тельца) содержат гемоглобин и обеспечивают транспорт кислорода. Лейкоциты (белые кровяные тельца) обеспечивают неспецифическую и иммунную защиту. Тромбоциты (кровяные пластинки) образуют тромб, когда нужно остановить кровотечение. [1,3,4]
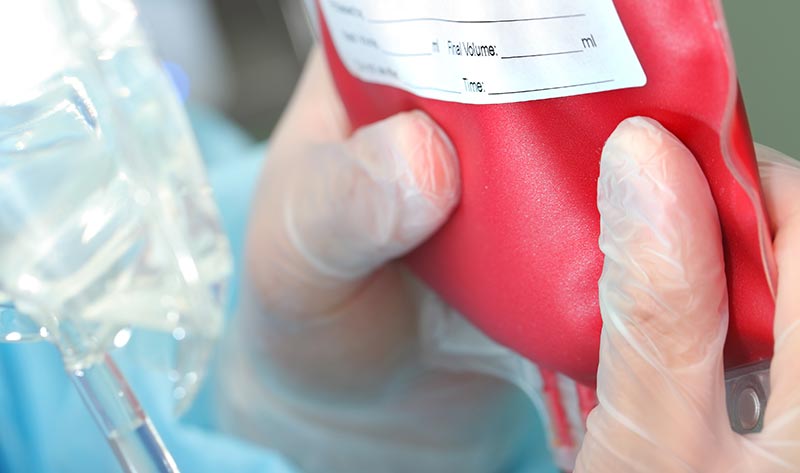
В каких случаях онкологические больные нуждаются в переливании крови?
Состояния, требующие гемотрансфузии, могут быть вызваны самой злокачественной опухолью или побочными эффектами противоопухолевого лечения.
Некоторые виды рака, особенно опухоли желудочно-кишечного тракта, опухоли женской половой сферы (влагалища, шейки матки, матки), способны вызывать внутренние кровотечения.
При длительном течении онкологического заболевания в организме возникают различные нарушения, которые вызывают так называемую анемию хронического заболевания.
Некоторые злокачественные опухоли поражают красный костный мозг (главный орган кроветворения), или органы, которые необходимы для поддержания нормального количества кровяных клеток (селезенка, почки). При таких формах рака также может потребоваться переливание крови.
Гемотрансфузия донорской крови нужна пациентам после сложных операций, которые сопровождаются большой кровопотерей.
Химиопрепараты и лучевая терапия действуют не только на опухолевые, но и на другие быстро делящиеся клетки в организме. Иногда они наносят достаточно большой урон красному костному мозгу. В нем нарушается выработка кровяных телец, это грозит анемией, кровотечениями, тяжелыми инфекциями на фоне снижения иммунитета. Переливание крови помогает нормализовать состояние пациента и предотвратить осложнения. 6
Какие бывают виды гемотрансфузии?
Переливание эритроцитарной массы
Главная функция эритроцитов (красных кровяных телец) — доставка кислорода к тканям и обратный транспорт углекислого газа в легкие. Состояние, при котором количество эритроцитов в крови уменьшается, называется анемией. Собственно, оно и является показанием к переливанию эритроцитарной массы. Врач принимает решение в зависимости от того, как быстро нарастает анемия:
- При хронической анемии, которая нарастает постепенно, спешка не нужна. Врач наблюдает за состоянием пациента, контролирует уровень эритроцитов и гемоглобина. Если эти показатели сильно снижаются, или ухудшается состояние больного, переливают эритроцитарную массу. При заболеваниях сердца и легких, из-за которых кислород хуже доставляется к тканям, переливание может потребоваться даже при относительно небольшом снижении уровня гемоглобина.
- Острая кровопотеря требует немедленных мер. Обычно это происходит во время хирургических вмешательств. Если врач планирует сложную операцию, во время которой пациент потеряет много крови, гемотрансфузия может быть проведена заранее. [8]
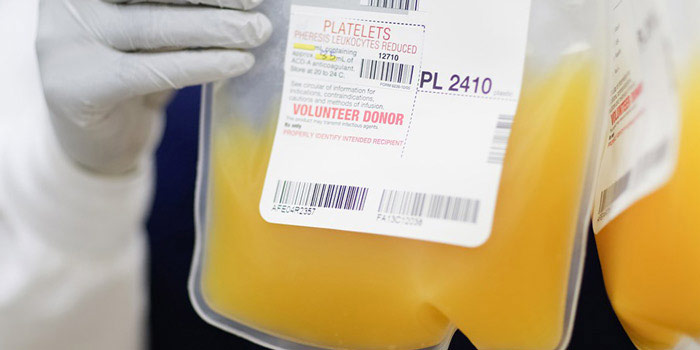
Переливание плазмы
Плазма — жидкая часть крови — выглядит как прозрачная жидкость желтоватого цвета. Она содержит факторы свертывания крови — вещества, которые необходимы для образования кровяного сгустка и остановки кровотечения. Также в плазме находятся вещества, защищающие организм от инфекции.
Плазму можно хранить в замороженном состоянии до 12 месяцев. Когда нужно, её размораживают и переливают полученную свежезамороженную плазму больному.
Основное показание к переливанию плазмы у онкологических больных — повышенная кровоточивость. Также процедура необходима при ДВС-синдроме (синдром диссеминированного внутрисосудистого свертывания) — тяжелом состоянии, при котором в мелких сосудах образуются тромбы, в итоге расходуется весь запас тромбоцитов и факторов свертывания крови, возникает риск тяжелых кровотечений. 10
Переливание плазмы крови
Переливание тромбоцитарной массы
Тромбоциты, или кровяные пластинки, принимают участие в образовании тромба и остановке кровотечения. Их уровень может упасть из-за химиотерапии, лучевой терапии, или если опухоль вытеснила нормальную ткань красного костного мозга. Переливание тромбоцитарной массы обычно требуется онкологическим больным в одном из трех случаев:
- если уровень тромбоцитов в крови упал ниже критического значения;
- если имеется повышенная кровоточивость, риск кровотечения;
- если предстоит хирургическое вмешательство, во время которого предполагается большая кровопотеря. [11,12]
Переливание криопреципитата
Если плазму крови заморозить, а потом отстоять в холодильнике, можно получить концентрированный раствор факторов свертывания крови (фактор VIII, фактор Виллебранда, фибриноген). Иногда, при повышенной кровоточивости, онкологическим больным бывает необходимо переливание такого криопреципитата. [13]
Переливание лейкоцитарной массы
Лейкоцитарная масса может помочь пациентам, у которых в крови сильно снижено содержание белых кровяных клеток и, как следствие, ослаблена иммунная защита. Современные врачи переливают лейкоцитарную массу очень редко. Вместо этого обычно применяют колониестимулирующие факторы (КСФ) — препараты, которые помогают организму производить лейкоциты самостоятельно. [14]
Как проходит процедура переливания крови?
Хотя переливание крови формально и приравнивают к хирургическим вмешательствам, процедура эта совсем не страшная и практически безболезненная. Гемотрансфузию проводят через иглу, которую вводят в вену. Это не больнее, чем обычная внутривенная инъекция. Если у пациента уже установлен центральный венозный катетер, донорскую кровь можно ввести через него.
Процедура гемотрансфузии может занимать разное время, в зависимости от того, какие компоненты крови переливают: от 30–60 минут (переливание тромбоцитарной массы) до 2–4 часов (переливание эритроцитарной массы).
От кого можно переливать кровь?
- Для вас могут сдать кровь родные или друзья. Главное условие — чтобы кровь данного человека подходила для вас. Такое донорство называют целевым.
- Возможно, врач разрешит вам сдать заранее собственную кровь для себя. Она будет сохранена в банке крови, затем её будут переливать вам по мере необходимости.
- Иногда врачи могут собрать кровь, которую пациент потерял во время операции, и перелить её обратно.
Как проверяют кровь доноров?
Человек, который сдает кровь впервые, должен заполнить анкету, пройти осмотр терапевта, дерматовенеролога, сдать анализы на группу крови, резус фактор, на инфекции: ВИЧ, вирусный гепатит B и C, сифилис, цитомегаловирус. Иногда программа обследования может быть расширена.
Если в крови донора будут обнаружены признаки той или иной инфекции, её отбраковывают и в дальнейшем не используют.
Совместимость крови донора и реципиента проверяют при помощи специального анализа — перекрестной пробы на совместимость крови.
Есть ли альтернативы?
Иногда нарушения со стороны крови можно скорректировать лекарственными препаратами без гемотрансфузии. Например, для увеличения количества лейкоцитов применяют колониестимулирующие факторы.
Однако, в случаях, когда необходимо переливание крови, альтернатив нет. Не существует кровезаменителей, которые могли бы обеспечить аналогичные эффекты. Именно поэтому во всех странах мира, включая Россию, постоянно проводится пропаганда донорства, периодически проходят дни донора. Это важно. Это помогает спасти жизни многих людей. [15]

Насколько это безопасно?
Можно ли заразиться инфекцией от донорской крови во время гемотрансфузии? Донорская кровь проходит тщательную проверку, и всё же риски существуют, хотя они и ничтожны. Так, вероятность заразиться ВИЧ через донорскую кровь ниже, чем вероятность того, что в течение жизни человека ударит молния. Риск заражения гепатитом C — 1 к 2 000 000. Врачи и ученые постоянно работают над тем, чтобы свести риски к нулю. [16]
Могут ли перелить несовместимую кровь? Перед гемотрансфузией у реципиента обязательно определяют группу крови и резус-фактор, врач должен убедиться, что кровь донора и реципиента совместимы.
Но кровь разных людей может различаться не только по группе AB0 и резус-фактору. Все нюансы учесть очень сложно. Поэтому во время гемотрансфузии есть незначительный риск аллергической реакции. Чаще всего она проявляется в виде повышения температуры тела, озноба, сыпи. Такие осложнения редко бывают опасны для жизни. Для того чтобы, в случае необходимости, оказать пациенту помощь, во время процедуры за его состоянием постоянно наблюдает медицинский работник.
Можно ли отказаться от переливания крови?
Пациент всегда имеет право отказаться от назначенного лечения, будь то химиотерапия, операция или переливание крови. Но нужно помнить о некоторых моментах:
- Врач не станет назначать процедуру, особенно такую серьезную, как переливание крови, просто так. Если доктор решил провести гемотрансфузию — значит, на то есть веские причины, и в первую очередь это в интересах пациента.
- Большая кровопотеря во время операции и значительные нарушения со стороны крови могут привести к смерти или серьезным осложнениям, ухудшить эффективность противоопухолевого лечения.
- Во время гемотрансфузии есть некоторые риски, но они ничтожны, при этом процедура зачастую помогает спасти жизнь пациента.
- Консультация врача-трансфузиолога — 5 100 р.
- Общий анализ крови (CITO) — 3 200 р.
- Проба на совместимость перед переливанием крови — 4 200р.
- Эритроцитная взвесь, обедненная лейкоцитами (фильтрованная) — 31 200 р.
- Переливание компонентов крови — 6 900р.
- Стоимость свежезамороженной плазмы (1 доза 250 мл) — 32 900р.
- Тромбоцитный концентрат (1 доза) — 112 000 р.

№№ заданий Пояснения Ответы Ключ Критерии Инструкция Источник Раздел кодификатора ФИПИ
Добавить инструкцию Печать Версия для копирования в MS Word
PDF-версии: горизонтальная · вертикальная · крупный шрифт · с большим полем
1) Что позволило врачам успешно переливать кровь от донора к реципиенту?
2) В каком случае прибегают к аутогемотрансфузионному переливанию крови?
3) Дефицит каких элементов крови будет восполняться в первую очередь у пострадавшего при анемии, вызванной большой потерей крови?
СОВРЕМЕННЫЕ МЕТОДИКИ ПЕРЕЛИВАНИЯ КРОВИ
Переливанием крови лечат многие болезни. В случае ранений, ожогов, травм, связанных с опасностью для жизни, переливание крови является единственным средством спасения.
В начале ХХ столетия были открыты группы крови. С этого времени стало возможным правильно подбирать донора реципиенту. В результате практически удалось свести к нулю смертность при данной процедуре.
В настоящее время в медицинской практике используют следующие методики переливания крови: непрямое, прямое, обменное, аутогемотрансфузию.
Наиболее распространённый метод — непрямое переливание цельной крови и её компонентов. Кровь и её компоненты обычно вводят внутривенно. Прямое переливание осуществляется с помощью специальной аппаратуры непосредственно от донора больному внутривенно. К прямым переливаниям крови прибегают при внезапной массовой кровопотере в случае отсутствия свежезамороженной плазмы, эритроцитной массы. В этом случае переливают только цельную кровь без консерванта.
Аутогемотрансфузия — переливание собственной крови, заготовленной заблаговременно на консервирующем растворе. При этом методе обеспечивается лучшая функциональная активность и приживаемость эритроцитов в сосудистом русле реципиента; исключаются осложнения, связанные с несовместимостью крови, переносом инфекционных и вирусных заболеваний. Показаниями к аутогемотрансфузии являются наличие редкой группы крови и невозможность подбора доноров, оперативное вмешательство у больных с нарушениями функции печени и почек.
Переливание цельной крови представляет определённую опасность, так как помимо необходимых ему компонентов крови — эритроцитов — реципиент получает ненужные для его организма разрушенные лейкоциты, тромбоциты, белки плазмы, антитела, которые могут явиться причиной осложнений.
Кроме того, к концу срока хранения в консервированной крови остаются жизнеспособными 70–80% эритроцитов, а тромбоциты и лейкоциты теряют свои свойства в первый день после заготовки крови. В настоящее время переливание цельной крови ограничено внедрением компонентной гемотерапии, то есть переливания отдельных клеточных или белковых фракций крови в зависимости от дефицита.
Пояснение . Правильный ответ должен содержать следующие элементы:
1) Открытие групп крови.
2) Наличие редкой группы крови, невозможность подбора доноров. Операции у больных с нарушениями функций печени и почек.
3) Дефицит эритроцитов.
Ответ включает два из названных выше элементов и не содержит биологических ошибок.
Ответ включает один из названных выше элементов и не содержит биологических ошибок.
Ответ включает один любой из названных выше элементов и содержит негрубые биологические ошибки.
Читайте также:

