Чем отличается гипергликемическая кома от гипогликемической кратко
Обновлено: 05.07.2024

Кома на русский язык переводится, как глубокий, не естественный сон. Это состояние глубокого угнетения функций ЦНС, характеризующееся полной потерей сознания, утратой реакции на внешние раздражитель и расстройством регуляции жизненно важных органов организма.
Различают свыше 3-х десятков коматозных состояний в том числе – печеночная (при распространенном поражении ткани печени), травматическая (при ушибе мозга), уремическая (вследствие нарушения функции почек), токсическая (отравление организма различными отравляющими веществами, токсинами), угарная (в результате отравления угарным газом – СО).
Мы с вами несколько подробнее остановимся на гипергликемической и гипогликемической коме. Знать об этих состояниях и уметь оказать доврачебную помощь важно по той причине, что в настоящее время довольно распространено такое заболевание как сахарный диабет. Среди страдающих данным заболеванием немало детей.
Гипергликемическая кома возникает вследствие резкого повышения уровня сахара (глюкозы) в крови. Это связано с отсутствием в организме инсулина, который, как известно, регулирует уровень сахара крови и вырабатывается поджелудочной железой.
Гипергликемическая кома может возникнуть у больных сахарным диабетом в случае грубого нарушения ими диеты или невозможности своевременности ввести инсулин. Постепенно, в течение нескольких часов, у больного возникает и усиливается слабость. Появляются сонливость, головная боль, отвращение к пище, жажда, выделяется большое количество мочи с запахом ацетона. Изо рта также ощущается запах ацетона. Если срочно не оказать помощь, то больной теряет сознание и может погибнуть.
Первая доврачебная помощь.
Гипогликемическая кома связана с резким падением уровня сахара крови. А это возникает чаще всего при избыточном введение в организм (передозировка) инсулина, вследствие опухоли поджелудочной железы (инсулинома), когда инсулина вырабатывается много, а также при значительном недостатке в пище углеводов.
Гипогликемическая кома развивается почти внезапно. У больного появляется слабость, резко выраженный голод, обильное потоотделение, дрожание конечностей. Затем возникает состояние, напоминающее алкогольное опьянение, после чего – судороги, потеря сознания.
Срочно вызвать скорую помощь. Если больной в сознании дать ему выпить стакан сладкого горячего чая с кусочком белого хлеба или дать 1-2 кусочка сахара, конфету или печенья.







Адрес: 230029, г.Гродно
ул.Лермонтова, 13
Телефоны:Справка: 8 0152 61-06-24
Желаем хорошего дня!

Что такое диабетическая кома, какие бывают симптомы? Как помочь человеку до приезда бригады скорой медицинской помощи?
Диабетическая кома — это опасное состояние, при котором человек длительное время находится без сознания. У него снижается или исчезает реакция на внешние раздражители, нарушается глубина и частота дыхания, изменяется сосудистый тонус, учащается или замедлением пульс. Такое состояние возникает при нарушении углеводного обмена — резком снижении или повышении уровня глюкозы в крови (уровня гликемии) из-за неправильного введения и хранения инсулина, а также острых воспалительных реакций. Если пациенту вовремя не оказать помощь, кома может привести к летальному исходу.
Норма глюкозы в плазме крови — 4-5,9 ммоль/л, в капиллярной крови — 3,3-5,5 ммоль/л.
Кома начинает развиваться в том случае, если уровень гликемии опускается ниже 2,8 ммоль/л. Однако при длительном стаже диабета и "привычных" организму высоких уровнях глюкозы кома может возникнуть на более высоких цифрах гликемии — 3,3-6,6 ммоль/л и выше.
- Гипогликемическая кома — связана со снижением уровня гликемии.
- Гипергликемическая кома — вызвана повышением уровня гликемии. Её подразделяют на кетоацидотическую, гиперосмолярную и лактацидемическую комы.
- передозировка инсулина (более половины случаев);
- нарушение режима питания, при котором количество введённого инсулина не соответствует количеству съеденной пищи (мало углеводов, пропуск приёма пищи);
- увеличение физической нагрузки без дополнительного приёма углеводов (во время физнагрузки организм расходует больше углеводов);
- приём таблетированных сахароснижающих средств (например препаратов сульфонилмочевины), действие которых осуществляется через повышение выработки своего инсулина;
- алкогольное опьянение (алкоголь угнетает поступление глюкозы из печени);
- хроническая болезнь почек, печеночная и надпочечниковая недостаточность и другие заболевания;
- автономная нейропатия — повреждение нервных волокон внутренних органов (из-за поражений нервной системы организм не чувствует гипогликемии, поэтому не может среагировать на снижение глюкозы в крови).
Кетоацидотическая кома сопровождается нехваткой инсулина, высоким уровнем гликемии (более 14 ммоль/л) и нарушением углеводного обмена — метаболическим ацидозом: помимо гликемии, в крови повышается уровень кетонов (более 5 ммоль/л), а в моче — уровень ацетона. В результате этого кислотно-щелочного баланс крови сдвигается в сторону кислой среды, т. е. рН крови снижается.
- сахарный диабет 1-го типа (часто метаболический ацидоз является первым проявлением этой болезни);
- неправильное хранение инсулина (несоблюдение температурного режима);
- неверное введение инсулина (неправильная доза, неверно выбранное место введения);
- погрешности в питании (избыток жиров в пище, уменьшение доз инсулина);
- острые заболевания, т. е. инфекции (особенно ОРВИ), при которых организм нуждается в увеличении доз инсулина;
- беременность, требующая корректировки инсулина;
- приём глюкокортикостероидов, тиазидных диуретиков и эстрогенов, обладающих противоположным действием к инсулину, без увеличения доз инсулина.
Гиперосмолярная кома возникает на фоне такого острого состояния, как гиперосмолярный гипергликемический синдром. У больного повышается уровень глюкозы (обычно больше 33 ммоль/л) и концентрация электролитов в плазме (330-500 мосмоль/л), сгущается кровь и утрачивается жидкость, приводя к выраженному обезвоживанию. В результате таких изменений нарушается микроциркуляция в головном мозге. При этом уровень кетонов не превышает норму, а pH крови не уменьшается.
- обезвоживание организма при рвоте, диарее, ожогах, кровотечениях, приёме диуретиков;
- выполнение гемодиализа и перитонеального диализа (очищение крови от токсинов);
- выраженное обезвоживание на фоне нехватки инсулина при сахарном диабете 2-го типа;
- приём глюкокортикоидов на постоянной основе;
- хирургические вмешательства (увеличивают потребность организма в инсулине).
Лактацидемическая кома развивается на фоне сахарного диабета и лактатацидоза — накопления в крови молочной кислоты (лактата). Данное состояние возникает у больных с кислородным голоданием тканей (гипоксией): анемией, отравлением угарным газом, различными видами шока и эпилепсией. Также оно может развиться после приёма метформина, отравления этанолом, салицилатами и на фоне заболеваний, изначально не связанных с тканевой гипоксией: хронической болезни почек, лейкоза и др.
Симптомы диабетической комы

Симптомы гипогликемической комы. Перед потерей сознания возникает состояние гипогликемии, в клинике которого выделяют адренергические и нейрогликопенические симптомы.
- тахикардия;
- беспокойство, страх, агрессивность;
- расширение зрачков (мидриаз);
- дрожь;
- бледность кожи и усиленная потливость;
- тошнота, сильный голод.
- слабость;
- головная боль;
- снижение концентрации внимания;
- головокружение;
- нарушение координации;
- спутанность речи и сознания;
- неконтролируемое поведения (беспричинная агрессия, смех или плаксивость).
- Абдоминальная симптоматика: боли в области живота из-за воздействия кетонов на солнечное сплетение, остановка работы кишечника, увеличение печени.
- Сердечно-сосудистая (коллаптоидная) симптоматика: боли в области сердца, увеличение частоты сердечных сокращений, снижение уровня калия в крови (гипокалиемия), аритмия (нарушение сердечного ритма), резкое снижение артериального давления (коллапс).
- Мозговая симптоматика: поражение головного мозга с увеличением температуры, повышение тонуса затылочных мышц (пациент не может опустить голову к груди).
- Нефротическая симптоматика: уменьшение объёма мочи или прекращение её выделения почками.
- жажда (не во всех случаях);
- учащённое мочеиспускание;
- сухость кожи и слизистых оболочек;
- тахикардия;
- частое дыхание;
- в дальнейшем могут присоединяться нервно-психические расстройства: возбуждённость, галлюцинации, судороги, заторможенность и потеря сознания.
- боли в мышцах;
- расстройство стула, боли в животе (не всегда);
- слабость, беспокойство;
- головная боль;
- тошнота, рвота.
Далее прогрессирует сердечно-сосудистая недостаточность, возникает одышка, дыхание и пульс становятся частыми. Кожа при этом бледная, синюшная.
Этапы доврачебной неотложной помощи
Пациенты, страдающие сахарным диабетом, их близкие люди и родственники должны обязательно знать, как оказать первую доврачебную помощь больному при развитии комы. При различных видах комы действия несколько отличаются.
Первая помощь при гипергликемической коме
- Если дыхание отсутствует, пульс не прощупывается, необходимо сделать непрямой массаж сердца. Во многих случаях это помогает спасти пациенту жизнь.
- Если человек без сознания, но дыхание сохраняется, необходимо перевернуть его на левую сторону, следить за тем, чтобы в случае рвоты он не захлебнулся.
- В комнату необходимо впустить свежий воздух, нельзя допускать столпотворения возле больного.
После прибытия скорой помощи врачам нужно сообщить о времени наступления приступа, особенностях поведения пациента, его симптомах.
- Во время комы при сахарном диабете неотложная помощь должна быть незамедлительной. Человеку нужно дать сахар или чай с его добавлением. Кроме сахара, можно использовать мед, варенье и другие продукты с содержанием глюкозы.
- Если состояние ухудшается, алгоритм помощи следующий:
- Вызвать скорою помощь.
- Уложить больного на левый бок. Частым симптомом развития комы является рвота. Важно следить чтобы в случае ее наступления человек не захлебнулся.
- Если есть информация о том, какую дозу глюкагона обычно вводит больной, необходимо срочно это сделать. Часто пациенты, страдающие сахарным диабетом, имеют при себе ампулу с этим лекарством.
- До приезда скорой помощи необходимо следить за дыханием человека. В случае его отсутствия и прекращения сердцебиения нужно сделать искусственное дыхание и непрямой массаж сердца.
Важно! Если человек находится в сознании, вы сделали укол глюкагона, отмечается улучшение состояния больного, все равно необходимо вызвать скорую помощь. Врачи должны взять пациента под свой контроль.
Помощь при гиперосмолярной коме
Гиперосмолярная кома развивается при избыточном употреблении углеводов, вследствие травм, на фоне заболеваний органов желудочно-кишечного тракта при сахарном диабете. При этом пациент испытывает жажду, слабость, усталость. В тяжелых случаях наблюдается спутанность сознания, заторможенность речи, развитие судорог.
- Вызвать скорую помощь.
- Перевернуть больного на левый бок.
- Предотвратить западение языка.
- Измерить давление. Если оно высокое, дать больному гипотензивное средство.
Такие действия помогут поддержать жизненно важные процессы больного до приезда скорой помощи.
Что делать при кетоацидотической коме
Основные действия при данном виде осложнения должны быть направлены на поддержание жизненно важных функций человека (дыхания, сердцебиения) до приезда врачей. После вызова скорой помощи следует определить, находится ли человек в сознании. Если реакция больного на внешние раздражители отсутствует, возникает угроза его жизни. При отсутствии дыхания следует выполнить искусственное дыхание. Тот, кто его выполняет, должен следить за состоянием дыхательных путей. Слизь, рвотные массы, кровь не должны присутствовать в ротовой полости. Если возникает остановка сердца, выполняют его непрямой массаж.
Если вид комы не определен
Первое правило оказания неотложной помощи при появлении признаков диабетической комы – вызов кареты скорой помощи. Часто сами больные и их родственники информированы о том, что делать в подобных ситуациях. Если человек находится в сознании, он должен сообщить родным о вариантах помощи.
При потере сознания необходимо обеспечить свободное прохождение дыхательных путей больного. Для этого человека кладут набок, при необходимости удаляют слизь и рвотные массы. Это поможет избежать западения языка и остановки дыхания.
Обращаться в медицинское учреждения следует при появлении первых тревожных симптомов, не дожидаясь осложнения ситуации. Это поможет предотвратить развитие серьезных последствий со стороны здоровья, предупредить летальный исход пациента.
Гипогликемическая кома – это острое патологическое состояние, спровоцированное внезапным быстрым снижением количества глюкозы в плазме. Проявляется нарастанием беспокойства, усилением голода, головокружением, слюнотечением, дрожью, учащенным сердцебиением, болью в животе, тремором, ощущением жжения и покалывания в конечностях. В последующем возникает астения, страх, паника, галлюцинации, дезориентация, помрачение сознания и кома. Диагностика базируется на сборе клинической информации и результатах исследования сахара в крови. Лечение сводится к введению раствора глюкозы, реанимационным мероприятиям.
МКБ-10

Общие сведения
Гипогликемия является обменно-эндокринным синдромом, сопровождается адренергическими и нейрогликопеническими проявлениями. Первая группа симптомов обусловлена усилением синтеза норадреналина, вторая определяется ответом ЦНС. Прогрессивное нарастание клинических признаков гипогликемии, отсутствие неотложной помощи приводит к коме. Патология обычно развивается у больных с сахарным диабетом первого и второго типа, изредка – у лиц без нарушений обмена глюкозы. По различным данным, распространенность гипогликемии среди пациентов с диабетом составляет 45-65%. Летальный исход наблюдается в 2-4% случаев гипогликемической комы.

Причины
Внезапная гипогликемия обусловлена высокой скоростью распада и выведения глюкозы, превышающей скорость ее всасывания в кишечнике и/или производства в печени. В клинической эндокринологии тяжелое состояние чаще выявляется при декомпенсированном течении инсулинозависимого диабета, в подобных случаях установить причину комы практически невозможно. При иных вариантах заболевания внешними провоцирующими факторами становятся:
- Неправильная дозировка инсулина. Гипогликемическое состояние провоцируется несоответствием количества вводимого препарата объему сахара, всасываемого из ЖКТ. Подобная ситуация возможна, например, при ошибке в выборе объема шприца.
- Ошибка введения инсулина. Пусковым фактором может стать нарушение техники проведения инъекции. Усиление действия инсулина происходит при случайном или умышленном внутримышечном введении препарата, растирании места укола.
- Несоблюдение правил питания. Дефицит глюкозы может быть вызван пропуском приема пищи, особенно если пациент использует инсулин короткого действия. Аналогичное состояние возможно при выполнении высокой физической нагрузки, увеличении энергетических затрат.
- Прием алкоголя. Обычно больные учитывают содержание сахара в спиртных напитках, но забывают об их сахароснижающем эффекте. Этиловый спирт подавляет процессы производства глюкозы из неуглеводных соединений в клетках печени. Количество выпитого алкоголя пропорционально продолжительности угнетения глюконеогенеза, кома может развиться спустя некоторое время после опьянения.
- Стадия компенсации СД. Когда чувствительность клеток к инсулину повышается, требуется сокращение дозировки гормонов. Если коррекция лечения не произведена, дозировка препарата становится избыточной.
- Органные заболевания. Кома вызывается сопутствующими сахарному диабету патологиями внутренних органов и систем. Сниженная концентрация глюкозы обнаруживается при дистрофических изменениях печени, нарушении всасывания питательных веществ из кишечника, хронической недостаточности функции почек, гормональном дисбалансе.
Патогенез
Развитие состояния гипогликемии провоцируется снижением уровня сахара крови до 4 ммоль/л и ниже. У больных сахарным диабетом, организм которых адаптируется к состоянию гипергликемии, учитывается не абсолютный показатель глюкозы, а быстрое уменьшение ее концентрации на 5 ммоль/л или больше. Риск гипогликемической комы у данной группы лиц существует даже при нормальном и незначительно сниженном сахаре, потому что для функционирования ЦНС важна не абсолютная величина гликемии, а ее относительная стабильность.
При резком снижении сахара нервные ткани не могут быстро перестроиться на усвоение менее концентрированной глюкозы. Отмечается угнетение метаболических процессов в тканях мозговых структур. Сначала на гипогликемию реагирует кора больших полушарий, что проявляется аурой. По мере усугубления дефицита сахара нарушаются обменные процессы в мозжечке, затем – в подкорково-диэнцефальных структурах. Переход в кому провоцируется развитием патологических процессов в жизненно важных центрах дыхания и сердцебиения в продолговатом мозге. Если гипогликемия нарастает постепенно, определяются симптомы, связанные с поэтапным нарушением работы ЦНС. На быстрое падение сахара организм реагирует усиленной выработкой катехоламинов и гормонов, стимулирующих процесс глюконеогенеза. При этом доминируют адренергические проявления и признаки активации симпатического отдела нервной системы.
Симптомы гипогликемической комы
Состояние комы на фоне гипогликемии подразделяется на прекому и собственно кому. Прекома разворачивается на протяжении 20-30 минут. Ее основными проявлениями считаются необъяснимое чувство голода, выделение холодного пота, слабость, головокружение, возбудимость, сменяющаяся апатией. При отсутствии специализированной помощи развивается кома – сознание отсутствует, кожные покровы остаются мокрыми, бледнеют и холодеют, дыхание становится поверхностным, его частота снижается. В ночное время эти стадии менее различимы. Сон поверхностный, тревожный, нередко возникают кошмарные сновидения. Пациенты кричат и плачут во сне, после пробуждения ощущают спутанность сознания, весь день чувствуют вялость и сонливость. При поступлении в организм глюкозы их состояние приходит в норму.
С учетом этапов угнетения метаболизма в тканях головного мозга выделяют 5 стадий комы, различающихся по своим клиническим проявлениям. На первой стадии (корковой) отмечается необъяснимая раздражительность, головная боль, голод. Сердечный ритм учащенный, кожа влажная. Симптомы слабовыраженные, не всегда трактуются как ухудшение самочувствия. Вторая стадия (подкорково-диэнцефальная) характеризуется формированием вегетативных реакций и поведенческими изменениями. Наблюдается усиленное потоотделение без видимой причины, повышение слюноотделения, появление мелкой дрожи в руках, двоение предметов. Поведение возбужденное, гиперактивное, настроение приподнятое, иногда с элементами агрессии.
На третьей стадии в патологический процесс вовлекается средний мозг. Резко повышается мышечный тонус, возникают тонико-клонические судороги как при эпилепсии. Кожа остается влажной, частота сердечных сокращений превышает 100 ударов в минуту. При нарушении процессов обмена в верхних отделах продолговатого мозга развивается собственно кома. Пациент теряет сознание, рефлексы патологически усиливаются, сердцебиение и пульс остаются учащенными, дыхание сохранено. В стадии глубокой комы весь продолговатый мозг вовлечен в метаболические нарушения. Кожа мокрая, бледная, холодная. Потоотделение прекращается, рефлексы полностью угасают, замедляется сердечный и дыхательный ритм, снижается кровяное давление.
Осложнения
Частые приступы гипогликемии способствуют формированию необратимых изменений в работе мозга. Для детей характерны осложнения в виде снижения когнитивных процессов: хуже усваиваются новые знания, затрудняется решение абстрактно-логических задач, процессы ориентировки и адаптации в новых условиях. У взрослых формируются изменения личности по органическому типу с преобладанием эмоциональной неустойчивости, вспыльчивости. В пожилом возрасте и при сердечно-сосудистых патологиях существует риск развития инсульта, инфаркта миокарда. При отсутствии экстренной помощи гипогликемическая кома способна привести к летальному исходу.
Диагностика
Обследование пациентов выполняет врач-эндокринолог или терапевт. Ключевыми критерием диагностики является сочетание свойственных гипогликемической коме симптомов с объективно определяемым низким уровнем глюкозы (согласно данным исследования крови). Это позволяет дифференцировать данный вид комы с диабетическими комами – кетоацидотической, лактацидемической и гиперосмолярной. Полный диагностический комплекс включает:
- Опрос. В беседе с больным или его родственниками, при изучении медицинской документации уточняется наличие сахарного диабета, его тип, характер течения, выясняются условия, способствовавшие развитию комы. Типичными жалобами являются внезапное ощущение голода, возбуждение, головокружение, усиление потоотделения, головные боли, тремор.
- Осмотр. Выявляется профузный пот, бледность и похолодание кожных покровов. В зависимости от стадии комы регистрируется учащение или урежение ЧСС и пульса, повышение или понижение кровяного давления, усиление или угасание рефлексов.
- Анализ на глюкозу (кровь). У людей с изначально нормальной концентрацией сахара первые симптомы гипогликемии обнаруживаются при показателях 2,77-3,33 ммоль/л, развернутая клиническая картина – при 1,66-2,76 ммоль/л. Для коматозного состояния характерны значения менее 1,65 ммоль/л. При декомпенсации диабета интерпретация показателей осуществляется индивидуально.
Лечение гипогликемической комы
Кома развивается стремительно, поэтому мероприятия проводятся самим пациентом, членами его семьи, специалистами службы скорой медицинской помощи, персоналом отделений интенсивной терапии и реанимации. Основные задачи лечения – восстановление нормального (привычного) количества сахара, процессов жизнедеятельности и способности клеток усваивать глюкозу. Терапия производится на трех уровнях:
- Догоспитальная помощь. На стадии прекомы иногда достаточно восполнить недостаток глюкозы приемом сладкой пищи. Если больной способен есть, ему предлагают продукты, содержащие легкие углеводы – конфеты, батончики и другие сладости. Если остается сохранным только глотательный рефлекс, чайной ложкой дают чай с сахаром или фруктовый сок, не содержащий мякоти. В коматозном состоянии капают раствор сахара под язык.
- Скорая врачебная помощь. Врачи однократно вводят 40% раствор глюкозы внутривенно, а затем организуют капельное введение 5% раствора. Такая схема позволяет привести больного в сознание и избежать повторного развития комы. При тяжелом состоянии и отсутствии положительного результата используют глюкокортикоиды, глюкагон либо адреналин внутривенно или внутримышечно.
- Интенсивная терапия в отделении. При неэффективности вышеописанных мероприятий и исключении других патологий, способных спровоцировать кому, проводятся процедуры, стимулирующие транспорт электролитов сквозь стенки мембран нервных клеток. Пациента подключают к аппарату ИВЛ, назначают препараты, поддерживающие активность сердечной мышцы и тонус кровеносных сосудов. Внутривенно вводят поляризующую смесь, в состав которой входят растворы инсулина, глюкозы и калия хлорида.
Прогноз и профилактика
Прогноз для подавляющего большинства больных благоприятный. Адекватная своевременная медицинская помощь сводит риск летального исхода к минимуму, гипогликемия успешно устраняется. Профилактика заключается в правильном поддерживающем лечении СД: соблюдении диеты и схемы использования инсулина, умеренных физических нагрузках без периодов гиподинамии или интенсивных энергозатрат. Пациентам необходимо регулярно отслеживать показатели глюкозы, при отклонении от нормы обращаться к диабетологу для выяснения причины и коррекции дозы инсулина.
4. Неотложные состояния при сахарном диабете на догоспитальном этапе/ Торшхоева Х.М., Городецкий В.В., Верткин А.Л.// Русский медицинский журнал. – 2003 - №6.
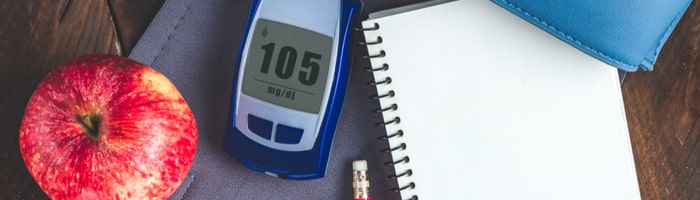
Гипогликемия может возникать в следующих ситуациях:
1. Под действием сахароснижающих (антидиабетических) ЛС, таких как инсулин и стимуляторы секреции инсулина – пероральные сахароснижающие препараты групп сульфонилмочевины и глинидов).
2. Под действием больших доз иных лекарственных средств, одним из побочных эффектов которых является снижение уровня глюкозы крови, например дизопирамида, пентамидина, некоторых противомалярийных препаратов, салицилатов др., а также интоксикации этиловым спиртом.
3. При наличии инсулиномы – опухоли из бета-клеток островков поджелудочной железы, продуцирующих инсулин.
4. При гиперплазии островков поджелудочной железы (микроаденоматоз и незидиобластоз), также сопровождающейся гиперсекрецией инсулина.
5. При различных заболеваниях и синдромах, сопровождающихся изменением процессов глюконеогенеза в печени, утилизации глюкозы периферическими тканями или концентрации инсулина и/или инсулиноподобных факторов в крови, а именно:
5.1. хронической сердечной, почечной, печеночной недостаточности;
5.2. септическом шоке;
5.3. гипофункции эндокринных желез (гипотиреозе, надпочечниковой, гипофизарной и эндокринной полигландулярной недостаточности);
5.4. больших (обычно более 5 см в диаметре) опухолях, как доброкачественных, так и злокачественных, например при мезенхимальных опухолях, гепатоме, адренокортикобластоме, эпителиальных опухолях желудочно-кишечного тракта и мочеполовой системы, лимфомах и др.;
5.5. синдроме инсулинорезистентности типа В (наличии аутоантител к рецепторам инсулина) и др.
6. При нарушении или замедлении всасывания углеводов пищи – после операций на желудке (демпинг-синдром), диабетический гастропарез.
7. Реактивная гипогликемия при употреблении богатой легкоусвояемыми углеводами пищи.
Клиническая картина гипогликемии и мероприятия по неотложной помощи сами по себе практически не зависят от вызвавшей ее причины. Чаще всего в повседневной практике приходится иметь дело с гипогликемиями у больных СД, которым и посвящена данная статья.
Гипогликемию, которую больному удается самостоятельно купировать приемом углеводов, относят к легкой, вне зависимости от выраженности симптомов. Тяжелой считают гипогликемию, для выведения из которой потребовалась помощь другого лица в виде в/в введения глюкозы, или в/м или п/к введения глюкагона, или пероральной дачи углеводов пациенту, который не мог поесть самостоятельно.
Если больной СД получает медикаментозную сахароснижающую терапию и его целевой уровень гликемии установлен на близких к нормальным значениях, то при достижении целевого уровня гликемии полностью избежать гипогликемий не представляется возможным. У больных СД с хорошей компенсацией (показатель гликированного гемоглобина, или HbA1c менее 7,0%) легкие гипогликемии могут отмечаться 1–2 раза в неделю. Частота тяжелых гипогликемий у больных СД 1-го типа, имеющих HbA1c около 7,5%, составляет около 0,15 (диапазон 0,05 – 0,54) случаев/больного в год. У пожилых больных СД 2-го типа, получающих инсулин, при уровне HbA1c 8,5% средняя частота тяжелых гипогликемий составляет 0,10 случаев/больного в год. По нашим данным, частота тяжелых гипогликемий у российских больных СД 1-го типа (HbA1 9,2% – 12,3%) находится в диапазоне от 0,08 до 0,14 на 1 больного в год, у больных СД 2-го типа – от 0 до 0,2 случая /больного в год.
Несмотря на высокую распространенность гипогликемий в целом, тяжелые гипогликемии занимают лишь 3–4% в структуре летальности при СД. Основное клиническое значение гипогликемии заключается в том, что она является одним из главных препятствий для достижения близкого к нормальному уровня гликемии, необходимой для профилактики поздних сосудистых осложнений СД.
Этиология и патогенез
Нормальная концентрация глюкозы в крови поддерживается в том случае, если поступление глюкозы в кровоток равно исчезновению глюкозы из крови. Следовательно, главная причина гипогликемии – избыток инсулина в организме по отношению к поступлению глюкозы извне (с пищей) или из эндогенных источников (печень), а также по отношению к ускоренному поглощению глюкозы тканями (мышечная работа). Факторы, провоцирующие дисбаланс между количеством инсулина и глюкозы в крови, перечислены в таблице 1.
Наиболее частыми из них можно считать три: несоответствие дозы инсулина или пероральных сахароснижающих препаратов (из групп сульфонилмочевины и глинидов) принятому количеству углеводов, незапланированная физическая нагрузка выше обычного уровня и прием алкоголя. Другие пероральные препараты при монотерапии, как правило, не вызывают или крайне редко вызывают тяжелую гипогликемию.
Основным фактором риска тяжелой гипогликемии является неимение при себе легкоусвояемых углеводов для незамедлительного купирования легкой гипогликемии (недостаточное обучение пациента). Кроме того, риск тяжелой гипогликемии повышается у больных с повторными тяжелыми гипогликемиями в анамнезе, а также при отсутствии остаточной секреции инсулина, длительном течении СД, потере ощущения симптомов гипогликемии, терминальной диабетической нефропатии, в старческом возрасте и низкий социальный статус пациента.
У больных с непродолжительным СД вышеописанная система противорегуляции при гипогликемии функционирует так же, как у здоровых лиц. При длительном СД эта функция может нарушаться: в первую очередь, уменьшается секреция глюкагона, позднее – адреналина, что повышает риск тяжелых гипогликемий. Система противорегуляции может не функционировать при высокой концентрации инсулина в крови. В силу этих причин больные СД никогда не должны ожидать самостоятельного прекращения гипогликемии – всегда следует принимать активные и неотложные меры для ее купирования.
При гипогликемии отмечается компенсаторное усиление мозгового кровотока в 2–3 раза, поэтому большинство случаев легких гипогликемий не сопровождается необратимыми последствиями недостатка глюкозы в клетках коры головного мозга. В отличие от легкой, тяжелая гипогликемия повышает риск сердечно-сосудистых, нейропсихических и иных осложнений, хотя и при тяжелой гипогликемии, даже повторной, они развиваются далеко не всегда. Вопреки распространенному мнению, гипогликемии не являются причиной и не утяжеляют течение диабетических микроангиопатий, в частности ретинопатии. Так, в основополагающем исследовании компенсации диабета и его осложнений (DCCT) длительное поддержание близкого к нормальному уровня гликемии достоверно замедляло появление и прогрессирование микроангиопатий, хотя и сопровождалось повышением частоты тяжелых гипогликемий.
К вегетативным симптомам (симптомам-предвестникам) гипогликемии относят сердцебиение, дрожь, бледность кожи, усиленную потливость, тошноту, сильный голод, беспокойство, агрессивность, мидриаз, ощущение покалывания (обычно губы, язык, кончики пальцев). Нейрогликопенические симптомы включают слабость, нарушение концентрации, головную боль, головокружение, парестезии, чувство страха, дезориентацию, речевые, зрительные, поведенческие нарушения, амнезию, нарушение координации движений, спутанность сознания, кому, судороги. Далеко не все симптомы возникают при каждой гипогликемии; ее картина может меняться у одного и того же пациента. К особенностям алкогольной гипогликемии относятся трудность ее распознавания пациентом и окружающими за счет большого сходства субъективных и объективных симптомов гипогликемии и опьянения, отсроченное возникновение и затяжное течение и возможность повторных гипогликемий. Три последних признака характерны и для гипогликемии, вызванной продолжительной физической нагрузкой.
При тяжелой гипогликемии потерявшего сознание пациента следует уложить на бок и освободить полость рта от остатков пищи; нельзя вливать в полость рта сладкие растворы (риск аспирации и асфиксии). Внутривенно струйно вводится 40% глюкозы в количестве 20–30 мл (максимум – до 100 мл), до восстановления сознания. Альтернативой, особенно в домашних условиях до приезда медицинской бригады, является подкожное или внутримышечное введение 1–2 мл (1–2 мг) препарата глюкагона, который выпускается в виде заполненных раствором шприц-тюбиков. Ввести препарат глюкагона должны родственники или близкие больного, что значительно упрощает и ускоряет выведение больного из бессознательного состояния. Один миллиграмм глюкагона повышает гликемию в среднем на 8,5 ммоль/л; сознание обычно восстанавливается через 5–10 минут после введения. Глюкагон стимулирует эндогенную продукцию глюкозы печенью, поэтому для его эффекта необходимо наличие гликогена в печени. Он будет неэффективен при алкогольной гипогликемии и гипогликемии, вызванной массивной передозировкой инсулина или препаратов сульфонилмочевины. В первом случае продукция глюкозы печенью будет заблокирована этанолом, во втором – инсулином.
Если сознание не восстанавливается после внутривенного введения 100 мл 40% глюкозы, то начинают внутривенное капельное введение 5–10% глюкозы и госпитализируют больного. Другими показаниями к госпитализации являются отсутствие явной причины гипогликемии, передозировка препаратов сульфонилмочевины, ночная тяжелая гипогликемия, признаки неврологического дефицита. Если первые мероприятия по купированию тяжелой гипогликемии не восстанавливают сознание, необходимо исключать массивную передозировку сахароснижающих препаратов, интоксикации (алкоголем, седативными и снотворными препаратами) и другие причины потери сознания, которые могли быть спровоцированы гипогликемией, прежде всего сердечно-сосудистые, инсульт, черепно-мозговую травму. Если сознание не восстанавливается свыше 4 ч, весьма вероятен отек мозга и неблагоприятный исход.
Гипогликемическая кома может быть протрагированной, если она вызвана избыточным приемом алкоголя, передозировкой инсулина продленного действия и препаратов сульфонилмочевины с большой продолжительностью действия (например, глибенкламида), особенно у больных старческого возраста или при сопутствующем нарушении функции почек. Внутривенное капельное введение 10% глюкозы, чередуя с 40%-ным раствором во избежание перегрузки жидкостью, необходимо продолжать столько, сколько необходимо для нормализации гликемии. При передозировке препаратов сульфонилмочевины необходимо сделать промывание желудка и назначить энтеросорбенты, при массивной передозировке инсулина выполняют хирургическое иссечение места инъекции (это целесообразно сделать, если после передозировки прошло не более 2–3 ч).
Основные ошибки в диагностике и лечении гипогликемий связаны с отсутствием их лабораторного подтверждения. Ошибкой также является неопределение гликемии любому больному с внезапно возникшими нарушением сознания, парезом, судорожным приступом, вычурным или агрессивным поведением. Если измерить гликемию невозможно, показано эмпирическое внутривенное введение 40% глюкозы и другие мероприятия, исходящие из предполагаемого диагноза гипогликемии. При гипогликемии они окажутся адекватными, а при других состояниях, в т. ч. диабетическом кетоацидозе или гиперосмолярном гипергликемическом состоянии, это количество глюкозы не ухудшит состояние пациента.
Введение тиамина (витамина В1) при тяжелой гипогликемии как таковой у больного СД патогенетически не обосновано и не имеет доказанного клинического значения. Тиамин в дозе 100 мг показан лишь тем пациентам с тяжелой гипогликемией, у которых имеется высокая вероятность авитаминоза В1 и развития энцефалопатии Вернике, а именно: а) при хроническом алкоголизме и наличии не менее чем одного симптома энцефалопатии Вернике (рвота, нистагм, одно- или двусторонняя офтальмоплегия, атаксия, лихорадка); б) в регионах, где встречается болезнь бери-бери – авитаминоз В1; в) при наличии недостаточности питания (алиментарного истощения).
Профилактика
Каждый больной СД, получающий сахароснижающие препараты (особенно инсулин, препараты сульфонилмочевины, глиниды), должен знать симптомы гипогликемии, ее причины, пусковые факторы, правила купирования и предотвращения. Еще во время пребывания в стационаре больные, которым впервые назначается инсулин, должны испытать легкую гипогликемию, чтобы знать, какие симптомы при этом возникают. Гипогликемию можно целенаправленно вызвать, например физической нагрузкой перед приемом пищи.
Читайте также:
- Конфликты в коллективе как органическая составляющая жизни организации кратко
- Чем заняться после школы рассказ
- Почему на южном направлении россия придерживалась оборонительной тактики кратко
- Как действовать если вы попали в перестрелку на улице кратко
- Почему несмотря на желание аркадий не может сделаться сильным энергическим кратко

