Сообщение про ковид 19 кратко по биологии
Обновлено: 05.07.2024
Coronaviridae – семейство РНК-содержащих вирусов, способных вызывать от легких форм острой респираторной инфекции до тяжелого острого респираторного синдрома. Науке известно о присутствии среди населения четырех коронавирусов (HCoV-229E, -OC43, -NL63 и -HKU1), присутствующие в структуре ОРВИ и вызывающие поражение верхних дыхательных путей легкой и средней степени тяжести.
SARS-CoV-2 – одноцепочечный РНК-содержащий вирус. Коронавирус SARS-CoV-2 предположительно рекомбинантным вирусом между коронавирусом летучих мышей и неизвестным по происхождению коронавирусом.
Механизм проникновения в клетку
В первую очередь SARS-CoV-2 проникает в клетки-мишени, имеющие рецепторы ангиотензинпревращающего фермента II типа (ACE2), расположенные на клетках дыхательного пути, сердца, пищевода, почек, мочевого пузыря, подвздошной кишки, ЦНС. Тем не менее, основная мишень – альвеолярные клетки II типа (AT2) легких. Данный фактор является предрасполагающим к развитию пневмонии. При диссеминации SARS-CoV-2 из системного кровотока возможно поражение головного мозга. Гипосмия на начальном этапе может свидетельствовать о поражении ЦНС.
Пути передачи инфекции:
- воздушно-капельный (основной);
- воздушно-пылевой;
- контактный;
- фекально-оральный.
Основной источник инфекции – больной человек (даже в инкубационном периоде).
При комнатной температуре и н.у. вирус способен сохранять жизнеспособность на различных объектах окружающей среды до 72 часов.
Клиническая картина:
Инкубационный период: 2-14 суток.
Основные клинические симптомы:
- повышение температуры тела;
- сухой кашель;
- одышка (наиболее тяжёлая на 6-8 день);
- утомляемость;
- ощущение заложенности в грудной клетке.
- предмиалгия;
- спутанность сознания;
- головные боли;
- кровохарканье;
- диспепсические расстройства (диарея, тошнота, рвота);
- сердцебиение.
Симптомы способны проявляться и при отсутствии повышения температуры тела.
Клинические варианты COVID-19:
- острая респираторная вирусная инфекция с поражением верхних отделов дыхательных путей;
- пневмония без дыхательной недостаточности;
- пневмония с ОДН;
- ОРДС;
- сепсис;
- септический (инфекционно-токсический) шок.
80% случаев COVID-19 протекает в легкой форме ОРВИ.
Наиболее тяжелые формы наблюдаются у пациентов пожилого возраста, часто наблюдались быстро прогрессирующее заболевание нижних дыхательных путей, пневмония, ОДН, ОРДС, сепсис и септический шок.
Отмечен большой процент сопутствующих заболеваний среди инфицированных: сахарный диабет (20%), артериальная гипертензия (15%) и иные сердечно-сосудистые патологии (15%).
Статья составлена на основе временных методических рекомендаций по профилактике, диагностике и лечению новой коронавирусной инфекции (COVID-19).

COVID-19 (коронавирусная инфекция) - инфекционное заболевание, вызванное тяжелым острым респираторным синдромом коронавируса 2019-nCoV (SARS-CoV-2). Заболевание было впервые выявлено в декабре 2019 года в городе Ухане,региональном центре китайской провинции Хубэй, и с тех пор распространилось по всему миру, что привело к продолжающейся пандемии коронавируса в 2019-20 годах.
Краткое описание COVID-19
Общие симптомы COVID-19 включают лихорадку, кашель и одышку. Остальные симптомы могут включать в себя усталость, мышечные боли, диарею, боль в горле, потерю обоняния и боли в животе. Время появления симптомов - около пяти дней, но может варьироваться от двух до 14 дней. Хотя большинство случаев заболевания приводит к легким симптомам, некоторые прогрессируют до вирусной пневмонии и полиорганной недостаточности.
Полиорганная недостаточность - тяжёлая неспецифическая стресс-реакция организма, совокупность недостаточности нескольких функциональных систем, развивающаяся как терминальная стадия большинства острых заболеваний и травм.
Вирус в основном распространяется между людьми во время тесного контакта - чаще всего через маленькие капли, формирующиеся во время кашля, чихания или разговора. Люди могут также заразиться при прикосновении к зараженной поверхности, а затем при касании лица (уязвимые места: глаза, рот и нос).
Вирус может выживать на поверхности до 72 часов. Коронавирус наиболее заразен в течение первых трех дней после появления симптомов, хотя его распространение может быть возможным до появления симптомов и на более поздних стадиях заболевания.
Стандартным методом диагностики является полимеразная цепная реакция с обратной транскрипцией в реальном времени (rRT-PCR) из мазка из носоглотки. Инфекция также может быть диагностирована по комбинации симптомов, факторов риска и компьютерной томографии грудной клетки, показывающей признаки пневмонии.
Рекомендуемые меры по предотвращению инфекции включают частое мытье рук, поддержание физического расстояния (до 1.5 - 4 метра) от окружающих (особенно от тех, у кого есть явные симптомы), блокирование кашля и чиханья тканью или внутренней стороной локтя. Использование масок рекомендуется людям с подозрением на коронавирус, врачам и обслуживающему персоналу. Рекомендации по использованию медицинских масок широкой аудиторией различаются: в некоторых странах власти рекомендуют не использовать их, в некоторых наоборот, а в других настоятельно требуют их использования.
В настоящее время не существует вакцины или индивидуального противовирусного лечения для COVID-19. Госпитализация заключается лечении симптомов, поддерживающей терапии, изоляции и экспериментальных мерах.
Симптомы коронавируса
Люди, инфицированные вирусом могут быть бессимптомными или иметь симптомы, похожие на грипп, включая жар, кашель, усталость и одышку. Экстренные симптомы включают в себя затрудненное дыхание, постоянную боль в груди или чувство давления, спутанность сознания, трудности с пробуждением и синюшность лица или губ.
Реже могут наблюдаться симптомы со стороны верхних дыхательных путей, такие как чиханье, насморк или боль в горле . Такие симптомы, такие как тошнота , рвота и диарея наблюдались в разных процентах. Некоторые случаи в Китае первоначально представлены только со стеснением в груди и учащенном сердцебиении.
В некоторых случаях заболевание может прогрессировать до пневмонии, полиорганной недостаточности и смерти. В тяжелой форме заболевания время от появления симптомов до необходимости искусственной вентиляции легких обычно составляет восемь дней.
Отчеты показывают, что не у всех инфицированных развиваются симптомы, но их роль в передаче неизвестна. Предварительные данные свидетельствуют о том, что бессимптомные случаи могут сильно способствовать распространению заболевания.
Доля инфицированных людей, у которых нет симптомов, в настоящее время неизвестна и изучается. Корейские центры по контролю и профилактике заболеваний (KCDC) сообщили, что 20% всех подтвержденных случаев заболевания COVID=19 оставались бессимптомными во время пребывания в больнице. Национальная комиссия здравоохранения Китая начала включать бессимптомные случаи в свои ежедневные случаи 1 апреля: из 166 случаев заражения в этот день 130 (78%) были бессимптомными.
- Лихорадка - 88%
- Сухой кашель - 68%
- Усталость - 38%
- Выделение мокроты- 33%
- Потеря обоняния - от 15 до 30%
- Сбивчивое дыхание - 19%
- Боль в суставах и мышцах - 15%
- Больное горло - 14%
- Головная боль - 14%
- Озноб - 11%
- Тошнота или рвота - 5%
- Заложенность носа - 5%
- Диарея - 4 - 31%
- Кровохарканье - 0.9%
- Покраснение глаз - 0.8%
Инкубационный период коронавируса
Как и в случае с инфекциями, существует задержка между моментом, когда человек заражен вирусом, и временем, когда у него появляются симптомы. Это называется инкубационный период.
Инкубационный период для COVID-19 обычно составляет пять-шесть дней, но может варьироваться от двух до 14 дней. 97,5% людей они составляют 11,5 дней после заражения.
Как заражаются коронавирусом
ВОЗ и Центры США по контролю и профилактике заболеваний (CDC) утверждают, что заражение COVID-19 происходит во время тесного контакта воздушно-капельным путём при кашле, чихании или разговоре людей; с близким контактом в пределах 1–4 метров.
Исследование, проведенное в Сингапуре, показало, что открытый кашель может привести к перемещению капель на 4,5 метров. Второе исследование, проведенное во время пандемии 2020 года, показало, что рекомендации относительно расстояния, которое могут пролетать капели, основываются на старых данных 30-х годов прошлого века, в которых игнорировался защитный эффект и скорость теплого влажного дыхания. Новое исследование показало, что открытый кашель или чихание могут доносить капли на расстояние до 8,2 метра.
Респираторные капли могут также возникать при выдохе, в том числе при разговоре. Хотя вирус обычно не передается по воздуху, Национальная академия наук предположила, что возможна передача биоаэрозоля, и пробы, взятые из систем вентиляции помещений дали положительные результаты на вирусную РНК.
Капли могут попасть в рот или нос людей, которые находятся рядом, затем проникнуть в легкие. Некоторые медицинские процедуры, такие как интубация и сердечно-легочная реанимация (СЛР), могут привести к аэрозолизации дыхательных секретов и, следовательно, к распространению инфекции в воздухе. Коронавирус также может распространяться, когда кто-то касается зараженной поверхности, а затем касается глаз, носа или рта. Есть доказательства, что он может распространяться с фекалиями больных, этот риск считается низким. Кровь и слюна также содержат определённую концентрацию вируса.
Вирус является наиболее заразным, когда люди имеют явные симптомы; хотя распространение может быть возможным до появления симптомов (этот риск низок). Европейский центр по контролю и профилактике заболеваний (ECDC) докладывает, что до момента определения положительного диагноза на COVID-19, один человек обычно заражает двух-трёх других.
Сколько живет коронавирус
- в течение одного дня на картоне,
- до трех дней на пластике (полипропилен) и нержавеющей стали,
- до четырех часов на 99% меди.
- 78–95% этанола (спирт, используемый в спирте)
- 70–100 % 2-пропанол (изопропиловый спирт)
- сочетание 45% 2-пропанола с 30% 1-пропанола,
- 0,21% гипохлорита натрия (отбеливатель),
- 0,5% перекиси водорода,
- 0,23–7,5% повидон-йода .
Как определяют коронавирус или тестирование COVID-19
ВОЗ опубликовала несколько протоколов тестирования на заболевание. Стандартным методом тестирования является полимеразная цепная реакция с обратной транскрипцией в реальном времени (rRT-PCR).
Тест обычно проводится на респираторных образцах, полученных мазком из носоглотки, однако также можно использовать мазок из носа или мокроту. Результаты обычно доступны от нескольких часов до двух дней.
Можно использовать анализы крови, но для этого требуется два образца крови, взятых с интервалом в две недели. Китайские ученые смогли выделить штамм коронавируса и опубликовали генетическую последовательность, поэтому лаборатории по всему миру могут независимо разрабатывать тесты полимеразной цепной реакции (ПЦР) для выявления инфекции вирусом.
По состоянию на 4 апреля 2020 года тесты на антитела (которые могут выявлять активные инфекции и был ли человек инфицирован в прошлом) находились в стадии разработки, но еще не получили широкого применения.
FDA одобрило первый тест по месту оказания медицинской помощи 21 марта 2020 года для использования в конце этого месяца.
В диагностических руководствах, выпущенных госпиталем Чжуннань Университета Ухань, предложены методы выявления инфекций на основе клинических особенностей и характером эпидемиологического риска. Они включали выявление людей, у которых были по крайней мере два из следующих симптомов в дополнение к истории поездки в Ухань или контакта с другими инфицированными людьми: лихорадка, визуальные признаки пневмонии, нормальное или пониженное количество лейкоцитов или пониженное количество лимфоцитов.
В обзоре за март 2020 года был сделан вывод, что рентгенография грудной клетки на ранних стадиях не имеет большого значения, тогда как компьютерная томография грудной клетки полезна еще до появления симптомов. Типичные признаки на КТ включают двусторонние многолинейные помутнения матового стекла с периферическим, асимметричным и задним распределением. Субплевральное доминирование, утолщение лобулярной перегородки с переменным альвеолярным заполнением и их консолидация развиваются по мере развития болезни.
По состоянию на март 2020 года Американский колледж радиологии дал заключение, чтобы "КТ не использовалась для скрининга или в качестве теста первой линии для диагностики COVID-19".
Искусственная вентиляция легких
Большинство случаев заболевания COVID-19 недостаточно серьезны, чтобы применять искусственную вентиляцию легких (искусственная помощь для поддержки дыхания), но в в ряде случаев она необходима. Некоторые канадские врачи рекомендуют использование метода инвазивной вентиляции легких.
Тяжелые случаи чаще всего встречаются у пожилых людей (старше 60 лет и особенно у старше 80 лет).
Во многих развитых странах не хватает больничных коек на душу населения , что ограничивает систему здравоохранения. Исследование эпидемии в Китае показало, что 5% заболевших были госпитализированы в отделения интенсивной терапии, 2,3% нуждались в искусственной вентиляции и 1,4% умерли. Около 20–30% людей в больнице с пневмонией от COVID-19 нуждались в интенсивной терапии для респираторной поддержки.
Повторное инфицирование коронавирусом
По состоянию на март 2020 года неизвестно, обеспечивает ли перенесенная инфекция эффективный и длительный иммунитет у вылечившихся. Иммунитет, в принципе, считается вероятным, если опираться на поведение других коронавирусов. Но есть случаи, когда после выздоровления от COVID-19 следовали положительные тесты на коронавирус. Врачи больше склоняются, что это затяжная инфекция, а не повторная.
История коронавируса
Коронавирус 2019-nCoV (SARS-CoV-2) считается естественным (природным) и животного происхождения. Точное происхождение до сих пор неизвестно, но к декабрю 2019 года распространение коронавирусной инфекции было почти полностью обусловлено передачей от человека человеку.
Ранее сообщалось, что первое инфицирование произошло 17 ноября 2019 года в городе Ухань, Китай. Исследование первых 41 случаев подтвержденного COVID-19, опубликованное в январе 2020 года в журнале The Lancet, выявило самую раннюю дату появления симптомов - 1 декабря 2019 года. Официальные публикации ВОЗ сообщают о самом раннем появлении симптомов - 8 декабря 2019 года.
Строение коронавируса SARS-CoV-2
Вирусы 2019-nCoV (SARS-CoV-2) представляют собой крупные плеоморфные сферические частицы с выпуклыми поверхностными выступами, которые образуют корону вокруг частиц на электронных микрофотографиях. Размер коронавируса находится в диапазоне 80–90 нм. Оболочка вируса на электронных микрофотографиях выглядит как отдельная пара электронно-плотных оболочек.
Связанный с SARS коронавирус является членом рода Betacoronavirus (группа 2) или Beta-CoV B и подрода Sarbecovirus (подгруппа B). В отличие от эмбековирусов или альфа-коронавирусов, сарбековирусы имеют только одну папаин-подобную протеиназу (PLpro) вместо двух в открытой рамке считывания ORF1. Было установлено, что SARSr-CoV является ранним отщеплением от бета-коронавирусов на основе набора консервативных доменов, которые он разделяет с группой.
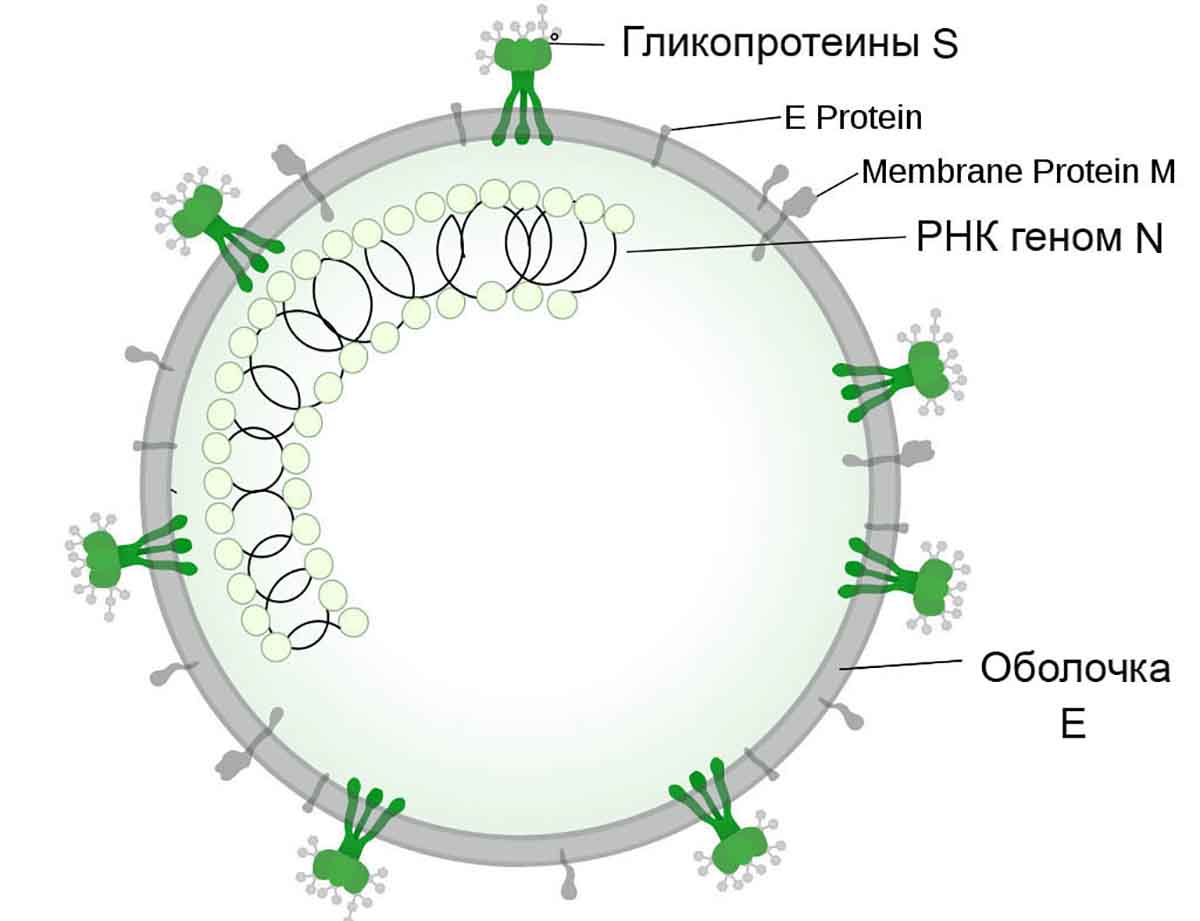
Каждый вирион SARS-CoV-2 имеет диаметр около 50–200 нанометров . Как и другие коронавирусы, SARS-CoV-2 содержит четыре структурных белка, известных как гликопротеины S (спайк-белки, шипы), E (оболочка), M (мембрана) и N (нуклеокапсид).
Протеин N содержит геном РНК, а белки S, E и M вместе создают вирусную оболочку или суперкапсид. Гликопротеин S, который был выявлен на атомном уровне с помощью криогенной электронной микроскопии, является белком, ответственным за то, чтобы вирус прикреплялся к мембране клетки-хозяина и сливался с ней.
Коронавирус SARS-CoV-2 под микроскопом:

Цифровая цветная электронная микрофотография вирионов SARS-CoV-2 (желтого цвета), полученных из клеток человека, культивируемых в лаборатории.

Микрофотография вирионов SARS-CoV-2 (красного цвета), выделенных от пациента во время пандемии коронавируса в 2020 году.
Эксперименты по моделированию белка на спайк-белке вируса вскоре показали, что SARS-CoV-2 обладает достаточным сходством с рецепторным ангиотензинпревращающим ферментом 2 (АПФ2) клеток человека, чтобы использовать их в качестве механизма проникновения в клетку . К 22 января 2020 года группа в Китае, работающая с полным геномом вируса, и группа в Соединенных Штатах, использующая методы обратной генетики независимо и экспериментально, продемонстрировали, что АПФ2 может действовать как рецептор для SARS-CoV-2.
Исследования показали, что SARS-CoV-2 обладает более высокой аффинностью к человеческому АПФ2, чем исходный штамм вируса SARS. SARS-CoV-2 также может использовать вспомогательно BSG, чтобы войти в клетку человека.
Первичное пиковое праймирование белка трансмембранной протеазой, серин 2 (TMPRSS2), имеет важное значение для проникновения SARS-CoV-2.
После того, как вирион SARS-CoV-2 присоединяется к клетке-мишени, клеточная протеаза TMPRSS2 разрезает спайк-белок вируса, обнажая слитый пептид . Затем вирион высвобождает РНК в клетку, заставляя клетку производить копии вируса, которые распространяются, чтобы заразить больше клеток. SARS-CoV-2 продуцирует как минимум три фактора вирулентности, которые способствуют выделению новых вирионов из клеток-хозяев и ингибируют иммунный ответ.
Данную статью можно использовать в качестве доклада о коронавирусе для школы или института. Также рекомендуем статью из Википедии SARS-CoV-2.
Помогаем учителям и учащимся в обучении, создании и грамотном оформлении исследовательской работы и проекта.
Темы исследований
Оформление работы
Наш баннер
Сайт Обучонок содержит исследовательские работы и проекты учащихся, темы творческих проектов по предметам и правила их оформления, обучающие программы для детей.
Код баннера:
Исследовательские работы и проекты
Краткая характеристика COronaVIrus Disease 2019 (COVID-19) и его сравнение с сезонным гриппом

В процессе исследовательской работы по биологии на тему "Краткая характеристика COronaVIrus Disease 2019 (COVID-19) и его сравнение с сезонным гриппом" автором было дано объяснение, что такое новая коронавирусная инфекция COVID-19, как она проявляется у человека и насколько опасна для жизни.
Подробнее о работе:
Учебный проект по биологии на тему "Краткая характеристика COronaVIrus Disease 2019 (COVID-19) и его сравнение с сезонным гриппом" объясняет, чем отличается заболевание, вызванное новым вирусом COVID-19 от болезни гриппом, и почему некоторые симптомы этих заболеваний похожи. В таблице приведен подробный анализ симптоматик двух заболеваний, с помощью которого простой человек сможет отличить одну болезнь от другой.
В исследовательском проекте по биологии на тему "Краткая характеристика COronaVIrus Disease 2019 (COVID-19) и его сравнение с сезонным гриппом" учащаяся школы рассказала, чем коронавирус отличается от гриппа, и что необходимо делать, чтобы предотвратить заражение коронавирусом, а если это уже случилось, диагностировать его на ранних стадиях. В таком случае лечение будет более эффективно, а болезнь пройдет в легкой форме. Также правильная и своевременная диагностика коронавируса позволит сократить число потенциальных зараженных.
Оглавление
Введение
1. Сравнение COronaVIrus Disease 2019 и гриппа.
2. Социальный опрос.
Заключение
Список литературы
Введение
Люди задумываются над опасностью, происхождением и последствиями возникшего в мире вируса. Одни считают, что он безвреден, у других же имеется мнение, что это – одна из самых опасных болезней.
Поскольку новый вирус мало изучен и имеет какие-либо сходства с обычным гриппом, то люди должны знать, как отличить одну болезнь от другой. Итак, целью работы является изучение данных по COVID-19 19 с из интернет - источников и его сравнение с разными штаммами гриппа.
Эпидемия коронавируса COVID-19 началась в Китайской Народной Республике в конце 2019 года. Многие первые заболевшие имели отношение к рынку Уханя, на котором продаются морепродукты, а также птицы, змеи, летучие мыши и сельскохозяйственные животные.
Эпидемия уже вошла в историю как чрезвычайная ситуация международного значения, так как в каждой стране есть хотя бы один зараженный человек. По мнению различных вирусологов, из Великобритании и Германии, пандемия может продлиться от одного до двух лет. Как считает американский профессор-эпидемиолог Джастин Лесслер, что COVID-19 не исчезнет, а в будущем — не станет препятствием для нормализации жизни, которая наступит благодаря вакцинам или благодаря приобретению населением иммунитета естественным путём.
Сравнение COronaVIrus Disease 2019 и гриппа
Как видно из таблицы, новый короновирус имеет некоторые сходства в проявлениях симптомов с другими вирусными заболеваниями, поэтому важно их различать. Имеют различный инкубационный период.
Таким образом, по мнению известных ученых, например директора Лондонской школы гигиены и тропической медицины Питера Пиота, у SARS-CoV-2 есть несколько важных отличий.
Во-первых, в течение нескольких дней после заражения человек не испытывает никаких симптомов, но уже может заражать других. Это особенно неприятная характеристика, так как она существенно затрудняет изоляцию вируса.
В случае с SARS, например, все было ровно наоборот: симптомы появлялись сразу, но опасность для окружающих больной начинал представлять лишь через несколько дней.
Во-вторых, до 80% заболевших ощущают лишь легкое недомогание вроде обычной простуды или гриппа, а почти каждый пятый (18%) и вовсе не испытывает никаких симптомов, но при этом остается источником заражения, даже не зная об этом.
В-третьих, на начальных этапах болезни вирус активно размножается именно в гортани, поэтому кашель распыляет вокруг зараженного миллиарды вирусных частиц. А кашлять больной начинает первым делом - все остальные симптомы проявляются (или не проявляются) позже.
Социальный опрос о коронавирусе
В настоящее время в мире обсуждение о распространенном вирусе COVID-19 и его заразности считается актуальным. В сети бытует мнение о том, что коронавирус на самом деле не опаснее сезонного гриппа. Чтобы выяснить мнение людей о коронавирусе и гриппе, я также провела среди знакомых свой независимый опрос.
Для этого для опроса мною были разработаны следующие вопросы:
- Какую болезнь вы считаете более опасной: коронавирус или грипп (свиной, птичий)?
- Какая из этих болезней наиболее распространена в мире?
- Одинаковы ли симптомы у этих вирусов?
- Считаете ли вы, что заразиться COVID-19 легче, чем гриппом?
- Как вы защищаетесь от этих болезней?
В опросе участвовали 30 человек. Как видно из таблицы (см. ниже), люди по-разному осведомлены по данной проблеме.
| Вопрос | (COVID-19) | (грипп) | нет четкого ответа |
| Какую болезнь вы считаете более опасной: коронавирус или грипп (свиной, птичий)? | 15 | 11 | 4 |
| Какая из этих болезней наиболее распространена в мире? | 7 | 13 | 10 |
| да | нет | нет четкого ответа | |
| Одинаковы ли симптомы у этих вирусов? | 20 | 10 | 0 |
| Считаете ли вы, что заразиться COVID-19 легче, чем гриппом? | 19 | 11 | 0 |
50% опрошенных считают, что коронавирус опаснее гриппа. Опираясь на информацию о том, что грипп существует в нашем мире дольше, около 43% утверждают, что грипп наиболее распространен. Примерно 67% респондентов считают, что у коронавируса и гриппа одинаковые симптомы. Ранее в таблице они были описаны, и можно смело утверждать, что некоторые из них схожи. Также около 65% считают, что на данный момент заразиться COVID-19 легче, но в тоже время малая часть опрошенных не соблюдает режим самоизоляции и не соблюдает меры профилактики.
Заключение
Используя интернет-источники я узнала, что представляет собою сезонный грипп и коронавирус, какие у них симптомы и, как надо действовать, чтобы не заразиться этими болезнями. В то же время, по данным опроса, мы видим, что каждый имеет свою точку зрения насчет всего происходящего вокруг: кого-то не сильно волнует развивающаяся в мире эпидемия, а кого-то она очень сильно затронула. Именно для этого была сделана эта работа – чтобы помочь людям вовремя разобраться в этом вопросе и принять необходимые меры защиты.
Как долго еще будет существовать в мире эта болезнь? Сколько еще людей от нее пострадает? Какие будут последствия? Никто не знает. С возникновения болезни прошло уже около полугода, но вспышка вируса все еще считается пандемией и только набирает обороты. В некоторых странах количество зараженных за день уже стало уменьшаться, но на сегодняшний день у нас в России выявлен 344481 случай коронавируса в 85 регионах. За весь период эпидемии зафиксирован 3541 летальный исход, выздоровели 113 299 человек.(данные на 24 мая). Будем надеяться, что эпидемия прекратится и человечество станет устойчивым к новому вирусу.
Для написания данной работы были использованы ресурсы Сети Интернет
COVID-19 – это инфекционное вирусное заболевание, преимущественно поражающее легочную ткань. Патогномоночными симптомами являются дыхательная недостаточность, респираторный дистресс-синдром при критическом течении. Помимо этих проявлений, пациенты предъявляют жалобы на сухой кашель, высокую лихорадку, потерю вкуса и обоняния. Диагностика ‒ обнаружение возбудителя в биологических материалах (молекулярно-генетический метод), специфических антител к патогену (ИФА). Этиотропное лечение осуществляется известными противовирусными и другими препаратами, применяются средства патогенетической, симптоматической терапии.
МКБ-10




Общие сведения
COVID-19 (новая коронавирусная инфекция) является респираторной инфекцией. Впервые была зафиксирована в декабре 2019 г. в г. Ухань (Китай), откуда впоследствии распространилась на Юго-Восточную Азию, страны Европы, Южной, Северной Америки, Россию и СНГ. В марте 2020 г. ВОЗ объявила пандемию, в октябре 2020 г. – вторую волну заболевания. По данным на апрель 2021 года, во всем мире подтверждено более 150 млн. случаев COVID-19, умерли свыше 3-х млн. человек. Наиболее подвержены патологии люди старшего возраста, имеющие хронические болезни, также чернокожие, латиноамериканцы и азиаты. Мужчины предрасположены к наиболее тяжелому течению инфекции.

Причины
Характеристика возбудителя
Возбудитель заболевания – новый РНК-содержащий бета-коронавирус SARS-CoV2 из одноименного семейства. Секвенирование полного генома, филогенетический анализ показали, что наиболее близкое сходство наблюдается с двумя видами коронавирусов летучих мышей, следовательно, они могут являться природным резервуаром инфекции. Убедительных доказательств передачи вируса от этих млекопитающих, напрямую либо с помощью промежуточного хозяина, нет.
Выделены несколько подвидов коронавируса, возникших после мутаций:
- B.1.1.7(202012/01 или 20I/501Y.V1). Был впервые выделен в конце 2020 года (Великобритания), где значительно ускорил рост числа заболевших. Этот вариант содержит более десятка мутаций, несколько из них являются составляющими спайкового белка. По разным оценкам, данный вариант на 50-75% более контагиозен, на 25-40 % легче передается, чем первоначальный вирус.
- B.1.351 (20H/501Y.V2). Этот вариант был идентифицирован как южноафриканский. Вирус содержит еще одну мутацию внутри спайкового белка ‒ E484K, которая потенциально может повлиять на иммунитет от предшествующей инфекции или вакцинации. Клинические последствия этого снижения нейтрализующей активности не выяснены, предполагается, что иммунитет, индуцированный вакциной мРНК COVID-19, будет защищать от вируса B.1.351.
- P.1 (20J/501Y.V3). Штамм впервые описан японскими учеными у четырех путешественников из Бразилии. Впоследствии он был выявлен во многих странах, включая США. Этот подвид коронавируса имеет несколько мутаций, включающие три внутри рецептора шипового (спайкового) S-белка. Мутационные изменения белка возбудителя могут увеличивать трансмиссивность, влиять на поствакцинный иммунитет, уровень защиты после перенесенной инфекции.
- B.1.427 и B.1.429 (20C/S452R или CAL.20C). К январю 2021 года эти варианты составляли 35% вирусов, секвенированных в Южной Калифорнии. Они содержат несколько мутаций спайкового белка, включая L452R, что увеличивает проницаемость клеток. In vitro мутации приводят к снижению нейтрализаци возбудителя плазмой выздоравливающих и вакцинированных. Данные варианты массивнее колонизируют и размножаются в носоглотке, чем первоначальный вирус.
- B. 1.617. Этот вариант коронавируса состоит из нескольких субвариантов (B. 1.617.1, B. 1.617.2 и B. 1.617.3). Впервые был идентифицирован в Индии в октябре 2020 года. Данные о клинических и эпидемиологических характеристиках ограничены. Нет информации об эффективности доступных в отношении индийского штамма вакцин. Ограниченные данные неопубликованных пока исследований свидетельствуют о том, что сыворотка крови вакцинированных лиц сохраняет некоторую нейтрализующую активность в отношении вариантов B.1.617.
- B.1.1.529 (Omicron). Выявлен в Южной Африке (ЮАР, Ботсвана) в конце 2021 г., однако уже к началу следующего года обнаружен на всех континентах. Характеризуется значительным количеством мутаций в S-белке SARS-CoV-2 (>50), более высокой контагиозностью по сравнению с другими штаммами. Заболевание, вызванное омикрон-штаммом, протекает преимущественно в форме ОРВИ легкой и среднетяжелой степени.
Механизм передачи
Источник инфекции – больной человек либо бессимптомный носитель (при тесном контакте). Путь передачи – воздушно-капельный, фекально-оральный (казуистика). Есть свидетельства передачи вируса между человеком и животными. Результаты тестирования на SARS-CoV2 некоторых животных, таких как норки, собаки, домашние кошки, львы, тигры и енотовидные собаки, после взаимодействия с инфицированными людьми были положительными.
Факторы риска
Основные факторы риска COVID-19 – пожилой (> 65 лет) возраст, наличие сахарного диабета, болезней сердца, легких, онкопатологии. Другие состояния, которые могут привести к высокому риску тяжелого COVID-19, включают заболевания почек, серповидноклеточную анемию, ожирение, все иммунокомпрометирующие состояния. Группа риска ‒ реципиенты трансплантатов, беременные, курящие, медперсонал, социальные работники, трудящиеся сферы услуг.
Патогенез
При попадании на верхние дыхательные пути возбудитель колонизирует эпителиоциты носо- и ротоглотки, активно размножаются внутри, разрушая клетки. Нуклеокапсид вируса обнаруживается внутри цитоплазмы эпителиальных клеток слюнных, слезных желез, пищеварительной системы, мочевыводящих путей. Однако основной, быстро достижимой мишенью коронавируса являются альвеолярные клетки легких II типа, что определяет развитие диффузного повреждения альвеол.

Классификация
COVID-19 представляет собой болезнь, преимущественно повреждающую нижние отделы респираторного тракта, хотя антигены вируса определяются во всех органах. Считается, что лабораторное выявление возбудителя в периферической крови коррелирует с тяжестью патологии. Клинические варианты течения и проявления новой коронавирусной инфекции можно разделить по степени тяжести течения:
- Легкий. Характеризуется разнообразными катаральными явлениями, лихорадкой 38°C, одышкой при физических нагрузках, изменениями на КТ.
- Тяжелый. Отличается снижением уровня сознания, ажитацией, дыхательной недостаточностью.
- Крайне тяжелый. Характеризуется выявлением признаков ОРДС, сепсиса, полиорганной недостаточности.
Симптомы COVID-19
Инкубационный период составляет от 2 до 14 суток, преимущественно 5-7 дней. Чаще всего возникают симптомы, схожие с большинством ОРВИ: лихорадка различной степени выраженности, сухой кашель, першение в горле. Больные отмечают потерю вкуса, запаха, головную боль. Одышка отмечается у трети пациентов: проявляется нарастающим чувством нехватки воздуха, особенно в горизонтальном положении, необходимостью дополнительных усилий для вдоха и выдоха.
Окружающие могут заметить втягивание межреберных промежутков, надключичных ямок. Пациенты вынуждены сидеть, опираясь на руки, быстро утомляются, дыхание становится шумным, кожа приобретает синюшный оттенок. В 12-19% случаев COVID-19 манифестирует гастроинтестинальными симптомами: частым жидким водянистым стулом, дискомфортом и болями в животе, также тошнотой, рвотой. Одышка в таких случаях присоединяется через 5-8 суток.
Кожные сыпи во время данной инфекции разнообразны: волдыри, пятна, бугорки и другие элементы; могут быть пузырьки, отеки, язвы, часто поражаются конечности. Среди лиц старше 80 лет, а также у пациентов, имеющих нейрокогнитивные расстройства, первичные симптомы COVID-19 представляют собой делирий: зрительные галлюцинации, бред, затрудненная ориентация во времени, окружающем мире.
У детей может возникать мультисистемный воспалительный синдром (MIS-C, Кавасаки-подобный), проявляющийся повышением температуры тела, высыпаниями различной формы на коже, слизистых оболочках, увеличением шейных лимфатических узлов. Часто на высоте лихорадки пациенты жалуются на покраснение, дискомфорт в глазах, слезотечение, выраженные боли и ограничение подвижности суставов, рвоту, тошноту, диарею.
Симптомы, требующие неотложной госпитализации больного: нарастающая одышка, кровохарканье, постоянные боли в груди, внезапная путаница в событиях, провалы в памяти, неспособность проснуться или краткие периоды бодрствования, появление синевато-багровой окраски носогубного треугольника или всего лица, конечностей. Также обращения к врачу требует продолжающийся обильный понос, судороги, полное отсутствие мочи более 12 часов.
Осложнения
Наиболее часто возникают признаки респираторного дистресс-синдрома (до 41% больных), вероятность его развития выше у людей 65 лет и старше, с сахарным диабетом, артериальной гипертензией. Тромбоэмболические осложнения в виде тромбоэмболии легочной артерии, тромбоза глубоких вен, инсульта отмечаются у 10-40% заболевших. Нарушения ритма сердца возникают у 17%, симптомы поражения миокарда ‒ у 7%, инфекционно-токсический шок ‒ 9%.
Диагностика
Верификация диагноза коронавирусной инфекции, её лечение осуществляется врачами-инфекционистами, нередко ‒ реаниматологами. Другие медицинские специалисты привлекаются по показаниям. Важен сбор эпидемиологического анамнеза, включая данные о путешествиях в эндемичные районы, семейных, рабочих контактах больного. Основные клинические, инструментальные и лабораторные признаки COVID-19:
- Физикальные данные. Объективное исследование определяет симптомы дыхательной недостаточности – вынужденная поза, синюшность кожи, одышка. Наблюдается сухой, реже продуктивный, кашель, разнообразная сыпь и лихорадка. В легких выслушивается ослабление дыхания, редко ‒ притупление перкуторного звука. Выявляются гиперемия зева, заложенность носа, умеренные боли в животе при пальпации, урчание. Проводится визуальная оценка жидкого стула, рвоты при их наличии.
- Лабораторные исследования. Общеклинический анализ крови обычно выявляет лимфопению, тромбоцитоз. Наблюдается увеличение СРБ, креатинина, ЛДГ, трансаминаз, ферритина в биохимических анализах крови, дисбаланс кислотно-щелочного равновесия. Нередко возникает гипергликемия, а также гиперкоагуляция: увеличение ПТИ, фибриногена, снижение антитромбина. Критическое течение ассоциировано с высоким уровнем прокальцитонина, Д-димера и тяжелой лимфопенией.
- Выявление инфекционных агентов. Верификация диагноза проводится с помощью метода ПЦР (RT PCR SARS-CoV2). Материалом служит мазок из носоглотки, носа, слюна, также мокрота (не рекомендуется индуцировать её появление), бронхоальвеолярный лаваж и аспират из нижних дыхательных путей. Считается, что наиболее высокий уровень вируса в мазке обнаруживается до того, как появились симптомы; до 5-40% мазков могут быть ложноотрицательными.
- Серологический скрининг. ИФА с валидированными тест-системами обеспечивает оценку активности заболевания путем выявления людей, среди которых COVID-19 не диагностирована с помощью ПЦР, либо с бессимптомной или субклинической инфекцией. ИФА также позволяет идентифицировать лиц, которые могут иметь иммунитет к инфекции; серологические нормы защитного титра антител при этом пока не определены.
- Иные лабораторные анализы. Изучается практическая польза для рутинного применения при COVID-19 анализа высвобождения гамма-интерферона. Выделение вирусной культуры в клинической практике не используется ввиду биологической опасности коронавируса.
- КТ органов грудной клетки. Типичные симптомы COVID-19: двусторонние, преимущественно нижнедолевые, затемнения по типу матового стекла у 83% пациентов с утолщением плевры, межлобулярной перегородки в половине случаев, очаговые инфильтраты, расположенные преимущественно субплеврально по ходу сосудистых пучков. Реже описываются бронхоэктазы, плевральный, перикардиальный выпот, лимфаденопатия. Обязателен динамический КТ-контроль. Рентгенография легких малоинформативна – до 20% пациентов не имеют изменений на снимках на протяжении всего заболевания.
- УЗИ легких. Используется при недоступности КТ, исследований чувствительности и специфичности метода при COVID-19 не проводилось. Результаты ультразвукового исследования легких у пациентов включают утолщение, прерывистость плевральной линии. Субплевральные В-линии описываются как дискретные, мультифокальные или сливающиеся. Визуализируются пятнистые, полосчатые и узловые консолидации; присутствует эффект заполненных воздухом бронхов на фоне безвоздушного легкого (симптомы альвеолярного отека либо пневмонии).
Тестирование бессимптомных лиц проводится в случае тесного контакта с человеком, больным COVID-19, либо в местах вынужденного скопления людей (учреждения длительного ухода, СИЗО, тюрьмы, приюты для бездомных, стационары). Рекомендуется проводить ПЦР-тестирование через 5-7 суток после предполагаемого или реального контакта с больным.
Дифференциальная диагностика
Дифференциальная диагностика осуществляется с респираторными инфекциями, часто отличия могут быть только лабораторными. Схожие клинические симптомы наблюдаются при следующих патологиях:
- грипп;
- респираторно-синцитиальная вирусная инфекция;
- ТОРС;
- MERS.
Клинику дыхательной недостаточности также могут давать пневмонии бактериальной природы, ХОБЛ, бронхоэктатическая болезнь. При отравлении газообразными веществами, анафилаксии обычно имеется четкий анамнез.

Лечение COVID-19
Лечение большинства заболевших новой коронавирусной инфекцией осуществляется амбулаторно, за исключением тяжелого течения, нахождения в группе высокого риска по развитию осложнений, наличия эпидемических показаний. Назначается постельный или полупостельный режим, адекватная оксигенация, восполнение потерь жидкости. Одним из мониторируемых условий терапии является назначение нутритивной поддержки для пациентов пожилого, старческого возраста, а также находящихся на ИВЛ.
Консервативная терапия
Необходимо начинать лечение на первой неделе заболевания (как только появились первые симптомы). При прогрессировании дыхательной недостаточности рекомендован перевод в отделение интенсивной терапии. Обычно пациенты с легкой формой COVID-19 выздоравливают в течение 2-х недель, при этом период реконвалесценции среди тяжелобольных достигает 2-3 месяцев и более. Чаще всего применяется следующая лечебная тактика:
- Этиотропная терапия. Препаратами выбора, согласно ВМР Минздрава России, являются селективный ингибитор РНК-полимеразы, аналог аденозинтрифосфата, рекомбинантный интерферон альфа, также индукторы интерферонов, противовирусные средства, антиковидная плазма. Рекомендовано использование рекомбинантных моноклональных антител, человеческого иммуноглобулина.
- Патогенетическое лечение. Для госпитализированных пациентов осуществляется с помощью ингибиторов янус-киназ, ИЛ-17, ИЛ-6 либо блокаторов рецептора к ИЛ-6. У тяжелых больных разрешено использование глюкокортикостероидов, ингибитора ИЛ1β. Проводится антитромботическая терапия (антикоагулянты), при ОРДС применяются препараты экзогенного сурфактанта.
- Симптоматическое лечение. Для купирования возникающих симптомов разрешено применение жаропонижающих препаратов, назальных деконгестантов, муколитиков и иных лекарственных средств. Больным, особенно старческого, пожилого возраста, в случае делирия могут быть назначены транквилизаторы. При доказанной вторичной бактериальной инфекции назначаются антибактериальные средства.
Лечение дыхательной недостаточности осуществляется пошагово: оксигенотерапия через лицевую маску, назальные канюли, при неэффективности – прон-позиция (лежа на животе; допускается на боку) не менее 12-16 часов ежедневно, либо НИВЛ в режиме CPAP. Нарастающие симптомы респираторной слабости требуют интубации трахеи и инвазивной ИВЛ. Сохраняющиеся гиперкапния и кислородная нехватка – показания к применению экстракорпоральной мембранной оксигенации (ЭКМО).
Экспериментальное лечение
Молекула интерферона бета ингибирует репликацию SARS-CoV2 in vitro, но промежуточные результаты большого многонационального исследования пациентов не показали явную пользу при тяжелой форме COVID-19 (при подкожном или внутривенном введении). Но препарат интерферона бета, вводимого небулайзером, значимо увеличивает вероятность выздоровления к 15-му дню по сравнению с плацебо. Проходит ряд испытаний, оценивающих лечение интерфероном лямбда.
Вещества, которые были предложены для терапии COVID-19, включают противовирусные анти-HCV препараты прямого действия, селективный ингибитор рецепторов серотонина, Н2-гистаминоблокатор и цинк. Полученные данные недостаточны, чтобы подтвердить их положительную роль у пациентов, а для некоторых препаратов (гомоморфинаны, витамин D) имеются свидетельства отсутствия клинической пользы. Лечение COVID-19 этими средствами ограничено исследованиями.
Ограниченные данные исследований свидетельствуют, что для некоторых амбулаторных заболевших COVID-19, имеющих факторы риска тяжелого течения, раннее лечение моноклональными антителами (или терапия плазмой с высоким титром антител) может затормозить прогрессирования инфекции. Эти препараты требуют внутривенного введения, их прием неэффективен после третьего дня болезни, что осложняет их широкое применение.
Прогноз
Прогноз у лиц без декомпенсированной соматической патологии при своевременном обращении за медицинской помощью благоприятный. У некоторых пациентов, имеющих изначально нетяжелые симптомы, заболевание может прогрессировать в течение недели. Летальность среди людей, страдающих COVID-19, составляет 2,3%. Неблагоприятные исходы наблюдаются преимущественно среди больных, помещенных в отделения интенсивной терапии.
Профилактика
Неспецифическая профилактика
Неспецифическими мерами профилактики заражения COVID-19 являются избегание многолюдных мест, особенно закрытых помещений, использование масок либо респираторов, тщательная личная гигиена. Немаловажно соблюдение мер самоизоляции больными и контактными, социальное дистанцирование, проведение своевременного лечения для компенсации хронических заболеваний. Мерой предотвращения распространения является скрининг групп высокого риска.

Вакцинация
Читайте также:

