Сообщение о бактерии пневмококк
Обновлено: 04.07.2024
Инфекция вызванная пневмококком (Streptococcus pneumoniae): диагностика, лечение, профилактика
Streptococcus pneumoniae (пневмококк) — грамположительный кокк, который при росте на питательных средах образует ланцетовидные пары. Чувствителен к оптохину, подвержен лизису в присутствии солей жёлчи.
При росте на кровяном агаре штаммы пневмококка обычно обладают частичным гемолизом (а-гемолиз), в то же время гемолитическая активность различных штаммов может меняться. Инфекционные заболевания, вызванные пневмококком, — одна из самых распространённых причин смерти пациентов во всём мире. В группу риска входят дети, пожилые пациенты, а также лица с сопутствующими заболеваниями.
Патогенез пневмококковой инфекции (Streptococcus pneumoniae)
Пневмококки окружены полисахаридной капсулой, препятствующей фагоцитозу. Существует более девяноста различных капсульных серотипов возбудителя с различным уровнем патогенности и способностью к инвазии. Полисахарид, входящий в состав капсулы, обладает выраженными антигенными свойствами.
Антитела к капсульным полисахаридам у различных серотипов пневмококка — протективные, в то же время возможны перекрёстные иммунные реакции между различными серотипами. Компоненты клеточной стенки микроорганизма также способны вызывать выраженный воспалительный процесс.
Кроме того, пневмококки имеют несколько факторов адгезии, способствующих прикреплению возбудителя к полисахаридам поверхности клеток, что способствует колонизации организма.
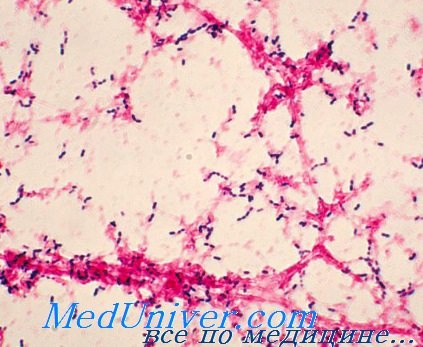
Колонизация пневмококковой инфекции (Streptococcus pneumoniae)
Единственный источник инфекции — человек; носительство обычно протекает бессимптомно. Распределение серотипов зависит от региона, возраста пациента и социальной группы. Наиболее подвержены острой пневмонии дети первого года жизни.
Факторы, предрасполагающие к развитию тяжёлой инфекции: недостаточность комплемента, агаммаглобулинемия, ВИЧ-инфекция, алкоголизм и спленэктомия (удаление селезёнки). Немаловажную роль в развитии инфекционного процесса играют пневмококковые токсины: пневмолизин, нейраминидаза, гиалуронидаза и адгезины (например, пневмококковый поверхностный белок типа А).
Бактерии способны прикрепляться к пневмоцитам и проникать в кровоток, связываясь с рецепторами фактора агрегации тромбоцитов и активируя выработку пневмолизина или комплемент-индуцированного повреждения альвеол.
Клинические признаки инфекции вызванной пневмококком (Streptococcus pneumoniae)
Чаще всего Streptococcus pneumoniae вызывает острые отиты, синуситы и пневмонию. В 50—70% случаев причиной возникновения внебольничной пневмонии становятся пневмококки, при этом у 25—30% пациентов развивается бактериемия.
Прямое или гематогенное распространение инфекции приводит к развитию менингита и реже к целлюлиту, абсцессам, перитониту и эндокардиту. Бактериемия — тяжелейшее осложнение пневмококковой инфекции с высокой летальностью даже при соответствующем лечении.
Пневмококк считают второй из наиболее распространённых причин развития внебольничного менингита у детей, вакци-низированных против Haemophilus influenzae типа В, и основной причиной менингита у пациентов старше сорока лет. При этом отмечают достаточно высокий уровень смертности и вероятности развития осложнений.
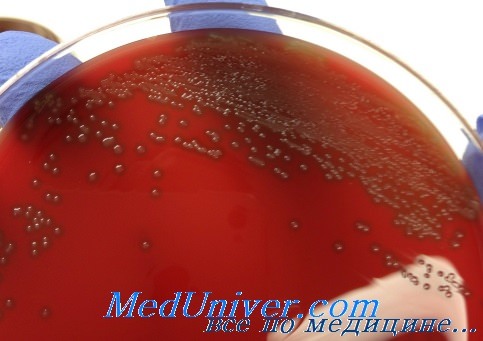
Чувствительность пневмококка (Streptococcus pneumoniae) к антибиотикам
Ранее при лечении пневмококковых инфекций самым эффективным препаратом был пенициллин, но позднее благодаря генетической модификации пенициллинсвязывающего белка большинство штаммов приобрело к нему устойчивость. В настоящее время в клинической практике используют эритромицин, цефалоспорины, тетрациклин, рифампицин и хлорамфеникол, но всё чаще сталкиваются с мультирезистентными штаммами.
Препаратом выбора продолжает оставаться пенициллин, а при менингите, вызванном менее чувствительными штаммами, применяют цефотаксим или цефтриаксон. В случае высокой устойчивости к пенициллину дополнительно назначают гликопептидные препараты (ванкомицин).
Профилактика заболевания вызванной пневмококком (Streptococcus pneumoniae)
Для профилактики пневмококковой инфекции применяют поливалентную капсульную полисахаридную вакцину для профилактики пневмококковых инфекций, эффективную при назначении пациентам в зрелом возрасте и менее действенную у лиц со сниженным иммунитетом и детей младше двух лет.
Недавно созданная конъюгированная вакцина обладает достаточно высокой иммуностимулирующей способностью у детей младшего возраста.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
- Вернуться в раздел "Микробиология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.

Особенно беззащитными перед пневмококковой инфекцией оказываются маленькие дети до 2 лет, чей организм еще не в состоянии вырабатывать антитела, способные пробить защитный барьер бактерии. Для этой возрастной группы – это инфекция №1
До широко распространенной иммунизации с использованием 7-валентной пневмококковой конъюгированной вакцины средняя годовая заболеваемость среди детей в возрасте младше 2-х лет была 44,4/100 000 в Европе и 167/100 000 в США. До внедрения пневмококковых конъюгированных вакцин 6-11 серотипов возбудителя ассоциировалось с 70% и более инвазивной пневмококковой инфекцией (ИПИ), встречающейся среди детей по всему миру.
В 2005 г. ВОЗ произвела расчеты, в соответствии с которыми 1,6 миллионов людей ежегодно умирают от пневмококковой инфекции; в эту цифру включены и 0,7-1 млн. случаев смерти среди детей в возрасте младше 5 лет, большинство из которых проживало в развивающихся странах.
По оценкам ВОЗ, из 8,8 миллионов детей в возрасте до 5 лет, погибших в 2008 году, 476 000 (333 000 – 529 000) случаев смерти было вызвано пневмококковой инфекцией.
По данным ВОЗ, мировой опыт показал, что массовая вакцинация более чем на 80% снижает частоту пневмококковых менингитов и тяжелых пневмоний у детей, и более, чем на треть — заболеваемость всеми пневмониями и отитами.
По прогнозам Всемирной организации здравоохранения, глобальное использование вакцинации от пневмококковой инфекции позволит к 2030 году предотвратить 5,4-7,7 миллионов детских смертей.

Дополнительные материалы
Общие сведения
Во всем мире заболевания, вызываемые Streptococcus pneumoniae (S. Pneumoniae или пневмококками) и относящиеся к пневмотропным инфекциям, представляют собой одну из серьезнейших проблем для общественного здравоохранения.
Выделяют инвазивные и неинвазивные формы пневмококковых заболеваний. К инвазивной пневмококковой инфекции (ИПИ) относится целый ряд тяжелых и угрожающих жизни заболеваний: бактериемия без видимого очага инфекции, менингит, пневмония, сепсис, перикардит, артрит. Неинвазивные формы пневмококковой инфекции - это бронхит, внебольничная пневмония, отит, синусит, конъюнктивит.
По статистике до 70% всех пневмоний, около 25% средних отитов, 5-15% гнойных менингитов, около 3% эндокардитов вызываются пневмококком S. Pneumoniae.
Пневмококковая инфекция, как правило, является осложнением других инфекций. Примеры – пневмококковая пневмония, воспаление среднего уха (отит) у детей после или на фоне перенесенного гриппа, или кори, или любой другой респираторной вирусной инфекции.
Пневмококковая инфекция распространяется воздушно-капельным путем, например, при кашле (особенно при тесном контакте). Источником инфекции может быть человек без всяких клинических проявлений. Сведения о сезонности для заболеваний, вызываемых S. Pneumoniae, достаточно противоречивы. Однако ряд авторов отмечают повышение заболеваемости в осенне-зимний период, свойственное целому ряду и других пневмотропных инфекций.
Дети первых лет жизни являются основными носителями пневмококков, заражая взрослых. При обычной у взрослых частоте носительства 5–7% среди взрослых, проживающих с детьми, она достигает 30%.
Вероятность заболеть
Самая высокая заболеваемость тяжелыми пневмококковыми инфекциями регистрируется у детей в возрасте до 5 лет и среди пожилых людей (старше 65 лет). Особенно беззащитными перед пневмококком оказываются маленькие дети до 2 лет, чей организм не в состоянии противостоять инфекции. Для этой возрастной группы – это инфекция №1 и наиболее частая причина тяжелых форм пневмонии, отита, менингита. Среди пожилых лиц наиболее уязвимы те, кто постоянно находятся в специальных учреждениях по уходу за престарелыми.
Симптомы
Симптомы пневмококковой инфекции, вызывающую пневмонию, включают лихорадку, кашель, одышку и боль в груди. Симптомы пневмококкового гнойного менингита — ригидность затылочных мышц, сильная головная боль, лихорадка, спутанность сознания и нарушение ориентации, светобоязнь. Начальные проявления пневмококковой бактериемии (заражение крови, самая тяжелая форма с летальностью до 50%) могут быть сходны с некоторыми симптомами пневмонии и менингита, а также включать боли в суставах и озноб.
Осложнения после перенесенного заболевания
Особой тяжестью отличается пневмококковый менингит, частота которого составляет около 8 на 100 тыс. детей до 5 лет. В среднем около 83% случаев наблюдаются среди детей в возрасте младше 2-х лет. Несмотря на то, что пневмококк Streptococcus pneumoniae занимает третью позицию после Haemophilus influenzae тип b (гемофильная инфекция тип b) и Neisseria meningitidis (менингококковая инфекция) в качестве инфекционного агента, ответственного за развитие данного заболевания, прогноз при пневмококковом менингите гораздо серьезней. Осложнения в виде задержки умственного развития, нарушения двигательной активности, эпилепсии и глухоты встречается достоверно чаще, чем в исходе бактериальных менингитов иной этиологии.
Пневмония, вызванная пневмококком S. pneumoniae, чаще других осложняется эмпиемой легких (скопление гноя в плевральной полости, вызывающее уменьшение дыхательной поверхности легочной ткани), что приводит к летальному исходу (до 2/3 случаев для эмпиемы). В России из 500 тыс. случаев пневмоний в год пневмококковую этиологию имеют 76% - у взрослых и до 90% - у детей в возрасте до 5 лет. Частота пневмококковых пневмоний среди детей до 15 лет составляет 490 случаев на 100 тыс., в возрасте до 4 лет – 1060 случаев на 100 тыс.
Риск развития пневмококковых инфекций:
- У здоровых риск составляет 8,8 на 100 000.
- У пациентов с сахарным диабетом – 51,4.
- У взрослых с хроническими заболеваниями легких – 62,9.
- У пациентов с хроническими заболеваниями сердца – 93,7.
- у страдающих раком – 300,4.
- У ВИЧ-инфицированных – 422,9.
- У пациентов с онкогематологическими заболеваниями – 503,1 на 100 000.
Смертность
По данным ВОЗ, пневмококковая инфекция признается самой опасной из всех предупреждаемых вакцинопрофилактикой болезней и до внедрения универсальной вакцинации ежегодно приводила к смерти 1,6 млн. человек, из которых от 0,7 до 1 млн. - дети, что составляет 40% смертности детей первых 5 лет жизни.
Лечение
Глобальной проблемой в мире является рост устойчивости (резистентности) пневмококка к антибиотикам – это означает, что лечение пневмококковой инфекции антибиотиками зачастую неэффективно. Главным фактором развития антибиотикоустойчивости пневмококка является нерациональный прием антибактериальных препаратов. При проведении мониторинга в 2004-2005 гг. 11% штаммов пневмококка были устойчивы в пенициллинам, 7% - к макролидам, 40,8% - к ко-тримоксазолу. Но уже в 2011-2012 гг. аналогичное исследование показало, что уже 29% штаммов S. pneumoniae имеют сниженную чувствительность или резистентны к пенициллину, 26% штаммов — резистентны к макролидам, 50% штаммов — к ко-тримоксазолу. По последним данным, до 10% штаммов пневмококковой инфекции приобрели резистентность и к комбинациям пенициллина широкого спектра действия с ингибиторами β-лактамаз, что прогностически крайне неблагоприятно, так как в связи с быстротечным развитием заболевания (2-3 дня) времени на определение чувствительности к антибиотикам, как правило, нет, и пациенты с тяжелым течением пневмококковой инфекции нередко погибают, несмотря на введение стандартных антибактериальных препаратов.

Эффективность вакцинации
По данным ВОЗ, мировой опыт показал, что массовая вакцинация более чем на 80% снижает частоту пневмококковых менингитов и тяжелых пневмоний у детей, и более, чем на треть — заболеваемость всеми пневмониями и отитами. Носительство пневмококков у детей сокращается, соответственно меньше болеют и невакцинированные дети и взрослые. По прогнозам Всемирной организации здравоохранения, глобальное использование вакцинации от пневмококковой инфекции позволит предотвратить 5,4 - 7,7 миллионов детских смертей к 2030 году.
Вакцинация – это единственный высокоэффективный способ существенно повлиять на заболеваемость и смертность от пневмококковых инфекций и понизить уровень антибиотикорезистентности S. pneumoniae. Имея подтверждение безопасности и эффективности пневмококковых конъюгированных вакцин, ВОЗ и ЮНИСЕФ считают необходимым включить эти вакцины для детей во все национальные программы иммунизации. При этом, следует обратить внимание, что максимальный защитный эффект достигается при рутинной вакцинации всех детей до 2-х лет, а не только пациентов групп риска.
Вакцины
Для борьбы с пневмококковой инфекцией вакцинация используется уже более 30 лет. С 1981 г. стала применяться пневмококковая полисахаридная вакцина. С 2000 года в международной практике для иммунопрофилактики пневмококковой инфекции у детей раннего возраста начали использоваться пневмококковые конъюгированные вакцины.
Последние эпидемии
По оценкам ВОЗ, из 8,8 миллионов детей в возрасте до 5 лет, погибших в 2008 году, 476 000 (333 000 – 529 000) случаев смерти было вызвано пневмококковой инфекцией. Уровни заболеваемости и смертности выше в развивающихся, нежели в экономически развитых странах.
Исторические сведения и интересные факты
Пневмококк был идентифицирован довольно давно — в 1881 г. Но вакцины стали разрабатывать только во второй половине XX в. Трудность создания таких вакцин заключалась и заключается в огромном количестве типов пневмококка.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Пневмококковая инфекция: причины появления, симптомы, диагностика и способы лечения.
Определение
Пневмококковую инфекцию вызывают пневмококки – бактерией Streptococcus pneumoniae. Причем источником инфекции может быть только человек – больной или бактерионоситель. До начала широкого применения антибиотиков пневмококк считался причиной 95% случаев пневмонии, а до появления профилактических прививок эта инфекция ежегодно уносила жизни 1,6 млн человек, из которых до 1 млн составляли дети.
И хотя успехи в борьбе с пневмококковой инфекцией можно назвать впечатляющими, по мнению специалистов ВОЗ, до сих пор до 35% случаев внебольничной пневмонии в мире обусловлено S. pneumoniae, а в развивающихся странах пневмококк каждый год убивает почти полмиллиона детей младше пяти лет.
Распространенность пневмококковой инфекции составляет от 10 до 100 случаев на 100 тысяч населения в год.
Причины возникновения пневмококковой инфекции
Известно 96 серотипов (разновидностей) пневмококка, различающихся по способности вызывать заболевание, однако около 90% инфекций вызывают бактерии 20-25 наиболее распространенных серотипов. В разных географических регионах за инфекцию в популяции ответственны разные серотипы, и этот так называемый серотиповой состав может меняться со временем. Основной резервуар инфекции в человеческой популяции – дети до 5 лет, которые очень часто являются бессимптомными носителями (пребывание пневмококка в носоглотке ребенка не сопровождается болезненными проявлениями). Длительность вирусоносительства колеблется от 2–3 недель до 3–4 месяцев.
Заразиться пневмококком можно от больного человека или носителя при чихании и кашле. Попадая на слизистую оболочку верхних дыхательных путей, S. pneumoniae начинает размножаться. О распространении инфекции свидетельствует развитие местных форм инфекции (отита, синусита, бронхита, пневмонии) или генерализованной формы (пневмонии с бактериемией, менингита или сепсиса), если микроорганизму удалось проникнуть в кровеносное русло.
В группе высокого риска летального исхода находятся в первую очередь дети младше 2 лет и взрослые старше 65 лет. Инфекция протекает крайне тяжело на фоне сопутствующих заболеваний – хронических бронхообструктивных заболеваний легких, патологий сердечно-сосудистой системы (ИБС, сердечной недостаточности, кардиомиопатии, хронической сердечной недостаточности), онкогематологических заболеваний, при сахарном диабете и ожирении, болезнях почек и печени, после удаления селезенки, при иммунодефицитных состояниях, в т.ч. ВИЧ.
По статистике, риск развития инвазивных форм пневомококковой инфекции увеличивается при бронхиальной астме в 2 раза, хронической обструктивной болезни легких – в 4 раза, легочном фиброзе – в 5 раз, саркоидозе и бронхоэктазах – в 2–7 раз.
Установлена прямая связь частоты возникновения инвазивных форм пневомококковой инфекции с возрастом, курением и лечением системными или ингаляционными глюкокортикостероидами.
Среди новорожденных риск тяжелого течения выше у детей, находящихся на искусственном вскармливании и с нарушениями пищеварения.
Вспышки пневмококковой инфекции часто возникают в закрытых коллективах: в детских садах, школах, домах ребенка, общежитиях, тюрьмах, домах престарелых и т.д., где, кстати, выявляется и наиболее высокий уровень носительства пневмококка.
Быстрое распространение респираторных заболеваний и более тяжелое их течение отмечается у работников промышленных предприятий, где производство связано с контактом с парами металлов, минеральной или любой другой пылью или газообразными веществами.
Классификация заболевания
Выделяют инвазивные и неинвазивные формы пневмококковых заболеваний. Инвазивная пневмококковая инфекция диагностируется на основании выделения пневмококка или его ДНК из исходно стерильных органов и тканей и представляет собой целый ряд тяжелых и угрожающих жизни заболеваний: бактериемию без видимого очага инфекции, менингит, пневмонию, сепсис, перикардит, артрит.
К неинвазивным формам инфекции относятся бронхит, внебольничная пневмония, отит, синусит, конъюнктивит.
Симптомы пневмококковой инфекции
Инкубационный период составляет от 1 до 3 дней. Болезнь может проявляться в виде воспаления легких (пневмококковая пневмония), воспаления мягкой мозговой оболочки (пневмококковый менингит), воспаления среднего уха (пневмококковый отит) и слизистой оболочки околоносовых пазух и полости носа (синусит), а также в виде пневмококкового сепсиса – заражения крови.
Пневмококковый менингит всегда начинается остро – температура повышается до 40оС, пациенты жалуются на нестерпимую разлитую головную боль, к которой присоединяется рвота и светобоязнь. Выявляются также общемозговые симптомы: помимо головной боли, тошноты и рвоты появляются стопор и кома. У некоторых больных на груди, руках и ногах появляется геморрагическая сыпь. К специфическим симптомам менингита (менингеальным симптомам) относятся:
- ригидность мышц затылка (рефлекторное повышение тонуса мышц, при котором пациент не в состоянии наклонить голову);
- симптом Кернига (врач не может разогнуть ногу больного в коленном суставе, если она согнута под прямым углом в тазобедренном и коленном суставах, поскольку мешает напряжение задней группы мышц бедра (тонический оболочный рефлекс));
- симптом Брудзинского (при пассивном наклоне головы вперед происходит автоматическое сгибание нижних конечностей в тазобедренных и коленных суставах и подтягивание их к животу).
Пневмококковый острый средний отит чаще всего диагностируется у детей до 2 лет. У больных повышается температура, наблюдается заложенность и сильная боль в ухе, которая может иррадиировать в шею, челюсть, область глаз, повышается чувствительность к звукам, нарушается равновесие.
При попадании инфекции в кровь возникает системное воспаление – сепсис с характерным токсическим шоком.
На сепсис могут указывать повышенная или пониженная температура тела, учащенные сердцебиение и дыхание, сниженное артериальное давление. У больного отмечаются рвота, спутанностью сознания, присоединяются симптомы поражения других органов и систем (сердца, кишечника, почек, легких, мозга). Пневмококковый сепсис – это жизнеугрожающее состояние.
Диагностика пневмококковой инфекции
Диагностика инвазивной пневмококковой инфекции основывается на выделении пневмококка из стерильных жидкостей организма (спинномозговой жидкости, крови), для определения неинвазивной пневмококковой инфекции могут использоваться и другие среды – мокрота, жидкость из полости среднего уха и др.
Микроскопическое исследование позволяет получить предварительный результат. Далее бактерии культивируют на питательных средах. Широкое и бесконтрольное использование антибактериальных препаратов пациентами до обращения за медицинской помощью приводит к возрастанию резистентности (устойчивости) пневмококков к антибиотикам, поэтому для назначения адекватной терапии до начала лечения определяют чувствительность выделенного микроорганизма к антибиотикам.
Часто в лабораторной диагностике применяют ПЦР-тестирование (определение ДНК микроорганизма в крови, мокроте, слюне, соскобе эпителиальных клеток ротоглотки), которое обладает высокой чувствительностью, быстротой получения результата и возможностью проведения анализа после начала антибактериальной терапии.
Исследование направлено на определение в плазме крови ДНК Streptococcus pneumonia – основного возбудителя внебольничной пневмонии.
Рассказывает Куликова Кристина Александровна
Что такое – пневмококк?
Пневмококковая инфекция вызывается бактерией Streptococcus pneumoniae. Пневмококк — это альфа-гемолитический ланцетообразный, грамположительный каталазонегативный диплококк. Этот микроорганизм обычно обнаруживается в носу и горле у 20-40% здоровых детей и встречается во многих местах, где люди проводят много времени вместе, например, в детских садах и дошкольных учреждениях. Эта нормальная колонизация верхних дыхательных путей может стать инфекционной, если микроорганизмы попадают в носовые пазухи и евстахиевы трубы, где вызывают средний отит и синусит соответственно. Пневмония возникает при вдыхании организма. Если макрофаги альвеол не могут убить пневмококк, это приводит к бактериемии и дальнейшему распространению инфекции на мозговые оболочки, суставы, кости и брюшную полость. Поэтому пневмококковая инфекция очень разнообразна по своим проявлениям. При заражении пневмококком могут развиться болезни дыхательных путей, типа бронхита, пневмонии, гнойного отита, синусита. Они всегда сопровождаются высокой температурой тела и плохим самочувствием ребёнка. Но самое страшное проявление пневмококковой инфекции – это поражение головного мозга в виде менингита или энцефалита. Пневмококковая инфекция непропорционально сильно поражает в первую очередь младенцев и пожилых людей.
Детская пневмококковая инфекция вызывает растущую озабоченность педиатров, особенно в странах, где нет плановой программы вакцинации против Streptococcal pneumoniae. Это заболевание связано со значительной заболеваемостью и смертностью среди детей раннего возраста, особенно среди детей младше двух лет. Основные вирулентные факторы пневмококка способствуют усиленному связыванию бактерий с поверхностями клеток тканей человека. Более тяжелые и инвазивные пневмококковые инфекции наблюдаются у детей с иммунодефицитом, гипофункцией селезенки, недоеданием, хроническими заболеваниями легких и нефротическим синдромом. Спектр пневмококковых заболеваний включает ряд от банальных инфекций верхних дыхательных путей до тяжелой инвазивной пневмококковой инфекции. Основой диагностики является выделение бактерий в культуре жидкостей организма, включая кровь.
Насколько распространены пневмококковые инфекции?
Пневмококковая инфекция является наиболее распространенной причиной внебольничной пневмонии у детей. По данным Всемирной организации здравоохранения, внебольничная пневмония является основной причиной смертности детей в возрасте до пяти лет в мире. Также пневмококк является основной причиной менингита и сепсиса у детей. Он вызывает тяжелые формы заболеваний у детей младшего возраста, особенно в возрасте до двух лет. Всего идентифицировано 92 различных серотипа пневмококков, которые сгруппированы в 46 серогрупп в соответствии с иммунологическим сходством. Из них десять серогрупп ответственны за самые тяжелые детские инфекции. Существует 13 серотипов: 1, 3, 4, 5, 6A, 6B, 7F, 9V, 14, 18C, 19A, 19F и 23F, ответственных за около 80% -90% устойчивых к антибиотикам штаммов пневмококка в большинстве частей мира. Заболеваемость пневмококковыми инфекциями снизилась в странах, где была введена плановая вакцинация против пневмококка, особенно 13-валентным пневмококковым конъюгатом (PCV13), содержащим шесть дополнительных серотипов (1, 3, 5, 6A, 7F и 19A) по сравнению с 7-валентной вакциной. На эти шесть дополнительных серотипов приходится 63% пневмококковых инфекций в педиатрической популяции в настоящее время. Внедрение вакцины снижает возрастную смертность от инфекций и обеспечивает коллективный иммунитет населения.
Пневмококковые инфекции обычно возникают у детей младше пяти лет и чаще — у детей младше двух лет. Дети в этих возрастных группах более уязвимы для инфекций из-за незрелой иммунной системы и частых инфекций. В течение первых трех месяцев жизни дети защищены от инфекции благодаря пассивным материнским антителам, передающимся через грудное молоко и плаценту. Менингит обычно наблюдается в возрасте от 6 до 18 месяцев, а бактериемия — от 6 до 36 месяцев. Большинство костных инфекций наблюдается в возрасте от 3 до 34 месяцев, а пневмония — от 3 месяцев до 5 лет. 25% пневмококковой пневмонии связано с бактериемией.
Основные факторы риска частых и тяжелых пневмококковых инфекций
- Хронические заболевания
- Врожденный или приобретенный гуморальный иммунодефицит
- Нарушение фагоцитоза или нарушение мукоцилиарного клиренса
- Аномальный врожденный иммунный ответ
- Гипофункция селезенки (серповидноклеточная анемия)
- Отсутствие селезенки (врожденное или хирургическое удаление)
- Вирус иммунодефицита человека (ВИЧ)
- Нефротический синдром
- Хроническое заболевание легких
- Гематологические злокачественные новообразования
- Острые инфекции
- Распространенная вирусная инфекция, особенно грипп, который поражает особенно респираторный эпителий.
- Кохлеарные имплантаты
- Недоедание
- Хроническое вдыхание дыма
- Подтекание цереброспинальной жидкости
- Посещение групповых детских садов
- Плохие жилищные условия
Неинвазивная пневмококковая инфекция
- Средний отит: пневмококк попадает из своей среды обитания – носоглотки в среднее ухо через евстахиеву трубу и вызывает инфекции при нарушении иммунного ответа у ребенка. Клинические признаки включают боль в ушах, головную боль, лихорадку и гнойные выделения из ушей.
- Синусит или риносинусит: инфекции носовых пазух вызываются бактериями, выстилающими носовую полость, наиболее вероятно, пневмококком-комменсалами, когда иммунные механизмы ребенка достаточно слабы, чтобы подавить инфекцию. Обычно это вторичная бактериальная инфекция, которой предшествует вирусная инфекция верхних дыхательных путей или аллергия. Клинические признаки включают лихорадку, головную боль, постназальные и выделения из носа и болезненность носовых пазух.
- Бронхит: это воспаление бронхов, приводящее к выделению мокроты. Бактериальный бронхит, вторичный по отношению к пневмококку, является одной из основных причин стойкого и затяжного кашля у детей.
Вакцинация (7-и или 13-ти валентной вакциной) приведет к снижению неинвазивной пневмококковой инфекции.
Инвазивная пневмококковая инфекция
- Пневмококковый менингит. Менингит является наиболее серьезным проявлением пневмококковой инфекции, вызванной ее распространением через кровоток. Пневмококковый менингит имеет широкий спектр проявлений. Он начинается постепенно в течение нескольких дней с неспецифических симптомов со стороны верхних дыхательных путей, но может закончиться смертью через 24 часа после начала клинических проявлений. У пациентов наблюдаются головные боли, рвота, лихорадка, судороги, ригидность шеи, недомогание, светобоязнь и измененное сознание. В отличие от детей старшего возраста, у грудных детей скованность шеи не наблюдается. Заболевание отличается высокой смертностью, несмотря на своевременную диагностику и раннее лечение, и включает неврологические последствия у 25–56% выживших и смерть в 5–15% случаев. Неврологические осложнения включают потерю слуха, судороги, нарушение обучаемости и психические дисфункции.
- Пневмококковая бактериемия и сепсис. Пневмококковая бактериемия часто встречается у детей раннего возраста. Бактериемия может возникать в сочетании с менингитом, пневмонией и септическим артритом, а также одновременно с локализованным заболеванием, таким как острый средний отит, или без каких-либо очаговых поражений. Примерно от 3% до 5% детей с лихорадкой в возрасте от 3 до 36 месяцев подвержены риску бессимптомной или скрытой бактериемии. Поскольку симптомы у этих детей неспецифичны, включая меньшую активность, плохое питание и раздражительность, лихорадку с ознобом, липкую кожу, спутанность сознания, затрудненное дыхание и сильную боль в теле, диагноз ставится только путем выделения бактерий из посевов крови перед началом исследования. Бактериемия приводит к очаговым или системным инфекциям, таким как менингит и септический артрит.
- Пневмококковая пневмония: пневмококк — основная причина бактериальной пневмонии у детей в возрасте до пяти лет во всем мире. 20-40% всех случаев пневмококковой пневмонии могут быть связаны с бактериемией. Клинические признаки различаются от легкой инфекции верхних дыхательных путей до тяжелой респираторной недостаточности, требующей искусственной вентиляции легких. Обычно пневмококк вызывает крупозную пневмонию, которая может осложниться плевральным выпотом, эмпиемой плевры, дыхательной недостаточностью, менингитом или привести к смерти. Пневмония проявляется лихорадкой, кашлем, который сначала может быть сухим, а затем продуктивным (иногда с ржавой мокротой), болью в груди, головной болью и затрудненным дыханием. Существует риск смерти у детей с бактериемией при пневмонии в зависимости от серотипов (серотипы 3, 6A, 6B, 9N, 19A, 19F и 23F с большей вероятностью могут вызвать смерть).
- Пневмококковые инфекции костей и суставов. Около 4% всех бактериальных инфекций костей и 20% всех инфекций суставов также вызываются Streptococcus pneumoniae. Бедренная кость и плечевая кость являются наиболее вовлеченными в воспалительный процесс костями. Позвонки стоят на третьем месте по частоте поражения. Часто поражаются коленные и тазобедренные суставы. Около 50% этих инфекций могут привести к септическому артриту с остеомиелитом. Около 50% инфекций костей и суставов также связаны с бактериемией.
Как защитить своего ребенка от пневмококковой инфекции?
На сегодняшний день каждый родитель может защитить своего ребёнка от самых патогенных форм пневмококка. Вакцинация против этой инфекции внесена в национальный календарь профилактических прививок и является обязательной. График вакцинации начинается с 2-месячного возраста. Благодаря такому подходу, детки практически с самого рождения обретают иммунитет и минуют целый перечень смертельно-опасных болезней.
Если Вы хотите получить более подробную информацию о доступных вакцинах против пневмококковой инфекции, составить грамотный график вакцинации Вашего ребёнка и получить подробную информацию о нюансах вакцинации, врачи нашей медицинской сети всегда окажут Вам профессиональную помощь в этих и многих других вопросах.
Помните: профилактика – залог здоровья!
СВЕЖИЕ ЗАПИСИ


Менингококковая инфекция вызывается штаммами бактерий под названием Neisseria meningitidis. Инфекция передается при тесном и длительном контакте со слизью инфицированного человека – рассказывает врач-педиатр Булыгина Анна.


По данным Всемирной организации здравоохранения, пневмококковая инфекция является распространенной причиной заболеваемости и смертности во всем мире. Более полутора миллионов человек умирают ежегодно от заболеваний, вызванных пневмококком, поэтому на данный момент - это серьезная проблема для здравоохранения многих стран.
Пневмококковая инфекция — комплекс заболеваний, вызываемых бактерией Streptococcus pneumoniae (пневмококк). Эта бактерия является причиной целого ряда общих заболеваний: менингит, сепсис, пневмония, синусит, отит среднего уха и др. Инфекция, как правило, является осложнением других заболеваний — примером этого являются пневмококковая пневмония после перенесенного гриппа или кори, воспаление среднего уха (отит) после или на фоне любой респираторной вирусной инфекции.
Самая высокая заболеваемость тяжелыми пневмококковыми инфекциями регистрируется у детей в возрасте до 5 лет и среди пожилых людей (старше 65 лет). Особенно беззащитными перед пневмококком оказываются маленькие дети до 2 лет, чей организм не в состоянии противостоять инфекции. Для этой возрастной группы – это инфекция №1 и наиболее частая причина тяжелых форм пневмонии, отита, менингита.

Заразиться пневмококками очень легко, так как эта бактерия передается воздушно-капельным путем, но заболевание развивается не всегда. Человек может быть "носителем" пневмококка без каких-либо клинических проявлений, но в то же время он является источником этой инфекции, способным заразить окружающих.
Как же уберечься от заболевания? Помимо обычных правил, соблюдаемых всеми в сезон респираторных инфекций, существует простой и надежный способ защитить себя от пневмококка – речь идет о вакцинации.
Приказом Министерства здравоохранения Российской Федерации № 125 от 21.03.14 г. вакцинация против пневмококковой инфекции введена и в Национальный календарь профилактических прививок РФ. По данным ВОЗ, мировой опыт показал, что массовая вакцинация более чем на 80% снижает частоту пневмококковых менингитов и тяжелых пневмоний у детей и более чем на треть — заболеваемость всеми пневмониями и отитами. Носительство пневмококков у детей сокращается, соответственно, меньше болеют и невакцинированные дети, и взрослые.
По прогнозам ВОЗ, глобальное использование прививок от пневмококковой инфекции позволит к 2030 году предотвратить 5,4-7,7 миллионов детских смертей.
После вакцинации иммунитет вырабатывается через 10-15 дней после введения и сохраняется в течение 5 лет. Современные вакцины безопасны, хорошо переносятся маленькими детьми и защищают их от серьезных последствий инфицирования.
Читайте также:


