Напиши краткое сообщение о малярии удели в нем внимание ее распространенности
Обновлено: 17.05.2024
Малярия – острое лихорадочное заболевание, вызываемое паразитами рода Plasmodium, которые передаются людям через укусы инфицированных самок комаров вида Anopheles. Существует пять видов паразитов, вызывающих малярию у человека, и два таких вида – P. falciparum и P. vivax – представляют собой наибольшую угрозу. P. falciparum является самым опасным для жизни малярийным паразитом, который больше всего распространен на африканском континенте. P. vivax – доминирующий малярийный паразит в большинстве стран за пределами Африки к югу от Сахары.
Первые симптомы малярии – лихорадка, головная боль и озноб – обычно появляются через 10–15 дней после укуса инфицированным комаром и могут быть слабовыраженными, что затрудняет выявление малярии. При отсутствии лечения малярия, вызванная P. falciparum, может в течение 24 часов развиться в тяжелую форму и привести к летальному исходу.
В 2020 г. риску малярии подвергалась почти половина населения в мире. Вероятность заражения малярией и развития тяжелой формы болезни значительно выше среди некоторых групп населения: младенцев, детей в возрасте до пяти лет, беременных женщин и лиц с ВИЧ/СПИДом, а также лиц с низким уровнем иммунитета, прибывающих в районы с интенсивной передачей малярии, в частности трудящихся-мигрантов, мобильных групп населения и лиц, совершающих поездки.
Бремя болезни
Согласно последнему изданию Всемирного доклада о малярии, в 2020 г. малярией во всем мире заболел 241 миллион человек по сравнению с 227 миллионами в 2019 г. Количество умерших от малярии в 2020 г. оценивается на уровне 627 000 человек, что на 69 000 больше по сравнению с предыдущим годом. Около двух третей дополнительных случаев смерти (47 000) являются следствием перебоев, вызванных пандемией COVID-19, однако остальная треть смертей (22 000) отражает недавние корректировки применяемой ВОЗ методологии расчета смертности от малярии (без учета перебоев в результате распространения COVID-19).
Новая методология учета причин смерти применялась в отношении 32 стран Африки к югу от Сахары, на долю которых приходится примерно 93% всех случаев смерти от малярии в мире. Благодаря применению этой методологии было установлено, что с 2000 г. малярия унесла жизни гораздо большего числа африканских детей, чем предполагалось ранее.
На Африканский регион ВОЗ по-прежнему приходится непропорционально высокая доля глобального бремени малярии. В 2020 г. в этом Регионе произошли 95% всех случаев заболевания малярией и 96% случаев смерти от нее. На долю детей в возрасте до пяти лет пришлось 80% всех случаев смерти от малярии в Регионе.
Более половины всех случае смерти от малярии в мире произошло в четырех африканских странах: Нигерии (31,9%), Демократической Республике Конго (13,2%), Объединенной Республике Танзания (4,1%) и Мозамбике (3,8%).
Профилактика
За последние два десятилетия повышение доступности рекомендованных ВОЗ средств и стратегий профилактики малярии, в том числе эффективных мер по борьбе с переносчиками и профилактических противомалярийных препаратов, во многом способствовало уменьшению глобального бремени этой болезни.
Борьба с переносчиками
Борьба с переносчиками – обязательный компонент стратегий по борьбе с малярией и ее элиминации, поскольку позволяет эффективно предупреждать заражение и уменьшать передачу болезни. Двумя основными способами борьбы с переносчиками являются применение обработанных инсектицидом противомоскитных сеток (ОИС) и распыление инсектицидов остаточного действия внутри помещений (РИОДВП).
Методы профилактической химиотерапии
Профилактическая химиотерапия – метод предупреждения инфицирования малярией и его последствий исключительно с помощью лекарственных средств или в сочетании с другими мерами. Она включает в себя химиопрофилактику, интермиттирующую профилактическую терапию младенцев (ИПТм) и беременных (ИПТб), сезонную химиопрофилактику малярии (СХПМ) и массовое назначение препаратов (МНП). Эти безопасные и экономически эффективные стратегии призваны дополнять собой текущую деятельность по борьбе с малярией, в том числе меры по борьбе с переносчиками, оперативной диагностике случаев с подозрением на малярию и лечению больных с подтвержденным диагнозом противомалярийными препаратами.
Вакцина
Начиная с октября 2021 г. ВОЗ рекомендует также широко использовать среди детей, проживающих в районах с умеренным и высоким уровнем передачи малярии, вызванной P. falciparum, противомалярийную вакцину RTS,S/AS01. Вакцина доказала свою способность значительно снижать заболеваемость малярией, в частности и смертельной тяжелой формой малярии, среди детей младшего возраста.
Ведение больных
Своевременная диагностика и лечение малярии помогают уменьшить тяжесть болезни и предотвратить смерть пациента, а также способствуют снижению интенсивности передачи малярии. ВОЗ рекомендует во всех случаях с подозрением на малярию подтверждать диагноз при помощи диагностического теста на выявление паразита (микроскопического исследования или диагностического экспресс-теста). Диагностический тест позволяет медицинским специалистам быстро отличить малярийную лихорадку от немалярийной, помогая правильно выбрать тактику лечения.
Наиболее эффективной из существующих схем лечения, особенно в случае малярии P. falciparum, является артемизинин-комбинированная терапия (АКТ). Основной задачей лечения является быстрое и полное удаление паразита Plasmodium из кровотока пациента, позволяющее избежать прогрессирования неосложненного случая в тяжелую форму, а также летального исхода.
Устойчивость к противомалярийным препаратам
В последние годы глобальным усилиям по борьбе с малярией начинает угрожать формирование устойчивости к противомалярийным препаратам, которое особенно характерно для подрегиона Большого Меконга. Для разработки стратегий лечения для эндемичных по малярии стран, а также для своевременного выявления устойчивости к препаратам и борьбы с ней требуется регулярный мониторинг эффективности лекарственных средств.
Дополнительную информацию о работе ВОЗ по решению проблемы устойчивости к противомалярийным препаратам можно найти на веб-странице о программе элиминации малярии в подрегионе Меконга.
Элиминация
Элиминация малярии определяется как достигнутое в результате целенаправленных действий прерывание местной передачи конкретного вида малярийного паразита в пределах определенного географического района. Предотвращение возобновления передачи инфекции требует непрерывных усилий.
Эпиднадзор
Эпиднадзор за малярией предполагает непрерывный и систематический сбор, анализ и интерпретацию данных о малярии и использование таких данных в ходе планирования, реализации и оценки практических медико-санитарных мер. Совершенствование надзора за случаями заболевания малярией и смерти от нее помогает министерствам здравоохранения определять наиболее затронутые болезнью районы и группы населения и позволяет странам отслеживать меняющиеся тенденции заболеваемости. Надежные системы эпиднадзора за малярией также помогают странам разрабатывать эффективные меры по защите здоровья населения и оценивать результативность своих программ по борьбе с малярией.
Деятельность ВОЗ
Обновленная в 2021 г. Глобальная техническая стратегия ВОЗ по борьбе с малярией на 2016–2030 гг. устанавливает технические параметры работы во всех эндемичных по малярии странах. Она призвана направлять и обеспечивать поддержкой региональные и национальные программы в ходе их работы по противодействию малярии и достижению ее элиминации.
Эта стратегия ставит далеко идущие, но достижимые глобальные задачи, включая:
- сокращение к 2030 г. заболеваемости малярией не менее чем на 90%;
- сокращение к 2030 г. показателей смертности от малярии не менее чем на 90%;
- элиминацию малярии не менее чем в 35 странах к 2030 г.;
- предупреждение повторного появления малярии во всех свободных от малярии странах.
В соответствии со Стратегией Глобальная программа по борьбе с малярией обеспечивает координацию международных усилий ВОЗ по борьбе с малярией и достижению ее элиминации посредством:
Это трансмиссивная антропонозная болезнь, вызываемая патогенными простейшими рода Plasmodium (сем. Plasmodiidae), которые являются дигенетическими паразитами, жизненный цикл которых связан с позвоночными и беспозвоночными хозяевами. У человека паразитируют 4 вида плазмодиев: возбудитель трехдневной малярии Pl. vivax (Grassi et Ftlletti, 1890, Labbe, 1890), возбудитель тропической малярии Pl. falciparum (Welch, 1897); возбудитель четырехдневной малярии Pl. malariae (Grassi et Ftlletti, 1890) и возбудитель малярии типа трехдневной Pl. ovale (Stephens, 1922).
Малярия известна с древнейших времен и особенно распространена в тропических и субтропических регионах. Упоминания об этой болезни обнаружены в литературных памятниках времен Древнего Китая и Древней Греции. В Трудах Гиппократа описана классическая лихорадка жителей древней Колхиды (Грузия). Во втором веке до нашей эры Колиумелла связал распространение малярии с распространением комаров. В средние века заболеваемость малярией достигала 3 млн. человек, она опустошала города Европы. В XVIII и первой половине XIX века в мире неоднократно возникали пандемии малярии, вызывая гибель миллионов человек. До середины XX века малярией, распространенной на огромной территории, болело более 800 млн. человека ежегодно. Смертность достигала 3 млн. человек в год.
После Великой Отечественной войны в 1950-1960-х гг. в СССР проводились масштабные антималярийные мероприятия по борьбе с комарами-переносчиками возбудителей малярии, и угроза заболеваний малярией была ликвидирована. Рекомендованные обработки анофелогенных водоемов неукоснительно проводятся с профилактическими целями и в настоящее время.
Переносчиками возбудителей малярии - малярийных плазмодиев - являются малярийные комары из рода Anopheles.
- An. maculipennis Mg. An. atroparvus Van Thiel
An. beklemishevi St. et Kab. An. (Cellia) superpictus Grass
- An. hyrcanus Pall. An. sinensis Wied.
- An. claviger Mg. An. plumbeus Steph.
- An. melanoon Hack. An. messeae Fall.
- An. sacharovi Favre An. algeriensis Theob.
- An.pulcherrimus
Эпидемиологическое значение разных видов анофелин неоднозначно. Наибольшее значение как переносчики плазмодия малярии помимо An. mаculipennis имеют An. superpictus и An. pulcherrimus
В конце 90-х гг. ХХ в. в России сложилась предэпидемическая ситуация по малярии (максимальное количество заболевших зафиксировано в Москве и Московской области) (табл. 1).
Таблица 1 Данные о случаях местной передачи малярии за 2001-2003 гг.
Москва и Московская обл.
Страны, из которых происходил завоз малярии
Другие страны СНГ
Как видно из табл. 2, в нашей стране преобладали завозные случаи малярии из Таджикистана и Азербайджана. В 2006 г. зарегистрировали 39 случаев завоза трёхдневной малярии. Из дальнего зарубежья наибольшее количество завозных случаев приходилось на Африку (17 стран, 41 случай - 58%) и на Азию (6 стран, 20 случаев - 42%).
В некоторых странах СНГ (Грузия, Армения, Азербайджан, Таджикистан), а также в Турции ситуация была близка к эпидемической, а в Таджикистане помимо обычной трёхдневной формы малярии вспыхнуло заболевание более опасной тропической малярии.
С 2006 г. заболеваемость малярией в и Центральной России начала снижаться. В 2020 г. не выявлено ни одного случая местной передачи малярии, а завозных случаев 866: максимальное количество из Индии - 120, Нигерии - 82 и Центральной Африканской Республики - 48 (Государственный доклад о состоянии санэпидблагополучия населения Российской Федерации в 2020 г.)
Почему не укоренилась малярия в современной России?
К 2010 г. в России элиминировалась местная передача трёхдневной малярии Plasmodium vivax из-за:
- снижения числа завозных случаев трёхдневной малярии из эндемичных стран СНГ;
- низкого маляриогенного потенциала территории Московского региона, куда происходит основной завоз малярии;
- повышения знаний населения о профилактике малярии;
- настороженности медицинских работников и своевременного выявления больных малярией;
- невозможности укоренения спорадических случаев трёхдневной малярии в городах из-за эпизодических заносов различных фенотипов возбудителей.
В настоящее время доказана невосприимчивость комаров фауны России к возбудителю тропической малярии P. falciparum из-за различий в структуре генома этих видов возбудителей: различие не только в числе повторностей ДНК, но и в их вариациях.
Краткое описание биологии малярийных комаров
Малярийные комары относятся к насекомым с полным превращением: яйцо, личинки (4-х возрастов), куколка, окрыленное насекомое.
Местами выплода малярийных комаров являются водоемы со спокойной поверхностью, защищенной от ветра и прибоев. Колебание уровней воды и повышение скорости течения до 0,5-0,6 м/с губительно действует на личинок. Основной способ питания личинок - фильтрация, но они могут и соскребывать пищу с субстрата. Оптимальная температура воды для развития личинок 25-30°С, понижение температуры приводит к замедлению развития, а при температуре ниже + 7°С личинки отмирают. Некоторые виды, например, An. claviger, переносят умеренно низкие температуры и зимуют в фазе личинки. Продолжительность развития личинок An. mаculipennis представлена в табл. 3.
Таблица 3 Продолжительность развития An. mаculipennis (сутки)
Места массовой концентрации личинок непостоянны и изменяются в течение сезона. Весною первыми заселяются личинками небольшие водоемы, лужи, образовавшиеся в результате таяния снега или разлива рек. По мере прогревания больших водоемов (пруды и др.) и формирования в них растительности происходит их заселение личинками. В жаркие летние месяцы, когда вода сильно прогревается, личинки An. mаculipennis концентрируются в затемненных местах с хорошо развитой растительностью. Благоприятным для обитания личинок является наличие водной растительности, которая уменьшает волнение воды и затемняет поверхность водоема.
Продолжительность жизни самок в летнее время составляет 1-2 мес. Осенью комары летят к местам зимовки. Летние самки к зиме обычно отмирают. На зимовку уходят поздноокрыляющиеся (диапаузирующие) самки, у которых заторможено развитие яичников и сильно развито жировое тело.
Виды комаров отличаются по биологии зимовки: An. mаculipennis, An. sacharovi, An. messeae хорошо переносят как мягкие, так и суровые зимы, а An. melanoon - только в мягкие зимы.
Весной происходит вылет комаров с зимовки, когда среднесуточная температура воздуха достигает плюс 4-8°С, что совпадает с началом распускания почек черемухи, березы, смородины. Вылет комаров на юге Европейской части России заканчивается в середине апреля - начале мая, на севере - в конце мая - начале июня.
На открытом воздухе наиболее благоприятные условия для нападения комаров создаются перед заходом солнца и длятся всю ночь. В теплые тихие вечера отмечено два максиума их активности - вечерний и утренний.
Понижение температуры воздуха ниже 7 о С, сильный ветер прекращают активность комаров.
Комары An. mаculipennis и An. superpictus являются эндофилами, они концентрируются преимущественно в различных типах убежищ и помещениях (жилые, животноводческие, надворные постройки), обычными местами концентрации комаров в помещении являются затененные верхние углы. Сидят комары головой кверху, располагая тело под углом к поверхности стены (отрицательный геотаксис). Яркий свет заставляет их перелетать на другое место.
Виды комаров An. pulcherrimus, An. claviger, An. plumbeus, An. hyrcanus относятся к группе экзофилов. Они обычно нападают на добычу на открытом воздухе.
Меры борьбы с малярийными комарами включают санитарно-профилактические и истребительные мероприятия.
Борьбу с взрослыми комарами начинают с момента начала массового вылета перезимовавших окрыленных комаров Anopheles. Средние сроки проведения обработки против вылетающих с зимовок комаров начинают в южных районах страны в марте, в средней полосе - в апреле, в северных районах - в мае-июне. Конкретные сроки и места обработок определяют энтомологи.
Уничтожение личинок комаров в природных стациях.
В открытых природных нерыбохозяйственных водоемах обработки проводят в весенне-летний период при появлении личинок комаров, чтобы предотвратить или сократить вылет генерации. Применяют наземный способ обработки, используя 0,01-0,05% (по ДВ) водные эмульсии в норме расхода 50-100 мл/м 2 , распыляя крупнодисперсной аппаратурой.
Обработке подлежат нерыбохозяйственные непроточные естественные и искусственные водоемы постоянного и временного существования - заболоченности, мокрые луга, лужи, дупла в деревьях, депрессии рельефа, низинные, пойменные, верховые болота, затоны, плесы в пересыхающих летом руслах малых рек, резервы вдоль дорог, оросителей, ямы-копанки, канавы, кюветы, карьеры, траншеи, шурфы, заброшенные мелкие оросительные сети, дренажи, коллекторы, рисовые чеки, поля орошения, фильтрации, хлопковые и люцерновые поля. В целях повышения эффективности применяемого средства в сильно заросших водоемах растительность по возможности следует выкашивать. При обработке водоемов с густой растительностью или с водой, сильно загрязненной органическими веществами, указанная доза может быть увеличена вдвое.
Для защиты населения от нападения комаров следует активно использовать репелленты, в ночные часы - электрофумигаторы.
(c) Федеральное бюджетное учреждение науки "Научно-исследовательский институт дезинфектологии" Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека, 2006-2022 г.
Малярия – трансмиссивная протозойная инфекция, вызываемая патогенными простейшими рода Plasmodium и характеризующаяся приступообразным, рецидивирующим течением. Специфическими симптомами малярии служат повторные приступы лихорадки, гепатоспленомегалия, анемия. В течении лихорадочных приступов у больных малярией четко прослеживаются сменяющие друг друга стадии озноба, жара и пота. Диагноз малярии подтверждается при обнаружении малярийного плазмодия в мазке или толстой капле крови, а также результатами серологической диагностики. Для этиотропной терапии малярии используются специальные противопротозойные препараты (хинин и его аналоги).
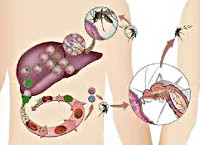
Общие сведения
Малярия (перемежающаяся лихорадка, болотная лихорадка) – группа паразитарных заболеваний человека, возбудителями которых выступают различные виды малярийного плазмодия, поражающего преимущественно эритроциты крови и ретикулоэндотелиальную систему. Малярия протекает с лихорадочными пароксизмами, гепатолиенальным и анемическим синдромом. Малярия широко распространена в странах Экваториальной Африки, Юго-Восточной Азии, Океании, Центральной и Южной Америки. Ежегодно в мире регистрируется 350-500 млн. новых инвазий и порядка 1,3-3 млн. летальных исходов от малярии. Высокая заболеваемость малярией в мире объясняется развитием резистентности плазмодиев к специфической терапии, а переносчиков протозойной инфекции – к действию инсектицидов. В связи с увеличением миграционных и туристических потоков завозные случаи малярии все чаще встречаются на территории Европы, в т. ч. в России.

Причины малярии
Малярию вызывают паразитические простейшие, принадлежащие к классу споровиков, роду Plasmodium (малярийные плазмодии). Заболевание человека вызывают 4 вида плазмодиев: P. Vivax (возбудитель трехдневной малярии), P. Malariae (возбудитель четырехдневной малярии), P.falciparum (возбудитель тропической малярии) и P. Ovale (возбудитель овале-малярии, сходной с трехдневной).
Малярийные плазмодии проходят сложный жизненный цикл, включающий бесполое развитие (шизогонию) в организме промежуточного хозяина - человека и половое развитие (спорогонию) в организме главного хозяина - самок комаров Anopheles. Инфицирование комаров происходит при укусах человека, больного малярией или паразитоносителя. При кровососании в желудок комара попадают мужские и женские половые клетки плазмодиев (микро-и макрогаметоциты); здесь происходит их оплодотворение с образованием зиготы, а затем ооцисты. В результате многократного деления ооциста превращается в инвазионные формы плазмодиев - спорозоиты, которые проникают в слюнные железы комара и могут там находиться в течение 2-х месяцев.
Инфицирование человека происходит при укусе инвазированной самкой комара, со слюной которой в кровь промежуточного хозяина проникают спорозоиты. В организме человека возбудитель малярии проходит тканевую и эритроцитарную фазы своего бесполого развития. Тканевая фаза (экзоэритроцитарная шизогония) протекает в гепатоцитах и тканевых макрофагах, где спорозоиты последовательно трансформируются в тканевые трофозоиты, шизонты и мерозоиты. По окончании этой фазы мерозоиты проникают в эритроциты крови, где протекает эритроцитарная фаза шизогонии. В клетках крови мерозоиты превращается в трофозоиты, а затем в шизонты, из которых в результате деления вновь образуются мерозоиты. В конце такого цикла эритроциты разрушаются, а высвободившиеся мерозоиты внедряются в новые эритроциты, где цикл превращений повторяется вновь. В результате 3-4-х эритроцитарных циклов, образуются гаметоциты – незрелые мужские и женские половые клетки, дальнейшее (половое) развитие которых протекает в организме самки комара Anopheles.
Учитывая особенности развития плазмодия, становится очевидным, что основным путем передачи малярии от человека человеку является трансмиссивный, реализуемый посредством укусов самками комара рода Anopheles. Вместе с тем, возможна трансплацентарная передача инфекции во время беременности, а также парентеральное заражение при переливании донорской крови, взятой от паразитоносителей. В эндемических очагах к малярии в большей степени восприимчивы дети и приезжие. Пик заболеваемости малярией совпадает с сезоном активности комаров и приходится на летне-осеннее время.
Пароксизмальный характер лихорадочных приступов при малярии связан с эритроцитарной фазой развития малярийного плазмодия. Развитие лихорадки совпадает с распадом эритроцитов, высвобождением в кровь мерозоитов и продуктов их обмена. Чужеродные для организма субстанции оказывают общетоксическое воздействие, вызывая пирогенную реакцию, а также гиперплазию лимфоидных и ретикулоэндотелиальных элементов печени и селезенки, приводя к увеличению этих органов. Гемолитическая анемия при малярии является следствием распада эритроцитов.
Симптомы малярии
В течении малярии выделяют инкубационный период, период первичных острых проявлений, вторичный латентный период и период рецидивов. Инкубационный период при трехдневной малярии и овале-малярии длится 1-3 недели, при четырехдневной - 2-5 недель, при тропической - около 2-х недель. Типичными клиническими синдромами для всех форм малярии служат лихорадочный, гепатолиенальный и анемический.
Через 1-2 часа фаза озноба сменяется жаром, что совпадает с повышением температуры тела до 40-41 °С. Возникают гиперемия, гипертермия, сухость кожи, инъекция склер, жажда, увеличение печени и селезенки. Может отмечаться возбуждение, бред, судороги, потеря сознания. На высоком уровне температура может удерживаться до 5-8 и более часов, после чего происходит профузное потоотделение, резкое снижение температуры тела до нормального уровня, что знаменует собой окончание приступа лихорадки при малярии. При трехдневной малярии приступы повторяются каждый 3-й день, при четырехдневной – каждый 4-й день и т. д. К 2-3-й неделе развивается гемолитическая анемия, появляется субиктеричность кожи и склер при нормальной окраске мочи и кала.
Своевременное лечение позволяет остановить развитие малярии после 1-2 приступов. Без специфической терапии продолжительность трехдневной малярии составляет около 2 лет, тропической - около 1 года, овале-малярии - 3-4 года. В этом случае после 10-14 пароксизмов инфекция переходит в латентную стадию, которая может длиться от нескольких недель до 1 года и дольше. Обычно через 2-3 месяца видимого благополучия развиваются ранние рецидивы малярии, которые протекают так же, как острые проявления болезни. Поздние рецидивы возникают через 5-9 месяцев - в этот период приступы имеют более легкое течение.
Осложнения малярии
Тяжелыми, порой жизнеугрожающими осложнениями малярии могут служить малярийная кома, малярийный алгид, разрыв селезенки, отек мозга, ОПН, ДВС-синдром, психические нарушения. Малярийной комой чаще всего осложняется течение тропической малярии. Развитие комы связано с нарушениями микроциркуляции головного мозга в результате образования паразитарных тромбов, состоящих из эритроцитов, зараженных шизонтами. В течении малярийной комы выделяют периоды сомноленции (сонливость, адинамия), сопора (резкая заторможенность, снижение рефлексов) и глубокой комы (отсутствие сознания и рефлексов). Летальный исход при возникновении данного осложнения наступает в 96-98% случаев.
Малярийный алгид сопровождается развитием коллаптоидного состояния с артериальной гипотонией, нитевидным пульсом, гипотермией, снижением сухожильных рефлексов, бледностью кожных покровов, холодным потом. Нередко возникают поносы и явления дегидратации. Признаки разрыва селезенки при малярии возникают спонтанно и включают в себя кинжальную боль в животе с иррадиацией в левое плечо и лопатку, резкую бледность, холодный пот, снижение АД, тахикардию, нитевидный пульс. По данным УЗИ выявляется свободная жидкость в брюшной полости. При отсутствии экстренного оперативного вмешательства быстро наступает смерть от острой кровопотери и гиповолемического шока.
Отек мозга развивается при злокачественной, молниеносной форме трехдневной малярии, чаще у детей-дошкольников и подростков. Возникает на высоте лихорадочного пароксизма и характеризуется сильной головной болью, судорогами с потерей сознания, выделением пены изо рта и скорой гибелью пациента. Развитие острой почечной недостаточности при малярии связано с массивным внутрисосудистым гемолизом эритроцитов, нарушением почечного кровообращения, интенсивной гемоглобинурией. Обычно является исходом гемоглобинурийной лихорадки. Специфическим осложнением тропической малярии выступают психические расстройства, включающие в себя психомоторное возбуждение, бред, галлюцинации и т. д.
Диагностика малярии
Фундамент клинической диагностики малярии составляет триада признаков: приступообразная интермиттирующая лихорадка, повторяющаяся каждые 48 или 72 часов, гепатоспленомегалия, гемолитическая анемия. Одновременно выясняется факт посещения больным эндемичных регионов, перенесенных гемотрансфузий и парентеральных вмешательств в течение последних 2-3-х месяцев.
Специфическим лабораторным методом диагностики малярии служит микроскопия толстой капли крови, позволяющая обнаружить наличие и количество паразитов. Качественную идентификацию вида плазмодия и стадию шизогонии проводят путем исследования на малярийный плазмодий мазка крови. Забор крови лучше производить на высоте лихорадочного приступа. Вспомогательную роль в выявлении малярии играют серологические методы – РИФ, РФА, РНГА. В плане дифференциальной диагностике наибольшее значение имеет исключение у лихорадящего больного бруцеллеза, возвратного тифа, лейшманиоза, сепсиса, туберкулеза, менингоэнцефалита, гемолитической желтухи, цирроза печени, лейкоза и др.
Лечение малярии
Больные с подозрением на малярию госпитализируются в инфекционный стационар с назначением строгого постельного режима, обильного питья, инфузионной терапии, общеукрепляющего и симптоматического лечения. При необходимости больным проводится гемосорбция и гемодиализ.
Первоначально для специфической химиотерапии малярии использовался хинин, выделенный из коры хинного дерева. В настоящее время создано большое количество синтетических препаратов, однако из-за быстрого развития резистентности паразитов к синтетическим лекарствам, хинин до сих пор не утратил своей актуальности. В зависимости от оказываемого действия противомалярийные препараты делятся на тканевые шизонтоциды, воздействующие на тканевые формы малярийного плазмодия (хиноцид, примахин) и гематоциды, воздействующие на эритоцитарные формы возбудителя (хлорохин, пириметамин, мепакрин, хинин и др.). Они назначаются в различных сочетаниях и по определенной схеме в зависимости от формы и тяжести течения малярии. Так, при трехдневной малярии обычно проводится 3-дневный курс лечения хлорохином, затем 10-дневный прием примахина или хиноцида для уничтожения тканевых форм паразита. Возможны и другие схемы противомалярийной терапии.
Прогноз и профилактика малярии
Своевременная и правильная терапия малярии приводит к быстрому купированию клинических проявлений. Летальные исходы при проведении лечения возникают примерно в 1% случаев, как правило, при осложненных формах тропической малярии.
Профилактика малярии проводится в двух направлениях: уничтожение комаров-переносчиков возбудителей и индивидуальная защита. Первое направление включает обработку территорий инсектицидами. Второе - использование средств индивидуальной защиты (кремов, лосьонов, противомоскитных сеток), проведение специфической химиопрофилактики лицам, совершающим поездки в районы, неблагополучные по малярии. С целью раннего выявления больных и паразитоносителей всем пациентам с лихорадкой неясного генеза должна проводиться микроскопия крови на малярию.
Малярия — одно из самых распространенных инфекционных заболеваний в мире. Его вызывают паразиты-плазмодии, которых разносят малярийные комары. Инкубационный период заболевания может длиться от 11 дней до нескольких месяцев. Главный симптом — регулярные приступы тяжелой лихорадки, которые происходят раз в два-три дня. В тяжелых формах болезнь может приводить к опасным поражениям органов.
Еще 80 лет назад малярия была распространена по всему земному шару. Однако благодаря развитию экономики и медицины сегодня болезнь побеждена в половине стран мира и свирепствует лишь в жарких развивающихся странах. Ученые считают, что человечество сможет полностью победить малярию к 2050 году — правда, для этого придется тратить на борьбу с ней дополнительные $2 млрд в год [1].
По данным ВОЗ, ежегодно малярией заболевают около 228 млн человек, из которых 400 тыс. умирают. 94% случаев малярии регистрируются в Африке, их них половина — в шести странах: Нигерии, Конго, Танзании, Буркине-Фасо, Мозамбике и Нигере. Больше всего от малярии страдают дети от полугода до пяти лет, у которых полностью отсутствует иммунитет к болезни. На них приходится две трети смертей от малярии.
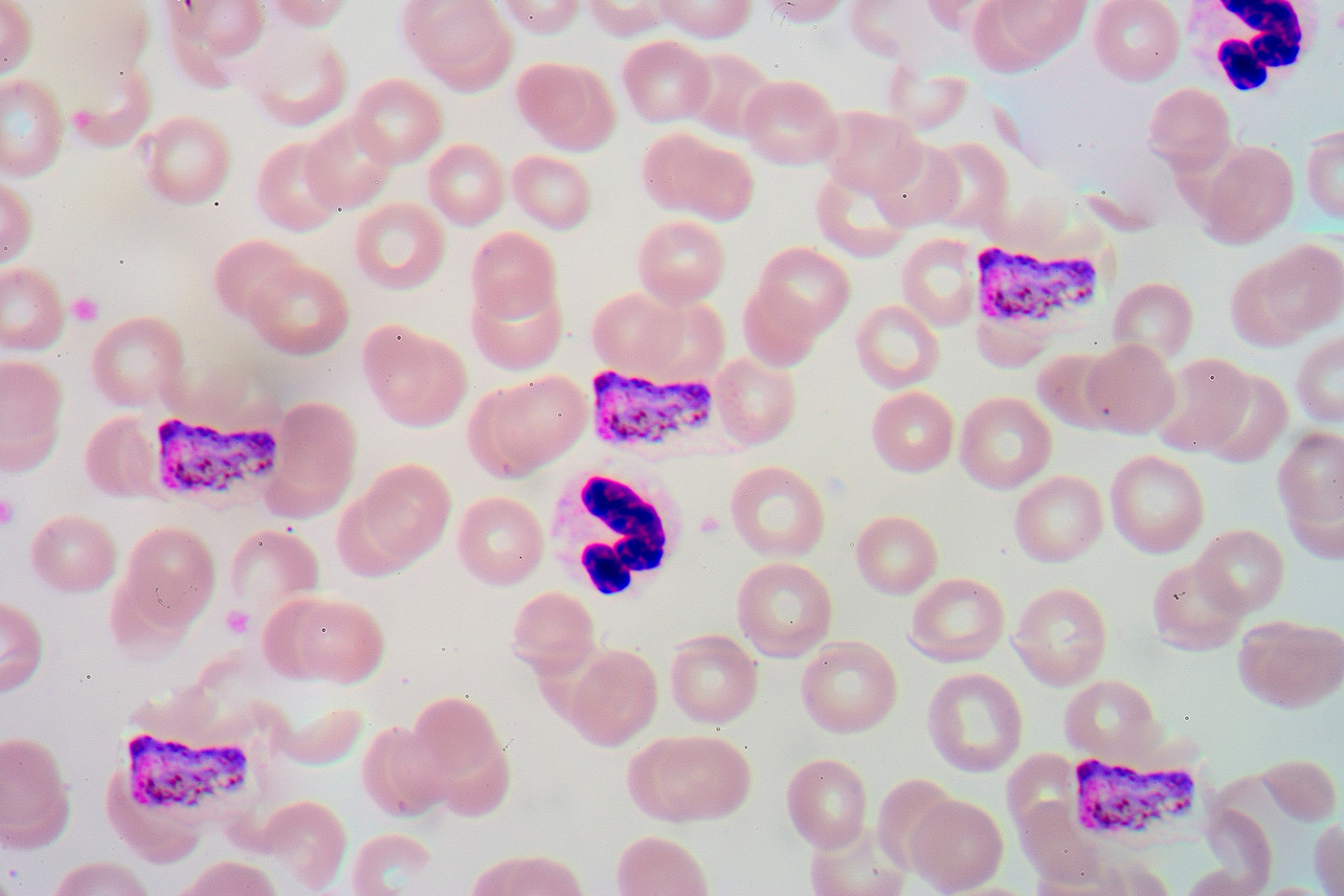
Нередко малярией заражаются туристы и путешественники. По данным ВОЗ, ежегодно около 10 тыс. человек привозят болезнь из зарубежных поездок.
Возбудители малярии
Болезнь переносят комары рода Anopheles, зараженные малярийными плазмодиями — простейшими паразитами, которые и выступают непосредственными возбудителями болезни. Малярийные комары обитают в основном на болотах и в мелких стоячих водоемах, в том числе в лужах. Многие страны избавились от малярии благодаря масштабным кампаниям по осушению болот.
Две сотни видов малярийных комаров можно встретить по всей планете, за исключением пустынь и территорий Крайнего Севера. В России распространен вид Anopheles Messeae. Однако он перестал переносить болезнь более 50 лет назад. Сегодня малярией можно заразиться лишь от азиатских и африканских видов малярийных комаров.
Сперва малярийный комар пьет кровь человека, зараженного малярией. В его кишечник попадают плазмодии. Затем он кусает другого человека и передает ему личинки паразитов. Те сначала попадают в печень, где растут и развиваются. Когда плазмодии становятся взрослыми, они проникают из печени в кровоток, после чего у человека проявляются первые симптомы малярии. Некоторые разновидности плазмодиев могут дремать в печени долгое время.
Также малярия может передаваться от человека к человеку без участия комаров: от матери к ребенку (очень редко), через переливание крови и при совместном использовании игл для инъекций.

Виды малярии
Из нескольких сотен малярийных плазмодий для человека опасны лишь пять. Каждый из них вызывает особый вид болезни.
Трехдневная малярия
Plasmodium vivax вызывает трехдневную малярию (vivax-малярию) — сравнительно легкую форму с длительным течением. Она характеризуется тем, что малярийные приступы лихорадки наступают каждые двое суток, нередко в одно и то же время дня, с 11 до 16 часов. Еще одна разновидность патогена — P. ovale — вызывает ovale-малярию, которая похожа на трехдневную.
P. Vivax распространен в Таджикистане, Афганистане, Пакистане и Непале, а также в Центральной Америке и северной части Южной Америки. Раньше именно этот вид плазмоидов был распространен в Европе и России. P. Ovale встречается в основном в Африке, там же, где и плазмодии, вызывающие тропическую лихорадку.
Четырехдневная малярия
P. malariae вызывает четырехдневную малярию, при которой приступы происходят каждые 70-72 часа. Эта форма не такая тяжелая, однако в редких случаях может вызывать серьезное повреждение почек — нефрологический синдром. Плазмодии этого типа могут скрыто жить в организме человека десятилетия даже после выздоровления. Они вызывают довольно редкий вид малярии, который встречается в Индии, Индонезии, Камбодже и Лаосе.
Тропическая малярия
P. falciparum вызывает тропическую малярию. Это наиболее опасная разновидность болезни, и при этом самая распространенная — на нее приходится более 90% заражений. Приступы происходят нерегулярно, а болезнь поражает сосуды, что может приводить сначала к гипоксии, а затем и к отказу органов. Этот вид болезни доминирует во всей Африке, а в таких странах, как Индия, Вьетнам и Таиланд он встречается примерно так же часто, как трехдневная малярия.
Малярия Knowlesi
Возможность заражения человека P. knowlesi была открыта лишь в 2004 году — раньше считалось, что он заражает только макак. Этот вид малярии развивается быстрее всего, а поэтому очень опасен, если лечение запаздывает [2]. Особенности течения малярии такого типа пока плохо изучены, однако исследователи называют эту форму не менее тяжелой, чем тропическая [3]. Эта разновидность малярии распространена в Юго-Восточной Азии, в первую очередь — в Малайзии, на Филиппинах и в Индонезии.
Симптомы малярии
Чаще всего первые симптомы малярии проявляются через 11-30 дней после заражения, хотя оба вида плазмодий, вызывающих трехдневную форму, могут спать в печени до 15 месяцев.
На первом этапе болезни патогены размножаются и накапливаются в крови, и симптоматика напоминает общее отравление — человека знобит, тошнит, он испытывает слабость, ломоту в теле и боли в суставах и конечностях. Отличить малярию от других инфекционных болезней на этом этапе очень непросто.
Когда плазмодиев в крови становится много, наступает разгар болезни, который состоит из повторяющихся малярийных приступов, или пароксизмов. В зависимости от вида заболевания, приступы происходят через день или раз в два-три дня.
Приступ длится от 15 минут до двух часов. Симптомы напоминают грипп: температура резко повышается до 39-41°, давление падает, дыхание учащается. Человека тошнит или рвет, он может бредить. Затем температура резко падает, больной чувствует сильную слабость и быстро засыпает. На губах могут появляться высыпания, похожие на герпес. Проснувшись, человек ощущает себя здоровым, однако через некоторое время приступ повторяется. Когда пациент начинает выздоравливать, приступы становятся менее тяжелыми и со временем совсем исчезают.

У всех пациентов с малярией к пятому-седьмому дню болезни увеличивается печень и селезенка, а кроме того, развивается анемия (малокровие).
По клинической картине малярия делится на неосложненную и тяжелую, при которой болезнь вызывает не только приступы, но и поражение органов.
К основным осложнениям малярии относятся:
Нефротический синдром
Это опасное, почти не поддающееся лечению поражение почек, которое может возникать при четырехдневной малярии.
Церебральная малярия
Поражение мозга, которое чаще всего развивается из-за неадекватного лечения. Начинается с головной боли и легких нарушений сознания, а при отсутствии лечения может приводить к коме и смерти.
Алгидная форма малярии
Токсический шок, который происходит из-за огромного содержания паразитов в крови. Начинается с симптомов сильной интоксикации, может приводить к коме и смерти.
Гемоглобинурийная (черноводная) лихорадка
Крайне тяжелое осложнение тропической лихорадки, которое чаще всего возникает при позднем начале лечения. После приема препаратов в крови человека одновременно оказывается слишком много погибших плазмодиев и мертвых эритроцитов, которые гибнут из-за лекарств. Самые характерные проявления — рвота черной желчью и черная моча. Некоторые исследования ассоциируют это осложнение с приемом хинина — препарата, которым лечат тяжелые формы малярии.
Разрывы и недостаточность органов
Малярия может сильно повредить почки, печень или селезенку, последнюю — вплоть до разрыва.
Диагностика малярии
В подавляющем большинстве случаев малярию у европейцев диагностируют после посещения тропических стран, где присутствует болезнь.
На ранних этапах малярия развивается так же, как и многие другие инфекционные заболевания. Главный метод точной диагностики — микроскопия мазка крови, которая позволяет обнаружить паразитов. Только после их выявления врач может поставить окончательный диагноз.
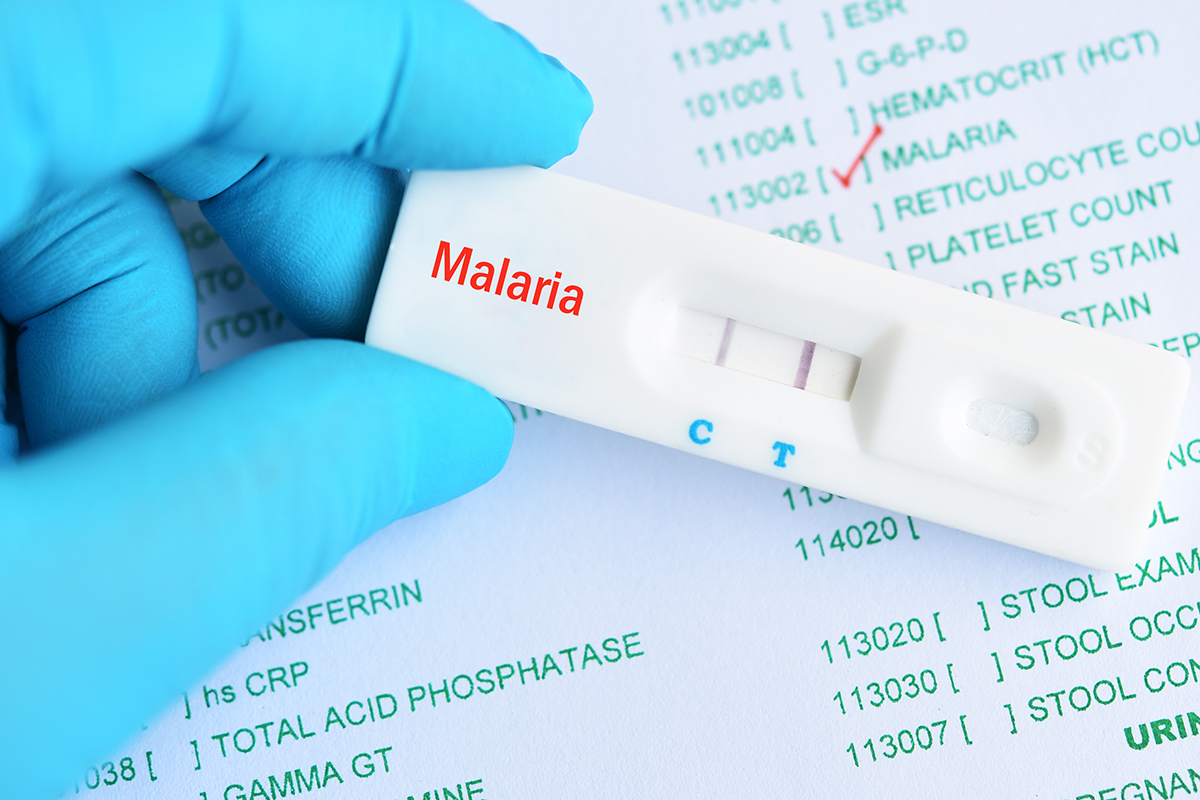
Реже используются менее точные методы иммунологической диагностики, при которых в крови ищут специфические антитела или антигены плазмодиев.
Также существуют экспресс-тесты на антигены паразитов, однако они не слишком точны.
Лечение малярии
В России и других неэндемичных для малярии странах ее лечат только стационарно.
Чтобы вылечить болезнь, необходимо убить плазмодиев в крови. Для этого используются противопаразитарные препараты.
Основные препараты, которые используются при лечении малярии:
- хлорохин;
- гидроксихлорохин;
- примахин;
- хинин;
- мефлохин;
- артемизинин;
- артесунат;
- артеметер;
- артеэтер;
- прогуанил;
- тетрациклин;
- доксициклин.
Выбор лекарства зависит от формы малярии, а также от того, в каком регионе произошло заражение [4]. К примеру, у малярийных плазмодий Афганистана и Пакистана выработалась резистентность к хлорохину, а у тайских и мьянманских — еще и к мефлохину [5].
При лечении малярии с осложнениями противомалярийные препараты дополняют специфическими лекарствами для пораженных органов.
Прививка от малярии и иммунитет от малярии
Единственная работающая вакцина от малярии — RTS,S — была создана еще в конце 1980-х, однако получила одобрение к применению в ЕС только в 2015 году. У нее довольно низкая эффективность — RTS,S дает 27% защиты от всех форм малярии и 58% от тяжелых [6]. Сегодня ей прививают детей в странах, где малярия распространена сильнее всего, а для путешественников и жителей развитых стран она недоступна.
У жителей стран, где присутствует малярия, может быть врожденный иммунитет к ней. У популяций Западной Африки и афроамериканцев встречается ген Duffy, который делает их невосприимчивыми к заражению трехдневной малярией. Другие генетические показатели могут сделать их более резистентными и к тропической малярии. Также риск заболеть малярией ниже у людей, страдающих от серповидно-клеточной анемии, — редкого генетического заболевания, которое также встречается в основном у представителей негроидной расы [7].
После перенесенной болезни у человека вырабатывается нестабильный приобретенный иммунитет, который крепнет с каждым повторным заражением. У пациента с приобретенным иммунитетом малярия может протекать почти незаметно, с очень низким уровнем паразитов в крови. В обществах, где люди постоянно контактируют с малярией и заражаются ей по нескольку раз в год, у многих вырабатывается стойкий иммунитет к болезни уже к возрасту полового созревания [8].
Профилактика малярии
Профилактика малярии в основном сводится к защите от укусов москитов. ВОЗ рекомендует носить одежду, полностью закрывающую тело, а также пользоваться средствами, отгоняющими насекомых от кожи и жилых помещений. Из репеллентов лучше всего использовать средства, в составе которых есть DEET, IR3535 или икаридин. Международные организации распространяют в странах с малярией антимоскитные сетки, пропитанные средствами от комаров, — они считаются одним из самых удобных, простых и эффективных способов защититься от болезни [9].
Также существует группа антималярийных препаратов, эффективных для профилактики заболевания. Врачи советуют принимать противомалярийные препараты перед поездкой в малярийную страну, а также во время путешествия и некоторое время после него. В России чаще всего назначают мефлохин и хлорохин. Правильно подобрать препарат может лишь врач.
Роспотребнадзор рекомендует туристам, вернувшимся из стран с малярией, следить за своей температурой на протяжении трех лет после поездки.
Малярия в России
С доисторических времен и до середины XX века малярия была распространена по всему миру (за исключением Крайнего Севера), в том числе и на большей части территории России.
После развала Советского Союза болезнь вернулась в Среднюю Азию. В 2000-х годах большинство случаев завоза инфекции в Россию были связаны с мигрантами из Таджикистана, Азербайджана и Узбекистана. Однако ситуация там быстро исправилась — сегодня единственным постсоветским государством, где присутствует эндемичная малярия, остается Таджикистан, но и он близок к тому, чтобы полностью победить болезнь [10].
Последнее десятилетие в России регистрируется 80-120 случаев малярии в год. Все они завозные — чаще всего из Африки, а также из Индии, Таиланда, Латинской Америки и стран Ближнего Востока [11].
В 2020 году основным поставщиком малярии в Россию стала Танзания, одна из немногих стран, не закрывших границы для туристов. По словам главы Роспотребнадзора Анны Поповой, оттуда было завезено 11 случаев малярии. Известно, что двое заболевших умерли.
Комментарии эксперта

Анна Цыганкова, старший врач-консультант медицинской компании BestDoctor
Насколько токсичны препараты от малярии? Какие у них могут быть побочные эффекты?
Могут ли осложнения малярии фатально нарушить функции органов, привести к нетрудоспособности или инвалидности?
Если вовремя обратиться за медицинской помощью и начать лечение, то малярия проходит полностью.Тяжелые формы болезни индивидуальны, в части случаев они приводят к летальному исходу. Специфическое осложнение имеет четырехдневная малярия. Она может не вызывать острых симптомов, но паразитемия (присутствие плазмодиев в крови) низкого уровня может сохраняться в течение многих десятилетий и привести к иммунокомплексно-опосредованному нефриту с развитием нефротического синдрома. Это тяжелое состояние, которое может сделать человека инвалидом: через почки происходит потеря белка, формируются выраженные отеки, нарушается липидный обмен, повышается риск развития инфекционных заболеваний. Такое состояние встречается у детей на эндемичных территориях в Африке.
Читайте также:

