Жировая дистрофия печени реферат
Обновлено: 02.07.2024
Жировой гепатоз (аналогичные названия стеатоз, жировая печень, жировая гепатодистрофия, неалкогольный жировой гепатоз) может быть как самостоятельным заболеванием, так и синдромом, обусловленным жировыми дистрофическими процессами в печеночных клетках. Как самостоятельная болезнь, гепатоз был выделен в 20 веке в 1960-е годы благодаря внедрению в рабочую практику пункционной биопсии. Заболевание характеризуется патологическим вне- и/или внутриклеточным отложением капель жира. Морфологическим критерием выступает содержание триглицеридов в печеночной ткани свыше 10% сухого веса.
Жировой гепатоз печени — специфическое заболевание, характеризующееся патофизиологическим накоплением жиров (триглицеридов) в структуре гепатоцитов, в результате чего нарушаются обменные процессы и происходят структурные изменения паренхимы.
Эпидемиология
На текущий момент жировой гепатоз является глобальной проблемой не только в гастроэнтерологической области, но и в интегральной медицине. Данная патология является самой распространенной среди всех поражений печени. По статистическим данным, в России гепатозу подвержены 37% всех жителей, наиболее часто встречается у женщин среднего возраста, в мире диагностируется у каждого 4 человека.
Этиология
Причины, вызывающие жировой гепатоз, многофакторны и полиэтиологичны. Различают первичную и вторичную патологию.
Среди основных причин первичного гепатоза рассматривают:
- ожирение;
- гиперлипидемия;
- эндокринологические патологии, а именно сахарный диабет (непосредственно II типа).
Развитию вторичного гепатоза способствуют такие факторы, как:
- длительный прием медикаментозных препаратов с гепатотоксическим потенциалом: нестероидные противовоспалительные средства, метотрексат, глюкокортикостероиды, тетрациклин, амиодарон и др;
- синдром мальабсорбции, который развивается при расширенной резекции тонкого кишечника, наложении илеоеюнального анастомоза или стомы, гастропластики при ожирении и других оперативных вмешательствах ЖКТ;
- быстрое похудание;
- вегетарианство с некорректным употреблением углеводов;
- длительное парентеральное питание с дисбалансом углеводов и жиров;
- хронические патпроцесы ЖКТ, сопровождающиеся нарушением всасывания;
- абеталипопротеинемия;
- синдром бактериального обсеменения кишечника;
- липодистрофия конечностей;
- радиационное облучение.
Поскольку жировой гепатоз многофакторная патология, причинами ее возникновения могут быть следующие факторы риска:
- женский пол;
- устойчивая гипертензия;
- тромбоцитопения;
- некомпенсированный сахарный диабет первого типа.
Также болезнь может спровоцировать наличие некоторых генетических заболеваний, к примеру, болезнь Вильсона-Коновалова, патология Вебера-Крисчена и др.
Вне зависимости от первопричины болезни, при жировом гепатозе присутствует инсулинорезистентность.

Патогенез
Патогенетический процесс жирового гепатоза изучен недостаточно. Клинически принято считать, что непосредственно жировой гепатоз предшествует развитию неалкогольной жировой болезни печени. Развитие заболевания — собственно накопление липидов, может быть следствием:
- Повышенного поступления в печеночную ткань свободных жирных кислот.
- Резкого уменьшения скорости b-окисления кислот в печеночных митохондриях.
- Увеличения синтеза жирных кислот в гепатомитохондриях.
Вместе с этим, процесс выведения жира из печени затрудняется из-за сниженного синтеза липопротеинов и ликвидации триглицеридов в их составе.
Клинические симптомы
Заболевание на начальной стадии протекает бессимптомно. Первые признаки появляются только после перехода патпроцесса в выраженный фиброз. На данном этапе отмечаются такие симптомы, как:
Когда развивается диффузное поражение органа, к общим симптомам присоединяются тяжелые выраженные проявления:
- разлитые геморрагии;
- стабильная лихорадка;
- гипотензия;
- периодическая потеря сознания;
- нарушение зрительной функции;
- асцит.
При развитии таких симптомов показана экстренная госпитализация.
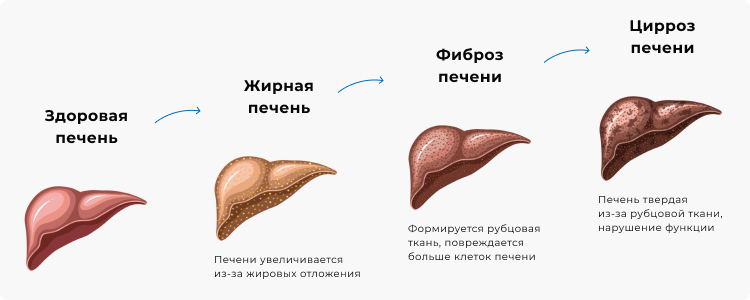
Классификация и стадии развития
В российской клинической практике используется рабочая классификация по системе Брюнта, подразделяющая гепатоз в зависимости от степени, активности воспаления, степени фиброза.
По степени стеатоза:
- 0 степень: патпроцесс начался, в паренхиме присутствуют жировые соединения микроскопического размера, но диагностировать заболевание невозможно, поскольку отсутствуют какие-либо симптомы, УЗИ-картина без изменений структуры, биохимический анализ крови в пределах физиологической нормы;
- 1 степень: характеризуется малыми размерами жировых очагов, стеатоз до 33%, скопления перерожденных гепатоцитов определяются визуально на УЗИ, клинические симптомы отсутствуют;
- 2 степень: жировому перерождению подвержены 33–66% гепатоцитов, инфильтрационные очаги многочисленные и отличаются многообразием размеров, также выявляются включения липидов внутри нормальных гепатоцитов. На УЗИ визуализируется неоднородная паренхима, ее размеры увеличены;
- 3 степень: подавляющее большинство клеток замещены липидами. Печень увеличена, наблюдается выраженная дисфункция, инфильтраты объемные и многочисленные, характер кистозный. Клинические проявления ярко выражены.
По степени неалкогольного стеатогепатита:
- I степень: характерный стеатоз 1–2 степени, присутствует лобулярное воспаление в стадии рассеивания или минимальной инфильтрации, незначительная баллонная дистрофия, портальное воспаление отсутствует или незначительное;
- II степень: стеатоз любой выраженности, среднее портальное и лобулярное воспаление, незначительный персинусоидный фиброз;
- III степень: панцинарный стеатоз, активная баллонная дистрофия, активное лобулярное и портальное воспаление.
По течению фиброза:
- 1 степень: очаговый или распространенный фиброз;
- 2 степень: перипортальный;
- 3 степень: мостовидный;
- 4 степень: цирроз печени.
Также выделяют острый и хронический процесс течения гепатоза. Острый развивается стремительно. Ведущим признаком выступает интоксикация, вызванная резким снижением функциональных способностей органа. Клетки печени быстро гибнут, провоцируя иктеричность кожи, гипертермию и рвоту. Лечение острой формы стационарное.
Возможные осложнения патологии
Жировой гепатоз опасен такими осложнениями, как:
- цирроз печени;
- массивные внутренние кровотечения;
- гепатоцеллюлярная карцинома;
- печеночная недостаточность;
- печеночная пре- и кома;
- хронический гепатит.
Все состояния являются жизнеугрожающими, поэтому требуют госпитализации, в большинстве случаев — реанимационного лечения.
Диагностика
Основные диагностические методы направлены на исключение других патологических состояний печени и проводятся в несколько этапов.
Консультативный прием
На приеме врач тщательно собирает анамнез с обязательным вниманием к вопросу употребления алкоголя, поскольку тактика лечения алкогольного и жирового гепатозов различается. Оценивается режим питания пациента и его физическая активность, выясняется вопрос о приеме медикаментозных препаратов, выслушиваются жалобы. Во время осмотра особое внимание уделяется кожным покровам и слизистым оболочкам, где оценивается цвет и наличие высыпаний, определяются размеры печени и селезенки. После осмотра решается вопрос о дальнейшем обследовании.


Лабораторная диагностика
С учетом этиологии заболевания и имеющихся проявлений, назначают следующие исследования:
- анализы крови: кроме клинического минимума и коагулограммы, определяется наличие специфических антител к возбудителям вирусных гепатитов, краснухи, цитомегаловирусу, выявляются маркеры аутоиммунного печеночного повреждения, исследуются гормоны щитовидной железы;
- копрограмма;
- анализ мочи.
При подозрении на наследственные заболевания проводят генетическое тестирование.
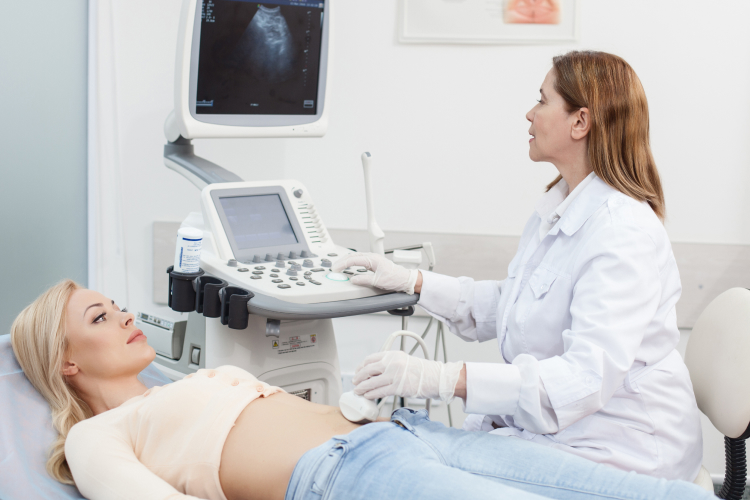
Инструментальная диагностика
Основными и наиболее информативными являются следующие обследования:
- УЗИ брюшной полости: дает возможность выявить характерные признаки жирового гепатоза;
- методы визуализации и функциональной оценки: высокоинформативным методом, позволяющим выявить даже небольшие структурные изменения паренхимы, является МРТ печени. Для определения очагового стеатоза назначают КТ или радионуклидное сканирование.
Из инвазивных методов проводят биопсию печени с морфо-гистологическим изучением биоптата. Также диагностическая программа включает 13С-метацетиновый дыхательный тест, целью которого является оценка детоксикационной печеночной функции.
Диагноз жирового гепатоза выставляется по гистологической картине, данных сопутствующих исследований и при отсутствии факта злоупотребления алкоголем.
Лечение
Основным направлением в лечении жирового гепатоза выступает снижение или ликвидация ключевого патогенетического фактора.
Медикаментозная терапия
Основными направлениями являются:
- гиполипидемическая терапия: назначаются липотропные препараты, ликвидирующие жировую инфильтрацию (фолиевая и липоевая кислоты), витамины группы В, эссенциальные фосфолипиды;
- гепатопротектекция: применяются гепатопротекторы для нормализации функциональных способностей печени (урсодезоксихолевая кислота, бетаин, токоферол, таурин и др. Активно проводятся исследования эффективности приема пентоксифиллина в комплексе с блокаторами рецепторов ангиотензина);
- снижение инсулинорезистентности: используются тиазолидиндионы и бигуаниды.
В каждой конкретной ситуации препараты назначаются индивидуально, тщательно подбирается их дозировка и длительность приема. В приоритете препараты последних поколений, обладающих наибольшей эффективностью, пролонгированностью и наименьшими побочными действиями.
Диетотерапия
В ряде случаев именно диета выступает ключевым методом терапии. Лечебное питание предусматривает резкое ограничение животных жиров, а также жирной и острой пищи. Показано потребление белка не менее 100–110 гр/сутки, необходимо адекватное поступление витаминов, микроэлементов. Рекомендуется употреблять фрукты и овощи, обогащенные клетчаткой, в приоритете блюда, приготовленные на пару. Оптимальной для гепатоза является диета №5.
Также рекомендована дозированная физическая нагрузка.

Реабилитация
Реабилитационный процесс требует серьезного подхода и времени. Программа разрабатывается для каждого пациента индивидуально и включает в себя коррекцию рациона и образа жизнедеятельности, направленную на борьбу с избыточной массой. Действия медицинских работников нацелены на максимально возможное повышение качества жизни, а также предотвращение осложнений и прогрессирования заболевания.
Прогноз и профилактика
Профилактические мероприятия заключаются в ведении здорового образа с необходимыми физическими нагрузками, сбалансированное питание и отказ от алкоголя.
Крайне важно следить за своим весом, ИМТ должен быть в пределах 18,5–25. Пациентам с сахарным диабетом важно четко следовать врачебным инструкциям по контролю заболевания, внимательно следить за уровнем сахара и своевременно принимать препараты.
При своевременно начатом лечении прогноз для жизни благоприятный, трудоспособность, как правило, не нарушена, при развитии осложнении существует риск летального исхода.
Заключение
С учетом высокой распространенности жирового гепатоза, активно разрабатываются новые диагностические методы и лечебная тактика. Немедикаментозными методами лечения являются сбалансированная низкокалорийная диета с оптимальным количеством полинасыщенных жиров, а с целью снижения веса — дозированные физнагрузки. Среди лекарственных препаратов лидирующие позиции занимают инсулиновые сенситайзеры, гепатопротекторы и гиполипидемические препараты. При соблюдении всех рекомендаций прогноз относительно благоприятный. В подавляющем большинстве случаев для восстановления здоровья вполне достаточно ликвидировать причины заболевания.
Жировая дегенерация печени является одной из форм неалкогольной жировой болезни печени (НАЖБП).
3. Неалкогольный цирроз печени (NASH Cirrhosis). Наличие признаков цирроза с текущими или предыдущими гистологическими признаками стеатоза или стеатогепатита.
4. Криптогенный цирроз (Cryptogenic Cirrhosis) - цирроз без очевидных этиологических причин. Пациенты с криптогенным циррозом обычно имеют высокие факторы риска, ассоциированные с метаболическими расстройствами, такими как ожирение и метаболический синдром. Всё чаще криптогенный цирроз, при детальной проверке, оказывается заболеванием, ассоциированным с алкоголем.
5. Оценка активности НАЖБП (NAS). Совокупность баллов, вычисляемая при комплексной оценке признаков стеатоза, воспаления и балонной дистрофии. Является полезным инструментом для полуколичественного измерения гистологических изменений ткани печени у пациентов с НАЖБП в клинических испытаниях.
К настоящему времени в перечне заболеваний МКБ-10 отсутствует единый код, отражающий полноту диагноза НАЖБП, поэтому целесообразно использовать один из нижеприведенных кодов:
- К 76.0 - Жировая дегенерация печени, не классифицированная в других рубриках
- K75.81 - Неалкогольный стеатогепатит (НАСГ)
- K74.0 - Фиброз печени
- К 74.6 - Другой и неуточненный цирроз печени.\
Классификация
Типы жировой дегенерации печени:
1. Макровезикулярный тип. Накопление жира в гепатицитах носит локальный характер и ядро гепатоцита сдвигается в сторону от центра. При жировой инфильтрации печени макровезикулярного (крупнокапельного) типа в качестве аккумулируемых липидов, как правило, выступают триглицериды. При этом морфологическим критерием жирового гепатоза является содержание триглицеридов в печени свыше 10% сухой массы.
2. Микровезикулярный тип. Накопление жира происходит равномерно и ядро остается на месте. При микровезикулярной (мелкокапельной) жировой дегенерации скапливаются другие ( не триглицериды) липиды (например, свободные жирные кислоты).
Выделяют также очаговый и диффузный стеатоз печени. Чаще всего встречается диффузный стеатоз, который носит зональный характер (вторая и третья зона дольки).
Этиология и патогенез
Вторичная жировая болезнь печени может быть результатом следующих факторов.
1. Алиментарные факторы:
- резкое снижение массы тела;
- хроническая белково-энергетическая недостаточность.
2. Парентеральное питание (в т.ч введение глюкозы).
4. Метаболические заболевания:
- дислипидемии;
- сахарный диабет II типа;
- триглицеридемия и др.
Эпидемиология
Признак распространенности: Распространено
Соотношение полов(м/ж): 0.8
Точные данные о распространенности жировой дегенерации печени отсутствуют.
Предположительно распространенность составляет от 1% до 25% от общей популяции в различных странах. В развитых странах средний уровень - 2-9%. Многие находки случайно обнаруживаются во время биопсии печени, выполняемой по другим показаниям.
Наиболее часто заболевание выявляется в возрасте 40-60 лет, хотя ни один возраст (кроме детей на грудном вскармливании) не исключает диагноз.
Соотношение полов неизвестно, но предполагается превалирование женского пола.
Факторы и группы риска
В группу высокого риска входят:
2. Лица сахарным диабетом 2-го типа или нарушением толерантности к глюкозе. У 60% больных эти состояния встречаются в комплексе с жировой дистрофией, у 15% - с неалкогольным стеатогепатитом. Тяжесть поражения печени имеет связь с тяжестью нарушения обмена глюкозы.
3. Лица с диагностированной гиперлипидемией, которая выявляется у 20-80% больных неалкогольным стеатогепатитом. Характерным фактом является более частое сочетание неалкогольного стеатогепатита с гипертриглицеридемией, чем с гиперхолестеринемией.
4. Женщины среднего возраста.
Клиническая картина
Клинические критерии диагностики
ожирение; слабость; гепатомегалия; спленомегалия; дискомфорт в правом верхнем отделе живота; артериальная гипертензия
Cимптомы, течение
У большинства больных неалкогольной жировой болезнью печени жалобы отсутствуют.
Могут проявляться следующие симптомы:
- незначительный дискомфорт в верхнем правом квадранте живота (около 50%);
- боль в верхнем правом квадранте живота (30%);
- слабость (60-70%);
- умеренная гепатоспленомегалия Гепатоспленомегалия - одновременное значительное увеличение печени и селезенки
(50-70%).
Диагностика
Общие положения. На практике подозрение на неалкогольный стеатогепатит возникает при наличии у пациента ожирения, гипертриглицеридемии и повышения уровня трансаминаз. Диагноз уточняется лабораторно и с помощью биопсии. Методы визуализации для подтверждения на ранних стадиях пригодны мало.
Анамнез: исключение злоупотребления алкоголем, лекарственных поражений, семейного анамнеза заболеваний печени.
При диагностике неалкогольной жировой болезни печени применяются следующие методы визуализации:
1. УЗИ. Стеатоз может быть подтвержден при условии, что повышение количества жировых включений в ткани составляет не менее 30%. УЗИ имеет чувствительность 83% и специфичность 98%. Выявляют повышенную эхогенность печени и усиление дистального затухания звука. Возможна гепатомегалия . Также осуществляются выявление признаков портальной гипертензии, косвенная оценка степени стеатоза. Хорошие результаты получены при использовании аппарата Фиброскан, который позволяет дополнительно выявлять фиброз и оценивать его степень.
2. Компьютерная томография. Основные КТ-признаки:
- снижение рентгенологической плотности печени на 3-5 HU (норма 50-75 HU);
- рентгенологическая плотность печени меньше рентгенологической плотности селезенки;
- более высокая плотность внутрипеченочных сосудов, воротной и нижней полой вен по сравнению с плотностью печеночной ткани.
3. Магнитно-резонансная томография. Может полуколичественно оценить содержание жира в печени . Превосходит по диагностическим способностям УЗИ и КТ. Очаги снижения интенсивности сигнала на Т1-взвешенных изображениях могут свидетельствовать о локальном накоплении жира в печени.
5. Гистологическое исследование пунктата печени (золотой стандарт диагностики):
- крупнокапельная жировая дистрофия;
- балонная дистрофия или дегенерация гепатоцитов (при наличии/отсутствии воспаления, гиалиновых телец Маллори, фиброза или цирроза).
Степень стеатоза оценивается по бальной системе.
Оценка стеатоза печени у больных НАЖБП (система D.E.Kleiner CRN, 2005)
| Баллы | Степень выраженности стеатоза | Содержание жировой ткани в гепатоците |
| 0 | Отсутствие стеатоза | |
| 1 | Минимальная | ≤ 5-33% |
| 2 | Умеренная | 33-66% |
| 3 | Выраженная | > 66% |
Лабораторная диагностика
2. У 30-60% больных выявляют повышение активности щелочной фосфатазы (как правило, не более чем двукратное) и гамма-глутамилтранспептидазы (может быть изолированным, не связанным с повышением ЩФ). Уровень ГГТП > 96,5 Ед/л увеличивает риск наличия фиброза.
3. В 12-17% случаев встречается гипербилирубинемия в пределах 150-200% от нормы.
4. Признаки снижения белково-синтетической функции печени развиваются только при формировании цирроза печени. Наличие гипоальбуминемии без перехода в цирроз возможно у больных с диабетической нефропатией Нефропатия - общее название некоторых видов поражений почек.
.
5. У 10-25% больных выявляют незначительную гипергаммаглобулинемию.
6. У 98% пациентов наблюдается инсулинорезистентность. Ее выявление - важнейший неинвазивный метод диагностики.
В клинической практике инсулинорезистентность оценивают по соотношению уровней иммунореактивного инсулина и глюкозы в крови. Следует помнить, что это расчетный показатель, который вычисляется различными методиками. На показатель влияют уровень триглицеридов в крови и расовая принадлежность.
Исследование уровня инсулина рекомендуется проводить натощак.
7. У 20-80% пациентов с НАСГ наблюдается гипертриглицеридемия.
Многие пациенты будут иметь низкий уровень ЛПВП в рамках метаболического синдрома.
При прогрессировании заболевания нередко снижается уровень холестерина.
8. Серология: наличие любых серологических маркеров иных процессов (вирусных, аутоиммунных, паразитарных) исключает диагноз НАСГ.
Следует иметь в виду, что низкий уровень положительного титра антинуклеарных антител - не редкость при НАСГ, а также менее 5% пациентов могут иметь положительный низкий титр антител к гладкой мускулатуре.
10. Определение уровня фрагментов цитокератина 18 (TPS-test) - перспективный метод исследования активности процесса. Метод позволяет отличить наличие апоптоза гепатоцитов (гепатита) от жировой инфильтрации печени без использования биопсии.
К сожалению, данный показатель не специфичен; в случае его повышения необходимо исключать ряд онкологических заболеваний (мочевого пузыря, молочной железы и др.).
11. Комплексные биохимические тесты (BioPredictive, Франция):
- Стеато-тест - позволяет выявить наличие и степень стеатоза печени;
- Нэш-тест - позволяет выявить НАСГ у пациентов с избыточной массой тела, резистентностью к инсулину, гиперлипидемией, а также пациентов, больных сахарным диабетом).
Возможно использование других тестов при подозрении на неалкогольный фиброз или гепатит - Фибро-тест и Акти-тест.
Дифференциальный диагноз
Неалкогольная жировая болезнь печени дифференцируется со следующими заболеваниями:
- гепатиты различной установленной этиологии, в первую очередь - хронические гепатиты В, С, D, E, аутоиммунный гепатит и другие;
- алкогольная болезнь печени;
- вторичная жировая болезнь печени (лекарственный гепатит, метаболические нарушения, например, при болезни Вильсона , гемохроматозе или дефиците альфа-1-антитрипсина);
- идиопатические фиброз, склероз, цирроз печени;
- первичный склерозирующий холангит;
- первичный билиарный цирроз;
- гипотиреоз и гипертиреоз;
- отравление витамином А.
Практически вся дифференциальная диагностика построена на лабораторных тестах, специфичных для перечисленных выше заболеваний, и исследованиях биопсии.
Осложнения
Лечение
Общие положения
Нет никаких лекарственных препаратов, эффективность которых при лечении идиопатической неалкогольной жировой дистрофии доказана. Основной упор делается на модификацию образа жизни.
Изменение образа жизни должно быть основой для первой линии терапии. Другие патогенетические подходы могут быть применены при доказанных значимых этиологических причинах.
Цели лечения:
- нормализация биохимических параметров;
- уменьшение инсулинорезистентности;
- улучшение гистологической картины печени.
Контроль веса
Потеря избыточного веса пациента приводит к снижению резистентности к инсулину и улучшению мышечной чувствительности к инсулину. Исследования показали нормализацию ферментов и улучшение гистологической картины при снижении индекса массы тела (ИМТ).
Потеря веса должна быть постепенной: примерно от 0,5 до 1,0 кг в неделю. Рекомендуются:
- диета (ограничение углеводов, насыщенных жиров и калоража на 500-1000 ккал/сут.);
- регулярные аэробные упражнения (30 минут, 3-5 раз в неделю, затем до часа в день );
- в отдельных случаях допустимо применение орлистата; сибутрамин исключен из списков фармакологических средств, применяемых с целью снижения веса.
Медикаментозная терапия
1. Лечение инсулинорезистентности проводится по общим правилам для сахарного диабета и включает:
- метформин;
- розиглитазон;
- пиоглитазон.
2. Гиполипидемическая терапия.
Следует придерживаться рекомендаций по лечению конкретных дислипидемий. Наиболее часто применяемые препараты:
- аторвастатин (10 мг/сут. курсом до 2 лет);
- гемфиброзил;
- пробукол (эффект сомнителен).
3. Гепатопротективная терапия (эффективность препаратов при неалкогольной жировой болезни печени, кроме витамина Е, не изучались рандомизированных контролируемых исследованиях):
- антиоксиданты - витамин Е (300 МЕ, 2-10 месяцев), липоевая кислота 600 мг/сутки - 4 месяца;
- блокаторы ФНО-альфа - пентоксифиллин 400 мг, 2 раза в сутки, до 1 года;
- усиление выведения триглицеридов из гепатоцита - бетаин 20 мг в сутки (1 год), S-аденозилметионин 400 мг/сут., не менее трех месяцев.
4. Коррекция кишечной микрофлоры при вторичной форме (метронидазол 750 мг/сут., 7-10 дней).
В условиях прогрессирования печеночной недостаточности может возникнуть необходимость проведения трансплантации печени.
Прогноз
Ожидаемая продолжительность жизни при неалкогольной жировой болезни печени не ниже, чем у здоровых лиц.
У половины больных развивается прогрессирующий фиброз, а у 1/6 - цирроз печени.
При отсутствии адекватного лечения у пациентов с установленным диагнозом "неалкогольный стеатогепатит" в 20-37% случаев наблюдается прогрессирование воспаления и фиброза. Цирроз печени развивается у 10-20% больных.
При неалкогольном стеатогепатите 5-летняя выживаемость составляет 67%, 10-летняя - 59%. Следует учитывать, что данные показатели летальности могут быть обусловлены другими проявлениями метаболического синдрома.
Смертность, ассоциированная с циррозом в исходе неалкогольного стеатогепатита, составляет от 5% до 25%.
Госпитализация
- печеночная недостаточность;
- впервые выявленные и прогрессирующие другие проявления метаболического синдрома.
Профилактика
1. Нормализация массы тела.
2. Пациенты должны быть обследованы на вирусы гепатита. В случае отсутствия заболевания вирусным гепатитом, им должна быть предложена вакцинация от гепатитов В и А.
Печень принимает активное участие в обмене жиров. Жиры, поступающие с пищей расщепляются в кишечнике с помощью ферментов и всасываются в кровеносное русло. Оттуда они попадают в печень, где преобразуются в триглицериды, холестерин, фосфолипиды и другие необходимые для нашего организма вещества. Жировая инфильтрация печени возникает в случае накопления в печени высокого количества триглицеридов. При жировой дистрофии содержание триглицеридов может достигать более 50% ее массы (в норме – не более 5 %). Факторы ведущие к этому состоянию разнообразны: повышенное поступление жирных кислот с пищей, повышенное образование триглицеридов в печени, нарушение транспорта триглицеридов из печени в жировую ткань, где триглицериды в норме запасаются в виде жира. В зависимости от характера отложения жира жировая дистрофия печени разделяется на крупнокапельную и мелкокапельную (размер капелек жира в клетках печени).
Причины заболевания
- Злоупотребление алкоголем является наиболее частой причиной жирового гепатоза. Этиловый спирт и продукты его метаболизма оказывают влияние на все этапы обмены жиров в печени. Тяжесть жировой дистрофии прямо пропорционально количеству выпитого.
- Сахарный диабет.
- Ожирение и повышенное поступление жира с пищей.
- Белковая недостаточность, синдром Квашиоркор (накопление жиров в печени связано с недостаточным количеством белка и нарушением транспорта жиров из печени к тканям).
- Отравление гепатотропными ядами (четыреххлористый углерод, ДДТ, желтый фосфор и др).
- Применение некоторых лекарственных препаратов.
Симптомы
Пациенты с жировым гепатозом жалоб обычно не предъявляют. Течение болезни стертое, медленно прогрессирующее. Со времени появляются постоянные тупые боли в правом подреберье, могут быть тошнота, рвота, нарушения стула.
Очень редко наблюдается жировая дистрофия печени с выраженной клинической картиной: сильные боли в животе, желтуха, похудание, кожный зуд.
Диагностика
Заподозрить жировую дистрофию врач –терапевт может уже при клиническом осмотре по увеличению печени в размерах при пальпации живота. Увеличение печени подтверждают с помощью УЗИ брюшной полости. В биохимическом анализе крови обнаруживают повышение печеночных ферментов (АсАТ, АлАТ, щелочная фосфатаза). В некоторых случаях для подтверждения диагноза проводят КТ, МРТ, биопсию печени.
Лечение
Тактика лечения зависит от причины, вызвавшей заболевание. Правильное питание, отказ от алкоголя, коррекция метаболических нарушений, как правило, приводят к улучшению состояния. Назначают диету с повышенным содержанием белков, ограничением жиров, особенно животного происхождения. Жировая дистрофия печени, связанная с алкоголизмом при продолжении употребления алкоголя со временем только прогрессирует.
Накопление жира в печеночных паренхиматозных клетках часто является реакцией печени на различные экзогенные и эндогенные интоксикации (токсические воздействия). Иногда этот процесс связан с некоторыми заболеваниями и патологическими состояниями организма (например, с голоданием).
Наиболее вероятными причинами развития жирового гепатоза являются: заболевания желудочно-кишечного и билиарного трактов, ожирение, обходной кишечный анастомоз, длительное парентеральное питание, сахарный диабет 2 типа, синдром мальдигестии и мальабсорбции, глютеновая энтеропатия, болезнь Вильсона-Коновалова и некоторые другие генетически обусловленные заболевания, хроническая алкогольная интоксикация, некоторые лекарства (кортикостероиды, эстрогены, тетрациклины и др.), бактериальные инфекции, вирусы, системные заболевания и ряд других болезней и состояний (строгое вегетарианство и др.).
С биохимических позиций накопление жира в цитоплазме гепатоцитов происходит тогда, когда скорость образования в печени триглицеридов превышает скорость их утилизации (липолиз триглицеридов и последующее окисление жирных кислот, включение триглицеридов в пре-В-липопротеиды и их секреция в кровяное русло). Особенно закономерно жировая инфильтрация печени возникает при хронической алкогольной и другой интоксикации, при декомпенсированном сахарном диабете, ожирении, белковой недостаточности, в том числе алиментарной, при отравлении различными токсическими соединениями (четырехлористый углерод, фосфор и др.), при дефиците липотропных веществ, например, обусловленных экзокринной недостаточностью поджелудочной железы и др. Одним из наиболее распространенных нарушений жирового обмена с избыточным накоплением жира в печени является кетоз - повышенное образование кетоновых тел в результате нарушенного метаболизма и накопления их в тканях при декомпенсированном сахарном диабете 2 типа. Жировая дистрофия печени часто сочетается с дискинезиями желчного пузыря, особенно при наличии желчнокаменной болезни. Известно, тучному больному нередко угрожает тяжелая прогрессирующая патология, в частности, ишемическая болезнь и ее осложнения, а жировой гепатоз в принципе является обратимой патологией, если устраняется причина, обусловливающая ее развитие, и проводятся соответствующие лечебные мероприятия. Например, если жировой гепатоз связан с беременностью, то приостановить его развитие и прогрессирование может только прерывание беременности с последующим проведением соответствующих лечебных мероприятий. Именно на этот неоспоримый факт обращается внимание врача, то есть имеется в виду своевременное распознавание (диагностика) жирового гепатоза и возможно более раннее начало адекватного лечения. Важно предотвратить развитие некрозов и воспаления (стеатогепатита), лечение которых намного сложнее.
СЖК поступают в печень из тонкой кишки и из жировой ткани. Они могут также синтезироваться и в самой печени. СЖК могут окисляться с образованием энергии, эстерифицироваться и включаться в липопротеины. У здоровых лиц они формируют энергетический потенциал гепатоцитов, обеспечивая тем самым функционирование гепатоцитов и печени в целом. Конечно, при алкоголизме жировой гепатоз всегда проявляется нарушениями обмена СЖК, но при этом трудно исключить влияние на него других факторов, а оценить вклад каждого из них в развитие жирового гепатоза чрезвычайно трудно. Например, избыток жира в пищевом рационе также может рассматриваться в качестве риска развития жирового гепатоза, особенно в сочетании с дефицитом белковой пищи, т.к. доказано, что несбалансированное питание в сочетании с алкогольной интоксикацией всегда сопровождается развитием жирового гепатоза, уменьшением в печени запасов гликогена и макроэргических фосфорных соединений, а в целом - снижением всех функций печени. Известно также, что инсулинонезависимый сахарный диабет, тесно связанный с ожирением, часто сопровождается развитием жирового гепатоза, т.к. лицам с избыточной массой тела свойственна пониженная чувствительность периферических рецепторов к инсулину в сочетании с высоким уровнем инсулина в крови.
К факторам, способствующим развитию жирового гепатоза, относят также: некоторые лекарства (глюкокортикоиды, тетрациклины, нестероидные противовоспалительные средства и др.), нарушения процессов пищеварения (синдром мальдигестии) и всасывание (синдром мальабсорбции), синдром избыточного бактериального роста (избыточная микробная колонизация) в тонкой кишке. Умеренно выраженная жировая дистрофия гепатоцитов сопутствует многим заболеваниям и интоксикации. В частности, почти все хронические вирусные гепатиты, особенно гепатит С, часто сопровождаются жировой дистрофией печени. В развитии жирового гепатоза не исключается также генетическая предрасположенность.
Клиника и диагностика
Несмотря на то, что при жировом гепатозе непременно снижается функциональное состояние печени, с помощью традиционных лабораторных тестов подтвердить эти нарушения почти невозможно. С учетом этиологии у больных часто выявляются те или иные субъективные и объективные симптомы, связанные с основным заболеванием. Например, жировая дистрофия печени, развившаяся в связи с хронической алкогольной интоксикацией, нередко характеризуется анорексией, одышкой и другими симптомами. Клиническое течение самого жирового гепатоза обычно бессимптомное. Иногда бывают жалобы у больных на тяжесть и неприятные ощущения в правом верхнем квадранте живота, усиливающиеся при движении. Пальпаторная болезненность в области печени встречается редко. Ее возникновение связывают с быстрым накоплением в печени жира в связи с алкоголизмом и декомпенсацией сахарного диабета. Печень при жировом гепатозе чаще увеличена. Многое зависит от фоновой патологии. При УЗИ эхогенность ткани печени при жировом гепатозе чаще бывает нормальной и иногда - повышенной, но эти изменения трудно отличить от фиброза и даже цирроза печени. Лишь компьютерная томография (КТ) и магнитно-резонансная томография позволяют в ряде случаев выявить жировую инфильтрацию печени. С помощью этих методов лучше распознается очаговая жировая инфильтрация печени. При УЗИ определяются очаги в виде участков повышенной эхогенности, при КТ выявляются участки с низким коэффициентом поглощения. Но даже и в этих ситуациях диагноз подтверждается только прицельной биопсией печени под контролем КТ. Очаги поражения со временем изменяются и даже исчезают, и поэтому, если проводить эти исследования в динамике, особенно на фоне лечения, не исключается их возможное исчезновение, что может иметь диагностическое значение. В связи с этим подтвердить наличие в печени повышенного накопления жира можно только при гистологическом исследовании биоптатов. При окраске срезов печени гематоксиланом и эозином в гепатоцитах выявляют "пустые" вакуоли, ядро, смещенное к периферии клетки. Если жировой гепатоз возникает на фоне алкогольной интоксикации, то наряду с крупно-капельным ожирением гепатоцитов, имеет место перицеллюлярный фиброз ("ползучая коллагенизация" вокруг центральных вен), нейтрофильная инфильтрация междольных, а иногда и внутридольных (вокруг гепатоцитов) отделов печени, набухание (увеличение) гепатоцитов, отложение в них гиалиновых телец Мэллори. При жировом гепатозе закономерно отмечается увеличение содержания в сыворотке крови g-глутамилтранспептидазы (ГГТП), что возможно связано с употреблением алкоголя. Активность сывороточных трансаминаз (СТ) и щелочной фосфатазы (ЩФ) обычно слегка повышена, уровень билирубина, альбумина и протромбина обычно нормальные. Жировая печень, развившаяся на фоне общего ожирения, является одной из наиболее частых причин повышения активности трансаминаз, а иногда и других проявлений так называемого метаболического синдрома (гиперхолестеринемия, гипертриглицеридемия и др.). Иногда жировая дистрофия печени развивается у людей беспричинно. Во всяком случае, когда в этой ситуации не удается установить какую-либо возможную причину ее развития, ее относят к криптогенной (идиопатической) форме.
Лечение и профилактика жирового гепатоза
Обосновать и систематизировать лечение жирового гепатоза при таком разнообразии причин, его вызывающих, довольно трудно. Терапия должна быть направлена на устранение причин, на купирование синдромов нарушенного пищеварения и всасывания, на восстановление функции печени и билиарной системы. При этом исключаются прием некоторых препаратов и злоупотребления алкоголем.
Если этиологический фактор устранен, определено курсовое и симптоматическое лечение, то больному следует рекомендовать оставаться под врачебным наблюдением еще в течение года, а возможно и дольше. Каждые 2 месяца следует оценивать самочувствие и физикальный статус, 1 раз в 3 месяца повторять исследования сывороточных трансаминаз и 1 раз в 6 месяцев проводить УЗИ. Лечение пролонгировать на 1 год и более.
Во всех случаях следует проводить неотягощающую больного терапию с использованием диетических факторов и лекарств, нормализующих функцию печени и билиарной системы. С этой целью показан длительный прием препарата Гепабене (по 1 капсуле 3 раза в день после еды). Этот препарат растительного происхождения содержит силимарин, улучшающий функцию печени, и фумарин, стимулирующий желчеобразование и желчеотделение, а следовательно, улучшающий процессы пищеварения и всасывания микронутриентов - нужных и недостающих больному веществ.
В заключение следует отметить, что в терапии больных с жировым гепатозом оправдано применение эссенциальных фосфолипидов, но не следует применять статины, так как они не оказывают положительного влияния на содержание жира в печени.
Литература
1) Буеверов А.О. "Жирная печень: причины и последствия". Журнал "Практикующий врач", 2002, №1, с. 36-38
2) Блюгер А.Ф., Новицкий И.Н., Практическая гепатология, 1994, с.279-284
3) Шерлок Ш, Дули Дж. Заболевания печени и желчных путей (перевод с английского), Москва, 1999, с.486-497.
Читайте также:

