Врожденные деформации скелета реферат
Обновлено: 05.07.2024
Деформации грудной клетки встречаются у 2% людей. Изменения (дефекты) в костных и хрящевых тканях снижают как опорную функцию грудной клетки, так и необходимый объем подвижности. Деформации грудной клетки (грудины и ребер) являются не только косметическим дефектом и вызывают не только психологические проблемы, но и довольно часто приводят к нарушению функции органов грудной клетки (сердечно-сосудистой системы и дыхательной системы).
Причины
Причины деформации грудной клетки могут быть как врожденными, так и приобретенными. Основные причины следующие:
- Кифоз
- Хронические обструктивные заболевания легких
- Синдром Марфана
- Аномалии остеогенеза
- Ахондроплазия
- Синдром Тернера
- Синдром Дауна
- Эмфизема
- Рахит
- Врожденные аномалии ребра
- Астма
- Неполное сращение грудины плода
- Врожденное отсутствие грудной мышцы
- Болезнь Бехтерева
- Воспалительный артрит
- Остеомаляция
В клинической практике чаще всего встречаются воронкообразная деформация грудной клетки и килевидная деформация.
Воронкообразная деформация грудной клетки (впалая грудь)
Воронкообразная деформация грудной клетки (впалая грудь) на сегодняшний день является наиболее распространенной деформацией грудной клетки и встречается в 1 случае из 400 новорожденных. Килевидная деформация, как вторая наиболее распространенная форма деформации, встречается в 5 раз реже, чем воронкообразная грудная клетка.
Этиология развития воронкообразной деформации
Существует несколько теорий, объясняющих развитие этой деформации, но до конца этиология остается неясной. Некоторые авторы считают, что развитие воронкообразной деформации может быть связано с чрезмерно быстрым ростом реберного хряща, который вытесняет грудину кзади. Аномалии диафрагмы, рахит, или повышенное внутриматочное давление также предположительно способствуют смещению задней части грудины. Частое ассоциация воронкообразной деформации с другими заболеваниями опорно-двигательного аппарата, такими как синдром Марфана, дает возможность предполагать, что в определенной степени деформации обусловлены аномалиями соединительной ткани. Генетическая детерминированность встречается также у 40% пациентов с килевидной деформацией.
Клинические проявления
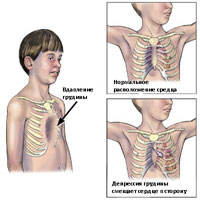
Воронкообразная грудная клетка может проявляться как в виде небольшого дефекта, так и выраженного дефекта, при котором грудина доходит почти до позвонков. Возникновения дефекта является результатом 2 факторов: (1) степенью задней ангуляции грудины и степенью задней ангуляции реберного хряща в зоне прикрепления ребер к грудине. Если же, кроме того имеются дополнительно ассиметрии грудины или хрящевые ассиметрии, то в таком случае оперативное лечение становится более технически сложным.
Воронкообразная деформация возникает, как правило, при рождении или вскоре после рождения. Деформация часто прогрессирует, и глубина вдавления увеличивается по мере роста ребенка. Впалая грудь чаще встречается у мужчин, чем у женщин, в соотношении 6:1 Впалая грудь может сочетаться с другими врожденные аномалиями, включая аномалии диафрагмы. У 2% пациентов, впалая грудь связана с врожденными аномалиями сердца. У пациентов с характерным габитусом тела, можно предположить диагноз синдром Марфана.
Существует несколько методов количественной оценки тяжести деформации при воронкообразной груди, которые обычно включает измерения расстояния от грудины к позвоночнику. Возможно, наиболее часто используемым методом является метод Халлера, который использует отношение поперечного расстояния до переднезаднего расстояния, полученные на основании КТ. В системе Haller, оценка 3,25 или выше свидетельствует о тяжелом дефекте, который требует хирургического вмешательства.
Воронкообразная грудь вообще не оказывает особого физиологического воздействия на младенцев или детей. Некоторые дети испытывают боль в области грудины или реберного хряща, особенно после интенсивных нагрузок. У других детей возможно сердцебиение, что может быть связано с пролапсом митрального клапана, который обычно имеет место у пациентов со впалой грудью. Некоторые пациенты могут чувствовать шум движения крови, который связан с тем, что легочная артерия находится близко к грудине и во время систолы пациент может отмечать шум выброса крови.
Иногда у пациентов с воронкообразной грудью встречается астма, но отмечено что деформация не оказывает явного влияния на клиническое течение астмы. Воронкообразная деформация оказывает влияние на сердечно-сосудистую систему и наблюдения показали, что после оперативной коррекции деформации происходит значительное улучшение функций сердечно-сосудистой системы.
Килевидная деформация
Килевидная деформация является второй наиболее распространенной врожденной деформацией грудной стенки. Pectus carinatum составляет примерно 7% всех деформаций передней грудной стенки. Она чаще встречается у мальчиков, чем у девочек (соотношение 4:1). Как правило, эта деформация имеется уже при рождении и имеет тенденцию к прогрессированию по мере роста ребенка. Килевидная деформация представляет собой выпячивание грудной клетки и фактически представляет собой спектр деформаций, которые включают костохондральный хрящ и грудину. Изменения в костнохондральном хряще могут быть как односторонними, так и двухсторонними. Кроме того, выпирание грудины может быть как большим, так и незначительным. Дефект может быть асимметричным, вызывая ротацию грудины с депрессией с одной стороны и выпиранием с другой стороны.
Этиология
Патогенез килевидной деформации, также как и воронкообразной деформации не ясен. Высказывалось предположение, что это результат избыточного разрастания ребер или остеохондральных хрящей. Существует определенная генетическая детерминированность килевидной деформации. Так в 26% случаев отмечено наличие семейного анамнеза этой формы деформации. Кроме того в 15 % случаев килевидная деформация сочетается со сколиозом, врожденными пороками сердца, синдромом Марфана или другими заболеваниями соединительной ткани.
Клинические проявления
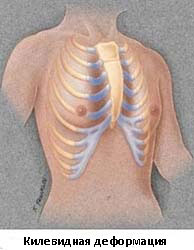
Килевидную деформацию можно разделить на 3 различных типа деформаций.
- Тип 1. Xарактеризуется симметричным выступом грудины и реберных хрящей. При этом типе деформации грудины мечевидный отросток смещены вниз
- Тип 2. Корпорокостальный тип, при этом типе деформации происходит смещение грудины вниз и вперед или выгибание средней или нижней трети грудной клетки. Этот тип деформации, как правило, сопровождается искривлением ребер.
- Тип 3. Костальный тип. При этом типе деформации задействованы в основном реберные хрящи, которые выгибаются вперед. Искривления грудины, как правило, не значительны.
Симптомы при килевидной деформации чаще встречаются у подростков и могут быть в виде сильной одышки, возникающей при минимальной нагрузке, снижение выносливости и появление астмы. Происходит это вследствие того, что экскурсия стенки грудной клетки ограничена из-за фиксированного переднезаднего диаметра грудной клетки, что приводит к увеличению остаточного объема, тахипноэ, и компенсационной диафрагмальной экскурсии.
Синдром Поланда
Синдром Поланда назван в честь Альберта Поланда, который впервые описал этот вид деформации грудной клетки в результате наблюдений в школе и относится к спектру заболеваний, которые связаны с недоразвитием грудной стенки. Этот синдром включает аномалии развития большой грудной, малой грудной мышц, передней зубчатой мышцы, ребер, и мягких тканей. Кроме того, может наблюдаться деформация руки и кисти.
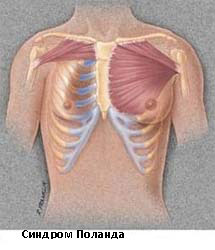
Заболеваемость синдромом Поланда составляет примерно 1 случай на 32 000 родившихся детей. Этот синдром в 3 раза чаще встречается у мальчиков, чем у девочек, и у 75% пациентов поражается правая сторона. Существует несколько теорий относительно этиологии этого синдрома, которые включают в себя аномальную миграцию эмбриональной ткани, гипоплазию подключичной артерии или внутриутробной травмы. Тем не менее, ни одна из этих теорий не доказало свою состоятельность. Синдром Поланда редко ассоциирован с другими заболеваниями. У некоторых пациентов с синдромом Поланда встречается лейкемия. Существует определенная ассоциация этого синдрома с синдромом Мебиуса (односторонний или двусторонний паралич лицевого нерва, отводящего глазного нерва).
Симптомы синдрома Поланда зависят от степени дефекта и в большинстве случаев это косметические жалобы. У пациентов с наличием значительных костными дефектов, могут быть выбухания легкого, особенно при кашле или плаче. У некоторых пациентов возможны функциональные нарушения и дыхательные нарушения. Легкие сами по себе не страдают при этом синдроме. У пациентов со значительными дефектами мышечной и мягких тканей могут стать очевидными снижение толерантности к физическим нагрузкам.
Синдром Жена
Синдром Жена или прогрессирующая дистрофия грудной клетки, которая обусловлена внутриутробным нарушением роста грудной клетки и гипоплазией легких. Этот синдром был впервые описан в 1954 году Женом у новорожденных. И хотя в большинстве случаев такие пациенты не выживают, но в некоторых случаях оперативные методы лечения позволяют таким пациентам жить. Синдром Жена наследуется по аутосомно-рецессивному типу и не было отмечено наличие ассоциации с другими хромосомными нарушениями.
Дефекты грудины
Дефекты грудины можно разделить на 4 типа и все являются редкими: грудная эктопия сердца, шейная эктопия сердца, торакоабдоминальная эктопия сердца и расщепление грудины. Торакальная эктопия сердца представляет собой аномалию расположения сердца вне грудной клетки, и сердце совершенно не защищено плотными костными тканями. Выживаемость пациентов с грудной эктопия сердца очень низкая.Описано только три удачных случая оперативного лечения из 29 операций с этой аномалией.
Шейная эктопия сердца отличается от грудной только локализацией аномального расположения сердца. Как правило, такие пациенты не имеют шансов на выживаемость. У пациентов с торакоабдоминальной эктопией сердце расположены книзу грудины. Сердце покрыто мембраной или тонкой кожи. Смещение сердца вниз является результатом полулунного дефекта перикарда и дефекта диафрагмы. Нередко также бывают дефекты брюшной стенки.
Расщелина грудины является наименее серьезной из 4 аномалий, потому что сердце почти закрыто и находится в нормальном положении. Поверх сердца имеется частичное или полное расщепление грудины, причем частичное разделение встречается чаще, чем полное расщепление. Ассоциации с пороками сердца при этой аномалии встречаются достаточно редко. У большинства детей, расщепление грудины обычно не вызывает особо заметных симптомов. В отдельных случаях, возможны респираторные симптомы в результате парадоксального движения дефекта грудины. Основным показанием для проведения хирургического лечения является необходимость обеспечить защиту сердца.
Диагностика
Диагностика деформаций грудной клетки, как правило, не представляет больших трудностей. На первом плане из инструментальных методов исследования стоит рентгенография, которая позволяет оценить как форму деформации, так и ее степень. КТ грудной клетки позволяет определить не только костные дефекты и степень деформации грудины, но и наличие смещения средостения, сердца, наличие сдавления легкого. МРТ позволяет получить более расширенную информацию, как о состоянии костных тканей, так и мягких тканей и, кроме того, не обладает ионизирующей радиацией.
Функциональные исследования деятельности сердца и легких, такие как ЭКГ, ЭХО- кардиография, спирография позволяют оценить наличие функциональных нарушений и динамику изменений после оперативного вмешательства.
Лабораторные методы исследования назначаются в случае необходимости дифференциации с другими возможными состояниями.
Лечение
При деформации средней и тяжелой степени только оперативное лечение может восстановить нормальную функцию органов грудной клетки.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Деформация позвоночника - причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
В норме позвоночник человека выполняет одновременно опорную, двигательную и амортизационную функции. Он имеет небольшие физиологические изгибы в переднезаднем направлении (лордозы и кифозы), которые предохраняют позвоночный столб от травм при переносе тяжестей, выполнении различных упражнений и даже при поддержании тела в определенном положении при движении.
Существует ряд факторов, которые могут привести к нарушению этих функций и стать причиной деформации позвоночника. Следствиями деформации позвоночника могут быть сильная утомляемость спины, нарушения работы внутренних органов (сердца, кишечника, желудка и др.), проблемы с вынашиванием беременности.
Признаками деформации позвоночника могут быть асимметрия плеч, лопаток, таза, локтей или нарушение походки. Если вы заметили у себя хотя бы один из них – это повод обратиться к врачу.
В настоящее время существует порядка десяти классификаций деформации позвоночника. Они различаются по типу, месту расположения, направлению и углу отклонения, степени искривления и прочее.
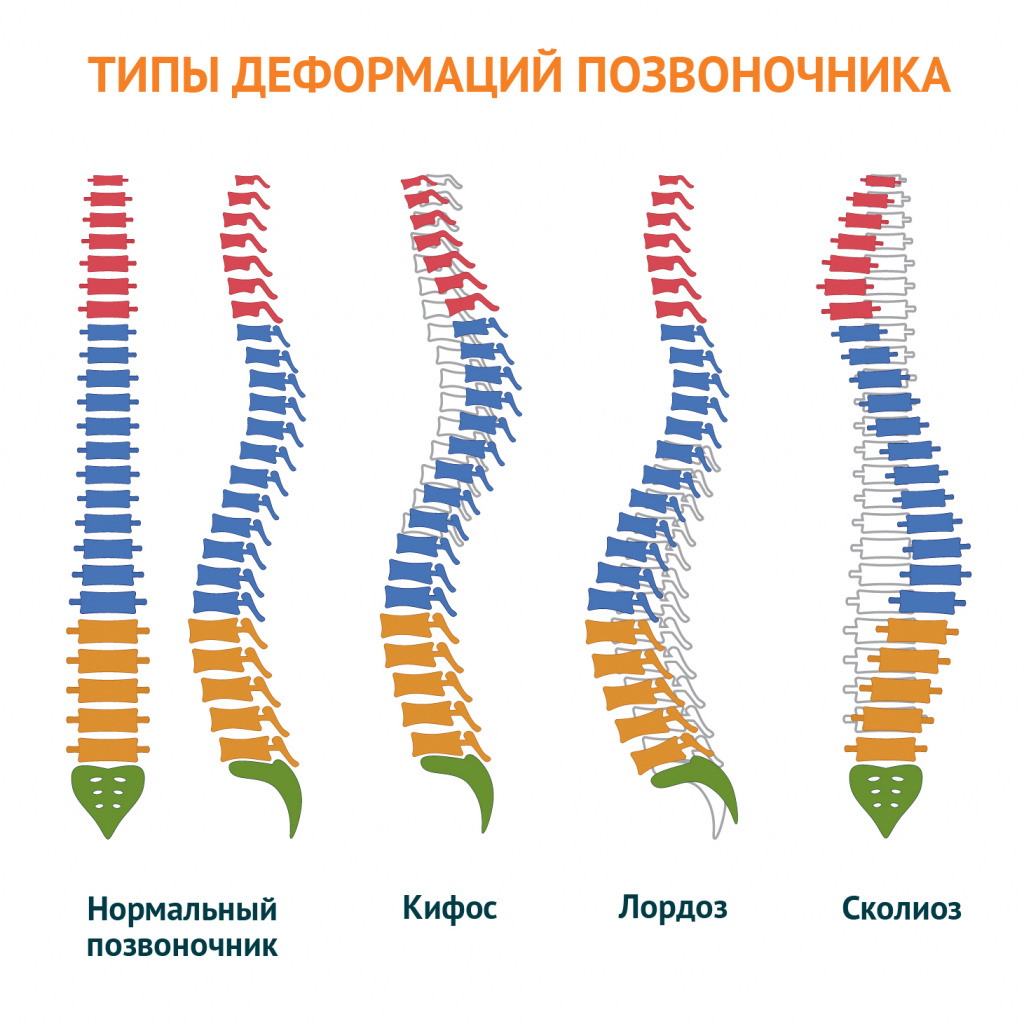
- Кифозные искривления: представляют собой усиление грудного изгиба позвоночника, проявляются в виде сутулости в области лопаток, при отсутствии лечения приводят к образованию горба.
- Лордозные искривления: представляют собой усиление изгиба позвоночника кпереди в поясничном и/или шейном отделе, проявляются в виде выпяченного живота, клювообразного наклона головы, трудно поддаются лечению.
- Сколиолитическая деформация позвоночника: представляет собой боковые изгибы позвоночного столба, проявляется уменьшением объема брюшной полости, нарушением расположения и работы внутренних органов; принято выделять правосторонний и левосторонний сколиоз, а также S-образный сколиоз.
- Комбинированные искривления: представляют собой различные сочетания перечисленных выше форм (например, комбинация кифоза и сколиоза), проявления зависят от характера деформации позвоночника.
Также деформации позвоночника делят в зависимости от природы происхождения на врожденные и приобретенные.
Врожденные деформации позвоночника возникают по причине пороков внутриутробного развития, врожденных аномалий развития скелета или соединительной ткани, ДЦП (детского церебрального паралича), родовых травм.
Приобретенные деформации позвоночника могут быть следствием как травм и заболеваний, так и неправильного образа жизни.
К деформации позвоночника могут привести травмы, грыжи и опухоли позвоночника, травмы таза и нижних конечностей, плоскостопие, ампутация конечностей, заболевания внутренних органов и опорно-двигательного аппарата.
Активно способствуют развитию деформации позвоночника слабый мышечный корсет, избыточная масса тела, недостаток физической активности (гиподинамия), ношение тяжестей на одной стороне, длительное и регулярное пребывание в одной позе в искривленном положении (например, сидение за компьютером), мебель, которая не соответствует росту и массе тела (неправильно подобранный письменный стол или кровать для ребенка).
Устранение деформации позвоночника невозможно без четкого понимания причины, которая его вызвала. Для этого следует обратиться к врачу – только в его компетенции находится решение о проведении необходимых диагностических мероприятий и назначении нужной схемы лечения.
- Остеоартроз (артрит, артроз) позвоночника возникает вследствие длительного воспалительного процесса. Поражается хрящевая ткань, прилежащая часть кости, связочные сухожилия, капсула сустава, синовиальная оболочка и периартикулярные мышцы суставных сочленений, что приводит к дегенеративно-дистрофическим изменениям позвонков и межпозвонковых дисков.
- Остеохондроз различных отделов позвоночника (шейного, грудного, пояснично-крестцового) – хроническое течение процесса, связанного с компрессионным защемлением нервных корешков в позвоночных каналах. Ведет к дегенеративно-дистрофическим нарушениям в позвонках, суставах и межпозвонковых дисках, что вызывает осевое смещение позвоночных сегментов и деформацию позвоночника.
- Протрузия – это состояние является следствием остеохондроза и представляет собой выбухание межпозвонкового диска в позвоночный канал, что приводит к боли, онемению, головокружению. Чаще всего затрагивает шейный или поясничный отдел, без лечения служит основой для деформации позвоночника.
- Межпозвонковая грыжа – неврологическая патология, чаще всего локализуется в области пояснично-крестцового отдела. Приводит к дегенеративно-дистрофическому разрушению и искривлению позвоночника.
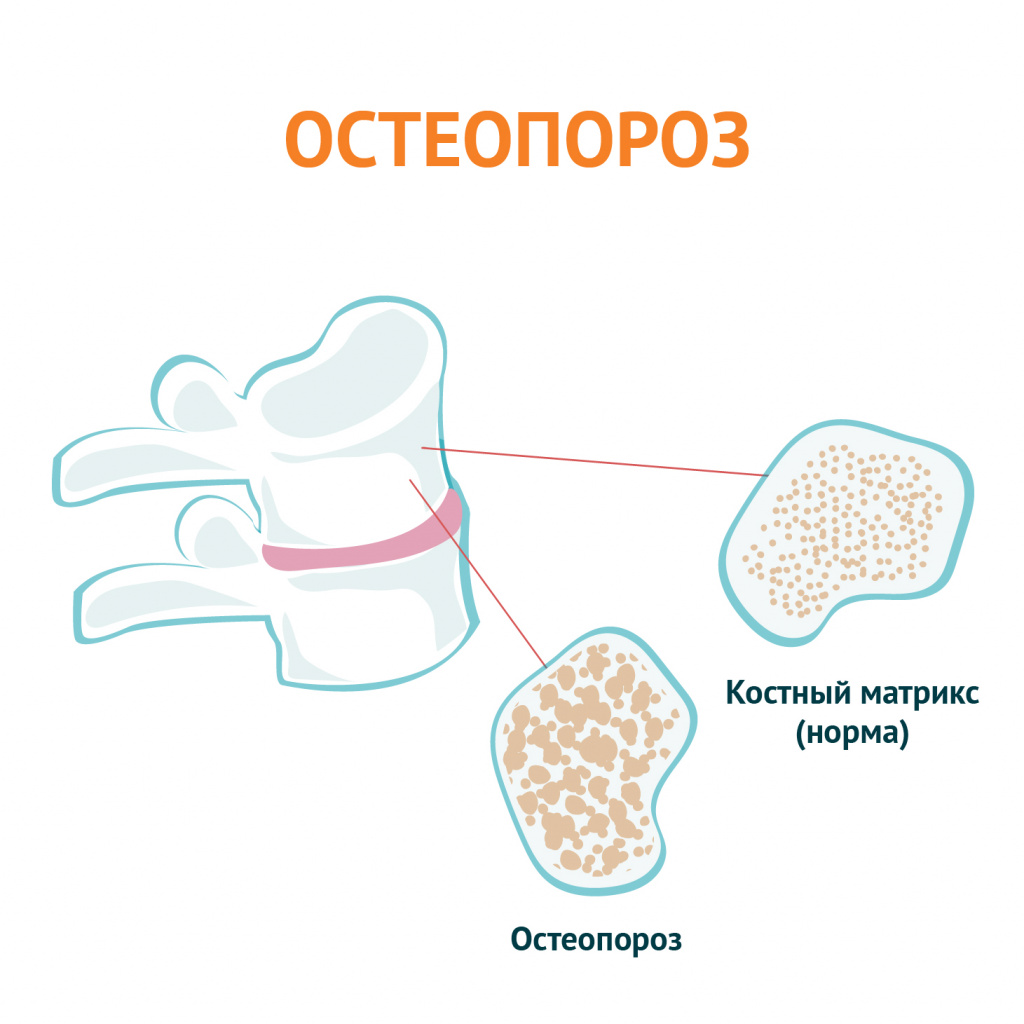
- Остеопороз – следствие нарушения баланса кальция в организме, из-за чего кости становятся хрупкими и способствуют возникновению деформаций.
- Люмбаго проявляется острой болью, вызывает сильное перенапряжение поясничной зоны, способное привести к деформации позвоночника. Возникает при большой физической нагрузке.
- Пояснично-крестцовый радикулит (ишиас) – ущемление пучков нервных волокон (седалищного нерва). Приводит к острой боли, прострелам и сильному спазму мышц, что отражается на состоянии позвоночника.
- Ревматизм – это системное воспалительное заболевание, которое поражает соединительную ткань и опорно-двигательный аппарат, в том числе приводя к деформации позвоночника.
- Туберкулез позвоночника – внелегочная форма инфекционного заболевания, которая поражает позвонки и приводит к переломам и изменению строения.
- Плеврит – воспалительное заболевание плевры (серозной оболочки, покрывающей легкие) вследствие выраженного болевого синдрома, которое приводит к неравномерной нагрузке на грудной отдел позвоночника, что может вызвать его деформацию.
- Психические расстройства, сопровождаемые мышечными спазмами (неврозы, депрессия), которые приводят к увеличению нагрузки на позвоночник (чаще всего страдают шейный и грудной отделы).
При подозрении на деформацию позвоночника следует обратиться к терапевту – он проведет первичный осмотр и даст направление к нужному специалисту. Лечением деформации позвоночника занимаются: травматолог-ортопед, невролог , хирург , вертебролог, реабилитолог и другие специалисты.
Если возможная причина связана с заболеваниями легочной системы, понадобится консультация пульмонолога, при системном поражении соединительной ткани направление будет дано направление к ревматологу, если симптомы указывают на патологию обмена кальция – к эндокринологу. При неврозах, депрессии понадобится помощь психотерапевта, а при подозрении на новообразования – онколога.
Для того чтобы максимально точно установить причину деформации позвоночника, необходимо провести ряд исследований.
Поставить диагноз поможет рентгенография – ведущий метод выявления деформаций позвоночника. В зависимости от отдела позвоночника, где возможна деформация, может быть проведена рентгенография шейного, грудного или пояснично-крестцово-копчикового отдела.
Рентгенологическое исследование шейного отдела позвоночника для оценки состояния и структурной целостности позвонков.
В центре современной косметической ортопедии и травматологии Ладистен корректируются пороки развития конечностей разной природы у пациентов разного возраста.
Основные аномалии развития конечностей
Пороки развития конечностей имеют сложную и широкую классификацию. Их можно разделить на две большие группы:
- Неполноценности конечностей. Это врожденное отсутствие (ампутация) рук, ног или пальцев. Конечность может отсутствовать полностью, или не хватает ее части (например, предплечья, стопы и т.д.).
- Пороки развития конечностей, обусловленные удвоением, сращиванием, присутствием дополнительных элементов, (например, наличие шестого пальца или срощенные пальцы на руке).
Пороки формирования верхних конечностей

К аномалиям относятся любые отклонения в скелете плечевого пояса и рук.
Если говорить об аномалиях развития верхних конечностей, классификация , разработанная The American Society for Surgery of the Hand (ASSH) и International Federation of Societies for Surgery of the Hand (IFSSH), показывает такие направления:
- Дефекты строения продольные и поперечные.
- Нарушение дифференциации костной и мягкой ткани.
- Полидактилия или удвоение.
- Чрезмерное развитие сегментов.
- Неполноценность развития.
- Недоразвитость рук или пальцев.
- Врожденные перетяжки.
- Общая патология скелета.
Основные заболевания:
- пороки развития кисти – полное ее отсутствие, невозможность пошевелить запястьем, разогнуть его;
- отсутствие других частей – предплечья, пальцев рук;
- фокомелия – тюленеобразные конечности;
- синдактилия – срощенные пальцы;
- стенозирующий лигаментит – невозможность разогнуть палец;
- камптодактилия – не хватает части конечности вследствие внутриутробных перетяжек.
- гигантские или очень длинные пальцы.
Пороки нижних конечностей

Аномалии развития нижних конечностей аналогичны верхним. Врожденная аномалия нижних конечностей в МКБ- 10 занимает коды Q74.1- Q74.9.
Основные заболевания:
- аномалии развития стопы – ее частичное или полное отсутствие;
- недоразвитость бедра;
- дисплазия тазобедренного сустава;
- вальгусное и варусное искривление;
- отсутствие надколенника;
- вывихи;
- ложный сустав.
Причины врождённых пороков развития конечностей
Аномалии развития конечностей у детей закладываются еще в утробе. К основным причинам относятся:
- генетический фактор;
- мутации;
- инфекции на 3-7 недели беременности;
- прием некоторых медикаментов;
- возникновение перетяжек;
- прием алкоголя, наркотиков и табака.
Точную причину удается выяснить не всегда, но эффективное лечение существует.
Профилактика
Восстановление конечностей
Аномалии нижних конечностей подлежат исправлению с помощью современной хирургии. То же касается и рук: Ладистен предлагает многопрофильные реконструкционные операции для разных патологий. В каждом отдельном случае лечение индивидуально. Клиника использует все современные методики и возможности реконструкции. В том числе, проводятся операции с использованием микроскопа. Во время реконструкции конечность восстанавливается до максимально естественного анатомического вида. Возобновляется кровоток, сухожилия и нервные пучки.
Источники

Мы заботимся о здоровье всех наших пациентов
В НМИЦ детской травматологии и ортопедии им. Г. И. Турнера проводятся серьезные научные исследования по вопросам диагностики и лечения врожденных и приобретенных патологий опорно-двигательного аппарата у детей. В частности, на базе первого отделения НМИЦ успешно внедрены передовые методы лечения врожденных и приобретенных деформаций грудной клетки. Данное направление активно развивается, благодаря научной и клинической деятельности наших специалистов.
Для каждого случая разрабатывается индивидуальный подход к лечению. Осуществляется консервативное или хирургическое вмешательство, в зависимости от особенностей состояния каждого конкретного пациента. Хирургические методы лечения деформаций грудной клетки применяются в рамках специализированной и высокотехнологичной медицинской помощи (ВМП в системе ОМС для всех граждан РФ, на платной основе – для иностранных граждан). Предоперационное обследование и лечение проводятся за счет государственного финансирования для пациента из любого региона России.
Деформация грудной клетки – это врожденное или приобретенное изменение костно-мышечного каркаса и формы грудной клетки.
В чём причина деформации грудной клетки у ребенка- вопрос, который волнует каждого родителя. По своей природе все деформации бывают или врождённые, или приобретённые.
Врождённые деформации грудной клетки у детей
Врождённая деформация грудной клетки у детей может быть связана с генетическими особенностями, и изменением формирования грудинно-реберного комплекса, что может формировать постепенное усиление деформации до завершения роста скелета ребёнка, подростка.
Врождённая патология бывает связана с неправильным развитием скелета (позвоночного столба, рёбер) из-за дисбаланса минерального и эндокринного обмена. Следствием может быть специфическое развитие тела:
- болезненная худоба;
- узкие плечи;
- высокий рост;
- выпирание лопаток и ключицы;
- впалая грудь на вдохе;
- длинные конечности;
- искривление позвоночника (сколиоз или кифоз).
Наследственная деформация определяется в 20-65% случаях деформаций грудной клетки. Есть заболевания и специфические синдромы, где данный вид деформации является одним из симптомов. Например, нередко патология развивается на фоне синдрома Марфана.
Синдром Марфана
Для этого заболевания характерна воронкообразная и килевидная деформация грудной клетки.
Синдром Марфана имеет следующие симптомы:
- астеническое телосложение;
- арахнодактилия;
- расслаивающаяся аневризма аорты;
- вывих или подвывих хрусталиков глаз (или иная патология зрения);
- биохимические изменения в обмене коллагена и гликозаминогликанов.
Развитию деформации грудной клетки может способствовать дисплазия соединительной и хрящевой тканей, причиной которой стали ферментативные нарушения.
Спорадические (ненаследственные) формы деформации
Ненаследственная деформация грудной клетки развивается вследствие тератогенных факторов, которые воздействуют на плод во время его развития. Чаще всего неправильное развитие обусловлено несинхронным, негармоничным ростом грудины, реберных хрящей.
Приобретенные деформации грудной клетки
Приобретённая деформация грудной клетки у ребенка развивается на фоне заболеваний легких и рёбер (включая опухолеподобные образования). Такая патология может привести к другим нарушениям организма, например, неправильной работе дыхательной системы или психологическим проблемам.
Для приобретённой деформации характерен ослабленный иммунитет, ребёнок часто болеет острыми респираторными вирусными инфекциями.
Затормаживается физиологическое развитие, появляется переутомляемость после слабых физических нагрузок. Наблюдаются резкие перепады в артериальном давлении.
Приобретённое искривление грудной клетки у ребёнка может развиться после перенесенных костно-мышечных заболеваний:
- Туберкулёз;
- Рахит;
- Сколиоз (С учётом того, что позвоночник и грудинно-рёберный комплекс является взаимосвязанной системой, при грубых деформациях позвоночника иногда отмечается выраженная деформация грудной клетки. Чаще деформируется задняя грудная стенка в виде рёберного горба, но бывают и сопутствующие деформации передней грудной стенки);
- Рёберный остеомиелит;
- Опухоли рёбер.
Патологию могут спровоцировать гнойно-воспалительные процессы в мягких тканях грудных стенок и плевры, травмы и ожоги грудной клетки. В ряде случаев деформация является следствием кардиохирургических операций после срединной стернотомии, которая может изменять рост грудины у ребёнка.
Виды деформации грудной клетки

Рыжиков Дмитрий ВладимировичРыжиков Дмитрий Владимирович (руководитель отделения общей костной патологии ФГБУ «НМИЦ детской травматологии и ортопедии им. Г.И. Турнера, кандидат медицинских наук, врач высшей квалификационной категории, врач-травматолог-ортопед)
По типам чаще всего мы видим корпо-костальный тип, это деформация грудины в нижней части с вовлечением рёбер.
Манубриальный тип (манубрио-костальный) встречается гораздо реже, этот тип включает в себя деформацию Рукоятки грудины (это верхняя часть данной кости).
Также ортопеды дифференцируют ассиметричные формы деформации и её эластичность.
В каком возрасте и по каким симптомам можно обнаружить деформацию грудной клетки у ребенка?
Среди пациентов нашего Центра встречаются дети любого возраста. Большинство пациентов поступают именно с врождённой формой патологии. Иногда ребёнок рождается с уже заметной деформацией грудной клетки, но чаще всего мы видим ситуации, когда деформация становится заметной впервые в возрасте 6-8 лет и выраженно прогрессирует в 10-13 лет. Деформации грудной клетки могут увеличиваться, пока есть потенциал роста скелета, то есть в среднем до 15-17 летнего возраста. И чем выше рост родителей и активнее рост детей, тем выше риск формирования очень выраженной деформации. В отличие от деформации конечностей деформации грудной клетки нередко включают в свой перечень симптомов и нарушения работы органов грудной клетки.
Уникальные методы лечения в НМИЦ имени Г. И. Турнера
Как попасть на лечение в Центр детской травматологии и ортопедии имени Турнера (ранее Научно-исследовательский детский ортопедический институт им. Г.И. Турнера)
Решение о возможности и необходимости госпитализации в клинику НМИЦ принимается после консультации специалиста профильного отделения и рассмотрения Подкомиссией Врачебной Комиссии Центра по отбору пациентов.
Для тех пациентов, кто не может приехать на очную консультацию, есть 2 варианта:
Читайте также:

