Васкулиты острый вариолиформный парапсориаз реферат
Обновлено: 02.07.2024
Парапсориаз – несколько хронических неконтагиозных дерматозов неясной этиологии и генеза с псевдопсориатическими поверхностными высыпаниями на коже. Основные разновидности парапсориаза: каплевидный, лихеноидный, бляшечный. Отдельно выделяется острый парапсориаз Габермана-Муха. В клинике преобладает полиморфизм первичных элементов без существенного нарушения общего состояния пациента. Диагностика основывается на анализе клинических проявлений и данных гистологии. Главное в терапии парапсориаза – санация очагов хронической инфекции и лечение сопутствующей соматической патологии.
МКБ-10
Общие сведения

Причины парапсориаза
Причины возникновения парапсориаза, механизм его развития находятся в стадии изучения. Существует несколько теорий, основные из которых - инфекционная и иммунная.
Инфекционная теория основывается на том, что парапсориаз по своей сути является поверхностным васкулитом с повышенной проницаемостью капиллярных стенок для бактерий и вирусов, в ответ на токсины которых кожа реагирует парапсориатическими высыпаниями. Об этом же говорит и тот факт, что возникает парапсориаз, как правило, либо на фоне инфекций (ангины, гриппа, тонзиллита, пневмонии, кори, ветряной оспы, эпидемического паротита и др.), либо сразу после них. Однако, этих аргументов недостаточно, чтобы считать парапсориаз инфекционной патологией, поскольку та же картина наблюдается и при неинфекционных токсикозах, аллергии, коллагенозах. Более того, из крови пациентов с парапсориазом не выделено ни одного возбудителя, способного вызвать инфекционное заболевание, что однозначно подтверждает его неконтагиозность.
В иммунной теории речь идет об аутоиммунной реакции со стороны кожи на антигены различной природы, которые, попав в организм человека, снижают общий и местный иммунитет, участвуют в разрушении ДНК и клеточных Т-лимфоцитов. Нарушая иммунный баланс, они провоцируют начало болезни. Чем больше антигенов попадает в организм, тем мощнее и распространеннее ответная реакция. Именно так возникает парапсориаз на фоне очагов хронической инфекции желудочно-кишечного тракта, почек, суставов или в ответ на избыток ультрафиолета, переохлаждение, плохую экологию.
Классификация парапсориаза
Парапсориаз относится к заболеваниям, проявления, диагностика, лечение которых тесно связаны с определенной клинической формой. В дерматологии различают:
Каплевидный парапсориаз - форма дерматоза, отличительными морфологическими элементами которой являются узелки или папулы округлой или полусферической формы, напоминающие капли.
Бляшечный парапсориаз – характеризуется наличием чешуйчатых высыпаний – бляшек. В зависимости от размеров бляшек различают крупнобляшечный (воспалительный и пойкилодермический, или атрофический) и мелкобляшечный парапсориаз.
Лихеноидный парапсориаз – форма заболевания, первичный элемент которой – плоский, блестящий узелок цвета кожи, величиной с зерно, не возвышающийся над ее поверхностью, иногда с пупкообразным вдавлением в центре.
Парапсориаз Габермана-Муха - острый дерматоз, отличительной особенностью которого можно считать истинный и ложный полиморфизм высыпаний, а так же резкое ухудшение общего самочувствия пациента в момент дебюта.
Симптомы парапсориаза
Каплевидный парапсориаз
Каплевидный парапсориаз, или псориазиформный нодулярный дерматит, диагностируется чаще всего. Он может носить острое, подострое или хроническое течение. Дерматоз внесезонный, с рецидивирующим характером, не имеет гендерной составляющей. Пик заболеваемости приходится на 20-30 лет, обострения обычно случаются весной и осенью. Возникает на фоне тяжелых инфекций или после них, однако может дебютировать в I триместре беременности, на фоне гиперинсоляции, а также без каких-либо видимых причин. Первичным элементом сыпи является узелок размером с чечевицу любого оттенка розового цвета или плоская папула размером с булавочную головку, покрытая чешуйками.
Острая форма возникает внезапно, с явлений продрома. Характерен полиморфизм сыпи, отсутствие типичной локализации, поражение слизистых. Преобладание того или иного элемента в клинической картине свидетельствует о степени остроты процесса: появление пурпуры с геморрагическим компонентом говорит о начале заболевания, везикулы констатируют близость ремиссии, атрофические элементы подводят итог парапсориатической атаке. В период ремиссии на месте высыпаний могут остаться небольшие рубчики или пигментация.
Бляшечный парапсориаз
Первичным элементом является пятно или инфильтрированная округлая бляшка бледно-розового цвета с желтовато-бурым оттенком. Ее размер составляет от 2 до 10 см, она не выступает над уровнем кожи, покрыта отрубевидными чешуйками или гофрированной пленкой, напоминающей папиросную бумагу. Высыпания располагаются на туловище - параллельно ребрам, на ногах и руках, не имеют тенденции к слиянию и распространению. Точечное кровоизлияние при поскабливании отсутствует. Кожа волосистой части головы, ладони и подошвы практически не поражаются.
Мелкобляшечный парапсориаз локализуется на боковых поверхностях туловища, бляшки в диаметре достигают максимум 2-3 см, иногда выглядят как полосы различной длины. Бляшки не зудят, но всегда шелушатся. Крупнобляшечный парапсориаз имеет принципиально иные размеры бляшек (до 10 см), пациента начинает беспокоить зуд. При воспалительном варианте вокруг бляшек появляется гиперемия и небольшая болезненность, а при пойкилодермическом - основным признаком становится атрофия в центре бляшки. Кроме того, на коже одновременно с бляшками могут присутствовать телеангиоэктазии, депигментация, сетчатая гиперпигментация, фолликулярный кератоз и пурпура. Именно этот вариант способен, по мнению ученых, переродиться в грибовидный микоз, лимфому кожи.
Редкие формы парапсориаза
Лихеноидный парапсориаз крайне редок. Не имеет гендерного деления, активно проявляется в возрасте 20-40 лет. Отличительной особенностью является локализация первичных элементов – конусовидных папул овальной формы всех оттенков красного – в области глаз, а не только на туловище и конечностях.
Обособленно стоит острый вариолиформный (оспоподобный) парапсориаз Габермана-Муха. Заболевание не имеет возрастных и гендерных различий. Некоторые считают его разновидностью лихеноидного парапсориаза, другие - вариантом каплевидного парапсориаза, третьи – одной из форм самостоятельного аллергического васкулита. Отличительными чертами являются: острое начало с обязательным продромальным синдромом (субфебрилитет, слабость, увеличение периферических лимфоузлов), полиморфизм сыпи, быстрая генерализация процесса по всему кожному покрову, вплоть до волосистой части кожи головы и подошв. Первичные элементы симметричны и не имеют тенденции к слиянию. В процесс вовлекаются слизистые полости рта, носа, половых органов. Если полный регресс не наступает в течение 6 месяцев, парапсориаз приобретает хроническое течение. На месте высыпаний остаются небольшие атрофические рубчики.
Диагностика и лечение парапсориаза
Парапсориаз очень трудно поддается диагностике, поскольку не имеет самостоятельных клинических признаков. В настоящее время нет и специальных лабораторных исследований для его точной диагностики. С учетом полиморфизма высыпаний единственный объективный способ подтверждения болезни – гистология, но и она не дает 100% результата, поэтому диагностику необходимо проводить у специалиста-дерматолога. Дифференциальную диагностику проводят, прежде всего, с псориазом, классической характеристикой которого является диагностическая триада: феномен стеаринового пятна, терминальной пленки и капельного кровотечения, отсутствующие у парапсориаза.
От розового лишая (лишая Видаля) парапсориаз можно отличить по цвету и шелушению. У лишая Видаля он ярко розовый, шелушение незначительное. Наконец, парапсориаз часто дифференцируют с папулезным сифилидом. В этом случае, кроме сифилитических папул медно-красного цвета с их осязаемой инфильтрацией, которые даже визуально отличаются от высыпаний бледно-розового парапсориаза, помогают серологические реакции на люэс (RPR тест).
С учетом полученного результата назначается комплексное лечение. Поскольку этиотропной терапии не существует, санируют очаги хронической инфекции, укрепляют иммунитет, проводят сеансы УФО и ПУВА-терапии, санаторно-курортное лечение. В лечении каплевидного парпсориаза используются антигистаминые препараты для снятия зуда (клемастин) в сочетании с ангиопротекторами (троксерутин), препаратами кальция. Показана комплексная витаминотерапия (В, С, РР, А, Е). В случае резистентности - наружные стероиды (преднизолон), антибиотики и антибактериальные препараты (от амоксициллина до фтивазида). Острые формы усиливают сосудистыми препаратами (ксантинола никотинат) и противоаллергическими (лоратадин).
Бляшечный парапсориаз является поводом для диспансерного наблюдения пациентов с обязательной курацией гастроэнтеролога. В случае резистентности применяют короткий курс гормонотерапии (преднизолон). Показана ПУВА-терапия в сочетании с лечебными ваннами (Нафталан, Мацеста). Лихеноидный парапсориаз резистентен к любому лечению, поэтому терапевтическую программу каждому пациенту врач-дерматолог разрабатывает индивидуально. В крайних случаях назначают противоопухолевые препараты (метатрексат). Хорошие результаты дает пребывание на Мертвом море.
Прогноз парапсориаза
Правильная диагностика и своевременность комплексной терапии – залог длительной ремиссии парапсориаза и хорошего качества жизни. Чтобы избежать осложнений парапсориаза, необходима своевременная и точная диагностика с целью исключения классического красного плоского лишая. Некорректное лечение, назначенное с опозданием, фиксирует нарушение сосудистой проницаемости, приводит к появлению форм, резистентных к терапии, образованию параоспенных рубцов на месте высыпаний. Кроме того, возникновение зуда – повод для пристального внимания к течению болезни, чтобы не допустить озлокачествление бляшечного парапсориаза.
Рассмотрены классификация, особенности диагностики и подходы к лечению дерматозов, относящихся к группе парапсориазов.
Classification, characteristics of diagnostics and approaches to treatment of dermatoses related to the type of parapsoriases, were considered.
Поскольку этиология и патогенез этих заболеваний не до конца изучены, они до сих пор остаются вместе под групповым названием. Позже в эту группу был отнесен острый вариолиформный парапсориаз Габермана–Муха, который многие авторы считают вариантом каплевидного парапсориаза. Отдельные наблюдения свидетельствуют о возможности появления сочетанных форм у одного больного: каплевидный и лихеноидный, каплевидный и бляшечный (parapsoriasis mixta) и т. п. (рис. 1).
.jpg)
Классификация по МКБ-Х:
- L-41 — парапсориаз:
- L-41.0 — лихеноидный и оспенноподобный;
- L-41.3 — мелкобляшечный;
- L-41.3 — крупнобляшечный;
- L-41.5 — сетевидный;
- L-41.8 — другой парапсориаз.
- L-41.2 — лимфоматоидный папулез.
Возможность трансформации этих заболеваний в лимфому, особенно дискутировавшаяся ранее в отношении бляшечного парапсориаза, в настоящее время ставится под сомнение большинством авторов [2].
Парапсориаз каплевидный (ПК). Встречается чаще в молодом возрасте — от 10 до 30 лет, но может быть и у детей от 1 года, и у стариков.
Синоним: дерматит псориазиформный нодулярный, хронический лихеноидный лишай, parapsoriasis guttata Brocq. ПК впервые описан Ядассоном (1894). Последний термин предложил Юлиусберг (1899).
У больных каплевидным парапсориазом наблюдается снижение резистентности капилляров и повышение проницаемости сосудистой стенки [4].
Возникает чаще весной и осенью. Выделяют острую, подострую и хроническую формы заболевания.
Хронический ПК встречается наиболее часто: появляются уплощенные полусферические папулы размером 3–4 мм, розово-красные, плотноватые на ощупь; преимущественно на внутренних поверхностях плеч, предплечий, боковой поверхности грудной клетки, груди, около сосков, в нижней части живота, верхней части спины, в области крестца, бедер, подколенных ямках. Высыпные элементы обычно не группируются, не сливаются. Волосистая часть головы, лицо, ладони, подошвы обычно не поражаются [1, 5].
Поверхность папул гладкая. При хронической форме определяются симптомы [4, 5]:
После разрешения папул может оставаться псевдолейкодерма.
Высыпания на слизистых при хроническом ПК встречаются редко [5].
Зуда не бывает. Каждый из высыпных элементов проходит описанные выше стадии в течение 3–4 недель. Разные высыпные элементы могут находиться одновременно на разных стадиях развития [6, 7].
Заболевание может длиться годами. Общее состояние обычно не нарушается. Выражена сезонность обострений: улучшение наблюдается летом, ухудшение в осенне-зимний период.
Подострый ПК. Симптоматика та же, что и при хронической форме, но геморрагический компонент более выражен. После разрешения папул в равном проценте случаев остается или пигментация, или псевдолейкодерма. Несколько чаще регистрируются высыпания на слизистых, представленные белесоватыми папулами размером до 2–3 мм [1, 8].
Субъективные ощущения на коже и слизистых отсутствуют.
Острый ПК. Чаще возникает внезапно. Локализация сыпи такая же, как при других формах. Выражен ложный полиморфизм элементов, преобладают отечные геморрагические папулы размером до 1 см. К отмеченной выше симптоматике добавляются некроз в центре папул и оспенновидные пустулы. Элементы, характерные для хронического ПК, располагаются на внутренней поверхности плеч [5, 8].
Слизистые оболочки полости рта и половых органов поражаются при остром ПК несколько чаще, чем при хроническом: папулы белесоватые, резко очерченные. При остром ПК на слизистых могут формироваться различные варианты эфлоресценций, преобладание которых характеризует остроту процесса [4]:
- везикулезный, когда на слизистой в области папулы появляется везикула;
- пурпурозный — по-видимому, наиболее острый, протекающий с выраженным геморрагическим компонентом;
- атрофический — наиболее благоприятный, проявляющий тенденцию к быстрой обратной эволюции элементов.
После разрешения сыпи могут оставаться пигментация (чаще), депигментация, оспенновидные рубчики [5, 8].
Общее состояние при остром ПК нарушается, повышается температура. Возможно увеличение лимфоузлов.
Заболевание протекает циклически, в течение нескольких недель, с рецидивами [6, 7].
Гистопатология. В папулах, типичных для хронической формы: паракератоз, умеренный акантоз, отек клеток шиповатого слоя с признаками вакуолизации, диффузный межклеточный отек, умеренный экзоцитоз; в дерме — отек сосочков и ее подсосочковой части. Лимфогистиоцитарный инфильтрат заполняет сосочки, в подсосочковом слое он располагается периваскулярно, спускаясь в центральной части папулы вглубь дермы [3, 7].
При подострой форме более выражены отек шиповатого слоя и экзоцитоз, отек верхней части дермы.
При острой форме наблюдаются: резкий отек шиповатого слоя, выраженная вакуолизация клеток, их ретикулярная дистрофия, некробиоз, значительный экзоцитоз лимфоцитами, эозинофилами, эритроцитами. Интерстициальные геморрагии.
Формой ПК считается острый вариолиформный парапсориаз Габермана–Муха (1916). Синоним: pityriasis lichenoides et varioliformis acuta (PLEVA). Заболевание регистрируется в любом возрасте, чаще в юношеском. Мужчины и женщины болеют с одинаковой частотой, дети болеют редко [2, 5, 9].
Почти всегда наблюдается продромальный период, как при инфекции: общая слабость, повышение температуры; затем приблизительно в 2/3 случаев увеличиваются лимфоузлы [8].
Имеется точка зрения, что эта форма парапсориаза представляет собой аллергический васкулит [1, 10].
Характерно наличие одновременно истинного и ложного полиморфизма элементов: папулы размером до 5–8 мм, с пузырьком с геморрагическим содержимым. Везикулы и пустулы, как правило, находятся на поверхности папул и представляют собой одну из стадий развития элемента [7]. Часть папул некротизирована. Элементы ссыхаются в корочки, после отторжения которых остаются оспенновидные рубчики и пигментация. Одновременно у больных можно наблюдать высыпания, характерные для ПК [3, 5].
Слизистые оболочки при остром вариолиформном парапсориазе поражаются наиболее часто из всех форм парапсориаза. Высыпания представлены белесоватыми папулами, которые располагаются на щеках, небе, языке [2, 11].
Процесс часто распространенный, симметричный, локализуется на коже туловища и конечностей, иногда — на волосистой части головы, лице, ладонях, подошвах. Слизистые поражаются крайне редко. Высыпания очень вариабельны по количеству, без тенденции к группировке. У некоторых больных повышается СОЭ, возникает гипергаммаглобулинемия.
Разрешение сыпи происходит в сроки 1–1,5 месяца, иногда до 6 месяцев. В этих случаях процесс можно считать уже хроническим [4].
Лечение ПК. Антибиотики: пенициллин на курс 12–15 млн ЕД. Хлорид кальция 10% — 10 мл, внутривенно через день, 10–12 дней. Тиосульфат натрия 30% — 10 мл, внутривенно, 10 инъекций через день. Кальция глюконат 10% — 10 мл, внутримышечно, через день, 10 инъекций [1, 5, 10].
Новокаин 0,5%, по 2–5 мл внутримышечно.
ПАСК, Фтивазид. Фотохимиотерапия [7].
Витамин D2 по 16 000–40 000 МЕ/сут, 4–6 недель.
Аскорутин. Никотиновая кислота, по 0,1 г 3 раза/сут, 2–3 недели. Ксантинола никотинат (Теоникол) по 0,15 г 3 раза/сут, 2–3 недели.
При хронической и подострой форме можно назначать ПУВА-терапию (PUVA = Psoralens + UltraViolet A) [10]. Вместе с тем от солнечных ванн и ультрафиолетового излучения (УФО) следует воздержаться.
Антигистаминные препараты применяются по показаниям, при сильном зуде. По-видимому, предпочтительно применение препаратов цетиризина.
Антималярийные препараты — Делагил по 0,25 г — по 1 таблетке 1–2 раза/сут. Витамины группы В. Ангиопротекторы (Пармидин, Продектин).
Кортикостероиды показаны при остром вариолиформном парапсориазе: преднизолон по 15–20 мг/сут, с постепенным снижением дозы (по 1/2 табл. в 7 дней) после достижения эффекта (обычно 0,5 мг/кг/сут на 10–15–20 дней). Дексаметазон по 1,5–2 мг/сут [1, 4]. Обычно при парапсориазе Муха–Габермана кортикостероиды назначают в комбинации с тетрациклином или эритромицином [3].
Наружно: кортикостероидные мази, кремы; аэрозоли Оксикорт, Полькортолон, 2% линкомициновая, 1% эритромициновая пасты.
Парапсориаз бляшечный (ПБ). Синоним: болезнь Брока, лишай пятнистый хронический, стойкая ксантоэритродермия, питириазиформная диссеминированная эритродермия, parapsoriasis en plaques [2, 5, 11].
У большинства больных выявляются заболевания желудочно-кишечного тракта (ЖКТ) и мочеполовой системы, причем отмечается даже положительная динамика со стороны кожного процесса после лечения заболеваний этих органов. Патогенетическим моментом является токсическое влияние на кожу, приводящее к нейровегетативным нарушениям. Иммунные механизмы играют, по-видимому, второстепенную роль.
Болеют чаще лица старше 30 лет (до 1/3 в возрасте 60–70 лет), мужчины в 8 раз чаще [1, 8].
Отсутствуют и субъективные ощущения.
У единичных больных отмечается увеличение периферических лимфоузлов. Кожа волосистой части головы, ладоней, подошв обычно не поражается. Не часто наблюдается и распространенная сыпь.
Выделяют следующие формы ПБ [1, 4]:
1) парапсориаз мелкобляшечный доброкачественный (пальцевидный) — высыпания многочисленные, мелкие, преимущественно на боковых поверхностях туловища, красновато-желтые, иногда группируются в виде полос (рис. 3);
2) парапсориаз крупнобляшечный воспалительный (parapsoriasis en grandes plaques Broque) — как правило, хронического течения (до нескольких десятков лет), периодически беспокоит зуд (рис. 2);
3) парапсориаз крупнобляшечный пойкилодермический — форма с соответствующими изменениями кожи (как при пойкилодермии).
.jpg)
Пойкилодермия — изменение кожи, характеризующееся обязательным наличием в очагах поражения атрофии, в комбинации с хотя бы двумя из следующих симптомов [1, 8]:
- сетчатая гиперпигментация;
- телеангиэктазии;
- участки депигментации;
- пурпура;
- шелушение;
- фолликулярный кератоз.
Могут наблюдаться одновременно 3, 4, иногда даже все эти симптомы.
Крупнобляшечный парапсориаз, по мнению отдельных авторов, может трансформироваться в лимфому.
Течение заболевания длительное, иногда годами. Зимой чаще наблюдается появление свежих высыпаний, летом — либо частичная ремиссия, либо полное разрешение высыпаний [1, 8].
Описаны случаи трансформации ПБ в премикотическую стадию грибовидного микоза. Другой точки зрения придерживались А. А. Каламкарян и соавт. (1989): если имела место трансформация ПБ в лимфому, то это с самого начала была премикотическая стадия лимфомы, а не бляшечный парапсориаз [1].
Гистопатология. В эпидермисе: сглаженность сосочков, истончение зернистого слоя, отечность шиповатого. В верхней части дермы — выраженный отек и умеренная пролиферация фибробластов, расширение кровеносных сосудов, вокруг которых — умеренная инфильтрация из лимфоцитов, гистиоцитов и тучных клеток (лаброцитов), при обострениях наблюдается примесь эозинофилов. Характерно расширение лимфатических капилляров в сочетании с клеточной инфильтрацией вокруг них [5].
Дифференциальный диагноз. Дифференцировать ПБ надо в первую очередь от Т-лимфомы кожи (полиморфно-клеточная — грибовидный микоз, либо мономорфно-клеточная). Мысль о возможности перехода парапсориаза в лимфому возникла именно из-за сходства ПБ с мономорфно-клеточной лимфомой в ее экзематозно-эритематозной стадии (форма Алибера–Базена). Однако лимфома с самого начала все же отличается от ПБ гистологически. Если полосовидный инфильтрат в очаге еще не сформирован, проводится цитологическое исследование — анализ состава клеток и особенностей их строения. При ПБ отсутствует зуд, столь характерный для лимфомы [1, 4].
Экзематиды — под этим названием Дарье (1906) объединил эритематозно-сквамозные поражения кожи: 1) фигурные, 2) питириазиформные, 3) псориазиформные. Вторую и третью формы Брок отнес к так называемому псориазиформному паракератозу [2, 5].
По сути, это формы одного состояния — экзематида как абортивной формы микробной экземы. Представлены экзематиды бывают круглыми или овальными пятнами с мелкопластинчатым или отрубевидным шелушением. Локализуются на коже туловища и конечностей. Субъективно отмечается зуд. Чаще экзематид возникает у больных, страдающих пиодермиями, микробной экземой, дерматофитиями; толчком могут послужить грипп, ангина, тонзиллит. Дифференцируют экзематиды от псориаза, розового лишая, ПБ. От ПБ они отличаются острым началом, розовыми пятнами, наличием после поскабливания эрозий (а не точечных кровоизлияний), зудом [4].
Себорейная экзема и себореиды отличаются от ПБ прежде всего локализацией высыпаний [4], приуроченностью их при соответствующих процессах к себорейным участкам. Задняя область шеи и межлопаточная область при ПБ поражаются редко. При себорейной экземе более выражены воспалительные явления.
- тип Ядассона — на месте предшествующей эритематозной стадии;
- тип Пеллицари — на месте уртикарно-отечных элементов;
- тип Швенингера–Буцци — на клинически неизмененной коже.
Лечение ПБ представляет трудности. Необходимо исследование для выявления патологии внутренних органов и ЖКТ и соответствующее лечение [3]. Назначают метаболические и сосудистые средства: витамины В1, В6, В12 по 20–30 инъекций каждого препарата (в виде последовательных курсов); аскорбиновая кислота, никотиновая кислота, ксантинола никотинат. Наружно — кортикостероидные мази, ПУВА-терапия [1, 2, 10].
УФО в субэритемных дозах следует применять с осторожностью!
В комплексе с сосудистыми средствами (Пармидин, Продектин) возможно назначение антималярийных препаратов, липотропных средств (Липоевая кислота, Полиспонин).
Парапсориаз лихеноидный (ПЛ). Впервые описан Крокером (1901) — lichen variegatus. Синоним: лишай пестрый, паракератоз пестрый, паракератоз сетчатый, парапсориаз лихеноидный хронический Юлиусберга.
Этиология и патогенез не изучены [1].
Среди всех форм парапсориаза ПЛ встречается наиболее редко. Болеют лица обоего пола с одинаковой частотой в возрасте от 20 до 40 лет.
Первичные элементы — плоские миллиарные, розовые или буровато-красные папулы, покрытые чешуйками, которые, сливаясь, образуют сетчатые структуры или бляшки на туловище и конечностях. Со временем в очагах развивается атрофия с телеангиэктазиями на поверхности, что создает картину сосудистой атрофической пойкилодермии Якоби (сравните с приведенным выше определением пойкилодермии). Субъективные ощущения отсутствуют. При поскабливании появляется незначительная пурпура. Со временем процесс становится распространенным, после чего стабилизируется и существует несколько лет [4–6].
Процесс обостряется весной.
Отдельные авторы считают ПЛ стадией пойкилодермии Якоби. В то же время ПЛ напоминает и красный плоский лишай. На лице папулы располагаются преимущественно на выступающих частях, рассеянно или группами, местами в виде полос [3, 5].
На боковых поверхностях туловища высыпания могут располагаться по линиям натяжении кожи Лангера в виде полосок шириной 2–3 мм, длиной 5–6 см, очень напоминающих изоморфную реакцию при красном плоском лишае.
На нижних конечностях высыпания чаще без тенденции к слиянию.
В результате обратного развития высыпаний остаются буроватая пигментация, телеангиэктазии, поверхностная атрофия [3, 5].
На красной кайме губ папулы близко расположены, иногда сливаются, серо-белые. На слизистой щек и в углах рта, по линии смыкания зубов папулы бывают редко. Отдельные элементы на слизистых могут изъязвляться [4].
Гистология. В эпидермисе гиперкератоз, паракератоз, гранулез, межклеточный и внутриклеточный отек росткового слоя, микроабсцессы. В дерме сосочки расширены, удлинены, инфильтрированы; сосуды аневризматически расширены, их стенки разрыхлены, эндотелий гипертрофирован. Вокруг сосудов имеется инфильтрат из лимфоцитов, гистиоцитов, плазматических клеток [1, 6].
Дифференциальный диагноз. Пойкилодермическая лимфома кожи характеризуется сочетанием лихеноидных элементов с эритемато-сквамозными очагами поражения; лихеноидные элементы со временем эволюционируют в бляшки. Гистология лимфомы: в дермальном инфильтрате определяются лимфоидные клетки с ядрами различной величины и формы. Это клетки с начальными признаками нарушения дифференцировки [1].
Красный плоский лишай имеет излюбленные места локализации: сгибательные поверхности запястий, поясница, голени (чаще гипертрофические элементы с ороговением), волосистая часть головы, веки, головка полового члена. Актиническая форма красного плоского лишая располагается на открытых участках кожи [1, 5].
Лечение ПЛ. Курсы витаминотерапии В1, В6, В12 по 20–25 инъекций каждого, никотиновая кислота. Определенный положительный эффект оказывает УФО. Наружное лечение мазями малоэффективно [6].
В старых руководствах имеются указания на положительное влияние инъекций 1% раствора арсената натрия или водного раствора Дуплекс (раствор стрихнина нитрата (0,1%) и натрия арсената (1%) в ампулах по 1 мл) по 0,2 мл, с постепенным увеличением дозы до 1 мл, на курс 25–30 инъекций.
Литература
А. Б. Яковлев, кандидат медицинских наук, доцент
ФГБУ УНМЦ Управления делами Президента РФ, Москва
ГБУ РД "Республиканский кожно-венерологический диспансер", Махачкала
Парапсориаз: клинико-терапевтические параллели
Журнал: Клиническая дерматология и венерология. 2017;16(2): 73-77
ГБУ РД "Республиканский кожно-венерологический диспансер", Махачкала





Представлены анализ данных литературы и собственные наблюдения трех вариантов парапсориаза: каплевидного, бляшечного и лихеноидного, каждый из которых может представлять самостоятельное заболевание. В обзоре литературы указано, что сегодня парапсориаз расценивают как доброкачественные иммунореактивные или лимфопролиферативные дерматозы с участием Т-клеток. Дано описание и представлены фотоизображения каплевидного парапсориаза (КП). В зависимости от остроты течения КП различают три клинические формы: хроническую, подострую и острую, например, вариолиформный парапсориаз Габермана—Муха, parapsoriasis lichenoides et varioliformis acuta (PLEVA). Представлены также клиническая картина бляшечного парапсориаза и его дифференциальная диагностика. Выделяют следующие его клинические формы: парапсориаз мелкобляшечный доброкачественный (пальцевидный), парапсориаз крупнобляшечный воспалительный, парапсориаз крупнобляшечный пойкилодермический. Дана интерпретация термину пойкилодермия — изменение кожи, характеризующееся обязательным наличием в очагах поражения атрофии в сочетании с двумя или более симптомами: сетчатая гиперпигментация, телеангиоэктазия, участки депигментации, пурпура, шелушение, фолликулярный кератоз. Представлены фотоизображения лихеноидного парапсориаза (ЛП), который является редкой разновидностью. Элементы его напоминают красный плоский лишай, однако зуд отсутствует. При рассасывании высыпаний ЛП развивается буроватая гиперпигментация, телеангиоэктазия и иногда поверхностная атрофия. В работе указан подход к терапии всех клинических форм парапсориаза, отмечены их резистентность к проводимому лечению и возможность трансформации в грибовидный микоз. Приведенные наблюдения клинических форм парапсориаза позволят дерматологам своевременно идентифицировать это заболевание и взять пациента на диспансерное наблюдение.
ГБУ РД "Республиканский кожно-венерологический диспансер", Махачкала
В 1902 г. французский дерматолог М. Брок [1] ввел в дерматологию термин парапсориаз, который объединил несколько сравнительно редких заболевания кожи. Автор выделил три варианта этого дерматоза: каплевидный, бляшечный и лихеноидный, каждый из которых, по мнению М. Брока, представляет самостоятельное заболевание. Однако эти дерматозы имеют и ряд общих признаков, позволяющих объединить их хроническое течение, отсутствие общих расстройств, отсутствие выраженных субъективных ощущений, поверхностный характер процесса, слабую выраженность гиперемии и шелушения, резистентность к терапии, а также наличие переходных форм между различными вариантами парапсориаза [2].
Сегодня парапсориаз расценивают как доброкачественные иммунореактивные или лимфопролиферативные дерматозы с участием Т-клеток. Основу дермального инфильтрата у больных парапсориазом составляют CD4±клетки с Т-клеточной клональностью, что свидетельствует о лимфопролиферативном процессе [3].
У больных каплевидным парапсориазом установлены выраженные изменения проницаемости и резистентности капилляров, подобные тем, которые наблюдают при свином тифе и скарлатине. Это может быть связано с реакцией гиперчувствительности на инфекционные агенты с поражением сосудов поверхностной сети кожи по типу инфекционно-токсического васкулита. Установлено, что заболеванию нередко предшествуют грипп, ангина, стрептококковая инфекция, хронический тонзиллит [4].
И.М. Разнатовский [5] рассматривает бляшечный парапсориаз как реакцию кожи на эндогенную интоксикацию, обусловленную хроническими заболеваниями внутренних органов, в основном желудочно-кишечного тракта (запоры, гастрит, колит, язвенная болезнь, холецистит) и мочеполовых органов (мочекаменная болезнь, гломерулонефрит, аденома предстательной железы). Прослеживается отчетливая зависимость улучшения кожного процесса от терапии вышеперечисленных заболеваний. Токсические факторы через вегетативную нервную систему воздействуют на состояние стенки сосудов кожи.
Клиническая картина парапсориаза отличается большим разнообразием. Различают три формы парапсориаза: каплевидный, бляшечный и лихеноидный.
Каплевидный парапсориаз (КП; синонимы: дерматит псориазиформный нодулярный Ядассона, питириаз лихеноидный хронический Юлиусберга, хронический лихеноидный лишай, parapsoriasis guttata Bracg) проявляется узелковыми высыпаниями диаметром 2—5 мм светло-розового (иногда буровато-красного) цвета [1, 6]. В зависимости от остроты течения заболевания различают три клинические формы: хроническую, подострую и острую, например, вариолиформный парапсориаз Габермана—Муха, parapsoriasis lichenoides et varioliformi sacuta (PLEVA).
При хронической форме выявляют симптомы:

Рис. 1. Симптом облатки — видимая глазом чешуйка на поверхности папулы, которая отделяется целиком.

Рис. 2. Симптом коллодийной пленки.
Инфильтрат в основании папул незначительный и с трудом прощупывается. Зуд, как правило, отсутствует.
При разрешении папул остаются депигментированные пятна (рис. 3). Одновременно с папулами могут наблюдаться розеолезные пятна, иногда покрытые пластинчатыми чешуйками. Изредка встречаются высыпания на слизистых оболочках в виде точечных белых папул размером с булавочную головку.

Рис. 3. Депигментированные пятна, оставшиеся после разрешения папул.
Хроническая форма КП встречается часто. Элементы локализуются преимущественно на внутренней поверхности плеч и предплечий, боковой поверхности грудной клетки, на груди, в нижней части живота, верхней части спины и в области крестца; в области бедер и подколенных ямок. Элементы не группируются и не сливаются. Волосистая часть головы, лицо, ладони и подошвы обычно не поражаются [7]. Заболевание длится годами с улучшениями в летнее время.
Подострая форма КП характеризуется наряду с элементами, типичными для вышеописанной формы геморрагическими папулами синюшного цвета. После их разрешения сохраняется выраженная пигментация, реже лейкодерма. Общее состояние не нарушается.
Острый вариолиформный парапсориаз Габермана—Муха. Заболевание встречается в любом возрасте, но чаще в юношеском. Часто наблюдается продромальный период: небольшое повышение температуры, общая слабость, увеличение лимфоузлов в 2/3 случаев. Папулы 2—8 мм в диаметре, иногда с пузырьком (геморрагическое содержимое). Везикулы и пустулы, как правило, находятся на поверхности папул и представляют собой одну из стадий развития элемента [6]. Часть папул некротизирована, элементы ссыхаются в корочки, после отторжения которых остаются оспеновидные рубчики и пигментация. Одновременно у больных можно наблюдать высыпания, характерные для хронического К.П. Слизистые оболочки поражаются наиболее часто при этой форме КП.
Разрешение сыпи происходит в течение 1—1,5 мес, иногда до 6 мес.
Для лечения КП показана пенициллина натриевая соль (на курс 12—15 мл ЕД), 10% хлорид кальция (10 мл внутривенно через день), 30% тиосульфат натрия (10 мл внутривенно через день, на курс 10 инъекций), 10% кальция глюконат (10 мл внутримышечно через день, на курс 10 инъекций), 0,5% новокаин (по 2—5 мл внутримышечно), аскорутин (по 1 таблетке 3 раза в день, или никотиновая кислота по 0,1 г 3 раза в день в течение 2—3 нед), ксантинола никотинат (по 0,15 г 3 раза в день курсом 2—3 нед), а также ПАСК, фтивазид, фотохимиотерапия.
При хронической и подострой форме можно назначить ПУВА-терапию, однако солнечных лучей и ультрафиолетового излучения следует избегать. Эффективны при КП антималярийные препараты (делагил по 0,25 г 1—2 раза в день), витамины группы B, ангиопротекторы (пармидин, продектин) [6].
При парапсориазе Габермана—Муха показаны кортикостероиды: преднизолон по 15—20 мг в сутки с постепенным снижением по полтаблетки в 7 дней после достижения эффекта; дексаметазон по 1,5—2 мг в сутки. При этой форме кортикостероиды назначают в комбинации с тетрациклином или эритромицином.
Местно применяют кортикостероидные мази, кремы, аэрозоли оксикорт, полькортолон, 2% линкомицин, 1% эритромициновую пасту.

Рис. 4. Желтовато-бурое пятно неправильных очертаний бляшечного парапсориаза.
Располагаются экзантемы чаще на грудной клетке параллельно ребрам, на нижних конечностях, редко поражается кожа волосистой части головы (алопеция). Кожа ладоней и подошв обычно не поражена. Может отмечаться увеличение периферических лимфоузлов.
Выделяют следующие клинические формы БП:
1) парапсориаз мелкобляшечный доброкачественный (пальцевидный) — высыпания многочисленные, мелкие, преимущественно на боковых поверхностях туловища, красновато-желтые, иногда группируются в виде полос;
2) парапсориаз крупнобляшечный воспалительный (parapsoriasis engrandesplagues Brogue), как правило, имеет хроническое течение (до нескольких десятков лет), периодически беспокоит зуд. Мы наблюдали женщину 30 лет с подобной формой БП, которая в течение 13 лет страдает этим заболеванием. Она отмечает, что при ухудшении погоды в очагах поражения (рис. 5) возникают зуд и гиперемия;

Рис. 5. Парапсориаз крупнобляшечный воспалительный.
3) парапсориаз крпнобляшечный пойкилодермический — форма с соответствующими изменениями кожи [6].
Пойкилодермия — изменение кожи, характеризующееся обязательным наличием в очагах поражения атрофии, в сочетании с двумя или более симптомами:
Зимой при БП наблюдается появление свежих высыпаний, летом — частичная ремиссия либо полное разрешение высыпаний [6].
А.В. Самцов и Л.Э. Белоусова [9] указывают в своей статье, что из всех многочисленных вариантов парапсориаза осталась лишь одна четко очерченная его форма — мелкобляшечная, а крупнобляшечная форма представляет собой раннюю стадию грибовидного микоза.
Терапия БП представляет определенные трудности. Необходимы обследование и лечение заболеваний желудочно-кишечного тракта. Назначают также витамины B1, B6, B12 по 20—30 инъекций каждого препарата (последовательные курсы); аскорбиновую и никотиновую кислоты, ксантинола никотинат; наружно — кортикостероидные мази, ПУВА-терапию, с осторожностью ультрафиолетовое облучение (УФО) в субэритемных дозах. Сосудистые средства (пармидин, продектин) назначают с антималярийными препаратами, липотропными средствами (липоевая кислота, полиспонин) [6].
Лихеноидный парапсориаз (ЛП; синонимы: лишай пестрый, паракератоз пестрый, паракератоз сетчатый, парапсориаз лихеноидный хронический Юлиусберга) является редкой разновидностью парапсориаза.
Первичные элементы — плоские милиарные, розовые (или буровато-красные) папулы, покрытые чешуйками (рис. 6), может наблюдаться вдавление в центре. Узелки могут сливаться, образуя сетчатые структуры (рис. 7) или бляшки (рис. 8). При поскабливании папул появляется незначительная пурпура (рис. 9). Элементы напоминают красный плоский лишай, однако зуд отсутствует. При рассасывании высыпаний развиваются буроватая гиперпигментация, телеангиоэктазия и иногда поверхностная атрофия.

Рис. 6. Папулы лихеноидного парапсориаза.

Рис. 7. Сетчатые структуры при лихеноидном парапсориазе.

Рис. 8. Бляшечные элементы лихеноидного парапсориаза.

Рис. 9. Незначительная пурпура на папуле лихеноидного пара-псориаза.
Заболевание наблюдается у лиц обоего пола 20—40 лет с одинаковой частотой, существует длительно, может трансформироваться в грибовидный микоз [4].
ЛП резистентен к терапии. Показаны курсы витаминотерапии B1, B6, B12 по 20—25 инъекций каждого, никотиновая кислота, УФО. Наружное лечение малоэффективно [6].
Приведенные наблюдения фотоизображений клинических форм парапсориаза позволят дерматологам своевременно идентифицировать заболевание, провести дифференциальную диагностику и лечение.
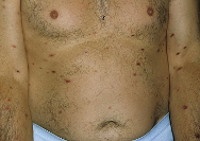
а) Пример из истории болезни. 22-летний мужчина обратился к врачу с жалобами на оспенновидные высыпания, которые появились у него шесть педель тому назад. Первоначалыю была диагностирована ветряная оспа и назначен курс ацикловира. Затем ошибочно поставлен диагноз чесотки, в связи с чем проведено лечение перметрином. Правильный диагноз - парапсориаз лихеноидный и оспенновидный острый (PLEVA - pityriasis lichenoides et varioliformis acuta) - был установлен на основании клинических проявлений и подтвержден биопсией. Высыпания на коже разрешились после перорального приема тетрациклина.

Острый лихеноидный и оспенновидный парапсориаз (PLEVA) у 22-летнего мужчины. Высыпания на коже разрешились после перорального приема тетрациклина
б) Распространенность (эпидемиология):
• PLEVA (острый лихеноидный и оспенновидный псориаз или болезнь Муха—Габермана) и хронический лихеноидный парапсориаз проявляются пятнисто-папулезyыми высыпаниями, иногда принимающими вид скоплений везикул, которые становятся геморрагическими в течение недель или месяцев.
• Преобладает у мужчин в возрасте 20-30 лет.
• PLEVA также встречается у дошкольников и детей младшего школьного возраста (доподростковый период).
в) Этиология (причины), патогенез (патология). Острый лихеноидный и оспенновидный псориаз принято считать доброкачественным папуло-сквамозным заболеванием, однако появляется все больше данных, что PLEVA представляет собой форму кожной лимфоидной дискразии. Высказывается даже мнение, что заболевание является вялотекущей формой грибовидного микоза.
д) Локализация. В типичных случаях высыпания наблюдаются на передней поверхности туловища и сгибательных участках проксимальных отделов конечностей. Лицо обычно свободно от высыпаний.
е) Анализы при заболевании. Специфические лабораторные тесты для выявления PLEVA отсутствуют, исключая биопсию.
Биопсия необходима для дифференциальной диагностики PLEVA и лимфоматоидного папулеза.

PLEVA у молодой женщины
ж) Дифференциальная диагностика парапсориаза - PLEVA - болезни Мак-Габермана:
• Эритема мпогоформная является синдромом гиперчувствительности с появлением мишеневидных очагов, в которых отмечается центральная зона альтерации эпидермиса с везикулами и/или эрозиями. Выявление мишеневидных высыпаний позволяет дифференцировать многоформную эритему от PLEVA.
• Лимфоматоидный папулез, представленный рецидивирующими скоплениями зудящих папул на разных стадиях развития, локализованных на туловище и конечностях, иногда напоминает PLEVA. Хотя при этом заболевании имеются некоторые гистологические признаки, характерные для лимфомы, лимфоматоидный папулез сам по себе не является летальным. Важно дифференцировать лимфоматоидный папулез от PLEVA, поскольку пациентам (обычно более старшего возраста), страдающим этим заболеванием, необходимо дополнительное обследование для исключения злокачественных опухолей. Установить диагноз можно С помощью биопсии.
• Синдром Джанотти—Крости (папулезный акродерматит детского возраста) также может напоминать PLEVA, по высыпания обычно имеют акральную локализацию: эритематозные папулы и везикулы наблюдаются на конечностях и иногда на лице. Этот доброкачественный синдром, встречающийся при многих детских вирусных инфекциях, может длиться 2-8 недель.
и) Консультирование врачом пациента.Обычно это заболевание непродолжительно, однако если его течение принимает хронический характер, необходимо адекватное лечение, например, пероральный прием макролидов или тетрациклинов.
к) Наблюдение пациента врачом. Наблюдение необходимо только в случае, если заболевание не купируется.
Читайте также:

