Узи рака щитовидной железы реферат
Обновлено: 02.07.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Рак щитовидной железы: причины появления, симптомы, диагностика и способы лечения.
Определение
Рак щитовидной железы (ЩЖ) - злокачественная опухоль, развивающаяся из железистого эпителия щитовидной железы. Заболевание считается относительно редким - на его долю приходится порядка 1% всех злокачественных новообразований и меньше 0,5% летальных исходов. Чаще рак щитовидной железы диагностируется у людей 45-60 лет (у женщин в 2-3 раза чаще, чем у мужчин), но может появиться в любом возрасте. У детей и подростков тоже иногда находят эту форму рака.
Рак щитовидной железы относится к неагрессивным опухолям. Это новообразование может годами не увеличиваться в размерах и не метастазировать.
Современные методы диагностики позволяют выявить заболевание на ранних стадиях и вовремя начать лечение. Такой подход позволяет полностью победить болезнь и обеспечить человеку здоровую полноценную жизнь.
Причины появления рака щитовидной железы
На сегодняшний день выделяют ряд основных факторов развития рака щитовидной железы:
- длительная стимуляция ткани щитовидной железы высокими дозами тиреотропного гормона (ТТГ);
- длительный дефицит йода;
- воздействие на ткань щитовидной железы ионизирующего излучения;
- наличие в ткани щитовидной железы неопластических процессов (аденомы, аденоматоза);
- наследственные синдромы (семейный аденоматозный полипоз, синдром Карни, синдром Каудена, МЭН 2А и 2B).
- хронические заболевания матки и яичников, если они сопровождаются гормональным дисбалансом;
- опухоли молочных желез (особенно гормонозависимые);
- множественная эндокринная неоплазия;
- многоузловой зоб щитовидной железы;
- доброкачественные опухоли и узлы щитовидной железы.
Существуют четыре наиболее распространенных гистопатологических типа рака щитовидной железы:
- Папиллярная карцинома (включая с фолликулярными фокусами) – наиболее часто встречающийся рак щитовидной железы (до 70-80%) с достаточно медленным ростом, но вероятностью поражения лимфоузлов.
- Фолликулярная карцинома (включая так называемую Hurthle клеточную карциному) составляет до 15% всех случаев рака щитовидной железы. Редко поражает лимфоузлы, но есть риск ее отдаленного метастазирования (в легкие и в кости).
- Медуллярная карцинома выявляется в 5-7% случаев рака щитовидной железы. У 20% больных выявлена наследственная природа этого заболевания (поэтому рекомендовано обследование близких родственников). Кроме того, медуллярная карцинома может сочетаться с другими эндокринными патологиями (например, надпочечников и паращитовидных желез).
- Недифференцированная (анапластическая) карцинома встречается крайне редко (1-2% больных) и преимущественно у пожилых пациентов.
Стадирование (определение стадии) рака щитовидной железы – стандартизированная система обозначений, разработанная для описания распространенности опухоли в организме. Обычно для этого применяют систему ТNМ, созданную комитетом AJCC (American Joint Commetteeon Cancer), где каждая категория содержит градацию, свидетельствующую о стадии онкологического процесса. Категория Т – это обозначение распространения опухолевого процесса на окружающие органы и ткани, категория N указывает на наличие опухолевых клеток в регионарных лимфатических узлах шеи, категория М обозначает наличие метастазов в отдаленных органах.
Симптомы рака щитовидной железы
В самом начале своего развития опухолевый процесс протекает, как правило, бессимптомно. Новообразование (узел) можно выявить в ходе ультразвукового обследования, реже – во время осмотра врачом. Сначала узел представляет собой безболезненный эластичный шарик с ограниченной подвижностью. Со временем он уплотняется и увеличивается. Функция щитовидной железы, как правило, остается сохранной.
Еще один ранний симптом рака щитовидной железы – увеличение одного или нескольких шейных лимфатических узлов.
По мере роста опухоли присоединяются более выраженные симптомы заболевания, говорящие о наступлении компрессионного синдрома (сдавлении опухолью близлежащих тканей), а в некоторых случаях - о наличии метастаз:
- затрудненное глотание,
- ощущение комка в горле,
- боль в области шеи, которая может отдавать в ухо,
- беспричинный кашель,
- осиплый голос,
- одышка и затрудненное дыхание,
- набухание вен в области шеи.
Ультразвуковое исследование щитовидной железы и регионарных лимфатических узлов - наиболее точный метод диагностики узловых образований.
Исследование щитовидной и паращитовидных желез, позволяющее оценить их структуру, а также обнаружить патологические изменения этих органов и регионарных лимфоузлов.
Однако определить, является ли узел злокачественным, можно только по результатам тонкоигольной биопсии.
Тонкоигольную аспирационную биопсию узлов щитовидной железы (ТАБ) назначают, если обнаруженный узел больше 1 см. При меньших узлах ее выполняют при наличии подозрительных симптомов, которые позволяют заподозрить онкологическое заболевание.
ТАБ - безопасное исследование, занимающее несколько минут и не требующее специальной подготовки. Для забора биоматериала используют тонкую иглу, поэтому анестезия не требуются. Биопсию узлов щитовидной железы проводят только под контролем УЗИ.
При подозрении на прорастание опухоли в трахею назначают ларингоскопию с оценкой функции голосовых связок.
Лабораторные исследования
Всем пациентам с подозрением на рак щитовидной железы необходимо сдать анализы для определения уровня тиреотропного гормона (ТТГ) и кальцитонина, являющегося маркером медуллярного рака.
Гормон гипофиза, регулирующий функции щитовидной железы. Один из важнейших тестов в лабораторной диагностике заболеваний щитовидной железы.
Кальцитонин – регулятор метаболизма кальция. В онкологии – маркер медуллярной карциномы щитовидной железы.
Назначение анализов на тироксин (Т4) и трийодтиронин (Т3) позволяет оценить активность работы щитовидной железы. А высокая концентрация паратиреоидного гормона (ПТГ) может указывать на метастазы при медуллярном раке.
В данном исследовании в сыворотке крови определяется общая концентрация тироксина – доминирующего гормона щитовидной железы.
Биологически активная форма тиреоидных гормонов щитовидной железы. В данном исследовании определяется общая концентрация Т3 – свободного и связанного с белками плазмы крови.
Паратиреоидный гормон – гормон паращитовидных желез, один из основных регуляторов кальциевого гомеостаза.
Тиреоглобулин (ТГ) - специфический высокочувствительный маркер тиреоцитов, а также клеток папиллярного и фолликулярного рака щитовидной железы.
Тиреоглобулин – предшественник тиреоидных гормонов в клетках щитовидной железы. Основное использование теста – мониторинг для выявления рецидивов дифференцированных карцином щитовидной железы после проведенного лечения.
К каким врачам обращаться?
Заподозрить заболевание может любой врач, основываясь на жалобах пациента и внешних изменениях в области шеи. Однако алгоритм терапии составляет врач-эндокринолог . Если же пациенту необходимо хирургическое лечение, то им занимается хирург-эндокринолог.
Лечение рака щитовидной железы
При подтверждении по результатам ТАБ папиллярной, медуллярной или анапластической карциномы пациенту рекомендуется хирургическое иссечение опухоли.
Виды хирургического удаления рака щитовидной железы
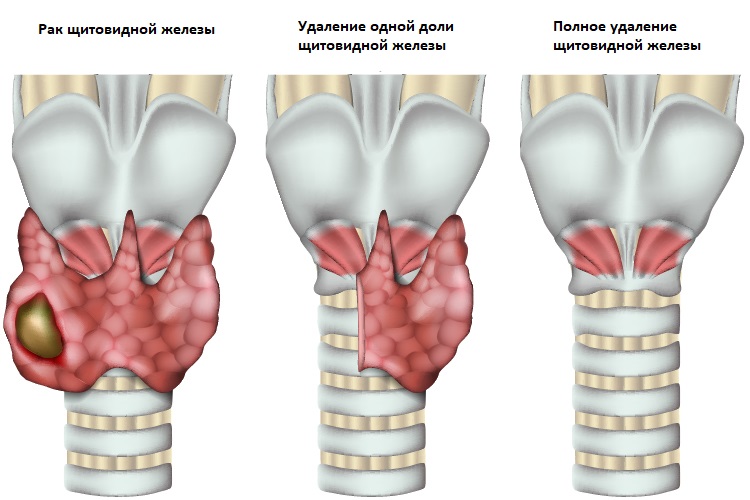
Гемитиреоидэктомия – удаление доли железы, где присутствует опухоль, и перешейка. Оставшаяся доля продолжает функционировать и вырабатывать гормоны.
Тиреоидэктомия - полное удаление щитовидной железы. Этот метод позволяет избежать риска рецидива заболевания.
Тиреоидэктомия и лимфодиссекция – удаление щитовидной железы и лимфатических узлов, в которые проросла опухоль.
При обнаружении отдаленных метастазов по возможности выполняется их удаление или абляция доступными методами.
После хирургического лечения для определения исходов и планирования долговременного ведения пациентов с медуллярным раком щитовидной железы рекомендована оценка уровня базального кальцитонина и раково-эмбрионального антигена (РЭА). После операции с целью исключения прогрессирования болезни уровень опухолевых маркеров – кальцитонина и РЭА – рекомендовано впервые исследовать через 2–3 мес. после операции, а затем один раз в 6-12 месяцев.
Послеоперационное определение ТТГ, ТГ и антител к ТГ на фоне терапии левотироксином натрия рекомендовано всем пациентам каждые 6–12 мес. с целью исключения рецидива заболевания, а затем 1 раз в год при отсутствии рецидива. Интервал определения ТТГ рекомендуется не более 12 мес. для всех пациентов на фоне терапии левотироксином натрия с целью своевременного выявления рецидива заболевания.
После оперативного лечения УЗИ области шеи рекомендуется выполнить через 6–12 мес. в зависимости от группы риска и динамики концентрации ТГ с целью выявления структурного рецидива.
Профилактика
Своевременное прохождение медицинских осмотров и обследований, особенно, если пациент принадлежит к группе риска, позволяет в случае возникновения злокачественного новообразования обнаружить его еще до появления первых симптомов, что увеличивает шансы на полное излечение.
Следует избегать облучения щитовидной железы (включая избыточную инсоляцию), не злоупотреблять лучевыми методами диагностики и лечения, а также физиопроцедурами, которые затрагивают область головы и шеи. По возможности ограничить пребывание у телевизора или монитора.
- Рак щитовидной железы. Клинические рекомендации. Российское общество специалистов по опухолям головы и шеи , Ассоциация онкологов России , Ассоциация эндокринных хирургов России , Российское общество клинической онкологии. 2018.
- Матякин Е.Г., Подвязников С.О. Опухоли щитовидной железы. Онкология: Справочник практикующего врача / Под ред. чл.-корр. И.В. Поддубной. – М.: МЕДпресс-информ, 2009., стр.177-185.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Дифференцированные морфологические формы рака щитовидной железы хорошо поддаются лечению и благоприятны в прогностическом отношении. Медуллярная, плоскоклеточная и недифференцированная карциномы характеризуются высоким метастатическим потенциалом и инвазивным ростом, а потому обычно трудно излечимы (Пачес А И., 2001 г.).

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Классификация применима только для рака, который должен быть подтвержден гистологически. Регионарными считаются лимфатические узлы шеи и верхнего средостения.
T3 – опухоль размером более 4 см в наибольшем измерении, ограниченная тканью щитовидной железы, либо любая опухоль с минимальным экстратиреоидным распространением (прорастание в подъязычные мышцы или перитиреоидитные мягкие ткани).
Т4a – опухоль любого размера, распространяющаяся за пределы капсулы щитовидной железы с прорастанием в подкожные мягкие ткани, гортань, трахею, пищевод, возвратный гортанный нерв.
N1b – метастатическое поражение (одностороннее, двустороннее или контралатеральное) подчелюстных, яремных, надключичных и медиастинальных лимфатических узлов (уровни I–V).
Группировка рака щитовидной железы по стадиям помимо категорий TNM учитывает гистологическое строение опухоли и возраст больных.
2. Верхние яремные лимфатические узлы (по ходу сосудисто-нервного пучка шеи выше бифуркации общей сонной артерии или подъязычной кости).
3. Средние яремные лимфатические узлы (между краем лестнично-подъязычной мышцы и бифуркацией общей сонной артерии).
Факторы и группы риска
Диагностика
Диагностические критерии
Лабораторные тесты для выявления маркеров рака щитовидной железы: кальцитонин, тиреоглобулин. В ряде случаев целесообразно исследование концентрации ТТГ, трийодтиронина и тироксина в периферической крови.
Необходимо проведение УЗИ щитовидной железы, шеи и тонкоигольной биопсии опухоли. Помимо этого к числу обязательных диагностических методов исследования относятся рентгенография органов грудной клетки в двух проекциях, томография шеи и средостения, а также ларингоскопия.
По индивидуальным показаниям производится эзофагография (эзофагоскопия), бронхоскопия, компьютерная (МРТ) томография шеи и средостения, пункционная или эксцизионная биопсия увеличенных лимфатических узлов шеи, остеосцинтиграфия, сканирование щитовидной железы, рентгенография костей, УЗИ органов брюшной полости и забрюшинного пространства, ангиография, флебография.
На основании жалоб, анамнеза, клинико-инструментального и лабораторных видов обследования необходима консультация онколога.
Диагностические исследования при карциномах щитовидной железы
| Исследование | Цель |
| Ультразвуковое исследование | Оценка щитовидной железы, опухоли и лимфатических узлов шеи |
| Пункционная биопсия узла щитовидной железы | Верификация диагноза |
| Пункционная или эксцизионная биопсия лимфоузла шеи | Верификация диагноза |
| Рентгенография, томография шеи и средостения | Определение локализации и размеров опухоли |
| Рентгенография органов грудной полости | Диагностика метастазов в легких и лимфатических узлах средостения |
| Сканирование | Диагностика медиастинальных новообразований щитовидной железы или отдаленных метастазов рака (технеций-99м, йод-123, йод-131, таллий-201) |
| Компьютерная томография | Определение точных размеров, локализации и распространения опухоли |
| Ларингоскопия | Диагностика вовлечений в опухолевый процесс возвратного нерва |
| МРТ, томография | Уточнение данных о сосудистых структурах шеи и средостения. Выявление возможной инвазии пищевода, трахеи, магистральных сосудов |
| Эзофагоскопия, эзофагография | Диагностика инвазии пищевода |
| Бронхоскопия | Выявление инвазии опухоли в трахею |
| Гормональные исследования | Диагностика гипертиреоза, гипотиреоза и определение маркеров рака щитовидной железы |
Интраоперационная диагностика включает: прицельную пункционную биопсию, изготовление мазков-отпечатков с опухоли и срочное гистологическое исследование удаленной ткани.
Окончательный диагноз рака щитовидной железы определяют морфологическое изучение удаленного препарата.
Дифференциальный диагноз
| Нозологическая форма | Клинические проявления |
| Узловой зоб | Пальпаторно определяемое узловое образование в проекции щитовидной железы. Необходима пункционная биопсия. |
| Диффузно-токсический зоб | Влажность кожных покровов, тремор, тахикардия, видимое увеличение щитовидной железы. Необходим радиоиммунологический анализ. |
| Аутоиммунный тиреоидит | Диффузное увеличение щитовидной железы, равномерная деревянистая плотность. Поверхность однородная, зернистая. Необходимо проведение трепан-биопсии. |
Лечение
Цели лечения - ликвидация опухолевого очага и метастазов.
Лечение: основной метод лечения больных состоит в выполнении оперативных вмешательств в сочетании с супрессивной гормонотерапией L-тироксином, а также дистанционной гамма-терапии и курсами радиойодтерапии по индивидуальным показаниям. В большинстве наблюдений такой подход приводит к излечению больных.
Немедикаментозное лечение: режим - свободный. Диета стол - №1, №15.
Супрессивная терапия тироксином (стт)
Применяется как компонент комплексного лечения больных раком щитовидной железы после тиреоидэктомии с целью подавления секреции ТТГ супрафизиологическими дозами тироксина.
ТТГ - фактор роста клеток папиллярного и фолликулярного рака щитовидной железы. Подавление секреции ТТГ уменьшает риск рецидива в тиреоидной ткани и снижает вероятность отдаленных метастазов.
Для достижения супрессивного эффекта тироксин назначается в следующих дозах: 2,5-3 мкг на 1 кг массы у детей и подростков; 2,5 мкг на 1 кг массы у взрослых.
Исследование концентрации ТТГ должно осуществляться каждые 3 месяца, в течение первого года после операции. В последующие сроки - не реже 2 раз в год.
Коррекцию дозы тироксина (повышение, понижение), если она нужна, следует проводить постепенно по 25 мкг в сутки.
Эффективность СТТ оценивается по результатам радиодиагностики, данным сцинтиграфии, уровня тиреоглобулина в крови, УЗИ шеи, рентгенографии легких.
1. Вследствие длительного применения высоких доз тироксина возможно развитие гипертиреоза, остеопороза и нарушение функции сердца.
2. Остеопороз, возникающий в результате потери минеральных компонентов кости, увеличивает риск развития переломов.
3. Более частым осложнением СТТ являются сердечные нарушения: тахикардия, гипертрофия левого желудочка при физической нагрузке, увеличение риска предсердных фибрилляций.
Устанавливается индивидуально с учетом морфологической особенности карциномы, ее распространения, радикальности операции, возраста пациентов.
У детей, подростков, взрослых до 65 лет, больных папиллярным и фолликулярным экстратиреоидным раком при рT4N0-1M0-1 СТТ должна проводиться пожизненно.
У больных всех возрастов при фолликулярном раке со сниженной дифференцировкой при рT1-4N0-1M0-1 необходимо пожизненное применение СТТ.
Перевод больных с СТТ на заместительную терапию тироксином может быть произведен в следующих случаях:
1. При интратиреоидном папиллярном и высокодифференцированном фолликулярном раке (рT2-3N0-1M0) после радикальной операции и радиойоддиагностики, если в течение 15 лет не было рецидива и метастазов;
2. При микрокарциноме (рT1aN1aM0) папиллярного и высоко дифференцированного фолликулярного строения, если в течение 10 лет не было рецидива и метастазов.
Заместительная гормональная терапия (згт)
Применяется у больных раком щитовидной железы в послеоперационном периоде независимо от гистологической формы опухоли и объема произведенной операции с целью устранения гипотиреоза тироксином в физиологических дозах.
2. При побочных реакциях и осложнениях (остеопороз, сердечные заболевания), развившихся вследствие лечения супрессивными дозами тироксина.
3. В случаях достижения стойкой продолжительной ремиссии без рецидива и метастазов у детей более 10 лет, у взрослых - более 15 лет.
Доза тироксина при ЗГТ: уровень тироксина в крови должен находиться в пределах 0,5-5,0мЕД/л. Рекомендуемая доза: 1,6 мкг на кг веса у взрослых, 2 мкг на кг массы у детей. Контроль за уровнем ТТГ в крови 1 раз в полгода. Заместительная терапия у больных раком щитовидной железы, как правило, проводится пожизненно.
Дистанционная лучевая терапия
Показания: предоперационная лучевая терапия показана у взрослых больных недифференцированным и плоскоклеточным раком щитовидной железы. Послеоперационное облучение целесообразно у больных недифференцированным, медуллярным и плоскоклеточным раком, если лучевая терапия в предоперационном периоде не проводилась, а хирургическое лечение осуществлялось недостаточно абластично.
Режимы лечения: предоперационная лучевая терапия и послеоперационное облучение проводится по 2 Гр ежедневно, а суммарная - 36-40 Гр.
Адъювантную лучевую терапию целесообразно начинать на третьей-четвертой неделе послеоперационного периода.
Хирургическое лечение
Все операции по поводу рака щитовидной железы должны выполняться под эндотрахеальным наркозом, экстракапсулярно, с учетом данных о топографии опухоли и ее регионарных метастазов.
Хирургическое лечение должно проводиться с соблюдением абластики. Это достигается удалением тканей в фасциальном футляре и применением коагуляции мелких сосудов.
Выбор хирургического доступа осуществляется с учетом объема вмешательства и его возможных косметических последствий.
Объем операции определяется степенью распространения опухолевого процесса, морфологическим вариантом карциномы и возрастом больных.
При медуллярном, недифференцированном и плоскоклеточном раке во всех случаях показана экстрафасциальная тотальная тиреоидэктомия.
При солитарной микрокарциноме (T1aN0M0), расположенной в доле щитовидной железы и при благоприятных прогностических признаках (пациенты моложе 45 лет, женский пол и при отсутствии в анамнезе воздействия радиации на область шеи), возможно проведение гемитиреодэктомии с резекцией перешейка.
У больных папиллярным и фолликулярным раком с распространением опухоли T1-4N0M0 должна производится тироидэктомия. При опухолях Т1-4 N1М0 одновременно с радикальной операцией на первичном очаге необходимо проведение шейной лимфодиссекции (2-6 уровни).
Фасциально-футлярное иссечение шейной клетчатки показано при односторонних или множественных смещаемых метастазах в лимфатических узлах шеи с одной или обеих сторон, преимущественно при дифференцированных формах рака из клеток А- и В-клеток, особенно у женщин и лиц молодого возраста. Операция Крайля необходима при одиночных или множественных ограничено смещаемых метастазах с прорастанием яремной вены и кивательной мышцы с одной стороны, в основном при недифференцированных формах рака из А-В-клеток или медуллярном раке из С-клеток (особенно у мужчин и пожилых людей).
1. Основной метод лечения больных состоит в выполнении оперативных вмешательств в сочетании с супрессивной гормонотерапией L-тироксином, а также дистанционной гамма-терапии и курсами радиойодтерапии по индивидуальным показаниям.
2. При медуллярном, недифференцированном и плоскоклеточном раке во всех случаях показана экстрафасциальная тотальная тиреоидэктомия.
3. У больных папиллярным и фолликулярным раком при солитарной микрокарциноме (T1aN0M0) и при благоприятных прогностических факторах (возраст до 45 лет, лица женского пола) возможно проведение гемитиреодэктомии с резекцией перешейка.
4. При Т1-4Н0-1М0 производится тироидэктомия. При опухолях Т2-3 Н0М0 одновременно с радикальной операцией на первичном очаге необходимо проведение удаления лимфатических узлов II-VI зоны.
5. Послеоперационное облучение целесообразно у больных недифференцированным, медуллярном и плоскоклеточным раком СОД 40 Гр.
В настоящее время нет доказательств эффективности системной химиотерапии при папиллярном, фолликулярном и медуллярном раке щитовидной железы.
Лекарственное противоопухолевое лечение показано при анапластическом (недифференцированном) раке щитовидной железы с применением стандартных схем.
1. Доксорубицин 60 мг/м 2 , в/в, в 1 день; цисплатин 40 мг/м 2 , 1 день. Повторный курс через 3 недели.
2. Дакарбазин 200 мг/м 2 , в/в, 1,2,3 дни; эпирубицин 25 мг/м 2 , в/в, 1,2,3 дни; фторурацил 250мг/м 2 , в/в, 1,2,3 дни. Повторный курс через 3 недели.
3. Доксорубицин 70мг/м 2 , в/в, 1 день; блеомицин 15 мг/м 2 , с 1-го по 5-й дни; винкристин 1,4 мг/м 2 , в 1 и 8 день. Повторный курс через 3 недели.
4. Доксорубицин 70мг/м 2 , в/в, 1 день. Блеомицин 15 мг, в/в, 1,2,3,4 дни; цисплатин 100 мг/м 2 , в/в, 4 день; преднизолон 1 мг/кг, внутрь, 1,2,3,4,5 дни. Повторный курс через 3 недели.
5. Доксорубицин 75 мг/м 2 , в/в, 1 день; блеомицин 30 мг, в/в или в/м; 1, 8, 15, 22 дни. Повторный курс через 4 недели.
6. Доксорубицин 60 мг/м 2 , в/в, 1 день; винкристин 1мг/м 2 , в/в, 1 день; блеомицин 30 мг, в/в или в/м 1, 8, 15, 22 дни. Повторный курс через 3 недели.
7. Винкристин 1,4 мг/м 2 1 день, доксорубицин 60 мг/м 2 , в/в, 1 день; циклофосфан 1000 мг/м 2 , в/в, 1 день. Повторный курс через 3 недели.
8. Доксорубицин - 40-60 мг/м 2 , 2 день; винкристин - 1,2-1,5 мг/м 2 , 1 день. Повторный курс через 3 недели.
При прогрессирующем медуллярном раке щитовидной железы назначается вандетаниб 300 мг один раз в сутки, длительно.
Радиойодтерапия
Применяется после хирургического лечения с целью уничтожения остатков тиреоидной ткани (абляция), йодпозитивных метастазов, рецидивов и резидуальных карцином.
Радиойоддиагностика проводится у больных папиллярным и фолликулярным раком щитовидной железы в следующих случаях:
2. У детей, подростков и взрослых в возрастной группе до 50 лет, за исключением солитарной микрокарциномы (T1aN0M0).
3. У лиц старше 50 лет при доказанном экстратиреоидном распространении опухоли карциномы и множественных регионарных метастазах (рT4; pN1).
За 4 недели до начала лечения отменяются приемы тироксина. Следует выполнить предварительные диагностические исследования:
Радиойоддиагностика применяется при раке рТ2-4N0M0 300-400 Mbq рer os I131 и затем через 24-48 часов производится сцинтиграфия всего тела. Если метастазов, накапливающих I131, не обнаружено (М0), то радиойодтерапию не следует проводить. Радиойодтерапия необходима при раке рT2-4N1M1. Для взрослых максимальная активность препарата составляет 7,5 Gbq I131, а для детей 100 Mbq I131 на кг веса тела.
Каждые 6 месяцев выполняются общие клинические исследования, определение ТТГ, Т3, Т4, тиреоглобулина, кальция, общий анализ крови, УЗИ шеи. Каждые 24 месяца проводится радиойоддиагностика (300-400 Mbq I131) после предварительной отмены тироксина за 4 недели рентгенография легких в 2-х проекциях.
Профилактические мероприятия: ранее начало лечения, его непрерывность, комплексный характер, учет индивидуальности больного, возвращение пациента к активному труду.
2. Тиреоглобулин - специфический высокочувствительный маркер клеток ЩЖ, а также клеток папиллярного и фолликулярного рака щитовидной железы. Определяют через три месяца после операции, любой определяемый уровень ТГ является показаниям к дальнейшему обследованию.
3. Определение тиреоглобулина - специфического высокочувствительного маркера клеток ЩЖ, а также клеток папиллярного и фолликулярного рака щитовидной железы. Определяют через три месяца после операции, любой определяемый уровень ТГ является показаниям к дальнейшему обследованию.
Частичный эффект - большее или равное 50% уменьшение всех или отдельных опухолей при отсутствии прогрессирования других очагов.
Стабилизация - (без изменений) уменьшение менее чем на 50% или увеличение менее чем на 25%, при отсутствии новых очагов поражения.
Прогрессирование - увеличение размеров одной или более опухолей более 25% либо появление новых очагов поражения.
Госпитализация
Показания для госпитализации : Плановое. Наличие у больного морфологически верифицированного рака щитовидной железы, подлежащего специализированному лечению.
Информация
Источники и литература
Информация
Организационные аспекты внедрения протокола
Критерии оценки для проведения мониторинга и аудита эффективности внедрения протокола (четкое перечисление критериев и наличие привязки с индикаторами эффективности лечения и/или создание специфических для данного протокола индикаторов):
1. Процент вновь выявленных пациентов со злокачественным новообразованием щитовидной железы, получающих начальное лечение в течение двух месяцев после начала заболевания = (Количество пациентов, с установленным диагнозом рака щитовидной железы, получающих начальное лечение в течение двух месяцев после начала заболевания/Все пациенты с впервые установленным диагнозом рака щитовидной железы) х 100%;
2. Процент онкологических больных, получающих химиотерапию в течение двух месяцев после проведения оперативного лечения = (Количество онкологических больных, получающих химиотерапию в течение двух месяцев после проведения оперативного лечения/количество всех больных раком щитовидной железы после проведения оперативного лечения, которым требуется проведение химиотерапии) х 100%;
3. Процент рецидивов рака щитовидной железы у пациентов в течение двух лет = (Все пациенты с рецидивами рака щитовидной железы в течение двух лет/все прооперированные пациенты с диагнозом рака щитовидной железы) х 100%.
1. Кожахметов Б.Ш. - зав. каф. онкологии Алматинского государственного института усовершенствования врачей, д.м.н., проф.
2. Абисатов Г.Х. - зав. каф. онкологии, маммологии Казахстанско-Российского медицинского университета, д.м.н., проф.
Результаты внешнего рецензирования: положительное решение.
Указание условий пересмотра: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Рак щитовидной железы – злокачественная опухоль, растущая из эпителия щитовидной железы.
Чтобы предотвратить появление поздних осложнений опухоли, необходима качественная диагностика.
Для исследования состояния щитовидной железы используют аппараты УЗИ. Эта недорогая и безболезненная процедура, которую можно проводить так часто, как необходимо, позволяет определить увеличена ли железа, есть ли в ней узелки и опухоли, узнать их размер и точное расположение.
Стоит отметить, что по УЗИ нельзя установить является ли узелок раковой опухолью. Наибольшие опасения у врачей вызывают узлы, которые плохо отражают ультразвуковую волну, имеют нечеткие и неровные края, неоднородную структуру и в которых хорошо развито кровообращение.
Признаки настораживающие в отношении рака щитовидной железы на УЗИ
- Пониженная эхогенность.
- Реже – образования имеют изоэхогенную плотность.
- Неоднородная структура (за счет кистозной дегенерации или обызвествлений).
- Нечеткие наружные контуры (отсутствует ободок отграничения от окружающей паренхимы органа).
- Многоузловая структура.
- Неправильная форма образования.
- Дорсальное ослабление УЗ-сигнала.
- Наличие микро- и кальцинатов в опухоли.
- Деформация одной или обеих долей железы.
- Гиперваскуляризация образования с наличием патологической сети сосудов.
- Реже – понижение и отсутствие кровотока в патологическом образовании.
- Увеличение регионарных лимфоузлов.
Какие причины возникновения опухоли?
Существуют предшествующие раку щитовидной железы заболевания, которые носят доброкачественный характер:
- аденома;
- зоб;
- пролиферирующая цистаденома.
Также рак развивается как следствие заболеваний:
- женских половых органов;
- других эндокринных органов;
- опухолей и дисгормональных заболеваний молочных желез;
- вред, полученный на работе.
Причины развития рака щитовидной железы
В зависимости от формы пораженных клеток, можно различить несколько видов рака щитовидной железы на УЗИ.
Рак фолликулярного типа
Причины развития могут быть следующие:
- Зоб;
- хронические воспалительные процессы в области щитовидки;
- аденома щитовидной железы;
- некоторые наследственные заболевания женской репродуктивной системы.
Вероятность возникновения увеличивается в периоды гормональной перестройки организма.
Медуллярный рак
Причины развития этого вида точно не выяснены. Установлено, что семейные формы патологии наследуются по аутосомно-доминантному типу.
Папиллярные образования в железе
Папиллярный рак щитовидной железы, который легко обнаружить на УЗИ, является самым распространенным видом рака.
В числе факторов, повышающих риск развития папиллярного рака щитовидной железы:
- доброкачественные опухоли данного органа (пролиферирующая цистаденома, аденома, зоб);
- дефицит йода в организме;
- проживание в районах с неблагоприятной экологической обстановкой, предшествующая лучевая терапия по поводу других онкологических заболеваний;
- гормональные нарушения, женский пол и наследственная предрасположенность.
Как помогает выявить опухоль метод УЗИ?
С помощью этого метода можно выяснить локализацию патологического очага, структуру и плотность опухоли, ее размеры, конфигурацию, наличие кальцинатов. Определяется эхогенность (плотность) железы и эхоструктура (очаги разряжения или уплотнения паренхимы железы), состояние кровотока. С помощью этого исследования возможно обнаружить образования, размеры которых не достигают 1-2 см.
- нечёткий контур образования;
- нет выраженной границы с окружающими тканями;
- лучистость структуры;
При обнаружении подозрительных признаков при УЗИ щитовидной железы требуется проведение тонкоигольной биопсии узла даже при его маленьком (менее 1 см) размере. Только после проведения биопсии возможно принятие решения о необходимости оперативного удаления узла, поскольку в редких случаях подозрительные признаки могут встречаться и в доброкачественных узлах, длительно существующих у пациента и поэтому изменивших внутреннюю структуру.

Доступная эффективность. Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.
Введение
Со дня Чернобыльской катастрофы прошло более 20 лет. После взрыва на Чернобыльской АЭС большое число людей, в том числе и жители юго-западных районов Брянской области, получили значительное количество радиоактивного йода и короткоживущих радионуклидов, что привело в последующие годы к росту заболеваний щитовидной железы и развитию радиационно-индуцированного рака щитовидной железы. Это подтверждают следующие показатели. Заболеваемость раком щитовидной железы у жителей Брянской области возросла с 3,3 на 100 тыс. населения в 1986 г. до 23,6 на 100 тыс. населения в 2004 г.
Самый высокий общероссийский показатель заболеваемости раком щитовидной железы в 2004 г. был 5,8. Таким образом, заболеваемость раком щитовидной железы в нашей области выше, чем по Российской Федерации более чем в 3 раза [1].
Главная работа Брянского консультативно-диагностического центра - проведение спецдиспансеризации населения юго-западных районов Брянской области, подвергшихся радиоактивному загрязнению, с обязательным ультразвуковым исследованием щитовидной железы и последующей тонкоигольной чрескожной аспирационной биопсией (ТЧАБ) под контролем ультразвука выявленных эхографических аномалий щитовидной железы диаметром более 5 мм.
Цель настоящей работы - изучение особенностей ультразвуковой картины рака щитовидной железы у жителей юго-западных районов Брянской области.
Материалы и методы
Проведен анализ результатов ТЧАБ-образований щитовидной железы под контролем ультразвука, осуществленных у 8515 больных за период с 2000 по 2005 г. включительно. Было выявлено 270 случаев рака щитовидной железы. Диагноз установлен на основании эхографического и цитологического исследований.
Тонкоигольная чрескожная аспирационная биопсия ТЧАБ-образований щитовидной железы проводилась с использованием современного ультразвукового аппарата, датчика с водной насадкой (частота 7,5 МГц), адаптера и пункционной иглы размером 22G.
Пункцию выполняли в положении больного лежа на спине с запрокинутой головой. Сначала проводили ультразвуковое исследование щитовидной железы в режиме реального времени с указанием структурных изменений тиреоидной паренхимы. Очаг поражения описывался по следующей схеме: локализация, форма, контуры, размеры, эхогенность, эхоструктура, взаиморасположение с другими структурами.
Затем датчик устанавливали над этим участком так, чтобы участок совпадал с пунктиром на мониторе аппарата. Затем игла через направляющее устройство вводилась в очаг поражения. Кончик иглы на экране монитора визуализировался в виде ярко светящейся точки или полоски. Аспират, находящийся в канюле, выдували на предметное стекло для последующего цитологического анализа.
Результаты и обсуждение
При цитологическом обследовании 8515 больных диагноз рак щитовидной железы был установлен в 270 случаях, что составило 3,2% (табл. 1-3).
Таблица 1. Число случаев рака щитовидной железы по результатам ТЧАБ в зависимости от года обследования.
| Показатель | Годы | |||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 2000 | 2001 | 2002 | 2003 | 2004 | 2005 | Всего | ||||||||
| Число | % | Число | % | Число | % | Число | % | Число | % | Число | % | Число | % | |
| Количество пунктируемых больных | 1285 | 1194 | 1174 | 1159 | 2146 | 1557 | 8515 | |||||||
| Количество случаев рака щитовидной железы | 53 | 4,1 | 46 | 3,8 | 40 | 3,4 | 32 | 2,8 | 60 | 2,8 | 39 | 2,5 | 270 | 3,2 |
| Пол | Годы | |||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 2000 | 2001 | 2002 | 2003 | 2004 | 2005 | Всего | ||||||||
| Число | % | Число | % | Число | % | Число | % | Число | % | Число | % | Число | % | |
| Мужчины | 7 | 13 | 5 | 11 | 8 | 20 | 11 | 34 | 7 | 12 | 8 | 25 | 46 | 17 |
| Женщины | 46 | 87 | 41 | 89 | 32 | 80 | 21 | 66 | 53 | 88 | 31 | 75 | 224 | 83 |
| Всего | 53 | 100 | 46 | 100 | 40 | 100 | 32 | 100 | 60 | 100 | 39 | 100 | 270 | 100 |
| Возраст, лет | Годы | |||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 2000 | 2001 | 2002 | 2003 | 2004 | 2005 | Всего | ||||||||
| Число | % | Число | % | Число | % | Число | % | Число | % | Число | % | Число | % | |
| 10-19 | 3 | 5,6 | 4 | 8,7 | 3 | 7,5 | 2 | 6,3 | 1 | 1,7 | 2 | 5,1 | 15 | 5,5 |
| 20-29 | 4 | 7,5 | 7 | 15,2 | 6 | 15 | 3 | 9,4 | 3 | 5,0 | 5 | 12,8 | 28 | 10,3 |
| 30-39 | 8 | 15,1 | 12 | 26,1 | 6 | 15 | 3 | 9,4 | 11 | 18,3 | 6 | 15,4 | 46 | 17 |
| 40-49 | 16 | 30,2 | 6 | 13,0 | 11 | 27,5 | 7 | 21,8 | 14 | 23,3 | 10 | 25,6 | 65 | 24 |
| 50-59 | 12 | 22,6 | 9 | 19,6 | 10 | 25 | 10 | 31,3 | 19 | 31,7 | 11 | 28,3 | 72 | 26,6 |
| 60 и старше | 10 | 17 | 8 | 17,4 | 4 | 10 | 7 | 21,0 | 12 | 20,0 | 5 | 12,8 | 45 | 16,6 |
| Всего | 53 | 100 | 46 | 100 | 40 | 100 | 32 | 100 | 60 | 100 | 39 | 100 | 270 | 100 |
Соотношение мужчин и женщин среди взрослых жителей юго-западных районов Брянской области, заболевших раком щитовидной железы после аварии на ЧАЭС, колебалось от 1:8 до 1:2.
Из 270 случаев рака щитовидной железы 7 случаев было выявлено у детей до 16 лет, что составило 2,6%, 211 случаев - у больных от 20 до 59 лет, что составило 67,9%.
Карциномы локализовались чаще в боковых долях щитовидной железы: в правой доле - 137 случаев (50,7%), в левой доле - 112 случаев (41,5%). Только в 21 случае (7,8%) первичный опухолевый очаг был обнаружен в перешейке щитовидной железы. Карциномы, расположенные в долях щитовидной железы, в 144 случаях (53,3%) находились в средних сегментах, в 75 случаях (27,7%) - в нижних полюсах, в 30 случаях (11,2%) - в верхних полюсах долей.
Характерными ультразвуковыми признаками рака щитовидной железы являются гипоэхогенные участки без чётких контуров, имеющие неровные границы и неправильную форму (рис. 1-4). Из 270 случаев рака щитовидной железы 176 образований (65,2%) выглядели как гипоэхогенные. Локальное снижение эхоплотности тиреоиднои паренхимы является характерным, но не абсолютно патогномоничным ультразвуковым симптомом злокачественной опухоли. По нашим наблюдениям 94 образования (34,8%) имели вид изоэхогенных образований.
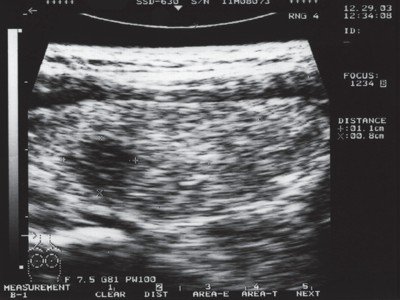
Рис. 1. Эхографическая картина папиллярного рака щитовидной железы на фоне аутоимунного тиреоидита.
В правой доле в среднем сегменте по задней поверхности - округлое гипоэхогенное образование размером 1,1 х 0,8 см без четких контуров.
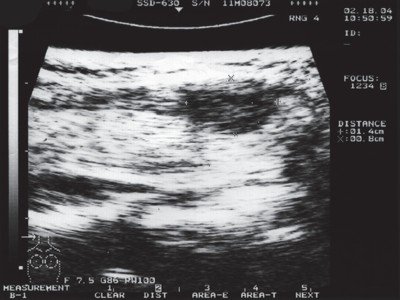
Рис. 2. Эхографическая картина фолликулярного варианта папиллярного рака щитовидной железы.
В правой доле в нижнем полюсе по передней поверхности - овальное гипоэхогенное образование размером 1,4 х 0,8 см с четким контуром, деформирующее контур железы по передней поверхности.
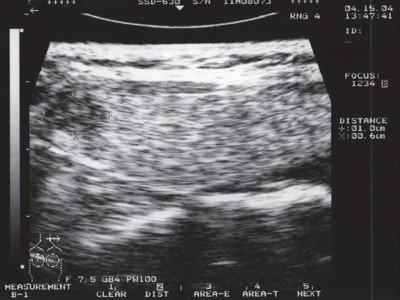
Рис. 3. Эхографическая картина папиллярного рака щитовидной железы.
В левой доле в нижнем полюсе - овальное гипоэхогенное образование размером 1,0 х 0,6 см с четким контуром, эхо-неоднородное образование внутри за счет изоэхогенных включений, незначительно деформирующее контур железы по передней поверхности.
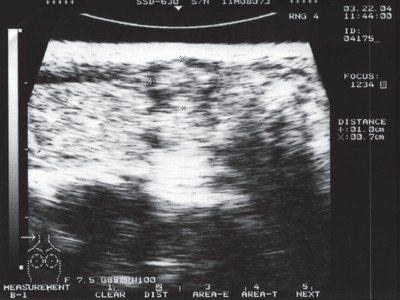
Рис. 4. Эхографическая картина папиллярного рака щитовидной железы на фоне хронического тиреоидита.
В правой доле в среднем сегменте по передней поверхности - изоэхогенное овальное образование размером 1,0 х 0,7 см с гипоэхогенным ободком, деформирующее контур железы по передней поверхности.
В процессе роста в злокачественной опухоли развиваются вторичные изменения, проявляющиеся в неоднородности структуры (кистозная дегенерация, обызвествление ракового узла). По результатам исследования неоднородную структуру имело 71 образование (26,2%), кальцинаты - 19 образований (7%). Нечеткий контур отмечался в 27 образованиях (10,1%).
Все вышеизложенное подтверждает тот факт, что указанные признаки не являются абсолютно надежными в дифференциальной диагностике рака щитовидной железы.
При ультразвуковом исследовании щитовидной железы с раковыми узлами отмечалась деформация долей щитовидной железы в 58 случаях (21,8%). Чаще деформация встречалась при обнаружении карцином большого размера в 20 случаях (7,4%), при локализации опухолевого узла в перешейке - в 21 случае (7,8%) и в образованиях, расположенных по передней поверхности щитовидной железы, - в 18 случаях (6,6%).
Очень важно выявить рак щитовидной железы на ранней стадии развития. Метод ультразвукового сканирования позволяет обнаружить нодулярные поражения ткани щитовидной железы диаметром не менее 3 мм. Исследование аспирата при выполнении тонкоигольной биопсии под контролем ультразвука из патологического очага позволяет диагностировать рак щитовидной железы на доклинической стадии. По нашим результатам в 81 случае из 270 (30%) рак был выявлен в образованиях размерами до 1 см (рис. 5).
Рис. 5. Процентное соотношение числа случаев рака щитовидной железы в зависимости от размера образования.
В 161 случае из 270, что составляет 59,6%, рак щитовидной железы был выявлен в одноузловых зобах. В 109 случаях из 270 (40,4%) карцинома была обнаружена на фоне многоузловых зобов. В 98 случаях из 109 (90%) рак был установлен только в одном из образований и в 11 случаях из 109 (10%) во всех образованиях. В 53 случаях из 109 (49%) в соседних патологических очагах был диагностирован аутоиммунный тиреоидит и в 45 случаях (41%) карцинома сочеталась с микрокартиной клеточного и коллоидного зоба.
По нашим наблюдениям в 91 случае из 270 (33,7%) рак был выявлен на фоне аутоиммунного тиреоидита в сочетании с неоднородностью ткани щитовидной железы. Наши результаты в очередной раз доказывают необходимость проведения тонкоигольной пункционной биопсии из всех патологических очагов, выявленных в щитовидной железе.
По результатам цитологического исследования из 270 карцином 214 составили папиллярные (82,5%), 45-фолликулярные (16,7%), 2-медулярные раки (0,8%) щитовидной железы.
В заключение необходимо отметить, что пункционная аспирационная биопсия под эхоскопическим контролем является продолжением стандартного ультразвукового исследования больных с патологией щитовидной железы, что позволяет диагностировать рак на ранних стадиях патологического процесса, отличать рак щитовидной железы от аденом, коллоидных узлов и аутоиммунных тиреоидитов.
Выводы
- При раке щитовидной железы возникают очаги различной эхогенности: в 2/3 случаев имеют место образования пониженной эхогенности, 1/3 -изоэхогенные. Точных ультразвуковых критериев дифференциальной диагностики злокачественных образований щитовидной железы, особенно на ранних стадиях, не существует.
- В половине случаев (53,3%) карциномы локализуются в средних сегментах обеих долей щитовидной железы.
- Рак щитовидной железы чаще возника ет у женщин (83%).
- В 40,4% случаев карцинома встречается в многоузловых зобах.
- Прицельная тонкоигольная аспирационная биопсия под контролем ультразвука позволяет окончательно установить диагноз рака щитовидной железы, особенно в образованиях размером до 1 см, на доклинической стадии развития карциномы.
- Папиллярный рак является преобладающим морфологическим видом и выявляется в 82,5% случаев.
- Высокий процент (30%) карцином в образованиях щитовидной железы размерами до 1 см подтверждает необходимость регулярного проведения спецдиспансеризации населения юго-западных районов Брянской области, подвергшихся радиационному загрязнению после аварии на Чернобыльской АЭС.
Литература
- Фетисов С.Н., Прогиин А.Д., Дорощенко В.Н.. Медицинские последствия Чернобыльской катастрофы: здоровье населения Брянской области (к 20-летию катастрофы на ЧАЭС).-Брянск, Клинцы: Издательство ГУП "Клинцовская городская типография", 2006, 248 с.
- Цыб А.Ф., Паршин B.C., Нестайко Г.В. и др. Ультразвуковая диагностика заболеваний щитовидной железы.-М.: Медицина, 1997. - 332 с.
- Паршин B.C., Цыб А.Ф., Ямасита С. Рак щитовидной железы. Ультразвуковая диагностика: Клинический атлас.-По материалам Чернобыля. Обнинск: МРНЦ РАМН, 2002.-238 с.

УЗИ сканер HS50
Доступная эффективность. Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.
Читайте также:

