Тахикардия и брадикардия реферат
Обновлено: 02.07.2024
Аритмии обычно делятся на две категории: желудочковые и наджелудочковые. Желудочковые аритмии возникают в нижних камерах сердца, называемых желудочками. Наджелудочковые аритмии возникают в области над желудочками, обычно в верхних камерах сердца, называемых предсердиями. Нерегулярные удары могут быть либо слишком медленными (брадикардия), либо слишком быстрыми (тахикардия). Отличие брадикардии от тахикардии. Ключевое отличие брадикардии от тахикардии заключается в разной скорости биения сердца.
Брадикардия.
Брадикардия — это очень медленное сердцебиение, составляющее менее 60 ударов в минуту. Это происходит, когда электрический импульс, который сигнализирует сердцу сокращаться, не формируется в естественном кардиостимуляторе вашего сердца, синоатриальном узле (SA-узле), или не передается в нижние камеры сердца (желудочки) через соответствующие каналы.
Брадикардия чаще всего поражает пожилых людей, но она может поражать даже самых молодых. Это может быть вызвано одним из двух источников: центральная нервная система не сигнализирует о том, что сердцу нужно перекачивать больше, или может быть поврежден узел SA. Это повреждение может быть связано с сердечнососудистыми заболеваниями, старением, наследственными или врожденными дефектами, а также может быть вызвано определенными лекарствами — в том числе теми, которые используются для контроля аритмии и высокого кровяного давления.
Отличие брадикардии от тахикардии. Тахикардия.

Тахикардия — это очень быстрый сердечный ритм, превышающий 100 ударов в минуту. Многие формы тахикардии зависят от того, где начинается быстрый сердечный ритм. Если она начинается в желудочках, то называется желудочковой тахикардией. Если она начинается выше желудочков, то называется наджелудочковой тахикардией.
Желудочковая тахикардия.
Фибрилляция желудочков.
Преждевременные сокращения желудочков.

Менее серьезным типом желудочковой аритмии является преждевременное сокращение желудочков (ПВК). Как следует из названия, это состояние возникает, когда желудочки сокращаются слишком быстро, не в соответствии с нормальным сердцебиением. ПВК (иногда называемые ПВБ для преждевременного желудочкового биения) обычно не являются причиной тревоги и часто не нуждаются в лечении. Но если у вас есть сердечные заболевания или желудочковая тахикардия в анамнезе, ПВК может вызвать более серьезную аритмию. Хотя большинство ПВК происходит быстро и без предупреждения, они также могут происходить в ответ на кофеин, который содержится в кофе, чае, газированных напитках и шоколаде. Некоторые виды безрецептурных лекарств от кашля и простуды также могут вызывать ПВК.
Суправентрикулярные аритмии.
Резюме — отличие брадикардии от тахикардии.
Частота сердечных сокращений, превышающая сто ударов в минуту у взрослого человека, определяется как тахикардия. Когда частота сердечных сокращений составляет менее шестидесяти ударов в минуту, это состояние называется брадикардией. Это основное и главное различие между тахикардией и брадикардией. Различные клинические условия могут привести к этим нарушениям сердечного ритма. Поэтому правильное выявление лежащей в основе патологии и правильное лечение ее являются ключом к избавлению от них.
На частоту сердечных сокращений (ЧСС) в состоянии покоя влияют возраст, физическая форма и другие факторы. Нормальный ритм должен находиться в диапазоне от 60 до 100 ударов в минуту. За его регуляцию отвечает синусовый узел, который находится в передней верхней части правого предсердия. Аритмия представляет собой нарушение ЧСС, последовательности возбуждения и проводимости. Она может ощущаться как замирание сердца или проявляться как внеочередные сокращения.
У аритмии есть несколько типов, которые отличаются между собой. К трём главным видам относят синусовую, желудочковую и предсердную аритмию. Дальше их различают по ЧСС:

Аритмия не всегда возникает из-за проблем, связанных с работой сердца. Она может быть следствием других сердечных патологий:
- инфаркта;
- ишемической болезни сердца;
- кардиомиопатии;
- миокардитов;
- артериальной гипертензии;
- сердечной недостаточности;
- пороков сердца (врождённых и приобретённых);
- кардиосклероза;
- травм и ранений сердца.
Эти заболевания приводят к повреждениям сердечной мышцы и усложнению нормального распространения электроимпульса сердца к его отделам.
Как проявляется аритмия:
- внезапная слабость;
- головная боль;
- головокружение вплоть до потери сознания;
- одышка, нехватка воздуха; учащенное или замедленное сердцебиение;
- сдавливание в области груди, боль.
Брадикардия свидетельствует о различных сердечных патологиях. Чаще всего она появляется из-за блокады синусового узла и отличается замедлением сердцебиения до 30–50 уд./мин.
К другим причинам брадикардии относятся:
- инфаркт, ишемическая болезнь сердца, артериальная гипертензия, порок сердца;
- возрастные изменения в области сердечной мышцы;
- рефлекторные влияния (холодная вода, удар в грудь или шею);
- повышенное внутричерепное давление, давление на сонную артерию или глазные яблоки;
- язва желудка и 12-перстной кишки;
- использование препаратов, заменяющих ЧСС;
- последствия отравления химическими или фосфорорганическими веществами;
- нарушения калиевого баланса и уровня кальция.
Симптомы брадикардии
Если наблюдается пульс менее 40 ударов в минуту, это может привести к развитию сердечной недостаточности.
Обычными симптомами брадикардии считаются:
- общая слабость, холодный пот;
- бледная кожа и слизистые;
- головокружение;
- отёки;
- судороги;
- одышка;
- пониженное артериальное давление;
- полуобморочное состояние или кратковременная потеря сознания;
- рассеянность.
Увы, но аритмия может быть как независимой патологией, так и проявлением другого заболевания. Поэтому, если человек стал плохо спать, просыпаться с одышкой среди ночи, если появился тремор рук и он всё чаще паникует — есть проблемы с сердцем. При синусовой брадикардии наблюдается редкий пульс и дыхательная аритмия. Для её диагностики назначается суточное ЭКГ-мониторирование, УЗИ сердца, а также нагрузочная велоэргометрия. Чем быстрее человек обратится к врачу, тем меньше будет риск развития сердечно-сосудистых проблем. Синусовая брадикардия нуждается в постоянной профилактике. Рекомендуется отказаться от курения и алкоголя , нормализовать артериальное давление и вес, питаться правильно. Заниматься спортом и меньше волноваться.
Тахикардия не считается тяжелой патологией. Скорее, это симптом, когда ЧСС превышает 100 уд./мин. Обычно она вызвана повышенной физической нагрузкой у тех, кто регулярно не занимается тяжелым физическим трудом или спортом. Но иногда причинами тахикардии могут быть:
- обезвоживание;
- повышенная чувствительность к кофе, крепкому чаю, никотину, алкоголю;
- высокая температура;
- проблемы со сном;
- анемия;
- ожирение;
- сильные эмоции, стресс, испуг;
- пожилой возраст;
- гипертония или гипотония;
- приём некоторых лекарств (от насморка или кашля);
- интоксикации;
- в некоторых случаях — болезни сердца.
У совершенно здорового человека сердечный ритм может достигать 150–200 уд./мин. и выше. Бывает, что приступ длится от нескольких минут до нескольких часов. Норма при тахикардии и аритмии — быстро проходящие симптомы без слабости, потливости и снижения давления.
Симптомы тахикардии:
- сбой сердечного ритма проявляется часто и длительно;
- начинается одышка, нехватка воздуха;
- если кружится голова и бросает в пот;
- если часто мочитесь;
- если становится без причины страшно;
- если человек перестает нормально спать, пропадает аппетит;
- появляются боли в области сердца;
- общее самочувствие и настроение на нуле.
Если внезапно стало плохо, рекомендуется наложить на лоб холодный компресс, умыться прохладной водой, а затем принять одно из седативных средств. Конечно, если человек обнаружил у себя симптомы аритмии, нужно пройти обследование в виде ЭКГ. Оно показывает последствия нарушений ритма, даже если всё уже в порядке и приступ прошел. Но может случиться так, что тахикардия сопровождаются потерей сознания, сильной болью в груди или одышкой. Тогда нужно незамедлительно вызывать скорую помощь. Лечить тахикардию нужно только после выяснения её причины.
Чтобы снизить вероятность проявления беспричинной тахикардии, рекомендуется отказаться от кофеина, острой пищи, шоколада , алкоголя и сигарет, исключить серьёзные физические нагрузки и поменьше нервничать.
Сердце должно сокращаться в строго упорядоченном ритме. И одним из отклонений от него является мерцательная аритмия (фибрилляция предсердий).
С возрастом распространенность данного нарушения ритма увеличивается: примерно 6% мужчин и женщин старше 60 лет страдают от мерцательной аритмии.
Что происходит с сердцем во время приступа мерцательной аритмии? Предсердия начинают часто и беспорядочно сокращаться, а синусовый узел не координирует сердечный ритм. Эти фибрилляции могут достигать 300–600 в минуту при норме от 60 до 90.
Если мерцательная аритмия длится долго, могут возникнуть тромбы, а отсюда — ишемические инсульты и острая артериальная недостаточность артерий верхних или нижних конечностей.
Это заболевание вызвано рядом причин, связанных как с сердечными патологиями, так и с болезнями других органов или внешними факторами воздействия на организм:
- инфаркт;
- артериальная гипертензия;
- тахикардия;
- миокардит;
- тяжёлая сердечная недостаточность;
- интоксикация;
- кардиосклероз;
- ревматические пороки сердца;
- кардиомиопатия;
- тиреотоксикоз;
- диабет;
- психоэмоциональные перегрузки;
- перенесённые хирургические вмешательства;
- гипокалиемия.
Мерцательная аритмия сама по себе не угрожает жизни. Но фибрилляция предсердий мешает синхронной работе сердца и повышает риск развития хронической сердечно-сосудистой недостаточности и тромбоэмболических осложнений.
Можно говорить о мерцательной аритмии, если обнаружены следующие симптомы:
Но как только восстанавливается сердечный ритм, эти симптомы исчезают.
Мерцательная аритмия бывает трёх видов:
- пароксизмальная — от 30 секунд до 7 дней;
- персистирующая — дольше 7 дней;
- постоянная.
Как выявить
Точными методами диагностики по выявлению мерцательной аритмии и причин приводящих к ней, считаются следующие:
- ЭКГ;
- УЗИ сердца;
- МРТ сердца;
- велоэргометрия и тредмил-тест;
- суточное мониторирование по Холтеру;
- анализ крови, по которому можно подтвердить или исключить другие заболевания.
Можно самостоятельно измерить пульс и оценить регулярность и частоту сердечных сокращений. Учащённый или замедленный, а также аритмичный пульс указывает на нарушения сердечного ритма.
Синусовая тахикардия характеризуется учащением синусовых импульсов до 90—150 в минуту. Водителем ритма при ней, как и в норме, является синусно-предсердный узел. На ЭКГ при синусовой тахикардии соотношение и последовательность зубцов сердечного цикла не изменены, но циклы расположены близко друг к другу. Отмечается укорочение интервалов R—R и Т—Р (диастола сердца). При значительной тахикардии вследствие укорочения интервала Т—Р зубец Р приближается к зубцу Т предыдущего сокращения и может накладываться на него. При значительной тахикардии может быть смещение сегмента S—Т книзу от изолинии.
В основе большинства синусовых тахикардии лежит повышение хронотропного влияния симпатической нервной системы на автоматизм синусно-предсердного узла или понижение хронотропного действия блуждающего нерва. Такие физиологические моменты, как мышечная работа, психическое возбуждение, могут быть причинами рефлекторного учащения сердечного ритма. Патологические факторы, вызывающие синусовую тахикардию, тиреотоксикоз, анемия, миокардиты, лихорадки, недостаточность кровообращения и др.
Синусовая брадикардия характеризуется урежением синусовых импульсов (менее 60 в минуту). На ЭКГ при синусовой брадикардии соотношение и последовательность зубцов сердечного цикла не изменены; отмечается удлинение интервалов R—R (продолжительность межциклового интервала), Р—Q и Т—Р. В основе механизма большинства синусовых брадикардий лежит влияние на автоматизм синусно-предсердного узла повышенного тонуса блуждающего нерва. В физиологических условиях синусовая брадикардия наблюдается в состоянии сна, при давлении на каротидный синус или глазные яблоки, а также у тренированных спортсменов. В патологических условиях она наблюдается при острых миокардитах (ревматизм, дифтерия, брюшной тиф), токсемиях (болезнь Боткина, уремия), в период выздоровления после острых инфекций, при микседеме, процессах, ведущих к повышению внутричерепного давления (опухоли мозга, кровоизлияния), при воздействии ряда лекарственных агентов (опий, пилокарпин, препараты наперстянки и другие сердечные гликозиды).
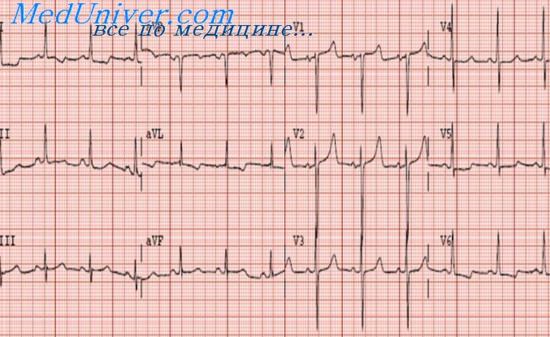
Важным клиническим дифференциальным признаком нарушений синусового ритма по сравнению с эктопическими является учащение ритма в ответ на физическую нагрузку, на перемену положения тела, на введение атропина при синусовой брадикардии. Эта реакция отсутствует при атриовентрикулярном, идиовентрикулярном ритмах и полной атриовентрикулярной блокаде. Дифференциальную диагностику в таких случаях возможно провести с помощью электрокардиографии. Синусовая брадикардия часто сочетается с синусовой аритмией.
Синусовая аритмия характеризуется разными интервалами между сокращениями сердца. При этом интервалы R—R то постоянно увеличиваются, то уменьшаются, затем вновь повторяется такая же последовательность изменения их продолжительности. На ЭКГ зубцы в каждом отдельном сердечном цикле расположены в обычном порядке, но сердечные комплексы отстоят на разных расстояниях друг от друга, то есть интервалы между сокращениями (R—R) имеют различную продолжительность. Чаще всего синусовая аритмия вязана с фазами дыхания (дыхательная аритмия).
На ЭКГ при вдохе интервалы укорачиваются, при выдохе — удлиняются. Изменение частоты сердечных сокращений при дыхательной аритмии обусловлено рефлекторным влиянием блуждающего нерва во время фаз дыхания. Больше всего дыхательная аритмия выражена у детей и особенно у подростков в связи со свойственной этому возрасту лабильностью вегетативной системы. Поэтому она еще называется юношеской, или ювенильной, аритмией. В ряде случаев после инъекции атропина дыхательная аритмия исчезает.
Не следует забывать, что синусовая аритмия в сочетании с синусовой брадикардией может быть следствием и органического поражения сердца.
Читайте также:

