Синдром чарга стросса реферат
Обновлено: 04.07.2024
Для цитирования: Булеева И.М., Дворецкий Л.И. Случай синдрома Черга–Страусса. Клиническое наблюдение. РМЖ. 2009;23:1539.
Синдром Черга–Страусса (СЧС) был выделен первоначально как особая форма узелкового полиартериита. Заболевание представляет собой аллергический гранулематоз в сочетании с ангиитом. Churg и Strauss в 1951 г. описали результаты аутопсии 13 пациентов с тяжелой бронхиальной астмой. Течение заболевания сопровождалось лихорадкой, эозинофилией, периферической нейропатией, сердечной и почечной недостаточностью. В настоящее время Американская коллегия ревматологов выделяет 6 критериев этого заболевания:
Литература
1. Ватанская И.Ю., Дубовая Л.И., Сухоплюева Н.И. и др. Случай синдрома Чарга–Стросс (анализ клинического наблюдения). Украинский журнал экстремальной медицины 2003; 4 (3): 91–93.
2. Захарова Е.В. ANCA–ассоциированные и криоглобулинемические васкулиты: диагностика и лечение. Нефрология и диализ. Т. 7, 2005 г., №1
3. Семенкова Е.Н., Бекетова Т.В., Коган Е.А. и др. Современные представления о микроскопическом полиартериите. Тер. арх. 1995; 5: 39–41.
4. Ball G.V., Bridges Jr.S.L. Ed Vasculitis. New York: Oxford University Press 2002; 1–4, 34–45. Cottin V., Cordier J.F. Churg–Strauss syndrome. Rev Pneumol Clin 2003; 59 (1): 17–24.
5. Chumbley L.C., Harrison E.G. Jr., deRemee R.A. Allergic granulomatosis and angiitis (Churg–Strauss syndrome), report and analysis of 30 cases. Mayo Clinic Proc 1977; 52:477–484.
6. Churg J., Churg A. Zafirlukast and Churg–Strauss syndrome. JAMA 1998; 279: 1949–1950.
7. Churg J., Strauss L. Allergic granulomatosis, allergic angiitis, and periarteriitis nodosa. Am J Pathol 1951; 27: 277–301.
8. Clutterbuck E.J., Evans D.J., Pusey C.D. Renal involvement in Churg–Strauss syndrome. Nephr Dial Transplant 1990; 5: 161–167.
9. DeRemee R.A. Churg–Strauss syndrome. In: Vasculitis. Ed. Ball G.V. and Bridges Jr S.L. New York. Oxford University Press 2002: 376–384.
10. Eustace J.A., Nadasdy Т., Choi M. Disease of a month. Churg–Strauss syndrome. J Am Soc Nephrol 1999; 10: 2048–2055.
11. Ferraz–Amaro I., Herrero M.J.,Jurado A. et al. Dual positivity for cytoplasmic and perinuclear antibodies in patient with Henoch–Schonlein purpura. Clin Exp Rheum 2004; 22 (2): 233–234.
12. Guillevin L., Cohen P., Gayaraud M. et al. Churg Strauss syndrome: Clinical study and long–term follow–up of 96 patients. Medicine 1999; 78: 26–37.
13. Gupta R.K. Pauci–immune crescentic glomerulonephritis. Indian J Pathol Microbiol 2003; 46 (3): 357–366.
14. Jennetl J.C., Falk R.J.,Andrassy K. et al. Nomenclature of systemic vasculitides. Proposal of an International Consensus Conference. Arthr and Rheun 1994; 37: 187–192.
15. Kallenberg C.G.M., Tervaert J.W.C. What is new in systemic vasculitis? (A report from the 9–th International Vasculitis/ANCA Workshop). Ann Rheum Dis 2000; 59 (11): 924–925.
16. Lanham J.G., Churg J. Churg–Struass syndrome. In: Systemic vasculitis, ed. Churg A, Churg J. New York, Igaku–Shoin: 1991: 101–120.
17. Mayet W., Schwarting A., Barreiros A.P. et al. Anti–PR–3–antibodies induce endothelial IL–8 release. Eur J Clin Invest 1999; 29: 259–267.
18. Ohlsson S., Wieslander J., Segelmark M. Increased circulating levels of proteinase 3 in patients with antineutrophilic cytoplasmic autoantibodies–associated systemic vasculitis in remission. Clin Exp Immunol 2003; 131: 528–535.
19. Renaldini E., Spandiro S., Cerudelli B. et al. Cardiac involvement in Churg–Strauss syndrome: a follow–up of thr
Синдром Черджа-Стросс – воспалительно-аллергическое поражение мелких и средних сосудов (капилляров, венул, артериол), протекающее с образованием некротизирующих эозинофильных гранулем. Для синдрома Черджа-Стросс характерны гиперэозинофилия, поражение бронхо-легочной системы, сердца, ЖКТ, центральной и периферической нервной системы, кожи и суставов. Диагноз синдрома Черджа-Стросс основан на данных анамнеза, клинической картины, лабораторных исследований, рентгенографии органов грудной клетки, биопсии легких. В качестве основной терапии синдрома Черджа-Стросс показано назначение системных глюкокортикостероидов и цитостатиков.
Общие сведения
Синдром Черджа-Стросс – разновидность системного васкулита с гранулематозным воспалением сосудов среднего и мелкого калибра и преимущественным поражением респираторного тракта. Синдром Черджа-Стросс относится к полисистемным нарушениям, чаще всего затрагивающим органы с богатым кровоснабжением - кожу, легкие, сердце, нервную систему, ЖКТ, почки. Синдром Черджа-Стросс во многом напоминает узелковый периартериит, но в отличие от него поражает не только мелкие и средние артерии, но и капилляры, вены и венулы; характеризуется эозинофилией и гранулематозным воспалением, преимущественным поражением легких. В ревматологии синдром Черджа-Стросс встречается редко, ежегодная заболеваемость составляет 0,42 случая на 100 тыс. населения. Синдромом Черджа-Стросс страдают люди от 15 до 70 лет, средний возраст пациентов составляет 40-50 лет; у женщин заболевание выявляется несколько чаще, чем у мужчин.

Причины
Причины синдрома Черджа-Стросс неизвестны. Патогенез связан с иммунным воспалением, пролиферативно-деструктивными изменениями и повышением проницаемости сосудистой стенки, тромбообразованием, кровоизлияниями и ишемией в зоне повреждения сосудов. Важную роль в развитии синдрома Черджа-Стросс играет повышенный титр антинейтрофильных цитоплазматических антител (ANCA), антигенными мишенями которых являются ферменты нейтрофилов (главным образом, протеиназа-3 и миелопероксидаза). ANCA вызывают преждевременную дегрануляцию и нарушение трансэндотелиальной миграции активированных гранулоцитов. Сосудистые изменения приводят к появлению многочисленных эозинофильных инфильтратов в тканях и органах с образованием некротизирующих воспалительных гранулем.
На первый план при синдроме Черджа-Стросс выходит поражение легких. При гистологическом исследовании выявляются интерстициальные и периваскулярные эозинофильные инфильтраты в стенках легочных капилляров, бронхов, бронхиол и альвеол, перивазальных и перилимфатических тканях. Инфильтраты имеют разнообразную форму, обычно локализуются в нескольких сегментах легкого, но могут распространяться на всю легочную долю. Кроме острофазных воспалительных реакций, отмечаются рубцовые склеротические изменения в сосудах и легочной ткани.
Спровоцировать развитие синдрома Черджа-Стросс могут вирусная или бактериальная инфекция (например, гепатит В, стафилококковое поражение носоглотки), вакцинация, сенсибилизация организма (аллергические заболевания, лекарственная непереносимость), стрессы, охлаждение, инсоляция, беременность и роды.
Симптомы
В своем развитии синдром Черджа-Стросс проходит три стадии.
Продромальная стадия может длиться несколько лет. При типичном течении синдром Черджа-Стросс начинается с поражения респираторного тракта. Появляются аллергический ринит, симптомы носовой обструкции, полипозные разрастания слизистой носа, рецидивирующие синуситы, затяжные бронхиты с астматическим компонентом, бронхиальная астма.
Вторая стадия синдрома Черджа-Стросс характеризуется повышением уровня эозинофилов в периферической крови и тканях; проявляется тяжелыми формами бронхиальной астмы с сильными приступами кашля и экспираторного удушья, кровохарканьем. Приступы бронхоспазма сопровождаются выраженной слабостью, длительной лихорадкой, миалгией, похуданием. Хроническая эозинофильная инфильтрация легких может привести к развитию бронхоэктатической болезни, эозинофильной пневмонии, эозинофильного плеврита. При появлении плеврального выпота отмечаются боли в грудной клетке при дыхании, усиление одышки.
Третья стадия синдрома Черджа-Стросс характеризуется развитием и доминированием признаков системного васкулита с полиорганным поражением. При генерализации синдрома Черджа-Стросс степень тяжести бронхиальной астмы уменьшается. Период между появлением симптомов бронхиальной астмы и васкулита составляет в среднем 2-3 года (чем короче промежуток, тем неблагоприятнее прогноз заболевания). Отмечается высокая эозинофилия (35-85%). Со стороны сердечно-сосудистой системы возможно развитие миокардита, коронарита, констриктивного перикардита, недостаточности митрального и трехстворчатого клапанов, инфаркта миокарда, пристеночного фибропластического эндокардита Леффлера. Поражение коронарных сосудов может стать причиной внезапной смерти больных синдромом Черджа-Стросс.
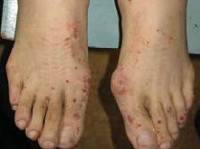
При синдроме Черджа-Стросс возникает полиморфное поражение кожи в виде болезненной геморрагической пурпуры на нижних конечностях, подкожных узелков, эритемы, крапивницы и некротических пузырьков. Часто наблюдаются полиартралгии и непрогрессирующий мигрирующий артрит. Поражение почек встречается редко, носит невыраженный характер, протекает в форме сегментарного гломерулонефрита и не сопровождается ХПН.
Диагностика
Больные синдромом Черджа-Строcс за первичной помощью обычно обращаются к различным специалистам - отоларингологу, пульмонологу, аллергологу, неврологу, кардиологу, гастроэнтерологу и поздно попадают к ревматологу. Диагностика синдрома Черджа-Стросс основана на клинико-лабораторных данных и результатах инструментальных исследований. Диагностическими критериями синдрома Черджа-Стросс считаются: гиперэозинофилия (>10% от общего числа лейкоцитов), бронхиальная астма, моно- или полинейропатия, синусит, эозинофильные инфильтраты в легких, экстраваскулярные некротизирующие гранулемы. Наличие не менее 4-х критериев подтверждает диагноз в 85% случаев.
При синдроме Черджа-Стросс также выявляется анемия, лейкоцитоз, повышение СОЭ и уровня общего IgE. Для более половины случаев синдрома Черджа-Стросс характерно обнаружение перинуклеарных антител с антимиелопероксидазной активностью (рANCA).
Рентгенография органов грудной клетки при синдроме Черджа-Стросс позволяет обнаружить быстро исчезающие, ограниченные затемнения и очаговые тени в легких, наличие плеврального выпота. При биопсии легкого определяется гранулематозное воспаление мелких сосудов, инфильтраты в околососудистом пространстве, содержащие эозинофилы. Дифференциальную диагностику синдрома Черджа-Стросс следует проводить с узелковым полиартериитом, гранулематозом Вегенера, хронической эозинофильной пневмонией, идиопатическим гиперэозинофильным синдромом, микроскопическим полиангиитом.
Лечение синдрома Черджа-Стросс
Лечение предполагает длительное назначение высоких доз системных глюкокортикостероидов. По мере улучшения состояния дозу препаратов снижают. При наличии поражений сердечно-сосудистой системы, легких, множественного мононеврита возможно применение пульс-терапии метилпреднизолоном. При неэффективности глюкокортикостероидов используются цитостатики (циклофосфамид, азатиоприн, хлорбутин), которые способствуют более быстрой ремиссии и снижению риска рецидивов, но создают высокий риск инфекционных осложнений. Перед началом терапии отменяются все лекарственные препараты, к которым у больного выявлена сенсибилизация.
Прогноз
Без лечения прогноз синдрома Черджа-Стросс неблагоприятный. При полиорганном поражении происходит быстрое прогрессирование синдрома Черджа-Стросс с высоким риском смертельного исхода от сердечно-легочных нарушений. При адекватном лечении 5-летняя выживаемость составляет 60-80%.

Заболевание, о котором речь пойдет ниже, является не только редким, но и сложным во всех смыслах, начиная с названия. Так, фамилии исследователей, впервые описавших этот синдром – Jacob Churg и Lotte Strauss, – в русскоязычной литературе транслитерируются различным образом: синдром Чарджа-Стросс, Чарга-Страусса и т.п.
Однако истинная сложность этого заболевания связана, конечно, не с названием. Клиническая картина синдрома Чарга-Страусса включает сразу несколько принципиально разных видов патологии: некротизирующий васкулит (воспаление сосудов, в данном случае средних и мелких, с тенденцией к массовому отмиранию клеток), аллергическая гиперчувствительность и/или бронхиальная астма, узелковый гранулематоз, полипоз носовой полости. Точных эпидемиологических данных на сегодняшний день нет, – заболевание встречается очень редко, – однако установлено, что эозинофильной гранулематозной ангиопатией вдвое чаще (по другим источникам, втрое) заболевают мужчины. Клиника обычно манифестирует в зрелые годы (35-45 лет), хотя известные случаи охватывают возрастной интервал от 15 до 70 лет.
2. Причины
Считается, что началу заболевания предшествуют перенесенные бактериальные или вирусные инфекции (под этот фактор риска, впрочем, подпадает любой человек вообще), специфические иммунно-аллергические реакции (в других источниках роль данного фактора отрицается). Изучается также роль наследственной предрасположенности, однако и она на сегодняшний день не получила достоверного подтверждения и обоснования. В целом, этиопатогенез синдрома Чарга-Страусса остается неясным и требует дальнейших исследований.
3. Симптомы и диагностика
Заболевание протекает в три основные фазы (стадии). Первая, продромальная фаза может длиться несколько лет и характеризуется клиникой аллергического ринита, поллиноза (сенной лихорадки) и бронхиальной астмы (гиперреактивности бронхов).
Диагностически значимая атипичность такого состояния заключается в том, что оно развивается обычно у взрослых лиц без известных случаев аллергии в семейном анамнезе. Астма (как новое заболевание или обострение уже имеющейся тенденции к бронхиальной обструкции) встречается более чем у 90% больных и, в среднем, развивается за 3-9 лет до появления прочих симптомов. На этом этапе отмечается насморк, затруднения носового дыхания, синуситы, образование полипов носа, требующих хирургического удаления (иногда неоднократного).
На втором этапе отмечается аномально высокий уровень одной из разновидностей белых кровяных телец, – эозинофилов, – в крови и тканях. В этой фазе симптоматика зависит от того, какие конкретно органы поражены в наибольшей степени. Чаще всего это легкие и желудочно-кишечный тракт. Как правило, наблюдается утрата массы тела, ночная потливость, абдоминальные боли, желудочные и кишечные кровотечения, лихорадка. Такие симптомы могут сохраняться в течение месяцев или лет, спонтанно редуцироваться и затем рецидивировать, иногда уже на фоне клинической картины третьей фазы.
Третья и последняя фаза характеризуется системным васкулитом – воспалением кровеносных сосудов, что приводит к нарушениям кровоснабжения различных органов и тканей. Прочие симптомы приобретают более распространенный и выраженный характер, сочетаясь с симптоматикой собственно васкулита. Образуются гранулематозные узелки с некротическим ядром, – в легких, структурах миокарда, на коже, в кишечнике и пр. Нередко на этой стадии отмечаются инфаркты кишечника, обусловленные поражением абдоминальных артерий, перитониты, изъязвления различных участков ЖКТ, а также серьезная сердечная недостаточность, которая оказывается непосредственной причиной смерти около половины больных синдромом Чарга-Страусса. Относительно реже встречаются осложнения со стороны почек.
- бронхиальная астма;
- эозинофилия;
- моно- или полинейропатия;
- узелковые инфильтраты в легких;
- патология придаточных пазух носа;
- гистологические свидетельства экстраваскулярной (внесосудистой) тканевой эозинофилии.
- почечная недостаточность;
- протеинурия;
- желудочно-кишечные геморрагии, инфаркт или панкреатит;
- поражение центральной нервной системы;
- кардиомиопатия.
Согласно этим данным, при отсутствии всех перечисленных факторов смертность в течение пяти лет составляет 11,9%; при наличии одного любого фактора этот показатель возрастает до 26%, и в присутствии любых двух и более факторов достигает 46%.
4. Лечение
Ведущая роль в терапии синдрома Чарга-Страусса отводится глюкокортикостероидным препаратам и другим иммуносупрессивным средствам. Во многих случаях удается добиться медикаментозной ремиссии, однако заболевание остается хроническим и пожизненным.
В 2015 году Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (US FDA) был сертифицирован к широкому клиническому применению первый препарат для лечения эозинофильного гранулематозного ангиита, получивший название меполизумаб. Пациенты, принимающие этот препарат, отмечают значительное облегчение симптоматики.
Заболевания ![частые заболевания]()
Жалобы и симптомы ![Жалобы и симптомы]()
Если вы обнаружили у себя подобные симптомы, возможно, это сигнал заболевания, поэтому рекомендуем проконсультироваться с нашим специалистом.
Диагностика ![Диагностика]()
- Ревмапробы (С-реактивный белок, АСЛ-О, ревматоидный фактор)
- Рентгенография суставов
- Биохимический анализ крови
Наши цены ![Типичные жалобы]()
- Консультация врача ревматолога от 5000 рублей
- Ревматоидный фактор - 500 р.
- С-реактивный белок - 500 р.
- Антистрептолизин-О (АСЛ-О) - 500 р.
- Биохимический анализ крови (стандартная, 10 показателей) - 2470 р.
- Биохимический анализ крови (расширенаяая, 14 показателей) - 3565 р.
- Общий анализ крови - 675 р.
- Рентгенография суставов - от 2000 р.
Мы стараемся оперативно обновлять данные по ценам, но, во избежание недоразумений, просьба уточнять цены в клинике.
Данный прайс-лист не является офертой. Медицинские услуги предоставляются на основании договора.

СЛОЖНОСТИ ДИАГНОСТИКИ СИНДРОМА ЧАРГА-СТРОССА. КЛИНИЧЕСКИЙ СЛУЧАЙ.
Текст работы размещён без изображений и формул.
Полная версия работы доступна во вкладке "Файлы работы" в формате PDF
Это редко встречающееся заболевание, названное по именам первооткрывателей синдромом Чарга-Стросса, относят к системным васкулитам с преимущественным поражением сосудов малого и среднего калибра [2,6].
Основным диагностическим критерием является бронхиальная астма, которая развивается в дебюте заболевания и в течение многих лет может оставаться единственным симптомом болезни [5]. В дальнейшем, как правило, присоединяется эозинофилия, эозинофильная пневмония и синдром Леффлера. В продвинутой стадии заболевания преобладают признаки системного васкулита. Более чем у 60% больных можно выявить поражение нервной системы в форме мононеврита или полинейропатии, в т.ч. нейропатии зрительных и других черепно-мозговых нервов, являющихся, как правило, следствием иммунопатологического процесса в эпиневральных сосудах[1,2,3,5,6].
У 2/3 больных можно обнаружить кожные проявления, чаще в виде болезненной пальпируемой пурпуры, макуло-папулезных, уртикарных элементов и язв[1].
В разгар системного васкулита у 50% пациентов возможно появление артритов и миалгии, реже (у 20%)- миокардита, полисерозита и фибропластического эндокардита Леффлера [2].
Описаны гастроинтестинальные проявления заболевания в форме эозинофильного гастроэнтерита и кровотечений за счет некротизирующего васкулита мезентеральных сосудов. Важно отметить лабораторные признаки синдрома Чарга-Стросса, к числу которых относят эозинофилию >10% от общего количества лейкоцитов, ускорение СОЭ, высокое содержание общего IgE. Особое внимание в лабораторной диагностике заболевания придается обнаружению антинейтрофильных цитоплазматических антител, повышенное содержание которых выявлено более, чем у 67% больных, а также перинуклеарных антител с антимиелопероксидазной активностью (p-ANCA), содержание которых в крови больного коррелирует с активностью процесса [1,2,5].
Вышеописанные симптомы малоспецифичны, в связи с чем синдром Чарга-Стросса может долго оставаться нераспознанным. В подтверждение сказанного приводим собственное клиническое наблюдение.
Больная К.У.Э., 25л., поступила в ревматологическое отделение Областной клинической больницы г.Саратова в сентябре 2014 года с жалобами на редкий кашель и наличие язвенных дефектов на нижних конечностях.
Из анамнеза заболевания известно, что в течение многих лет отмечает гипермобильность голеностопных суставов, изредка появлялись поверхностные язвочки на слизистой оболочке полости рта.
В конце марта 2013 года, после переохлаждения появились афтозный стоматит, язвенно-некротический тонзиллит, отечность шеи, регионарная лимфаденопатия, фебрильная лихорадка. Через несколько дней присоединились боль и припухлость мелких и средних суставов (кистей, локтевых, лучезапястных, голеностопных), а также геморрагические высыпания с локализацией на конечностях, ладонях различных размеров, пальпируемые и не пальпируемые, с образованием везикул и корочек.
В клиническом анализе крови отмечены лейкоцитоз 15 тыс/мкл, повышение уровня эозинофилов до 12%, СОЭ 53мм/ч.
При рентгенографии органов грудной клетки выявлено усиление и сгущение легочного рисунка в прикорневых отделах с обеих сторон.
При ЭхоКГ обнаружена малая аномалия развития: аневризма межпредсердной перегородки, незаращение овального окна.
С целью исключения инфекционной патологии проводилось исследование антител к ВИЧ и посев крови на стерильность, показавшие отрицательные результаты.
При проведении КТ органов грудной полости обнаружена пневмония в S 2,6,10 слева. Других патологических изменений выявлено не было.
Гематологическая патология была исключена.
В апреле 2013 года на фоне лечения глюкокортикоидами и антибиотиками состояние улучшилось: разрешились геморрагические высыпания и язвы на миндалинах. Однако, сохранились проявления артрита, субфебрильная лихорадка, афтозный стоматит и лимфаденопатия, в связи с чем состояние больной расценили как сепсис с развитием аутоиммунных осложнений. Было продолжено лечение фторхинолонами и преднизолоном в дозе 15мг, на фоне которого сохранялась повышенная СОЭ (27-30 мм/ч), эозинофилия 6-7%. Кроме того, были обнаружена анемия легкой степени, положительный СРБ, умеренный лейкоцитоз (11-15* 10 9 /л). При УЗИ органов брюшной полости – гепатомегалия.
С учетом эозинофилии и системных проявлений был продолжен диагностический поиск, выявивший повышение уровня IgЕ в 2,5 раза и положительные АНЦА к протеиназе. Это позволило поставить диагноз недифференцированный васкулит. В мае 2013 года был выставлен диагноз: геморрагический васкулит. При иммунологическом исследовании выявлено повышение уровня IgE в 2,5 раза и положительный ANCA к протеиназе.
С июня 2013 года стала отмечать усиление боли в суставах, онемение кистей, субфебрилитет, в связи с чем была госпитализирована повторно для уточнения диагноза. В ОАК выявлена эозинофилия 10%, СОЭ – 12мм/ч, при КТ придаточных пазух носа – локальное утолщение слизистой оболочки правой верхнечелюстной пазухи, кистогранулемы зубов верхней челюсти, деформация средних носовых раковин. Стоматологом была обнаружена эрозия слизистой оболочки твердого неба, неврологом – полинейропатия, при рентгеноскопии желудка – гастроэзофагеальный рефлюкс. Результат теста патергии был отрицательным. На основании проведенных исследований был подтвержден ранее поставленный диагноз и рекомендован прием преднизолона 30мг и плаквенила.
На фоне самостоятельного снижения дозы преднизолона в августе 2013 года пациентка отметила онемение кистей, гиперестезию дистальных фаланг пальцев, субфебрилитет до 38,0 о C, а также появление папулезно-геморрагических высыпаний на коже голеней, бедер, предплечий с очагами некроза и образованием трофических язв на голенях.
В августе и сентябре 2013 года отмечались осиплость голоса, афония, а также неоднократные эпизоды бронхообструкции, зафиксированные врачом поликлиники. В ОАК эозинофилы достигали 15%, при рентгенографии органов грудной полости патологии выявлено не было.
18 сентября 2013г. без видимой причины возникло кишечное кровотечение, по поводу чего проводились антибактериальная, гемостатическая терапия и плазмотрансфузия.
Живот мягкий, безболезненный, печень не пальпируется, симптом поколачивания отрицательный с обеих сторон. Стул, мочеиспускание без особенностей.
В общем анализе крови СОЭ – 20мм/ч, Hb 80г/л, Er – 2,8*10 12 /л, лейкоциты 10,0*10 9 /л, палочкоядерные 8, сегментоядерные – 50, эозинофилы – 20, лимфоциты – 30, моноциты – 7, тромбоциты – 190*10 9 /л.
При иммунологическом исследовании: положительные АНЦА к протеиназе, СРБ – отрицательный, антитела к ДНК не обнаружены.
Общий анализ мочи: соломенно-желтого цвета, прозрачная, реакция кислая, относительная плотность 1018, белок 0,03г, лейкоциты 2-3 в п/зр.
Биохимический анализ крови: белок 80г/л, общий билирубин 10мкмоль/л, холестерин 3,2мкмоль/л, триглицериды 1,8мкмоль/л, мочевая кислота 0,32мкмоль/л, мочевина 5,2мкмоль/л, глюкоза 4ммоль/л, АсТ 18МЕ/л, АлТ 20МЕ/л, КФК 98Ed/л, ЛДГ 370МЕ/л, фибриноген 2г/л. Антитела к ВИЧ, антитела HCV, HbsAg не обнаружены.
, Рентгенография органов грудной клетки: в легких патологических изменений не выявлено.
Функция внешнего дыхания: легкие обструктивные изменения.
Тест с бронходилятатором: прирост показателей ОФВ1 – 15%.
УЗИ органов брюшной полости: выявлена гепатомегалия
При колоноскопии и ирригоскопии патологических изменений выявлено не было. Пациентке был поставлен диагноз:
Основной: Эозинофильный гранулематоз с полиангиитом (синдром Чарга-Стросса), АНЦА-ассоциированный, активность IIст. Кожный язвенно-некротический васкулит. Бронхообструктивный синдром. Эозинофилия. В анамнезе язвенно-некротический тонзиллофарингит, афтозный стоматит, васкулит кишечника, полиартрит, полиневрит, пневмонит.
Сопутствующий: синдром дисплазии соединительной ткани, аневризма межпредсердной перегородки, незаращение овального окна.
Осложнения: Медикаментозный сидром Иценко-Кушинга. Вторичная артериальная гипертония. Трофические язвы конечностей.
Диагноз был поставлен на основании критериев заболевания Американской ревматологической ассоциации (1990г.), обнаруженных у пациентки: наличие бронхообструктивного синдрома, эозинофилии свыше 10%, полинейропатии и рентгенологических изменений околоносовых пазух в анамнезе. Пациентке была назначена терапия: метипред 25мг/сут, пульмикорт 200мкг, по 2 ингаляции 2р/сутки, метотрексат 15мг/неделю. В результате проведенного лечения состояние пациентки улучшилось, уменьшился кашель, произошел регресс геморрагических высыпаний и регенерация язв.
Описанный клинический случай иллюстрирует сложности диагностики синдрома Чарга-Стросса, связанные прежде всего с высокой активностью и тяжелым течением в дебюте заболевания, что дало основание заподозрить сепсис, а также с неспецифичностью клинических проявлений и отсутствием фазности течения, присущей классической картине заболевания.
Синдром Чарга-Стросса, дебютировавший лимфаденопатией средостения/ В.П. Тюрин, Т.В. Мезенова, Н.А. Кирюхина/Национальный медико-хирургический центр им. Н.И. Пирогова, Москва [Электронный ресурс].-
Синдром Черджа-Стросс. [Электронный ресурс].-
Сложности диагностики синдрома Черджа-Стросса./С.И. Овчаренко, В.А. Капустина, Н.В. Морозова [Электронный ресурс].-
Читайте также:




