Синдром аспирации мекония реферат
Обновлено: 05.07.2024
Пневмония у новорожденных младенцев достаточно обычное явление и может возникать из-за вирусных, бактериальных или других агентов. Младенец может заразиться пневмонией in utero , и она может проявиться при рождении (конгениальная), или новорожденный может приобрести ее после рождения (внутрибольничная). Конгенитальная пневмония может быть обусловлена восходящей инфекцией при длительном разрыве плодного пузыря или, менее часто, трансплацентарной инфекцией (см. след. публикации). Предположение данного диагноза строится, исходя из истории болезни матери, клинического обследования и радиографии грудной клетки, и подтверждается бактериологическими культурами крови и содержимого трахеи.
Этиология
Пневмония у новорожденных обычно имеет бактериальную природу и наиболее часто бактериальными патогенами, обуславливающими конгенитальную или приобретенную пневмонии, являются Грам-отрицательные бациллы ( Eschrichia coli , Klebsiella, Pseudomonas, Serratia sp.), β-гемолитические стрептококки группы В и Staphilococcus sp .
Более редкая бактериальная инфекция включает Listeria monocytogenes и анаэробные бациллы. Иногда пневмония обуславливается Chlamidia trachomatis , Mycoplasma pnemoniae или оппортунистическими патогенами, такими как Candida albicans и Pnemocystis carini . Случаи вирусной пневмонии редки, но все же встречаются и вызываются цитомегаловирусом (СМВ), вирусом Coxsackie , респираторным хориовирусом и рубеллой.
Клинические признаки
Ранние клинические признаки и симптомы часто неспецифичны и могут включать летаргию, апноэ, брадикардию, нестабильность температуры и непереносимость кормления. При рождении может быть трудно отличить пневмонию от других форм легочных заболеваний. В других случаях типичные признаки респираторного дистресса могут иметь место от рождения. История матери и ребенка может выявить факторы, предрасполагающие к неонатальной инфекции.
Аускультация грудной клетки может показать сниженное поступление воздуха вокруг областей консолидации и выпота. При вдохе могут быть слышны добавочные дыхательные звуки.
Радиология
Картина является неспецифичной, и пневмония может быть трудно отличима радиологически от аспирационного синдрома и даже ТТН. На протяжении всех легких могут наблюдаться очаговые затемнения или более сливающиеся области радиологической плотности. Долевая пневмония редко видна у новорожденных.
Лечение
- Антибиотики. Широкого спектра после взятия поверхностных и глубоких культур.
- Физиотерапия . Изменение положения для постурального дренажа и активная физиотерапия грудной клетки для областей консолидации.
- Респираторная поддержка (см. след. публикации).
Синдром утечки воздуха
Это состояние обычно наблюдается у новорожденных младенцев и имеет несколько типов:
- Пневмоторакс – воздух в плевральной полости (рис.10.4).
- Пневмомедиастинум – воздух в клетчатке средостения (рис.10.5).
- Пневмоперикардиум – воздух в перикардиальном пространстве.
- Легочная интерстициальная эмфизема (ЛИЭ) – воздух в интерстициальном пространстве легких (рис.10.6).
- Пневмоперитонеум – воздух в области брюшины.
- Воздушная эмболия – проникновение воздуха в легочные вены и распространение по кровотоку.
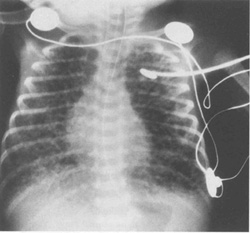 |
| Рис.10.6. Рентген грудной клетки, показывающий обширную ЛИЭ. Заметьте перераздутие грудной клетки и уплощение диафрагмы. |
Патофизиология этих состояний одинакова в том, что альвеолы, становясь перераздутыми, лопаются. Воздух затем выходит в интерстициальное пространство легких (ЛИЭ) и продвигается вдоль периваскулярных пространств в средостение (пневмомедиастинум) через висцеральную плевру (пневмоторакс) или реже в перикардиум (пневмоперикардиум).
Спонтанный пневмоторакс возникает приблизительно в 1% случаев влагалищных родов и в 1.5% кесаревых сечений. Многие из них имеют только малые (слабые) симптомы и обнаруживаются неожиданно на рентгене грудной клетки.
Реанимация с вентиляцией положительным давлением делает возникновение пневмоторакса намного более вероятной. Терапия сурфактантом значительно снижает частоту синдрома утечки газа у вентилируемых младенцев.
Пневмоторакс обычно возникает в следующих условиях:
Клинические признаки
У младенцев с пневмотораксом напряжения очевидны признаки тяжелого респираторного дистресса. Часто синдром утечки воздуха возникает у ребенка, который уже имеет респираторный дистресс и может наблюдаться внезапное ухудшение с цианозом, недостаточной периферической перфузией и брадикардией. Специфическими признаками пневмоторакса напряжения являются сдвиг средостения к противоположной стороне, ассиметричное расширение грудной клетки, ассиметричный вход воздуха и слабый периферический пульс. Выступающая грудина позволяет предположить пневмомедиастинум.
Иногда развивается односторонняя ЛИЭ, как результат клапанного эффекта в главных бронхах. Легкое, пораженное эмфиземой, может обусловить компрессию более здорового легкого, следовательно, еще сильнее затрудняя вентиляцию (рис. 10.7)
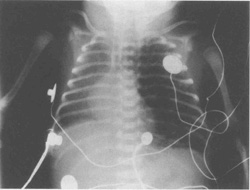 |
| Рис.10.7. Рентген грудной клетки, показывающий левовтроннюю ЛИЭ. Средостение и правое легкое компрессированы перераздутым левым легким. |
Диагноз
Постановка определенного диагноза осуществляется с помощью передне-задней проекции на рентгене. Чтобы обнаружить небольшой пневмоторакс потребуется вертикальная пленка, тогда как латеральная пленка будет необходима для диагностики наличия воздуха в переднем средостении. Когда имеет место пневмомедиастенум, на рентгене грудной клетки виден морской знак или спиннакер. У младенцев, находящихся в критическом состоянии и имеющих пневмоторакс напряжения, с целью подтверждения диагноза может быть предпринята диафоноскопия (трансиллюминация) грудной клетки. Иногда введение иглы-бабочки калибра 21G с лабораторной бюреткой и шприцем может спасти жизнь при подозрении на пневмоторакс напряжения. Эта срочная процедура диагностики и терапии проводится у критически больных младенцев в тех случаях, когда может быть задержка в получении результатов рентгеновского исследования. Слепое прокалывание иглой грудной клетки может обусловить пневмоторакс и должно предприниматься исключительно в срочных случаях.
Лечение
Для облегчения пневмоторакса напряжения можно ввести межреберный катетер во второе межреберное пространство по среднеключичной линии и соединить его с затвором подводного дренажа или клапаном однопроходного вибратора Хеймлиха . Иногда эвакуация из пневмоторакса будет неполной с помощью этого катетера, и тогда катетер необходимо поместить более назад в шестое межреберное пространство по среднеподмышечной линии. Для ненапряженного пневмоторакса у доношенных младенцев дыхание 100% кислородом в течение до 12 часов может ускорить реабсорбцию пневмоторакса. Изредка наличие большого плеврального или лимфатического выпота может потребовать торакосемтез.
ЛИЭ лучше всего лечить вентиляцией с быстрой частотой (см. след. публикации) или высокочастотной осциляторной вентиляцией. Тяжелую ЛИЭ с компрессией другого легкого можно лечить путем селективной интубации более здорового легкого, таким образом, позволяя легкому, пораженному эмфиземой, находиться в состоянии коллапса. (Brooks et al., 1977). Спустя 24-48 часа при условии, что наступило улучшение, подтвержденное радиологически, трубка должна быть удалена.
Синдром аспирации мекония
Синдром аспирации мекония является серьезной причиной респираторного дистресса у новорожденных, которую потенциально можно предотвратить. Меконий, подкрашенный амниотической жидкостью, почти всегда встречается у доношенных или переношенных младенцев и наблюдается приблизительно в 13% родов. Пассаж мекония часто указывает на дистресс плода, но при тазовом предлежании плода может быть нормальным явлением. Является ли это признаком дистресса плода или нет, возможность его аспирации в легкие должна быть серьезно принята во внимание. Аспирация мекония может возникнуть во время родов или при начале дыхания новорожденного. Ответом младенца на аспирацию во время родов является затрудненное дыхание, а если меконий попал в дыхательные пути, он будет аспирирован глубоко в бронхи. Как только начинается дыхание, возникает дистальная миграция мекония в малые (нижние) дыхательные пути.
Клинические признаки
Имеется широкий спектр проявлений этого состояния от тяжелой асфиксии, требующей активной реанимации, через раннее наступление респираторного дистресса до обычного состояния энергичного ребенка, не имеющего больших проблем. Типичным признаком этого состояния является то, что младенец рождается, покрытый ликвором, подкрашенным меконием, и имеет меконий, осажденный на пуповине, коже и ногтях. Грудная клетка перераздута, а грудина может резко выступать. Респираторный дистресс может сначала быть легким, быстро становясь более и более тяжелым спустя нескольких часов. У ребенка также могут появиться признаки церебральной раздражимости (чувствительности).
Патогенез и этиология
Меконий обуславливает закупорку дыхательных путей с последующим ателектазом. Он также приводит к обструкции по клапанному эффекту, сопровождающейся перераздутием легких и высоким риском синдрома утечки воздуха. Меконий раздражает дыхательные пути, обуславливая химическую пневмонию, иногда возникает вторичная бактериальная инфекция. У младенцев с тяжелым аспирационным синдромом развивается заметная вентиляционно-перфузионная неравномерность, приводящая к шунту справа налево и легочной гипертензии.
Радиология
На рентгене грудной клетки видно перераздутие (плоские диафрагмы, расширение реберных пространств) с диффузными затемнениями по всем полям обоих легких (рис.10.8). Может быть также виден пневмоторакс или пневмомедиастинум.
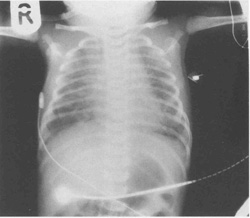 |
| Рис.10.8. Рентген грудной клетки, показывающий синдром аспирации мекония. Наблюдается обширное дискретное затенение через оба легочных поля. |
Профилактическое ведение
Заболеваемость и смертность от синдрома аспирации мекония может быть предотвращена или минимизирована оптимальным перинатальным ведением. Ведется дискуссия о том, должен ли неонатальный педиатр посещать все роды, при которых имеет место меконий, окрашивающий ликвор. Очень важно, однако, чтобы опытный неонатолог присутствовал при родах, если наблюдается толстый меконий. В этих условиях должно быть предпринято следующее:
- как только показалась голова и до появления плечей, акушерка должна быстро очистить (отсосать) ротоглотку младенца. Пуповина должна быть дважды пережата для анализа артериальных газов;
- после родов ребенок должен быть перемещен в реанимационную тележку, где реаниматолог аспирационным катетером отсасывает содержимое из ротоглотки под прямым ларингоскопическим контролем (обзором);
- если ребенок угнетен и если меконий виден в задней глотке, на или за голосовыми связками, ребенка необходимо интубировать эндотрахеальной трубкой с широким отверстием (просветом) и чисто отсосать трахею. Отсасывание облегчается использованием аспиратора для мекония. Отсасывание ртом из эндотрахеальной трубки не должно практиковаться. Дальнейшее отсасывание применяется непосредственно через эндотрахеальную трубку, до тех пор, пока ее не удалят. Если после экстубации в эндотрахеальной трубке находится большое количество мекония, ребенок должен быть реинтубирован и должно быть проведено дальнейшее трахеальное отсасывание. Желудок должен быть аспирирован вслед за интубацией и если там находится умеренное или большое количество мекония, желудочный зонд должен быть оставлен in situ для промывания, которое должно быть проведено позже;
- если ребенок энергичен и находится в хорошем состоянии, и только тонкий меконий отсасывается из задней глотки, нет необходимости проводить трахеальную интубацию;
- все дети, родившиеся с толстым меконием в ликворе, должны быть внимательно осмотрены, и у них должен проводиться регулярный мониторинг с тем, чтобы своевременно выявить признаки синдрома аспирации мекония.
Лечение подтвержденного синдрома аспирации мекония
Лечение будет таким же, как и при респираторном дистрессе (см. след. публикации). Особенные акценты должны быть сделаны на следующем:
Синдром аспирации мекония (САМ) – дыхательное расстройство, обусловленное попаданием мекония вместе с околоплодными водами в дыхательные пути ребенка до родов или в момент рождения [1].

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
- Легкое течение – кислородная зависимость сохраняется менее 48 часов, новорожденный нуждается в менее чем 40% кислороде.
- Средняя степень тяжести – новорожденный нуждается в более чем 40% кислороде в течение более 48 часов, отсутствуют признаки синдрома утечки воздуха.
- Тяжелое течение – необходимость в проведении вспомогательной вентиляции легких в течение более чем 48 часов. Частым осложнением при тяжелом течении является ПЛГН.
- может встречаться вследствие обструкции дыхательных путей, воспалительного процесса, присоединения инфекционных заболеваний либо формирования шунтов.
- может развиваться практически на любой стадии, поскольку синдром мекониальной аспирации относится к заболеваниям, которые сопровождаются формированием воздушных ловушек. Эту особенность необходимо постоянно принимать во внимание при проведении реанимационных мероприятий и интенсивной терапии. Наиболее важно помнить об этом в тех ситуациях, когда внезапно происходит ухудшение состояния ребенка, либо изначально имеет место тяжелое течение заболевания.
- ранняя диагностика, исключение гипоксемии, гипотермии, гипогликемии и соблюдение лечебно-охранительного режима – наиболее важные профилактические мероприятия для предотвращения ПЛГН.
- за исключением сепсиса все остальные варианты инфекционных процессов, как правило, не провоцируют отхождение мекония;
- меконий представляет собой благоприятную среду для роста микроорганизмов, поэтому возможно развитие вторичных инфекционных процессов.
Этиология и патогенез
2. Вторичный дефицит сурфактанта. Меконий деактивирует сурфактант и может угнетать синтез сурфактанта [5, 6]. Некоторые компоненты мекония, особенно свободные жирные кислоты (пальмовая, стеариновая, олеиновая), имеют минимальное поверхностное натяжение выше сурфактанта, в результате чего уменьшается альвеолярная поверхность, вызывая диффузные ателектазы [7].
3. Аспирационный пневмонит. Энзимы, желчные соли и свободные жирные кислоты мекония раздражают дыхательные пути и паренхиму, способствуя выбросу цитокинов, которые вызывают диффузный пневмонит. Развитие асептического воспалительного процесса в респираторном отделе легких возможно через несколько часов после аспирации.
Все эти легочные эффекты могут вызвать серьезные нарушения перфузионно-вентиляционных отношений и привести к развитию персистирующей легочной гипертензии новорожденного (ПЛГН).
Эпидемиология
Диагностика
Диагностика
- острая гипоксия плода (обвитие пуповиной вокруг шеи ребенка, преждевременная отслойка плаценты и др.);
- хроническая гипоксия плода (обусловленная плацентарной недостаточностью, вызванной резус-конфликтом, сахарным диабетом у матери, артериальной гипертензией у матери, преэклампсией и эклампсией);
- курение, наркомания (особенно, кокаин) [2].
- Рекомендуется на этапе постановки диагноза оценить симптомы дыхательных расстройств у новорожденного по шкале Доунс (Приложение Г1) [16].
Комментарии: Клинически развернутый синдром мекониальной аспирации, как правило, развивается в первые 48 часов после рождения. Ребенок, родившийся в мекониальных околоплодных водах, требует интенсивного наблюдения динамики состояния с целью мониторинга развития дыхательных нарушений. Первая оценка степени дыхательной недостаточности должна быть произведена в возрасте 1 часа после рождения [15]. Клинически развернутый САМ включает в себя: наличие мекония в амниотической жидкости, респираторный дистресс в возрасте первых нескольких часов жизни (одышка, стон, участие вспомогательной мускулатуры, цианоз), необходимость в респираторной поддержке, исключены другие причины респираторного дистресса [1, 2, 17, 18, 19].
- Рекомендуется провести перкуссию, аускультацию легких, подсчет частоты сердечных сокращений (ЧСС) и частоты дыхания (ЧД) и измерить транскутанную сатурацию [4].
Комментарии: Вследствие образования воздушных ловушек и чрезмерного растяжения альвеол грудная клетка постепенно принимает бочкообразную форму, поэтому при перкуссии может определяться коробочный звук, чередующийся с участками притупления в связи с образованием ателектазов. При аускультации выслушивается ослабленное или жёсткое дыхание, обилие разнокалиберных хрипов.
- Рекомендуется для оценки степени тяжести дыхательной недостаточности провести анализ кислотно-основного состояния (КОС) и газов крови [20].
Комментарии: В зависимости от выраженности мекониальной аспирации может отмечаться развитие респираторного либо метаболического ацидоза вследствие гипоксемии и гиперкарбии. Ацидоз любого генеза в свою очередь увеличивает риск развития, либо потенцирует формирование персистирующей легочной гипертензии [4].
- Рекомендуется у ребенка из группы риска по развитию САМ в случае развития дыхательных расстройств выполнить бактериологическое исследование содержимого трахеи и крови на стерильность [1].
Комментарии: Выбор тактики антибактериальной терапии у новорожденных с САМ желательно проводить с учетом результатов бактериологического исследования.
- Рекомендуется выполнить общий (клинический) анализ крови развернутый с определением нейтрофильного индекса [1].
Комментарии: Необходимо проводить дифференциальный диагноз с врожденной пневмонией.
- Рекомендуется провести рентгенографию органов грудной клетки [20].
Комментарии: Мекониальная аспирация приводит к формированию характерных изменений, обнаруживаемых при рентгенографии органов грудной полости: появление диффузных, полиморфных, неоднородных по структуре узелковых инфильтратов, локальных либо генерализованных, расположенных асимметрично либо симметрично; увеличение воздушности неизмененной легочной ткани; признаки утечки воздуха; плевральный выпот; кардиомегалия. Полная окклюзия дыхательных путей приводит к формированию ателектазов. Ателектазы могут быть двусторонними, диффузными/распространенными, неоднородными по структуре и полиморфными по форме и размерам или более четкими в виде отдельных узелков. Наличие ателектазов является наиболее значимым прогностическим признаком в отношении тяжести дыхательной недостаточности и смертности. Вследствие повреждения альвеолярного эндотелия в дыхательных путях накапливается жидкость, развивается альвеолярный отек легких и появляется плевральный выпот. Частичное перекрытие просвета дыхательных путей и альвеол мекониальным детритом приводит к формированию воздушных ловушек, а также сопровождается гипервентиляцией отдельных участков легких, что рентгенологически проявляется более легким/усиленным прохождением через данную зону рентгеновских лучей, а также более низким стоянием диафрагмы на стороне поражения. Чрезмерное растяжение дыхательных путей и альвеол может приводить к разрыву альвеол с последующим выходом воздуха в интерстициальное пространство, расширением интерстициальных лимфатических сосудов и распространения по ним далее вышедшего воздуха, а также выходом его в плевральную полость и средостение. Кардиомегалия может быть следствием перенесенной асфиксии, либо отсроченным проявлением персистирующей легочной гипертензии новорожденного [4].
Дифференциальный диагноз
- Транзиторным тахипноэ новорождённых и другими состояниями, сопровождающимися развитием дыхательной недостаточности в раннем неонатальном периоде.
Диагностика раннего неонатального сепсиса, врожденной пневмонии. Характерны положительные маркеры воспаления, определяемые в динамике в первые 72 часа жизни. Рентгенологические симптомы врожденной пневмонии неспецифичны. В большинстве случаев отмечается двустороннее поражение легочной ткани, как правило, в виде пятнистой картины легких — сочетание участков уплотнения легочной ткани и компенсаторного повышения воздушности. Может обнаруживаться выпот в плевральных полостях [21, 22, 23]. При наличии пневмонии, вызванной стрептококками группы В, на рентгенограммах отмечается усиление рисунка за счет сетчатых/зернистых структур, особенно в случае сочетания с дефицитом сурфактанта [24]. При наличии очагов уплотнения легочной ткани, они, как правило, затрагивают несколько долей. Выраженное уплотнение, ограниченное одной, отдельно взятой долей, сравнительно редко встречается у новорожденных [25].
Лечение
Рекомендуется дифференцированный подход к оказанию помощи в родильном зале новорожденным с околоплодными водами, содержащими меконий [26]. Акушеры должны заранее предупредить врачей-неонатологов, если околоплодные воды окрашены меконием и имеются признаки дистресса плода. Санация ротоглотки после рождения головки плода не снижает вероятности развития респираторного дистресс-синдрома или клинически выраженного синдрома мекониальной аспирации, включая подгруппы, где имело место наличие густого мекония, отмечались признаки дистресса у плода или родоразрешение выполнялось абдоминальным путем [19].
- Не рекомендуется рутинная интубация и санация трахеи через интубационную трубку, если на момент рождения у новорожденного ЧСС более 100 ударов в минуту, спонтанное дыхание эффективное, хороший мышечный тонус [27, 28].
- Не рекомендуется проведение лаважа желудка при наличии окрашенных меконием околоплодных вод [29, 30].
- Рекомендуется начать респираторную поддержку в родильном зале по показаниям [26].
Медицинская реабилитация
Профилактика

Синдром аспирации мекония (САМ) — тяжелое расстройство дыхания у детей вследствие попадания мекония в нижние дыхательные пути.
Меконий — первородный кал, темно-зеленоватая субстанция, заполняющая толстый кишечник. В состав мекония входят: гликопротеин, в частности сиаломукополисахарид, секрет желудочно-кишечного тракта, вода, билирубин, желчные пигменты, околоплодные воды и переваренный эпителий с волосами.
Частота встречаемости синдрома аспирации мекония варьируется в пределах 2–3 %, в то время как окрашивание меконием околоплодных вод наблюдается у 9–15 % рожениц. При переношенной беременности частота встречаемости мекония в околоплодных водах составляет 20–30 %. На долю обнаружения мекония в околоплодных водах при недоношенной беременности приходится всего 2–4 %.
Для оценки мекония используется специальная шкала: критериями является консистенция и цвет.

Оценка мекония по шкале в 2Б–3В является прогностически неблагоприятным исходом, поскольку повышается риск САМ и нарушения мозгового кровообращения вследствие гипоксии.
Пассаж мекония в околоплодные воды как правило происходит на 37 неделе, однако в литературе описаны случаи пассажа до 34 недели. Частота встречаемости напрямую коррелирует с гестационным возрастом, это обусловлено миелинизацией нервных волокон, повышением парасимпатического тонуса и увеличением концентрации мотилина, который напрямую влияет на перистальтику кишечника. Также на пассаж мекония оказывает влияние вес плода более 3500 г, при массе плода менее 2000 г выделение мекония не характерно.
Не существует единой патогенетической теории пассажа мекония, некоторые авторы, например J. Neu, придерживаются мнения, что отхождение мекония абсолютно физиологический процесс, который свидетельствует о зрелости желудочно-кишечного тракта. В исследованиях F. C. Miller был проведен анализ гипоксии при наличии светлых амниотических вод и отсутствия примесей мекония. Плод оказывает влияние на обмен околоплодных вод за счет мочевыделения, секреции дыхательной системы и заглатывания амниотической жидкости.
Некоторые авторы связывают пассаж мекония с активацией вагуса при периодическом давлении пуповины. Ряд исследователей придерживаются мнения о влиянии перерастяжения кишечника на отхождение мекония.
При асфиксии запускается следующий каскад реакций: в результате спазма сосудов брыжейки происходит усиление перистальтики кишечника, что в свою очередь ведет к расслаблению анального сфинктера и дальнейшему выделению мекония. В то же время обвитие пуповины вокруг шеи приводит к активации вагуса и усилению пассажа мекония при отсутствии асфиксии.
К факторам риска САМ относят: экстрагенитальная патология и осложнения гестационного периода, которые приводят к фетоплацентарной недостаточности, перенашивание беременности более 40 недель, запоздалые роды, аномалии родовой деятельности, длительное течение родов у женщин с хронической гипоксией плода, крупный плод, нерациональное применение утеротонических средств.
Основным инициирующим звеном патогенеза САМ является внутриутробное проникновение мекониальных вод в дыхательные пути ниже голосовой щели. Внутриутробно дыхательные пути плода заполнены жидкостью, которая участвует в образовании амниотической жидкости. При этом плод производит дыхательные движения ДД, при закрытой голосовой щели, которая препятствует попаданию амниотической жидкости в легкие. За счет открывающегося сфинктерного механизма, происходит заглатывание легочной жидкости.
Внутриутробное дыхание плода имеет ряд особенностей: во-первых, отсутствие силы поверхностного натяжения, во-вторых, отсутствие газообмена в легких, в-третьих, за счет горизонтального расположение ребер у плода грудная клетка постоянно находится в состоянии вдоха, а также высокое стояние диафрагмы ограничивает экскурсионные движения грудной клетки.
Изменение характера дыхательной деятельности плода является одним из ранних маркеров, свидетельствующих о нарушении состояния плода. Острая гипоксия сопровождается уменьшением глубины вдохов и возникновением одышки.
Повышение внутриматочного давления за счет усиления родовой деятельности провоцирует у плода рефлекс ныряния, как при погружении человека под воду, за счет перераспределения кровотока и замедления сердечных сокращений, проявляющееся децелерациями 1 типа. При этом рефлекторная деятельность ЦНС подавляется, в результате формируются децелерации 2 типа.
В результате выраженной хронической антенатальной гипоксии начало родовой деятельности ведет к повышению внутриматочного давления, что в совокупности с отрицательным давлением в плевральной полости при открытой голосовой щели формирует условия для проникновения мекониальных вод в дыхательные пути плода.
Одно из последствий синдрома аспирации мекония — ранняя механическая закупорка дыхательных путей, которая через 48 часов формирует химический пневмонит. Более грозным осложнением является полная закупорка дыхательный путей, способствующее формированию субсегментарных ателектазов. Это приводит к снижению вентиляционно-перфузионных соотношений, в результате снижается диффузионная способность легких при нарастающем сопротивлении легочных путей. Результатом усиленного дыхания и неравномерной вентиляции служат разрывы альвеол, который будут дополнительно провоцировать утечку воздуха из легких.
Профилактикой САМ является тщательный мониторинг женщин, входящих в группу риска, особенно в III семестре, в который входит функциональная оценка состояния плода, включающая в себя оценку реактивности сердечно-сосудистой системы, двигательной активности, частоты и типа ДД и оценку мышечного тонуса.
Внутриутробные аспирации мекония могут вызывать развитие пневмонии и механическую обструкцию бронхов, приводя к синдрому дыхательных расстройств. Проявления включают учащенное дыхание, хрипы и цианоз или десатурацию. Диагноз подозревают при наличии дыхательной недостаточности после родов при наличии амниотической жидкости, окрашенной меконием, и подтверждают рентгенографией грудной клетки. Младенцы с респираторным дистрессом часто интубируются и помещаются на механическую вентиляцию. Лечение сурфактантом детей с тяжелой степенью поражения уменьшает потребность в экстракорпоральной мембранной оксигенации, но не влияет на смертность (1 Справочные материалы по лечению Внутриутробные аспирации мекония могут вызывать развитие пневмонии и механическую обструкцию бронхов, приводя к синдрому дыхательных расстройств. Проявления включают учащенное дыхание, хрипы. Прочитайте дополнительные сведения , 2 Справочные материалы по лечению Внутриутробные аспирации мекония могут вызывать развитие пневмонии и механическую обструкцию бронхов, приводя к синдрому дыхательных расстройств. Проявления включают учащенное дыхание, хрипы. Прочитайте дополнительные сведения ). Прогноз зависит от различных физиологических особенностей.
Этиология
Физиологический стресс во время родов (например, из-за гипоксии и/или ацидоза, вызванных компрессией пуповины, или плацентарной недостаточностью, или инфекцией) может привести к испражнению плодом мекония в амниотическую жидкость до родов. Внутриутробное отхождение мекония может быть нормальным процессом, особенно у детей, рожденных в срок или у переношенных; оно отмечается примерно в 10–15% родов. Тем не менее наличие мекония никогда не является вариантом нормы при рождении недоношенных детей. Во время родов до 5% новорожденных с испражнением мекония аспирируют меконий, что вызывает повреждение легких и дыхательную недостаточность, называемую синдромом аспирации мекония. Хотя пневмонит, вызванный аспирацией мекония, приводит в послеродовом периоде к дыхательной недостаточности у этих детей, персистирующая легочная гипертензия Персистирующая легочная гипертензия новорожденных Персистирующая легочная гипертензия у новорожденных — персистирующее сужение легочных артериол, которое приводит к резкому сокращению легочного кровотока и шунтированию справа налево на уровне. Прочитайте дополнительные сведения (ПЛГ), вызванная пренатальным и постнатальным ацидозом и/или гипоксией, является в той же степени или даже более угрожающей.
Патофизиология
Механизмы, посредством которых аспирация мекония индуцирует клинические проявления, вероятно, включают:
Неспецифическое высвобождение цитокинов
Обструкцию дыхательных путей
Уменьшение выработки сурфактанта и его инактивация
Во время родов младенцы также могут аспирировать первородную казеозную массу, амниотическую жидкость или кровь материнского или фетального происхождения, что может привести к дыхательной недостаточности и признакам аспирационной пневмонии на рентгенографии грудной клетки.
Клинические проявления
Диагностика
Характерные данные рентгенологического исследования
Диагноз синдрома аспирации меконием подозревают, когда у новорожденного имеется дыхательная недостаточность при содержащей меконий амниотической жидкости.
Диагноз подтверждают рентгенографией грудной клетки, выявляющей перерастяжение с областями ателектазов и уплощением диафрагмы. Первичные результаты рентгенологического обследования могут быть ошибочно приняты за транзиторное тахипноэ новорождённых (ТТН) Преходящее тахипноэ новорожденных Преходящее тахипноэ новорожденных является преходящей дыхательной недостаточностью, вызванной задержкой резорбции легочной жидкости плода. Симптомы и признаки включают тахипноэ, ретракции, хрипы. Прочитайте дополнительные сведения ; однако тем отличительным признаком, который позволяет дифференциировать младенцев с синдромом аспирации мекония от детей с TTН, является выраженная гипоксемия, которая сопровождается ПЛГ. Жидкость может быть видна в синусах или плевральной полости, а воздух – в мягких тканях или средостении.
Поскольку меконий может усилить рост бактерий и синдром аспирации мекония трудно отличить от бактериальной пневмонии, нужно также сделать посев крови на флору.
Прогноз
Прогноз в целом хороший, хотя он зависит от лежащих в основе причин аспирации; мекониальная аспирация увеличивает смертность. Дети с синдромом аспирации мекония могут быть подвержены большему риску развития астмы в дальнейшей жизни.
Лечение
Эндотрахеальная интубация и искусственная вентиляция легких при необходимости
Оксигенотерапия при необходимости поддержания высокого уровня PaO2 с целью уменьшения тонуса сосудов малого круга кровообращения в случаях с ПЛГ.
Внутривенное введение антибиотиков
В тяжёлых случаях ПЛГ показано вдыхание окиси азота
Экстракорпоральная мембранная оксигенация (ЭКМО), если не реагирует на вышеуказанную терапию
Регулярное глубокое отсасывание (например, интубация с целью отсасывания мекония ниже голосовой щели) поставляемой с меконием жидкости у новорожденных не показывает улучшения результата. Однако, если дыхание новорожденных затруднено, отсасывание производится с помощью эндотрахеальной трубки, прикрепленной к аспиратору мекония. Интубация и создание постоянного положительного давления в дыхательных путях (СИПАП Постоянное положительное давление в дыхательных путях (СИПАП) Первоначальные меры по стабилизации включают мягкую тактильную стимуляцию, изменение положения головы и отсасывание слизи изо рта и носа с последующим проведением (по необходимости) таких процедур. Прочитайте дополнительные сведения ) показаны при респираторном дистресс-синдроме с последующей искусственной вентиляцией Искусственная вентиляция легких Первоначальные меры по стабилизации включают мягкую тактильную стимуляцию, изменение положения головы и отсасывание слизи изо рта и носа с последующим проведением (по необходимости) таких процедур. Прочитайте дополнительные сведения легких и переводом при необходимости в отделение интенсивной терапии и реанимации новорожденных. Поскольку вентиляция с положительным давлением повышает риск разрыва легких, регулярная оценка (в т.ч. физикальное обследование и рентгенография грудной клетки) важна для выявления этого осложнения, которое следует искать у любого интубированного новорожденного, у которого артериальное давление, перфузия или сатурация кислорода вдруг ухудшаются. Синдромы утечки воздуха в легких Синдромы утечки воздуха в легких Синдромы утечки воздуха в легких связаны с оттоком воздуха из нормального легочного воздушного пространства. (См. также Обзор перинатальных респираторных нарушений (Overview of Perinatal Respiratory. Прочитайте дополнительные сведения для лечения синдромов утечки воздуха.
Иногда назначаются антибиотики (обычно ампициллин и аминогликозиды, так же, как для стандартного лечения тяжелых бактериальных заболеваний у новорожденных). Тем не менее исследования показали, что применение антибиотиков у младенцев с аспирацией мекония существенно не снижает смертность, заболеваемость сепсисом, время пребывания в стационаре или продолжительность потребности в респираторной поддержке (2 Справочные материалы по лечению Внутриутробные аспирации мекония могут вызывать развитие пневмонии и механическую обструкцию бронхов, приводя к синдрому дыхательных расстройств. Проявления включают учащенное дыхание, хрипы. Прочитайте дополнительные сведения ).
Справочные материалы по лечению
1. El Shahed AI, Dargaville PA, Ohlsson A, Soll R: Surfactant for meconium aspiration syndrome in term and late preterm infants. Cochrane Database Syst Rev 12(CD002054):1–36, 2014. doi: 10.1002/14651858.CD002054.pub3.
2. Natarajan CK, Sankar MJ, Jain K, et al: Surfactant therapy and antibiotics in neonates with meconium aspiration syndrome: A systematic review and meta-analysis. J.Perinatol 36(Suppl 1):S49–S54, 2016. doi: 10.1038/jp.2016.32.
Ключевые моменты
Около 5% новорожденных с испражнением мекония аспирируют меконий, что вызывает повреждение легких и респираторный дистресс, или имеют пренатальные и постнатальные физиологические особенности, предрасполагающие к стойкой легочной гипертензии, которая может усложнить синдром аспирации мекония.
У новорожденных может диагностироваться учащенное дыхание, раздувание крыльев носа, втяжение межреберных промежутков, цианоз или бледность, хрипы в легких, всхрапывания и видимое окрашивание меконием ротоглотки.
Подозревают диагноз, когда респираторный дистресс наблюдается у новорожденных с амниотической жидкостью, содержащей меконий.
Для исключения пневмонии и бактериального сепсиса необходимо выполнить рентген грудной клетки и бакпосев крови.
После родов, если у младенцев есть признаки затрудненного дыхания, подсоедините эндотрахеальную трубку и отсосите меконий с помощью аспиратора.
Тяжелые случаи требуют искусственной вентиляции и иногда антибиотикотерапии, ингаляции оксидом азота или экстракорпоральной мембранной оксигенации (ЭКМО).
Читайте также:

