Реферат психологические особенности больных с инфекционными заболеваниями
Обновлено: 19.05.2024
Болезнь может сопровождаться одышкой, лихорадкой, кашлем и потерей обоняния. Но инфекция влияет и на психическое и неврологическое состояние больного. Помимо нарушений со стороны центральной нервной системы в разгар болезни, у трети выздоровевших возникают долгосрочные осложнения: депрессия, тревога, повышенный риск инсульта, паркинсонизм. Рассказываем о влиянии коронавируса на мозг и психику, вероятных последствиях и психологической реабилитации.
Почему возникают нарушения
COVID-19, как и любой другой вирус, влияет на работу многих систем организма и поражает не только дыхательные пути и легкие, но и центральную нервную систему. Это называется нейротропность — способность инфекции поражать клетки этой системы. Более того — исследователи считают, что вирус размножается внутри нервных клеток головного мозга.
Результаты патологоанатомических вскрытий демонстрируют, что коронавирус приводит к воспалению мозговой ткани. А методы нейровизуализации, показывающие структуру и нарушения функций мозга, обнаруживают микроинсульты и лейкоэнцефалопатию — состояние, приводящее к демиелинизации, когда разрушается покрытие отростков нервной клетки.
Эти органические повреждения приводят к тому, что у человека развиваются психические и неврологические нарушения, являющимися осложнениями.
Что происходит
В систематическом обзоре исследователи сообщают, что у 20-40% больных коронавирусом наблюдаются психиатрические нарушения:
- бессонница — у 42% больных
- нарушение внимания и концентрации — у 38%
- тревога — у 36%
- ухудшение памяти — у 34%
- депрессивное состояние — у 33%
- нарушение сознания — у 21%
- посттравматическое стрессовое расстройство — у 4-7%
У каждого четвертого больного возникает сильная головная боль и головокружение, у 69% — психомоторное возбуждение, у 0.7% — судороги и двигательные расстройства. У пожилых людей может появиться делирий — расстройство сознания, при котором нарушается мышление, внимание и восприятие окружающего мира. Однако чаще всего делирий возникает у пожилых пациентов с деменцией — синдромом снижения когнитивных функций. Иногда у них это — единственный симптом коронавируса без нарушений со стороны респираторной системы.
Масштабная вспышка коронавируса — не первый случай в истории. Во время предыдущих эпидемий врачи наблюдали у больных подавленное настроение и тревогу — наиболее частые симптомы в острой фазе интоксикации, сопровождающей болезнь. У небольшой части пациентов возникает психоз — острое нарушение психической деятельности, при котором рассинхронизируются психические процессы, нарушается восприятие реального мира, а поведение и эмоциональные реакции не соответствуют реальной ситуации.
Еще у части больных возникает кататония — двигательное расстройство, сопровождающееся либо полным ступором, либо усиленным возбуждением.
Если человек с психическим расстройством болен коронавирусом, то инфекция и ее лечение могут спровоцировать рецидив и утяжелить течение расстройства. Например, лекарства для лечения COVID-19 могут спровоцировать у больного шизофренией психоз — бред, галлюцинации и неадекватное поведение, например, больной будет думать, что медицинский персонал пытается его заразить.
К ментальным нарушениям приводит не только непосредственное влияние инфекции на головной мозг, но социально-психологические и экономические факторы, связанные с коронавирусом. Пандемия ассоциируется у людей с нестабильностью и непредсказуемостью. Карантин, социальные ограничения, бесперебойный новостной поток о заболеваемости и смертности от COVID — все это влияет на эмоциональное состояние и настроение людей. Так, депрессия, тревога, нарушение сна, чувство одиночества, подавленность и апатия могут быть вызваны:
Китайское исследование демонстрирует, что сам факт вспышки пандемии вируса уже влияет на психическое состояние не заболевших коронавирусом людей. Так, примерно у каждого шестого под влиянием эпидемии возникли симптомы умеренной и тяжелой депрессии, а у каждого третьего — признаки тревожного расстройства средней или тяжелой степени.
Кроме того, у части респондентов отмечаются симптомы посттравматического стрессового расстройства и психологического дистресса. Также сообщают о том, что пандемия ухудшает течение психических расстройств у людей, которые не болеют коронавирусом.
Ковид влияет не только на самого больного. Сообщают, что у 50% членов семей, где есть больной коронавирусом, наблюдаются симптомы депрессии.
Осложнения после выздоровления
Чем тяжелее протекает инфекционное заболевание, тем выше шанс осложнений после выздоровления. Так, примерно у трети выздоровевших наблюдаются осложнения со стороны центральной нервной системы и психики.
Многие переболевшие говорят об усталости и недомогании, трудности подбора слов, запоминании, снижении концентрации внимания. Некоторые описывают свое состояние как некий туман после COVID-19. Исследователи сообщают, что у каждого третьего регулярно возникают головные боли и головокружение, утрачивается обоняние и вкус, появляется мышечная слабость.
Профессор психиатрии Университета Мэриленда сообщает, что, по его мнению, примерно у 30-50% выздоровевших в будущем существует повышенный риск психических нарушений, например, депрессии и тревоги. Также примерно половина людей, которые имели симптомы коронавируса, страдают бессонницей и подавленным настроением.
Недавние исследования говорят, что у каждого десятого переболевшего коронавирусом развивается посттравматическое стрессовое расстройство, у трети — депрессия и тревожное расстройство. Вдобавок к этому у 54% людей в течение трех месяцев после заражения появляется синдром хронической усталости.
В свежем, однако еще не рецензированном исследовании сообщается, что у переболевших коронавирусом людей чаще возникает внутричерепное кровоизлияние, ишемический инсульт, паркинсонизм, синдром Гийена-Барре, деменция и бессонница, чем после выздоровления после других распространенных инфекций, включая грипп.
Психологическая и когнитивная реабилитация
Помимо физической реабилитации, о которой мы уже рассказывали, переболевшим нужна когнитивная и психологическая. ВОЗ сообщает, что курс восстановления показан людям, у которых во время болезни и после выздоровления наблюдаются когнитивные нарушения, включая снижение памяти и концентрации, тревога, депрессия, посттравматическое стрессовое расстройство и хроническая усталость.
Пока еще недостаточно сведений о том, какие методы реабилитации лучше. Сейчас врачи практикуют когнитивно-поведенческую реабилитацию, которая включает:
- тренировку памяти и внимания
- логопедию
- умственные упражнения
- психологическую поддержку
Задача психологической реабилитации — нормализовать эмоциональный фон, избавить от тревоги, напряжения и подавленности. Психотерапия помогает переболевшим снизить стресс, вызванный социальной изоляцией и физическим дистанцированием. Психотерапию можно проходить как онлайн, если человеку нужно соблюдать изоляцию, так и очно, индивидуально или в группе.
Психологическую реабилитацию оказывают детям и взрослым. Для восстановления детей дошкольного возраста психологи и психотерапевты применяют методы игровой и сказкотерапии. Для более старших детей — арт-терапию: песочную терапию, изотерапию и музыкотерапию. Взрослым показана когнитивно-поведенческая терапия, семейная и интерперсональная психотерапия.

8 (495) 120-07-03
Заказать обратный звонок
Запись на прием к специалисту Центра
Психотерапевт Мартынов Сергей Егорович
Психолог, семейный психолог, клинический психолог Теперик Римма Фёдоровна
Психолог Копьёв Андрей Феликсович
Конфликтолог, психолог, клинический психолог Цуранова Наталья Александровна
Ночевкина Алёна Игоревна
Психолог, клинический психолог Алиева Лейла. Телесная терапия и арт-терапия.
Психолог Михайлова Анна Дмитриевна
Психолог, семейный психолог, коуч Волкова Татьяна
Детский психолог Горина Екатерина
Психолог Светлана Ткачева
Клинический психолог, психолог, психотерапевт Прокофьева Анна Вячеславовна
Основатель беатотерапии, психолог, клинический психолог Спиваковская Алла Семеновна
Психиатр Фролов Алексей Михайлович
Подростковый психолог Каравашкина Елена
Ведущий логопед Кухтина Алла Юрьевна
Подростковый психолог Максимов Алексей Вячеславович
Детский психолог Таранова Ирина Юрьевна
Психолог, юнгианский аналитик Юзьвак Екатерина Григорьевна
Психолог, клинический психолог, психоаналитический психотерапевт Ермушева Анастасия Алексеевна
Психиатр Медведев Владимир Эрнстович
Клинический психолог, психотерапевт, нейропсихолог Баринская Янина Сергеевна
Врач-психотерапевт Сивков Евгений Евгеньевич
Психология больных с инфекционными заболеваниями. Инфекционная болезнь как одна из форм взаимодействия макроорганизма с возбудителем есть крайняя степень проявления инфекционного процесса [Шувалова Е. П., 1976]. Но макроорганизм должен рассматриваться как личность в ее биологических, психологических и социальных проявлениях.
Таким образом, в продромальном периоде оценка больным инфекционного заболевания в значительной мере зависит от психотравмирующей, стрессовой ситуации и во многом определяется этическими компонентами болезни. В реакциях больных в начальной стадии свое отражение находят и личностные особенности, ибо психологические сдвиги этого периода иногда более характерны для определенного человека, чем для определенного заболевания [Conecny, Bouchai, 1974].
Для стадии разгара болезни типичны явления общетоксического воздействия. На их фоне меняется динамика соматонозогнозий, начинают выступать на первый план не этические компоненты, а реальные соматические ощущения с их интрапсихической переработкой и появлением определенных форм отношения к болезни. Доминируют крайние варианты нормосо- матонозогнозии с включением элементов возбудимости или тормозимости; значительно реже возникают гипер- и гипосоматонозогнозии. В отдельных случаях могут возникать патологические формы реагирования, преимущественно фобические и анозогнозические варианты.
В стадии выздоровления, как правило, имеет место соматогенная астения. Происходящая трансформация соматонозогнозий отражает субъективные ощущения и оценку перенесенного заболевания. Ведущее место занимают нормосоматонозогнозии, хотя не исключается возможность гиперсоматонозогнозий (преувеличение значимости отдельных симптомов перенесенного заболевания). Этим в определенной мере может быть объяснено известное отставание субъективно-психологического выздоровления от объективно регистрируемой нормализации физического состояния. Значительно реже наблюдаются гипосоматонозогнозии, когда субъективное улучшение опережает объективные данные.
Эти закономерности формирования соматонозогнозий свойственны большинству инфекционных заболеваний, в то же время они отличаются своеобразием. При дизентерии, например, в ее начальной стадии в одних случаях отмечаются вялость, апатия на фоне оглушенности. В других — наоборот, доминируют явления тревоги, опасения за свою жизнь [Приленский Ю. Ф., 1973; Шувалова Е. П., 1976]. У больных с затяжным, рецидивирующим течением возможны сниженность настроения, идеи малоценности с утверждением, что окружающие подчеркивают их личную неопрятность, несоблюдение ими гигиенического режима со склонностью к чрезмерной фиксации внимания на соматических ощущениях [Толстяков Е.Н., 1974]. У этой категории больных психологическое выздоровление отстает от соматического. При затяжном, рецидивирующем течении заболевания возможны патологические типы личностных реакций в виде ипохондрических и фобических вариантов.
В начальной (преджелтушной) стадии вирусного гепатита, как правило, преобладают вялость, апатичность, заторможенность, в более тяжелых случаях – раздражительность, внутренне напряжение, дискомфорт, тяжесть и необычность соматических ощущений [Горячев В.С., 1977].
С развитием желтухи в одних случаях может выступать благодушное настроение с излишней подвижностью, суетливостью, недооценкой тяжести своего состояния, в других – наоборот, сниженность настроения с элементами тоски, опасениями тяжелого исхода, неизлечимости заболевания [Шувалова Е.П., 1976]. Таким образом, как в преджелтушечном, так и в желтушечном периоде, как нам представляется, наряду с нормосоматонозогнозиями, могут наблюдаться также гипер- и гипосоматонозогнозии. Усиление крайних вариантов соматонозогнозий может перерастать в качественно новые патологические типы реагирования в виде депрессивных, фобических и анозогнозических вариантов.
Начальная стадия брюшного тифа, как правило, сопровождается сниженным настроением, ослаблением двигательной активности или же апатией, безразличием. Наряду с нормосоматонозогнозиями в этой стадии нередко наблюдаются гипер- и гипосоматонозогнозии. В стадии разгара на смену психологическим сдвигам начального периода приходит (особенно к концу лихорадочной фазы) приподнятость настроения, склонность к недооценке тяжести заболевания, двигательное оживление [Яшин М.И., 1948].
Заслуживает внимания также психология больных с особо опасными инфекциями. Тяжесть течения, высокая контагиозность, сомнительный прогноз создают особую остроту психологических сдвигов. Поведение больных напоминает состояние людей при массовых бедствиях [Покровский В.И., Островский Н.Н., Ничога А.М., 1977].
Во всем мире отмечается неуклонный и значительный рост заболеваемости хроническими заболеваниями легких. Медико-социальное значение их велико в связи с распространенностью, высокой смертностью и сложностью не только медикаментозного лечения, но и психологической коррекции. В ходе проведенного исследования выявлено, что пациентов с бронхолегочными заболеваниями, в отличие от здоровых испытуемых, при росте внутриличностного ценностного конфликта уровень неудовлетворенности собой возрастает, а уровень использования психологических защит снижается без критической точки, т. е. адекватные ресурсы не подключаются. Понимание своеобразия и особенности структуры самосознания, ценностных конфликтов и профилей взаимосвязей уровней неудовлетворенности собой и использования психологических защит с уровнем конфликтности в ценностях у пациентов с бронхолегочной патологией позволит выстраивать патогенетически корректные психотерапевтические программы.

1. Акулова М.Н. Контроль течения бронхиальной астмы – клинические, психосоматические соотношения и расстройства личности: автореф. дисс. канд. мед. наук. – М., 2008.
2. Байкова Е.С. Пограничные нервно-психические расстройства у больных бронхиальной астмой (клиника, динамика, превенция): автореф. дисс. канд. мед. наук. – Томск, 2005.
3. Викулин С.В., Бяловский Ю.Ю., Абросимов В.Н. Психологические особенности больных хроническими обструктивными заболеваниями легких // Сб. – резюме девятого национального конгресса по болезням органов дыхания. – Москва,1999. – С. 384.
4. Захарова Е.В. Психокоррекция в комплексной терапии больных хроническими бронхолегочными заболеваниями: автореф. дисс. канд. мед. наук. – Самара, 2003.
5. Ледванова Т.Ю., Барыльник Ю.Б., Вдовенко И.В., Коломейчук А.В., Филиппова Н.В. Особенности самосознания и ценностных ориентаций у больных гастроэнтерологического профиля // Вестник неврологии, психиатрии и нейрохирургии. – 2015. – № 3. – С. 50–58.
6. Ледванова Т.Ю., Барыльник Ю.Б., Вдовенко И.В., Коломейчук А.В., Филиппова Н.В. Особенности самосознания и ценностных ориентаций у больных с кардиологическими заболеваниями // Вестник неврологии, психиатрии и нейрохирургии. – 2015. (в печати)
8. Сухова Е.Д. Медико-психологическая реабилитация больных хроническими заболеваниями легких: автореф. дисс. докт. мед. наук. – Самара, 2003.
9. Хроническая обструктивная болезнь легких. Федеральная программа / под ред. акад. РАМН, профессора А.Г. Чучалина. 2-е изд., перераб. и доп. – М., 2004. – 61 с.
Во всем мире отмечается неуклонный и значительный рост заболеваемости хроническими заболеваниями легких. Медико-социальное значение их велико в связи с распространенностью, высокой смертностью и сложностью не только медикаментозного лечения, но и психологической коррекции. Такие заболевания как бронхиальная астма и хронические обструктивные болезни легких часто приводят к инвалидности [8, 9]. Психологические особенности больных с бронхолегочными заболеваниями привлекали внимание не только врачей-интернистов, но и психологов и психиатров в течение нескольких десятилетий [1, 2, 3, 4, 7, 8]. Однако системные исследования, позволяющие выстраивать патогенетически внятную внутреннюю картину заболеваний с дальнейшей систематизацией мишеней психокоррекционной работы до настоящего времени практически отсутствуют.
Особенное значение в лечении больных с заболеваниями со сложными психосоматическими и соматопсихическими соотношениями имеет внутренний процесс взаимодействия компонентов самосознания. Понимание механизмов взаимодействия структур самосознания позволяет выявлять глубокие внутриличностные конфликты, и, следовательно, проявлять феноменологию расстройства, выявлять мишени психокоррекции и выстраивать эффективные программы лечения и реабилитации [5, 6].
Целью настоящего исследования явилось выявление особенностей самосознания и конфликтов в ценностных ориентациях у больных с хроническими заболеваниями легких.
Материалы и методы исследования
Результаты исследования и их обсуждение
Исследование психологических защит в контрольной группе исследования продемонстрировало наиболее частое использование замещения, проекции и реактивного образования. Подавление, интеллектуализация и компенсация использовались реже.
В основной группе исследования, в отличие от контрольной, пациенты с бронхолегочными заболеваниями более часто в качестве психологических защит использовали интеллектуализацию, несколько реже – подавление. Самые низкие уровни использования в данной группе были отмечены у компенсации и регресса (табл. 1).
Психологические защиты у испытуемых контрольной группы и больных с бронхолегочными заболеваниями (в процентелях)
Показатели актуальной и идеальной самооценки у лиц основной и контрольной группы (по шкалам в %)
Нормативные идеалы и индивидуальные приоритеты у лиц контрольной и основной группы (в относительных единицах)
Уровни использования психологических защит соматически здоровыми лицами и пациентами в бронхолегочными заболеваниями (в %)
Уровни психологических защит
Уровни неудовлетворенности собой у лиц контрольной и основной групп исследования (в %)
Уровни неудовлетворенности собой
Уровни конфликтности в ценностях у лиц контрольной и основной группы (в %)
Уровни конфликтности в ценностях
Низкий уровень использования психологических защит в контрольной группе был присущ лишь 10 % испытуемых, а пациенты с бронхолегочными заболеваниями продемонстрировали неспособность оставаться на низком уровне использования защитных психологических механизмов (0 %) (табл. 4).
При статистической обработке результатов исследования самооценки испытуемых были получены показатели величины неудовлетворенности собой. Испытуемые как основной, так и контрольной группы в абсолютном большинстве имели низкий уровень неудовлетворенности собой: 85 % и 96 % соответственно (табл. 5). При этом средний уровень неудовлетворенности собой у пациентов с бронхолегочной патологией определялся в 3,8 раза чаще, чем у здоровых испытуемых.
В результате статистической обработки был получен показатель конфликтности между ценностями для каждого испытуемого. Отмечено, что чуть более половины испытуемых контрольной группы (53 %) и половина пациентов с бронхолегочными заболеваниями (50 %) имели низкие показатели конфликтности в ценностях. Однако, среди пациентов лица с высокой конфликтностью в ценностях отсутствовали, в то время как среди здоровых лиц высокий уровень конфликтности был выявлен в 4 % наблюдений (табл. 6).
При корреляционном анализе результатов проведенных методик в соматически здоровой группе и группе пациентов с бронхолегочными заболеваниями была отмечена положительная корреляция со средним уровнем достоверности между уровнями неудовлетворенности собой и уровнями психологических защит. Следовательно, чем выше неудовлетворенность собой, тем выше уровень психологических защит.
У здоровых испытуемых также были выявлены положительная корреляция со средним уровнем достоверности между уровнем неудовлетворенности собой и уровнем конфликтности в ценностях и отрицательная корреляция со средним уровнем достоверности между уровнем конфликтности в ценностях и уровнем использования психологических защит. Это позволяет предположить, что при повышении внутриличностной конфликтности возможно возрастание неудовлетворенности собой, и для высокого уровня конфликтности в ценностях в данной группе испытуемых характерен низкий уровень использования психологических защит.
Корреляционный анализ показал, что при начальном возрастании (до средних показателей) внутриличностной конфликтности у людей без соматической патологии возрастает неудовлетворенность собой и уровень использования психологических защит. При достижении показателей внутриличностного конфликта у испытуемых контрольной группы выше среднего показатели неудовлетворенности собой возрастают, а уровень использования психологических защит начинает снижаться (рис. 1).
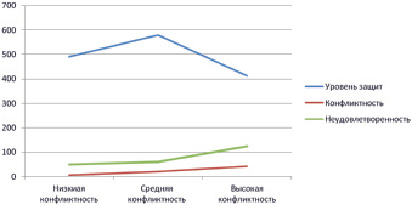
Рис. 1. Профиль взаимосвязи уровней неудовлетворенности собой и использования психологических защит с уровнем конфликтности в ценностях личности у испытуемых контрольной группы
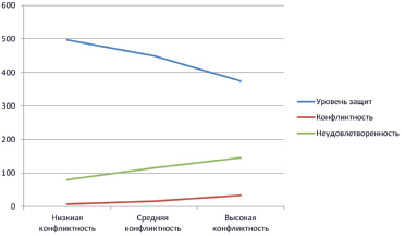
Рис. 2. Профиль взаимосвязи уровней неудовлетворенности собой и использования психологических защит с уровнем конфликтности в ценностях личности у испытуемых кардиологического профиля
У больных с бронхолегочной патологией выявлена положительная корреляция со средним уровнем достоверности между уровнем неудовлетворенности собой и уровнем конфликтности в ценностях, что свидетельствует о том, что при повышении уровня конфликтности в ценностях возрастает и уровень неудовлетворенности собой.
В ходе данного исследования была также выявлена отрицательная корреляция со средним уровнем достоверности между уровнем конфликтности в ценностях и уровнем использования психологических защит, т.е. для высокого уровня конфликтности в ценностях характерен низкий уровень использования психологических защит.
Таким образом, опираясь на результаты корреляционного анализа можно сделать заключение, что при начальном возрастании (до средних показателей) внутриличностной конфликтности у пациентов с бронхолегочной патологией возрастает неудовлетворенность собой, однако уровень использования психологических защит начинает снижаться. При достижении показателей внутриличностного конфликта выше среднего показатель неудовлетворенности собой у испытуемых возрастает, а уровень использования психологических защит продолжает снижаться (рис. 2).
Выводы
1. У пациентов с хроническими заболеваниями бронхолегочной системы выявляется своеобразная, отличная от таковой у здоровых людей, структура самосознания и ценностных ориентаций.
3. У исследованных больных выявлен выраженный конфликт идеальной и актуальной самооценки. Актуальными для них явились внешность и характер, а идеальными – способности и здоровье.
4. У пациентов с хроническими бронхолегочными заболеваниями выше, чем у здоровых лиц, уровень неудовлетворенности собой и, в то же время, среди них нет людей с высоким уровнем конфликтности в ценностях (в отличие от контрольной группы).
6. У пациентов с бронхолегочными заболеваниями и здоровых лиц выявлены различные профили взаимосвязей уровней неудовлетворенности собой и использования психологических защит с уровнем конфликтности в ценностях.
7. У соматически здоровых лиц при возрастании уровня внутриличностного ценностного конфликта до определенного уровня возрастает и неудовлетворенность собой, и уровень использования психологических защит, а затем наступает критическая точка, после прохождения которой защит становится меньше, и включаются адекватные ресурсы для преодоления кризиса.
8. У больных с бронхолегочными заболеваниями при росте внутриличностного ценностного конфликта уровень неудовлетворенности собой возрастает, а уровень использования психологических защит снижается без критической точки, т. е. адекватные ресурсы не подключаются.
9. Понимание своеобразия и особенности структуры самосознания, ценностных конфликтов и профилей взаимосвязей уровней неудовлетворенности собой и использования психологических защит с уровнем конфликтности в ценностях у пациентов с бронхолегочной патологией позволит выстраивать патогенетически корректные психотерапевтические программы.
Соматическое заболевание – это патология, которая возникла на физиологическом уровне, в результате определенных психологических травм или патологий. Нередко в терапевтических стационарах встречаются молодые женщины, у которых вместе с физиологическими проблемами присутствуют аффективные заболевания, расстройство адаптации.
Причины, выявление и методики лечения соматических расстройств
Расстройства соматического характера могут иметь различные формы, наиболее распространенными являются анорексия, депрессивное, конверсионное, сексуальное расстройство, астенический синдром. Пациенты жалуются на боли в груди, тошноту, отвращение от пищи, онемение конечностей. Причины соматических расстройств заключаются в психических отклонениях. Лечение зависит от вида расстройства, его формы и степени тяжести.

Соматическое заболевание – это патология, которая возникла на физиологическом уровне, в результате определенных психологических травм или патологий. Нередко в терапевтических стационарах встречаются молодые женщины, у которых вместе с физиологическими проблемами присутствуют аффективные заболевания, расстройство адаптации. Если рассматривать группу более пожилых пациентов, то им, как правило, присущи органические психопатологии. Примечательно, что наличие психологических или психиатрических проблем значительно замедляет процесс лечения соматических заболеваний. Также есть связь между сложностью патологии и психическим состоянием. Очень часто психические расстройства становятся причиной возникновения соматических расстройств. Они могут проявляться по-разному – это расстройство аппетита, тахикардия, импотенция, повышенное потоотделение, диспепсия, общее физическое недомогание. Наиболее ярким примером того, как психическое расстройство влияет на организм, является паническая атака, в процессе которой резко повышается сердцебиение и проявляются другие физические симптомы.
Соматическое состояние: немного истории
Основоположником теории связи психологического состояния и физиологических расстройств стал Томас Ханна, исследователь и ученый 20-го века. Им было написано несколько научных трудов и налажен выпуск журнал. За основу своих трудов он взял учение Моше Фельденкрайза. Так, ученый хорошо понимал, что работа в данном направлении будет в будущем полезной для общества.
Этиология соматических расстройств
- расстройства аппетита и пищеварения. Сюда следует отнести булимию и анорексию. Такие заболевания обычно проявляются у девушек, стремящихся любыми способами сбросить лишний вес или достичь в их понимании идеальной фигуры. Если при анорексии пациентки практически не едят, то при булимии они поглощают огромное количество пищи, после чего принимают слабительные и другие средства, либо вызывают рвоту, чтобы освободить желудок;
- астенический синдром. Характеризуется повышенной утомляемостью, нестабильностью психоэмоционального состояния. Пациенты могут внезапно сорваться на крик, заплакать, впасть в истерику или совершать другие нелогичные действия. Синдром часто сопровождается головными болями, тошнотой и головокружениями, иногда встречаются жалобы на боли в животе и в области сердца;
- конверсионные расстройства. Характеризуются частыми истериками и различными жалобами на здоровье, которые направлены на привлечение повышенного внимания. Пациенты могут жаловаться на головные боли, на сердце, на слабость в конечностях, озноб, удушье, ощущение мурашек по коже. Несмотря на то, что симптомы являются надуманными, пациенты в действительности их ощущают;
- депрессивное расстройство. Пациенты обычно ощущают перепады артериального давления, бессонницу, запоры, тяжесть в груди и головные боли. Обычно такие депрессии сопровождаются тоскливым состоянием;
- ипохондрические расстройства. Проявляются в твердой уверенности пациента в том, что он болен. Обычно такие люди часто посещают различных врачей, проходят множество диагностических обследований, составляют собственные схемы лечения от мнимых болезней и, несмотря на здоровье, твердо уверены, что неизлечимо чем-то больны;
- сексуальные расстройства. Отличаются тем, что пациенты могут иметь проблемы сексуального характера, что сопровождается чувством собственной вины. Иногда подавленное состояние возникает при совершенно нормальной сексуальной жизни.
Почему возникают соматические нарушения?
- Эссенциальные артериальные гипертензии. На развитие очередного приступа влияют сильные эмоциональные потрясения, стресс, чрезвычайная ответственность.
- Нейродермиты. К кожным проблемам приводят комплексы, замкнутость, неуверенность в себе.
- Тиреотоксикозы.
- Пептические язвы.
- Патологии ЖКТ. Такие проблемы возникают во время сильного внутреннего напряжения.
- Ревматоидные артриты. На возникновение и осложнение патологии влияют тревога, депрессивные расстройства.
- Бронхиальные астмы. Считается, что этому заболеванию способствуют неразрешенные эмоциональные конфликты. В частности, это гнев, страх и перевозбуждение.
Как диагностируют и лечат соматические расстройства?
Набор методов диагностики будет зависеть от того, на что именно жалуется пациент. Врачи могут проводить обследования на МРТ, КТ, сделать ряд анализов крови, мочи, применить рентгенографию. Далее, если окажется, что пациент не имеет никаких физиологических проблем со здоровьем, становится ясно, что жалобы носят соматический характер, и пациент направляется к психиатру. Специалисты проводят лечение таких заболеваний антидепрессантами и анксиолитиками, сеансами когнитивно-поведенческой терапии, поддерживающей терапией. Обычно расстройства такого характера не являются серьезным заболеванием, и врачи легко с ними справляются. Нередко для полноценного лечения психиатры ведут сотрудничество с теми специалистами, от которых был направлен пациент – например, если он жаловался на боли в желудке, то психиатр будет работать совместно с гастроэнтерологом.
Профилактика при соматических расстройствах
Читайте также:

