Реферат на тему вакцины
Обновлено: 27.04.2024
Когда ребенок появляется на свет, он обычно имеет иммунитет к некоторым болезням. Это заслуга борющихся с болезнями антител, которые передаются через плаценту от матери к будущему новорожденному. Впоследствии, кормящийся грудью младенец постоянно получает дополнительные антитела с грудным молоком. Но такой иммунитет носит только временный характер.
Вакцинация (прививка, иммунизация) - создание искусственного иммунитета к некоторым болезням. Для этого используются относительно безобидные антигены (белковые молекулы), которые являются частью микроорганизмов, вызывающих болезни. Микроорганизмами могут быть вирусы, типа кори, или бактерии.
Вакцинация - одно из самых лучших средств, чтобы защитить детей против инфекционных болезней, которые вызывали серьезные болезни прежде, чем прививки были доступны. Необоснованная критика вакцинации в прессе, была вызвана стремлением журналистов к раздуванию сенсаций из отдельных случаев послевакцинальных осложнений. Да, побочные эффекты свойственны всем лекарственным препаратам, в том числе и вакцинам. Но риск получить осложнение от прививки гораздо ничтожнее, чем риск от последствий инфекционной болезни у непривитых детей.
Вакцины стимулируют ответ иммунной системы так, как будто имеет место реальная инфекция. Иммунная система затем борется с "инфекцией" и запоминает микроорганизм, который ее вызвал. При этом если микроб вновь попадает в организм, эффективно борется с ним.
В настоящее время имеются четыре различных типа вакцин:
Важно удостовериться, что Ваши дети иммунизируются в правильные сроки. Рекомендуемые прививки для детей. Следующий план прививок рекомендуется педиатрами. Обычно, только здоровые дети прививаются строго по графику, так что вопрос о сроках вакцинации решается индивидуально Вашим педиатром.
1. Вакцинация АКДС (дифтерия, столбняк, коклюш). первая - в 3 месяца вторая - в 4 месяца третья - в 5 месяцев от рождения Ревакцинации: первая (RV1) - 18 месяцев, АКДС вторая (RV2) - 6 лет, АДС-М третья (RV3) - 11 лет, АД-М четвертая (RV4) - 16-17 лет, АДС-М взрослые - однократно, каждые 10 лет, АДС-М (АД-М) 2. Вакцинация полиомиелита. первая - в 3 месяца вторая - в 4 месяца третья - в 5 месяцев от рождения Ревакцинации: первая (RV1) - 18 месяцев вторая (RV2) - 2 года третья (RV3) - 6 лет 3. БЦЖ (против туберкулеза) Вакцинация на 4-7 день жизни (как правило в родильном доме) Ревакцинации: первая (RV1) - 7 лет вторая (RV2) - 14 лет (проводится детям, неинфицированным туберкулезом и не получившим прививку в 7 лет) 4. Корь, паротит, краснуха Вакцинация в 1 год. Ревакцинация в 6 лет. 5. Гепатит В.
| I схема | II схема | |
| Первая вакцинация | Новорожденные в первые 24 часа жизни (перед прививкой БЦЖ) | 4-5 месяц жизни ребенка |
| Вторая вакцинация | 1 месяц жизни ребенка | 5-6 месяц жизни ребенка |
| Третья вакцинация | 5-6 месяц жизни ребенка | 12-13 месяц жизни ребенка |
Вакцина АКДС
АКДС вакцина защищает против дифтерии, столбняка и коклюша. АДС-М и АД-М это формы той же самой вакцины. Дифтерия, это серьезная инфекция, при которой может происходить блокирование дыхательных путей. Кроме того, дифтерия чревата серьезными осложнениями - поражением сердца, почек и пр.
Использование АКДС вакцины практически ликвидировало дифтерию и столбняк и заметно уменьшило число случаев коклюша. Но, в настоящее время, наблюдается рост заболеваемости дифтерией. Поэтому в регионах с неблагоприятной обстановкой проводится дополнительная вакцинация взрослого населения.
Столбняк (тетанус) - поражение нервной системы, вызванная бактериями, загрязняющими рану. Столбняк может быть в любом возрасте. Коклюш - поражение дыхательной системы, характеризуется "спазматическим" кашлем. Осложнения могут быть у детей до первого года жизни; дети на первом месяце жизни особенно восприимчивы к инфекции.
Вакцина АКДС вводится внутримышечно в ягодицу или бедро.
План вакцинации
Вакцинация АКДС является обязательным условием при устройстве ребенка в детский сад. После проведения вакцинации и ревакцинации согласно плану (см. выше), проводятся ревакцинации взрослым каждые 10 лет (вакциной АДС-М).
Побочные эффекты
Вакцина часто вызывает умеренные побочные эффекты: небольшая лихорадка, умеренная болезненность, покраснение и припухание в месте инъекции. Повышение температуры тела (как правило не выше 37,5 С), легкое недомогание в течение 1-2 дней. У детей, склонных к аллергическим реакциям, может быть сыпь.
Серьезные осложнения, вызванные АКДС иммунизацией редки; они происходят в меньше чем одном проценте случаев вакцинации. Они могут включать судороги на фоне лихорадки, у склонных к ним детей; выраженную аллергическую реакцию.
Когда вакцинация откладывается
Если новорожденный имеет более серьезную болезнь чем умеренная простуда. Когда новорожденный имеет неврологические нарушения, или отстает в развитии, из вакцины исключается компонент коклюша. Эти дети могут получать АДС-М вакцину (дифтерия и столбняк). Если была выраженная реакция на предыдущее введение АКДС, консультируются с педиатром прежде, чем новорожденный вакцинируется:
Дети, которые имели проблемы с АКДС/АДС-М вакциной, обычно могут безопасно получать АД-М вакцину. Для снятия болезненности, припухлости и красноты в области инъекции, врач может назначать парацетамол, или другие противовоспалительные препараты. Некоторые врачи рекомендуют прием препаратов перед вакцинацией. Теплая ткань или грелка также может помочь уменьшить болезненность.
Вакцина против полиомиелита
Полиомиелит - желудочно-кишечная вирусная инфекция, осложнением которой могут быть параличи. Защита против полиомиелита происходит в более чем 90 процентов от всех иммунизируемых детей.
Имеется два типа вакцины:
План вакцинации
Вакцинация полиомиелита является обязательным условием при устройстве ребенка в детский сад. Проводится вакцинация и ревакцинация согласно плану (см. выше). Также проводятся ревакцинации взрослым, если они не вакцинированы в детстве и выезжают в опасные по полиомиелиту районы.
В настоящее время, под эгидой ВОЗ, реализуется программа по искоренению полиомиелита к 2000 году. В рамках той программы проводится массовая вакцинация детей, вне традиционного графика иммунизации.
Когда вакцинация откладывается
Если новорожденный имеет иммунные нарушения (тогда IPV вакцина рекомендуется вместо OPV вакцины). Дети с иммунными нарушениями должны избежать контакта с любым, кто получил живой вирус, OPV вакцину, в течение двух недель после прививки. Вводимая IPV вакцина не должна быть дана людям с серьезной аллергией к неомицину или стрептомицину. OPV вакцина, как правило, не имеет серьезных побочных эффектов. IPV вакцина может вызывать умеренную болезненность и красноту в месте введения в течение нескольких дней; это можно устранить противовоспалительными лекарственными средствами типа парацетамола.
Вакцина БЦЖ
Применяется против туберкулеза. Представляет собой живые, ослабленные бактерии туберкулеза. Туберкулез - инфекция поражающая преимущественно легкие, но процесс может затрагивать любые органы и системы организма. Возбудитель туберкулеза - микобактерия Коха - очень устойчива к применяемому лечению.
Вакцинация проводится, обычно в родильном доме. Вводится внутрикожно в верхней части левого плеча. После введения вакцины образуется небольшое уплотнение, которое может нагноится и постепенно, после заживления, образуется рубчик (как правило весь процесс длится от 2-3 месяцев и дольше). Для оценки приобретенного иммунитета, в дальнейшем, ребенку ежегодно проводится туберкулиновая проба (реакция Манту).
Вакцины. Виды антигенов вакцин. Классификация вакцин. Виды вакцин. Живые вакцины. Ослабленные ( аттенуированные ) вакцины. Дивергентные вакцины.
Вакцины — иммунобиологические препараты, предназначенные для активной иммунопрофилактики, то есть для создания активной специфической невосприимчивости организма к конкретному возбудителю. Вакцинация признана ВОЗ идеальным методом профилактики инфекционных заболеваний человека. Высокая эффективность, простота, возможность широкого охвата вакцинируемых лиц с целью массового предупреждения заболевания вывели активную иммунопрофилактику в большинстве стран мира в разряд государственных приоритетов. Комплекс мероприятий по вакцинации включает отбор лиц, подлежащих вакцинации, выбор вакцинного препарата и определение схемы его использования, а также (при необходимости) контроль эффективности, купирование возможных патологических реакций и осложнений. В качестве Аг в вакцинных препаратах выступают:
• цельные микробные тела (живые или убитые);
• отдельные Аг микроорганизмов (наиболее часто протективные Аг);
• токсины микроорганизмов;
• искусственно созданные Аг микроорганизмов;
• Аг, полученные методами генной инженерии.
Большинство вакцин разделяют на живые, инактивированные (убитые, неживые), молекулярные (анатоксины) генно инженерные и химические; по наличию полного или неполного набора Аг — на корпускулярные и компонентные, а по способности вырабатывать невосприимчивость к одному или нескольким возбудителям — на моно- и ассоциированные.
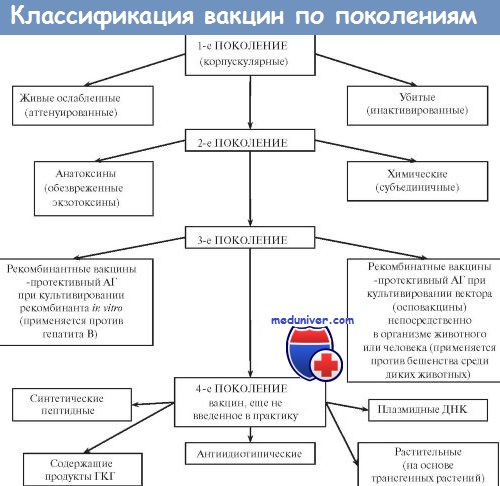
Живые вакцины
Живые вакцины — препараты из аттенуированных (ослабленных) либо генетически изменённых патогенных микроорганизмов, а также близкородственных микробов, способных индуцировать невосприимчивость к патогенному виду (в последнем случае речь идёт о так называемых дивергентных вакцинах). Поскольку все живые вакцины содержат микробные тела, то их относят к группе корпускулярных вакцинных препаратов.
Иммунизация живой вакциной приводит к развитию вакцинального процесса, протекающего у большинства привитых без видимых клинических проявлений. Основное достоинство живых вакцин— полностью сохранённый набор Аг возбудителя, что обеспечивает развитие длительной невосприимчивости даже после однократной иммунизации. Живые вакцины обладают и рядом недостатков. Наиболее характерный — риск развития манифестной инфекции в результате снижения аттенуации вакцинного штамма. Подобные явления более типичны для противовирусных вакцин (например, живая полиомиелитная вакцина в редких случаях может вызвать полиомиелит вплоть до развития поражения спинного мозга и паралича).
Ослабленные ( аттенуированные ) вакцины
Ослабленные (аттенуированные) вакцины изготавливают из микроорганизмов с пониженной патогенностью, но выраженной иммуногенностью. Введение вакцинного штамма в организм имитирует инфекционный процесс: микроорганизм размножается, вызывая развитие иммунных реакций. Наиболее известны вакцины для профилактики сибирской язвы, бруцеллёза, Ку-лихорадки, брюшного тифа. Однако большая часть живых вакцин — противовирусные. Наиболее известны вакцина против возбудителя жёлтой лихорадки, противополи-омиелитная вакцина Сэйбина, вакцины против гриппа, кори, краснухи, паротита и аденовирусных инфекций.
Дивергентные вакцины
В качестве вакцинных штаммов используют микроорганизмы, находящиеся в близком родстве с возбудителями инфекционных болезней. Аг таких микроорганизмов индуцируют иммунный ответ, перекрёстно направленный на Аг возбудителя. Наиболее известны и длительно применяются вакцина против натуральной оспы (из вируса коровьей оспы) и БЦЖ для профилактики туберкулёза (из микобактерий бычьего туберкулёза).
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.

Реферат содержит самую полную информацию о вакцинах и их производстве.
Содержание:
Живые ослабленные микроорганизмы. Инактивированные или убитые микроорганизмы. Очищенные или рекомбинантные субъединичные вакцины. Изменения в производстве вакцин. Рекомбинантные белковые вакцины. Улучшенные противогриппозные вакцины. Несоответствие объемов производства потребности в противогриппозных вакцинах. Существующие и планируемые мировые ресурсы противогриппозной вакцины. Новые методы создания вакцин. Генные вакцины. VLP-вакцины. Вакцины растительного происхождения. Новые адъюванты и системы доставки. Выводы.
Белов В.C. (ред.). Руководство для организаторов, и сведения для медицинских работников и родителей. Внедрение вакцинации против вирусного гепатита В в национальные программы иммунизации
- формат doc
- размер 621.5 КБ
- добавлен 29 сентября 2011 г.
М.: Минздрав, доплн. 2007 г. - 59 с. Руководство для организаторов, и сведения для медицинских работников и родителей. Гепатит В представляет собой одну из ведущих проблем современного здравоохранения во всем мире. Приблизительно у 30% населения земного шара, т. е. почти у 2 миллиардов человек, выявлены серологические маркеры вирусного гепатита В (ГВ) (1). По оценочным данным приблизительно у 350 миллионов из них ГВ приобрел хроническую форму.
Доклад - Вакцины
- формат doc
- размер 531.03 КБ
- добавлен 04 августа 2011 г.
ВГМУ (Владивосток), каф. микробиологии, 1998. Шрифт файла Times New Roman. Для чего нужны прививки? Вакцинация АКДС (дифтерия, столбняк, коклюш). Вакцинация полиомиелита. БЦЖ (против туберкулеза). Корь, паротит, краснуха. Гепатит В. Вакцина АКДС. Вакцина против полиомиелита. Вакцина против паротита (свинки). План вакцинации.
Макаров А.Б. Вакцины: аргументы за и против
- формат pdf
- размер 2.62 МБ
- добавлен 13 марта 2011 г.
Сборник материалов для родителей, принимающих осознанные решения на основе исчерпывающей информации. Данное исследование представляет собой упорядоченный список аргументов за и против вакцинации детей. Собраны данные государственных служб здравоохранения Украины, России и США, мнения врачей, отзывы родителей. Приведены расследования журналистов, информация о судебных решениях по искам, связанных с вакцинацией. Также рассмотрены примеры результато.
Медуницын Н.В., Покровский В.И. Основы иммунопрофилактики и иммунотерапии инфекционных болезней
- формат pdf
- размер 1.58 МБ
- добавлен 27 мая 2010 г.
Презентация - Холодовая цепь
- формат ppt
- размер 137.5 КБ
- добавлен 07 октября 2010 г.
Презентация - Холодовая цепь. Семинар подготовили Жданов В. А. и Кашпур Е. М. Что такое холодовая цепь - т. е. транспортировка вакцины от производителя до потребителя при оговоренной температуре, для чего необходимо ее соблюдения и правила ее соблюдения. Для врачей инфекционистов, эпидемиологов, педиатров, обучающихся на факультете повышения квалификации врачей, интернов, студентов профильных дисциплин.
Реферат - Інфекційні захворювання
- формат doc
- размер 19.33 КБ
- добавлен 05 января 2011 г.
1. Поняття інфекційних захворювань. 2. Україна та інфекційні хвороби. 3. Дещо із прикладів життя. Висновки. Список використаної літератури.
Реферат - Иммунитет
- формат doc
- размер 12.45 КБ
- добавлен 03 июля 2011 г.
Кировский Государственный Медицинский Институт. Органы, принимающие участие в иммунитете, делят на 4 группы. Гуморальный иммунитет. Иммунный ответ. Клеточный иммунитет. Гуморальный иммунный ответ. Иммуноглобины класса G. Иммуноглобины класса А. Иммуноглобины класса Е. Иммуноглобины класса D. Регуляция иммунитета. Иммунная регуляторная система.
Сергеев В.А., Непоклонов Е.А., Алипер Т.И. Вирусы и вирусные вакцины
- формат djvu
- размер 3.68 МБ
- добавлен 16 мая 2011 г.
М: Библионика - 524 стр. - 2007 г. Монография посвящена, в основном, одной из наиболее актуальных проблем вирусологии — специфической профилактике вирусных болезней человека и животных. В ней в краткой форме приведены наиболее важные научные и практические достижения. Показаны основные тенденции развития исследований в этой быстро развивающейся области биологической науки. Решение многих важных проблем здравоохранения и ветеринарии на основе спец.
Червонская Г.П. Прививки: мифы и реальность
- формат doc
- размер 708.19 КБ
- добавлен 03 июня 2009 г.
Инфекционные болезни во все времена были главными врагами человека. История знает множество примеров опустошительных последствий оспы, чумы, холеры, тифа, дизентерии, кори, гриппа. Достаточно вспомнить, что упадок Древней Греции и Рима связан не столько с войнами, которые они вели, сколько с чудовищными эпидемиями чумы, уничтожившими большую часть населения. В XIV веке чума погубила треть населения Европы. Из-за эпидемии натуральной оспы через 15 лет после нашествия Кортеса от 30-миллионной империи инков осталось менее 3 млн человек
Содержание работы
1. Введение.
2. Открытие вакцины против натуральной оспы.
3. Вклад Луи Пастера в историю вакцинопрофилактики.
4. Открытие вакцин против чумы и холеры.
5. БЦЖ-вакцина.
6. Последующая хронология создания вакцин.
7. Заключение.
8. Список используемой литературы.
Файлы: 1 файл
история фармации.doc
Министерство здравоохранения Республики Беларусь
Витебский государственный ордена Дружбы народов
медицинский университет
Кафедра общественного здоровья и здравоохранения
РЕФЕРАТ
- Введение.
- Открытие вакцины против натуральной оспы.
- Вклад Луи Пастера в историю вакцинопрофилактики.
- Открытие вакцин против чумы и холеры.
- БЦЖ-вакцина.
- Последующая хронология создания вакцин.
- Заключение.
- Список используемой литературы.
В поисках средств против инфекционных заболеваний люди испробовали многое - от заклинаний и заговоров до дезинфицирующих средств и карантинных мер. Однако только с появлением вакцин началась новая эра борьбы с инфекциями. В состав вакцин входят микроорганизмы целиком (ослабленные или убитые) либо отдельные их компоненты. Они служат своеобразным учебным "муляжом". Благодаря вакцине иммунная система запоминает характерные признаки врага и при встрече с живым возбудителем немедленно узнает его и уничтожает.
Открытие вакцины против натуральной оспы
Термин "вакцина" произошел от французского слова vacca - корова. Его ввел Луи Пастер в честь английского врача Эдварда Дженнера, которого, несомненно, можно считать пионером в области вакцинопрофилактики. В 1796 году во время практики в деревне Дженнер обратил внимание, что фермеры, работающие с коровами, инфицированными коровьей оспой, не болеют натуральной оспой. Взяв содержимое из образовавшихся везикул-пузырьков на пальцах доильщиц коров, Дженнер ввел инокулят восьмилетнему мальчику и. своему сыну (последний факт мало известен даже специалистам). Спустя полтора месяца заразил их натуральной оспой. Дети не заболели. Этим историческим моментом датируется начало вакцинации - прививок с помощью вакцины.
Оспа с глубокой древности была распространенным заболеванием в Индии и Китае. Любопытно, что оспа, подобно кори и скарлатине, была преимущественно болезнью детского возраста, и еще в начале XIX века в медицинских изданиях её называли "детской оспой". Так же еще в глубокой древности было установлено, что даже во время грозных эпидемий заболевал оспой или чумой только определенный процент людей. Кроме того было замечено, что однажды переболевшие гарантированы от повторных заболеваний. Из подобных наблюдений возник обычай вариоляции (от латинского "оспа" -variola) Вариоляцию проводили в разной форме: вводили здоровым детям оспенные детриты, надевали рубашки с оспенных больных. Брамины, проводившие прививки более цивилизованно - в особых условиях определённой стерильности - делали неглубокие надрезы на предплечьях, вводя в ранки содержимое папул (везикул - оспенных пузырьков).
По прошествии определенного времени подвели итоги результатов такой методики прививок. Оказалось, что благодаря этой процедуре распространенность натуральной оспы резко возросла. Создалось положение, которое назвали "оспенным бедствием ХVIII столетия", и вариоляция была отменена - "оставлена всем образованным миром, запрещена даже законами".
Дженнер не изобретал вакцину! Он усовершенствовал метод, о котором знали за 800 лет до Рождества Христова, о чём свидетельствует книга "Sancteya grantham". Да и сам Дженнер не скрывал и постоянно упоминал в своих публикациях о предшественниках: "о не заболевании доильщиц я впервые услышал от одной крестьянки горной Шотландии", - цитирует Дженнера профессор Н.П. Гундобин.
Но Дженнер считал, что риск введения живой инфекционной субстанции здоровому человеку, тем более - детям, был очень велик. Поэтому к своему "звездному часу" - к поединку со страшной болезнью вел почти 30 лет.
Сам Дженнер относился к прививкам осповакциной как к серьёзной биологической операции, настаивая на том, чтобы "врачи были основательно знакомы с правильным течением коровьей оспы у человека, не упрощая эту хирургическую операцию, строго соблюдая правила асептики".
Вклад Луи Пастера в историю вакцинопрофилактики
В конце XIX века (1881 г.) произошло еще одно событие в иммунологии - открытие принципа искусственного создания вакцин. Принадлежит оно французскому химику Луи Пастеру, доказавшему возможность экспериментальной разработки способа аттенуации исходных свойств возбудителей инфекционных болезней для последующего получения живых вакцин. Изучая свойства возбудителя куриной холеры, Л. Пастер установил, что в определённой дозе эти бактерии очень быстро убивают кур. НО. однажды, прервав свои исследования, Пастер уехал отдыхать. Культуру куриной холеры оставил при комнатной температуре в лаборатории. Вернувшись, продолжил исследования с забытой - "постаревшей" бактериальной суспензией. Чтобы проверить её активность, он ввёл "забытые" бактерии курам. Птицы остались здоровыми и даже не заболели. Проверяя свежую культуру холеры, Пастер ввёл её чистым курам и тем, которые раньше получили "состарившуюся". Чистые, контрольные куры, погибли, а предварительно "иммунизированные" забытыми бактериями - выжили. Начиная с этих опытов, путём искусственного ослабления возбудителей инфекционных болезней, Пастер получил несколько видов живых вакцин, среди них - против сибирской язвы, против бешенства. Бешенство - не менее страшное заболевание, чем оспа, поскольку заканчивается и теперь чаще всего смертью после укуса больными или хронически инфицированными собаками, лисами, волками, летучими мышами и некоторыми другими животными.
В лабораторных условиях было абсолютно точно доказано, что болезнь никогда самопроизвольно не возникает: возбудитель находится либо в слюне, либо в центральной нервной системе. Для культивирования вируса был выбран кролик. Ученый культивировал возбудитель в мозге кролика, перевивал болезнетворный материал от одного животного к другому, от умершего к живому. Наконец наступил самый ответственный этап – создание вакцины для предупреждения болезни.
Шли месяцы, годы напряженной работы. Л.Пастер вместе с Э.Ру, Ш.Шамберланом сутками не выходили из лаборатории. И вот в 1885 году вакцина бала получена!
Подтвердив многократно свою идею в экспериментах на животных, Пастер, как и Дженнер, долго не решался применять изготовленную вакцину против бешенства на человеке, укушенном больным животным, т.е. возможно уже на заболевшем человеке. В данном случае этот биопрепарат используется с лечебно-профилактической целью, спасая от заболевания бешенством после укуса - привнесения инфекционного агента. Суть в том, что восприимчивый человек заболевает в том случае (если животное инфицировано), когда вирус бешенства проникает через раны - места укуса - в клетки центральной нервной системы - в мозг: путь не короткий и требует немалого времени. Инкубационный (скрытый) период для развития этого инфекционного процесса гораздо продолжительнее, чем при многих других вирусных инфекциях, и может продолжаться несколько недель и даже месяцев. Именно это "счастливое" обстоятельство и имел в виду Л. Пастер: успеть "перегнать" развитие заболевания, мобилизовав мощные защитные силы организма с помощью прививки, преградив путь продвижения вируса к мозгу.
Но судьба распорядилась иначе. В неимоверных мучениях от бешенства продолжали погибать люди. К ученому обратились обезумевшие от горя матери детей, искусанных бешеными собаками и обреченных на гибель. Это были 9–летний Иосиф Мейстер и 14–летний Жан Батист Жюпиль (последнему на территории Института Пастера в Париже поставлен памятник, изображающий мальчика, храбро сражавшегося с бешеной собакой). Оба мальчика были спасены благодаря вакцинации, и это стало поистине выдающимся событием в истории медицины.
Трагедия маленького уездного городка не была исключением для России, где эта болезнь ежегодно уносила сотни жизней. Эффективного средства против бешенства в России, как и в других странах, еще не было.
Л.Пастер с нетерпением ждал прибытия смолян. Истекал контрольный срок для введения вакцины. К тому же люди искусаны бешеным волком, не собакой. Подействует ли вакцина? Семнадцать человек остались в живых. Но смерть троих, ставшая результатом волокиты с отправкой больных, вызвала поток нападок на Л.Пастера. Началась клеветническая кампания. Ученый продолжал отстаивать свой метод. Из России прибыла еще одна группа из семи человек, укушенных бешеным волком, на этот раз из Орловской губернии. Пастер уже знал, что схема прививок таким больным должна быть иной. Ни один из прибывших орловцев не умер.
Зная, что его метод должен стать достоянием медиков всего мира, Л.Пастер согласился на создание пастеровских станций в других странах, и прежде всего в России – в знак благодарности за доверие, оказанное ему во времена гонений и клеветы. Вторая причина – здесь жили многие его единомышленники и достойные преемники.
Открытие вакцин против чумы и холеры
Следующим значительным шагом в развитии вакцинопрофилактики стало открытие вакцин против холеры и чумы. Автором этих вакцин стал ученик И. Мечникова, уроженец Одессы, Владимир Хавкин. Как еврей Хавкин не имел возможности вести научные исследования в России. Руководство Новороссийского университета, в котором учился Хавкин, стремясь открыть талантливому студенту дорогу к научной карьере, предложило ему принять православие. Однако Хавкин отклонил это предложение. В 1881 И. Мечников перебрался в Швейцарию. В 1888 году Хавкин последовал за ним и занял должность приват-доцента Лозаннского университета. В 1889 г. он по рекомендации И. Мечникова стал сотрудником Пастеровского института в Париже. Владимир Хавкин задался целью создать вакцины против холеры и чумы. Он извел тысячи морских свинок и кроликов, вводя им микробы болезней, чтобы рассчитать необходимую для профилактики дозу. Первый опыт на человеке ученый поставил на себе. Луи Пастер аплодировал успеху Хавкина, однако французские власти не спешили применять вакцину, которую изобрел иностранец. Отказались от предложений Хавкина по противодействию холере и в Петербурге — по тем же политическим причинам.
Таким же решающим был вклад Хавкина в борьбу с чумой, эпидемия которой поразила в 1896 году второй по величине город Индии Бомбей и его окрестности. Прибыв туда с небольшим штатом сотрудников, Хавкин за три месяца создал первую эффективную противочумную вакцину, снова доказал ее безопасность вначале на себе, а затем в течение нескольких лет лично участвовал в вакцинации населения. Отчеты представителей ряда стран, направленных их правительствами в Индию наблюдать за эпидемией чумы, о поразительных результатах вакцины Хавкина способствовали ее признанию в России, Германии, Франции, Италии и других странах.
Но с британской администрацией проблемы были. В 1902 году в одной из индийских деревень девятнадцать крестьян умерли после прививки от столбняка. Хотя причиной была небрежность индийских врачей, делавших уколы, власти обвинили в случившемся доктора Хавкина. Он покинул Индию на три года и вернулся только после принесенных ему извинений. Всего же Владимир Хавкин прожил в Индии 22 года.
Разработка новых вакцин пошла полным ходом в начале XX века, когда появились методы стабильной аттенуации (ослабления инфекционных свойств) микроорганизмов, исключающие риск развития болезни.
Идею Пастера - искусственную аттенуацию возбудителя, в модифицированном варианте использовали Кальметт и Герен (А. Cаlmette, С. Guerin), создав в 1921 г. живую антибактериальную вакцину БЦЖ (бацилла Кальметта и Герена) - против туберкулёза, которая также вызывала и продолжает вызывать сомнения и нарекания, ничуть не меньшие, чем другие живые вакцины.

Первые прообразы вакцин появились еще в древности. Тогда люди не знали ни о бактериях, ни о вирусах, а основывали свои профилактические мероприятия на наблюдениях. Вакцины появились только три столетия назад, а создал их английский врач Эдвард Дженнер. На тот момент в Европе бушевала натуральная оспа, но простые доярки зачастую ей не болели. Все дело в коровьей оспе, которая передавалась им во время доения коров. Доярки болели в легкой форме и к натуральной оспе были уже не восприимчивы. Дженнер создал препарат на основе выделений из гнойничков на руках доярок и вколол его мальчику Джеймсу Фиппсу. Спустя некоторое время он использовал препарат на основе натуральной оспы, но мальчик не заболел. Так началась история профилактических прививок. Само слово вакцина происходит от латинского vaccinus — коровий.
Конечно, не все с радостью побежали делать себе прививки на основе гнойников доярок. Также нередки были случаи ошибок при приготовлении препаратов. Поэтому со временем были разработаны методики позволяющие подтвердить безопасность вакцин и вообще всех лекарств перед тем как они попадут в больницы и аптеки.
Вакцинация сегодня

Современные вакцины, в отличие от вакцины Дженнера, проходят несколько стадий проверки. Сначала их испытывают на животных, обычно это мыши или крысы: не убьет ли состав препарата, достаточна ли дозировка антигенов и тд. После того как пройден этап с животными лекарство доводят до ума и начинаются проверки на людях. К этому моменту вакцина на 99% безопасна и испытания проводят для выявления побочных реакций именно у людей, так как обмен веществ у мышей и людей отличается.
Если опасных побочных реакций для человека не выявлено начинают проверять эффективность прививки. Испытания проводят на многотысячной группе людей, которых делят на две группы: контрольную и экспериментальную. Первая группа получает вместо вакцины пустышку-плацебо. Вторая получает уже саму прививку. О том в какой группе находится испытуемый знает только организатор. Это нужно для того, чтоб сравнить насколько хорошо работает препарат и избежать подтасовок. Например, если в контрольной группе заболело гриппом столько же людей, сколько и в экспериментальной, испытываемую вакцину можно считать бесполезной.
В конечном итоге все вакцины, которые используются для профилактики, эффективны и безопасны. А вот эффективность вакцин от одного заболевания относительно друг друга может отличаться. Вакцина, которая содержит четыре антигена называется четырехвалентной и она гораздо более эффективная, чем трехвалентная, просто потому что может защитить от большего количества штаммов.
Для того чтобы люди знали от чего и когда вакцинироваться был составлен Национальный календарь профилактических прививок. В нем указан возраст, заболевание от которого нужно привиться и количество нужных инъекций.
Аргументы против

Конечно и во времена Дженнера и сегодня есть люди, которых научное сообщество не смогло убедить в безопасности вакцинации.
Так как большую часть вакцин вводят в детском возрасте появилось мнение, что организм не способен выдержать такое вторжение. На самом же деле организм в реальном времени сражается с тысячами вирусов и вакцинация не мешает работе иммунной системы.
Другой не менее редкий тезис — у вакцин много опасных побочных эффектов. Это тоже неверно. Изменения которые происходят после вакцинации можно разделить на два типа: поствакцинальные реакции и поствакцинальные осложнения. Поствакцинальные реакции это покраснение в месте укола, небольшой зуд, легкое повышение температуры. Они проходят через 2-3 дня без какого либо вмешательства и совершенно не опасны для жизни. Поствакцинальные осложнения это судороги, анафилактический шок или паралич, которые возникают крайне редко. И вероятность получить осложнение гораздо ниже, чем вероятность летального исхода от самого заболевания.
Многие антивакцинаторы считают, что эти самые осложнения вызываются консервантами, которые содержатся во всех вакцинах. Они нужны для того, чтобы вакцина доехала до своего потенциального получателя и не потеряла своих свойств. В качестве консервантов используют алюминий или тиомерсал. Но содержание консервантов в вакцинах ничтожно мало, например алюминия с грудным молоком ребенок может получать гораздо больше, чем из прививки.
К чему приводит массовый отказ от вакцинации
Когда вакцинация происходит массово, некоторые болезни исчезают из поля зрения простых людей и больше не кажутся чем то опасным. Это заставляет людей думать, что прививки не так уж и важны.
Например в России и странах СНГ в 90-е годы произошла вспышка дифтерии, в результате погибло около 5 тысяч человек, а всего заболело 150-200 тысяч. Связано это с общим развалом системы здравоохранения и общей незаинтересованностью государства в массовой вакцинации на тот момент.
В 2000 году в Нидерландах в религиозной общине, которая не приемлет вакцинацию в целом произошла вспышка кори. Это событие можно назвать экспериментом в реальных условиях: большинство населения Нидерландов было привито и это позволило сохранить множество жизней и показать эффективность вакцинации.
Тоже самое произошло и в 2005 году в США в штате Индиана. В сообществе антивакцинаторов произошла вспышка кори, которая не распространилась за пределы этого общества, благодаря всеобщей иммунизации.
Массовая иммунизация позволяет обезопасить не только самого себя, но защитить тех людей, которые не могут быть привиты по медицинским показаниям. Всеобщая вакцинация формирует социальный иммунитет и дает шанс однажды избавить мир от самых страшных болезней.
Читайте также:

