Реферат на тему трудная интубация
Обновлено: 05.07.2024
Манипуляции металлическим клинком ларингоскопа и введение жесткой эндотрахеальной трубки часто травмируют ткани дыхательных путей. Хотя в США самой частой причиной исков к анестезиологам является повреждение зубов, помимо этого ларингоскопия и интубация могут стать причиной целого ряда осложнений — от болей в горле до стенозов трахеи. Большинство из них — результат длительного воздействия давления на чувствительные к ишемии структуры дыхательных путей. Если воздействие на ткани превышает капиллярно-артериолярное давление (примерно 30 мм рт. ст.), то они подвергаются ишемии с последующим воспалением, изъязвлением, грануляцией и стенозом. Раздувание манжетки эндотрахеальной трубки минимальным объемом, необходимым для обеспечения герметичности при ИВЛ под положительным давлением (обычно не менее 20 мм рт. ст.), снижает кровоток в слизистой оболочке трахеи (в области контакта с манжеткой) на 75 %. Дальнейшее раздувание манжетки или управляемая артериальная гипотония могут вызвать полное прекращение кровотока в слизистой оболочке.
Постинтубационный круп является результатом отека голосовой щели, гортани или трахеи и особенно опасен у детей. Эффективность кортикостероидов (например, дексаметазона в дозе 0,2 мг/кг, максимальная доза 12 мг) для профилактики постинтубационного отека дыхательных путей остается недоказанной. Паралич голосовых связок вследствие сдавления манжеткой, а также какая-либо иная травма возвратного гортанного нерва вызывают охриплость, а также значительно увеличивают риск аспирации. Трубки, изготовленные по форме дыхательных путей (например, анатомическая эндотрахеальная трубка Lindholm), позволяют снизить частоту развития некоторых из указанных осложнений. Факторы риска возникновения послеоперационной охриплости включают ожирение, трудную интубацию, длительную анестезию. Предварительное смазывание конца трубки или манжетки гидрофильной мазью либо гелем, содержащим местный анестетик, не снижает вероятность развития постинтубационных болей в горле и охриплости. Использование трубок малого размера (6,5 — у женщин и 7,0 — у мужчин) снижает вероятность появления послеоперационных болей в горле. Повторные попытки ларингоскопии при трудной интубации могут вызвать отек голосовых связок, что приводит к невозможности масочной вентиляции: типичный пример того, как плохую ситуацию превращают в опасную для жизни.
2. Патофизиологические реакции на манипуляции в дыхательных путях
Ларингоскопия и интубация трахеи — мощный, грубый стимул для защитных рефлексов дыхательных путей, что предсказуемо влечет за собой гипертонию и тахикардию. Эти гемодинамические сдвиги можно предупредить в/в инъекцией лидокаина (1,5 мг/кг за 1-2 мин до ларингоскопии), алфентанила (10-20 мкг/кг за 2-3 мин до ларингоскопии) или фентанила (3-8 мкг/кг за 4-5 мин до ларингоскопии). Гипотензивные средства, включая натрия нитропруссид, нитроглицерин, гидралазин и пропранолол, также могут эффективно предупреждать преходящую прессорную реакцию. Аритмии — особенно желудочковая бигеминия — достаточно распространенное явление при интубации; обычно это признак поверхностной анестезии.
Ларингоспазм является выраженным непроизвольным сокращением мышц гортани, вызванным сенсорной стимуляцией верхнего гортанного нерва. Пусковой момент ларингоспазма — это скопление отделяемого в глотке или проведение эндотрахеальной трубки через гортань при экстубации. Хотя развитие ларингоспазма возможно и у бодрствующего больного, тем не менее, экстубацию лучше выполнять, если больной либо находится в состоянии глубокой анестезии, либо уже проснулся. Лечение ларингоспазма предусматривает щадящую вентиляцию 100 % кислородом под положительным давлением или введение лидокаина в/в в дозе 1-1,5 мг/кг. При стойком ларингоспазме, вызывающем гипоксию, вводят сукцинилхолин (0,25-1 мг/кг), чтобы обеспечить медикаментозный парез мышц гортани и создать возможность для принудительной ИВЛ. Значительное отрицательное внутригрудное давление, возникающее в результате попыток вдоха при ларингоспазме, может послужить причиной отека легких даже у здоровых молодых людей.
В то время как ларингоспазм представляет собой патологически гипертрофированный защитный рефлекс, аспирация, наоборот, обусловлена угнетением гортанных рефлексов вследствие длительной интубации и анестезии. Бронхоспазм также является рефлекторной реакцией на интубацию, чаще он возникает при сопутствующей бронхиальной астме. Иногда причиной бронхоспазма является эндобронхиальная интубация. К другим патофизиологическим реакциям относится повышение внутричерепного и внутриглазного давления.
Раздел: Медицина, здоровье
Количество знаков с пробелами: 17177
Количество таблиц: 2
Количество изображений: 0
Трудные дыхательные пути – одна из самых серьезных проблем анестезиологии с самого момента ее зарождения. Инвалидизация и гибель пациентов вследствие невозможности обеспечения проходимости дыхательных путей, хотя и существенно снизилась в последнее время, все еще занимает большое место в ряду осложнений анестезии. Важно, чтобы анестезиолог с самого начала своей деятельности поднимал серьезность данной проблемы и не игнорировал ее.
Под трудными дыхательными путями в анестезиологии понимается ситуации, когда имеет место не только трудная интубация, но и трудная масочная вентиляция, затрудненное выведения голосовой щели (ларингоскопия) и трудный хирургический доступ (коникотомия или трахеостомия).
Огромное значение в профилактике сложных ситуаций, связанных с дыхательными путями, имеет их заблаговременная оценка и планирование тактики анестезиолога в той или иной ситуации. Для оценки состояния дыхательных путей рядом исследователей был предложен целый набор тестов (тест Маллампати, тироментальная и стеноментальная дистанция, открывание рта, выдвижение нижней челюсти и т.д.), но как показывает практика, ни одни из них не является достоверным сам по себе. В настоящее время для оценки вероятности трудной интубации рекомендовано использование комплексных тестов. Например, широкое распространение за рубежом получила система LEMON, у нас же распространена шкала МОСКВА-TD. Суть комплексных систем оценки состоит в том, что вместо одного признака (шкалы Маллампати, например), который сам по себе может обладать достаточно низкой прогностической ценностью, может использоваться несколько признаков, объединенных в единую систему оценки. Чаще всего используются: тест Маллампати, открывания рта, разгибание головы, выдвижение нижней челюсти, наличие ожирения, наличие трудной интубации в прошлом. По окончанию оценки врач имеет определенное количество баллов, в зависимости от числа которых может строиться план его действий.
Если говорить о прогнозировании трудной масочной вентиляции, то факторы риска такого состояния также установлены. По данным одного исследования это: радиотерапия по поводу онкологических заболеваний головы и шеи в анамнезе, мужской пол, синдром сонного апное в анамнезе, наличие бороды (это также может быть предиктором трудной интубации), оценка по шкале Маллампати 3–4 и выраженное морбидное ожирение
Оценив состояние дыхательных путей, анестезиолог должен сделать вывод — будут ли с высокой вероятностью иметь место проблемы у данного пациента? Несмотря на то, что проблема неожиданно трудной интубации актуальна, у подавляющего большинства пациентов сложности в обеспечении проходимости дыхательных путей можно прогнозировать. Определив, что у данного пациента проблемы с интубацией (± вентиляцией) будут иметь место, нужно составить план действия на случай развития той или иной ситуации.
Основной вопрос, на который требуется ответить анестезиологу при планировании обеспечения дыхательных путей у такого пациента: в сознании или во сне планируется осуществлять интубацию трахеи? Абсолютные показания для принятия решения в пользу интубации в сознании под местной анестезией: полный желудок и предполагаемые сложности с масочной вентиляцией. В остальных ситуациях выполнение интубации возможно под наркозом.

Интубация пациента в наркозе при предполагаемых сложностях проводится с использованием фибробронхоскопа или видеоларингоскопа. Интубация пациента в сознании под местной анестезией проводится с использованием фибробронхоскопа. В последнем случае крайне важно уделять внимание тщательной анестезии дыхательных путей.
Несмотря на тщательную оценку дыхательных путей перед операцией, в ряде случаев может иметь место неожиданно трудная интубация. Действия анестезиолога в этой ситуации сводятся к последовательному выполнению четкого алгоритма действий (переход к следующему пункту осуществляется при неэффективности предыдущего):
- Вызов помощи, повторные попытки интубации с изменением условий (смена положения головы, клинка, использоание бужа-проводника и т.д.), не более четырех попыток;
- Установка ларингеальной маски для обеспечения вентиляции и оксигенации пациента (не более двух попыток, рекомендуются девайсы второго поколения);
- При неэффективности – последняя попытка вентиляции в четыре руки, с использованием воздуховода и изменением положения головы пациента при необходимости;
- При неэффективности – выполнение хирургической или пункционной коникотомии.
Пациент, у которого имели место сложности с дыхательными путями, должен быть тщательно проинформирован после операции о том, какие сложности были, и как их удалось решить. Оптимальным является выдача пациенту специальной памятки для анестезиологов, которые будут проводить пособия у данного пациента в будущем.
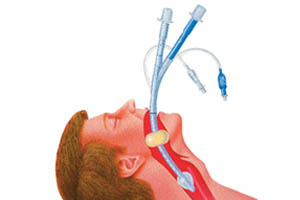
Интубация трахеи – обеспечение нормальной проходимости воздухоносных путей посредством введения специальной трубки в трахею. Применяется для вентилирования легких во время проведения реанимационных процедур, эндотрахеального наркоза или обструкции дыхательных путей. В отоларингологии существует множество надгортанных девайсов, но только интубация была и остается единственным надежным способом обеспечения проходимости воздухоносных путей.
Содержание статьи

Оротрахеальная интубация относится к числу самых распространенных медицинских манипуляций.
Во время процедуры эндотрахеальная трубка (ЭТТ) проходит через всю ротоглотку между голосовыми связками непосредственно в трахею.
На следующем этапе манжета, которая находится в области дистального наконечника трубки, многократно увеличивается в объеме, что обеспечивает герметичность и защиту воздухоносных путей от аспирации кровянистых выделений и желудочного сока.
Показания и противопоказания
Техникой вентилирования воздухоносных путей должны владеть практически все медицинские сотрудники. При наличии жизненных показаний медицинские манипуляции должны совершаться медицинскими бригадами еще на догоспитальном этапе. Интубация в условиях реанимации зачастую приобретает плановый характер и проводится в профилактических целях с помощью миорелаксантов и вводного наркоза.
Условно все противопоказания и показания к искусственному вентилированию легких можно разделить на абсолютные и относительные.
К числу показаний для проведения медицинской манипуляции относятся:
- аспирационный синдром;
- непроходимость воздухоносных путей;
- черепно-мозговые травмы;
- легочно-сердечные реанимации (ЛСР);
- глубокая кома различного генеза.
- эклампсия;
- термоингаляционные травмы;
- отек легких;
- шок различного генеза;
- странгуляционная асфиксия;
- воспаление легких;
- легочная недостаточность;
- эпилептический статус.

При наличии относительных показаний к проведению процедуры решение об искусственном вентилировании дыхательных путей принимается индивидуально и зависит от причины возникновения неотложного состояния пациента.
Нельзя в догоспитальных условиях интубировать пациентов при наличии прямых противопоказаний.
Это может стать причиной грозных осложнений, к числу которых относится гиперкапния, бронхоспазмы, гипоксия и т.д. Искусственное вентилирование легких посредством ЭТТ противопоказано при онкологии воздухоносных путей, деформации черепа, повреждении позвоночника, сильном отеке гортани и глотки, анкилозе височно-челюстных суставов и контрактурах.
Интубационный инструментарий
Как осуществляется интубация трахеи? Техника проведения медицинских манипуляций подробно описана в следующем разделе и заключается в грамотном введении необходимого инструментария в верхние дыхательные пути. Оборудование, посредством которого интубируют пациентов, должно состоять из:
- ларингоскопа – медицинский инструмент, который применяется для облегчения визуализации гортани; наименее травматичными считаются ларингоскопы с изогнутыми наконечниками, которые обеспечивают широкий обзор дыхательных путей;
- троакара – хирургический инструмент, который используют для проникновения в полости человека; стандартный прибор состоит из специального стилета (проводника), оснащенного рукояткой;
- хирургического зажима – металлические ножницы с затупленными лезвиями, которые применяются для очищения ротовой полости от вязкого секрета;
- вентиляционного мешка – резиновая груша, которая соединяется с ЭТТ для ручного вентилирования легких;
- эндотрахеальных трубок – тонкие трубчатые приспособления, которые изготавливаются из термопластичных материалов; после введения трубка в трахее увеличивается в размерах на уровне манжеты, что обеспечивает обтурацию просвета между медицинским оснащением и стенками дыхательных путей;
- инструментов для санации – аспиратор и специальный катетер, предназначенный для очищения трахеи от жидкого секрета, крови и желудочного сока.
Миорелаксация и общая анестезия – необходимые условия для выполнения необходимых медицинских манипуляций.
При полном расслаблении тела риск повреждения слизистой воздухоносных путей многократно снижается.
Однако в догоспитальной обстановке добиться оптимальных условий практически невозможно.
Техника интубации
В большинстве случаев интубацию проводят через рот, что обусловлено возможностью контроля производимых действий с помощью прямой ларингоскопии. Во время терапии положение пациента должно быть исключительно горизонтальным. Максимально возможное выравнивание шеи достигается за счет небольшого валика, подкладываемого под шейный отдел позвоночника сочленение.
Какова техника интубации трахеи?
- посредством специальных препаратов (релаксанты, барбитураты) пациента вводят в наркоз;
- на протяжении 2-3 минут специалист проводит искусственную вентиляцию дыхательных путей посредством кислородной маски;
- правой рукой реаниматолог открывает рот пациента, после чего вводит в ротовую полость ларингоскоп;
- клинок инструмента прижимают к корню языка, что позволяет оттеснить надгортанник вверх;
- после обнажения входа в глотку врач вводит эндотрахеальную трубку.
Неумелые манипуляции интрубирующего могут привести к гипоксии или спадению одного из легких пациента.
Чтобы возобновить вентилирование недышащего легкого, специалист немного вытягивает трубку назад. Полное отсутствие свистящих звуков в легких может сигнализировать о проникновении ЭТТ в желудок. В такой ситуации врач извлекает трубку из ротоглотки и реанимирует больного, совершая гипервентиляцию легких 100% кислородом.
Интубация новорожденных

Интубация трахеи у новорожденных – одна из самых распространенных врачебных процедур, к которой прибегают при аспирации мекония, патологии брюшной стенки или диафрагмальной грыже. Нередко искусственное вентилирование у детей необходимо для создания пикового давления вдоха, которое позволяет нормализовать функционирование легких.
Как происходит интубация новорожденных? Чтобы снизить вероятность возникновения осложнений, ЭТТ вводят через носоглотку. Во время процедуры специалист производит следующие действия:
- при помощи кислородной маски вентилирует легкие до тех пор, пока не будет достигнута удовлетворительная сатурация;
- с помощью аспиратора и тонкой трубки бронхи и дыхательные пути полностью очищаются от слизи, мекония и пенистых выделений;
- чтобы визуализировать вход в глотку, специалист нажимает мизинцем на гортань снаружи; кончик ЭТТ смазывают ксилокаиновым кремом, после чего аккуратно вводят через носовой канал в трахею;
- во время аускультации дыхания реаниматолог определяет интенсивность шумов в каждом из легких; на завершающем этапе к ЭТТ через специальные переходники подключают аппарат искусственного дыхания.
Важно! Если ребенок подключается к аппарату искусственного дыхания на длительное время, это может привести к развитию брадикардии (замедленный ритм сердца).
Интубированных детей наблюдают в течение нескольких дней в реанимационной палате. При отсутствии осложнений и восстановлении дыхательной функции интубационный инструментарий аккуратно извлекают.
Трудная интубация
К интубации вне операционной прибегают в крайних случаях, т.е. при наличии жизненных показаний.

К категории больных, имеющих очень риски трубной интубации, относятся:
- женщины в период гестации;
- лица с серьезными черепными и челюстными травмами;
- пациенты с лишним весом (ожирение 3-4 степени);
- больные, страдающие сахарным диабетом;
- лица с термоингаляционными травмами.
Во всех вышеперечисленных случаях применение интубации многократно усложняется. Чтобы оценить состояние пациента, врач проводит вентиляцию легких с помощью кислородной маски.
Если оксигенация (лечение кислородом) не дает желаемых результатов, реаниматолог должен осуществить вентилирование с помощью ЭТТ. Непроходимость воздухоносных путей может привести к гипоксии, поэтому в самом крайнем случае врач проводит коникотомию, т.е. рассечение гортани.
Возможные осложнения
Осложнения после реанимационной процедуры возникают преимущественно в результате неправильного введения и фиксации ЭТТ. Некоторые анатомические особенности пациента, такие как ожирение или ограниченная подвижность позвоночника, многократно повышают риск возникновения осложнений. К числу часто встречающихся последствий интубации можно отнести:
- остановку кровообращения;
- аспирацию желудочного сока;
- разрушение зубов или зубных протезов;
- интубацию пищеварительного тракта;
- ателектаз (спадение легкого);
- перфорацию слизистой ротоглотки;
- повреждение связок горла.
В большинстве случаев осложнения возникают по причине некомпетентности специалиста и отсутствия контроля измеряемых характеристик с помощью соответствующей аппаратуры. Важно понимать, что неправильное расположение эндотрахеальной трубки ведет к разрыву трахеи и летальному исходу.
Важные нюансы

Своевременное определение правильности установки эндотрахеальной трубки – важный технический нюанс, который должен учитываться специалистом. Если манжета ЭТТ введена недостаточно глубоко, ее расширение может привести к разрыву голосовых связок и повреждению трахеи. Для проверки правильности установки интубационного инвентаря проводят:
- гемоксиметрию – неинвазивный метод определения уровня насыщения крови кислородом;
- капнометрия – численное отображение парциального давления СО2 во вдыхаемом и выдыхаемом воздухе;
- аускультацию – физическая диагностика состояния пациента по звукам, образующимся в легких во время функционирования легких.
Интубационную трубку вводят в трахею не только при наличии жизненных показаний, но и при наркозе. Общее обезболивание, которое сопровождается выключением сознания пациента, может стать причиной нарушения дыхания или обструкции дыхательных путей. Чтобы снизить риски аспирации желудочного сока и пенистых выделений, во время хирургических манипуляций нередко используют ЭТТ или ларенгеальную маску.
Осложнения интубации трахеи – патологические состояния, возникающие при введении интубационной трубки в дыхательные пути. Симптомы зависят от вида нежелательных последствий. Возможно появление диффузного цианоза, лающего кашля, кровохарканья. При отсутствии своевременной санации на расстоянии слышны хрипы, бульканье. После удаления оборудования возникает боль в горле. Методы диагностики включают прямую ларингоскопию, осмотр полости рта, входа в трахею. При необходимости проводится бронхоскопия, рентгенографическое исследование дыхательных путей. Лечение предусматривает удаление мокроты с помощью электроотсоса, правильную установку ИТ, введение гемостатиков, обезболивающих, противовоспалительных средств.
МКБ-10
Общие сведения
Нежелательные явления в ходе интубации и после ее завершения возникают с различной частотой. Инфекции гортани диагностируются у 1 пациента на тысячу, отек и паралич голосовых связок – у 3 больных из тысячи. Ятрогенные осложнения, связанные с тяжелой интубацией и короткой толстой шеей пациента, отмечаются в 5-10% случаев. Ошибки врача, обусловленные неопытностью и нарушением алгоритма манипуляции, составляют не более 0,5% от общего количества ларингоскопий. Сложности достоверно чаще наблюдаются при работе с грузными больными, имеющими повышенную массу тела, страдающими эндемическим зобом или органическими изменениями верхних дыхательных путей. Эта группа на 60% состоит из женщин, на 40% – из мужчин.

Причины осложнений интубации трахеи
Трудности непосредственно при введении трубки чаще возникают по причине врачебной ошибки. При длительной вентиляции с помощью эндотрахеального доступа некоторые процессы, происходящие в дыхательных путях, не детерминированы с работой анестезиолога/реаниматолога. Напрямую с действиями специалиста не всегда сопряжены и проблемы, выявляющиеся после экстубации. К числу распространенных причин патологии относятся:
- Неправильная установка клинка. Ларингоскоп не должен давить на зубы в нижнем направлении. Инструмент может опираться на них, однако жесткого давления необходимо избегать. В противном случае возможно повреждение жевательного аппарата с последующим попаданием обломков в пищеварительные или дыхательные пути.
- Неправильное положение. Ошибочное введение интубационной аппаратуры в пищевод провоцирует перерастяжение желудка, может стать причиной регургитации. Если больного интубируют по жизненным показаниям, сохраняется и прогрессирует дыхательная недостаточность, что может привести к летальному исходу.
- Травма трахеи. Осложнения развиваются при использовании трубок большого размера, их неаккуратном введении, интубации без медикаментозной седации, если пациент находится в сознании. Подобные негативные последствия обычно возникают в неотложных ситуациях, чаще наблюдаются у больных, находящихся в состоянии психомоторного возбуждения.
- Назальная интубация. Практикуется при ЛОР-вмешательствах, нижнечелюстных абсцессах, операциях в сфере челюстно-лицевой и пластической хирургии. Причиной травматизации внутреннего носа становится использование не подходящих по размеру трубок, беспокойное поведение пациента, истонченность слизистой оболочки и поверхностное расположение сосудистой сети.
- Скопление мокроты. Отсутствие своевременной санации потенцирует непроходимость трубки и развитие гипоксии. Секрет может образовывать твердые скопления, прилипать к стенкам аппаратуры. Такие последствия устраняются путем бронхоскопии с визуальным контролем. Очистить дыхательные органы с помощью стандартного электроотсоса удается не всегда.
- Обсеменение бактериальной флорой. Попадание возбудителя происходит при нарушении правил асептики в процессе интубации и ИВЛ. Клинические проявления инфекции могут выявляться как во время вентиляции (через несколько дней), так и после удаления трубки.
- Индивидуальные реакции. Возникают как ответ организма на введение инородного тела. Чаще проявляются спустя несколько часов от момента экстубации. Могут приводить к нарушению проходимости трахеи, воспалительной инфильтрации тканей, дыхательной недостаточности. Практически не связаны с действиями врача и поведением самого пациента.
Патогенез
Изменения зависят от типа осложнения. При травмах дыхательных путей возникает кровотечение, возможна аспирация крови, развитие пневмонии или бронхоспазма. Из-за нарушения целостности слизистой оболочки повышается вероятность инфекционных процессов, поскольку образуются входные ворота для патогенной флоры. Отек или спазм голосовых связок, обтурация трубки бронхиальным секретом приводят к механической дыхательной недостаточности. В легкие не поступает необходимое количество воздуха, формируется гипоксия, ткани испытывают кислородное голодание, нарушается работа головного мозга, всех жизненно важных систем.
Инфекционные поражения становятся причиной воспаления, общей интоксикации, отека пораженной зоны. При распространении процесса существует риск развития инфекционно-токсического шока. Основной опасностью ошибочного введения ИТ в пищевод является сохраняющаяся дыхательная недостаточность. Перерастяжение желудка не влечет за собой угрозу для жизни пациента, но создает сложности во время экстубации (риск вдыхания желудочного содержимого).
Классификация
Осложнения допустимо систематизировать по причинам (механические, инфекционные), по степени влияния врача (ятрогенные, не зависящие от действий специалиста, аутоагрессия), по патогенезу (вызывающие гипоксию, кровотечение). Однако основной является классификация по времени развития негативных последствий. В соответствии с современными представлениями существуют следующие разновидности патологии:
- При интубации. При вводе трубки у пациента возникают переломы зубов, кровотечения, разрывы слизистых оболочек, повреждения заглоточного пространства, эмфизема средостения. Возможно формирование ателектаза противоположного легкого и однолегочная вентиляция при попадании в бронх, перерастяжение желудка при ошибочном введении эндотрахеального оснащения в пищевод. При раздражении блуждающего нерва развивается брадикардия вплоть до остановки сердца.
- После интубации. Может определяться обструкция шланга вследствие его перегиба или закусывания самим пациентом. При длительной ВВЛ или ИВЛ наблюдается скопление мокроты, мешающей прохождению смеси, образование пролежня, грыжевое выпячивание манжеты. Если больной подвижен, может выявляться выход оснащения из трахеи, скручивание, упор нижнего отверстия в стенку дыхательного горла.
- Во время удаления ИТ. Трудности с извлечением оборудования возникают при не полностью сдутой манжете. Отмечаются травмы дыхательных путей, разрывы слизистой оболочки. Непосредственно после выхода ИТ из трахеи возможно спадение последней с последующим удушьем. Если больной находится в пассивном положении на спине, существует риск аспирации слюны с развитием аспирационной пневмонии.
- После извлечения трубки. В первые сутки обнаруживается появление болезненности, отека гортани. Инфекционные осложнения проявляются в срок с 1 до 3 суток самостоятельного дыхания. В позднем периоде диагностируются язвы, фиброз гортани и трахеи, стеноз ноздрей при назальной интубации. Порой осложнения долгое время остаются недиагностированными, диагностируются случайно при последующих вмешательствах по другому поводу.
Симптомы осложнений интубации трахеи
Закусывание контура пациентом определяется визуально. Обструкция мокротой приводит к возникновению типичных хрипов. В обоих случаях активизируется система оповещения аппарата ИВЛ, которая издает специфический сигнал, свидетельствующий о непроходимости дыхательных путей. У больного наблюдается диффузный цианоз, снижение SpO2, тахикардия, беспокойство, возбуждение. Аспирация мокроты после экстубации проявляется прогрессирующей дыхательной недостаточностью, симптомы развиваются в течение нескольких часов. Декомпенсация состояния при коллапсе трахеи происходит практически сразу.
При отеке гортани выявляется лающий кашель, одышка смешанного типа, осиплость голоса. Массивные явления приводят к симптомокомплексу ОДН. Стенозы становятся причиной постоянной одышки, умеренной гипоксии, субъективного ощущения тяжести вдоха. Язвы потенцируют возникновение хронического воспаления, инфекционных осложнений, трахеита, бронхита. Могут сопровождаться капиллярным кровотечением с кровохарканьем (выделяется до 15 мл крови в сутки) или геморрагией (более 15 мл).
Диагностика
Постановка диагноза производится на основании данных физикального обследования. При необходимости могут применяться инструментальные и лабораторные методики. В большинстве случаев определить патологическое состояние удается непосредственно в операционной или блоке интенсивной терапии. Поздние осложнения интубации трахеи выявляются в общем отделении во время амбулаторного долечивания пациента. Используются следующие диагностические процедуры:
- Физикальное обследование. При осмотре ВДП и общей оценке состояния больного обнаруживаются сгустки крови и мокроты в ротоглотке при травмах, цианоз и отсутствие экскурсии грудной клетки при неверной установке ИТ. Аускультация легких позволяет определить степень проводимости дыхания и выявить участки, в которые не поступает воздух.
- Инструментальное обследование. Основной метод – бронхоскопия. Во время ее проведения врач изучает состояние дыхательных путей, подтверждает правильность установки оборудования. При необходимости может применяться рентгенография, компьютерная томография. По результатам всех исследований, трубка должна стоять в трахее. В экстренных ситуациях оценить правильность процедуры можно по данным капносата – при интубации в пищевод pCO2 будет равен нулю.
- Лабораторное обследование. Требуется при подозрении на поздние осложнения. Капиллярные кровотечения приводят к развитию анемии, инфекционные процессы становятся причиной появления в крови неспецифических изменений – увеличения СОЭ, лейкоцитоза. Определить наличие гипоксии можно по смещению pH крови в кислую сторону и изменению газового состава крови.
Лечение осложнений интубации трахеи
При ошибочной установке трубки ее извлекают и предпринимают повторную попытку. Перед этим следует провести оксигенацию 100% кислородом в течение 2-4 минут. Если новые попытки не приводят к успеху, возможно применение метода назальной интубации или введения ИТ по пальцу с использованием стилета. В ситуациях, когда эти методики оказываются неэффективными, допускается монтаж ларингеальной маски или неинвазивная вентиляция. При потребности в длительной искусственной аэрации производится трахеостомия.
Травмы слизистой оболочки являются показанием для лечебной бронхоскопии. С помощью этой процедуры реализуется остановка кровотечения, проводится оценка тяжести повреждений. Рекомендовано введение гемостатических средств. Повторные попытки интубации не предпринимаются. Возможными вариантами считаются неинвазивная вентиляция (только после гемостаза), трахеостомия. Допускается назначение репаративных средств. Для профилактики инфекционных осложнений применяются антибиотики широкого спектра действия.
При нарушении проходимости трубки выполняется санация ТБД с помощью отсоса или бронхоскопа. Процедуру нужно осуществлять каждые 2-4 часа или чаще. Для уменьшения количества отделяемого используется атропин. Если пациент в сознании и закусывает ИТ зубами, вводятся гипнотики, антипсихотические препараты. Дозировку подбирают так, чтобы не подавлять попытки самостоятельного дыхания. При необходимости допускается введение миорелаксантов периферического действия с последующим переводом на принудительную вентиляцию.
Удушье, возникающее вскоре после экстубации, требует повторного введения трубки. Подключать больного к аппарату ИВЛ необходимо не во всех случаях. Часто осложнения обусловлены спадением трахеи, при котором общая способность к самостоятельному дыханию не утрачивается. Фиброзы и стенозы корригируют оперативно в плановом порядке после полного восстановления пациента. Инфекционные процессы устраняют с помощью антибиотиков. Для купирования отека гортани используют ингаляции бронхолитиков, глюкокортикостероидов, сосудосуживающих средств.
Прогноз и профилактика
Прогноз благоприятный. При своевременной диагностике и оказании медицинской помощи осложнения не сопровождаются отсроченными последствиями или гибелью пациента. В случае нарушений проходимости ДП без коррекционных мероприятий исходом становится удушье и смерть. Закусывание шланга самим больным к подобным последствиям не приводит. Сложности при интубации могут оказаться летальными при ошибочных действиях врача и предварительном введении пациенту мышечных релаксантов. Если вентиляция не была обеспечена вовремя, происходит остановка сердечной деятельности на фоне гипоксии.
Профилактика заключается в тщательном изучении врачом анестезиологом-реаниматологом алгоритма действий при трудной интубации, подготовке необходимого оборудования. Для быстрого купирования осложнений следует иметь мешок Амбу, набор для экстренной трахеостомии или коникотомии, ларингеальную маску, дыхательный аппарат, набор препаратов для реанимации, дефибриллятор, пульсоксиметр. Во избежание пролежней трахеи при длительной ИВЛ замену ИТ проводят каждые 4 дня. Количество воздуха, введенного в манжетку, не должно превышать 30 мл. Диаметр трубок подбирают в строгом соответствии с размерами тела больного. После экстубации пациент должен находиться в ОРИТ не менее 3-5 часов.
2. Практические навыки по анестезиологии и реаниматологии. Интубация трахеи/ учебно-методическое пособие Прасмыцкий О.Т. - 2015.
3. Алгоритмы действий при критических ситуациях в анестезиологии/ рекомендации Всемирной организации обществ анестезиологов под ред. Брюса Маккормика (Великобритания), русская редакция Недашковский Э.В., Кузьков В.В.
Необходимость выполнения назоинтестинальной интубации в хирургическом лечении синдрома кишечной недостаточности при ургентной абдоминальной патологии в настоящее время обсуждению не подлежит. Однако в реальности ввиду как объективных, так и субъективных факторов проведение данной манипуляции сопряжено с техническими сложностями, значительно удлиняет время вмешательства у исходно тяжёлого больного. Нами проанализированы исходы хирургических вмешательств в группах больных с ургентной абдоминальной патологией в зависимости от сложности выполнения назоинтестинальной интубации. Показано что невыполнение данной манипуляции в сопряжении с длительной попыткой её выполнения ведет к наибольшему количеству инфекционных осложнений неблагоприятных исходов заболевания: раневых осложнений, послеоперационного перитонита, пневмонии. Длительное выполнение назоинтестинальной интубации в ургентной ситуации оправдано в технически сложных ситуациях и позволяет уменьшить количество послеоперационных осложнений в 2,5 раза, снизить летальность в 2,25 раза.

1. Ермолов А.С., Попова Т.С., Пахомова Г.Е., Утешев Н.С. Синдром кишечной недостаточности в неотложной абдоминальной хирургии. – М.: Медэкспресс. 2005.
2. Корымасов Е.А., Горбунов Ю.В., Смелкин Д.А. Дискуссионные вопросы интубации тонкой кишки // Хирургическая практика. – 2013. – № 3. – С. 55-60.
3. Лобанков В.М., Призенцов А.А. Послеоперационная назоинтестинальная интубация (к дискуссии по срокам удаления назоинтестинального зонда) // Хирургическая практика. – 2013. – № 3. – С. 53–55.
4. Миронов А.В., Магомедов М.С., Устинов Ф.С., Семенов Ж.С., Петухов В.А. Энтеросорбция при лечении синдрома кишечной недостаточности у больных с острой абдоминальной хирургической патологией // Медицинская наука и образование Урала. – 2008. – Т. 9. – № 3. – С. 90–91.
5. Тимербулатов М.В. и др. Влияние хирургического доступа на уровень эндотоксинемии // Хирургия. – 2013. – № 1. – С. 39–42.
6. Шаповальянц С.Г., Ларичев С.Е., Тимофеев М.Е., Бабкова И.В., Жемухова З.А., Серегина О.И. Возможности консервативного лечения при острой спаечной тонкокишечной непроходимости // Российский журнал гастроэнтерологии, гепатологии, колопроктологии. – 2013. – № 5. – С. 25–31.
7. Maglinte DD et al. Nasointestinal tube for decompression or enteroclysis: experience with 150 patients. Abdom Imaging. – 1994. – Vol.19(2). – P. 108–12.
Необходимость назоинтестинальной интубации (НИИ) как обязательного этапа лечения ургентной абдоминальной патологии, сопровождающейся проявлениями синдрома кишечной недостаточности (СКН) в настоящее время обсуждению не подлежит. Этот метод является одним из ведущих хирургических приемов, позволяющих значительно улучшить результаты лечения больных перитонитом и кишечной непроходимостью [7]. С одной стороны, происходит дренирование тонкой кишки как основного источника бактериальной контаминации при одновременной возможности проведения энтеросорбции [4]. Кроме того, выполненная НИИ позволяет проводить коррекцию других патологических синдромов и состояний, определяющих тяжесть состояния данной категории больных [1]. Однако, как и любая манипуляция, проведение НИИ связано с возможностью развития осложнений, дискутабельными являются сроки удаления зонда и целесообразность его многофункционального использования [2, 3]. Процесс интубации является трудоёмким, может быть сопряжен с травматизацией внутренних органов и требует наличия у оперирующего хирурга и ассистента достаточных навыков. Наиболее проблематичным является успешное осуществление НИИ при наличии у больного анатомических особенностей, врожденных, а чаще приобретенных вследствие ранее перенесенных операций на органах брюшной полости. Удлинение времени и травматичности операции приводит к усилению явлений эндотоксикоза, утяжеляя состояние больного [5].
Целью настоящей статьи явился анализ результатов лечения больных ургентной хирургической патологией, перенесших НИИ в зависимости от сложности её выполнения.
Материалы и методы исследования
Нами ретроспективно изучено течение послеоперационного периода 100 больных, находившихся в экстренных хирургических отделениях клиник с 2002–2013 г. Критериями включения в исследование были: экстренный характер вмешательства, необходимость назоинтестинальной интубации. Исключали пострадавших с тяжелой сочетанной травмой, перенесших экстренное хирургическое вмешательство на органах брюшной полости и умерших в течение 24–72 часов с момента операции, поскольку танатогенез в данной ситуации обусловлен множеством равносильных патологических синдромов, а также больных тяжелым абдоминальным сепсисом ввиду формирования сопоставимых групп. Сформированы 3 группы больных. Основную группу составили 37 больных, перенесших то или иное оперативное вмешательство, завершившееся НИИ, имевшей технические особенности. 1-ю группу сравнения составили 32 больных, которым НИИ была показана, однако ввиду технических трудностей не была выполнена. 2-ю группу сравнения – 29 человек – составили больные, которым проведение НИИ не выполнялось по различным причинам, однако ретроспективно по описательной части операции и сформулированным диагнозам было показано. Оценивали клиническое течение послеоперационного периода. Наличие технических сложностей определяли согласно протоколам хирургических вмешательств, продолжительность НИИ ‒ по времени, отраженном в наркозной карте. Нозологическая структура представлена в табл. 1.
Из данных табл. 1 видно, что самой распространённой патологией в группах является толстокишечная непроходимость и спаечная кишечная непроходимость. Травмы органов брюшной полости у больных, перенесших ранее хирургические вмешательства, встречались в группах приблизительно, с одинаковой частотой, а само вмешательство носило достаточно травматичный характер и выполнение назоинтестинальной интубации имело большую значимость.
Причины технических сложностей во время операции представлены в табл. 2.
Из данных таблицы видно, что среди основных причин невыполнения или неудач НИИ является спаечный процесс вследствие ранее перенесённых хирургических вмешательств. В ряде случаев имеет место организационный фактор, к которому можно отнести как опыт хирурга, так и материально-техническое обеспечение оперблока.
Читайте также:

