Реферат на тему профілактика туберкульозу
Обновлено: 04.07.2024
Туберкулез – заразное и очень опасное заболевание. В отличие от других инфекционных заболеваний, оно имеет хроническое течение, что многократно повышает риск заразившихся.
Заражение
Как протекает болезнь?
Туберкулез первоначально может протекать как обычная простуда, пневмония, а иногда даже бессимптомно, поэтому особое значение имеет профилактика и раннее выявление этого заболевания. Необходимо помнить, что эта коварная инфекция вызывает поражение всех органов и систем организма.
Профилактика туберкулеза
Существуют специфические и неспецифические методы профилактики туберкулеза.
В первую очередь, это прививки против туберкулеза вакциной БЦЖ и флюорографическое обследование органов грудной клетки. Непривитые дети подвергаются большому риску заражения туберкулезом.
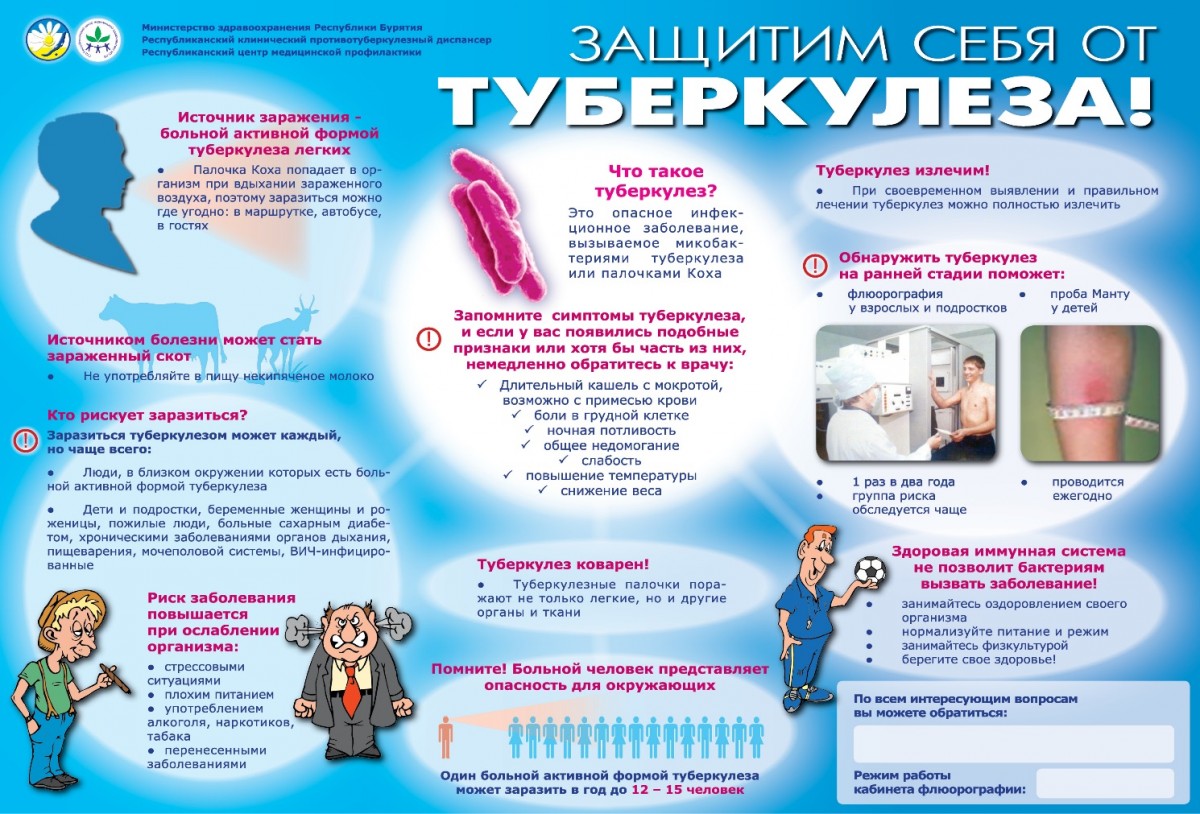
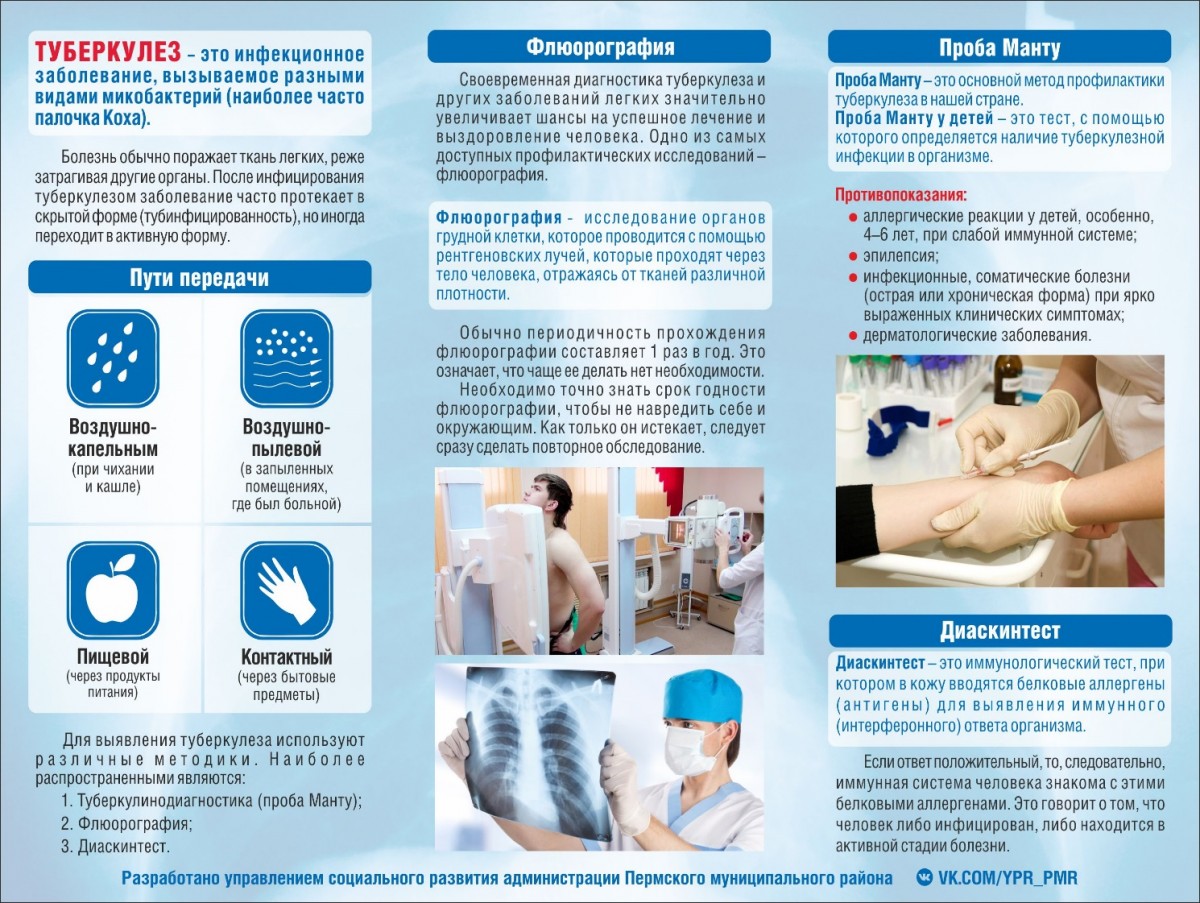
Специфические методы профилактики туберкулеза включают: проведение противотуберкулезных прививок (вакцинацию и ревакцинацию БЦЖ). Вакцинация БЦЖ в нашей стране проводится всем здоровым новорожденным на 3-7 день жизни, непосредственно в родильном доме, а ревакцинация – детям в возрасте 7 и 14 лет.
Ежегодно, детям и подросткам до 18 лет проводят пробы Манту. Этот метод позволяет выявить факт инфицирования ребенка туберкулезом и вовремя предпринять необходимые действия. Флюорография должна проводиться всем лицам старше 15 лет, не реже одного раза в два года, однако существуют так называемые декретированные группы населения, которым флюорография должна проводиться чаще – раз в год или даже раз в полгода. Один раз в год флюорография проводится работникам детских и подростковых учреждений, лицам, деятельность которых связана с производством, хранением, транспортировкой и реализацией пищевых продуктов, коммунальным и бытовым обслуживанием населения, медицинским работникам, а также больным с заболеваниями, снижающими противотуберкулезную защиту: заболевания легких, сахарный диабет, язвенная болезнь желудка и 12-перстной кишки. Два раза в год флюорография проводится военнослужащим срочной службы, лицам, находящимся в местах лишения свободы, лицам, инфицированным вирусом иммунодефицита, а также находящимся в контакте с больными туберкулезом. Кроме этих методов выявления туберкулез обнаруживается при обращении за медицинской помощью.
Где можно пройти флюорографию?
В поликлинике по месту жительства, при наличии паспорта и страхового полиса. При этом необходимо помнить, что своевременно пройденное флюорографические обследование – залог раннего выявления туберкулеза и, в конечном итоге, первый шаг к выздоровлению.
К неспецифическим методам профилактики туберкулеза относят:

Цель исследований: определить риск инфицирования туберкулезом.
К лицам с повышенным риском заболеть туберкулезом относятся здоровые лица с рентгенологическими признаками излеченного туберкулеза, лица, выздоравливающие от туберкулеза.
Дополнительными факторами риска у этих больных являются алкоголизм, наркомания, социальные факторы (низкий доход, бродяжничество, плохие жилищные условия). В последние годы к группе риска принято относить лиц, у которых ближайшие родственники переболели или больны туберкулезом.
Задачи исследований: определить меры предосторожности при контакте с группами лиц, у которых ближайшие родственники переболели или больны туберкулезом.
Указанные группы лиц должны быть охвачены профилактическими мероприятиями (периодические медосмотры, химиопрофилактика).
Диспансерное наблюдение за группами риска включает: получение точных сведений о лицах группы риска периодические медицинские обследования, оздоровительные мероприятия, рациональное трудоустройство, санаторно-климатическое лечение острых и хронических заболеваний внутренних органов проведение специфической (превентивной) химиопрофилактики.
По данным ВОЗ под влиянием химиопрофилактики заболеваемость туберкулезом в течение 2-х лет уменьшилась на 70 %.
Большое внимание необходимо уделять профилактическим мерам в очагах туберкулезной инфекции с учетом характера контакта, степени заразности больного, восприимчивости к туберкулезу контактных.
Объект исследований: туберкулез вызывается микобактериями туберкулеза человеческого и бычьего видов. Микобактерии туберкулеза очень устойчивы к воздействиям факторов внешней среды. В жидкой мокроте и при высыхании микобактерии сохраняют жизнеспособность в течение нескольких месяцев и при попадании в организм человека способны вызвать заболевание. При длительном лечении больных противотуберкулезными препаратами микобактерии туберкулеза изменяются и образуют формы, не обнаруживаемые при помощи обычных методов исследования.
Источник заражения — больные туберкулезом люди и животные (крупный рогатый скот, собаки, кошки и др.), выделяющие микобактерии туберкулеза во внешнюю среду. Заражение может произойти при употреблении воды из недостаточно обеззараженных водоемов, в которые попадают сточные воды из противотуберкулезного диспансера или из неблагополучных по туберкулезу животноводческих ферм.
Заражение чаще всего происходит через дыхательные пути, реже — через пищеварительный тракт, поврежденную кожу, слизистые оболочки. Возможно, внутриутробное заражение плода от больной матери.
Чаще заражаются туберкулезом дети, подростки и молодые люди, реже — взрослые и старики. Снижают сопротивляемость организма действию микобактерии туберкулеза хронические заболевания, вредные привычки, неблагоприятные социально-бытовые факторы (плохие условия труда и быта, хронический алкоголизм, пребывание в местах заключения и пр.). Чаще заболевают лица, контактирующие с больными туберкулезом. Здоровый человек при инфицировании обычно не заболевает туберкулезом, так как в организме вырабатывается иммунитет против микобактерий туберкулеза. Для установления инфицирования туберкулезом детям и подросткам систематически 1 раз в год проводят туберкулиновую пробу. Период от заражения до появления чувствительности к туберкулину длится 3–4 недели. О заражении микобактериями туберкулеза судят по положительной реакции на туберкулиновую пробу. Наиболее эффективна, в этот период химиопрофилактика, которая предотвращает возникновение заболевания. В ранний период инфекции, следующий за первичным инфицированием, у здоровых детей формируется противотуберкулезный иммунитет, а у ослабленных отмечаются различные жалобы, нарушения терморегуляции. При химиотерапии симптомы интоксикации исчезают, туберкулезная инфекция обычно стабилизируется и больной выздоравливает, приобретая иммунитет. При отсутствии лечения туберкулезная инфекция прогрессирует. Поражаются лимфатические узлы (обычно внутригрудные) и легкие. При излечении лимфатические узлы пропитываются солями кальция (кальцинаты), в легком формируется очаг Гона. Посттуберкулезные очаги, сохранившиеся после заживления, сохраняют в себе туберкулезные микобактерии и являются потенциальным источником возникновения вторичного туберкулеза. В дальнейшем под влиянием факторов, снижающих сопротивляемость организма, или в результате дополнительной инфекции из заживших очагов туберкулеза в легких могут возникнуть новые очаги туберкулезного поражения.
В Самарской области ежегодно заболевают туберкулезом в среднем более двух тысяч человек, из них свыше четырехсот умирают. Показатель общей заболеваемости активным туберкулезом по территории Самарской области с учетом ведомств в 2010–2011гг. составил 78,5 на 100 тыс., что несколько ниже показателей 2008–2009гг. (83,4–86,8), но по-прежнему превышает показатели РФ –73 и ПФО –70,2 на 100 тыс. населения соответственно. В 2011 г. было взято на учет на 35 больных больше, чем в 2010 г., и было выявлено 2525 больных туберкулезом, в том числе 65 детей и 26 подростков, бактериовыделителями являлись 1029 чел. Итоги 5 месяцев 2012 г. показали, что по сравнению с аналогичным периодом 2011 г. отмечается увеличение уровня заболеваемости на 13,4 % — (31,2 и 35,4 на 100 тыс. населения). В 2011 г. показатель заболеваемости постоянного населения по туберкулезу превысил средний по области в территориях и составил более 100: Челно-Вершинский район — 118,9, Кошкинский район — 112,0, Алексеевский район — 106,5. Одним из основных факторов, влияющих на эпидемический процесс при туберкулезе, является уровень распространенности ВИЧ-инфекции, который в Самарской области (1486,8 на 100 тыс. населения) превышает федеральный показатель (470,6) в 3 раза, что соответствует второму рейтинговому месту по России 3,4. В Самарской области на диспансерном учете состоят 26887 больных ВИЧ-инфекцией, что составляет 1,5 % населения региона. 1/3 из них проживают в г. о. Тольятти (8844 чел.). Распространенность туберкулеза среди ВИЧ позитивных жителей области в 24 раза выше, чем среди населения в целом. Всего на диспансерном учете состоит 1088 больных с сочетанной инфекцией ВИЧ и туберкулезом, что составляет 21,6 % от всех контингентов больных туберкулезом. Это в 2,5 раза выше, чем в среднем по РФ. В контингентах диспансерного учета 8 детей с сочетанной инфекцией, что составляет 10,5 % (РФ –1,6 %). К числу отрицательных тенденций относится увеличение уровня заболеваемости сочетанной инфекцией ВИЧ и туберкулезом до 10,8 на 100 тыс. населения (2010г.– 9,68, РФ — 6,4, в 2009г. — 9,78). Всего в 2011 г. было выявлено 329 таких больных (в 2010г. –309 человек, в 2009г. — 310 человек), в том числе 5 детей.
Актуальна для Самарской области проблема множественной лекарственной устойчивости (МЛУ). Из 5027 больных активным туберкулезом, состоящих на диспансерном учете (2010г. — 4999) множественная, лекарственная устойчивость была выявлена в 22,3 % случаев (1122 человек). Это характеризует не только тяжесть эпидемиологического процесса, но и возможность тестирования в рефференслаборатории микобактерий туберкулеза на ранних этапах заболевания. Распространенность МЛУ является следствием циркуляции на территории Самарской области в 73,2 % микобактерий туберкулеза типа Бейджинг, характеризующейся высокой степенью патогенности и устойчивостью к противотуберкулезным препаратам. Изначально был выявлен туберкулез с так называемой первичной МЛУ у 280 больных.
Показатель смертности по территории выше, чем в целом по России.
Самая высокая смертность постоянного населения от туберкулеза в территориях: г. Чапаевск — 38,6, Сызранский район — 30,8, Похвистневский район — 20,6, Елховский район — 20,0, Безенчукский район — 19,0, г. Жигулевск — 16,6, Кошкинский район — 16,5. Увеличивается и количество прибывших из мест лишения свободы: в 2011г. из учреждений ГУФСИН прибыло 489 чел. (9,7 %), в 2010г. — 392 (7,8 %), в 2009 г. — 320 (6,2 %), в 2008г. — 274 (4,9 %). При этом поступление больных в пенитенциарную систему области было в значительно меньших размерах: в учреждения ГУФСИН 102 чел., в 2010г. — 130 чел., в 2009 г. — 113 чел. в 2010г. — 130 чел., в 2009 г. — 113 чел.).
В Борской районной больнице за 2013г. было выявлено активных туберкулезом 15 человек из них: лица группы риска — 6человек, рентгенположительных — 1человек, сахарный диабет — 1человек, психические заболевания — 1 человек, алкоголизм и наркомания — 2 человека, лица с ХНЗЛ — 1 человек, БОМЖИ — 2 человека, освободившиеся из МЛС — 1 человек.
Выводы: эпидемиологическая ситуация на территории Самарской области остается напряженной и осложняется высокой распространенностью лекарственно-устойчивого туберкулеза и туберкулеза, ассоциированного с ВИЧ инфекцией.
Предложения: выдача медикаментов больным туберкулезом на дом для проведения противорецидивного лечения себя не оправдывает: нет гарантии, что больной правильно принимает лекарства. Необходимо, чтобы больной принимал антибактериальные препараты непосредственно на фельдшерско-акушерских пунктах, а в тех случаях, когда больной не может посещать пункт, в порядке исключения можно проводить лечение на дому, но лучше, если пациент принимает медикаменты в присутствии медицинского работника или санитарного активиста. Все назначения больному врач должен указывать фельдшеру в письменном виде: препараты, разовая и суточная доза, режим приема, продолжительность лечения. Фельдшер осуществляет постоянный контроль регулярности приема препаратов и их переносимости.
Итак, различают специфическую и санитарную профилактику туберкулеза. К специфической профилактике относятся вакцинация и химиопрофилактика.
Первичной внутрикожной вакцинации должны подлежать здоровые дети на 4–7-й день жизни при отсутствии у них противопоказаний. Ревакцинацию должны проводить у здоровых детей, подростков и взрослых до 30 лет, не инфицированных туберкулезом (с отрицательной реакцией на пробу Манту). Первую внутрикожную ревакцинацию должны проводить детям перед поступлением в школу (6,5–7 лет), вторую — учащимся пятых классов (12 лет), третью — учащимся десятых классов (17 лет), а затем с интервалом 5–7 лет до 30-летнего возраста.
Противопоказаниями к внутрикожной вакцинации новорожденных являются родовые травмы, инфекционные и инфекционно-аллергические поражения кожи (гнойничковая сыпь, пузырчатка и др.), лихорадка с температурой тела выше 37,5°С, диспепсия, заболевания, влияющие на общее состояние ребенка, резус-конфликт. Недоношенным детям в удовлетворительном состоянии с массой тела более 2 кг должны проводить вакцинацию. Противопоказаниями к ревакцинации для лиц всех возрастов являются положительная реакция Манту (папула 5 мм и свыше), кожные заболевания, наклонность к кровоточивости, острые и хронические инфекции, включая и период реконвалесценции не менее 2 месяцев после исчезновения клинических симптомов, аллергические заболевания (бронхиальная астма и др.), перенесенные инфекционные заболевания центральной нервной системы (энцефалит, менингит и др.). Лица, перенесшие туберкулез или заведомо инфицированные туберкулезом, не подлежат ревакцинации.
Химиопрофилактика туберкулеза показана лицам, всех возрастов, находящимся в контакте с больными туберкулезом — бактериовыделителями или с больными туберкулезом сельскохозяйственными животными. Детям и подросткам из семей, где имеются больные активным туберкулезом, состоящие на диспансерном учете в I группе (детям раннего возраста — также при наличии контакта с больными II группы учета), химиопрофилактику должны назначать непосредственно после выявления источника распространения туберкулезной инфекции на срок 3 месяца, в дальнейшем — весной и осенью — по 3 месяца на протяжении 2–3 лет. При контакте с больными туберкулезом без бактериовыделения повторные курсы необходимо назначать при появлении или наличии отягощающих факторов. В семьях больных хронических бациллярным туберкулезом при его обострении курс химиопрофилактики нужно повторять.
В очагах туберкулёза проводить текущую и заключительную дезинфекцию. Текущую дезинфекцию в очаге организует под руководством врача медицинская сестра диспансера. Заключительная дезинфекция осуществляется СЭС: при выбытии больного — госпитализации, отъезде на срок более 1 месяца и в случае смерти больного; если больной оставался дома в течение 1 года, то раз в год в его квартире проводить дезинфекцию по типу заключительной (в очагах первой группы — 2 раза в год). Дезинфекции должны подлежать в первую очередь мокрота и плевательницы, выделения больного, посуда, остатки пищи, бельё, предметы обихода и обстановки. Мокроту и плевательницы обрабатывать кипячением в 2 % растворе гидрокарбоната натрия в течение 15 минут или выдерживать 4 часа в 5 % растворе хлорамина. Бельё кипятить в растворе гидрокарбоната натрия или замачивать в 5 % растворе хлорамина на 4 часа. Выделения больного засыпать сухой хлорной известью из расчета 200 г на 1 кг выделений и оставлять на 2 часа. Мочу обеззараживать путём добавления хлорной извести из расчета 70 г на 1 л мочи. Пол мыть горячим мыльным раствором или протирать тряпкой, смоченной 2 % раствором хлорамина.
Заключение: в профилактике туберкулеза важную роль играют иммунизация детей и подростков вакциной БЦЖ. Массовые профилактические обследования с применением туберкулина — постановка реакции Манту, флюорографическое исследование, позволяющее выявить заболевание на ранней стадии.
Защитить себя и других от заражения туберкулезом можно, если избегать факторов, ослабляющих защитные силы организма: соблюдать режим питания, труда, отдыха, больше находиться на свежем воздухе, не курить, не злоупотреблять алкоголем, соблюдать чистоту в помещении, пользоваться индивидуальной посудой, средствами гигиены. При выявлении в семье больных туберкулезом следует скрупулезно выполнять рекомендации врачей.
Помните, туберкулез при своевременном выявлении болезни и четком выполнении рекомендаций врача по лечению и режиму является излечимым заболеванием. Не занимайтесь самолечением. Чем раньше будет обнаружена болезнь, тем меньше повреждений будет нанесено Вашему организму, тем скорее и полнее можно вылечиться, тем меньше риск передачи инфекции окружающим Вас людям.
1. Фролова О. П. Основные результаты статистического анализа по данным годовых отчётов за 2009 год по туберкулёзу и ВИЧ-инфекции в РФ и выполняемые мероприятия противотуберкулёзной помощи больным ВИЧ- инфекцией/ О. П. Фролова, И. Г. Шинкарёва //Бюллетень ВОЗ. 2008. № 5. С. 2–7.
4. Шилова, М. В. Туберкулёз в России в 2010 году // Монография. — М.2012. 224с.
Основные термины (генерируются автоматически): туберкулез, больной, Самарская область, диспансерный учет, микобактерия туберкулеза, ребенок, туберкулезная инфекция, активный туберкулез, раствор хлорамина, РФ.
Похожие статьи
Заболеваемость среди детей, находящихся в контакте.
туберкулез, больной, Самарская область, диспансерный учет, туберкулезная инфекция, ребенок, микобактерия туберкулеза, РФ, раствор хлорамина, активный туберкулез.
Профилактические мероприятия по туберкулезу среди детей.
Цель исследования: определить инфицированность и эффективность ревакцинации против туберкулеза у детей декретированного возраста.
Контактные лица стоят на диспансерном учете у фтизиатра и регулярно наблюдаются специалистами.
Причины возникновения и эффективность лечения широкой.
Васильева И. А., Багдасарян Т. Р., Самойлова А. Г., Эргешов А. Э. Эффективность комплексного лечения больных туберкулезом легких с множественной и широкой лекарственной устойчивостью микобактерий.
Некоторые причины отрыва от лечения больных.
Под наблюдением находились 885 больных, состоящих на учете в противотуберкулезных диспансерах г. Ташкента.
В начале лечения микобактерии туберкулеза обнаружены у всех больных.
Туберкулез относится к социально-значимым заболеваниям.
Профилактика туберкулеза | Статья в сборнике международной. Источник заражения — больные туберкулезом люди и животные (крупный рогатый скот. Показатель общей заболеваемости активным туберкулезом по территории Самарской.
Лекарственная устойчивость микобактерий при туберкулезе.
Монорезистентные микобактерии туберкулеза выявлены у 15 больных (14,3 %), полирезистентные — у 18 (17,1 %), мультирезистентные — у 72 (68,6 %). При рентгенологическом исследовании диагностирована различная распространенность.
Современные подходы к диагностике мочеполового туберкулеза
В основе метода лежит адсорбирование микобактерий туберкулеза бензином, толуолом или ксилолом, которые всплывают на поверхности
Активное выявление больных внелегочным туберкулезом в учреждениях общей лечебной сети: Метод, рекомендации. – СПб., 1995.
Туберкулез: структура заболеваемости и трудности диагностики
Активный туберкулез органов дыхания.
Туберкулез у больных пожилого и старческого возраста продолжает оставаться одной из важных клинических проблем
Объект исследований: туберкулез вызывается микобактериями туберкулеза человеческого и бычьего видов.
Клинико-рентгенологические особенности впервые выявленного.
Генерализация туберкулезного процесса за пределы легочной ткани была отмечена у 7 (6,7%) больных. Из них у 1 больного при диссеминированном туберкулезе на фоне ВИЧ-инфекции выявлен туберкулезный менингит.
Туберкулез легких – это инфекционная патология, вызываемая бациллой Коха, характеризующаяся различными в клинико-морфологическом отношении вариантами поражения легочной ткани. Многообразие форм туберкулеза легких обусловливает вариабельность симптоматики. Наиболее типичны для туберкулеза легких респираторные нарушения (кашель, кровохарканье, одышка) и симптомы интоксикации (длительный субфебрилитет, потливость, слабость). Для подтверждения диагноза используются лучевые, лабораторные исследования, туберкулинодиагностика. Химиотерапия туберкулеза легких проводится специальными туберкулостатическими препаратами; при деструктивных формах показано хирургическое лечение.
МКБ-10


Общие сведения
На сегодняшний день туберкулез легких представляет не только медико-биологическую, но и серьезную социально-экономическую проблему. По данным ВОЗ, туберкулезом инфицирован каждый третий житель планеты, смертность от инфекции превышает 3 млн. человек в год. Легочный туберкулез является самой частой формой туберкулезной инфекции. Удельный вес туберкулеза других локализаций (суставов, костей и позвоночника, гениталий, кишечника, серозных оболочек, ЦНС, глаз, кожи) в структуре заболеваемости значительно ниже.

Причины
Характеристика возбудителя
Отличительной чертой МБТ является их высокая устойчивость к внешним воздействиям (высоким и низким температурам, влажности, воздействию кислот, щелочей, дезинфектантов). Наименьшую стойкость возбудители туберкулеза легких демонстрируют к солнечному свету. Для человека опасность представляют туберкулезные бактерии человеческого и бычьего типа; случаи инфицирования птичьим типом микобактерий крайне редки.
Пути заражения
Основной путь заражения при первичном туберкулезе легких – аэрогенный: от больного открытой формой человека микобактерии распространяются с частичками слизи, выделяемыми в окружающую среду при разговоре, чихании, кашле; могут высыхать и разноситься с пылью на значительные расстояния. В дыхательные пути здорового человека инфекция чаще попадает воздушно-капельным или пылевым путем.
Меньшую роль в инфицировании играют алиментарный (при употреблении зараженных продуктов), контактный (при использовании общих предметов гигиены и посуды) и трансплацентарный (внутриутробный) пути. Причиной вторичного туберкулеза легких выступает повторная активация ранее перенесенной инфекции либо повторное заражение.
Факторы риска
Однако попадание МБТ в организм не всегда приводит к заболеванию. Факторами, на фоне которых туберкулез легких развивается особенно часто, считаются:
- неблагоприятные социально-бытовые условия
- курение и другие химические зависимости
- недостаточное питание
- иммуносупрессия (ВИЧ-инфекция, прием глюкокортикоидов, состояние после трансплантации органов)
- онкологические заболевания и др.
В группе риска по развитию туберкулеза легких находятся мигранты, заключенные, лица, страдающие наркотической и алкогольной зависимостью. Также имеет значение вирулентность инфекции и длительность контакта с больным человеком.
Патогенез
При снижении местных и общих факторов защиты микобактерии беспрепятственно проникают в бронхиолы, а затем в альвеолы, вызывая специфическое воспаление в виде отдельных или множественных туберкулезных бугорков или очагов творожистого некроза. В этот период появляется положительная реакция на туберкулин - вираж туберкулиновой пробы. Клинические проявления туберкулеза легких на этой стадии часто остаются нераспознанными. Небольшие очажки могут самостоятельно рассасываться, рубцеваться или обызвествляться, однако МБТ в них длительно сохраняются.
Классификация
Первичный туберкулез легких - это впервые развившаяся инфильтрация легочной ткани у лиц, не имеющих специфического иммунитета. Диагностируется преимущественно в детском и подростковом возрасте; реже возникает у лиц старшего и пожилого возраста, которые в прошлом перенесли первичную инфекцию, закончившуюся полным излечением. Первичный туберкулез легких может принимать форму:
- первичного туберкулезного комплекса (ПТК)
- туберкулеза внутригрудных лимфоузлов (ВГЛУ)
- хронически текущего туберкулеза.
Вторичный туберкулез легких развивается при повторном контакте с МБТ или в результате реактивации инфекции в первичном очаге. Основные вторичные клинические формы представлены:
Отдельно различают кониотуберкулез (туберкулез, развивающийся на фоне пневмокониозов), туберкулез верхних дыхательных путей, трахеи, бронхов; туберкулезный плеврит. При выделении больным МБТ в окружающую среду с мокротой говорят об открытой форме (ВК+) туберкулеза легких; при отсутствии бацилловыделения – о закрытой форме (ВК–). Также возможно периодическое бацилловыделение (ВК±).
Течение туберкулеза легких характеризуется последовательной сменной фаз развития:
- 1) инфильтративной
- 2) распада и обсеменения
- 3) рассасывания очага
- 4) уплотнения и обызвествления.
Симптомы туберкулеза легких
Первичный туберкулезный комплекс
Первичный туберкулезный комплекс сочетает в себе признаки специфического воспаления в легком и регионарный бронхоаденит. Может протекать бессимптомно или под маской простудных заболеваний, поэтому выявлению первичного туберкулеза легких способствуют массовые скрининги детей (проба Манту) и взрослых (профилактическая флюорография).
Чаще возникает подостро: больного беспокоит сухой кашель, субфебрилитет, утомляемость, потливость. При острой манифестации клиника напоминает неспецифическую пневмонию (высокая лихорадка, кашель, боль в груди, одышка). В результате лечения происходит рассасывание или обызвествление ПТК (очаг Гона). В неблагоприятных случаях может осложняться казеозной пневмонией, образованием каверн, туберкулезным плевритом, милиарным туберкулезом, диссеминацией микобактерий с поражением почек, костей, мозговых оболочек.
Туберкулез внутригрудных лимфоузлов
Признаки туберкулезной интоксикации включают отсутствие аппетита, снижение массы тела, утомляемость, бледность кожи, темные круги под глазами. На венозный застой в грудной полости может указывать расширение венозной сети на коже грудной клетки. Данная форма нередко осложняется туберкулезом бронхов, сегментарными или долевыми ателектазами легких, хронической пневмонией, экссудативным плевритом. При прорыве казеозных масс из лимфоузлов через стенку бронхов могут формироваться легочные очаги туберкулеза.
Очаговый туберкулез легких
Клиническая картина очагового туберкулеза малосимптомна. Кашель отсутствует или возникает редко, иногда сопровождается выделением скудной мокроты, болями в боку. В редких случаях отмечается кровохарканье. Чаще больные обращают внимание на симптомы интоксикации: непостоянный субфебрилитет, недомогание, апатию, пониженную работоспособность. В зависимости от давности туберкулезного процесса различают свежий и хронический очаговый туберкулез легких.
Течение очагового туберкулеза легких относительно доброкачественное. У больных с нарушенной иммунной реактивностью заболевание может прогрессировать в деструктивные формы туберкулеза легких.
Инфильтративный туберкулез легких
Клиническая картина инфильтративного туберкулеза легких зависит от величины инфильтрата и может варьировать от нерезко выраженных симптомов до острого лихорадочного состояния, напоминающего грипп или пневмонию. В последнем случае отмечается выраженная высокая температура тела, ознобы, ночная потливость, общая слабость. Со стороны органов дыхания беспокоит кашель с мокротой и прожилками крови.
В воспалительный процесс при инфильтративной форме туберкулеза легких часто вовлекается плевра, что обусловливает появление болей в боку, плеврального выпота, отставание пораженной половины грудной клетки при дыхании. Осложнениями инфильтративного туберкулеза легких могут стать казеозная пневмония, ателектаз легкого, легочное кровотечение и др.
Диссеминированный туберкулез легких
Может манифестировать в острой (милиарной), подострой и хронической форме. Тифоидная форма милиарного туберкулеза легких отличается преобладанием интоксикационного синдрома над бронхолегочной симптоматикой. Начинается остро, с нарастания температуры до 39-40 °С, головной боли, диспепсических расстройств, резкой слабости, тахикардии. При усилении токсикоза может возникать нарушение сознания, бред.
При легочной форме милиарного туберкулеза легких с самого начала более выражены дыхательные нарушения, включающие сухой кашель, одышку, цианоз. В тяжелых случаях развивается острая сердечно-легочная недостаточность. Менингеальной форме соответствуют симптомы поражения мозговых оболочек.
Подострое течение диссеминированного туберкулеза легких сопровождается умеренной слабостью, понижением работоспособности, ухудшением аппетита, похуданием. Эпизодически возникают подъемы температуры. Кашель продуктивный, не сильно беспокоит больного. Иногда первым признаком заболевания становится легочное кровотечение.
Хронический диссеминированный туберкулез легких при отсутствии обострения бессимптомен. Во время вспышки процесса клиническая картина близка к подострой форме. Диссеминированный туберкулеза легких опасен развитием внелегочного туберкулеза, спонтанного пневмоторакса, тяжелых легочных кровотечений, амилоидоза внутренних органов.
Кавернозный и фиброзно-кавернозный туберкулез легких
Характер течения кавернозного туберкулезного процесса волнообразный. В фазу распада нарастают интоксикационные симптомы, гипертермия, усиливается кашель и увеличивается количество мокроты, возникает кровохарканье. Часто присоединяется туберкулез бронхов и неспецифический бронхит.
Фиброзно-кавернозный туберкулез легких отличается формированием каверн с выраженным фиброзным слоем и фиброзными изменениями легочной ткани вокруг каверны. Протекает длительно, с периодическими обострениями общеинфекционной симптоматики. При частых вспышках развивается дыхательная недостаточность II-III степени.
Осложнениями, связанными с деструкцией легочной ткани, являются профузное легочное кровотечение, бронхоплевральный свищ, гнойный плеврит. Прогрессирование кавернозного туберкулеза легких сопровождается эндокринными расстройствами, кахексией, амилоидозом почек, туберкулезным менингитом, сердечно-легочной недостаточностью – в этом случае прогноз становится неблагоприятным.
Цирротический туберкулез легких
Является исходом различных форм туберкулеза легких при неполной инволюции специфического процесса и развитии на его месте фиброзно-склеротических изменений. При пневмоциррозе бронхи деформированы, легкое резко уменьшено в размерах, плевра утолщена и нередко обызвествлена.
Изменения, происходящие при цирротическом туберкулезе легких, обусловливают ведущие симптомы: выраженную одышку, тянущую боль в груди, кашель с гнойной мокротой, кровохарканье. При обострении присоединятся признаки туберкулезной интоксикации и бацилловыделение. Характерным внешним признаком пневмоцирроза служит уплощение грудной клетки на стороне поражения, сужение и втянутость межреберных промежутков. При прогрессирующем течении постепенно развивается легочное сердце. Цирротические изменения в легких необратимы.
Туберкулома легкого
Представляет собой инкапсулированный казеозный очаг, сформировавшийся в исходе инфильтративного, очагового или диссеминированного процесса. При стабильном течении симптомы не возникают, образование выявляется при рентгенографии легких случайно. В случае прогрессирующей туберкуломы легкого нарастает интоксикация, появляется субфебрилитет, боль в груди, кашель с отделением мокроты, возможно кровохарканье. При распаде очага туберкулома может трансформироваться в кавернозный или фиброзно-кавернозный туберкулез легких. Реже отмечается регрессирующее течение туберкуломы.
Диагностика
Диагноз той или иной формы туберкулеза легких выставляется врачом-фтизиатром на основании совокупности клинических, лучевых, лабораторных и иммунологических данных. Для распознавания вторичного туберкулеза большое значение имеет подробный сбор анамнеза. Для подтверждения диагноза проводится:
- Лучевая диагностика.Рентгенография легких является обязательным диагностической процедурой, позволяющей выявить характер изменений в легочной ткани (инфильтративный, очаговый, кавернозный, диссеминированный и т. д.), определить локализацию и распространенность патологического процесса. Выявление кальцинированных очагов указывает на ранее перенесенный туберкулезный процесс и требует уточнения данных с помощью КТ или МРТ легких.
- Анализы. Обнаружение МБТ достигается неоднократным исследованием мокроты (в т. ч. с помощью ПЦР), промывных вод бронхов, плеврального экссудата. Но сам по себе факт отсутствия бацилловыделения не является основанием для исключения туберкулеза легких. Современные иммунологические тесты позволяют выявить туберкулезную инфекцию почти со 100%-ной вероятностью. К ним относятся QuantiFERON и Т-спот. ТБ.
- Туберкулинодиагностика. К методам туберкулинодиагностики относятся диаскин-тест, пробы Пирке и Манту, однако сами по себе данные методы могут давать ложные результаты. Иногда для подтверждения туберкулеза легких приходится прибегать к пробному лечению противотуберкулезными препаратами с оценкой динамики рентгенологической картины.
По результатам проведенной диагностики туберкулез легких дифференцируют с пневмонией, саркоидозом легких, периферическим раком легкого, доброкачественными и метастатическими опухолями, пневмомикозами, кистами легких, абсцессом, силикозом, аномалиями развития легких и сосудов. Дополнительные методы диагностического поиска могут включать бронхоскопию, плевральную пункцию, биопсию легкого.

Лечение туберкулеза легких
Во фтизиатрической практике сформировался комплексный подход к лечению туберкулеза легких, включающий медикаментозную терапию, при необходимости - хирургическое вмешательство и реабилитационные мероприятия. Лечение проводится поэтапно: сначала в тубстационаре, затем в санаториях и, наконец, амбулаторно. Режимные моменты требуют организации лечебного питания, физического и эмоционального покоя.
- Противотуберкулезная терапия. Ведущая роль отводится специфической химиотерапии с помощью препаратов с противотуберкулезной активностью. Для терапии различных форм туберкулеза легких разработаны и применяются 3-х, 4-х и 5-тикомпонентные схемы (в зависимости от количества используемых препаратов). К туберкулостатикам первой линии (обязательным) относятся изониазид и его производные, пиразинамид, стрептомицин, рифампицин, этамбутол; средствами второго ряда (дополнительными) служат аминогликозиды, фторхинолоны, циклосерин, этионамид и др. Способы введения препаратов различны: перорально, внутримышечно, внутривенно, эндобронхиально, внутриплеврально, ингаляторно. Курсы противотуберкулезной терапии проводят длительно (в среднем 1 год и дольше).
- Патогенетическая терапия. При туберкулезе легких включает прием противовоспалительных средств, витаминов, гепатопротекторов, инфузионную терапию и пр. В случае лекарственной резистентности, непереносимости противотуберкулезных средств, при легочных кровотечениях используется коллапсотерапия.
- Хирургическое лечение. При соответствующих показаниях (деструктивных формах туберкулеза легких, эмпиеме, циррозе и ряде др.) применяются различные оперативные вмешательства: кавернотомию, торакопластику, плеврэктомию, резекцию легких.
Профилактика
Профилактика туберкулеза легких является важнейшей социальной проблемой и приоритетной государственной задачей. Первым шагом на этом пути является обязательная вакцинация новорожденных, детей и подростков. При массовых обследованиях в дошкольных и школьных учреждениях используется постановка внутрикожных туберкулиновых проб Манту. Скрининг взрослого населения осуществляется путем проведения профилактической флюорографии.

Профилактика туберкулеза – это одно из мощных противодействий, которое сводит на нет все усилия вируса. Специальная и неспецифическая профилактика объясняют, что нужно делать и как не заболеть, находясь даже в очаге инфекции.
Возникает туб-инфекция в организме человека в результате активизации особой актинобактерии, именуемой в народе, как туберкулезная палочка. Научная же медицина дала ей своё название — Палочки Коха. Именно она, является прямым возбудителем туберкулёза.
Существует в мире в трёх типах микобактерий, которые вредят нашему организму – человеческий, M.Bovis (бычий), промежуточный.

Принято считать, что вирусная палочка способна поражать только лёгкие. Это ошибочное мнение. Её целью могут также быть: кишечник, лимфоузлы, мочеполовая система, суставы, кости, кровь (милиарный) и нервная система (менингитный). Активность инфекции и быстрый прогресс болезни — подвергает нашу жизнь смертельному риску. Занимая одно из первых мест в ряду с такими опаснейшими болезнями, как проказа и склерома, бактерия всегда была и есть, по сегодняшний момент, гипер-угрозой всему человечеству.
Борьба с туберкулёзом медикаментозными и профилактическими средствами – это единственный и правильный путь для предотвращения гибели всего человечества нашей планеты.
Характеристика возбудителя туберкулёза и его профилактика
Палочка Коха воздушно-капельным путём распространяется и переходит от больного человека или животного, к здоровому. Разговаривая, кашляя и чихая, находящийся рядом туберкулёзник передаёт инфекцию своему окружению через слюно-выделения и мокроты. В зону заражения попадают люди, не прошедшие вакцинопрофилактику и не соблюдающие необходимые меры предосторожности.
Что нужно знать о туберкулёзе?
- Наличие иммунодефицита или хронические заболевания эндокринной системы (иммунодепрессия);
- Отказ от общепринятых методов иммунизации, установленных санпин;
- Генетические предпосылки;
- Затяжные и повторяющиеся нервные срывы или чрезмерная психическая нагрузка;
- Постоянное переутомление;
- Плохо, несвоевременно или неокончательно проведённая вакцинация;
- Увеличение количества микобактерий;
- Вирулентность (штамп вируса и его способ/сила поражения);
- Игнорирование профилактики туберкулеза;
- Длительный контакт с выделителем бактерии;
- Ненадлежащие бытовые и социальные условия (антисанитария);
- Частое и продолжительное голодание;
- Отсутствие элементарной информации или дезинформация о том, как не заразиться туберкулезом;
- Недолжное внимание при появлении первых признаков заболевания;
- Неправильная или недостаточная профилактика туберкулеза при контакте с больным.
- Недостаточное и неполноценное лечение туберкулеза в домашних условиях (прерванное или лекарства принимаются избирательно).

Туберкулёз: его формы и разновидности
Вероятность заразиться туберкулёзом существует у всех возрастных групп. Наиболее распространёнными источниками инфекции могут быть:
- Неправильный контакт с больным туберкулезом;
- Молочные и мясные продукты от туберкулёзных животных;
- От инфицированной беременной-к плоду.
Отличие данного заболевания состоит в том, что одни его больные – могут быть источником заражения, а другие – просто носят вирус в себе без вреда окружающим.
В чём заключается профилактика от туберкулёза?
Предоставляет каждому шанс не заразиться самому и не инфицировать других. Заботится о том, чтобы пациент, медперсонал и весь их близлежащий круг общения — не стали очередным передаточным источником вируса и от них не заразилась общая масса здорового населения.
Использует для этого наиболее эффективные методы, начиная с информативных и заканчивая медикаментозными. Помогает минимизировать риски заболеть туберкулезом, максимально активизировать выздоровление больных и защитить будущие поколения от жестокого возбудителя.
Её действие направлено сразу по нескольким векторам и носит как общий (неспецифическая), так и индивидуальный характер (для определённых групп больных):
Такие задачи помогают осуществлять:
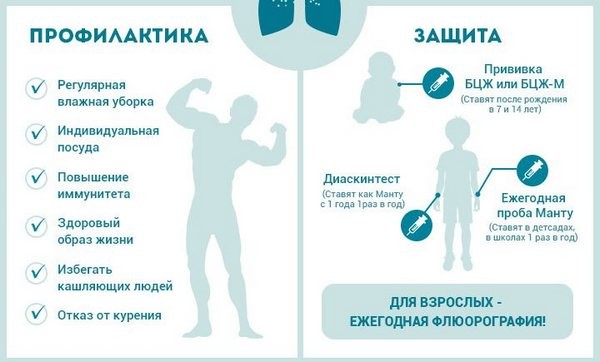
- Вакцинация БЦЖ делается новорожденным на 4 или 5 день после рождения. Содержит ослабленный штамп МБТ, который приживаясь в месте прививки и размножаясь, создаёт защитный барьер для вируса.
- Ревакцинация – это повторное БЦЖ. Имеет закрепляющую функцию для первой прививки. Её проводят поэтапно: детям школьного возраста в 7,12, 16-17 лет. Потом каждые пять лет до достижения тридцати лет. Перед проведением данной вакцинации, обязательно проверяется реакция организма на Манту (отрицательная или положительная), которая и будет служить разрешением или запретом для ревакционационной инъекции. Следует отметить, что этот вид анти-туберкулёзной профилактики не рекомендован: болевшими туберкулёзом ранее; при ревматизме, эпилепсии, экссудативныом диатезе; при острых формах текущих инфекционных заболеваний; аллергических и дерматологических диагнозах.
Профилактика туберкулеза
Памятка для населения всех возрастов
На сегодняшний день, чрезвычайная опасность туберкулёза и его присутствие на всех континентах, уже не вызывает ни у кого сомнений. По последним экспертным оценкам ВОЗ, одна треть мирового населения поражены туберкулёзным вирусом. Проблема настолько глобальна, что всё мировое сообщество и ведущие медицинские светила, стараются максимально привлечь внимание людей для её решения.
Каждый год, 24 марта, проводится Всемирный день борьбы с туберкулезом.
Общие правила по профилактике туберкулеза:
- Один раз в год проходить обследование на туберкулез у терапевта или фтизиатра.
- Ведение здорового образа жизни. Данная группа мер позволит укреплять организм естественным путём и не допускать сбоев в его иммунной системе.
- Правильный распорядок дня, нормированный режим труда, сбалансированность умственных и физических нагрузок в сочетании с отдыхом, регулярное + своевременное + здоровое питание с присутствием необходимого количества жиров, углеводов, белков — это основной задел для повышения уровня реактивности нашего иммунитета. Именно при таких условиях, организм-стрессоустойчив, нейтрален к агрессивному воздействию неблагоприятных факторов внешней среды и создаёт барьер для вхождения вируса.
- Соблюдение личной гигиены. Основным направлением этого пункта являются своевременная и тщательная уборка помещений, мытьё посуды с привлечением дезинфицирующих средств. Необходимо мыть руки после: контакта с другими людьми и чужими предметами, посещения общественных и специфических мест.
- Применение индивидуальных средств гигиены.
- Регулярное обследование в медицинском учреждении, начиная с терапевтического осмотра и до флюорографии, позволят выявить симптомы заболевания на ранних стадиях. Результаты исследования станут основой, согласно которой будет назначена индивидуальная профилактика туберкулеза легких или других поражённых органов. Маленьких детей и взрослое поколение (до 30 лет) от коварной туберкулёзной палочки следует защищать вакцинацией БЦЖ.
Профилактика туберкулеза для отдельных групп населения
Некоторая часть населения, исходя из ряда факторов, должны проводить собственное обследование чаще и тщательнее, чем другие люди (минимум два раза в год). К этой категории относятся:
- Врачи и медперсонал общих медицинских заведений, туб-диспансеров и частных клиник данной направленности, родильных домов;
- Военнослужащие;
- Лица, стоящие в туберкулёзном диспансере на учёте, и снятые с него (первые три года);
- Выздоровевшие больные, проходящие лечение самостоятельно, у которых ещё наблюдается изменения в легких;
- Освобождённые из следственных мест или заключения;
- Носители Вич-инфекции;
- Работники социальных служб, занимающиеся уходом за туберкулёзными больными.
Профилактические меры для больных туберкулёзом
Человек, инфицированный вирусом туберкулёза должен заботиться как о собственном здоровье, так и о здоровье его близкого и общего окружения. Ему необходимо:
- Постоянно находиться под контролем врача;
- При прохождении курса лечения туберкулеза народными средствами — согласовывать свои действия с доктором;
- Выполнять в полном объёме все его рекомендации и назначения;
- Содержать свою посуду, средства гиены, постельное бельё и полотенца — отдельно, не забывая проводить их постоянное обеззараживание;
- Использовать специальную плевательницу для устранения мокрот;
- Осуществлять ежедневную влажную уборку своего помещения.
Читайте также:

