Реферат на тему методы исследования в урологии
Обновлено: 02.07.2024
Появление и внедрение новых
технологий получения изображений позволило занять лучевым исследованиям ведущую
диагностическую роль в большинстве разделов клинической медицины. Традиционная
рентгенология, например, позволяет получить практически всю диагностическую
информацию при патологии костей и суставов. При этом в диагностике заболеваний
и повреждений головного и спинного мозга информативность метода в подавляющем
большинстве случаев сравнительно низкая и недостаточная для определения характера морфологических
изменений.
Изменение
значимости лучевых методов исследования можно проследить на примере внедрения
новых визуализирующих технологий в диагностику заболеваний почек и мочевыводящих
путей.
Рентгенологическое исследование.
Несмотря на появление
новых высокотехнологичных методов лучевого исследования
традиционная рентгенодиагностика не потеряла свою актуальность, благодаря своей
доступности, простоте и высокой информативности в обследовании
мочевыводящих путей.
Эти проблемы
удается решить с помощью экскреторной (внутривенной) урографии.
Для проведения
экскреторной урографии в вену пациента вводятся рентгенконтрастные вещества
– препараты, содержащие йод. Через определенные промежутки времени после
введения контрастного вещества выполняется серия снимков. Почки выделяют (экскретируют) рентгенконтрастное вещество,
в результате чего на урограммах визуализируются мочевыводящие пути –
полостные системы почек, мочеточники и мочевой пузырь. Почечная паренхима при
внутривенном введении йодсодержащих препаратов визуализируется менее отчетливо,
что не позволяет достоверно определить наличие или отсутствие в ней морфологических
изменений.
Положительной
стороной внутривенной урографии является возможность оценки выделительной функции
почек. К сожалению оценка функции почек при
внутривенной урографии приблизительная и не очень точная.
Экскреторная
урография противопоказана людям с повышенной чувствительностью к йоду, тяжелыми
заболеваниями печени, почечной недостаточностью.
Внутривенная
урография требует определенной подготовки пациента. Перед исследованием
необходимо очистить кишечник, что достигается либо приемом медикаментов (например фортранса), либо очистительными клизмами. Также в
течение 2—3 суток перед исследованием рекомендуется диета с ограничением углеводов.
Исследование проводится натощак.
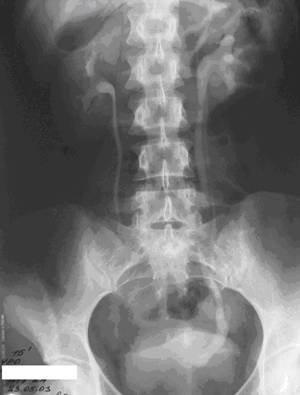
Удвоение почек и мочевых путей.
Стеноз пиелоуретрального сегмента правой почки с супрастенотическим расширением лоханки.
Конкременты в лоханке правой почки и правом мочеточнике
Ультразвуковое исследование
Современная диагностика заболевания почек и мочевыводящих путей
невозможна без ультразвукового исследования (УЗИ) – доступного, сравнительно
недорогого и не требующего применения ионизирующего излучения и внутривенного
введения контрастных препаратов метода.
При УЗИ оценивается расположение почек, форма, контуры, размеры,
состояние чашечно-лоханочной системы, наличие дополнительных образований и
включений. В отличие от рентгеновского метода исследования УЗИ дает возможность
визуализации паренхимы почек, оценки ее структуры и выявлении в ней
морфологических изменений. Наиболее часто при проведении УЗИ почек и мочевого
пузыря выявляются аномалии развития, признаки воспалительных заболеваний (острого
и хронического пиелонефрита, гнойных поражений почек). При мочекаменной болезни
УЗИ почек высокоэффективна в выявлении конкрементов.
При УЗИ визуализируются камни любого химического состава, в то время для
рентгенологических методик камни, состоящие из мочевой кислоты, остаются невидимыми.
Также УЗИ информативно при определении уровня локализации конкремента,
уродинамических осложнениях мочекаменной болезни – обструкции, супрастенотическом
расширении мочевых путей.
При проведении УЗИ врач оценивает выраженность диффузных изменений
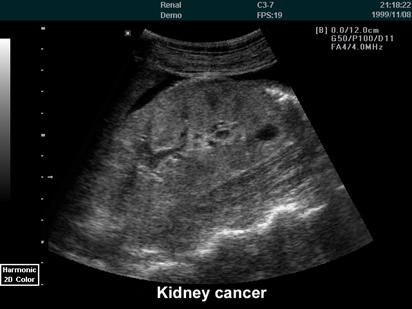
почечной паренхимы, выявляет кисты, доброкачественные и злокачественные опухоли. УЗИ информативна
в выявлении патологических изменений надпочечников и предстательной железы –
гиперплазии, воспалительных изменений, кист и опухолей. УЗИ мошонки позволяет детально
изучить состояние яичка, его придатков и семенного канатика.
Для УЗИ предстательной железы (простаты) могут использоваться датчики, вводимые
в прямую кишку. Непосредственная близость от простаты позволяет более точно изучить
морфологию ткани железы и семенных пузырьков.
В связи с большой распространенностью аденомы и рака предстательной
железы рекомендуется проводить ее УЗИ мужчинам старше 50 лет при недержании
мочи, учащенном либо замедленном мочеиспускании, ослаблении напора струи мочи,
ночных позывах к мочеиспусканию.
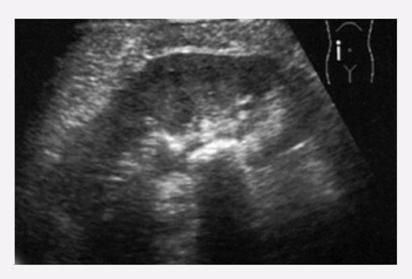
Мочекаменная болезнь, конкремент в лоханке почки.
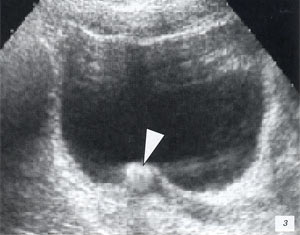
Конкремент в устье мочеточника
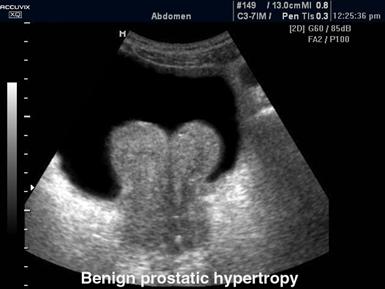
Доброкачественная гиперплазия предстательной железы.
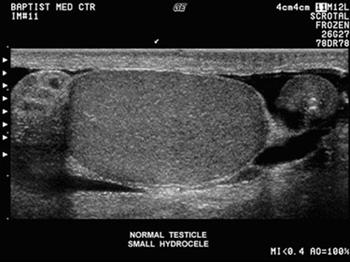
УЗИ мошонки, воспаление яичка.
Радионуклидное исследование.
При радионкулидном исследовании в организм пациента вводится индикаторное (предельно
малое) количество радиофармацевтического препарата, который включается в обменные
процессы. Радиоактивная метка позволяет при помощи специальной аппаратуры
определить скорость поступления и выведения, особенности распределения радиофармпрепарата
в различных органах.
В недалеком прошлом существовало 3 основных
метода радионуклидного исследования – радиометрия, радиография и сканирование.
На сегодняшний день возможности всех этих методов объединяет в себе сцинтиграфия
-метод исследования позволяющий получать динамические изображения почек и
мочевыводящих путей.
В отличие от других методов лучевого исследования сцинтиграфия позволяет
получить исчерпывающую информацию о функции почек. Возможности сцинтиграфии в
выявлении природы морфологических изменений более скромные, чем у УЗИ, КТ и
МРТ. Для сцинтиграфии почек не требуется никакой подготовки. При с цинтиграфии используются радиоактивные
вещества, поэтому она противопоказана беременным, кормящим и детям до 1 года.
Короткий и ультракороткий период полураспада применяемых при сцинтиграфии
радиоактивных препаратов определяет их активность только во время исследования
и короткое время после него. Поэтому пациенты могут вернуться к привычному образу жизни сразу после сцинтиграфии. Большинство
радиофармпрепаратов выводятся через мочевую систему, поэтому увеличение
потребления жидкости после сцинтиграфии помогает быстрее
вывести их из организма. Индикаторные дозы радиофармпрепаратов практически исключают
возможность осложнения при их введении, что делает сцинтиграфию безопасным для
пациента методом исследования.
Динамическиеp сцинтиграммы почек с радиоренографическими кривыми.
Особенностью
магнитно-резонансной томографии (МРТ) является возможность визуализации
мягкотканных структур в условиях естественной контрастности, что позволяет
использовать метод для изучения паренхимы почек. Также МРТ позволяет выявить морфологические
изменения мочевого пузыря, предстательной железы, семенных пузырьков, мочевого
пузыря и мошонки. Также следует отметить высокую информативность метода в
выявлении заболеваний матки и придатков.
Для проведения МРТ
подготовка пациента не требуется. При МРТ не используется ионизирующее излучение,
что также является его положительной стороной.
К недостаткам
метода можно отнести его относительно высокую стоимость (а
следовательно, недостаточную доступность) и наличие противопоказаний. К
абсолютным противопоказаниям относятся наличие в организме пациента
искусственных водителей ритма и металлических инородных тел (в том числе и
трансплантатов).
МРТ позволяет на
ранних стадиях выявлять опухоли почек и предстательной железы, диагностировать
аномалии развития, выявлять патологию кровеносных сосудов (почечных артерий,
яичковых вен). При уродинамических нарушениях МРТ позволяет визуализировать
расширенные мочеточники, определять степень и причину их обструкции. Для
изучения особенностей опухолевого поражения стенок мочевого пузыря и степени распространения
патологического процесса за их пределы МРТ также обладает наибольшими
диагностическими возможностями.
Недостатком МРТ является
низкая информативность в выявлении обызвествлений и конкрементов, невозможность
оценки функции почек.
Расширение полостной системы левой почки, гипоплазия правой почки.
Опухоль левой почки с распространением патологического
процесса на нижнюю полую вену
Компьютерная томография.
Компьютерная
томография (КТ) – метод исследования, при котором тонкий коллимированный веерообразный
пучок рентгеновского излучения проходит через тело пациента в разных
направлениях. Степень ослабления интенсивности излучения на выходе из тела
пациента измеряется детекторами, полученная информация анализируется, синтезируется
и выводится на экран в виде изображения.
На сегодняшний день
КТ является ведущим, наиболее значимым методом лучевого исследования в урологии,
поэтому мы считаем нужным посвятить возможностям этого метода исследования
отдельную статью, которая выйдет в следующем номере газеты.
Д.м.н., профессор Дергилев А.П.
Добавить комментарий Отменить ответ
Этот сайт использует Akismet для борьбы со спамом. Узнайте, как обрабатываются ваши данные комментариев.
Расспрос. Общеклиническое обследование урологического больного всегда начинают беседой врача с больным. Характер жалоб, связанных со спецификой урологических заболеваний (в особенности болезней половых органов) нередко таков, что больной не может рассказать о них никому, кроме лечащего врача, а иногда стесняется сообщить о них даже ему. Вследствие этого врач должен проявить максимум такта в ходе активного расспроса урологического больного. Контакт между врачом и больным способствует выяснению важных деталей анамнеза заболевания и жизни больного, которые могут существенным образом повлиять на диагностическую и лечебную тактику. В то же время в ходе беседы с больным следует избегать вопросов типа подсказки, так как у некоторых больных могут появиться ятрогенные наслоения на их жалобы и историю заболевания. Во время беседы важно внимательно выслушать больного, получить все необходимые сведения и обязательно успокоить больного, подготовить его к предстоящему обследова нию.
У новорожденных, грудных детей и больных дошкольного возраста анамнестические сведения получают от родителей, которые нередко из-за страха и волнений дают неточную информацию; школьники подчас не всегда правильно оценивают проявление болезни, поэтому врачу необходимо успокоить ребенка и его родителей, найти с ними контакт и в спокойной обстановке внимательно их выслушать.
Осмотр. При общем осмотре больных с тяжелыми заболеваниями почек отмечают бледность кожных покровов, одутловатость лица, отеки конечностей, асцит, при уремии — затемненное сознание, мелкие клонические судороги, подергивание мышц, шумное дыхание Куссмауля, узкие зрачки, запах аммиака изо рта.
Следует обратить внимание на положение и поведение больного. Например, вынужденное положение на больном боку с приведенной к туловищу и согнутой в коленном и тазобедренном суставах ногой может указывать на воспалительный процесс в паранефрит. Весьма характерно поведение больного при почечной колике: больной беспокоен, мечется, не может найти удобное положение.
Иногда расположение руки больного, указывающего локализацию боли в поясничной области, имеет диагностическое значение.
При осмотре поясничной области оценивают ее симметричность, выявляют наличие припухлости, гиперемии, следов травмы. Обращают внимание на сколиоз: из заболеваний почек более характерен изгиб туловища в сторону заболевания, в то время как при остром радикулите чаще отмечается изгиб туловища в обратную сторону. Осматривая область живота, можно обнаружить его асимметрию при опухоли почки больших размеров, поликистозе почек, выбухание в надлобковой области при задержке мочи.
У детей раннего возраста, а также с малой массой тела при осмотре живота иногда удается увидеть образования в левой или правой его половине (гидронефроз, поликистоз, опухоль почки), а также выбухание в надлобковой области за счет увеличения в объеме мочевого пузыря или пороков развития его шейки или уретры.
Осмотр наружных половых органов производят в вертикальном и горизонтальном положении больного. При этом в определенных случаях удается обнаружить изменение размеров мошонки в вертикальном положении тела, в частности при варикозе вен семенного канатика (варикоцеле), и отсутствие такого изменения при водянке оболочек яичка. При осмотре половых органов у детей обращают внимание на объем обеих половин мошонки, наличие или отсутствие в них яичек (крипторхизм, эктопия яичек), у новорожденных и грудных детей можно диагностировать пороки развития уретры (эписпадия, гипоспадия), мочевого пузыря (его экстрофия), а у девочек в различных возрастных группах — выпадение слизистой уретры и ее полипы.
При исследовании необходимо раскрыть препуциальный мешок полового члена и тщательно осмотреть его головку и внутреннюю поверхность крайней плоти. У новорожденных, грудных и детей дошкольного возраста раскрытие препуциального мешка необходимо производить минимально, только с целью уточнения наличия физиологического или рубцового фимоза.
Для дифференцирования заболеваний органов мошонки (опухоль яичка, водянка его оболочек и др.) проводят диафаноскопию: исследование выполняют в темной комнате, источник света подводят к задней поверхности увеличенной половины мошонки. Для водянки оболочек яичка характерно равномерное просвечивание их содержимого. Непрозрачный выпот в оболочках яичка (гемато-целе, пиоцеле) или плотная ткань увеличенного яичка при его опухоли обусловливает отсут ствие просвечивания.
Пальпация. Является весьма информативным методом общеклинического исследования мочеполовых органов. Уже первое прикосновение к коже больного позволяет отметить ее влажность, температуру, отечность. При пальпации передней брюшной стенки определяют степень напряжения ее мышц. Почки следует пальпировать в положении больного на спине, на боку и стоя. Для расслабления мышц передней брюшной стенки больного просят немного согнуть ноги в тазобедренных и коленных суставах, а в положении стоя слегка наклониться вперед.
Почки доступны пальпации у здоровых людей только при астеническом телосложении и тонкой передней брюшной стенке. У больных почки прощупываются при их смещении или увеличении.
Пальпацию почки в положении на боку и стоя следует проводить у всех больных. Это позволяет выявить неправильное расположение почки или ее патологическую подвижность.
Пальпацией мочевого пузыря при задержке мочи можно определить его границы. Бимануальная пальпация (у женщин — per vaginum , у мужчин и девочек — per rectum ) позволяет оценивать состояние других органов и клетчатки малого таза.
При пальпации нижней половины живота у детей с малой массой тела иногда удается пальпировать образование тестоватой консистенции, расположенное латерально от средней линии, в области мочевого пузыря. Чаще этот симптом свидетельствует о наличии большого по размеру дивертикула мочевого пузыря.
При пальпации полового члена следует обратить внимание на консистенцию кавернозных тел и мочеиспускательного канала, на возможность обнажения головки полового члена. Пальпируя органы мошонки, отмечают состояние семенного канатика, яичка и его придатка с обеих сторон. При отсутствии одного или обоих яичек следует искать их в паховом канале. Это исследование рекомендуется проводить в вертикальном и в горизонтальном положении больного. Состояние регионарных лимфатических узлов оценивают пальпацией их в паховых областях и в области скар-повского (бедренного) треугольника. Подвздошные, парааорталь-ные и паракавальные лимфатические узлы при значительном их увеличении прощупываются путем пальпации живота.
В диагностике урологических заболеваний важную роль играет трансректальное пальцевое исследование предстательной железы. Его можно проводить в положении больного на боку (обычно на правом) или в коленно-локтевом положении. Наиболее удобно положение больного стоя с наклоном вперед на 90°, Больной стоит, опираясь на кушетку или стул локтями. Указательным пальцем, введенным в прямую кишку, определяют размеры предстательной железы (обычно 2—3 см в поперечнике и 3—4 см в продольном направлении), консистенцию (обычно эластичная), наличие срединной междолевой бороздки, которая при неизмененной предстательной железе четко определяется. Границы железы обычно четкие, но могут быть сглажены при воспалительных и опухолевых процессах. Одновременно следует определить смещаемость слизистой оболочки прямой кишки над предстательной железой, наличие в последней очагов уплотнения или размягчения, флюктуации или крепитации.
При ряде заболеваний предстательной железы приходится прибегать к ее массажу как с лечебной, так и с диагностической целью (получение секрета железы для исследования). Методика получения секрета предстательной железы следующая: указательным пальцем правой руки, введенным в прямую кишку больного, врач начинает массаж одной из долей железы нежным поглаживанием в направлении от латеральных ее участков к медиальным. Затем производят поглаживание другой доли железы, после чего скользящим движением по срединной бороздке секрет выдавливают в уретру. Секрет предстательной железы для исследования собирают в пробирку или на предметное стекло. Если после массажа предстательной железы в течение 0,5— 1 мин секрет ее из наружного отверстия уретры не выделяется, больного просят помочиться и посылают на исследование первую порцию мочи, в которой будет содержаться выделившийся из уретры вместе с мочой секрет предстательной железы.
Неизмененные семенные пузырьки при ректальном исследовании удается прощупать крайне редко. При патологическом увеличении они могут прощупываться по обе стороны от средней линии непосредственно над предстательной железой в виде продолговатых образований. Пальпаторно оценивают их плотность, равномерность консистенции, величину, болезненность. Целесообразно прощупывание семенных пузырьков проводить в положении больного на корточ-
ках, когда больной как бы садится на палец исследующего.
Куперовы железы при воспалительных процессах в них удается определить путем ощупывания указательным пальцем, введенным в прямую кишку, и большим пальцем той же руки, расположенным на ко же промежности.
Железы располагаются по обе стороны от средней линии в толще тканей впереди ануса.
Перкуссия. Нормально расположенные почки перкуторно не определяются. Ценность данного метода возрастает при исследовании пальпируемого в животе органа или новообразования. Наличие тимпанита над пальпируемым образованием позволяет с большей долей вероятности предположить его забрюшинную локализацию, тогда как для органа или опухоли, расположенных в брюшной полости, более характерно притупление перкуторного звука.
Обязательным при обследовании урологического больного является определение симптома Пастернацкого: нанесение коротких несильных ударов ребром ладони по поясничной области в реберно-мышечном углу поочередно с каждой стороны. Симптом Пастернацкого считается положительным при появлении болезненных ощущений, связанных с сотрясением пораженной почки. Наиболее резко он выражен при почечной колике. Однако заболевания окружающих тканей и органов также могут быть причиной возникно вения симптома Пастернацкого. Отсутствие симптома не исключает заболевания почки.
Перкуссию мочевого пузыря производят по средней линии живота, начиная от эпигастрия, кончая лобком. При наполненном мочевом пузыре определяется тупой перкуторный звук над лобком. Определяя перкуторно верхнюю границу мочевого пузыря тотчас после мочеиспускания, можно судить о наличии или отсутствии в нем остаточной мочи.
Аускультация. Метод исследования является обязательным при всех формах артериальной гипе ртензии у урологических больных. Легкий систолический шум, который отчетливее всего выслушивается в правом или левом верхних квадрантах живота и сзади в области костовертебральных углов, указывает на возможность стеноза почечной артерии. При артериовенозной фистуле в почке и при атероматозном поражении брюшной аорты систолический шум бывает грубым, продолжительным. При фиброзном и фибро-мускулярном стенозе почечной артерии в верхней части живота нередко определяется длительный высокочастотный шум с поздним систолическим усилением.
ЛАБОРАТОРНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ
Анализ крови. Клинический анализ крови выявляет при урологических заболеваниях изменения содержания лейкоцитов и лейкоцитарной формулы, а также количества эритроцитов, гемоглобина, тромбоцитов, протромбина, увеличение скорости оседания эритроцитов (СОЭ).
При биохимическом анализе крови определяют содержание билирубина, холестерина, общего белка и его фракций, глюкозы, проводят печеночные пробы (тимоловую, сулемовую, Таката — Ара). Отклонение полученных результатов от нормальных показателей свидетельствует о различной степени гепатопатии. Определение содержания мочевины и креатинина в сыворотке крови позволяет судить о суммарной функции почек.
Для более глубокого изучения функции почек используют сложные биохимические тесты с одновременным исследованием суточной мочи. При этом определяют кислотно-основное состояние крови, ферментный и электролитный состав крови и мочи, кли ренс креатинина и мочевины, экскрецию аминокислот и Сахаров с мочой.
Функциональные почечные пробы. Почка является основным органом, выводящим из организма продукты азотистого метаболизма— мочевину, креатинин, мочевую кислоту, пуриновые основания, индикан. В совокупности эти вещества составляют остаточный (внебелковый) азот, который в норме содержится в сыворотке крови в количестве 3—7 ммоль/л (20—40мг%).
Не менее точным методом определения суммарной функции почек является исследование мочевины и креатинина в сыворотке крови. А ют мочевины является основной частью остаточного азота. Содержание мочевины в сыворотке крови здорового человека составляет 2,5—9 ммоль/л (15—50мг%), а при тяжелой почечной недостаточности оно может достигать 32—50 ммоль/л (200—300 мг %). Более точным показателем функционального состояния почек является содержание креатинина в сыворотке крови, которое у здорового человека колеблется в пределах 100— 180 мкмоль/л (1—2 мг%), а при далеко зашедшей почечной недостаточности достигает 720—900 мкмоль/л (8—10 мг%) и более. Повышение содержания азотистых шлаков в сыворотке крови означает нарушение азотовыделительной функции почек. Многие заболевания почек и мочевых путей сопровождаются почечной недостаточностью, нарушением гомеостаза (постоянства внутренней среды организма) и повышением уровня азотистых шлаков в сыворотке крови, нередко до значительных цифр.
Функциональное исследование почек при ряде заболеваний требует более точного установления степени почечной недостаточности, особенно на ранних ее стадиях. С этой целью наиболее часто применяют исследование клубочковой фильтрации по эндогенному креатинину с определением коэффициента очищения (клиренса). Этот метод основан на вычислении индекса концентрации, который равен отношению концентрации креатинина в моче (V) к содержанию его в крови (Р). Умножая индекс концентрации на величину минутного диуреза (V) получают коэффициент очищения (С). Коэффициент очищения показывает, какой объем крови (мл) освободился от исследуемо го вещества в почке в 1 мин.
Истинный объем гломерулярной фильтрации (F) может быть определен с помощью клиренса инулина. Однако для клинической практики более приемлем клиренс эндогенного креатинина в связи с простотой его определения.
У здоровых людей величина клубочковой фильтрации составляет 120—130 мл/мин, а канальцевая реабсорбция — 98—99 %. Величину фильтрации и реабсорбции воды можно определить раздельно для каждой почки. Для этого необходимо за определенный промежуток времени (1 или 2 ч) собрать мочу раздельно из каждой почки путем катетеризации мочеточников. Данные о величине фильтрационно-реабсорбционной функции почек имеют большое значение для функциональной диагностики в клинике почечных заболеваний, так как позволяют судить о степени сохранности почечной паренхимы и тем самым определяют ле чебную тактику.

Уретроскопия - метод диагностики заболеваний мочеиспускательного канала у мужчин и женщин назначаемый врачом урологом. Наиболее актуален для мужчин,так как у мужчин уретра в среднем 25-30 см., а у женщин – 5-8 см.
Не так давно вмире появились технологические новшества, такие как:
Фиброоптика - высокотехнологичный прибор позволяющий выводить изображение, отображающей состояние внутренних органов на монитор в реальном времени, что дает возможность пациенту в реальном времени наблюдать происходящее, в то время как врач уролог может подробно прокомментировать процесс диагностики, провести видеосъемку и документирование.
Цистоскопия - метод диагностики заболеваний мочеиспускательного канала у мужчин и женщин назначаемый врачом урологом. Основывается на введении в мочевой пузырь цистоскопа. Из мочевого пузыря выпускается оставшаяся моча и он заполняется фурациллином. После этого проводится осмотр слизистой оболочки мочевого пузыря. При необходимости с помощью цистоскопа можно взять небольшой кусочек ткани для исследования биопсия.
Цистоскопия позволяет выявить:
- опухоли,
- травмы,
- камни в мочевом пузыре,
- воспалительные изменения в мочеполовой системе,
- причину гематурии (папилломы мочевого пузыря или его рак, либо хронический цистит)
Цистоскопия позволяет удалить из мочевого пузыря инородные тела и проводить некоторые оперативные вмешательства:
- удаление папилломы, опухолей,
- эндовезикальную электрокоагуляцию простой язвы,
- рассечение устья мочеточника при уретероцеле,
- инъекция под слизистую мочевого пузыря различных лекарственных средств,
- бужирование мочеточника при его стриктуре,
- катетеризацию мочеточника,
- выведение камня из мочеточника,
- цистолитотрипсию - дробление камней,
- трансуретральную электрорезекцию (ТУР) аденомы простаты или рака
Нефроскопия - осмотр внутренней поверхности чашечно-лоханочной системы почки с помощью эндоскопа.
Пиелоскопия - метод диагностики заболеваний мочеиспускательного канала у мужчин и женщин назначаемый врачом урологом. Основан на использовании специального мочеточникового катетера с фиброоптикой, который после цистоскопии проводят в лоханку, что позволяет осмотреть внутренние стенки лоханки, а так же выявлять особенности строения чашечно-лоханочной системы, обнаружить патологические изменения и выполнять фотопиелографию
2. Физические методы диагностики в урологии:
Ультразвуковые методы диагностики
Не так давно в урологии начато применение методов ультразвуковой диагностики (эхография). Методы ультразвуковой диагностики основанны на регистрации с помощью радиоэлектронной аппаратуры сигналов, отраженных на границах тканей и органов, отличающихся своими акустическими параметрами (скорость распространения в них ультразвуковых волн, коэффициенты поглощения и отражения).
Эхографические картины документируют на фотопленке или фотобумаге. Таким образом, эхография позволяет получить документальную информацию о размерах, глубине расположения, взаимоотношениях нормальных органов и тканей.
Рентгенологические методы диагностики в урологии
Обзорная рентгенография. Первое из рентгенологических исследований, которое назначает врач уролог пациенту урологического профиля. Обзорный рентгеновский снимок охватывает практически весь мочевой тракт и позволяет судить об анатомическом строении почки и предположить характер происходящих в ней процессов и определиться с дальнейшей тактикой исследования.
На рентгенограмме можно увидеть тени камней в почках и мочевых путях, мочевом пузыре.
Экскреторная урография. Метод исследования урологических заболеваний назначаемый врачом урологом пациенту. Больному внутривенно вводится контрастное вещество (ультравист, урографин, хайпек, триамбраст). В определенные моменты времени производятся снимки, которые позволяют получить изображение почек и мочевых путей и оценить их функциональное состояние.
Инфузионная урография. Аналог экскреторной урографии, но при этом вводится большее количество контрастного вещества при помощи внутривенного капельного введения, что позволяет получить более четкое изображение чашечно-лоханочной системы почек.
Ретроградная уретеропиелография. Метод диагностики заболеваний мочеиспускательного канала у мужчин и женщин назначаемый врачом урологом.При помощи катетера производится заполнение контрастным веществом мочевых путей через мочеточник. Как правило для заполнения мочеточника используют ультравист и урографин.
Это исследование выявляе даже незначительные изменения в чашечках, сосочках, лоханках и мочеточниках.
Антеградная пиелоуретерография. Метод диагностики заболеваний мочеиспускательного канала у мужчин и женщин назначаемый врачом урологом. Контрастное вещество при этом исследовании вводится путем чрезкожной поясничной пункции. Антеградная пиелоуретерография применяется если другие методы не позволяют диагностировать заболевание почек и мочевых путей.
3. Инструментальные методы диагностики в урологии:
Метод диагностики заболеваний мочеиспускательного канала у мужчин и женщин назначаемый врачом урологом. Исследование мочевого пузыря при помощи катетера, бужирование мочеиспускательного канала, пункционная биопсия — извлечение кусочка ткани для исследования и др;
4. Цистоманометрия:
метод диагностики заболеваний мочеиспускательного канала у мужчин и женщин назначаемый врачом урологом. Определение внутрипузырного давления, производиться как по мере заполнения мочевого пузыря, так и во время мочеиспускания.
Цистоманометрия по мере заполнения мочевого пузыря.. Порциями по 50 мл, вводится подогретое до температуры тела жидкость или газ с постоянной объемной скоростью. По мере заполнения мочевого пузыря через катетер определяют давление. Отмечают давление при появлении:
- первого, умеренно выраженного позыва на мочеиспускание;
- резко выраженного позыва на мочеиспускание
Норма показателей у здорового человека:
- первый позыв на мочеиспускание отмечается при заполнении мочевого пузыря до 100 - 150 мл и внутрипузырном давлении 7 - 10 см вод. ст;
- резко выраженный позыв при заполнении до 250 - 350 мл и внутрипузырном давлении 20 - 35 см вод. ст;
Такой тип реагирования мочевого пузыря на заполнение называют норморефлекторным.
Гиперрефлекторный пузырь - если значительное повышение внутрипузырного давления и резко выраженный позыв на мочеиспускание появляются уже при небольшом заполнении (100 - 150 мл) мочевого пузыря;
Гипорефлекторным пузырь - если при заполнении мочевого пузыря до 600 - 800 мл внутрипузырное давление повышается незначительно (до 10 - 15 см вод. ст.), а позыва на мочеиспускание при этом еще нет.
В норме максимальное внутрипузырное давление во время мочеиспускания составляет:
- Мужчины - 45 - 50 см вод. ст.,
- Мальчики - 74 см вод. ст.,
- Женщины - 40 - 45 см вод. ст.;
- Девочки - 64 см вод. ст.
5. Урофлоуметрия:
Метод графической регистрации обьемной скорости мочи в время мочеиспускания для определения тонуса, сократительной активности половых мышц и проходимости мочеиспускательного канала, назначаемый врачом урологом в ходе обследования пациента.
Урофлоуметрия применяется для определения тонуса мускулатуры, ответственной за мочеиспускание и проходимость мочеиспускательного канала.
Урофлоуметрия проводится следующим образом:
Пациент самостоятельно включает урофлоуметр и мочится в воронку аппарата. Изменение объема выпущенной мочи в течение определенного времени (объемная скорость потока мочи) регистрируется и фиксируется в виде урофлоурограммы (графического представления изменения объема).
Если у Вас остались вопросы, Вы можете записаться на прием к урологу нашего медицинского центра.
Пластическая хирургия, косметология и лечение зубов в Германии. подробнее.
Методы диагностики в урологии
В настоящее время с целью эффективной диагностики заболеваний мочеполовой системы в урологии применяют различные исследования с использованием современных методов, а также новейших приборов и инструментов .
Различают следующие методы диагностики в урологии:
инструментальные методы исследования
Лабораторная диагностика.
Анализ крови.
Общий анализ крови выявляет признаки возможного инфекционного процесса в организме, снижение количества гемоглобина в крови, что может случиться и при заболеваниях почек.
При биохимическом анализе крови определяют содержание в крови различных веществ, к заболеваниям почек имеют отношение уровень мочевой кислоты и креатинина (азотистых шлаков), повышение которых в крови напрямую указывает на недостаточную работу почек. При тяжелой почечной недостаточности количество мочевины и креатинина в крови может повышаться в 5-10 раз. По биохимическому анализу крови можно судить и о других изменениях в организме, которые могут иметь отношение к мочевыделительной системе.
Для более подробного изучения мочевыделительной системы используют и другие сложные биохимические тесты:
кислотно-щелочное состояние крови
количество в крови и моче различных ферментов
выведение почками аминокислот и сахаров.
Одно из более точных исследований функции почек это определение клиренса креатинина. Клиренс креатинина вычисляется по формуле и представляет собой объем крови, который очищается от креатинина за одну минуту. С помощью этого показателя более точно определяют степень почечной недостаточности.
Анализ мочи.
У здорового взрослого человека в сутки выделяется от одного до полутора литров мочи. При различных заболеваниях количество мочи может увеличиваться или уменьшаться.
Производя анализ мочи, измеряют:
определяют физические свойства
изучают под микроскопом содержимое осадка мочи.
Моча должна быть собрана в чистую посуду. При этом пациент не должен касаться внутренних стенок посуды частями своего тела. Собирают среднюю порцию мочи. Для этого пациент должен совершить туалет промежности, затем начать мочиться в унитаз, потом в сосуд для анализа, и завершить мочеиспускание в унитаз. Иногда, обычно у грудных детей, чтобы исключить примеси в анализе мочу из мочевого пузыря берут с помощью катетера или с помощью пункции мочевого пузыря.
Исследуют в общем анализе мочи:
Относительную плотность мочи. Она зависит от концентрации растворенных в моче веществ: мочевой кислоты, мочевины, креатинина, солей и других веществ. В норме относительная плотность мочи может колебаться от 1005 до 1026 в течение суток. Плотность мочи отражает способность почек эту мочу концентрировать.
Гипостенурия – снижение концентрации мочи, при котором осмотическая концентрация мочи равна осмотической концентрации плазмы крови. Другими словами снижается концентрационная способность почек и выделяется чаще много мочи с низкой концентрацией. Наблюдается при почечной недостаточности.
Гиперстенурия – повышение осмотической концентрации мочи, что чаще не связано с заболеваниями почек, а происходит например при большом содержании в моче сахара при сахарном диабете и при некоторых заболеваниях щитовидной железы или отравлении солями тяжелых металлов. Тогда относительная плотность мочи может достигать 1040-1050.
Поскольку плотность мочи неодинакова в течение суток, одного исследования бывает недостаточно. Тогда проводят анализ мочи по Зимницкому. Плотность мочи измеряют в восьми трехчасовых порциях, взятых в течение суток.
Цвет мочи. Цвет мочи в норме считается соломенно-желтым. Этот цвет образуют пигменты, которые выводятся из крови с мочой: уробилин, гепатопорфирин и др. В норме моча прозрачна. Мутность мочи встречается при наличии в ней солей, бактерий, слизи или гноя. Изменения цвета мочи могут зависеть от питания или употребления лекарственных средств. Употребление в пищу черники, свеклы, ревеня может окрашивать мочу в красно-коричневый цвет, такая же окраска мочи появляется при лечении рифампицином, фенолфталеином, нитрофурантоином, коричнево-черный цвет возникает при применении метронидазола, метилдофы.
Обязательно исследуются примеси сахара и белка в моче. У здорового человека за сутки с мочой может выделяться до 50 мг белка. Это небольшое количество и такое количество белка можно определить только более тонким иммунохимическим методом. При воспалительных заболеваниях почек количество белка может увеличиваться до 1г/л.
Увеличение выделения белка с мочой называется протеинурией. Это говорит о нарушении проницаемости почечных мембран, которые в норме должны задерживать белок в крови и не пропускать его в мочу. Выделение белка с мочой при нарушении функции почек называется истинной протеинурией. Ложной протеинурией называется увеличение белка из-за большого количества в моче лейкоцитов или эритроцитов. При выраженных воспалительных процессах в почках может быть даже пиурия (гной в моче). При наличии гноя в моче часто проводят так называемую трехстаканную пробу. Пациенту предлагают помочиться по очереди в три сосуда. Такая проба дает возможность ориентировочно установить локализацию воспалительного процесса. Если большинство гноя бывает в первой порции мочи – чаще инфекционный процесс идет в мочеиспускательном канале, в средней порции – в мочевом пузыре, и в последней порции гной бывает при процессе в почках или предстательной железе.
Примесь крови в моче называется гематурия. Гематурия бывает микроскопической, когда эритроциты в моче можно обнаружить только под микроскопом и макроскопическая, когда цвет мочи изменяется от цвета мясных помоев до красного с заметными кровяными сгустками. Макрогематурия чаще встречается при заболеваниях крови, травмах, злокачественных опухолях почек и мочевыводящих путей. Для определения источника гематурии также применяется трехстаканная проба.
При необходимости возможно определение наличия в моче ацетона, билирубина, уробилина и уробилиногена.
Осадок мочи исследуют под микроскопом. При этом определяют какие клеточные элементы присутствуют в моче. Производят подсчет эпителиальных клеток, лейкоцитов, эритроцитов, цилиндров с помощью специальных методик. В осадке могут присутствовать кристаллы солей, бактерии. Для определения вида бактерий производят посев мочи на питательные среды. В норме в одном миллилитре мочи содержится 2х10 – 4х10 лейкоцитов, 1х10-2х10 эритроцитов, до 20х10 цилиндров. Сейчас производятся более сложные иммунохимические методы, позволяющие изучить качественный состав белков в моче.
Инструментальные методы исследования.
Катетеризация мочевого пузыря.
Производится при помощи катетера для катетеризации мочевого пузыря. Катетеры бывают для мужчин, для женщин и для детей. Женские более короткие и не имеют большой кривизны, как мужские. Детские меньшего размера, чем взрослые. Катетеры могут быть также мягкие, полумягкие и жесткие или металлические. Использование катетеров производится при соблюдении всех правил асептики и антисептики. Катетеризация не производится при острых воспалительных процессах в мочевых путях во избежание распространения инфекции выше по мочевыводящим путям. Чаще всего проводят катетеризацию мочевого пузыря больным с доброкачественной гиперплазией (увеличением) предстательной железы при задержке мочи в мочевом пузыре. Иногда проводят катетеризацию для измерения объема остаточной мочи в мочевом пузыре, но в настоящее время для этого используют ультразвуковое исследование. У некоторых больных катетеризацию приходится проводить систематически, тогда используют баллонный катетер Фолея, который оставляют на некоторый срок в мочеиспускательном канале.
Бужирование мочеиспускательного канала.
Проводится для расширения суженных участков мочеиспускательного канала, для выявления степени сужения, для уточнения места расположения камня в канале. Используются бужи возрастающих размеров начиная с самого тонкого нитевидного, который вводят в начале процедуры. Перед началом манипуляции в мочеиспускательный канал вводят лидокаиновый гель для местного обезболивания.
Бывает открытая пункционная биопсия почки во время операции и закрытая, которая относится к инструментальным методам исследования почек. Закрытая чрезкожная биопсия почки требуется, когда другие методы на дают достоверных результатов и производится только в условиях стационара под контролем ультразвукового исследования. В положении больного лежа на животе в точке на 10-12 см сбоку от средней линии, чуть ниже 12-го ребра через небольшой разрез кожи вводят специальную иглу для биопсии. Игла состоит из наружного цилиндра и внутреннего стержня. Когда кончик иглы протыкает наружную оболочку почки вводят внутренний стержень и продвигают иглу в почку на глубину 1,5 см. На стержне есть выемка в которую попадает кусочек ткани почки. На стержень задвигают наружный цилиндр и иглу удаляют. Кусочек ткани почки исследуют под микроскопом. При подозрении на рак предстательной железы или если диагноз неясен, применяется пункционная биопсия предстательной железы. Ее проводят через прямую кишку или через кожу промежности. При заболеваниях яичка неясного характера возможно проведение пункционной биопсии яичка. Используется пункционная игла небольших размеров под контролем ультразвука.
Это исследование проводят для определения функции мышцы изгоняющей мочу из мочевого пузыря. При этом проводят измерение объемной скорости тока мочи по мочеиспускательному каналу и фиксирую ее на графике в зависимости от времени. Для измерения объемной скорости мочи применяют специальные приборы урофлоуметры. В норме наибольшая скорость потока мочи у мужчин 15-20 мл/с, у женщин 20-25 мл/с. Уменьшение объемной скорости мочи наблюдается при сужениях мочеиспускательного канала или при нарушении сократимости мышцы изгоняющей мочу из мочевого пузыря. Среднюю объемную скорость мочеиспускания определяют иногда простым способом: делят объем выделившейся мочи на скорость мочеиспускания. При обследовании больных с недержанием мочи, расстройствами мочеиспускания иногда определяют профиль внутриуретрального давления. При этом при помощи специального устройства измеряют сопротивление замыкательного аппарата мочевого пузыря ( внутреннего и наружного сфинктеров, предстательной железы) давлению жидкости выходящей из мочевого пузыря. Полученные цифры отмечают на графике. У больных с недержанием мочи максимальное давление снижено по сравнению с нормой.
Эндоскопическая диагностика.
Эндоскоп позволяет рассмотреть поверхность исследуемого органа изнутри. Эндоскопы бывают жесткие и мягкие. В настоящее время при помощи эндоскопов проводят не только исследование внутренних поверхностей различных органов но и небольшие оперативные вмешательства, объем которых все время расширяется по мере развития и усложнения эндоскопической техники.Эндоскопическое исследование в урологии применяется для исследования мочеиспускательного канала, мочевого пузыря и чашечно-лоханочной системы почек.
Это исследование поверхности слизистой оболочки мочеиспускательного канала на всем ее протяжении. Исследование позволяет подробно осмотреть слизистую оболочку канала, ее изменения и иногда выполнить лечебные действия. Производится манипуляция при помощи уретроцистоскопа, который применяется для исследования мочевого пузыря и мочеиспускательного канала при медленном выведении прибора из мочевого пузыря. Иногда проводится только исследование мочеиспускательного канала. При воспалительных заболеваниях канала манипуляция противопоказана.
Производится чаще остальных методов. Это осмотр внутренней поверхности мочевого пузыря при помощи цистоскопа или уретроцистоскопа. При некоторых заболеваниях мочевыводящего канала, сопровождающихся его сужениями цистоскопия бывает недоступна. Уретроцистоскоп состоит из оптической системы, позволяющей осуществить осмотр мочевого пузыря, системы для катетеризации мочеточников, позволяющих исследовать почки раздельно и системы для небольших оперативных вмешательств. Для детей созданы специальные детские уретроцистоскопы, меньшего размера. Манипуляция не производится при воспалительных заболеваниях мочеиспускательного канала. Перед исследованием больному вводят внутривенно обезболивающий препарат изредка исследование проводят под наркозом. Перед исследованием пациенту предлагают помочиться. Цистоскипия выполняется в положении пациента на спине в специальном урологическом кресле. Уретроцистоскоп смазывают стерильным глицерином и вводят в мочевой пузырь, выпускают оставшуюся мочу и промывают мочевой пузырь раствором фурациллина и вводят этот же раствор в мочевой пузырь до позыва на мочеиспускание, проверяя одновременно емкость пузыря. Затем подробно осматривают всю поверхность мочевого пузыря. Рассматривают стенки мочевого пузыря, место выхода мочеточников. В норме окраска внутренней поверхности мочевого пузыря бледно-розовая, гладкая, с бледной сетью кровеностных сосудов. Если на поверхности стенки находят гнойные отложения, их отмывают. Часто осмотр внутренней стенки мочевого пузыря совмещают с хромоцистоскопией.
Производится для определения выделительной функции каждой почки отдельно. При этот пациенту вводится внутривенно 2-3 мл 0,4% раствора красящего вещества индигокармина, которое выделяется с мочой. Через цистоскоп наблюдают за выделением этого вещества из мочеточников. В норме струйка окрашенной индигокармином мочи зеленовато-синего цвета должна выделяться из каждого мочеточника через 3-5 минут после его внутривенного введения. Если ввести индигокармин внутривенно оказывается невозможным, его вводят внутримышечно, тогда интервал составляет 15-20 минут. Если выделение красящего вещества одним из мочеточников задерживается, предполагается нарушение выделительной функции одной из почек или наличие препятствия оттоку мочи из почки в виде камня, сужения мочеточника, сдавления мочеточника и т.д. Запаздывание выделения индигокармина из двух мочеточников более 10-12 минут предполагает нарушение работы обеих почек. При необходимости производится катетеризация мочеточников. В каждый из мочеточников отдельно вводится катетер. Процедура выполняется для определения проходимости мочеточников, наличия препятствий току мочи в мочеточниках, для забора мочи на анализ раздельно из каждого мочеточника, т.е. раздельно от каждой почки. Процедуру проводят осторожно, чтобы не повредить мочеточник. Иногда производят и измерение давления в мочеточниках.
Это метод исследования чашечно-лоханочной системы почек. Он производится при помощи специального мочеточникового катетера с фиброволоконной оптической системой. Сначала производится цистоскопия с осмотром мочевого пузыря и отверстий мочеточников, затем мочеточниковый катетер осторожно проводят в лоханку почки и осматривают внутренние стенки лоханки и чашечек. При этом исследовании выполняют и введение в лоханочно-чашечную систему контрастных веществ с последующим рентгеновским обследованием. На рентгеновских снимках определяются размеры чашечек и лоханки, наличие в них патологических образований.
Рентгенологическая диагностика.
Рентгенологические методы исследования в урологии имеют важное, иногда решающее значение. Для проведения рентгенологического обследования пациент должен быть подготовлен. Необходимо тщательно опорожнить кишечник. Перед обследованием в течение 2-3 дней назначается диета с уменьшением количества углеводов. Вечером накануне исследования и утром в день исследования проводится очистительная клизма. Возможно еще назначение активированного угля в течение суток и слабительного накануне вечером. На обследование таким образом пациент должен явиться натощак. Для того, чтобы не было избыточного образования газов пациенту разрешается утром выпить немного крепкого чая с сухариком. Газы образующиеся в кишечнике не позволяют увидеть четкие контуры почек и других органов.
Обычно это первое из рентгенологических исследований, которое проводится пациенту урологического профиля. Обзорный рентгеновский снимок охватывает практически весь мочевой тракт и позволяет судить об анатомическом строении почки и предположить характер происходящих в ней процессов и определиться с дальнейшей тактикой исследования. На рентгенограмме можно увидеть тени камней в почках и мочевых путях, мочевом пузыре.
При этом методе исследования пациенту внутривенно вводится контрастное вещество (ультравист, урографин, хайпек, триамбраст), которое затем выделяется почками. В определенные моменты времени производятся снимки, которые позволяют получить изображение почек и мочевых путей и оценить их функциональное состояние.
Это та же экскреторная урография, но при этом вводится большее количество контрастного вещества при помощи внутривенного капельного введения. Она позволяет получить более четкое изображение чашечно-лоханочной системы почек.
При этом заполнение контрастным веществом мочевых путей производится по катетеру через мочеточник. Используются ультравист и урографин. При этом исследовании выявляют даже незначительные изменения в чашечках, сосочках, лоханках и мочеточниках.
Контрастное вещество при этом исследовании вводится путем чрезкожной поясничной пункции. Она применяется если другие методы не позволяют диагностировать заболевание почек и мочевых путей. Она позволяет уточнить состояние верхних мочевых путей и их функцию.
(495) 50-253-50 - бесплатная консультация по клиникам и специалистам
Читайте также:

