Реферат на тему местное обезболивание
Обновлено: 02.07.2024
Местная (инфильтрационная) анестезия – это способ обезболивания, при котором с помощью специальных препаратов нарушается проведение нервных импульсов от раны. Этот способ уменьшения неприятных ощущений применяется в хирургической практике и для проведения некоторых болезненных диагностических процедур.
Достоинства и недостатки
Для проведения несложных хирургических вмешательств местное обезболивание незаменимо, оно имеет преимущества перед другими видами подавления чувствительности. Препарат, который применяется, раствор анестетика, воздействует строго в месте введения, что помогает избежать тяжелых осложнений и побочных реакций.
Блокада болевой чувствительности развивается в среднем за 10-15 минут. Эффект сохраняется в течение часа и больше, поэтому местная анестезия позволяет уменьшить боль в области послеоперационной раны. От действия местного анестетика не страдает сознание пациента, поэтому после манипуляции он может покинуть клинику и не находиться в палате.
Но у местной анестезии есть свои недостатки. Еще несколько лет назад его широко использовали для операций на поверхностных тканях, конечностях, были разработаны методы внутривенного введения препаратов с одновременным наложением жгута. Широко применялась внутрикостная анестезия. Но из-за большого количества побочных реакций и осложнений эти методы стали использовать реже. А после получения качественных препаратов для наркоза, от опасных способов обезболивания практически отказались.
Недостаток местного способа в ограниченной сфере применения. Она эффективна для обезболивания слизистых оболочек, кожи и поверхностных тканей, но не применятся при операциях на органах брюшной полости и малого таза, области шеи и головы.
Инфильтрационный тип местной анестезии нельзя применять при оперировании злокачественных опухолей из-за возможности попадания опухолевых клеток за пределы раны в другие ткани. Это увеличивает риск развития метастазов.
Виды местной анестезии
В хирургической практике применяется несколько видов местной анестезии, но некоторые из них имеют уже историческое значение. Основными способами обезболивания являются следующие:
поверхностная анестезия – подавляется болевая чувствительность после соприкосновения анестетика с поверхностью тканей, чаще всего применяется для обезболивания слизистых оболочек. Раствор обезболивающего средства наносят путем смазывания или орошения, эффекта хватает на 10 минут;
инфильтрационная анестезия – обезболивание путем пропитывания, или инфильтрации слоев тканей местным анестетиком. Методика позволяет контролировать глубину и ширину введения препарата, в зависимости от предполагаемого разреза. Лекарство вводят осторожно сначала в подкожную область до появления эффекта лимонной корки, потом постепенно продвигают иглу внутрь и впрыскивают дополнительные доза препарата;
анестезия по Вишневскому – усовершенствованный вариант инфильтрационного метода. Слабый раствор анестетика вводится послойно под большим давлением. В тканях формируется тугой ползучий инфильтрат. Он распространяется по межфасциальным пространствам и нарушает проведение импульсов по проходящим в них нервам. После рассечения раны жидкость постепенно вытекает из раны, поэтому нет риска ее всасывания в системный кровоток и развития токсических реакций;
проводниковая анестезия – суть метода в обезболивании определенного участка тела, иннервируемого нервным стволом. Обезболивающий препарат вводят в ткани вокруг нерва, методика применяется при операциях на конечностях;
спинномозговая анестезия – обезболивающий эффект достигается при введении препарата анестетика под сосудистую оболочку спинного мозга, основное место введения лекарственного средства – поясничная область, при этом пропадает болевая чувствительность в органах малого таза и нижних конечностях. Но тактильная чувствительность не страдает;
эпидуральная анестезия – вид обезболивания, при котором местный анестетик вводят в пространство, поверх твердой оболочки спинного мозга, прокол также выполняют в области поясничного отдела. Чувствительность теряется через 15-20 минут, а хватает эффекта на 3-4 часа. Использование этого вида анестезии позволяет после операции рано возобновлять активность;
костная анестезия – тип обезболивания, когда раствор анестетика вводят в губчатую кость. В настоящее время практически не используется, ранее применяли при операциях на конечностях.
Препараты для местной анестезии
Местные анестетики – это лекарства из группы нейротропных средств, которые полностью или частично перекрыть поток сигналов по нервным волокнам от места болезненной манипуляции или операции в центральные отделы нервной системы.
Особенность действия препаратов связана с их спектром действия. Они подавляют передачу сигналов по миелинизированным нервным волокнам А типа, которые распространяют чувство боли, запахи, температуру. Тактильные ощущения проводятся по волокнам типа В, а на них анестетики не влияют. Поэтому при использовании местного обезболивания пациент не чувствует боли, но ощущает прикосновения врача и хирургического инструмента.
Препараты для местной анестезии делятся на 3 группы в зависимости от продолжительности действия:
короткого действия – эффект сохраняется 30-50 минут, к ним относится Новокаин;
средней продолжительности – до 90 минут, это препараты Лидокаин, Тримекаин, Ультракаин;
длительного действия – эффект больше 90 минут, характерен для Бупивакаина.
Препараты для местной анестезии влияют на электрохимические процессы обмена ионами в нервных окончаниях. Лекарственные средства эффективно работают в щелочной среде и тканях, богатых липидами, к которым и относятся нервы. Но обезболивающий эффект снижается при выраженном воспалении тканей, что связано с переходом рН в кислую сторону.
Усиливают эффект местных анестетиков препараты, влияющие на тонус сосудов. Поэтому их часто сочетают с адреналином, чтобы продлить действие. Это позволяет снизить дозу обезболивающего и избежать токсичных реакций.
Что оперируют под местной анестезией в маммологии
Молочные железы расположены поверхностно, в них нет мышц и крупных нервных стволов. Ткани груди расположены рыхло, у молодых женщин преобладает железистая, которая с возрастом заменяется жировой. Поэтому при многочисленных манипуляциях и операциях можно применять местную анестезию.
В маммологии обезболивание используют для выполнения инвазивной диагностики, к которой относится биопсия тканей груди. Для этого местный анестетик вводят тонкой иглой в область предполагаемой пункции. Через 10-15 минут врач может брать ткани молочной железы на исследование без страха причинить боль пациентке.
Местная инфильтрационная анестезия в маммологии применяется при небольших малоинвазивных операциях. Женщине можно провести пункцию кисты молочной железы после предварительной инфильтрационной анестезии. Аналогичный подход может использоваться при удалении небольших доброкачественных новообразований в груди.
У мужчин анестезия используется при проведении операции на гинекомастии 1 типа, когда размер железы еще небольшой. Инфильтрация тканей повышает в них гидростатическое давление, благодаря чему врач легко отделит патологические ткани от здоровых.
Больно ли делать местную инфильтрационную анестезию
При проведении обезболивания используется стандартный одноразовый шприц с тонкой иглой. Больно ли делать местную анестезию, зависит от общего порога болевой чувствительности. Пациент ощущает момент первого прокола кожи и небольшое чувство распирания при введении препарата. После начала действия лекарства чувствительность исчезает. Врач проверяет, насколько эффективен укол, постукивая по коже. В ответ появляется ощущение, что место инъекции стало дервенистым.
После окончания анестезии постепенно усиливается чувствительность, может появиться небольшое покалывание. Если обезболивание проводилось для хирургической операции, начинает беспокоить боль в области раны, которую можно уменьшить при помощи нестероидных противовоспалительных средств.
Противопоказания для местной анестезии
Местная инфильтрационная анестезия – относительно безопасный способ обезболивания. Но для уменьшения рисков во время операции и после нее, необходимо учитывать противопоказания к использованию метода. Основными из них являются следующие:
аллергия на анестетик – если ранее при лечении зубов под местной анестезией появилась аллергия на обезболивающее, то при операции на грудной железе эффект повторится, а может быть более выраженным, вплоть до анафилактического шока;
психомоторное возбуждение и психические заболевания, реакция на введение анестетика и само проведение хирургического вмешательства может вызвать непредсказуемое поведение пациента;
при операциях на злокачественных опухолях – когда инфильтрационная анестезия не позволяет соблюсти правило абластики;
при продолжительных операциях, которые требуют использования микрохирургической техники;
при вмешательствах на участках тела с выраженной кровеносной сетью, например, на шее.
Если местная анестезия противопоказана, предпочтение отдают общему обезболиванию.
Осложнения местной инфильтрационной анестезии
Использование обезболивания тканей в маммологии редко сопровождается осложнениями или негативными реакциями. Чаще это связано с недостаточной подготовкой пациентки к манипуляции.
После обезболивания может возникнуть аллергическая реакция, поэтому врач перед введением препарата обязательно интересуется, были ли реакции непереносимости ранее на Лидокаин, Ультракаин или аналогичные средства.
В редких случаях анестетик может проникнуть в сосудистое русло. Тогда появляются системные токсические эффекты. Наиболее опасным является угнетение сократительной способности миокарда, выражено это побочное действие у Лидокаина.
Препараты Новокаин и Тримекаин обладают фетотоксическим действием, поэтому запрещены для использования у беременных женщин. Если возникает необходимость операции на молочной железе или инвазивной диагностики, предпочтение отдают Артикаину.
После введения лекарственного препарата в месте инъекции может возникнуть гематома. Но обычно она не опасна и проходит самостоятельно через несколько дней.
В Клинике Маммологии при проведении пункции кист молочной железы, взятии тканей для биопсии применяется местная анестезия современными препаратами с минимальными побочными эффектами. Мастерство наших враче позволяет избежать нежелательных реакций и добиться быстрого восстановления после операций. Записывайтесь на прием по телефонам, указанным на сайте.
АНЕСТЕЗИЯ МЕСТНАЯ (anaesthesia localis; син. местное обезболивание) – обратимая утрата чувствительности тканей (прежде всего болевой) на ограниченных участках тела, вызванная действием различных химических, физических или механических факторов на образования периферической нервной системы.
Попытки добиться различными способами снижения болевой чувствительности области операционной раны имеют многовековую историю. Однако в подавляющем большинстве все они оказались малоэффективными, и лишь достижение местной анестезии посредством сдавления нервных стволов и локальное охлаждение тканей из-за отсутствия других способов обезболивания вплоть до открытия наркоза, применялись в хирургической практике, а местная анестезия охлаждением сохранила определенное значение и в настоящие время.
Содержание
Введение……………………………………………………………………………3
Открытие кокаина и новокаина………………………………………………. 4
Наиболее распространенные препараты для местной анестезии………………5
Виды местного обезболивания…………………………………………………. 6
Блокада рецепторов и мелких нервов……………………………………7
Проводниковые методики местного обезболивания………………. 10
Заключение……………………………………………………………………….15
Приложения……………………………………………………………………. 16
Список использованной литературы……………………………………………21
Вложенные файлы: 1 файл
курсовая хирургия.docx
Министерство сельского хозяйства РФ Забайкальский аграрный
институт – филиал ФГБОУ ВПО «Иркутская государственная
Дисциплина: Оперативная хирургия с топографической анатомией животных
Тема: Местная анестезия
Выполнила: Красноперова К.В.
Проверила: Тихонова Г.А.
- Введение………………………………………………………… …………………3
- Открытие кокаина и новокаина………………………………………………. . 4
- Наиболее распространенные препараты для местной анестезии………………5
- Виды местного обезболивания…………………………………………… ……. 6
- Блокада рецепторов и мелких нервов……………………………………7
- Проводниковые методики местного обезболивания………………. 10
- Заключение…………………………………………………… ………………….15
- Приложения…………………………………………………… ………………. 16
- Список использованной литературы……………………………………………21
- Новокаин (неокаин, панкаин, прокаин) - наименее токсичный препарат с большой широтой терапевтического действия. Применяют для различных видов местного обезболивания в концентрациях 0,25% - 5%.
- Тримекаип (мезокаин) применяют для проводниковой анестезии в 1% - 1,5% растворах. Анестезирующий эффект сильнее и длительнее, чем у новокаина, токсичность незначительно выше.
- Лидокаин (ксилокаин, ксикаин) - считается наилучшим препаратом для проводниковой анестезии в 1% - 2% растворах. Действует значительно сильнее и дольше, чем новокаин, незначительно превосходя его в токсичности. В более высокой концентрации (10%) успешно заменяет дн каин для анестезии слизистых оболочек путем смазывания и орошения.
- Лнекаин (маркаин, бупиваканн) - один из наиболее сильно и длительно действующих современных анестетиков. Применяют для проводниковых методов обезболивания в 0,5% растворе.
- Дикаин (тетракаин) - местный анестетик, применяемый в основном для терминальной анестезии путём смазывания и орошения слизистых. По силе анестезирующего эффекта в 10 - 15 раз превышает новокаин, но в 2 - 3 раза токсичнее его. Применяется ди-каин в 0,25% - 3% растворах. Изредка препарат применяется для эпидуральной анестезии и в настоящее время вытесняется менее токсичным лидокаином.
- Блокада рецепторного аппарата и отходящих от него мелких нервных веточек - терминальная анестезия и все инфильтрационные методики.
- Блокада конкретных нервных проводников - от периферических нервов до спинного мозга. Сюда включают все проводниковые методики: анестезию периферических нервов, сплетений, корешков спинного мозга. Последние блокируют при выполнении перидуральной и спинальной (спинномозговой) анестезии.
- Блокада всего чувствительного аппарата определенного сегмента конечности благодаря пропитыванию тканей анестетиком, поступающим через микроциркуляторное русло - внутривенная и внутрикостная анестезии.
- Терминальная анестезия - наиболее простой метод местного обез-
боливания слизистых оболочек путем смазывания или орошения их по-
верхности растворами местных анестетиков. Применяют препараты, хо
рошо всасывающиеся слизистыми и быстро блокирующие болевые
рецепторы - лидокаин, днкаин. Метод широко используют в офтальмоло-
гии, оториноларингологии, стоматологии, а также при выполнении эндо-
скопических исследований верхнего отдела пищеварительного тракта и
дыхательной системы. - Инфильтрационный метод - различные методики основаны на
пропитывании растворами анестетиков всех слоев тканей непосредственно
в операционном поле и его ближайшем окружении. Используют низкокон-
центрированные растворы анестетиков в большом количестве. Наиболее
часто применяют 0,25% - 0,5% растворы новокаина. - Местные
- Общие:
а) ингаляционные - летучие жидкости и газы
б) неингаляционные (внутривенные) - Средства, применяемые для поверхностной (терминальной) анестезии: Кокаин, Дикаин, Анестезин, Пиромекаин
- Средства, применяемые преимущественно для инфильтрационной и проводниковой анестезии: Новокаин, Бупивакаин
- Средства, применяемые для всех видов анестезии: Лидокаин, Тримекаин
- постсинаптически усиливают тормозящую передачу путем потенциирования лиганд-управляемых ионных каналов, активируемых ГАМК и глицином;
- экстрасинаптиески путем усиления ГАМК-рецепторов и ионных токов утечки;
- пресинаптически за счет повышения базального высвобождения ГАМК.
- пропанидин (эпонтол, сомбревин)
- пропофол (диприван, рекофол)
- кетамин (калипсол, кеталар, кетанест)
- мидазолам (дормикум, флормидал)
- гексенал (гексобарбитал-натрий)
- тиопентал-натрий (пентотал)
АНЕСТЕЗИЯ МЕСТНАЯ (anaesthesia localis; син. местное обезболивание) – обратимая утрата чувствительности тканей (прежде всего болевой) на ограниченных участках тела, вызванная действием различных химических, физических или механических факторов на образования периферической нервной системы.
Попытки добиться различными способами снижения болевой чувствительности области операционной раны имеют многовековую историю. Однако в подавляющем большинстве все они оказались малоэффективными, и лишь достижение местной анестезии посредством сдавления нервных стволов и локальное охлаждение тканей из-за отсутствия других способов обезболивания вплоть до открытия наркоза, применялись в хирургической практике, а местная анестезия охлаждением сохранила определенное значение и в настоящие время.
Обезболивающие вещества оказывают не только анестезирующий эффект, но и являются одновременно своеобразным слабым раздражителем нервной системы. Действие их сопрождается трофическими сдвигами в очаге поражения независимо от места его локализации.
2.Открытие кокаина и новокаина
Создание эффективных методов местной анестезии было подготовлено введением в медицинскую практику шприца, Правац , полой иглы и в первую очередь открытием местно анестезирующего действия кокаина, который был подробно изучен русским ученым В. К. Анрепом (1879). Анреп вводил кокаин при помощи подкожных инъекций и первым применил его для обезболивания. Коллер, которому за рубежом приписывают приоритет открытия местной анестезии сообщил о применении кокаина при операциях на глазу лишь в 1884 г. Т. о., основоположником местной анестезии является русский ученый B. К. Анреп.
В 80-х годах 19 в. кокаин для анестезии получил довольно широкое распространение почти во всех областях медицины. В 1884 г. Холстед использовал кокаин для блокады нервных стволов при экстракции зуба и при операциях на плечевом сплетении. В 1886 г. А. И. Лукашевич разработал оригинальный метод применения кокаина для анестезии пальцев. За рубежом аналогичный способ А. м. предложил Оберет двумя годами позже. Эти исследования заложили основу проводниковой местной анестезии. Инфильтрационная анестезия стала разрабатываться с 1885 г.
В России крупные операции на органах брюшной полости под А. м. кокаином стали проводиться в клинике проф. И. Д. Монастырского. Его сотруднику А. В. Орлову удалось добиться уменьшения побочных эффектов кокаина. В 1887 г. Орлов сообщил об успешном выполнении ряда полостных операций при использовании более слабых, чем было тогда принято, растворов кокаина. Первый этап развития инфильтрационной местной анестезии был завершен работами Реклю в 1890 г. и Шлейха в 1891 г.
Появление новокаина , синтезированного в 1905 г. Эйнгорном , препарата значительно менее токсичного, чем кокаин, способствовало более быстрому развитию местной анестезии и разработке различных вариантов инфильтрационной и регионарной анестезии. В 1923- 1928 гг. работами А. В. Вишневского и его школы был создан оригинальный метод инфильтрационной анестезии, который получил в СССР самое широкое распространение. В 40-50-х годах А. м. по Вишневскому стала основным видом обезболивания в СССР, практически вытеснив другие методы и сузила показания к наркозу. Местная анестезия позволила выполнять самые сложные вмешательства при отсутствии наркозной аппаратуры и другого сложного оборудования и значительно снизить летальность при некоторых хирургических операциях (например, непроходимости кишечника).
3.Наиболее распространенные препараты для местной анестезии:
4.ВИДЫ МЕСТНОГО ОБЕЗБОЛИВАНИЯ.
В зависимости от уровня медикаментозной блокады болевой чувствительности и способов ее выполнения можно выделить основные типы местного обезболивания:
Блокада рецепторов и мелких нервов.
а) Местная инфильтрационная анестезия (классическая методика
Реклю) заключается в последовательном пропитывании раствором кожи,
подкожной клетчатки, фасций, мышц по ходу будущего разреза из не
скольких точек одномоментно до операции. Хирург не видит слоев, в ко
торые вводит раствор; блокада болевых рецепторов и нервных веточек на
ступает постепенно, по мере диффузии анестетика в тканях, поэтому до
наступления анестезии проходит некоторое время (5-6 минут), которое
необходимо выждать до выполнения разреза.
в) Ромбовидная анестезия - разновидность местной инфильтраци-
онной анестезии, при которой анестезирующее вещество вводят послойно
до операции по периферии операционного поля - по сторонам ромба, по
диагонали которого выполняют разрез после некоторого периода выжида ния, необходимого для наступления анестезин в центре операционного поля. Этот метод удобен при выполнении небольших операций - аппендэктомии, грыжесечения, при удалении небольших неглубоких опухолей мягких тканей.
г) Анестезия поперечного сечения - редко применяемый вариант местной анестезии при операциях на конечностях. На выбранном уровне выполняют циркулярную анестезию кожи и подкожной клетчатки по всему периметру сегмента конечности, после чего на этом же уровне вводят анестетик во все фасциальные футляры и мышечный массив до костей. Достигается 'эффект инфильтрационной анестезии на уровне сё выполнения и эффект проводниковой анестезии в дистальных отделах конечностей, поскольку в зону инфильтрации анестетиком попадают нервные стволы, проходящие в фасциальных футлярах. Метод требует применения больших количеств слабых растворов анестетика (обычно 0,25% раствор новокаина) и хорошо сочетается с обескровливанием конечности жгутом, наложенным на уровне выполнения анестезии. Анестезию поперечного сечения выполняет оперирующий хирург при невозможности применить наркоз или проводниковые методики местной анестезии. Эта анестезия позволяет выполнить любую операцию на конечности.
Все виды местной инфильтрационной анестезии противопоказаны при выполнении операций по поводу гнойных процессов, так как пропитывание анестетиком воспаленных тканей очень болезненно и способствует распространению инфекции.
При выполнении местной инфильтрационной анестезии, применяя значительные количества растворов новокаина слабой концентрации, следует помнить, что его предельно допустимая доза - 2 грамма на I час операции (в пересчете на сухое вещество). Возможность передозировки наименее вероятна при анестезии по А.В.Вишневскому, поскольку применяют только 0,25% раствор новокаина и он постоянно вытекает из раны при вскрытии очередного фасциального футляра.
Проводниковые методики местного обезболивания.
При этом типе местного обезболивания блокада болевой чувствительность происходит на уровне конкретных анатомически сформированных нервных проводников, иннервирующих область предстоящей операции. Анестезирующее вещество подводят к соответствующим нервным стволам (периферические нервы, сплетения, корешки спинного мозга) всегда вне операционного поля, проксимальнее его границ. Используют небольшие объемы растворов анестетиков достаточно высокой концентрации (1% - 2% новокаин, лидокаин, тримекаин). Препараты вводят либо непосредственно в нервный ствол (эндоневрально), либо рядом с ним в окру- жаюшую клетчатку (периневралькый вариант). Наиболее часю используют периневральный вариант как более простой технически и не повреждающий нервных волокон.
Изложены понятие о местной анестезии, ее классификация, дана характеристика анестетиков, показания и противопоказания к местной анестезии. Детально рассматривается техника проведения различных видов местной анестезии, осложнения, их профилактика и лечение. Рассматриваютсявопросыпредоперационнойподготовки больных.
Предназначено для студентов 3 курса лечебного факультета
Местная анестезия
Студент должен знать.
1. классификацию способов обезболивания
2. виды местной анестезии
3. показания к проведению местной анестезии
4. противопоказания к проведению местной анестезии
5. классификацию местной анестезии
6. характеристику препаратов для местной анестезии
Студент должен уметь.
1. Провести премедикацию перед обезболиванием
2. Орошение анестетиками полости носоглотки
3. Собрать набор инструментов для местной анестезии
Студент должен иметь представление. О механизме местной анестезии.
План изучения темы:
1. История местной анестезии;
2. Преимущества и недостатки местной анестезии;
3. Разновидности местной анестезии;
4. Основные методы регионарной анестезии;
5. Препараты применяющиеся для местной анестезии
6. Осложнения регионарной анестезии;
7. Контрольные вопросы для проверки знаний;
8. Ситуационные задачи;
История местной анестезии
A. Wood изобрел полую иглу, лечил (не без успеха) невралгию путём инъекции морфия и опия около нервных стволов.
Первым местным анестетиком, используемым в клинике, был кокаин, алкалоид, выделенный из листьев Erythroxylon сoca
В.К. Анреп – открыл обезболивающее действие кокаина
K. Keller - описание кокаина для местной анестезии
В.Холстед (W. Halstedt) впервые использовал кокаин для проводниковой анестезии для удаления зуба
русский хирург А. В. Орлов использовал для местного обезболивания 0.25—0,5% раствор кокаина.
Н. Д. Монастырский сообщил об успешном применении инфильтрационной анестезии кокаином при брюшных и других крупных операциях.
А.И. Лукашевич - проводниковая анестезия
L. Corning - действие кокаина на спинной мозг
W. Halstedt - проводниковая анестезия нижнего альвеолярного нерва
J. Conway - введение кокаина в гематому при переломах
H. Quincke выполнил первую люмбальную пункцию у ребёнка с острой гидроцефалией
американец G. Grile, выполняя эндоневральную инъекцию кокаина в зараннее обнажённые нервы (nn. ischiadicus, femoralis, plexus brachialis), производил под такой анестезией ампутацию конечностей).
A.Bier, который 16 августа 1897 г. выполнил безболезненную резекцию голеностопного сустава, введя 0,5% раствор кокаина в подпаутинное пространство.
A. Sicard F. Cathelin - описание каудальной (эпидуральной анестезии через hiatus sacralis)
H. Braun - добавление к раствору местного анестетика адреналина
А.Эйнхорн (A. Eincyorn) - открытие (синтез) новокаина
G Forestier описал срединный доступ к эпидуральному пространству в межостистых промежутках.
W. Steckel – каудальный блок для анестезии родов
D. Kulenkampff – чрезкожная блокада плечевого сплетения
А.В.Вишневский – местное обезболивание по методу тугого ползучего инфильтрата.
H. Hingson - длительная каудальная анестезия
N. Lofgren - получен ксилокаин
Комбинированная субарахноидально-эпидуральная анестезия (а описана ещё раньше – в 1937 г.)
Появление местного обезболивания, не вдаваясь в глубокую древность, следует связать с открытием кокаина В. К. Анрепом (1880) и Коллером (1884). Местное обезболивание с помощью кокаина разделилось на инфильтрационную анестезию, развитие которой обычно связывают с именами Реклю и Шлейха, и проводниковую, активно разрабатываемую Брауном. Однако еще в 1887 г. русский хирург А. В. Орлов использовал для местного обезболивания 0.25—0,5% раствор кокаина. Н. Д. Монастырский (1887) сообщил об успешном применении инфильтрационной анестезии кокаином при брюшных и других крупных операциях. Предложение Брауна (1903) вводить вместе с кокаином адреналин расширило возможности местной анестезии, значительно снизив всасывание кокаина в кровяное русло. Открытие новокаина Эйнгорном (1905) ознаменовало начало нового плодотворного этапа в развитии местного обезболивания. Новокаин быстро завоевал симпатии хирургов, оперирующих под местным обезболиванием, из-за малой токсичности, достаточной обезболивающей силы и стойкости при стерилизации. Он получает самое широкое распространение и быстро вытесняет кокаин из арсенала обезболивания. Применение новокаина значительно улучшило результаты спинномозговой анестезии, предложенной Биром в 1897 г.
Идея регионарного обезболивания возникла раньше, чем появились препараты для её осуществления. Первая попытка стволовой анестезии была сделана ещё в 1853 г. изобретателем полой иглы A. Wood, который пытался (и не без успеха) лечить невралгию путём инъекции морфия и опия около нервных стволов.
Первым местным анестетиком, используемым в клинике, был кокаин, алкалоид, выделенный из листьев Erythroxylon сoca в 1860 г. Именно его ввел в обл. n. alveolaris inferior W. Halstedt в 1985 г.приудалении зуба, положив, таким образом, начало регионарной анестезии.
В 1897 г.американецG.Grile, выполняяэндоневральную инъекцию кокаина в заранее обнажённые нервы (nn. ischiadicus, femoralis, plexus brachialis), производил под такой анестезией ампутацию конечностей). В начале 90-х годовG.Pertes применил уже чрезкожную блокадуседалищногонерва, а В.Ф.Войно-Ясенецкий (1912 г.), W.Keppler и П.С.Бабицкий (1913 г.), F.Hartel (1916 г.), O.Labat (1920г.)-усовершенствовали эту технику. Начиная с этого времени вплоть до 40-х годов – период интенсивного освоения и внедрения проводниковой анестезии.
В 1890 г. H. Quincke выполнил первую люмбальную пункцию у ребёнка с острой гидроцефалией, находящегося в коматозном состоянии. Менее чем за год он произвёл люмбальную пункцию ещё у 11 пациентов и дал подробное описание этой процедуры. С этого времени субарахноидальное пространство стали использовать как инфузионный канал для терапии различных заболеваний, однако эта идея оказалась не конструктивной.
В 1901г. A. Sicard иF.Cathelin одновременно и независимо друг от друга опубликовали результаты своих работ по введению местных анестетиков в эпидуральное пространство через hiatus sacralis, положив тем самым начало внедрения ЭА в клиническую практику.
В 1906 г. GForestierописалсрединный доступ к эпидуральному пространству вмежостистых промежутках.
В начале 20-х годов XX века испанский хирург F.Pagas подытожил принцип действия и дал подробное описание различных методик выполнения ЭА, сформулировал её достоинства и опасности. К середине 30-х годов ЭА получила признание и достаточно широкое распространение как за рубежом, так и в нашей стране. СА и ЭА применяются практически с одинаковой частотой, передавая по очереди пальму первенства друг другу.
Следует отметить особую роль русских учёных-хирургов П.А.Герцена, В.Ф.Войно-Ясенецкого, П.С.Бабицкого, В.А.Шаака и Л.А.Андреева, С.С.Юдина и др. в развитии всех методов регионарной анестезии.
Преимущества местной анестезии:
б) простота методики (не требуется участия других лиц, наличия сложной аппаратуры);
Недостатки:
а) невозможно управлять функциями организма при обширных травматических операциях, особенно на органах грудной полости;
б) трудно произвести ревизию при операциях на органах брюшной полости, так как нет расслабления мускулатуры;
в) не всегда можно добиться полного обезболивания (операции в области рубцово измененных тканей и др.);
г) у больных с неустойчивой психикой нежелательно сохранение сознания во время операции.
Разновидности местной анестезии:
а) поверхностная (терминальная),
в) регионарная (проводниковая)
ганглионарная (зпидуральная и субарахноидальная анестезия).
В клиническом течении всех видов местной анестезии выделяются следующие стадии:
1) введение анестезирующего вещества;
2) выжидание (действие анестезирующего вещества на нервные элементы тканей);
3) полное обезболивание;
4) восстановление чувствительности.
Поверхностная, или терминальная, анестезия возможна только при операциях и манипуляциях на слизистых оболочках, которые смазывают или орошают раствором анестетика. Поэтому этот метод в основном применяется в офтальмологии, отоларингологии и урологии. Для анестезии используют 0,25—3% растворы дикаина, 5% раствор ксикаина, 10% раствор новокаина. Для поверхностной анестезии кожи применяют метод замораживания хлорэтилом.
В хирургической клинике поверхностная анестезия наиболее часто применяется при бронхологических исследованиях (бронхоскопия, бронхография, бронхоспирометрия) и лечебных процедурах (эндотрахеальные вливания лекарственных веществ), а также эзофагоскопии, гастроскопии и дуоденоскопии.
Используются слабые растворы новокаина — 0,25 и 0,5% растворы до 1 и более литра на операцию, причем большая часть раствора вытекает при разрезе, что предупреждает интоксикацию. 0,25% раствор новокаина готовят на слабо гипотоническом растворе по прописи А. В. Вишневского.
5,0 Natrii chloridi
0,075 Kalii chloridi
0,125 Сalcii chloridi
1000,0 Aq. destill.
Инфильтрационная анестезия по методу А. В. Вишневского включает следующие этапы:
o тугая инфильтрация подкожной клетчатки;
o после разреза кожи и подкожной клетчатки введение новокаина под апоневроз;
o после рассечения апоневроза инфильтрация мышц;
o после вскрытия брюшной полости инфильтрация париетальной брюшины.
При анестезии по А. В. Вишневскому «операция идет при постоянной смене ножа и шприца. Наряду с полным обезболиванием, тугой ползучий инфильтрат обеспечивает и гидравлическую препаровку тканей.
Достоинства регионарноых методов анестезии
1. Надёжная интраоперационная анестезия за счёт фармакологического контроля боли на спинальном или периферическом уровне.
2. Эффективная вегетативная блокада с минимальным влиянием на гомеостаз, эндокринно-метаболическая стабильность, предотвращение патологических рефлексов из операционного поля.
3. Возможность использования управляемой седации различной степени, а не выключение сознания, что обязательно при проведении общей анестезии.
4. Сокращение восстановительного периода после анестезии, повышение комфортности послеоперационного периода (отсутствие тошноты, рвоты, снижение потребности в наркотиках, раннее восстановление ментальной функции и двигательной активности).
5. Снижение частоты послеоперационных лёгочных осложнений, более быстрое восстановление функции желудочно-кишечного тракта по сравнению с тем, что происходит после комбинированной общей анестезии.
6. Уменьшение риска возникновения тромбоза глубоких вен голени (ТГВГ) и тромбоэмболии лёгочной артерии (ТЭЛА).
7. Сохранение контакта с пациентом во время операции.
8. После ортопедических и травматологических вмешательств, выполняемых в условиях регионарной анестезии, оптимизированы условия для иммобилизации повреждённой конечности.
9. Ещё более значимым представляется преимущество регионарной анестезии в акушерстве: роженица психологически присутствует при родах в условиях полной аналгезии, отсутствует депрессия плода, возможен ранний контакт матери и новорожденного.
10. Регионарная анестезия исключает риск развития злокачественной гипертермии, триггером которой являются релаксанты и ингаляционные анестетики.
11. Регионарная анестезия обладает меньшим потенциалом индукции системной воспалительной реакции и иммунодепрессивным эффектом по сравнению общей анестезией.
13. При использовании регионарной анестезии отмечено статистически достоверное укорочение сроков пребывания больных в ОИТ и длительности госпитального лечения.
Основные методы регионарной анестезии
Периферические блокады:
П р о в о д н и к о в а я а н е с т е з и я
В н у т р и к о с т н а я*
Р е г и о н а р н а я в н у т р и в е н н а я*
Центральные сегментарные блокады:
С у б а р а х н о и д а л ь н а я (спинальная, субдуральная)
Э п и д у р а л ь н а я (перидуральная)
*внутрикостная и внутривенная регионарные анестезии практически не применяются и представляют в настоящее время лишь исторический интерес.
Для регионарной анестезии действует принцип: чем проксимальнее, тем эффективнее, чем дистальнее, тем безопаснее (Гилева В.М., 1995).
П р о в о д н и к о в а я а н е с т е з и я (стволовая и анестезия сплетений) считается самой безопасной. Основными показаниями для проводниковой анестезии являются оперативные вмешательства на конечностях (ортопедия, травматология, оперативная флебология, операции на артериях и т.д.) и в челюстно-лицевой области, которые включают весь диапазон хирургических вмешательств, начиная от стоматологии и кончая сложнейшими реконструктивными операциями.
При проведении стволовой и анестезии сплетений необходимо чётко знать анатомо-топографическое расположение нервных сплетений или нервных стволов, чётко ориентироваться в постоянных опознавательных пунктах (костные выступы, артерии, мышцы) и уметь оценивать сопротивление тканей.
Анестезия плечевого сплетения по Куленкамфу.
Положение больного на спине с головой, повернутой в противоположную сторону. Над ключицей в области ее середины пальпируют подключичную артерию. Кнаружи и кзади от нее расположены ветви плечевого сплетения. Иглу вводят на 1 см выше середины ключицы кнаружиотпульсирующей артерии. Иглу продвигают до упора в I ребро, затем несколько оттянув иглу назад, меняют ее направление, и, скользя по верхнему краю I ребра, доходят до ветвей плечевого сплетения. При встрече иглы с нервным стволом больной испытывает неприятные ощущения в руке. При наступлении такого момента через иглу вводят 20—50 мл 1% раствора новокаина. Анестезия наступает через 10—15 мин, сопровождаясь длительным параличом.
Паравертебральная анестезия.
Задача анестезии — блокировать нервы при выходе их из межпозвоночных отверстий. При операциях на толстой кишке паравертебральную анестезию проводят в поясничной области. Больной находится в сидячем положении с наклоненным вперед туловищем. На уровне I поясничного позвонка на расстоянии 3 см от средней линии вводят иглу дли ной 10 см строго сагиттально до упора в поперечный отросток. Ощутив местное сопротивление, иглу оттягивают кзади, и, пытаясь на щупать концом иглы верхний край поперечного отростка, проводят иглу над ним, направляя ее кнутри под углом 20° к сагиттальной плоскости. Пройдя над поперечным отростком 0,5 см, убеждаются путем аспирации в том, что игла не попала в сосуд, и вводят 5—10 мл 0,5% раствора новокаина. Таким же способом проводят паравертебральную анестезию на других уровнях.
Парасакральная анестезия по Брауну.
Применяется при операциях на органах малого таза. Положение больного на спине с сильно согнутыми и приведенными к животу бедрами. Длинную (10—15 см) иглу вкалывают сбоку копчика и продвигают к перед ней поверхности крестца до упора в костное препятствие на уровне второго сакрального отверстия. Затем иглу оттягивают несколько назад и опускают наружный конец ее книзу. При продвижении иглы острие ее упирается в верхний край первого сакрального отверстия. Убедившись в этом, вводят 10 мл 0,5% раствора новокаина. Подобным образом, последовательно меняя положение острия иглы, вводят обезболивающий раствор на уровне второго, третьего и четвертого сакрального отверстий с одной стороны, а затем в эти же области — с другой. В общей сложности расходуют около 200 мл 0,5% раствора новокаина.
Чрескожная блокада чревных нервов по К а п и с у.
Положение больного сидячее с сильно наклоненным вперед корпусом. Длинной (10—15 см) иглой производят укол у нижнего края XII ребра в точке, расположенной на расстоянии 7 см от средней линии. Нащупав нижний край XII ребра, периферический конец иглы отклоняют кнаружи так, чтобы игла образовала с сагиттальной плоскостью 30—45°. При этом несколько опускают наружный конец иглы. Продвигают иглу вглубь тканей в указанном направлении до упора в наружную поверхность XII грудного позвонка, ощущая при этом костное сопротивление. Затем иглу извлекают назад на 1 см, павильон ее сдвигаютксредней плоскости и продвигают острие иглы вперед, пока не исчезнет ощущение кости; оно теряется в месте перехода боковой поверхности позвонка в переднюю примерно на глубине 9—10 см. В этом месте в ретроперитонеальной ткани проходят оба чревных нерва. После пробной аспирации шприцем, убедившись в правильном положении иглы, вводят 30—-40 мл 0,5% раствора I новокаина.
Внутрибрюшная блокада чревных нервов по Брауну.
После вскрытия брюшной полости приподнимают левую долю печени, желудок оттягивают книзу. Через натянутый малый сальник пальцем нащупывают аорту выше отхождения от нее общего ствола чревной артерии. Надавливая на малый сальник в этом месте, прижимают его к лежащему под ним XII грудному позвонку. При этом палец проникает между аортой и полой веной, раздвигая их. В этом месте по пальцу вводят длинную иглу, острие которой упирается в переднюю поверхность XII грудного позвонка. Затем оттянув иглу несколько назад и убедившись в правильном ее положении (отсутствие крови), на нее насаживают шприц и вводят 50^70 мл 0,5% раствора новокаина. Введенный раствор, распространившись в ретроперитонеальном пространстве, обмывает оба чревных нерва. Через 5—10 мин наступает анестезия продолжительностью до 1Уг ч-
Анестезия чревных нервов по Брауну невыполнима при рубцовых и спаечных процессах в ретроперитонеальной области.
Конечности придают возвышенное положение, накладывают жгут до исчезновения пульса на периферических артериях. Производят послойную анестезию в эпифизарном отделе одной из костей вблизи сустава. Короткой бировской иглой с мандреном прокалывают мягкие ткани до кости и затем вращательными движениями продвигают иглу через кортикальный слой кости на глубину 1—1,5 см. Мандрен из иглы удаляют. К игле присоединяют шприц. Аспирация в шприц костного мозга свидетельствует о правильном местонахождении иглы. Количество раствора, необходимого для получения анестезии, различно и зависит от анестезируемой области.

Анестетики разделяют на:

Таблица 1
1. Местные анестетики
Местные анестетики обратимо снижают возбудимость чувствительных нервных окончаний и блокируют проведение афферентных импульсов в нервных стволах в зоне непосредственного применения, используются для устранения боли.
Местные анестетики классифицируют на сложные эфиры (анестезин, дикаин, новокаин) и замещенные амиды (лидокаин, тримекаин, бупивакаин). Местные анестетики — сложные эфиры подвергаются гидролизу псевдохолинэстеразой крови и действуют в течение 30 — 60 мин. Их эффект пролонгируют антихолинэстеразные средства (прозерин). Продукт гидролиза — n-амино-бензойная кислота ослабляет бактериостатическое влияние сульфаниламидов. Замещенные амиды кислот инактивируются монооксигеназной системой печени в течение 2 — 3 ч. Бупивакин вызывает местную анестезию продолжительностью 3 — 6 ч, после ее прекращения длительно сохраняется анальгетический эффект.
С точки зрения практического применения анестетики подразделяют на следующие группы:
Механизм действия
Местные анестетики представляют собой третичные азотистые основания. Они состоят из гидрофильной и липофильной частей, соединенных эфирной или амидной связями. Механизм действия определяет липофильная часть, имеющая ароматическую структуру. Для нанесения на слизистые оболочки и кожу и парентерального введения применяют водные растворы хлористоводородных солей местных анестетиков. В слабощелочной среде тканей (рН=7,4) соли гидролизуются с освобождением оснований. Основания местных анестетиков растворяются в липидах мембран нервных окончаний и стволов, проникают к внутренней поверхности мембраны, где превращаются в ионизированную катионную форму.
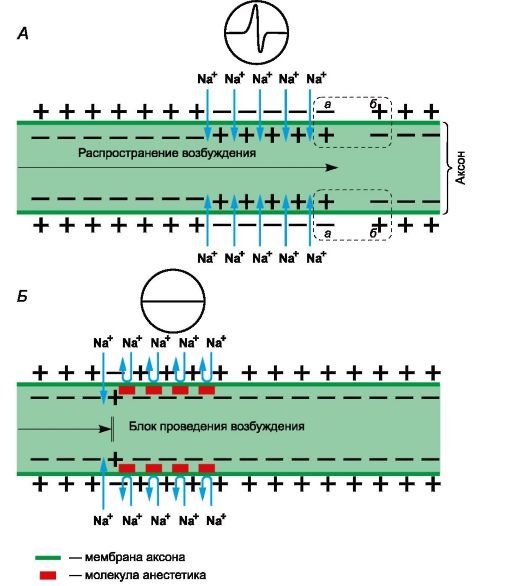
Рисунок 1 | Механизм действия местных анестетиков
Рецепторы для местных анестетиков локализованы в S6-сегменте IV домена внутриклеточной части натриевых каналов. Связываясь с рецепторами, катионы местных анестетиков пролонгируют инактивированное состояние натриевых каналов, что задерживает развитие следующего потенциала действия. Местные анестетики не взаимодействуют с закрытыми каналами в период потенциала покоя. Таким образом, в зоне нанесения местных анестетиков не развиваются потенциалы действия, что сопровождается блоком проведения нервных импульсов. Избирательное влияние местных анестетиков на чувствительные афферентные нервы обусловлено генерацией в них длительных (более 5 мс) потенциалов действия с высокой частотой.
В первую очередь местные анестетики блокируют безмиелиновые С и миелиновые Аδ и Аβ волокна (афферентные пути, проводящие болевые и температурные раздражения; вегетативные нервы). На волокна, окруженные миелиновой оболочкой, местные анестетики действуют в области перехватов Ранвье. Толстые миелиновые волокна (афферентные пути, проводящие тактильные раздражения; двигательные нервы) слабее реагируют на местные анестетики. Кроме того, устойчивость двигательных нервов к анестезии обусловлена низкочастотными короткими (менее 5 мс) потенциалами действия. В очаге воспаления в условиях ацидоза нарушаются диссоциация хлористоводородных солей местных анестетиков и образование их свободных липидорастворимых оснований, поэтому обезболивающее влияние утрачивается. Например, местная анестезия может оказаться неэффективной при удалении зуба в случае тяжелого периодонтита.
2. Общие анестетики
2.1. Ингаляционные анестетики
2.1.1 Летучие жидкости
Теории механизма действия общих анестетиков
Эффекты ингаляционных анестетиков не могут быть объяснены одним молекулярным механизмом. Скорее всего многокомпонентное действие каждого анестетика реализуется через множество мишеней. Тем не менее, эти эффекты сходятся на ограниченном числе изменений, лежащих в основе физиологических эффектов. На данный момент существуют липидная и белковая теории анестезии, но ни одна из них пока не описывает последовательность событий, происходящих от взаимодействия молекулы анестетика и ее мишеней до физиологических эффектов.

Рисунок 2 | Ингаляционные анестетики
Активность ингаляционных анестетиков оценивают по минимальной альвеолярной концентрации (МАК). Доза, создающая 1 МАК, предотвращает у половины пациентов движения в ответ на хирургическое вмешательство. Сила общих анестетиков коррелирует с их растворимостью в жирах, что говорит о важности взаимодействия с гидрофильными мишенями. В частности, обнаружение связи между силой анестетика и его липофильностью (правило Мейер-Овертона) дало начало липидной теории механизма действия анестетиков. Липидная теория анестезии утверждает, что анестетики растворяются в двойном липидном слое биологических мембран и вызывают анестезию, достигая критической концентрации в мембране. Наиболее усложненные версии липидной теории требуют, чтобы молекулы анестетиков вызывали пертурбацию (изменение свойств) мембраны.

Рисунок 3 | Правило Мейер-Овертона

Рисунок 4 | В 20 веке было показано, что сила общих анестетиков коррелируют с их способностью ингибировать активность растворимого фермента люциферазы, который физиологически не является мишенью анестетиков, но служит в качестве безлипидной модели белковой молекулы для связывания анестетика.
Механизм действия
Таким образом, общие анестетики изменяют физико-химические свойства липидов мембран нейронов и нарушают взаимодействие липидов с белками ионных каналов. При этом уменьшается транспорт в нейроны ионов натрия, сохраняется выход менее гидратированных ионов калия, в 1,5 раза возрастает проницаемость хлорных каналов, управляемых ГАМК-А рецепторами. Итогом этих эффектов становится гиперполяризация с усилением процессов торможения. Общие анестетики подавляют вход в нейроны ионов кальция, блокируя Н-холинорецепторы и NMDA-рецепторы глутаминовой кислоты; снижают подвижность Са 2+ в мембране, поэтому препятствуют кальций-зависимому выделению возбуждающих нейромедиаторов. Наиболее чувствительны к действию общих анестетиков полисинаптические системы ЦНС — кора больших полушарий (10 13 – 10 14 синапсов), таламус, ретикулярная формация, спинной мозг. К наркозу устойчивы дыхательный и сосудодвигательный центры продолговатого мозга.
Летучие ингаляционные анестетики:
Ингаляционные анестетики подавляют возбуждающую синаптическую передачу путем снижения высвобождения глутамата и постсинаптически путем ингибирования ионотропных глутаматных рецепторов. Парализующий эффект местных анестетиков включает действие на спинной мозг, в то время как седация/наркоз и амнезия включают супраспинальные механизмы памяти, сна и сознания.
2.1.2. Газовый наркоз
В анестезиологии широко применяют ингаляционный газовый анестетик азота закись (N2O). В конце 1980-х гг. в зарубежную анестезиологическую практику вошел инертный газ ксенон.
Азота закись представляет собой бесцветный газ характерного запаха, хранится в металлических баллонах под давлением 50 атм в жидком состоянии, не горит, но поддерживает горение. Ее смеси с анестетиками группы летучих жидкостей в определенных концентрациях взрывоопасны. В субнаркотических концентрациях (20 — 30 %) азота закись вызывает эйфорию (веселящий газ) и сильную анальгезию. В концентрации 20 % обеспечивает обезболивание в такой же степени, как 15 мг морфина. Закись азота на ГАМК-А рецепторы не влияет. Используется только в комбинациях, так как МАК составляет 104 %.
Инертный газ ксенон считают лучшей альтернативой азота закиси, так как он обладает более выраженным наркозным действием, индифферентностью и экологической безопасностью. Способность ксенона вызвать наркоз была открыта в связи с практикой глубоководных погружений и развитием гипербарической физиологии. Ксенон бесцветен, не горит и не обладает запахом, при соприкосновении со слизистой оболочкой рта создает на языке ощущение горьковатого металлического вкуса. Отличается низкой вязкостью и высокой растворимостью в липидах, выводится легкими в неизмененном виде. Разработана технология ксенонсберегающей анестезии с включением минимального потока и системы рециклинга для повторного многократного использования газа. Такая технология успешно решает важную в практическом отношении проблему дефицита и дороговизны ксенона. В механизме наркозного эффекта ксенона имеют значение блокада циторецепторов возбуждающих нейромедиаторов — Н-холинорецепторов, NMDA-рецепторов глутаминовой кислоты, а также активация рецепторов тормозящего нейромедиатора глицина. При взаимодействии с циторецепторами ксенон выступает как протонсвязывающий кластер и образует комплексы с катионами НСО + , NH2 + , HNCH + . Ксенон проявляет свойства антиоксиданта и иммуностимулятора, снижает выделение гидрокортизона и адреналина из надпочечников.
2.2. Неингаляционные (внутривенные) наркозные средства подразделяют на три группы:
Препараты короткого действия (3 — 5 мин)
Препараты средней продолжительности действия (20 — 30 мин)
Препараты длительного действия (0,5 — 2 ч)

Рисунок 5 | Общие анестетики для внутривенного введения
Механизм действия
Наиболее широко используемым внутривенный анестетиком является пропофол. Его механизм действия связан с увеличение хлорной проводимости ГАМК рецепторов.
Метогекситал по скорости наступления и выхода из наркоза близок к пропофолу.
Барбитураты использовались для анестезии до введения в практику пропофола. Тиопентал вызывает быстрое наступление и быстрый выход из наркоза при разовом введении, но он быстро накапливается при повторном или пролонгированном введении и таким образом замедляет выход из анестезии. Барбитураты являются лигандами барбитуратных рецепторов. В малых дозах они аллостерически усиливают действие ГАМК на ГАМК А-рецепторы . При этом удлиняется открытое состояние хлорных каналов, возрастает вход в нейроны анионов хлора, развиваются гиперполяризация и торможение. В больших дозах барбитураты прямо повышают хлорную проницаемость мембран нейронов. Кроме того, они тормозят высвобождение возбуждающих медиаторов ЦНС — ацетилхолина и глутаминовой кислоты, блокируют АМРА-рецепторы (квисквалатные рецепторы ) глутаминовой кислоты. Барбитураты обладают церебропротективными свойствами и могут быть использованы с такой целью.
Бензодиазепины используются в основном как анксиолитики и для седации с сохранением сознания.Все бензодиазепиновые рецепторы аллостерически усиливают кооперацию ГАМК с ГАМК А-рецепторами, что сопровождается повышением хлорной проводимости нейронов, развитием гиперполяризации и торможения. Реакция с бензодиазепиновыми рецепторами происходит только в присутствии ГАМК. Ремимазолам - самый молодой бензодиазепин, имеет очень короткое время действия из-за быстрой нейтрализации эстеразами плазмы.
Кетамин химически является производным фенциклидина. Синаптические механизмы действия кетамина многообразны. Он является неконкурентным антагонистом возбуждающих медиаторов головного мозга глутаминовой и аспарагиновой кислот в отношении NMDA-рецепторов. Эти рецепторы активируют натриевые, калиевые и кальциевые каналы мембран нейронов. При блокаде рецепторов нарушается деполяризация. Кроме того, кетамин стимулирует освобождение энкефалинов и β-эндорфина; тормозит нейрональный захват серотонина и норадреналина. Последний эффект проявляется тахикардией, ростом АД и внутричерепного давления. Кетамин расширяет бронхи. При выходе из кетаминового наркоза возможны бред, галлюцинации, двигательное возбуждение (эти нежелательные явления предупреждают введением дроперидола или транквилизаторов).Важным терапевтическим эффектом кетамина является нейропротективный. Как известно, в первые минуты гипоксии мозга происходит выброс возбуждающих медиаторов — глутаминовой и аспарагиновой кислот. Последующая активация NMDA-рецепторов, увеличивая во внутриклеточной среде концентрацию ионов натрия и кальция и осмотическое давление, вызывает набухание и гибель нейронов. Кетамин как антагонист NMDA-рецепторов устраняет перегрузку нейронов ионами и связанный с этим неврологический дефицит.
Самым новым внутривенным анестетиком является дексмедетомидин. Это высокоселективный агонист а2-адренорецепторов с седативными, симпатолитическими, снотворными и анальгетическими эффектами. Его основное действие - в качестве агониста на а2 рецепторы в голубом пятне.
Читайте также:

