Реферат на тему эпидемиологические особенности госпитальных инфекций
Обновлено: 06.07.2024
Внутрибольничные инфекции (ВБИ) в последние годы приобрели исключительно большое значение для всех стран мира – как промышленно развитых, так и развивающихся. Увеличение числа лечебно-профилактических учреждений, создание новых видов медицинского (терапевтического и диагностического) оборудования, применение новейших препаратов с иммунодепрессивными свойствами, искусственное подавление иммунитета при пересадке органов и тканей, а также многие другие факторы усиливают угрозу распространения инфекций среди больных и персонала ЛПУ.
Содержание
Введение
Распространенность ВБИ
Причины развития ВБИ
Факторы, способствующие возникновению и распространению ВБИ
Структура ВБИ
Литература
Прикрепленные файлы: 1 файл
ВОЛГОГРАДСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ.docx
ВОЛГОГРАДСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ
КАФЕДРА МИКРОБИОЛОГИИ, ВИРУСОЛОГИИ, ИММУНОЛОГИИ С КУРСОМ КЛИНИЧЕСКОЙ
Выполнила: студентка 12 группы
4 курса Лечебного факультета
- Введение
- Распространенность ВБИ
- Причины развития ВБИ
- Факторы, способствующие возникновению и распространению ВБИ
- Структура ВБИ
- Литература
Внутрибольничные (нозокомиальные) инфекции – инфекционные заболевания, связанные с пребыванием, лечением, обследованием и обращением за медицинской помощью в лечебно-профилактическое учреждение. Присоединяясь к основному заболеванию, внутрибольничные инфекции ухудшают течение и прогноз болезни.
Внутрибольничные инфекции (ВБИ) в последние годы приобрели исключительно большое значение для всех стран мира – как промышленно развитых, так и развивающихся. Увеличение числа лечебно-профилактических учреждений, создание новых видов медицинского (терапевтического и диагностического) оборудования, применение новейших препаратов с иммунодепрессивными свойствами, искусственное подавление иммунитета при пересадке органов и тканей, а также многие другие факторы усиливают угрозу распространения инфекций среди больных и персонала ЛПУ. Совершенствование методов диагностики позволяет узнавать не изученные ранее особенности эпидемиологии, казалось бы, известных инфекций (вирусный гепатит В) и выявлять новые нозологические формы инфекций, относящихся к ВБИ (вирусные гепатиты С, D, F, G, СПИД, болезнь легионеров и др.). В связи с этим становятся вполне очевидными причины информационного взрыва в области ВБИ и борьбы с ними.
Проблема ВБИ приобрела еще большее значение в связи с появлением так называемых госпитальных (как правило, полирезистентных к антибиотикам и химиопрепаратам) штаммов стафилококков, сальмонелл, синегнойной палочки и других возбудителей. Они легко распространяются среди детей и ослабленных, особенно пожилых, больных со сниженной иммунологической реактивностью, которые представляют собой группу риска.
Таким образом, актуальность проблемы госпитальных инфекций для теоретической медицины и практического здравоохранения не вызывает сомнения. Она обусловлена, с одной стороны, высоким уровнем заболеваемости, летальности, социально-экономичесим и моральным ущербом, наносимым здоровью пациентов, а с другой стороны – внутрибольничные инфекции наносят существенный вред здоровью медицинского персонала.
В качестве ВБИ следует рассматривать любые клинически распознаваемые инфекционные заболевания, возникающие у больных после госпитализации либо посещения лечебного учреждения с целью лечения, а также у медицинского персонала в силу осуществляемой им деятельности, независимо от того, проявляются или не проявляются симптомы этого заболевания во время нахождения данных лиц в медицинском учреждении. Заболевания, связанные с оказанием или получением медицинской помощи, также обозначают терминами "ятрогения" или "нозокомиальные инфекции".
ВБИ считаются одной из основных причин смертности. Летальность при различных нозологических формах колеблется от 3,5 до 60%, а при генерализованных формах достигает такого же уровня, как в доантибиотическую эру.
Большую опасность для пациентов и медицинского персонала представляют также вспышки гепатитов В и С, которые регистрируется в различных типах стационаров.
Выделяют следующие основные причины развития внутрибольничных инфекций:
- формирование и селекция госпитальных штаммов микроорганизмов, обладающих высокой вирулентностью и множественной лекарственной устойчивостью;
- нерациональное проведение антимикробной химиотерапии и отсутствие контроля за циркуляцией штаммов с лекарственной устойчивостью;
- значительная частота носительства патогенной микрофлоры (например, золотистого стафилококка) среди медицинского персонала (достигает 40%);
- создание крупных больничных комплексов со своей специфической экологией – скученностью в стационарах и поликлиниках, особенностями основного контингента ( преимущественно ослабленные пациенты), относительной замкнутостью помещений ( палаты, процедурные кабинеты и т.д.);
- нарушение правил асептики и антисептики, отклонения от санитарно-гигиенических норм для стационаров и поликлиник.
Спектр возбудителей внутрибольничных инфекции охватывает вирусы, бактерии, грибы и простейших. Он представлен наиболее вирулентными госпитальными штаммами. Ежегодно их число увеличивается, преимущественно за счёт условно-патогенных микроорганизмов. Основные возбудители бактериальных инфекций – стафилококки, пневмококки, грамотрицательные энтеробактерии, псевдомонады и анаэробы. Ведущую роль играют стафилококки (до 60% всех случаев внутрибольничных инфекции), грамотрицательные бактерии, респираторные вирусы и грибы рода Candida.
В литературе широко используется термин "госпитальный штамм" микроорганизма, однако единого определения этого понятия не существует. Некоторые исследователи считают, что госпитальный штамм – это тот, который выделяется от больных, независимо от его свойств. Чаще всего под госпитальными штаммами понимаются культуры, которые выделяются от больных в стационаре и характеризуются ярко выраженной резистентностью к некоторому количеству антибиотиков. Согласно этому пониманию, госпитальный штамм есть результат селективного действия антибиотиков.
Штаммы бактерий, выделенные от пациентов с нозокомиальными инфекциями, как правило, более вирулентны и обладают множественной химиорезистентностью. Широкое использование антибиотиков с лечебной и профилактической целями лишь частично подавляет рост устойчивых бактерий и приводит к селекции устойчивых штаммов. Происходит формирование "порочного круга" – возникающие внутрибольничные инфекции требуют применения высокоактивных антибиотиков, способствующих в свою очередь появлению более устойчивых микроорганизмов. Не менее важным фактором следует считать развитие дисбактериозов, возникающих на фоне антибиотикотерапии и приводящих к колонизации органов и тканей условно-патогенными микроорганизмами.
Степень риска заражения ВБИ в значительной мере зависит от этиологии заболевания. Это позволяет классифицировать ВБИ в зависимости от риска заражения больного от медицинского персонала и медицинского персонала от больного.
Внутрибольничную инфекцию регистрируют повсеместно, в виде вспышек или спорадических случаев. Практически любой пациент стационара предрасположен к развитию инфекционных процессов. Внутрибольничные инфекции характеризуются высокой контагиозностью, широким спектром возбудителей и разнообразными путями их передачи, возможностью вспышек в любое время года, наличием пациентов с повышенным риском заболевания (т. н. "группа риска") и возможностью рецидивов.
Особенности эпидемического процесса зависят от свойств возбудителя, типа учреждения, контингента больных, качества организации медицинской помощи, санитарно-гигиенического и противоэпидемического режимов.
Необходимо отметить значительное обсеменение объектов окружающей среды вследствие активной циркуляции госпитальных штаммов условно-патогенной микрофлоры между больными и персоналом, способствующее формированию нового контингента носителей. Не меньшее значение имеют медицинские манипуляции и их характер. Часто внутрибольничные инфекции возникают после оперативных вмешательств и инвазивных лечебных и диагностических процедур (например, катетеризация вен или мочевого пузыря). Определённый вклад вносит новая медицинская аппаратура, требующая особых методов стерилизации. Как правило, внутрибольничные инфекции возникают на фоне основного заболевания либо, реже, первично развиваются у новорожденных.
Факторами, способствующими возникновению и распространению ВБИ, являются:
Внешние факторы (специфичны для любого стационара):
1. аппаратура и инструментарий
2. пищевые продукты
4. лекарственные средства
- кожные покровы
- ЖКТ
- мочеполовая система
- дыхательные пути
Инвазивные медицинские манипуляции, проводимые в стационаре:
- длительная катетеризация вен и мочевого пузыря
- интубация
- хирургическое нарушение целостности анатомических барьеров
- эндоскопия
- постоянное носительство патогенных микроорганизмов
- временное носительство патогенных микроорганизмов
- больные или инфицированные сотрудники
Для возникновения и распространения какого-либо инфекционного заболевания (и ВБИ не являются исключением) необходимы три основных компонента: источник инфекции, путь передачи и восприимчивый субъект.
Источником ВБИ являются: больные, носители возбудителей ВБИ, медицинский персонал и лица, привлекаемые для ухода за больными (а также студенты), родственники, навещающие больных в стационаре.
Что касается путей передачи, то возбудители внутрибольничных инфекций могут передаваться воздушно-капельным, воздушно-пылевым, алиментарным путями, трансфузионно, трансплацентарно, при прохождении плода по родовым путям, половым и другими путями.
В качестве субъектов, восприимчивых к ВБИ, следует в первую очередь назвать детей и ослабленных, особенно пожилых, больных со сниженной иммунологической реактивностью, которые представляют собой группу риска.
В структуре ВБИ в крупных многопрофильных ЛПУ гнойно- септические инфекции (ГСИ) занимают ведущее место, составляя до 75—80% их общего числа. Наиболее часто ГСИ регистрируются у больных хирургического профиля, особенно в отделениях неотложной и абдоминальной хирургии, травматологии и урологии.
Отдельные нозологические формы, входящие в группу ГСИ, включены в международную классификацию болезней (МКБ-10). Перечень ГСИ насчитывает более 80 самостоятельных нозологических форм. Доля отдельных видов возбудителей в развитии ГСИ различна, но наиболее часто вызывают патологические процессы S. aureus, S. pyogenes, S. faecalis, Р. aeruginosa, Р. aeruginosa, P. vulgaris, S. Pneumoniae, К. рneumoniae,В. fragilis. Отдельные нозологические формы ГСИ, обусловленные определенными видами возбудителей, имеют эпидемиологические особенности, в частности, своеобразие путей и факторов передачи. Однако для большинства нозологических форм ГСИ ведущими путями передачи в ЛПУ остаются контактный и аэрозольный. Основными факторами риска возникновения ГСИ являются увеличение числа носителей штаммов резидентного типа среди сотрудников, формирование госпитальных штаммов, увеличение обсемененности воздуха, окружающих предметов и рук персонала, диагностические и лечебные манипуляции, несоблюдение правил размещения больных и ухода за ними и т. д.
Другая большая группа ВБИ — кишечные инфекции. Они составляют в ряде случаев до 7-12% всех ВБИ. Среди кишечных инфекций преобладает сальмонеллез (до 80%), в основном среди ослабленных больных хирургических и реанимационных отделений, перенесших обширные полостные операции или имеющих тяжелую соматическую патологию. Внутригоспитальные вспышки чаще всего вызывает S. typhimurium, но в ряде случаев приобретают значение и другие сальмонеллы (S. heidelberd, S. heifa, S. virchow). Выделяемые от больных и с объектов внешней среды штаммы сальмонелл отличаются высокой антибиотикорезистентностью и устойчивостью к внешним воздействиям. Ведущими механизмами передачи возбудителя в ЛПУ являются контактно-бытовой и воздушно-пылевой как разновидность алиментарного.
Необходимо особо подчеркнуть, что до 7 - 9% выявленных заболевших сальмонеллезом составляет медицинский персонал ЛПУ с различными клиническими формами инфекции. Серологические исследования показывают, что до 70 - 85% сотрудников наиболее поражаемых сальмонеллезом отделений стационаров имеют диагностические титры в РПГА с сальмонеллезным диагностикумом. Следовательно, медицинский персонал является основным резервуаром инфекции, за счет которого обеспечиваются циркуляция и сохранение возбудителя, вызывающее формирование стойких эпидемических очагов сальмонеллеза в ЛПУ.
Значимую роль во внутрибольничной патологии играют гемоконтактные вирусные гепатиты В, С, D, составляющие 6 - 7% в ее общей структуре. Более всего заболеванию подвержены больные, которым проводятся обширные хирургические вмешательства с последующей кровезаместительной терапией, программным гемодиализом, инфузионной терапией. В крови 7-24% стационарных больных с различной патологией обнаруживаются маркеры этих инфекций. Особую категорию риска представляет медицинский персонал госпиталей, выполняющий хирургические манипуляции или работающий с кровью (хирургические, гематологические, лабораторные, гемодиализные отделения). Носителями маркеров гемоконтактных вирусных гепатитов является, по разным данным, от 15 до 62% персонала, работающего в этих отделениях. Такие сотрудники ЛПУ составляют и поддерживают резервуары хронических вирусных гепатитов.
На долю других ВБИ приходится до 5-6% общей заболеваемости. К таким инфекциям относятся грипп и другие острые респираторные инфекции, дифтерия, туберкулез и др.
В последние десятилетия внутрибольничные инфекции становятся все более значимой проблемой здравоохранения, они возникают у 5-10% пациентов, что значительно отягощает течение основного заболевания, создавая угрозу для жизни больного, а также увеличивает стоимость лечения. Во многом это связано с демографическими сдвигами (увеличение числа лиц преклонного возраста) и накопления в популяции лиц повышенного риска (люди с хроническими заболеваниями, интоксикациями или принимающие иммунодепрессанты). ВБИ на современном этапе характеризуются высокой контагиозностью, широким спектром возбудителей, разнообразными путями их передачи, высокой стойкостью к антибиотикам и химиотерапевтическим препаратам и представляют собой одну из основных причин смертности больных в стационарах различного профиля.
Исследование посвящено изучению основных характеристик гнойно-септических инфекций, которое основывалось на ретроспективном анализе клинико-лабораторных данных, полученных из историй болезней стационарных больных, проходящих лечение в отделении торакальной хирургии многопрофильного стационара. Статистическая обработка данных выполнялась с использованием программы Microsoft Excel 2010. Установлено, что этиологическими агентами гнойно-септических инфекций в отделении торакальной хирургии в основном являются монокультуры Pseudomonas aeruginosa, Acinetobacter spp., обладающие множественной антибиотикорезистентностью. Клинико-эпидемиологическими особенностями гнойно-септических инфекций у пациентов отделения торакальной хирургии являлись: старшая возрастная группа риска (40 лет и старше), преобладающие ГСИ – эмпиема плевры, абсцесс легкого, пневмония; основные виды оперативных и диагностических вмешательств, осложненных ВБИ: дренирование плевральных полостей, торакотомия; выше частота хирургических вмешательств и интенсивность антибиотикотерапии; длительная госпитализация (более 35 дней); ранние сроки возникновения; большое число проводимых инвазивных манипуляций. Полученные результаты исследований свидетельствуют о своеобразии ГСИ в отделении торакальной хирургии, что связано со специфическими особенностями контингента больных и организации лечебно-диагностического процесса, что требует разработки эффективных методов профилактики развития ГСИ.

1. Голуб А.В. Новые возможности профилактики инфекций области хирургического вмешательства // Клиническая микробиология и антимикробная химиотерапия. – 2011. – Т. 13. – № . 1. – С. 56–66.
4. Фадеева Т.В. и др. Микробиологическая оценка послеоперационной раневой инфекции в многопрофильной хирургической клинике // Инфекции в хирургии. – 2012. – Т. 10(№ 4) – С. 14.
5. Plowman R., Graves N., Griffin M.A. et al. The rate and cost of hospital-acquired infections occurring in patients admitted to selected specialties of a district general hospital in England and the national burden imposed // J HospInfect. – 2001. – № 47(3). – Р. 198–209.
6. Rosenthal V.D. et al. Surgical Site Infections, Control Consortium (INICC) Report, Data Summary of 30 Countries, 2005–2010 // Infect Control HospEpidemiol. – 2013. – № 34. – Р. 597–604.
7. Umscheid C.A., Mitchell M.D., Doshi J.A., Agarwal R., Williams K., Brennan P.J. Estimating the proportion of healthcare-associated infections that are reasonably preventable and the related mortality and costs // Infect Control HospEpidemiol. – 2011. – № 32. – Р. 101–114.
Внутрибольничные инфекции представляют собой постоянную угрозу для здоровья госпитализированных больных и являются фактором значительного увеличения заболеваемости и смертности. Кроме того, они налагают экономическое бремя на больничный сектор в связи с длительной госпитализацией и увеличением расходов в здравоохранении [5]. Программы по контролю за нозокомиальными инфекциями, являются важными инструментами для предотвращения их распространения и уменьшения побочных эффектов, тем самым обеспечивая снижение риска возникновения ВБИ. Как широко описано в литературе стран с высоким уровнем дохода, в том числе США, заболеваемость нозокомиальными инфекциями может быть снижена на 30 % и на 55 % в случае послеоперационных путем осуществления эффективного подхода к контролю за ними [7].
Стремительное развитие новых технологий в хирургии открыло широкие горизонты для выполнения сложных оперативных вмешательств. При этом сократилась продолжительность операций, снизилась травматичность и стали уходить в прошлое широкие оперативные доступы. Однако инфекции области хирургического вмешательства (ИОХВ), составляющие15–25 % всех нозокомиальных инфекций, остаются острой проблемой хирургии и на сегодняшний день [3].
ИОХВ способна свести на нет результаты любой, даже блестяще выполненной сложной операции. Согласно результатам эпидемиологических исследований, в структуре нозокомиальных инфекций частота послеоперационных гнойных осложнений составляет 24–38 %. По экспертным оценкам, ежегодно в Российской Федерации эта патология наблюдается примерно у 700 тыс. пациентов [4].
Согласно анализу за 2005–2010 год, включающему 30 стран, частота встречаемости послеоперационных инфекций в торакальной хирургии составила – 482 случая на 7880 операций (6,1 %) [6].
Изменяющиеся представления о раневом процессе, динамичное развитие хирургии постоянно предъявляют строгие требования к алгоритмам микробиологической диагностики и эффективного лечения ИОХВ. На микробиологических исследованиях базируется рациональная антибиотикотерапия, проведение которой невозможно без современных знаний этиологической значимости и уровня антибиотикорезистентности возбудителей хирургических раневых инфекций в данном регионе и конкретном стационаре [4].
Цель работы – изучение эколого-эпидемиологических особенностей нозокомиальных инфекций в отделении торакальной хирургии.
Материалы и методы исследования
При анализе ассоциаций выделенных микробных культур использовали коэффициент Жаккарда, являющийся наиболее достоверным показателем экологического сродства различных видов микроорганизмов и коэффициент ассоциативности, как критерий степени участия бактерий в микробных ассоциациях.
Для сортировки и анализа полученных данных использовали программу WHONET 5.6
Результаты исследования и их обсуждение
В результате проведенного исследования был выделен широкий спектр микроорганизмов (более 25 видов) в количестве 351 штамма. Преобладающими в микробиологическом пейзаже являлись грамотрицательные микроорганизмы, на их долю приходилось 72,37 %. Грамположительные – 18,23 %, грибы – 9,4 %. Среди грамотрицательных преобладающими являлись: Ps. aeruginosa (54,13 %), Acinetobacter spp. (7,41 %). Среди грамположительных наибольший удельный вес составил S. viridans (8,55 %) (рисунок).
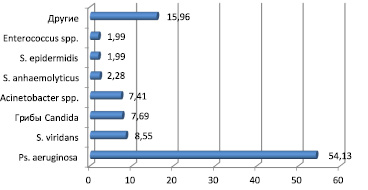
Этиологическая структура нозокомиальных инфекций (в %)
При изучении компонентного профиля инфекций в отделении торакальной хирургии было установлено, что 85,2 % из них являлись моноинфекциями и 14,8 % ‒ преимущественно двухкомпонентными полиинфекциями. Главным образом они были представлены ассоциациями S. viridians, Ps. aeruginosa и Candida с различными видами микроорганизмов.
Большинство видов микроорганизмов встречались преимущественно в виде монокультур, а не ассоциаций, т.е. их коэффициент ассоциативности был меньше 50 %. Однако грибы рода Candida и грамотрицательные палочки встречались в большинстве случаев в ассоциациях и имели коэффициент ассоциативности 92,6 и 81,25 % соответственно.
При анализе коэффициента Жаккарда было установлено, что в ассоциациях между микроорганизмами существуют антагонистические взаимоотношения, следовательно, они неустойчивы и способны существовать короткое время.
При оценке антибиотикорезистентности микроорганизмов, встречающихся в отделении торакальной хирургии было установлено, что Ps. aeruginosa наиболее резистентна к нетромицину (72,1 %), карбенициллину (76,84 %), цефоперазону (65,25 %), ципрофлоксацину (72,1 %) и полимиксину (76,32 %). Полученные штаммы были чувствительны к имипенему, меропенему, цефепиму и цефтазидиму.
Среди грибов рода Candida наблюдалась устойчивость к клотримазолу (91,25 %). Наибольшая чувствительность наблюдалась к нистатину, амфотерицину и флуконазолу.
Для бактерий рода Acinetobacter характерно наличие штаммов резистентных к гентамицину (60 %), карбенициллину (60 %) и нетромицину (70 %). Наиболее чувствительны штаммы к ципрофлоксацину, левомицетину и доксициклину.
У S. viridans обнаружено наличие полирезистентных штаммов к оксациллину (83,33 %), линкомицину (73,33 %), клиндамицину (73,33 %) и офлоксацину (70 %). Наибольшая чувствительность наблюдается в отношении ванкомицина, фузидина, гентамицина и цефазолина.
В результате исследования установлены следующие клинико-эпидемиологические особенности нозокомиальных инфекций у пациентов отделения торакальной хирургии и факторы риска их развития:
В демографической структуре лиц с ВБИ в отделении торакальной хирургии преобладают мужчины – 92,45 %.
В возрастной структуре пациентов достоверно преобладающей являлась старшая возрастная группа (40 лет и старше), а средний возраст пациентов составил 46 лет.
В структуре гнойно-септических осложнений (ГСО) у пациентов отделения торакальной хирургии многопрофильного стационара преобладают: эмпиема плевры (29,81 %), абсцесс легкого (28,3 %), пневмония (22,64 %), сепсис (3,77 %) и флегмона (1,89 %).
Основные виды оперативных и диагностических вмешательств, осложненных ВБИ: торакотомия (38,42 %), торакоскопия (18,2 %), дренирование плевральных полостей (15,16 %).
Длительность госпитализации составила от 6 до 146 дней, в среднем 35 койко-дней, однако продолжительная госпитализация увеличивалась при наличии ГСО. Пик возникновения гнойных осложнений приходится на 1–4-й послеоперационный день и снижается к более поздним срокам.
Выводы
1. В этиологической структуре госпитальных инфекций в отделении торакальной хирургии преобладают грамотрицательные микроорганизмы: Pseudomonas aeruginosa (54,13 %), Acinetobacter spp. (7,41 %), преимущественно в виде монокультур.
2. Установлено наличие госпитальных ассоциаций. Большинство ассоциаций, циркулирующих в стационаре, обладают низким коэффициентом экологического сродства, между ассоциантами преобладают антагонистические взаимоотношения.
3. При назначении стартовой антибиотикотерапии следует учитывать устойчивость грамотрицательных микроорганизмов к аминогликозидам (нетромицин, гентамицин), полусинтетическим пенициллинам (карбенициллин) и цефалоспоринам III поколения (цефоперазон), для S. viridans ‒ к оксациллину, линкомицину и клиндамицину.
4. Клинико-эпидемиологическими особенностями нозокомиальных инфекций у пациентов отделения торакальной хирургии являлись: старшая возрастная группа риска (40 лет и более), ведущие ГСО – эмпиема плевры, абсцесс легкого, пневмония; основные виды оперативных и диагностических вмешательств, осложненных ВБИ: дренирование плевральных полостей, торакотомия; выше частота хирургических вмешательств и интенсивность АБТ; длительная госпитализация (более 35 дней); ранние сроки возникновения; большое число проводимых инвазивных манипуляций.
Рецензенты:
- Для учеников 1-11 классов и дошкольников
- Бесплатные сертификаты учителям и участникам

Описание презентации по отдельным слайдам:

Основные особенности эпидемиологии ВБИ и причины их возникновения



Актуальность и значимость проблемы
В 50-60-е годы XX века остроту проблемы борьбы с ВБИ первыми ощутили экономические развитые страны, где на фоне успехов, достигнутых в борьбе со многими инфекционными и соматическими заболеваниями, отмечали рост заболеваемости ВБИ. Развитие сети стационаров и увеличение объема больничной помощи в развивающихся странах привели к увеличению заболеваемости ВБИ, ставшими глобальной проблемой здравоохранения.
Рост ВБИ в современных условиях порожден комплексом следующих основных факторов.
Создание крупных больничных комплексов со своеобразной экологией: большой плотностью населения, представленного преимущественно ослабленными контингентами (пациентами) и медицинским персоналом. Постоянное и тесное общение больных между собой, замкнутость окружающей среды (палаты для больных, кабинеты для диагностики и лечебных процедур), своеобразие ее микрофлоры, представленной преимущественно устойчивыми к антибиотикам штаммами условно-патогенных микроорганизмов.

Формирование мощного искусственного (артифициального) механизма передачи возбудителей инфекции, обусловленного инвазивными лечебными и диагностическими процедурами. Существенное значение имеет все более широкое применение сложной техники для диагностики и лечения, требующей особых методов стерилизации.
Активация естественных механизмов передачи возбудителей инфекционных болезней, особенно воздушно-капельного и контактно-бытового в условиях тесного общения больных и медицинского персонала в лечебных учреждениях.
Большое количество источников инфекции в виде пациентов, поступающих в стационар с нераспознанными инфекционными болезнями, а также лиц с ВБИ, осложняющими основное заболевание в стационаре. Важная роль принадлежит медицинскому персоналу (носителям, больным стертыми формами).
Широкое, подчас бесконтрольное применение антимикробных препаратов. Не всегда достаточно продуманная стратегия и тактика их назначения для лечения и профилактики заболеваний способствует появлению лекарственной устойчивости микроорганизмов.

Формирование госпитальных штаммов микроорганизмов, характеризующихся высокой устойчивостью к лекарственным средствам и неблагоприятным фактором окружающей среды (ультрафиолетовому излучению, высушиванию, действию дезинфицирующих препаратов).
Увеличение количества групп риска, формируемых пациентами, выхаживаемыми и излечиваемыми благодаря достижениям современной медицины.
Общее снижение резистентности организма у населения в силу его эволюционной неподготовности к стремительно изменяющимся условиям жизни в связи с бурным научно-техническим прогрессом и его теневыми сторонами - загрязнением окружающей среды, экологическим кризисом, изменением условий жизни населения (гиподинамия, стресс, неблагоприятное воздействие на организм шума, вибрации, магнитных полей и др.)
Медленная психологическая перестройка части клиницистов, по-прежнему рассматривающих многие ВБИ (пневмонию, пиелонефрит, воспалительные заболевания кожи, подкожной клетчатки и др.) как неинфекционную патологию и несвоевременно осуществляющихся или вовсе не проводящих необходимые профилактические и противоэпидемические мероприятия.

Особенности эпидемического процесса гнойно-септической инфекции:
перманентное течение с вовлечением в него большого количества
больных и медицинского персонала;
эпидемический процесс протекает в замкнутом (больничном) пространстве;
существует вероятность формирования в одном очаге нескольких механизмов передачи: аэрозольного, контактно-бытового и др.;
наряду с больными и носителями резервуаром инфекции служит и
внешняя среда.
ВБИ обычно вызывают госпитальные штаммы микроорганизмов, обладающие множественной лекарственной устойчивостью, более высокой вирулентностью и резистентностью по отношению к неблагоприятным факторам окружающей среды - высушиванию, действию ультрафиолетовых лучей и дезинфецирующих препаратов.

Следует помнить, что в растворах некоторых дезинфектантов госпитальные штаммы возбудителей могут не только сохранятся, но и размножаться. Многие возбудители, например клебсиеллы, псевдомонады и легионеллы, могут размножатся во влажной среде - воде кондиционеров, ингаляторах, душевых установках, жидких лекарственных формах, на поверхности умывальных раковин, во влажном уборочном инвентаре и др.
Одна из причин неполного учета ВБИ в России - отсутствие в нормативных документах четких определений и критериев выявления этих инфекции.

Эпидемиологические проявления
госпитальной инфекций.
Эпидемиологические особенности ВБИ последних лет.
Множественность источников инфекции, доминирование больных как источник инфекции в отделениях гнойной хирургии, ожоговых, урологических, туберкулезных стационарах. Вместе с тем важная роль принадлежит носителям среди медицинского персонала при острых кишечных инфекциях в разных типах стационаров, в том числе в родовспомогательных учреждениях, при инфекциях верхних дыхательных путей и пневмоцистозе - в детских отделениях и отделениях ВИЧ-инфекции.
Доминирование экзогенных заражений в большинстве ЛПО при важной роли эндогенного возникновения инфекции в онкологических стационарах, отделениях для ВИЧ-инфицированных и некоторых других типах стационаров.
Действие в ЛПО не только естественных механизмов передачи, но и мощного артифициального, искусственного созданного медициной механизма, связанного большей частью с инвазивными и лечебными процедурами.
Наличие контингентов и факторов риска, характерных для разных типов стационаров.

Механизмы и пути передачи возбудителей ВБИ
АРТИФИЦИАЛЬНЫЙ
ЕСТЕСТВЕННЫЙ
Горизонтальный
Вертикальный
Инъекционный
Ингаляционный
Фекально -
оральный
Воздушно –
капельный
Трансмиссивный
Контактный
Трансфузионный
Операционный
Ассоциированный
с инвазивными
лечебными
процедурами
Ассоциированный
с инвазивными
диагностическими
процедурами

Возбудители госпитальной инфекции

Возбудители госпитальной инфекции

Ко 2-ой группе относят заболевания, вызываемые условно-патогенными микроорганизмами. Эта группа представляет совокупность различных по клиническим проявлениям и этиологии инфекционных заболеваний, находящихся в причинно-следственной связи с лечебно-диагностическим процессом. Структуру этих болезней определяют гнойно-воспалительные заболевания, проявляющиеся локальными воспалительными процессами с нагноением или без него и имеющие склонность к генерализации и развитию сепсиса. Отдельные нозологические формы, входящие в группу гнойно-воспалительных заболеваний, включены в Международную классификацию болезней в различные рубрики. Перечень гнойно-воспалительных заболеваний насчитывает более 80 самостоятельных нозологических форм. Среди возбудителей доминируют стафилакокки, стрептококки, грамотрицательные бактерии (кишечная палочка, клебсиеллы, протей, серрации и др.). Нередки случаи внутрибольничного заражения псевдомонадамии, легионеллами, ротавирусом, ЦМВ и др.

Вид микроорганизмов зависит от определенных факторов: локализации патологического процесса, профиля стационара, состава больных.
Так, патология мочевыводящих путей обусловлена почти исключительно грамотрицательными микроорганизмами.
При инфекциях нижних дыхательных путей доминируют синегнойная палочка и пневмококки при иммунодефицитах (ВИЧ-инфекция), также пневмоцисты.
В акушерских стационарах преобладает грамоположительная микрофлора (стафилококки, стрептококки), в психиатрических кишечные инфекции (брюшной тиф, шигеллезы), в гастроэнтерологических - хеликобактериоз, в хирургических отделениях - грамотрицательная микрофлора и стафилакокки и т.д.

Основные возбудители внутрибольничных инфекций

Возникновение и распространение в условиях стационаров инфекционных заболеваний, вызываемых облигатными патогенными микроорганизмами, как правило, связано с заносом возбудителя в лечебные учреждения или заражением персонала при работе с инфекционным материалом. Занос патогенных возбудителей в неинфекционный стационар может произойти в следующих случаях:
- при поступлении в стационар больных, находящихся в инкубационном периоде болезни, или носителей патогенного возбудителя;
- если среди персонала больницы есть носители возбудителя;
- от посетителей больниц, особенно в период эпидемии гриппа и других ОРВИ, а также через передаваемые пищевые продукты и другие предметы.


Основные направления надзора и профилактики госпитальной инфекции
Независимо от профиля лечебного стационара следует выполнить три важнейших требования:
свести к минимуму возможность заноса инфекции извне;
исключить возможность внутрибольничного заражения;
исключить вынос за пределы ЛПО.

Эпидемиологический надзор за ВБИ - система постоянного наблюдения за динамикой их эпидемического процесса (заболеваемостью, носительством, летальностью), факторами и условиями, влияющими на их распространение, а также анализ и обобщение полученной информации для разработки научно обоснованной системы мер борьбы и профилактики. Эпидемиологический надзор включает учет, регистрацию заболеваний, расшифровку этиологической структуры, изучение циркуляции патогенных и условно-патогенных микроорганизмов. В эту работу входит контроль за здоровьем медицинского персонала (заболеваемостью и носительством).

Существуют пассивные и активные методы выявления ВБИ.
Пассивный метод базируется на добровольном информировании врачами и медицинскими сестрами больничных эпидемиологов и специалистов. Центра государственного санитарно - эпидемиологического надзора о случаях ВБИ. Полученные данные обычно не позволяют составить представление об истинном
распространении ВБИ.
Активный метод несравненно более эффективен. Он предполагает регулярный контакт с врачами, палатными и процедурными сестрами, коллегиальные отношения с медицинскими работниками больницы, сотрудниками всех отделений, главной медицинской сестрой и
администрацией больницы.

Выявлению больных ВБИ способствуют следующие медицинские приемы:
участие (периодически) в обхода врача-клинициста;
интервью с врачами и медицинскими сестрами;
количество использованных шприцев и число выполненных назначений;
регулярное наблюдение за температурными графиками больных;
ознакомление с данными о применении антибиотиков для выявления пациентов, получающих антибиотики (информация из аптеки, отделения, заявки на антибиотики, их получение);
Составная часть эпидемиологического надзора - слежение за санитарно-гигиеническим и противоэпидемическим режимами в ЛПО. Контроль за ВБИ осуществляют различные специалисты, в том числе врачи лечебного профиля, эпидемиологии, фармацевты. Во многих странах инфекционный контроль возложен на высококвалифицированный сестринский персонал.

Особое значение имеет микробиологический мониторинг за широтой и биологическими свойствами циркулирующих возбудителей, поскольку одной из причин роста заболеваемости ВБИ бывает формирование госпитальных штаммов. Своевременное выявление факта появления и циркуляции госпитальных штаммов в стационаре указывает на надвигающееся осложнение эпидемиологической ситуации и пробуждает к проведению соответствующих мероприятий. Этими вопросами должны заниматься подготовленные специалисты. Необходимость такого подхода диктуют громадный объем существующих лекарственных средств и широкое их использование в клинической медицине.

Среди мероприятий, направленных на источник инфекции, можно выделить следующие;
своевременное выявление и изоляцию больных (при приеме в стационар и во время нахождения в нем) в специальные палаты (боксы) с учетом этиологического фактора;
эпидемиологическое расследование каждого случая ВБИ.

Профилактика артифициальных заражений:
серьезная аргументированность инвазивных медицинских вмешательств;
более широкое применение инструментария разового пользования;
расширение сети ЦСО и усиление контроля за их работой;
внедрение новых высокочувствительных методов диагностики в ЛПО и на станциях переливания крови;
проведение переливаний плазмы и других компонентов крови только по жизненно важным показаниям;
внедрение в хирургическую практику малотравматичных технологий (эндохирургии, лазерной хирургии и т.д.);
обеспечение жестокого контроля за работой эндоскопических подразделений ЛПЦ;
контроль за работой учреждений стоматологического профиля;
контроль за производством иммунобиологических препаратов, изготовляемых из донорской крови.

За рубежом к катетеризации сосудов относятся как к весьма серьезной операции и проводят ее в маске, перчатках, стерильных халатах. Особо следует выделить роль стерилизационных мероприятий, нарушение которых может приводить к возникновению не только гнойно-воспалительных заболеваний, но и ВГВ,ВГС, ВИЧ-инфекции и др. Следует использовать инструментарий разового применения (шприцы, системы для переливания крови и др.), также эффективно применение одноразового белья.

Другое важное направление профилактики ВБИ – определение стратегии и тактики использования антибиотиков и химиопрепаратов.
Нерациональная антибиотикотерапия увеличивает сроки пребывания больных в стационарах, приводит к серьезным осложнениям и летальным исходам. Это диктует настоятельную необходимость разработки политики применения антибиотиков для профилактики и лечения ВБИ, направленной на повышение эффективности и безопасности применения химиопрепаратов и снижение возможности формирования лекарственной устойчивости бактерий.
Краеугольный камень профилактики ВБИ в ЛПО - комплекс дезинфекционно-стерилизационных мероприятий, направленных на уничтожение всех вегетативных и споровых форм микроорганизмов в воздухе функциональных помещений и палатных секций, на объектах в окружении больного, изделия медицинского назначения.
Читайте также:

