Реферат молекулярная биология вируса иммунодефицита человека
Обновлено: 05.07.2024
ВИЧ — вирус иммунодефицита человека, вызывающий заболевание — ВИЧ-инфекцию, последняя стадия которой известна как синдром приобретённого иммунодефицита (СПИД) — в отличие от врождённого иммунодефицита.
Попадая в организм человека, ВИЧ заражает CD4+ лимфоциты макрофаги и некоторые другие типы клеток. Проникнув же в указанные типы клеток, вирус начинает активно в них размножаться. Это в конечном счёте приводит к разрушению и гибели зараженных клеток. Присутствие ВИЧ со временем вызывает нарушение иммунной системы из-за избирательного уничтожения им иммунокомпетентных клеток и подавления их субпопуляции. Вышедшие из клетки вирусы внедряются в новые, и цикл повторяется. Постепенно число CD4+ лимфоцитов снижается настолько, что организм уже не может противостоять возбудителям оппортунистических инфекций , которые не опасны или мало опасны для здоровых людей с нормальной иммунной системой.
Период от инфицирования вирусом иммунодефицита человека до развития СПИД длится в среднем 9 — 11 лет. Статистические данные многочисленных исследований, проведённых в различных странах за период времени более двух десятилетий, подтверждают это заключение. Эти цифры справедливы лишь для случаев, когда ВИЧ-инфекция не подвергается никакой терапии.
Распространение ВИЧ-инфекции связано, главным образом, с незащищенными половыми контактами, использованием зараженных вирусом шприцев, игл и других медицинских и парамедицинских инструментов, передачей вируса от инфицированной матери ребенку во время родов или при грудном вскармливании. В развитых странах обязательная проверка донорской крови в значительной степени сократила возможность передачи вируса при её использовании.
ВИЧ заражает прежде всего клетки иммунной системы (CD4+ Т-лимфоциты, макрофаги и дендритные клетки), а также некоторые другие типы клеток. Инфицированные ВИЧ CD4+ Т-лимфоциты постепенно гибнут. Их гибель обусловлена главным образом тремя факторами:
Непосредственным разрушением клеток вирусом
Апоптозом (запрограммированной клеточной смертью)
Убийством инфицированных клеток CD8+ Т-лимфоцитами. Постепенно субпопуляция CD4+ Т-лимфоцитов сокращается, в результате чего клеточный иммунитет снижается, и при достижении критического уровня количества CD4+ Т-лимфоцитов организм становится восприимчивым к оппортунистическим (условно-патогенным) инфекциям.
По оценке Объединённой программы ООН по ВИЧ/СПИД (ЮНЭЙДС) и Всемирной организации здравоохранения (ВОЗ), с 1981по 2006 от болезней, связанных с ВИЧ-инфекцией и СПИД умерли 25 миллионов человек. Таким образом, пандемия ВИЧ-инфекции является одной из наиболее губительных эпидемий в истории человечества. Только в 2006 году ВИЧ-инфекция стала причиной смерти около 2,9 миллиона человек. К началу 2007 года во всем мире около 40 миллионов человек (0,66 % населения Земли) являлись носителями ВИЧ. Две трети из общего числа ВИЧ-инфицированных живут в странах Африки к югу от пустыни Сахары. В наиболее пострадавших от пандемии ВИЧ-инфекции и СПИД странах эпидемия препятствует экономическому росту и увеличивает бедность населения.
Группы риска
Группы повышенного риска:
лица, употребляющие инъекционные наркотики, использующие общую посуду для приготовления наркотика (распространение вируса через иглу шприца и общую посуду для растворов наркотиков); а также их половые партнёры.
лица, которым сделали переливание непроверенной донорской крови;
больные другими венерическими заболеваниями;
коммерческие секс-работники и их клиенты.
Передача вируса:
ВИЧ может содержаться практически во всех биологических жидкостях организма. Однако достаточное для заражения количество вируса присутствует только в крови, сперме, влагалищном секрете, предсемeнной жидкости, лимфе и грудном молоке (грудное молоко опасно только для младенцев — в их желудке ещё не вырабатывается желудочный сок, который убивает ВИЧ). Заражение может произойти при попадании опасных биожидкостей непосредственно в крово- или лимфоток человека, а также на повреждённые слизистые оболочки (что обусловливается всасывающей функцией слизистых). Если кровь ВИЧ-инфицированного попадает на открытую рану другого человека, из которой кровь течет, заражения, как правило, не происходит.
ВИЧ является нестойким — вне среды организма при высыхании крови (спермы, лимфы и влагалищного секрета) он погибает. Бытовым путём заражения не происходит. ВИЧ практически моментально погибает при температуре выше 56 градусов Цельсия.
Многократное использование шприцев и игл наркопотребителями с большой вероятностью приводит к передаче ВИЧ. Для предотвращения этого создаются специальные благотворительные пункты, в которых наркопотребители могут получить бесплатно чистые шприцы в обмен на использованные. К тому же молодые наркопотребители почти всегда сексуально активны и склонны к незащищённым половым контактам, что создаёт дополнительные предпосылки для распространения вируса.
Данные о передаче ВИЧ при незащищённом половом контакте по различным источникам сильно отличаются. Риск передачи в значительной степени зависит от типа контакта (вагинальный, анальный, оральный и т. д.) и роли партнёра (вводящая сторона/принимающая сторона).
Защищённый половой акт, при котором произошёл разрыв презерватива или была нарушена его целостность, считается незащищённым. Чтобы свести к минимуму такие случаи, необходимо исполнять правила пользования презервативами, а также использовать надёжные презервативы.
Возможен также вертикальный путь передачи от матери к ребёнку. При профилактике с помощью ВААРТ риск вертикальной передачи вируса может быть снижен до 1,2 %.
Содержание вируса в других биологических жидкостях — слюне, слезе — ничтожно мало; нет информации о случаях заражения через слюну, слёзы, пот. Грудное вскармливание может стать причиной заражения, так как грудное молоко содержит ВИЧ, поэтому ВИЧ-положительным матерям не рекомендуют кормить детей грудью.
ВИЧ НЕ передаётся через
укусы комаров и прочих насекомых,
рукопожатие (при отсутствиии открытых повреждений кожи),
поцелуй (любой, но при отсутствии кровоточащих повреждений и трещин на губах и в полости рта),
пользование ванной, туалетом, плавательным бассейном и т. п.
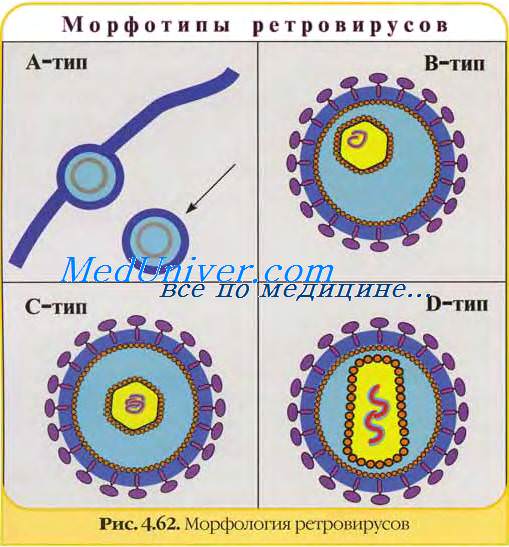
Вирионы ВИЧ имеют вид сферических частиц, диаметр которых составляет около 100—120 нанометров. Это приблизительно в 60 раз меньше диаметра эритроцита.
В состав зрелых вирионов входит несколько тысяч белковых молекул различных типов.
Внутри капсида ВИЧ находится белковонуклеиновый комплекс: две нити вирусной РНК, вирусные ферменты (обратная транскриптаза,протеаза, интеграза) и белок p7 . С капсидом также ассоциированы белки Nef и Vif (7-20 молекул Vif на вирион). Внутри вириона (и, вероятнее всего, за пределами капсида) обнаружен белок Vpr . Сам капсид образован ~2,000 копий вирусного белка p24 . Стехиометрическое соотношение p24:gp120 в вирионе составляет 60-100:1, а p24:Pol примерно 10-20:1. Кроме того, с капсидом ВИЧ-1 (но не ВИЧ-2) связываются ~200 копий клеточного циклофилина А, который вирус заимствует у зараженной клетки.
Генетический материал ВИЧ представлен двумя не связанными нитями положительно-смысловой (positive-sense, или (+))РНК. Геном ВИЧ-1 содержит 9,000 пар нуклеотидов. Концы генома представлены длинными концевыми повторами(LTR), которые управляют продукцией новых вирусов и могут активироваться и белками вируса, и белками инфицированной клетки.
9 генов ВИЧ-1 кодируют, по крайней мере, 15 белков.
pol — кодирует ферменты: обратную транскриптазу (RT), интегразу (IN) и протеазу (PR).
gag — кодирует полипротеин Gag/p55, расщепляемый вирусной протеазой (PR) до структурных белков p6 , p7 , p17 , p24 .
env — кодирует белок gp160 , расщепляемый клеточной эндопротеазой фурином на структурные белки gp41 и gp120 .
Другие шесть генов — tat, rev, nef, vif, vpr, vpu (vpx у ВИЧ-2) — кодируют белки, отвечающие за способность ВИЧ-1 инфицировать клетки и производить новые копии вируса.
Репликация ВИЧ-1 in vitro возможна без генов nef, vif, vpr, vpu. Однако данные белки необходимы для полноценной инфекции in vivo.
Похожие страницы:
Вирус иммунодефицита человека ВИЧ
Отношения общества к людям, зараженным вирусом иммунодефицита человека (ВИЧ)
Вирусы у человека
. синдрома приобретенного иммунодефицита (СПИД) и связанный с ним заболеваний является вирус иммунодефицира человека (ВИЧ), . , происходит гармоническое развитие иммунитета. Особенностью вируса иммунодефицита человека является проникновение в его в лимфоциты, .
Вирусы и бактерии Проблемы СПИДа
. СПИДа. СПИД - синдром приобретенного иммунодефицита. Существуют несколь- ко вирусов иммунодефицита человека: ВИЧ-1, обнаруженный у людей .
Синдром приобретенного иммунодефицита
. но коварный микроорганизм - вирус иммунодефицита человека. Вирус иммунодефицита относится к лентивирусам (медленным вирусам), подгруппе ретровирусов. Его . его размножение. 2. ВИЧ - вирус иммунодефицита человека Причиной заболевания СПИДом является ВИЧ .
ВИЧ. Вирус иммунодефицита человека. СПИД. Эпидемиология вич-инфекции.
Вирус иммунодефицита человека (ВИЧ) — возбудитель своеобразной инфекции, проявляющейся развитием прогрессирующих нарушений иммунного реагирования в результате длительного циркулирования вируса в лимфоцитах, макрофагах и клетках нервной ткани.
Следствие ВИЧ-инфекции — синдром приобретённого иммунодефицита (СПИД). ВИЧ входит в состав подсемейства Lentivirinae семейства Retroviridae. Характерные особенности ретровирусов — уникальное строение генома и наличие обратной транскриптазы (РНК-зависимая ДНК-полимераза). Обратная транскриптаза (или ревертаза) обеспечивает обратную направленность потока генетической информации — не от ДНК к РНК, а наоборот, от РНК к ДНК, в связи с чем семейство и получило своё название 1от англ. retro, обратно].
Геном вич образует две идентичные молекулы однонитевой несегментированной +РНК. Репродуктивный цикл вич уникален, так как при его реализации образуются промежуточные продукты-интермедиаты ДНК.
В настоящее время выделяют два типа вирусов: ВИЧ-1 (HIV-1)— основной возбудитель ВИЧ-инфекции, ВИЧ-2 (HIV-2) — менее вирулентный аналог ВИЧ-I, редко вызывающий типичные проявления СПИДа; его выделяют преимущественно в Западной Африке.
Впервые ВИЧ выделили французский вирусолог Л. Монтаньё (1983) под названием LAV [от англ. tymphoadenopathy associated virus] и американский вирусолог Р. Гэлло (1984) под названием вирус HTLV-III [Т-лимфотропный вирус человека III типа]. После установления идентичности HTLV-III и LAV во избежание путаницы вирусу было присвоено название HIV [англ. human immunedeficiency virus, вирус иммунодефицита человека], или ВИЧ.
Эпидемиология вич-инфекции
ВИЧ-инфекция — типичный антропоноз, у животных воспроизвести заболевание не удаётся. Резервуар вируса вич-инфекции — инфицированный человек. Возбудитель передаётся трансмиссивно.
Основной фактор передачи вич-инфекции — половые контакты (вирус проникает в кровь через повреждения слизистых оболочек). Второй по значимости фактор передачи вируса вич-инфекции — использование одних и тех же игл и шприцев наркоманами.
ВИЧ чувствителен к действию высоких температур (при 56 X инактивируется за 30 мин, при 70-80 °С — через 10 мин), этанола, эфира, ацетона и многих дезинфектантов. В крови и других биологических материалах при комнатной температуре вирус сохраняет жизнеспособность в течение нескольких суток.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Реферат на тему: Патофизиология ВИЧ-инфекции и СПИД
Выполнил: Нургалиев А. А.
Студент 2 курса, факультет ОМ, группа №242
Преподаватель: Байбакова М. К.
Содержание
Глава I. Общие понятия о ВИЧ-инфекции и СПИДе………………………. 4
- Определение ВИЧ/СПИД…….…………………………. ………..……4
- Этиология ……………………………………………. …………………4
- Эпидемиология…………………………………………………………. 5
2.1 Молекулярно-клеточные механизмы развития ВИЧ инфекции……. 11
2.2 Роль генетических факторов в патогенезе ВИЧ-инфекции…………..12
2.3 Роль лимфоидных органов в патогенезе ВИЧ-инфекции ..…………..12
2.4 Патогенетические этапы развития ВИЧ-инфекции…………………. 13
Список использованной литературы…………………………………………..16
Введение
ВИЧ продолжает охватывать территорию стран и наносить урон здоровью людей и экономике государств, несмотря на предпринимаемые меры по его устранению. Важность пандемии ВИЧ в современном мире, которая привела к серьезному социально-экономическому кризису во многих странах, сегодня ни у кого не вызывает сомнений. Многие международные лидеры, включая бывших президентов Билла Клинтона и Нельсона Манделу, постоянно призывают к консолидации международных усилий на борьбу с пандемией ВИЧ. (8).
По данным официальной статистики, основанной на регулярных исследованиях, количество ВИЧ-инфицированных в Республике Казахстан на 1 января 2015 года составило 20597 человек. (6).
Цель моей самостоятельной работы – рассмотрение вопросов этиологии и патогенеза, а также особенностей ВИЧ и СПИДа.
Глава I. Общие понятия о ВИЧ-инфекции и СПИДе
ВИЧ (вирус иммунодефицита человека) — это мельчайший вирус, вызывающий ВИЧ-инфекцию. Проникновение вируса (ВИЧ) в организм человека вызывает ослабление и разрушение иммунной системы, которая обеспечивает защиту организма человека от заболеваний, идентифицируя и уничтожая опухолевые клетки и патогены.
ВИЧ, попадая в организм человека, поражает клетки иммунной системы, в результате её работа угнетается и развивается СПИД — синдром приобретённого иммунного дефицита. Организм больного теряет возможность защищаться от инфекций и опухолей, возникают вторичные оппортунистические заболевания, которые не характерны для людей с нормальным иммунным статусом.
Вирус иммунодефицита человека относится к семейству ретровирусов. Вирусная частица представляет собой ядро, окружённое оболочкой. Ядро содержит РНК и ферменты – обратную транскриптазу (ревертазу), интегразу, протеазу. При попадании ВИЧ в клетку, РНК под воздействием ревертазы превращается в ДНК, которая встраивается в ДНК клетки-хозяина, продуцируя новые вирусные частицы – копии РНК вируса, оставаясь в клетке пожизненно. Ядро окружено оболочкой, в составе которой имеется белок – гликопротеид gp120, обуславливающий прикрепление вируса к клеткам организма человека, имеющий рецептор – белок CD4.
Известны 2 типа вируса иммунодефицита - человека, имеющие некоторые антигенные различия – ВИЧ-1 и ВИЧ-2. ВИЧ-2 встречается преимущественно в Западной Африке.
ВИЧ характеризуется высокой изменчивостью, в организме человека по мере прогрессирования инфекции происходит эволюция вируса от менее вирулентного к более вирулентному варианту.(8)
Имеются исследования, что движущей силой эпидемии ВИЧ-инфекции в Центральноазиатском регионе являются потребители инъекционных наркотиков, и эпидемия становится трудно управляемой, как это уже случилось в Российской Федерации, Беларуси, Украине, Молдове. Высокий уровень инфекций, передаваемых половым путем (ИППП) еще один потенциальный путь масштабного распространения ВИЧ-инфекции. По-прежнему более уязвимой и подверженной заражению ВИЧ-инфекцией и ИППП, остается категория молодых людей. (2)
Выявление отличительных свойств эпидемиологического процесса ВИЧ-инфекции в городе Астане является концептуально важным. Астана в сравнении с другими городами страны обладает рядом особенностей, которые влияют на многие социально-экономические показатели, в том числе и распространение ВИЧ-инфекции. Кроме того, информация требуется для определения стратегии противодействия эпидемии ВИЧ-инфекции и оценки эффективности профилактических вмешательств.
Население Астаны — одно из самых молодых в Казахстане, что девает столицу более уязвимой к распространению ВИЧ-инфекции. Средний возраст астанчан 30 лет. За последние 20 лет в структуре населения столицы произошли заметные изменения по полу и возрасту. Возросла доля мужчин, в общей численности населения наблюдается снижение доли детей в возрасте 0-14 лет и возрастного контингента 60 лет и старше (с 9,0% до 6,2%). Соответственно отмечается заметный I рост удельного веса населения в возрасте 15-59 лет (с 66,2% до 72,6%). Такая возрастная структура в столице сложилась, в основном, из-за миграционных процессов. Рост населения в трудоспособном возрасте (15-59 лет) произошел за счет граждан, прибывших в столицу с целью трудоустройства и получения образования.
Приведенные данные свидетельствуют, что столица имеет большой потенциал для дальнейшего развития естественного прироста населения, причинами которого являются ее экономические возможности — динамичный рынок труда и жилья, перспективы профессионального роста, высокая заработная плата. Соответственно с ростом численности населения возрастает вероятность дальнейшего распространения ВИЧ-инфекции. Более того, ежегодно до 10% заболеваемости обусловлено внутренними мигрантами.
Для характеристики частоты возникновения ВИЧ-инфекции и сопутствующих заболеваний и негативных последствий, с ними связанных, обычно используются такие основные эпидемиологические показатели, как заболеваемость, распространенность, пораженность, смертность и летальность. (4)
В течение эпидемии произошел значительный рост доли инфицированных при половых контактах, в 2007 году она почти достигла доли инфицировавшихся при парентеральных контактах (введение наркотических препаратов внутривенно) - 47,6% и 50,8% соответственно. Среди всех возможных способов передачи ВИЧ половой контакт остается на первом месте. Высокий риск заражения передачи ВИЧ при половом контакте обусловлен прямым контактом с выделениями (биологическими жидкостями), содержащими вирус. Наиболее высокие концентрации вирусных частиц обнаруживаются в крови и семенной жидкости. Таким образом, анализ причин заражения показал, что в последние 5 лет в городе отмечаются примерно равные относительные показатели основных путей инфицирования при значительном росте абсолютного числа инфицированных ВИЧ (как половым, так и парентеральным путями).
Изменение путей заражения отразилось, в первую очередь, на структуре ВИЧ-инфицированных по полу. Преобладавший в начале эпидемии парентеральный путь заражения поддерживался за счет мужчин — потребителей инъекционных наркотиков. Начиная с 2001 года, в эпидемию все больше стали вовлекаться женщины, нередко являющиеся половыми партнершами внутривенных наркопотребителей. С 2008 года доля женщин составляет до 40-48% от числа всех ВИЧ-инфицированных. (5).
Социальная контрастность населения столицы также накладывает свой отпечаток на заболеваемость. Так, в период с 2007-2014 годы доля неработающих варьировала с 41 до 54%, осужденные и следственно-арестованные лица в среднем составляли до 12% всех инфицированных.
Непрерывный миграционный поток как внутренних, так и внешних мигрантов является одним из факторов, влияющих на темпы распространения ВИЧ-инфекции. Ежегодно 10% всех случаев регистрируется среди иностранных граждан, 25- 27% случаев составляют жителем других регионов страны, прибывшие в поисках работы в столицу. (6)
Глава II. Патогенез
Отличительным признаком ВИЧ-инфекции является глубокий иммунодефицит в результате прогрессирующей количественной и качественной недостаточности Т-лимфоцитов. Снижение количества Т-лимфоцитов до определенного уровня ведет к развитию различных инфекционных и опухолевых процессов. Следует отметить, что некоторые проявления СПИДа невозможно объяснить лишь иммуносупрессивным эффектом ВИЧ. Патогенетические механизмы ВИЧ-инфекции являются многофакторными и многофазными, поэтому следует рассмотреть особенности течения ВИЧ-инфекции более подробно.(8)
2.1 Молекулярно-клеточные механизмы развития ВИЧ инфекции
- Роль клеточной активации в патогенезе ВИЧ-инфекции
Активация иммунной системы является важным компонентом адекватного иммунного ответа на внешний антиген. В физиологических условиях, после того как иммунная система прореагирует на антигенный стимул, она возвращается в состояние относительно спокойствия. Однако во время ВИЧ-инфекции иммунная система находится в состоянии постоянной активации в связи с наличием хронической инфекции. Такое состояние характеризуется гиперстимуляцией В-лимфоцитов, спонтанной пролиферацией лимфоцитов, экспрессией маркеров активации на поверхности CD4+ и CD8+ Т-лимфоцитов, гиперплазией лимфоузлов, усиленной секрецией провоспалительных цитокинов, повышенным уровнем неоптерина , β2-микроглобулина, кислотно-чувствительного интерферона, интерлейкина-2, а также аутоиммунными процессами.
- Роль апоптоза и суперантигенов в патогенезе ВИЧ-инфекции
Существует гипотеза, согласно которой апоптоз является одним из патогенетических механизмов ВИЧ-инфекции в связи с тем, что последовательные активационные стимулы способны уничтожать CD4+ Т-лимфоциты путем апоптоза. Степень апоптоза значительно увеличивается при ВИЧ-инфекции и представляет собой неспецифический механизм, отражающий ненормальный процесс постоянной иммунной активации.
Суперантигены способны связываться и активировать целые субпопуляции Т-лимфоцитов, и это ведет к массированной активации Т-клеток, которые, в результате, не способны реагировать на другие стимулирующие сигналы, и исключаются из процесса иммунного ответа.
Аутоиммунные процессы при ВИЧ-инфекции характеризуются наличием антител к лимфоцитам и нейтрофилам, играя роль в развитии тромброцитопении у больных с ВИЧ-инфекицией. (8).
2.2 Роль генетических факторов в патогенезе ВИЧ-инфекции
В ряде исследований была показана роль генов Главного Комплекса Гистосовместимости, а также ряда других генетических факторов в патогенезе ВИЧ-инфекции. В частности, предполагается определенная связь генетических факторов с клиническими проявлениями заболевания, а также с предрасположенностью к более длительному выживанию или, наоборот, - к более агрессивному течению. Эти генетически механизмы могут иметь отношение к экспрессии определенных эпитопов Т-лимфоцитов, обеспечивающих их более выраженные цитотоксические свойства и, следовательно, более эффективную иммунную защиту от ВИЧ-инфекции. Кроме того, возможна роль экспрессии генов, обеспечивающих более быстрое распознавание инфицированных клеток. (8)
2.3 Роль лимфоидных органов в патогенезе ВИЧ-инфекции
Лимфоузлы являются основными анатомическими органами, где происходит развитие ВИЧ-инфекции. Лимфаденопатия является отражением клеточной активации и иммунного ответа на вирус, который происходит в лимфоидной ткани и проявляется гиперплазией фолликул и зародышевых центров лимфоидной ткани.
По мере прогрессирования болезни структура зародышевых центров начинает разрушаться, а функция задержания вируса становится все более ограниченной. На этой стадии происходит усиление плазменной вирусемии, увеличение количества инфицированных лимфоцитов в периферической крови.
2.4 Патогенетические этапы развития ВИЧ-инфекции
Было установлено, что первыми клеточными мишенями ВИЧ являются клетки Лангенгарса и дентритные клетки, которые затем передают вирус лимфоцитам. После контакта вируса с CD4+ Т-лимфоцитами происходит интенсивная репликация вируса и развитие вирусемии, ведущей к распространению вируса по региональным лимфоузлам в головной мозг и другие ткани. После попадания ВИЧ в организм инфицированные клетки могут обнаруживаться в лимфоузлах в течение 2 дней, в плазме на 5 день.
Уникальность ВИЧ-инфекции заключается в том, что, несмотря на интенсивный клеточный и гуморальный иммунный ответ, вирус уничтожается не полностью, а продолжает ограниченную репликацию, которая может протекать в течение 10 лет до развития клинических симптомов СПИДа.
ВИЧ использует несколько механизмов, позволяющих избежать его уничтожения иммунной системой. В частности вирус обладает способностью мутировать. Другой важный механизм, связан с тем, что в период первичной инфекции ВИЧ и в процессе ее перехода в хроническую форму происходит парадоксальное разделение активированных цитолитических Т-лимфоцитов от их предшественников. Причем это происходит не в лимфоидной ткани, где происходит репликация вируса, а в периферической крови.
- Иммунопатологические процессы во время латентной инфекции
У ВИЧ-инфицированных происходит неуклонное снижение уровня CD4+ Т-лимфоцитов. В течение длительного периода времени прогрессирующее снижение концентрации CD4+ Т-лимфоцитов не сопровождается какими-либо симптомами. Понимание этого привело к выделению фазы болезни, которая характеризуется как клиническая латентность, которая, однако, не является эквивалентной понятию патогенетической латентности, поскольку инфекция продолжает прогрессировать, несмотря на отсутствие клинических симптомов.
После различных периодов времени, обычно исчисляемых годами, концентрация CD4+ Т-лимфоцитов в крови падает до критического уровня (менее 200 клеток на 1мл крови). В этот момент ВИЧ-инфицированные становятся высоко подверженными оппортунистическим инфекциям.
СПИД - финал инфекции ВИЧ - проявляется летальными осложнениями в виде тяжелого течения оппортунистических инфекций и различных новообразований. Основным проявлением терминальной стадии ВИЧ-инфекции является СПИД-кахексия. Однако основной причиной смерти больных в терминальной стадии ВИЧ-инфекции является не вирус, а присоединившиеся СПИД-ассоциируемые заболевания. (5).
Заключение
В силу влияния социально-экономических факторов, г. Астана является высоко восприимчивым городом к распространению ВИЧ-инфекции. Вместе с тем, наличие эффективной системы финансирования профилактических мероприятий способствовали результативному противодействию эпидемии в ее начальной стадии.
Больные с тяжестью воспринимают факт инфицирования – это непременно сказывается не только на их здоровье, но и на социально-бытовых условиях жизни, карьере и личной жизни, мироощущении. Отсутствие признания и невостребованность – все это оставляет след. В связи с этим, актуальность информирования населения о данном заболевании играет довольно весомую роль, ведь, как известно, при определенных условиях можно надолго продлить жизнь.
Исходя из изученной мною клинической и научно-популярной литературы, могу с уверенностью сказать, что СПИД, к большому сожалению, остается неизлечимой болезнью. Отсутствие эффективных методов лечения и борьбы с ВИЧ-инфекцией на сегодняшний день говорит мировому, и, конкретно научному сообществу, о большой необходимости продолжать исследования в этой области, что оно и делает. А значит, у человечества есть будущее.
Список использованной литературы доступен в полной версии работы

Обзор
Распространенность СПИДа в мире на 2009 год.
Автор
Редакторы

Спонсор конкурса — дальновидная компания Thermo Fisher Scientific. Спонсор приза зрительских симпатий — фирма Helicon.
Иммунная система

Рисунок 1. Упрощенная схема иммунного ответа. Молниями указано, как один тип клеток активирует другие. Мф — макрофаг, Б — бактерия, ТХ — Т-хелпер, ВКл — B-клетка, ПлКл — плазматическая клетка, Ат — антитела, Б+Ат — бактерия, покрытая антителами, привлекающими макрофагов, В — вирус, ЗМф — зараженный макрофаг, ТК — Т-киллер, ЗК — клетка, зараженная вирусом, УК — умирающая (апоптотирующая) клетка, В+Ат — вирус, покрытый антителами.
рисунок автора статьи
Жизненный цикл ВИЧ
Видео. Жизненный цикл ВИЧ.

Таким образом, после того как копия вируса в геноме клетки начинает действовать, на её поверхности появляются знакомые нам белки gp41 и gp120, в цитоплазме — остальные вирусные белки и вирусная РНК. И через некоторое время от зараженной клетки начинают отпочковываться всё новые и новые копии ВИЧ.
Способы уничтожения иммунной системы
При отпочковывании вирус использует клеточную мембрану клетки, и со временем это должно вызвать ее разрушение. К тому же, вирусный белок Vpu вызывает увеличение проницаемости мембраны клетки [6]. При активации вируса в клетке появляется неинтегрированная в геном двуцепочечная ДНК [19], наличие которой может рассматриваться клеткой как повреждение ее генетического материала и индуцировать ее смерть через апоптоз (С точки зрения организма такая клетка потенциально может стать раковой). Помимо этого, вирусные белки напрямую нарушают баланс про- и противоапоптотических белков в клетке. К примеру, вирусная протеаза p10 может разрезать противоапоптотический фактор Bcl-2. Белки Nef [26], Env [22] и Tat [24] вовлечены в возрастание количества клеточных белков CD95 и FasL, служащих индукторами апоптоза по т.н. Fas-опосредованному пути. Белок Tat положительно регулирует каспазу 8 [2] — ключевой фактор индукции апоптоза.
Если же клетки не погибли сами, они активно уничтожаются Т-киллерами. (Это стандартный ответ иммунитета на заражение любыми вирусами.)
Помимо этого, при производстве gp120 и Tat часть их выбрасывается зараженной клеткой в кровоток, а это оказывает токсическое действие на организм [4], [28]. gp120 оседает на все СD4 + -клетки (в том числе и здоровые), что имеет три последствия:
- Белок СD4 важен для взаимодействия Т-хелпера с фагоцитом, при слипании же СD4 с gp120 T-хелпер перестает выполнять эту функцию.
- На gp120 как на чужеродный белок образуются антитела; после оседания gp120 на здоровые клетки, последние маркируются антителами, и иммунная система их уничтожает [9].
- После обильного связывания Т-хелпером gp120 клетка умирает сама. Дело в том, что CD4 — это корецептор. Он усиливает сигнал от TCR (T-cell receptor) — главного белка, позволяющего выполнять Т-клеткам функцию иммунитета. В норме эти рецепторы активируются вместе. Если же активируется один тип рецепторов, но не активируется другой, это является сигналом, что что-то пошло не так, и клетка умирает посредством апоптоза.
Антитела, призванные препятствовать инфекции, в случае с ВИЧ часто, наоборот, ее усиливают [28]. Почему так происходит — не совсем понятно. Одну причину мы рассмотрели выше. Возможно, дело в том, что антитела сшивают несколько вирусных частиц вместе, и в клетку попадает не один, а сразу много вирусов. Помимо этого, антитела активируют клетки иммунитета, а в активированной клетке вирусные белки синтезируются быстрее.
Вдобавок, gp120 и gp41 имеют участки, похожие на участки некоторых белков, участвующих в иммунитете (например, MHC-II [25], IgG [23], компонент системы комплемента Clq-A [14]). В результате на эти участки образуются антитела, способные помимо вируса маркировать совершенно здоровые клетки (если на них будут эти белки), с соответствующими для них последствиями.
Так как на поверхности зараженной клетки появляется gp120, то она, как и вирусная частица, будет сливаться с другими СD4-содержащими клетками, образуя огромную многоядерную клетку (синцитий), неспособную выполнять какие-либо функции и обреченную на смерть.
На самом деле, помимо Т-хелперов, СD4 содержатся во множестве других клеток — предшественниках Т-киллеров/Т-хелперов, дендритных клетках, макрофагах/моноцитах, эозинофилах, микроглии (последние четыре — разновидности фагоцитов), нейронах (!), мегакариоцитах, астроцитах, олигодендроцитах (последние две — клетки, питающие нейроны), клетках поперечно-полосатых мышц и хорионаллантоиса (присутствует в плаценте) [29]. Все эти клетки способны заражаться ВИЧ, но сильно токсичен он лишь для Т-хелперов. Это и определяет основное клиническое проявление СПИДа — сильное снижение количества Т-хелперов в крови. Однако для других клеток заражение тоже не проходит бесследно — у больных СПИДом часто снижена свертываемость крови, имеются неврологические и психиатрические отклонения [16], наблюдается общая слабость.
Пути заражения ВИЧ
Внимание! Ввиду того, что СПИД является венерическим заболеванием, информация, приведенная в этом разделе, может вас оскорбить либо вызвать неприятные эмоции при прочтении. Будьте осторожны.
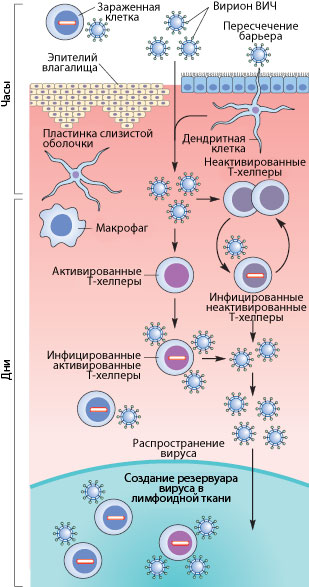
Рисунок 3. Пути проникновения ВИЧ в организм при половом контакте. Слева указано примерные временные рамки каждого этапа.
Как же происходит первичное заражение человека ВИЧ? Думаю, что с переливанием крови или с использованием общего шприца при употреблении наркотиков читателю все понятно — вирус доставляется напрямую из зараженной крови в здоровую. При вертикальном способе передачи инфекции (от матери к ребенку) заражение может произойти во время внутриутробного развития, в момент родов или в период кормления ребенка грудью (т.к. вирус и зараженные вирусом клетки содержатся в молоке матери) [17], [20]. Тем не менее, даже у ребенка, рожденного от ВИЧ-инфицированной матери, есть шанс остаться здоровым, особенно если мать использует ВААРТ (высокоактивную антиретровирусную терапию) [5]. А почему же люди заражаются при половом контакте?
Механизмы передачи вируса при половом акте не до конца ясны. Тем не менее, они понятны в общих чертах. Итак, рассмотрим барьеры, которые необходимо преодолеть вирусу, чтобы добраться до макрофагов и Т-хелперов. К сожалению, рассматривать особо нечего: барьер только один — это слой эпителиальных клеток и вырабатываемая ими слизь, находящиеся во влагалище (а также пенисе, прямой кишке, глотке). Барьер этот тонок — он может быть всего одну клетку в толщину, — но для вируса труднопреодолим, доказательством чего может служить сравнительно небольшой процент заражений — примерно 1–2 случая на 100 половых контактов. Итак, и какими же путями преодолевает вирус это препятствие?
Наиболее очевидный механизм — это микротравмы. При обычном половом контакте, а особенно при анальном сексе, почти неизбежно появляются микротрещины; при наличии же венерических заболеваний часто возникают изъязвления слизистой. Через эти микротравмы вирус, содержащийся в сперме и влагалищном секрете, может проникнуть к иммунокомпетентным клеткам [17], [20].
Помимо дендритных клеток, в кишечнике существует другой тип клеток, предназначенный для ознакомления организма с антигенами внешней среды. Это так называемые М-клетки, пропускающие через себя довольно крупные объекты неповрежденными из просвета кишечника. В т.ч. через них может проходить и вирион ВИЧ.
Свой вклад в заражение вносит и провоспалительный процесс, в норме присутствующий в женских половых путях из-за наличия в них спермы. Благодаря ему Т-клетки подвержены активации, что способствует их восприимчивости к инфекции.
Итак, риск заразиться ВИЧ возрастает в ряду (Классический секс → Анальный секс → переливание крови / использование общих шприцов при принятии наркотиков). Что же касается орального секса, то весьма небольшой шанс заразиться есть только у принимающей стороны — слюна и тем более желудочный сок инактивирует ВИЧ. Теоретически, этим способом может заразиться и мужчина, но для этого необходимы ранки на пенисе.
При поцелуях и обычных бытовых контактах вирус не передается — он очень неустойчив в окружающей среде .
Заключение
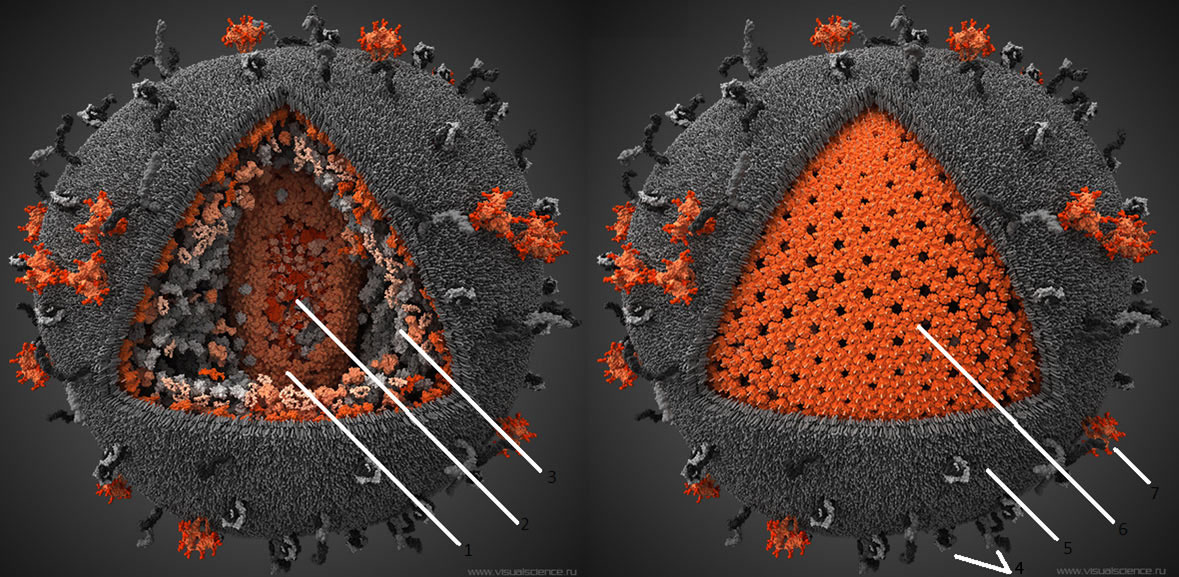
. Все эти факты позволяют надеяться, что вскоре ВИЧ, как и оспа, останется в прошлом.
Читайте также:

