Реферат медицинская сортировка пострадавших
Обновлено: 05.07.2024
Важнейшее организационное мероприятие, обеспечивающее чёткую реализацию системы лечебно-эвакуационного обеспечения, - медицинская сортировка. Основы её разработаны русским военно-полевым хирургом и учёным Н.И. Пироговым более 150 лет назад. Впервые в широких масштабах медицинская сортировка была применена в период Крымской войны в 1853-1856 гг. Было доказано её особое значение при одномоментном поступлении на этапы медицинской эвакуации значительного количества поражённых.
Этот принцип кардинально отличается от установки на оказание помощи единичным пораженным, с которой чаще всего и сталкивается гражданская медицина. При всегда имеющейся при катастрофах диспропорции между количеством пораженных, тяжестью повреждений и количеством сил и средств медицинской службы, одновременное оказание медицинской помощи всем пострадавшим практически нереально.
Медицинская сортировка - распределение пораженных на группы по признакам нуждаемости в однородных лечебно-профилактических и эвакуационных мероприятиях в соответствии с медицинскими показаниями, конкретных условий обстановки, установленным объемом помощи на данном этапе медицинской эвакуации и принятым порядком эвакуации.
Основными условиями, обусловливающими потребность в выполнении медицинской сортировки пострадавших при ЧС, являются:
• возникновение значительного числа пострадавших, как правило, одновременно или в течение короткого периода времени;
• нуждаемость пострадавших при ЧС в СкМП, оказываемой в экстренной форме, которая для многих из них является необходимой по жизненным показаниям и должна быть безотлагательно оказана в ближайшее время после поражения на месте, где оно получено, или вблизи от него;
• нуждаемость значительной части пострадавших в оказании медицинской помощи в условиях стационара ЛПМО, обеспечивающей круглосуточное медицинское наблюдение и лечение, при этом для многих пострадавших такое лечение носит неотложный характер и должно быть начато в кратчайшие сроки;
• необходимость для обеспечения медицинской эвакуации пострадавших предварительного оказания им медицинской помощи, максимально снижающей отрицательное воздействие на их состояние транспортировки и компенсирующей более поздние сроки оказания медицинской помощи;
• недостаточное количество санитарного транспорта.
Медицинская сортировка пострадавших является необходимым организационным мероприятием, целью которой является выявление в короткие сроки пострадавших, нуждающихся в медицинской помощи, оказываемой в экстренной форме, создание условий для четких и рациональных действий при организации и оказании медицинской помощи пострадавшим и их медицинской эвакуации, особенно тогда, когда одновременно возникает (поступает в медицинскую организацию) значительное число пострадавших.
К медицинской сортировке пострадавших в ЧС предъявляются следующие три принципиально важных требования. Она должна быть непрерывной, преемственной и конкретной.
Непрерывность медицинской сортировкизаключается в том, что она должна начинаться непосредственно на пунктах сбора пострадавших (на месте поражения, если перед лицом, оказывающим экстренную медицинскую помощь, находятся несколько пострадавших) и далее проводится на всех ЭМЭ и во всех их функциональных подразделениях, через которые проходят пострадавшие.
Преемственность медицинской сортировкисостоит в том, что на данном ЭМЭ сортировка проводится с учетом следующего этапа, куда направляется пострадавший, где медицинская сортировка не должна повторяться, а должна быть более квалифицированной и дифференцированной.
Конкретность медицинской сортировкиозначает, что в каждый конкретный момент распределение пострадавших на группы должно соответствовать условиям работы этапа медицинской эвакуации в данный момент и обеспечивать успешное решение задач в сложившейся обстановке.
Медицинская сортировка пострадавших проводится до установления диагноза поражения или заболевания на основе определения сортировочных признаков. Она всегда носит диагностический и прогностический характер.
Медицинская сортировка пострадавших в очаге (или вблизи) ЧС осуществляется, в основном, исходя из двух ведущих признаков, на основании которых пострадавшие распределяются на сортировочные группы.
Первый, – исходя из нуждаемости в медицинской помощи, месте и очередности её оказания:
– нуждающиеся в СкМП, оказываемой в экстренной форме;
– нуждающиеся в медицинской помощи, оказываемой в условиях стационара медицинской организации;
– нуждающиеся в амбулаторном лечении (по месту жительства).
Второй, – исходя из целесообразности медицинской эвакуации, вида транспортных средств, очередности и способа транспортировки:
– нуждающиеся в медицинской эвакуации на ЭМЭ (ММО, ПГ, ЛПМО, каким транспортом, в какую очередь – первую или вторую, лежа или сидя);
– не нуждающиеся в медицинской эвакуации, подлежащие направлению для амбулаторного лечения (по месту жительства).
Медицинский персонал любого уровня подготовки и профессиональной компетенции, первый прибывший на границу очага ЧС, должен уметь организовать проведение медицинской сортировки.
В зоне ЧС (на месте происшествия, ПСП) медицинскую сортировку пострадавших организует и выполняет врач (фельдшер) выездной бригады СкМП или БрЭР ТЦМК, АМБр (прибывшей первой на место происшествия) по принципу ОБЛДМ:
О – обзор (быстрая оценка масштаба происшествия);
Б – безопасность (обеспечение безопасности персонала на месте происшествия);
Л – лечение (экстренная помощь пострадавшим с угрожающими состояниями);
Д – доклад (обратная связь с руководителями);
М – мероприятия (определение приоритетов, экстренная помощь, транспортировка).
Первоначально выделяется 2 группы пострадавших:
Врач (фельдшер) осуществляет выборочную медицинскую сортировку пострадавших быстрым осмотром (опросом), выявляет нуждающихся в экстренной медицинской помощи. При этом приоритет отдают детям, беременным женщинам. В ходе медицинской сортировки определяют и выполняют соответствующие медицинские назначения по оказанию СкМП в экстренной форме, нацеленной на поддержание жизненно важных функцийу пострадавших.
Врач (фельдшер), проводящий медицинскую сортировку, должен оценить степень угрозы для жизни пораженного в момент сортировки, возможность скрытых повреждений, сроки возможного развития в последующем неблагоприятных осложнений и исходов, затем сделать правильное заключение. Сортировка проводится на основе данных внешнего осмотра, не снимая повязок и не применяя трудоемких методов исследования.
Медицинская сортировкаможет быть ускоренной и окончательной.
Обследование пострадавшего при проведении ускоренной сортировки:
Сознание. Оценка степени нарушения сознания посредствам краткого опроса и реакции на боль;
Дыхание. Оценка функции дыхания;
Пульс. Оценка функции кровообращения и выявление жизнеугрожающего кровотечения.
Обследование пострадавших во время проведения окончательной сортировки:
Сознание. Оценка степени нарушения функции ЦНС;
Дыхание.Оценка функции дыхания;
Пульс. Оценка функции кровообращения. Выявление жизнеугрожающего кровотечения;
Повреждения. Выяснение основных жалоб и обстоятельств получения травмы;
Осмотр, пальпация области головы, грудной клетки, живота, таза;
Осмотр, пальпация конечностей, определение степени их подвижности.
При внешнем осмотре пострадавшего и его опросе определяются:
- локализация травмы: голова, грудь, живот, таз, конечности, позвоночник;
- характер травмы; механическая травма – локальная, множественная, сочетанная, наличие кровотечения, переломов костей; синдром длительного раздавливания тканей, ожогов, поражения отравляющими веществами, радиационных поражений и др.;
- ведущее поражение, угрожающее в данный момент жизни пораженного;
- степень тяжести состояния: наличие (отсутствие) сознания, реакция зрачков на свет, пульс, особенности дыхания, наличие судорог, цвет кожи. Артериальное давление не измерять!
- возможность самостоятельного передвижения;
- характер необходимой медицинской помощи, время и место ее оказания, порядок дальнейшей эвакуации (выноса, вывоза).
Признаки крайне тяжелой травмы, видимые издалека:
- наиболее тяжелые травмы у пострадавших, находившихся в салоне, рядом с деформированной частью автомобиля;
- при наезде на пешехода – чем больше расстояние между лежащим пешеходом и автомобилем, тем тяжелее травма;
- следы копоти на одежде;
- электрометки – ожоги в точке входа в тело электрического тока;
- очень частое дыхание лежачего пострадавшего – более 40 в минуту;
- очень редкое дыхание лежачего пострадавшего – менее 6 в минуту;
- обильное пропитывание одежды пострадавшего кровью, под лежачим пострадавшим образовалась большая лужа крови.
При проведении медицинской сортировки оказывается базисная первая помощь, желательно ограниченная до:
- обеспечения свободной проводимости дыхательных путей;
- быстрой остановки обширных/серьезных наружных кровотечений;
- по возможности укрытия пострадавшего одеялом или подобным для снижения потери тепла;
- по возможности назначение лица, наблюдающего за изменением состояния пострадавшего.
При проведении медицинской сортировки производят разделение всех пострадавших на следующие сортировочные группы.
Первая группа– пострадавшие, нуждающиеся вСкМП, в экстренной форме. Это пострадавшие с тяжелыми и крайне тяжелыми поражениями, выраженными нарастающими нарушениями жизненно важных функций организма. После оказания СкМП в экстренной форме пострадавших данной группы эвакуируют в первую очередь санитарным транспортом в ближайшую ЛПМО или развернутый ПГ, ММО.
Вторая группа– пострадавшие с поражениями средней тяжести, не представляющими непосредственной угрозы для жизни. Такие пострадавшие не нуждаются в СкМП, оказываемой в экстренной форме в зоне ЧС (месте происшествия). При необходимости им оказывают медицинскую помощь и осуществляют медицинскую эвакуацию в ЛПМО санитарным транспортном во вторую очередь.
Третья группа– пострадавшие с легкими повреждениями, находящиеся в удовлетворительном состоянии, не нуждающиеся в оказании медицинской помощи в экстренной и неотложной формах, способные к самостоятельному передвижению. Таких пострадавших, в основном, направляют на амбулаторное лечение по месту жительства.
Пострадавшие, имеющие несовместимые с жизнью поражения, в отдельную группу не выделяются. В самом начале работы в зоне ЧС необходимо принимать меры для того, чтобы данная группа пострадавших была отделена от пострадавших, нуждающихся в оказании медицинской помощи в условиях стационара лечебно-профилактической медицинской организации.
Результаты медицинской сортировки обозначают (фиксируют) с помощью прикрепления на видном месте самоклеющейся ленты для маркировки пострадавших или нанесением маркером полоски на открытом не поврежденном участке тела (лоб, щёки, кисть и др.): первая группа – красный цвет, вторая – жёлтым, третья – зелёным.
Медицинскую сортировку на ЭМЭ, проводят по трем критериям (признакам):
• нуждаемость в изоляции и в санитарной обработке (опасность для окружающих);
• нуждаемость в медицинской помощи с определением места и очередности ее оказания (лечебный признак);
• целесообразность и возможность дальнейшей медицинской эвакуации (эвакуационный признак).
Исходя из нуждаемости в специальной обработке и изоляции:
• нуждающиеся в специальной обработке: частичной, полной (в первую или во вторую очередь);
• нуждающиеся в изоляции в изоляторах для больных с желудочно-кишечными или респираторными инфекционными заболеваниями, острыми психическими расстройствами);
• не нуждающиеся в специальной обработке и в изоляции.
Исходя из нуждаемости в медицинской помощи с определением места и очередности ее оказания:
• нуждающиеся в медицинской помощи на данном ЭМЭ – пострадавших этой группы сразу распределяют по месту и очередности ее оказания: операционная (в первую или во вторую очередь), перевязочная (в первую или во вторую очередь), противошоковая и т.д.;
• не нуждающиеся в медицинской помощи на данном ЭМЭ или нуждающиеся в медицинской помощи, но она в сложившихся условиях не может быть оказана;
• имеющие не совместимые с жизнью поражения.
Исходя из возможности и целесообразности дальнейшей эвакуации:
• подлежащие дальнейшей эвакуации в ЛПМО – пострадавших этой группы распределяют по: эвакуационному назначению (в какое ЛПМО эвакуировать), очередности эвакуации (в I или во II очередь), виду транспортных средств (авиационный, автомобильный санитарный и т.д.), способу транспортирования (лежа, сидя), месту в транспортном средстве (на первом, втором ярусе) и нуждаемости в медицинском наблюдении в пути следования;
• подлежащие направлению в соответствующие отделения данного ЭМЭ (до окончательного исхода или временно в связи с тяжестью состояния – нетранспортабельностью);
• подлежащие возвращению по месту жительства (расселения) или кратковременной задержке для медицинского наблюдения.
Пострадавшие (больные), поступившие на тот или иной госпитальный ЭМЭ, обычно сортируются на сортировочном посту, в момент выгрузки из транспортных средств перед приемно-сортировочным отделением (сортировочной площадкой) и в этом функциональном подразделении. На сортировочном посту медицинская сестра (фельдшер) должна выявить пострадавших (больных), нуждающихся в специальной (санитарной) обработке и подлежащих направлению в изоляторы. В случае, если на ЭМЭ предусмотрены отдельные подразделения для легкопораженных, этот контингент также выделяется на сортировочном посту.
С сортировочного поста тяжелопораженные доставляются к приемно-сортировочной для носилочных (сортировочной площадке). Здесь в момент разгрузки медицинская сестра (фельдшер) выявляют пострадавших, нуждающихся в первоочередной медицинской помощи (с наружным кровотечением, асфиксией, судорогами, находящихся в состоянии шока, рожениц, детей и др.). После осмотра врачом они направляются в соответствующее функциональное подразделение. Остальных прибывших пострадавших размещают рядами на сортировочной площадке или в приемно-сортировочных помещениях.
Оптимальный состав сортировочной бригады для носилочных пострадавших – врач, две медицинских сестры, два регистратора и звено носильщиков, а для легкопораженных – врач, медицинская сестра и регистратор.
При медицинской сортировке носилочных пострадавших может быть рекомендован следующий порядок работы бригады.
Врач на основе опроса пострадавшего, его осмотра и обследования (применяются простейшие методы) принимает сортировочное решение, диктует сопровождающему его регистратору необходимые данные для записи в сопроводительный лист (истории болезни и в журнале учета пострадавших и больных), дает указание медицинской сестре (фельдшеру) о выполнении необходимых медицинских мероприятий и обозначении сортировочного заключения. Затем врач с другим фельдшером (медицинской сестрой) и регистратором переходят к другому пострадавшему. Оставшаяся около пострадавшего медицинская сестра выполняет медицинские назначения, а регистратор заносит паспортные данные в сопроводительный лист (историю болезни и в журнал учета пострадавших и больных). Приняв сортировочное решение по второму пострадавшему, врач с медицинской сестрой и регистратором, которые оставались у первого пострадавшего переходят к третьему и т.д.
Для сортировки легкопораженных оборудуется специальное место (стол для врача и медицинской сестры). Легкопораженные в порядке очереди подходят к врачу, который проводит медицинскую сортировку, принимает решение, диктует регистратору необходимые данные для записи диагноза и мероприятий оказанной медицинской помощи в сопроводительный лист для пострадавшего в ЧС и в журнале учета пострадавших и больных, дает указание медицинской сестре о необходимых медицинских мероприятиях и обозначении принятого решения (по сортировке, оказанию помощи и др.).
В приемном отделении (стационарном отделении СкМП) ЛПМО медицинскую сортировку, кроме старшего врача данного отделения, при необходимости могут осуществлять заблаговременно сформированные и слаженные сортировочные бригады. Оптимальный состав сортировочной бригады, как отмечалось выше, для носилочных пострадавших – врач, две медицинские сестры, два регистратора и звено санитаров – носильщиков, а для легкопострадавших – врач, медицинская сестра и регистратор.
В состав сортировочных бригад выделяются наиболее опытные врачи, способные в условиях массового поступления пострадавших поставить диагноз, не используя трудоемкие методы исследования, в короткие сроки (3–5 мин) принять правильное решение, отвечающее состоянию пострадавшего, а также и обстановке, сложившейся в медицинской организации, принимающей пострадавших.
Цель сортировки и ее основное назначение состоят в том, чтобы обеспечить оказание пораженным своевременной медицинской помощи в оптимальном объеме, разумно использовать имеющиеся силы и средства и провести рациональную эвакуацию.
Содержание
Введение…………………………………………………………………………3
1. Требования к медицинской сортировке……………………..…………. 4
2.Принципы медицинской сортировки………………………………..……..5
3.Виды медицинской сортировки и сортировочные группы…………………9
4.Организация медицинской сортировки ……………………………….……11
Заключение………………………………………………………………..…….14
Список литературы…………………………………………………………..…15
Работа содержит 1 файл
Государственное бюджетное образовательное учреждение высшего профессионального образования.docx
Кафедра мобилизационной подготовки здравоохранения и медицины катастроф
Студентка 3 курса, 344 гр.
Сергиенко Анна Сергеевна
старший научный сотрудник,
кандидат медицинских наук
Мезин Александр Алексеевич
1. Требования к медицинской сортировке……………………..…………. 4
2.Принципы медицинской сортировки………………………………..……..5
3.Виды медицинской сортировки и сортировочные группы…………………9
4.Организация медицинской сортировки ……………………………….……11
Без медицинской сортировки нельзя обойтись во всех тех случаях, когда в лечебное учреждение даже в мирное время одновременно поступает большое число пораженных или больных. Если, например, в больницу в результате стихийного бедствия или железнодорожной катастрофы доставляется одновременно большое число пострадавших, перед врачами прежде всего возникает задача проведения медицинской сортировки. В условиях же боевой обстановки, когда массовое поступление пораженных является правилом, медицинская сортировка приобретает особо важное значение.
Медицинская сортировка – это распределение пораженных на группы по признакам нуждаемости в однородных лечебно-профилактических и эвакуационных мероприятиях в соответствии с медицинскими показаниями, установленным объемом помощи на данном этапе медицинской эвакуации и принятым порядком эвакуации.
Цель сортировки и ее основное назначение состоят в том, чтобы обеспечить оказание пораженным своевременной медицинской помощи в оптимальном объеме, разумно использовать имеющиеся силы и средства и провести рациональную эвакуацию.
1. Требования к медицинской сортировке.
К медицинской сортировке необходимо предъявлять следующие три принципиально важных требования. Она должна быть непрерывной, преемственной и конкретной.
Непрерывность сортировки заключается в том, что она должна начинаться непосредственно на пунктах сбора пораженных (на месте поражения, если перед лицом, оказывающим первую медицинскую помощь, находится несколько пораженных) и далее проводиться на всех этапах медицинской эвакуации и во всех функциональных подразделениях, через которые проходят пораженные.
Преемственность состоит в том, что на данном этапе медицинской эвакуации сортировка проводится с учетом следующего этапа медицинской эвакуации (куда направляется пораженный), на котором сортировка не должна повторяться, она должна быть более квалифицированной и дифференцированной.
Конкретность медицинской сортировки означает, что в каждый конкретный момент группировка пораженных должна соответствовать условиям работы этапа медицинской эвакуации в данный момент и обеспечивать успешное решение задач в сложившейся обстановке.
Медицинская сортировка проводится на основе определения сортировочных признаков (диагноза поражения или заболевания).
МЕДИЦИНСКАЯ СОРТИРОВКА ПРИ МАССОВОМ ПОСТУПЛЕНИИ ПОСТРАДАВШИХ
ССЫЛКА ДЛЯ ЦИТИРОВАНИЯ:
А .В. ГАРКАВИ, В. Э. ШАБАНОВ
Первы й Московски й Государственны й Медицински й Университет Имени И. М. Сеченова, Москва
Ключевые слова: медицинская сортировка, полевой госпиталь, медицинская эвакуация.
Оказание эффективной помощи пострадавшим при природных или антропогенных катастрофах – актуальная проблема, которая в xxI веке приобрела особую остроту и значимость. Количество и тяжесть чрезвычайных ситуаций (ЧС) мирного времени (транспортные катастрофы, техногенные аварии, терроризм, стихийные бедствия, межнациональные и социальные конфликты и др.) постоянно растет, и сегодня гражданским врачам приходится сталкиваться с необходимостью одномоментного оказания медицинской помощи большому числу пострадавших чаще, чем военным [1, 4, 5].
Современная медицина катастроф, базируясь на организационных принципах, сформировавшихся свыше 100 лет назад на полях военных действий, имеет свою выраженную специфику, так как ориентирована на оказание помощи гражданскому населению. Однако неизменно при массовых поражениях исключительно важное значение придается организации работы, без чего оказание помощи не может быть эффективным [2 – 4].
Современные возможности поддержания жизненно важных функций у пострадавшего, а также эффективные средства эвакуации (в том числе – по воздуху) позволили переосмыслить два казалось бы незыблемых постулата военно-полевой хирургии.
1. Не существует абсолютно нетранспортабельных пострадавших. Оснащение медицинского транспорта и квалификация специализированных бригад сопровождения позволяют достаточно эффективно поддерживать жизненно важные функции на протяжении всего пути транспортировки, при необходимости – в состоянии лечебного наркоза с продленной ИВЛ. Безусловно, наиболее безопасной остается эвакуация пострадавшего после окончательной стабилизации его жизненно важных функций, однако на первый план выходит не возможность транспортировки, а ее целесообразность в каждом конкретном случае. При принятии решения об эвакуации стало возможным учитывать не только тяжесть общего состояния пациента и связанный с этим риск, но и необходимость проведения дальнейших экстренных лечебных действий в более квалифицированном медицинском учреждении, а также медико-тактическую обстановку в целом (поток пострадавших, загруженность персонала, наличие необходимых медикаментов, погодные условия, степень внешней опасности и др.).
Итак, медицинская сортировка – основа эффективной работы любых медицинских формирований при массовом поступлении пострадавших. Распространенным заблуждением является понимание ее содержания как однократного действия, выполняемого в приемном отделении, однако это не так. Медицинскую сортировку следует понимать как пролонгированный непрерывный процесс, последовательно осуществляемый в каждом подразделении полевого госпиталя или городского стационара.
Развернутый в зоне ЧС или в непосредственном приближении к ней полевой госпиталь выполняет задачу этапа медицинской эвакуации, имея целью оказания экстренной, а в некоторых случаях и неотложной специализированной медицинской помощи, а также подготовки к дальнейшей транспортировке в специализированный стационар для проведения исчерпывающего лечения до достижения конечного результата. Функции полевого госпиталя могут выполнять и имеющиеся поблизости лечебно-профилактические учреждения (ЛПУ) амбулаторного и стационарного типа, при необходимости дополнительно оснащенные и укрепленные кадровыми сотрудниками службы медицины катастроф.
Организационная структура госпиталя, на наш взгляд, нуждается в некоторой корректировке. Практика показала, что фактически в госпитале работают два блока реанимации и интенсивной терапии (РИТ) и операционный. В связи с этим в структуре госпиталя следует предусмотреть:
– операционный блок, включающий предоперационную, большую (для полостных операций) и малую (для прочих действий) операционные;
– блок реанимации и интенсивной терапии, включающий шоковое отделение и отделение интенсивной терапии;
– госпитальное отделение (рис. 1).
В качестве вспомогательной службы предусмотрено диагностическое отделение, выполняющее инструментальную диагностику и лабораторные исследования.
В связи с этим меняется подход к комплектованию кадрового состава приемно-сортировочного отделения. Постулаты военно-полевой хирургии определяют медицинскую сортировку при поступлении пострадавших в госпиталь как важнейшее действие, которое должен проводить самый опытный врач – руководитель медицинской службы. Однако это справедливо лишь при такой организационной модели, когда медицинскую сортировку проводят однократно, и принятые на ее основе решения остаются неизменными все время пребывания пострадавшего в госпитале. Понимание медицинской сортировки как непрерывного процесса, продолжающегося вплоть до эвакуации пострадавшего в специализированный стационар, переносит основную ответственность за принимаемые сортировочные решения именно в профильные отделения госпиталя, где ставится задача постановки как предварительного, так и уточненного диагнозов. И именно в профильных отделениях медицинской сортировкой должны руководить наиболее опытные врачи.
Основаниями для направления в шоковое отделение блока РИТ являются:
нарушение жизненно важных функций – острая дыхательная недостаточность (асфиксия, одышка свыше 30 в 1 мин, цианоз); нарушение сознания; нестабильная гемодинамика с гипотонией по показаниям пульсоксиметра (шок);
шокогенные нарушения (переломы бедра или таза, политравма, огнестрельные ранения, обширные ожоги) без явных признаков развившегося шока.
Прочих пострадавших, не имеющих опасности развития или уже развившихся нарушений жизненно важных функций, направляют в предоперационную операционного блока для уточнения диагноза и проведения необходимых манипуляций.
Вновь следует подчеркнуть, что в приемно-диагностическом отделении нет задачи постановки никаких диагнозов, в том числе – даже диагноза внутреннего кровотечения. Жизни пострадавшего угрожает не кровотечение, а кровопотеря, проявляющаяся нарушениями гемодинамики. Такой синдромный подход позволяет провести медицинскую сортировку максимально быстро, используя фактически только один медицинский прибор – пульсоксиметр – и то не для всех пострадавших.
Блок реанимации и интенсивной терапии (РИТ)
Первоначально все поступают в шоковое отделение, где имеются возможности для проведения инструментальной диагностики (УзИ, рентгенография, экспресс-лабораторные исследования силами сотрудников диагностического отделения), что существенно помогает поставить диагноз и определить на его основе лечебную тактику.
Пострадавших с нарушением жизненно важных функций, не требующих немедленной операции, или оставляют в шоковом отделении блока РИТ для проведения реанимационных или интенсивных противошоковых мероприятий (устранение асфиксии, временная остановка наружного кровотечения, иммобилизация, обезболивание, катетеризация вены, дренирование плевральной полости и др.), или переводят в отделение интенсивной терапии (ОИТ). В ОИТ пострадавшие остаются до того времени, пока нуждаются в использовании или постоянной готовности к использованию специальной аппаратуры (наркозные аппараты, кардиомониторы), после чего их переводят в госпитальное отделение, где терапию продолжают.
Прочих пострадавших, не требующих компенсации нарушений жизненно важных функций, направляют в предоперационное отделение операционного блока, где уточняют показания к выполнению и выполняют необходимые операции или манипуляции в большой или малой операционных (рис 2).
Все пострадавшие, направленные в блок РИТ, имеют экстренные показания к выполнению тех или иных действий. Однако, когда нет возможности выполнить эти действия всем сразу, необходимо среди таких пострадавших выстраивать очередность на основе оценки тяжести их состояния и прогноза. Целесообразно применять простые шкалы (TS, RTS), однако возможно использование и других. Следует подчеркнуть, что применение шкал предусмотрено не для всех пострадавших, а только в случае необходимости определить очередность действий внутри уже выделенной сортировочной группы, если в ней окажутся одновременно несколько человек, которым невозможно одномоментно выполнить необходимые действия. Приоритет следует отдать пострадавшим, имеющим лучший прогноз.
Операционный блок
Пострадавшие с угрожающим внутренним кровотечением поступают непосредственно в большую операционную для выполнения его экстренной остановки. Остальных пострадавших направляют в предоперационную, где продолжают проведение медицинской сортировки, при необходимости выполняя инструментальные и лабораторные исследования для уточнения предварительного диагноза или проводя предоперационную подготовку.
Предоперационная
Проникающие ранения и закрытые повреждения органов брюшной, грудной полости, черепно-мозговая травма со сдавлением головного мозга, проникающие ранения черепа – показания к экстренной полостной операции, для чего пострадавших направляют в большую операционную. После операции их переводят в ОИТ блока РИТ до стабилизации общего состояния, а затем – в госпитальное отделение.
Пострадавших, нуждающихся в предоперационной подготовке, задерживают в предоперационной и в последующем направляют в большую или малую операционные.
Пострадавших, нуждающихся в оперативном пособии, не связанном с проникновением в полости тела, а также в выполнении экстренных и неотложных медицинских манипуляций – направляют в малую операционную.
Пострадавшим с ранами области груди, живота и головы без явных признаков проникновения в полости тела первичную хирургическую обработку выполняют в большой операционной, так как при ревизии раны могут оказаться проникающими. Показанием для направления в большую операционную является сама локализация раны. Однако, такие операции выполняют во вторую очередь. Своей очереди эти пострадавшие ожидают в предоперационной (рис.3).
Малая операционная
Малая операционная работает на 2 стола. На столе No 1 операции и манипуляции проводят с участием анестезиолога, а на столе No 2 – без его участия: необходимое обезболивание проводит сам хирург или травматолог.
На стол No 1 направляют пострадавших для хирургических обработок не проникающих в полости тела ран, ожоговых поверхностей, а также выполнения фасциотомий или ампутаций. Кроме того, с участием анестезиолога вправляют вывихи в крупных суставах, выполняют сложные репозиции и накладывают аппараты внешней фиксации (в полевых условиях следует предпочесть стержневые конструкции).
На стол No 2 направляют пострадавших для вправления вывихов в мелких суставах, закрытых репозиций, наложения гипсовых повязок, выполнения блокад, а также пункций и катетеризаций (плевральной полости, суставов, мочевого пузыря и др.) (рис. 4).
После обезболивания, проведенного с участием анестезиолога, пострадавших направляют в ОИТ (для выхода из наркоза) или в госпитальное отделение. Пострадавших, которым выполнены манипуляции или операции без участия анестезиолога, направляют или в госпитальное отделение, или сразу на эвакуацию.
Госпитальное отделение
Существенным обстоятельством является необходимость и возможность дальнейшей эвакуации пострадавших. Необходимость эвакуации определяется прежде всего возможностью оказания исчерпывающей специализированной медицинской помощи в данном лечебном учреждении. Если медицинскую помощь оказывают в полевом госпитале, то все пациенты в результате должны быть эвакуированы в стационар.
Мы считаем, что не существует абсолютно нетранспортабельных пациентов, однако следует учитывать риски и целесообразность транспортировки в каждом конкретном случае. Они обусловлены:
– сочетанием общего состояния пострадавшего с необходимостью выполнения экстренных и неотложных лечебных манипуляций или операций (в том числе тех, которые невозможно выполнить в условиях данного медицинского учреждения);
– условиями планируемой транспортировки (вид и оснащение санитарного транспорта, квалификация сопровождающего медицинского персонала, протяженность пути эвакуации, требуемое время);
– готовностью стационара принять пострадавшего и выполнить все необходимые действия по оказанию ему специализированной медицинской помощи и лечения.
Определяющими в работе госпитального отделения являются технические возможности эвакуации. Следует предусмотреть три варианта.
1. Эвакуация возможна практически без ограничений и осуществляется быстро.
Поскольку организационных ограничений для эвакуации пострадавших нет, определяющими становятся медицинские показания. Оптимальным для транспортировки следует считать такое состояние пострадавшего, когда жизненно важные функции (и прежде всего показатели гемодинамики) стабилизированы, но ранние послеоперационные осложнения (раневая инфекция, перитонит, некротические изменения, эмпиема) еще не успели развиться. Как правило, этот интервал оценивают в диапазоне от 1 до 3 суток с момента поступления.
В течение первых суток (а желательно – 2-3 часов) эвакуируют пострадавших, продолжающих нуждаться в выполнении экстренных манипуляций или операций, которые невозможно выполнить в данном подразделении. Это могут быть случаи повреждений магистральных сосудов, а также глаз, лица, осложненной травмы позвоночника, когда требуется не только участие специалистов узкого профиля, но и специфического медицинского оснащения. Промедление же может представлять угрозу жизни или привести к глубокой инвалидности. Эвакуацию проводят, не дожидаясь окончательной стабилизации общего состояния, используя специально оснащенный транспорт и реанимационно-анестезиологические бригады сопровождения.
Также в течение первых суток эвакуируют пострадавших, не имеющих угрозы тяжелых осложнений со стабильной гемодинамикой. Специального врачебного сопровождения не требуется, их может сопровождать фельдшер. Хотя такую эвакуацию проводят во вторую очередь, ее желательно быстро, чтобы освободить места в госпитальном отделении.
Пострадавшим после полостных операций (лапаротомия, торакотомия, трепанация черепа), а также после хирургических обработок обширных огнестрельных и минно-взрывных ран, ампутаций, ожогов большой площади угрожает развитие послеоперационных осложнений, прежде всего – инфекционного характера. Ранний посленаркозный период такие пациенты проводят в отделении интенсивной терапии, затем их переводят в госпитальное отделение. Эвакуацию осуществляют после окончательной стабилизации общего состояния, но не позднее, чем через 3 суток после операции.
Особую группу составляют пострадавшие с отрицательной динамикой вне зависимости от характера патологии. Ухудшение показателей гемодинамики может говорить о том, что какие-то патологические процессы, повреждения остались не распознанными. В случае развития инфекционных осложнений, пострадавшие представляют опасность для окружающих даже тогда, когда речь не идет об анаэробной инфекции. Решение об их транспортировке принимают индивидуально, однако несмотря на общее ухудшение состояния, эвакуацию следует осуществить незамедлительно, используя при необходимости специальный транспорт и сопровождение усиленных врачебных бригад (рис. 5).
2. Эвакуация возможна, но длительна и затруднена.
Принимая решение об эвакуации, следует оценить риск учесть особенности длительной транспортировки пострадавших с нарушением жизненно важных функций. Так, например, во время транспортировки воздушным транспортом изменяются показатели сатурации, что иногда диктует необходимость перевода пострадавших на ИВЛ с коррекцией режима вентиляции. Если транспортировка продолжается несколько часов, возможно развитие осложнений, требующих проведения врачебных манипуляций непосредственно в процессе эвакуации (пункции или дренирования плевральной полости, интубации или трахеостомии, дефибрилляции, пункции или катетеризации мочевого пузыря и др.), для чего в санитарном транспорте следует иметь соответствующее оснащение.
Все те операции и манипуляции, которые можно выполнить в госпитале, должны быть сделаны, невзирая на загруженность. Следует избегать транспортировки пострадавших с продленной ИВЛ, нестабильной гемодинамикой, задерживая их до перевода на спонтанное дыхание и добиваясь стабилизации гемодинамических показателей (выведения из шока).
Сопровождать пациентов на длительные расстояния должна врачебно-сестринская бригада (минимум 2 человека). Использование персонала госпиталя при такой транспортировки нецелесообразно, эвакуацию в специализированный стационар проводят с участием приданных госпиталю транспорта и медицинских работников.
3. Эвакуация в ближайшее время невозможна.
Максимально расширяют объем оказываемой медицинской помощи. При оперативных вмешательствах учитывают невозможность выполнения в ближайшее время завершающих реконструктивных этапов. Пострадавших, не нуждающихся в круглосуточном врачебном контроле, переводят на амбулаторный режим. Для контроля за их состоянием, проведения перевязок и манипуляций развертывают дополнительное подразделение – процедурную-перевязочную, в которой работают врач и медсестра, ведя дневной прием этих пациентов.
Выводы
1. Медицинская сортировка должна проводиться непрерывно, начиная с места происшествия, а также в каждом подразделении госпиталя, с момента поступления пострадавших и заканчивая их эвакуацией.
2. В приемно-сортировочном отделении госпиталя медицинскую сортировку следует проводить на основе синдромного подхода, руководствуясь быстро и легко определяемыми признаками без использования дополнительных инструментальных исследований. Пострадавших при этом разделяют на 2 потока, направляя их в шоковое отделение блока РИТ и предоперационное отделение операционного блока, где и проводят уточненную диагностику с определением дальнейшей тактики.
3. В каждом подразделении при проведении медицинской сортировки целесообразно выделять несколько групп пострадавших, нуждающихся в однородных лечебных мероприятиях. Определяя при необходимости очередность внутри каждой сортировочной группы, отдают приоритет пострадавшим с лучшим прогнозом.
4. Транспортировка пострадавших возможна при любой тяжести состояния, показания к эвакуации определяются ее целесообразностью в конкретной медико-тактической обстановке с учетом общего состояния пациента, необходимости дальнейшего активного лечения, а также возможностей эвакуации.
5. При временной невозможности эвакуации часть пациентов переводят на амбулаторный режим, развертывая процедурную-перевязочную для работы в дневное время.
Список литературы
1. Б.В.Бобий, Л.Аполлонова. Медицина катастроф. Избранные лекции. – ГЭОТАР-Медиа, 2013 – 432 с.
2. Военно-полевая хирургия. Под ред Е.К.Гуманенко // ГЭОТАР-Медиа, 2013 – 764 с.
3. Военно-полевая хирургия – национальное руководство. Под ред. И.Ю.Быкова, Н.А.Ефименко, Е.К.Гуманенко. // ГЭОТАР-Медиа, 2009 – 816 с.
4. Кавалерский Г.М. с соавт – Медицина чрезвычайных ситуаций. Хирургия катастроф – М., МИА, 2015376 с.
5. Левчук И.П., Третьяков н.В. Медицина катастроф // ГЭОТАР-Медиа, 2012 – 240 с.
Информация об авторах:
MEDICAL TRIAGE IN MASS ENTERING OF VICTIMS
А. V. GARKAVI, V. E. SHABANOV
Information about the authors:
Garkavi Andrey Vladimirivich – I.M.Sechenov First Moscow State Medical University. e Department of Traumatology, Orthopedics and Disaster Surgery. Doctor of Medical Sciences, Professor
Медицинская сортировка (триаж) – это распределение пораженных (больных) на группы, исходя из нуждаемости в однородных лечебно-эвакуационных и профилактических мероприятиях в соответствии с медицинскими показаниями, установленным объемом помощи на данном этапе медицинской эвакуации и принятым порядком эвакуации.
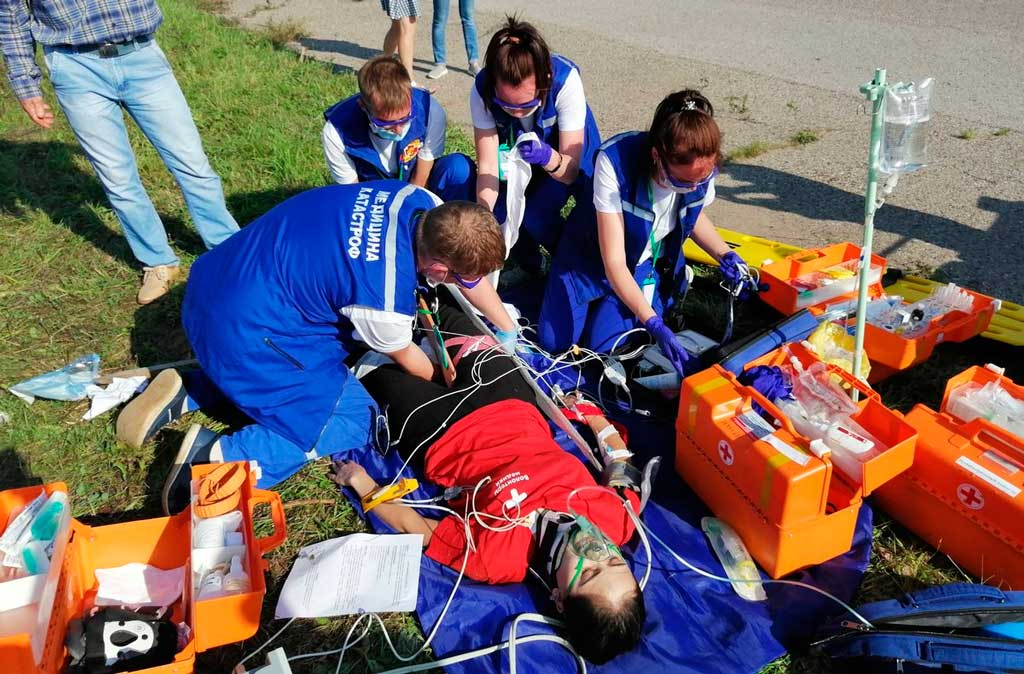
Медицинская сортировка (триаж)
Цель сортировки и ее основное назначение состоят в том, чтобы обеспечить оказание пораженным своевременной медицинской помощи в оптимальном объеме, разумно использовать имеющиеся силы и средства и провести рациональную эвакуацию.
Требования
К медицинской сортировке предъявляются три принципиально важных требования — она должна быть непрерывной, преемственной и конкретной, т.е. соответствовать организации работы определенного этапа медицинской эвакуации в данный момент.
Непрерывность медицинской сортировки заключается в том, что она должна начинаться непосредственно в районе чрезвычайной ситуации (ЧС) с момента оказания первой медицинской помощи на пунктах сбора пораженных (на месте поражения, если перед лицом, оказывающем первую медицинскую помощь, находится несколько пораженных) и далее проводиться на всех этапах медицинской эвакуации и во всех функциональных подразделениях лечебных учреждений, через которые проходят пораженные.
Преемственность медицинской сортировки состоит в том, что на данном этапе медицинской эвакуации сортировка проводится с учетом последующего этапа медицинской эвакуации (куда подлежит эвакуировать пораженного).
Конкретность медицинской сортировки состоит в том, что в каждый конкретный момент группировка пораженных должна соответствовать условиям работы этапа медицинской эвакуации и обеспечивать успешное решение задач в сложившейся обстановке.
В зависимости от решаемых задач на этапах медицинской эвакуации принято выделять два вида медицинской сортировки — внутрипунктовую и эвакотранспортную.
Внутрипунктовая сортировка проводится с целью распределения пораженных по группам в зависимости от степени их опасности для окружающих, характера и тяжести поражения, для принятия адекватного решения по оказанию помощи пострадавшим. Она предполагает распределение пораженных на группы в соответствии с их нуждаемостью в однородных лечебно-профилактических мероприятиях и определение типа функционального подразделения конкретного этапа и очередности направления в него пораженного.
Эвакотранспортная сортировка проводится с целью распределения пораженных на однородные группы по очередности эвакуации, виду транспорта, определения пункта следования — эвакуационного предназначения.
Признаки
Медицинская сортировка проводится на основе определения диагноза поражения или заболевания и его прогноза, поэтому она всегда носит диагностический и прогностический характер. При проведении медицинской сортировки пораженные (больные), как правило, распределяются на группы.
Ведущими признаками, на основании которых осуществляется распределение пораженных на группы, являются:
- нуждаемость пораженных в изоляции или специальной обработке (пораженные, представляющие опасность для окружающих);
- нуждаемость пораженных в медицинской помощи, месте и очередности ее оказания;
- целесообразность и возможность дальнейшей эвакуации.
Группы
Начиная с этапа медицинской эвакуации, где оказывается первая врачебная (квалифицированная медицинская) помощь, пораженные (больные) распределяются на следующие группы.
Исходя из нуждаемости в специальной обработке и изоляции:
- нуждающиеся в специальной обработке (частичной или полной, в первую или во вторую очередь);
- нуждающиеся во временной изоляции (в изоляторах для больных с желудочно-кишечными или респираторными инфекционными заболеваниями, острыми психическими расстройствами);
- не нуждающиеся в специальной обработке и изоляции.
Исходя из нуждаемости в медицинской помощи, месте и очередности ее оказания:
Исходя из возможности и целесообразности дальнейшей эвакуации:
- подлежащие дальнейшей эвакуации в другие лечебные учреждения распределяются: по эвакуационному назначению (определяется, в какое лечебное учреждение надлежит эвакуировать пораженного), по очередности эвакуации (в первую или во вторую очередь), по виду транспортных средств (авиационный, санитарный, автомобильный транспорт общего назначения и т.д.), по способу транспортировки (лежа, сидя), по месту расположения в транспортном средстве (на первом, втором, третьем ярусе) и нуждаемости в медицинском наблюдении в пути следования;
- подлежащие оставлению в данном лечебном учреждении (до окончательного исхода или в связи с тяжестью состояния — нетранспортабельностью);
- подлежащие возвращению по месту жительства (расселения) или кратковременной задержке для медицинского наблюдения.
Результаты медицинской сортировки фиксируются с помощью сортировочных марок, а также записи в первичной медицинской карточке пораженного (истории болезни). Сортировочные марки прикрепляются к одежде пораженного (больного) на видном месте булавками или специальными зажимами. Обозначения на марках служат основанием для направления пораженного (больного) в то или иное функциональное подразделение и определения очередности его доставки. Эффективность медицинской сортировки определяется, с одной стороны, своевременным и четким выполнением принятых сортировочных решений, а с другой – полнотой использования возможностей этапа медицинской эвакуации.
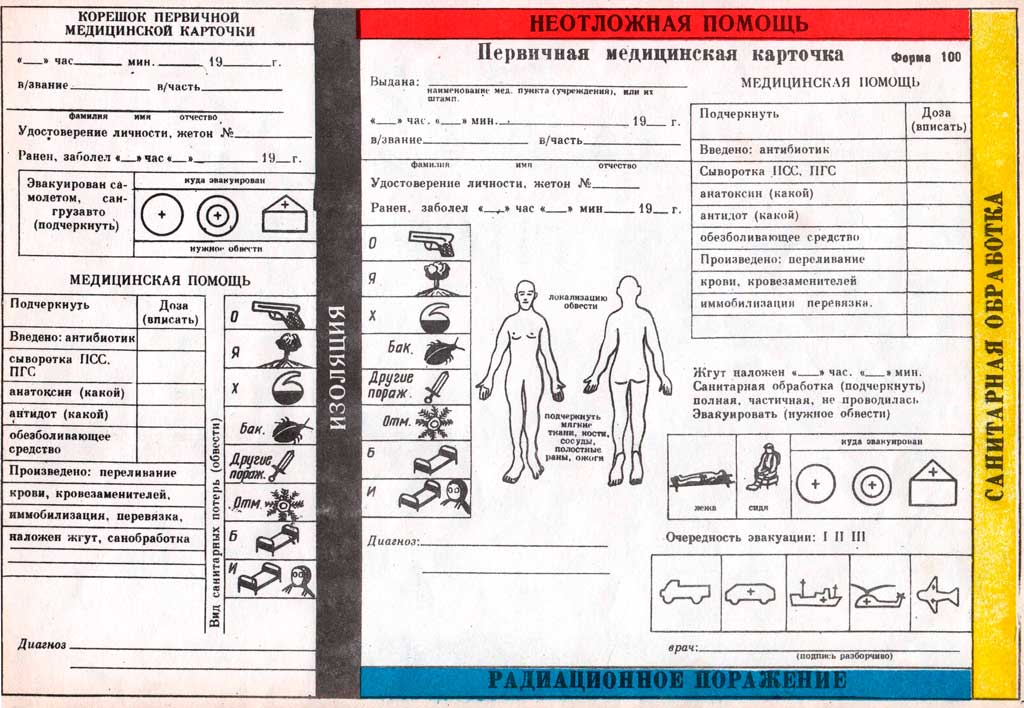
Первичная медицинская карточка
Читайте также:

