Реферат физиотерапия при артрите плечевого сустава
Обновлено: 05.07.2024
В острой фазе заболевания на фоне гиперреактивности организма используют световые методы, в частности УФО и лазеротерапию, которые способствуют нормализации иммунобиологических и окислительно-восстановительных процессов в тканях, активации обмена веществ, гипосенсибилизации, оказывают первичное противовоспалительное, болеутоляющее (путем фотоинактивации рецепторов кожи), а также бактерицидное и бактериостатическое действие. При полиартритах показано эритемное УФО пораженных суставов. В один день облучают два крупных или группу мелких суставов (4-6 биодоз), повторно те же суставы облучают через 2-3 дня, всего 3-5 облучений каждого сустава. Общая площадь облучения не должна превышать 600 см2. Противопоказания к назначению УФО: тяжелое поражение сердца с недостаточностью кровообращения II Б - III стадии, тяжелое поражение почек, резкое истощение, анемия, наклонность к кровотечениям, кожные заболевания, гипертиреоз, гипертоническая болезнь II – III стадии, ИБС.
В основе механизма действия низкоэнергетического красного света на ткани лежат процессы, происходящие на клеточном и молекулярном уровнях в результате поглощения тканевыми элементами световой энергии. Лазерное излучение оказывает биостимулирующий эффект, в частности излучение гелий-неонового лазера стимулируют гемопоэз, ускоряют регенерацию соединительной и костной ткани и наращивание массы клеточных структур, улучшают трофику в облученном организме. Эффект стимуляции регенераторных процессов связан с увеличением в патологически измененных тканях концентрации и утилизации кислорода и свободных его форм, количества РНК и ДНК, переходом нуклеиновых кислот в более лабильное функциональное состояние. Лазерное излучение, обладая стресс индуцирующим влиянием, усиливает активность коры надпочечников, вызывает десенсибилизирующее действие, улучшает иммунобиологические процессы.
В подостром периоде при ревматоидном артрите с пролиферативными изменениями электропроцедуры дополняют ультразвуком. Ультразвуковая терапия эффективна при воздействии на пораженные суставы и на соответствующие им паравертебральные рефлексогенные зоны (шейно-грудной и пояснично-крестцовый отделы позвоночника). Интенсивность воздействия на паравертебральные области 0,2-0,4 Вт/см2, на область пораженных суставов – 0,2-0,8 Вт/см2. Проводят озвучивание по 2-3 мин на каждую паравертебральную область и по 5-10 мин на область пораженного сустава. В одну процедуру воздействуют на рефлексогенные зоны и 2-3 сустава. Процедуры проводят ежедневно или через день, курс по 6-10 воздействий на сустав.
Патогенетически обоснованным считается проведение ультрафонофореза гидрокортизона на суставы (0,2-0,4 Вт/см), продолжительность процедуры 3-5 мин, при затихающем процессе 5-10 мин, через день, курс до 10 процедур.
Ультразвук оказывает противовоспалительное действие, активизирует глюкокортикоидную функцию коркового вещества надпочечников, улучшает нарушенный белковый обмен, ферментативные процессы. Ультразвуковая терапия не показана больным ревматоидным артритом высокой степени активности, при наличии экссудативного воспаления в суставах на фоне гиперреактивности организма, в период лечения стероидными гормонами, а также при хронической ИБС, тиреотоксикозе, вегетососудистой дистонии.
В фазе инволюции воспаления в суставах или полной ремиссии большое значение приобретают методы вибротерапии (точечный вибрационный массаж, термовибромассаж посредством специальной насадки с постепенным повышением частоты колебания во время процедуры от 50 до 100 Гц по лабильной методике, или тепловые процедуры: индуктотермия, микроволновая терапия, грязевые аппликации и др, с последующим вибрационным массажем), оказывающих противовоспалительное, рассасывающее и стимулирующее действие на репаративно-регенеративные процессы и компенсаторные возможности “мышечного корсета”. При массаже необходимо особое внимание обращать на восстановление лимфооттока из пораженного сустава. С этой целью рекомендуется массировать сначала периартикулярные ткани. Кожа при заболеваниях суставов часто теряет свою эластичность, плохо смещается, может быть утолщена и болезненна. Поэтому оправданно медленное растирание в виде штрихования, послойно воздействующее на кожу, подкожную соединительную ткань, фасцию. При последовательном массаже каждого из этих слоев стремятся не захватывать другой слой. После массажа мягких тканей приступают к круговому растиранию и продольному поглаживанию связочного аппарата в местах наибольшего доступа к нему.
Рассасывающее действие оказывает индуктотермия и ДВМ-терапия на пораженные суставы. Под влиянием СВЧ-терапии потенцируется действие НПВС (замедляется их элиминация из крови).
Проводят местные воздействия ПеМПВЧ на пораженные суставы с целью усиления кровоснабжения и увеличению процессов выработки в этих тканях эндогенного тепла, которое; изменяет характер течения метаболических процессов. Воздействуют на область сегментов Тh10-L4 индуктором-кабелем (в виде пояса, 2,5 витка), на пораженные суставы – индуктором-кабелем (2,5-3 витка на все суставы, кроме кистей и стоп) или индуктором-диском (на кисти и стопы). Продолжительность воздействия на каждую область 10-15 мин (не более 30-35 мин в одну процедуру), ежедневно или через день, курс лечения 12-18 процедур.
При затяжном течении ревматоидного артрита (при наличии минимальной активности процесса) целесообразно включать в лечебный комплекс бальнеотерапию и теплолечение. Тепло, применяемое в различных формах, уменьшает боль и мышечный спазм. Применение тепла за 15-20 мин до лечебно-физкультурных упражнений дает возможность больному переносить их легче. В стадии регресса воспалительных изменений применяют тепловые процедуры в виде светотепловых ванн, местно на пораженные конечности продолжительность 20-30 мин, ежедневно, облучения лампами соллюкс, инфраруж, продолжительность 15-20 мин 2 раза в день. Назначают парафиновые, озокеритовые аппликации (температуры 50-55°С, 20-30 мин, ежедневно или через день, курс 15 процедур), согревающие компрессы. Можно применять горячие укутывания по Кени: куски шерстяной материи, смоченные водой и нагретые на водяной бане до 45-50°С, накладывают в 2-3 слоя на суставы, накрывают сверху махровым полотенцем, клеенкой, одеялом на 20-30 мин; несколько раз в день в течение нескольких дней.
Гидротерапия является одним из чаще всего применимых и ценных физиотерапевтических методов при реабилитации суставных заболеваний. Основной физиологический эффект водолечения заключается в улучшении циркуляции и в уменьшении боли и мышечного спазма. Уменьшая вес погруженной части, вода создает условия для применения элементов лечебной физкультуры, трудно выполнимых или для больного вне воды.
Назначают ванны с подводным натиранием суставов, разогретым пакетом грязи, когда происходит тесный контакт диффундирующего раствора пелоида с кожей. Ванна может быть приготовлена из пресной или минеральной воды (растворяют 0,5 кг поваренной соли на 100 л воды). Хороший результат получен на фоне использования лиманской грязи по египетскому методу, суть которого заключается в том, что аппликации пелоида накладываются на поверхность суставов и подсыхают на солнце в течение 45 минут. Предлагают сочетать грязевые ванны с инфракрасным и ультрафиолетовым облучением туловища, с воздействием на пораженные суставы гелий-неонового лазера.
При назначении грязевых процедур успех лечения заболеваний опорно-двигательного аппарата зависит от методики пелоидотерапии, ее адекватности клинико-лабораторному течению патологического процесса, функциональному состоянию адаптационных систем организма, определяющих его реактивность. Оптимизация воспаления в суставе на фоне гиперреактивности организма происходит через первичную активацию перекисного окисления липидов и стресс индуцирующие реакции, сменяющиеся в дальнейшем усилением антиоксидантного действия. При нанесении грязи на пояснично-крестцовую зону, где размещаются надпочечники и симпатические узлы, или шейно-воротниковую область, где располагаются щитовидная и вилочковая железы, наблюдается повышенная возбудимость экстерорецепторов, улучшается капиллярное кровообращение, рефлекторные и нейрогуморальные процессы, усиление синтеза глюкокортикоидных гормонов, уплотнение клеточных мембран, уменьшение экссудативного компонента воспаления и усиление супрессорного действия. В результате стероидного метаболизма снижается интенсивность иммунного воспаления и улучшается клиническое течение заболеваний. Сходный эффект наблюдается при использовании нафталана, нафталановой мастики и бишофита.
Ведутся разработки по лечению ревматического суставного синдрома холодом. Больного на несколько минут помещают в “предбаннике” при минут 26 , а затем ровно 3 минуты в ледяной “бане” (холодильнике при минус 120 С). Пациент находится в одежде, чтобы уберечь открытые части тела, на лицо надевают маску и руки – перчатки. После бани следует серия гимнастических упражнений. Удар “холодом” значительно повышает резистентность и реактивность организма, что способствует подавлению инфекции. Можно применять горячие укутывания по Кенни: куски шерстяной материи, смоченные водой и нагретые на водяной бане до 45-50 С, накладывают в 2-3 слоя на суставы, накрывают сверху махровым полотенцем, клеенкой, одеялом на 20-30 минут, несколько раз в день.
Из бальнеотерапевтических средств эффективны ванны из сульфидных (50-100 мг/л) и радоновых вод (1,5 кБк/л, через день, на протяжении 7-12 минут, сочетая с индуктотермией на область надпочечников и массажем) или воздушных радоновых ванн (10-20 нКи/л).
Радонотерапия вызывает увеличение проницаемости стенок сосудов и усиление миграции полиморфноядерных лейкоцитов в очаг воспаления с выбросом ими коллагеназы и других ферментов, что определяет ее использование на фоне гипореактивности. Это способствует рассасыванию очагов склероза в синовиальной оболочке. Клинический эффект от применения суховоздушных радоновых смесей сопровождается положительной динамикой коллагенолитической и эластолитической активности сыворотки крови, уменьшается в крови ДНКаза, РНКаза, катепсин Д, коллагеназа, общий, свободный и связанный оксипролин.
Сульфидные ванны вызывают улучшение трофики в артикулярных тканях вследствие торможения прогрессирования метаболических нарушений, о чем свидетельствуют уменьшение уровня диеновых конъюгатов, среднемолекулярных пептидов и кислых мукополисахаридов в крови, активация антиоксидантных систем (следовой эффект).
Регресс воспалительного процесса в суставах наблюдается после применения контрастных ванн, наряду с улучшением самочувствия больных. Снижается скорость оседания эритроцитов, содержание С-реактивного белка, уровень гексоз и церулоплазмина в крови. Для общих контрастных ванн используют два смежных бассейна с пресной водой. Сначала больной погружается в теплую воду (температура 38 °С) на 3 минуты, затем переходит в бассейн с прохладной водой (температура 28 °С), где находится в течение 1 минуты, выполняя определенные упражнения. Всего за процедуру больной совершает 3 перехода, заканчивая ее в прохладной воде. К концу курса лечения температуру прохладной воды снижают до 20-22°С, а температуру теплой повышают до 40-42°С, т.е. контрастность ванн увеличивают с 10 С до 20°С. Процедуры назначают ежедневно 5 раз в неделю, 10-15 на курс.
Грязебальнеопроцедуры не показаны больным с подострой стадией при обострении хронического течения заболевания, при выраженном поражении висцеральных органов и сопутствующих заболеваниях сердечно-сосудистой системы (нарушение ритма).
В условиях курорта целесообразнее чередовать грязелечение с ваннами (морскими, рапными) при отсутствии выраженной активности. Оптимальная концентрация 20-30-40 г/л натрия хлорида. Хлоридные натриевые ванны улучшают гемодинамику, уменьшают микроциркуляторные изменения, снимают мышечные спазмы и уменьшают мышечные контрактуры, улучшают функциональное состояние мышц, повышают локомоторную функцию суставов, стимулируют обмен веществ и трофические процессы.
Больным ревматоидным артритом с активностью процесса выше минимальной, с поражением висцеральных органов, а также с сопутствующим хроническим тромбофлебитом с наклонностью к обострениям, ИБС, недостаточностью кровообращения выше I стадии и др. хлоридные натриевые ванны не показаны. Радоновые ванны применяют в сочетании с лекарственной терапией или индуктотермией, ДМВ-терапией. Радонотерапия показана больным с минимальной степени активности процесса или в неактивной фазе ревматоидного артрита. Метаболический и противовоспалительный эффект оказывают сульфидные воды в виде общих ванн, местных 2-х и 4-камерных ванн. Оптимальные концентрации сероводорода – 50-100-150 мг/л. Сероводород оказывает фармакодинамическое действие на клеточные структуры, приводит к изменению клеточного метаболизма. При низких (до 100 мг/л) и средних (100-150 мг/л) концентрациях сульфидные воды повышают клеточный метаболизм. Лечение сульфидными ваннами показано больным артритом в фазе ремиссии или при минимальной активности процесса. При значительных нарушениях кровообращения, когда ванны противопоказаны назначают обтирания тела водой температуры 37-38°С, ежедневно.
На заключительном этапе лечения больных ревматоидным артритом, при благоприятном течении заболевания, применяются различные методы закаливания. С этой целью назначают аэрогелиотерапию. Воздушные ванны можно проводить самостоятельно, а также до или после солнечных ванн. Лучше их делать утром, через 30 мин после легкого завтрака, при температуре воздуха 20-25°С, отсутствии ветра и относительной влажности 50-70 %. В зависимости от закаленности организма процедуру начинают с 10-15 мин, с каждым днем продолжительность увеличивают на 15 мин, доводя ее до 2-3 ч в день. После воздушной ванны приступают к прохладному душу, обливанию, обтиранию или плаванию. Длительно и часто болеющим или истощенным больным показано пребывание на воздухе в больших, хорошо проветриваемых палатах, на открытых верандах и террасах. Летом в легкой одежде и укрытые, они проводят там по несколько часов в день, а при хорошей погоде – всю ночь. Зимой процедуру проводят в комнате в теплой постели при открытых окнах без сквозняков.
Солнечные ванны – активная процедура закаливания, обеспечивающая напряжение терморегуляционных и кардиоциркуляторных механизмов. Их проводят при температуре 20-24 С и легком ветре, предупреждающем перегревание. Время облучения распределяют на 3 части – по одной части на грудь и спину и по 1/2 на каждый бок. При щадящем режиме облучение начинают с 4-5 мин в день, добавляя каждый день по 1-1,5 мин. Таким образом, к 30-му дню продолжительность солнечной ванны – 40 мин в день, при умеренном режиме – 60 мин (прибавляя по 2 мин в день), а при усиленном – до 120 мин (прибавляя по 3 мин в день). После окончания процедуры больные 10-15 мин находятся в тени, а затем принимают прохладный душ или плавают. Солнечные ванны принимают каждый день. Купание в море, реке или в открытом бассейне проводят утром при температуре воды не ниже 21-22 С после 5-10-минутной воздушной ванны. В воде рекомендуется плавать или непрерывно двигаться. Продолжительность купания от 5 до 10-15 мин каждый день, курс – до 30 процедур.
СПИСОК ЛИТЕРАТУРЫ
1. Боголюбов В. М. Внутренние болезни. – М.: Медицина, 1983. – 528 с.
2. Ревматоидный артрит. Диагностика и лечение / Под ред. В.Н. Коваленко. - К.: Морион, 2001. - 272 с.
3. Руденко Т.П. Физиотерапия. – Ростов-на-Дону.: Феникс, 2000.
Описание заболевания, симптомы и причины, методы лечения.
Артрит плечевого сустава — большая группа заболеваний, характеризующаяся наличием воспалительного процесса в полости сустава, вовлечением в него хрящевой и костной ткани, синовиальной оболочки. Анатомические особенности строения капсулы плечевого сустава предусматривает полиэтиологичность артритов. Паогенетически воспалительный процесс начинается локально в месте, наиболее подверженном повреждению. Первой на воспаление реагирует хрящевая ткань и надкостница, принимающая участие в образовании суставных поверхностей, делающих движения в плечевом суставе мягкие и безболезненные для человека. По мере прогрессирования процесса, иногда на это уходит всего пару дней, воспалительный процесс уже охватывает весь суставной хрящ, на воспаление реагирует и синовиальная оболочка с последующими биохимическими изменениями жидкости, ею продуцируемой. Так формируется порочный круг артрита плечевого сустава, который трудно прервать и подвергнуть эффективному лечению.
Артрит плечевого сустава, как уже было сказано, полиэтиологичное заболевание, в развитии которого могут принимать участие сразу несколько факторов, друг друга усиливающих и приводящих к развитию болезни. Целесообразно выделить следующие причины:
1) Инфекционные заболевания. Зачастую главными инициаторами болезни являются микроорганизмы, причем большая часть из них относится к так называемой сапрофитной микрофлоре. Даже если в анамнезе имеется сильная травма, участие бактерий утяжеляет течение артрита.
2) Травмы и повреждения различного характера. Любые повреждения плечевого сустава, микротравмы профессионального генеза никогда не проходят бесследно. Возникает локальное воспаление, с которым организм пытается бороться самостоятельно. Если воспалительный процесс прогрессирует, лечение артрита плечевого сустава, вот к чему предстоит приступать уже.
3) Аутоиммунные заболевания. Большая часть системных заболеваний аутоиммунного характера так или иначе связаны и с поражением суставной ткани, в частности, хрящевой. Существует много теорий, доказывающих и объясняющих патогенетические механизмы, пациентов просто необходимо предостеречь от возможных осложнений. Лечение артрита плечевого сустава аутоиммунного характера зачастую является уделом и терапевтов, так как в первую очередь стараются убрать очаг образования тех самих антител, уничтожающих собственные здоровые клетки сустава.
Поскольку плечевой сустав прекрасно доступен для визуального осмотра, пациент, даже смотря на себя в зеркало, может заподозрить неладное у себя. Помимо субъективных данных пациенты жалуются на сильные боли, особенно при поднятии конечности наверх. Симптомы быстро нарастают, а скопление выпота в синовиальной оболочке формирует отечность плечевого сустава. Как правило, при артрите температура повышается незначительно, но с учетом индивидуальных особенностей и реактивности иммунитета встречаются клинически ситуации с поднятием температуры до 39 градусов.
Методика лечения
Все лечение плечелопаточного артрита можно разделить на два основных методов: консервативное лечение и хирургическое лечение (операции).
Консервативный метод
В любом случае лечение артрита плечевого сустава должно быть комплексным и включать в себя как медикаментозные методы, так и с приминением физиотерапевтических методов и ЛФК. При этом важным моментом является смена образа жизни, в частности питания.
Лечение артрита плечевого сустава начинается со снятия воспаления в суставе и купирования болевого синдрома. Для этой цели применяются:
- анальгетики и спазмолитики (кеторол, кетанов, баралгин, мидокалм);
- нестероидные противовоспалительные препараты (L- лизиноисцинат, диклонат, мелоксикам, мелбек);
- витамины икомплексные поливитаминные препараты (В12, боривит);
- в лечении артрита плечевого сустава хорошо зарекомендовали себя и хондропротекторы, такие, как алфлутоп, аркоксия;
- препараты местного действия — мази и гели для натирания;
- иногда, при неэффективности проводимых мероприятий врач может назначить внутрисуставное введение препаратов, таких как дипроспан, гидрокортизон, кеналог.
Как только болевой синдром снимется, пациенту рекомендуются физиотерапевтические процедуры, массаж и лечебная гимнастика.
Хирургический метод
При неэффективности проводимого лечения артрита плечевого сустава может применяться эндопротезирование. Эта процедура называется артропластикой или эндопротезированием. В ряде случаев, когда ткани хряща суставной впадины сохраняются, заменяют не весь сустав, а только хуморальную головку. Следует сказать, что операции подобного рода являются высокотехнологичными и перспективным направлением в хирургическом лечении артрита плечевого сустава.
Характеристики
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Артрит - это название целого ряда заболеваний, которые связаны с воспалением, увеличением (опуханием) и болью в суставах. Комплексное лечение не проходит без помощи физиотерапии, которая предлагает разные процедуры для устранения подобных проблем.


ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ

Мягко, приятно, нас не боятся дети



ДОСТУПНЫЕ ЦЕНЫ НА КУРС ЛЕЧЕНИЯ

Мягко, приятно, нас не боятся дети

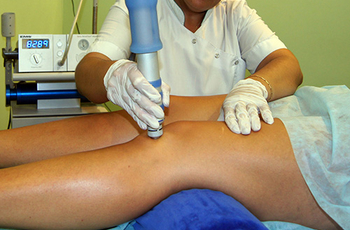
Физиотерапия в комплексе с другими методами помогает излечить определенную болезнь. Благоприятное воздействие она оказывает и при артрите. Врач-физиотерапевт подбирает оптимальные процедуры и физические упражнения, которые существенно уменьшают боль или ликвидируют ее полностью. Чаще всего пациентам при артрите назначают такие процедуры:
- мануальная терапия: это глубокий массаж тканей, воздействие на суставы и позвоночник, индивидуальная программа растяжек и упражнений, которая сочетается с коррекций осанки;
- ультразвуковая терапия: высокочастотные звуковые волны воздействуют на пораженный сустав, согревая его и обеспечивая микромассаж. Таким образом боль уменьшается;
- амплипульс: во время этой процедуры на кожу над пораженным суставом накладывают электроды. Также осуществляется электростимуляция, что дает возможность блокировать болевые сигналы;
- транскутанная электростимуляция: благодаря такой стимуляции тканевого обмена (это улучшение питания тканей) уменьшается боль, воспалительная реакция и ускоряется заживление. Подобный эффект достигается посредством воздействия низкочастотного переменного тока на организм;
- массаж: данная процедура улучшит подвижность суставов, окажет общее расслабляющее действие и повысит эластичность мышц;
- парафиновые ванны: таким образом можно устранить мышечные спазмы, припухлость суставов, снять боль, облегчить увеличение объема движений и растяжение в суставах. Физиотерапевт делает смесь из жидкого парафина и минерального масла, накладывая ее на зону пораженного сустава, обертывая этот участок полотенцем или бумагой для теплоизоляции. Длительность процедуры – 20-30 минут. Она назначается только для лечения суставов конечностей;
- вытяжение: позвоночник вытягивают и выпрямляют механическим путем, чтобы устранить сдавливание нервов и причину боли;
- тепловые процедуры: при артрите данная процедура расслабляет мышцы и снижает болезненные ощущения. Разогревать поврежденный сустав рекомендуется перед выполнением комплекса физических упражнений. Таким образом вам удастся сделать все до конца и извлечь из этого максимальную пользу.
Если вы во время выполнения упражнений ощутили боль, то сделайте небольшой перерыв и немного согрейте больное место. Только тепло не рекомендовано, если это инфекционное воспаление.
Для тепловой процедуры вам понадобится бутылка с горячей водой или сухое теплое полотенце. Что-нибудь из этого приложите к болезненному месту. Также разрешается использование электрической грелки. Ее обертывают вокруг сустава, а температура нагрева регулируется при помощи термостата.
Если вы проснулись от боли в суставах, то можно принять горячий душ или ванну. Чтобы подобное не повторилось в ближайшее время, на всякий случай повторите процедуру перед следующим сном;
Холод: при остром воспалении суставов снять припухлость и боль поможет холод. Приложите к болезненному участку лед или воспользуйтесь специальным аэрозолем. Подойдет даже обычный пакет с замороженными овощами. Просто прижмите его к пораженному суставу и вскоре почувствуете облегчение. Но учтите, что лед может вызывать боль при непосредственном воздействии на кожу. Так что под пакет со льдом или замороженными овощами обязательно подложите бумагу или полотенце. После охлаждения кровообращение в пораженном участке значительно улучшится, и вы сможете вновь вернуться к выполнению упражнений.
В последние годы довольно широкое распространение получило лечение заболеваний опорно-двигательного аппарата ультразвуком (Н. П. Крылов и В. И. Рокитянский, Польман — Pohlman, Штульфаут — Stuhlfauth, Бейер, Дернер — Beier, Dorner).
Польман отмечает, что из 177 больных с травматическими изменениями в области плечевого сустава, лечившихся ультразвуком, 35% выздоровели и у 43% наступило улучшение.
Эти данные весьма интересны и позволяют считать применение ультразвука для лечения плече-лопаточного периартрита перспективным методом физиотерапии.
К физическим методам лечения плече-лопаточного периартрита следует отнести рентгенотерапию (Г. М. Гелиджиан). Т. П. Евстигнеева сообщает об излечении 70 больных из 77, подвергшихся рентгенотерапии. Облучение проводилось один раз в 3—5 дней при разовой дозе 100—150 г и суммарной дозе от 600 до 900 г. Исчезновение извести наблюдалось лишь в нескольких случаях.
Л. И. Мушина-Удговская провела рентгенотерапию 75 больным, страдавшим длительное время бурситом плечевого сустава. Область плечевого сустава облучалась 3 раза с интервалами в 7 дней. Разовая доза 150 г. В сроки до 4 месяцев после рентгенотерапии полное излечение установлено у 17 больных и улучшение у 28. 15 больных обследованы в сроки свыше года после рентгенотерапии—у всех отмечено полное клиническое выздоровление и отсутствие рецидивов.
Лечебная физкультура показана только в хронических случаях заболевания вне обострения (Р. М. Минина) и при условии длительного применения может способствовать увеличению объема движений.
Оперативное вмешательство при плече-лопаточном периартрите производится чрезвычайно редко. И. Л. Крупко оперировал 16 больных. К оперативному вмешательству он прибегал только в тех особо тяжелых случаях, когда консервативные способы лечения оказывались безрезультатными. Отдаленный результат операции, прослеженный на протяжении почти 20 лет, оказался хорошим.
В случаях острого периартрита больного следует считать временно нетрудоспособным. Необходимо выдать ему больничный лист до ликвидации острых явлений, после чего он может быть выписан на работу, но с обязательной выдачей профбольничного листа и предоставлением работы, не требующей большого объема движений в суставе и сильного напряжения рук. Рациональное временное трудоустройство имеет большое значение, ибо создает условия для освоения больным новой и более приемлемой для него профессии, которая в будущем, при стойкой утрате трудоспособности, может стать основной. Такая работа имеет значение лечебного фактора, потому что длительное лечение периартрита в условиях, исключающих движения рукой, обычно приводит к тугоподвижности, весьма трудно устранимой.
Лечение острого периартрита в течение одного месяца и даже раньше приводит к значительному уменьшению или устранению острых явлений. При хроническом периартрите, даже очень давнем и протекающем с выраженным понижением функции верхней конечности, больной почти всегда трудоспособен, хотя с известными ограничениями, поскольку уменьшен объем движений в суставе. Что касается обострения хронического периартрита, то в данном случае предоставление профбольнич-ного листа в течение двух месяцев следует признать достаточным для того, чтобы большинство больных могли вернуться к работе по специальности.
Лишь в тех случаях, когда, несмотря на длительное лечение, периартрит прогрессирует и функция верхней конечности заметно нарушена, больные должны быть направлены на ВТЭК для перевода на инвалидность, если трудоустройство их связано с потерей квалификации. Временное рациональное трудоустройство больных с периартритом играет важное значение во всем комплексе лечения.
Читайте также:

