Реферат физическая реабилитация при остеоартрозе
Обновлено: 30.06.2024
Задачи физической реабилитации при артрозе
Физическая реабилитация — один из ключевых методов восстановления. Ее задачи зависят от стадии и локализации заболевания, но в целом она позволяет:
- предотвратить дальнейшее развитие заболевания;
- уменьшить боль;
- сохранить суставу подвижность;
- укрепить околосуставные мышцы, повысить их выносливость;
- улучшить кровообращение в месте локализации заболевания.
Успех лечебного процесса зависит от того, насколько грамотно составлена лечебная программа, и от успешности ее выполнения.
Методы восстановления сустава при артрозе
Восстановление сустава при артрозе — процесс индивидуальный, так как не существует единой оптимальной схемы лечения для всех пациентов. Программа зависит от самого сустава (коленный, голеностопный, тазобедренный, локтевой, лучезапястный и др.), стадии заболевания, общего состояния здоровья пациента, его веса, возраста и других данных.
К наиболее популярным и эффективным методам относятся:
- Физиотерапия. Ее основная цель — сократить боль и убрать спазмы в мышцах. Чаще всего используют иглоукалывание, СМТ, электрофорез, лечение ультразвуком, магнитотерапию, УВЧ-физиотерапию. Они улучшают кровообращение и ускоряют обмен веществ — кровь быстрее доставляет питательные вещества ко всем органам и тканям, что положительно сказывается и на общем самочувствии больного, и непосредственно на процессе реабилитации: уменьшается воспаление, ускоряется регенерация тканей. Количество процедур подбирает врач в зависимости от показаний.
- Лечебная физкультура. Главная задача ЛФК — укрепить околосуставные мышцы и организм в целом, снять болевой синдром, улучшить кровообращение и обмен веществ. Упражнения, как и их продолжительность, количество подходов и другие параметры, подбирает врач, он же следит за техникой выполнения на протяжении всей тренировки. Заниматься нужно регулярно и только если пациент хорошо чувствует себя, если же появилась боль или дискомфорт, занятие нужно остановить и сказать о своем самочувствии специалисту.
- Массаж и мануальная терапия. Процедуры нормализуют кровообращение и обмен веществ, снимают напряжение, укрепляют мышцы. Курс состоит из 10-20 сеансов, их точное количество и продолжительность зависят от показаний. При необходимости специалист проводит повторный курс через 2-4 недели.
- Водолечение. Самые популярные и эффективные методики — это лечебные ванны и душ. Состав ванн достаточно разнообразен, так как мы подбираем их индивидуально. Также индивидуально подбирается и температура воды. Как и в случае с массажем, для получения эффекта необходим курс процедур, обычно достаточно 10-15 сеансов продолжительностью 10-15 минут каждый.
Этапы восстановительного лечения при артрозе
- На первом этапе важно купировать болевой синдром и вернуть больному хорошее самочувствие. Основную роль в этом играют физиопроцедуры.
- На втором этапе врач стремится укрепить мышцы пациента, чтобы сократить неблагоприятное воздействие артроза на хрящевые ткани. Добиться необходимого результата преимущественно помогают массаж и лечебная физкультура.
- На третьем этапе важно закрепить полученный результат, предотвратить прогрессирование болезни. Особую роль в этой задаче выполняет ЛФК, при этом сами упражнения обычно отличаются от тех, что были на втором этапе лечения.
Методы реабилитации при артрозе коленного сустава
Реабилитация при артрозе коленного сустава чаще всего требуется людям с избыточной массой тела. Лечение можно проводить только в период ремиссии и только под контролем врача. Эффективными методами являются ЛФК (специальная гимнастика, йога, пилатес, тренировки на тренажерах, плавание и занятия в бассейне; а занятия на велотренажере или приседания желательно исключить), физиотерапия (электрофорез, УВЧ), грязевые ванны и гидромассаж. Срок восстановления зависит от стадии заболевания, образа жизни пациента и его общего физического состояния.
Мы всегда готовы помочь пациентам из Москвы и области, а также других регионов России вернуть себе хорошее самочувствие, крепкое здоровье и хорошее настроение. Вы можете записаться к нам любым удобным способом: заказав обратный звонок, позвонив нам самостоятельно или отправив заявку через сайт.
ФГБУ Российский научный центр медицинской реабилитации и курортологии Минздрава России, Москва
ФГБУ Российский научный центр медицинской реабилитации и курортологии Минздрава России, Москва; городская клиническая больница №79 Департамента здравоохранения Москвы
Реабилитация пациентов с остеоартрозом
ФГБУ Российский научный центр медицинской реабилитации и курортологии Минздрава России, Москва





Под остеоартрозом (остеоартритом, ОА) в настоящее время, подразумевается клинический синдром, обусловленный болью в суставах и сопряженный с нарушением функциональной активности, приводящей к снижению качества жизни пациентов. Основная цель реабилитации пациентов с ОА, в которой нуждаются все пациенты практически после каждого очередного обострения патологического процесса, заключается в уменьшении болевого синдрома, восстановлении утраченной за период обострения функциональной способности суставов и в конечном итоге в повышении качества жизни пациентов с постоянно прогрессирующим дегенеративным процессом в опорно-двигательном аппарате. Критериями оценки эффективности реабилитации считаются степень снижения боли, уровни повышения функциональной активности и общего состояния пациента. Эти критерии выбраны в соответствии с рекомендациями международной рабочей группы OMERACT (Outcome measures in Rheumatology). Оценивались также качество жизни, связанное со здоровьем, и побочные эффекты проводимых реабилитационных мероприятий. На фоне коморбидности пациентов с ОА одним из важных направлений является научное обоснование нелекарственных технологий физиотерапии, лечебной гимнастики и массажа для купирования обострения вторичного асептического воспалительного процесса при ОА и последующей реабилитации для восстановления утраченного локомоторного стереотипа и качества жизни пациентов. Одним из эффективных методов физиотерапии, используемых в лечении и реабилитации пациентов с ОА, является гипербарическая газовая криотерапия. Данный метод основан на отведении тепла от организма, в ответ на что компенсаторно и/или рефлекторно активируются процессы теплопродукции в тканях в результате стимуляции метаболических процессов, сосудистых, нейроэндокринных и иммунных систем регуляции гомеостаза, приводя к терапевтическому эффекту в виде купирования вторичного асептического воспаления и прогрессирования дегенеративного процесса при ОА. В связи с этим цель настоящего исследования заключалась в научном обосновании гипербарической газовой криотерапии в комплексном восстановительном лечении больных с гонартрозом и коксартрозом. Представлены результаты комплексного восстановительного лечения 110 пациентов (22 мужчины и 88 женщин) с гонартрозом и коксартрозом II—III стадии (по классификации Kellgren) в возрасте от 40 до 75 лет, которые методом рандомизации были разделены на 2 группы (по 55 пациентов) — основную и контрольную (группа сравнения). В основной группе, в отличие от контрольной, наряду с аппаратной физиотерапией, бальнеотерапией, лечебной гимнастикой и массажем использовалась гипербарическая газовая криотерапия с оценкой результатов на основе международных индексов Lequesne, WOMAC, Likert. Это позволило определить предикторы использования гипербарической газовой криотерапии и повысить в сравнении с контрольной группой на 33% эффективность восстановительного лечения больных с ОА крупных суставов. Доказана наибольшая клиническая эффективность в 90% при гонартрозе и 64% при коксартрозе.
ФГБУ Российский научный центр медицинской реабилитации и курортологии Минздрава России, Москва
ФГБУ Российский научный центр медицинской реабилитации и курортологии Минздрава России, Москва; городская клиническая больница №79 Департамента здравоохранения Москвы
Под остеоартрозом (остеоартритом — ОА) подразумевается клинический синдром, обусловленный болью в суставах, сопряженный с нарушением функциональной активности и снижением качества жизни. ОА является наиболее частым болевым синдромом и одной из ведущих причин инвалидизации в мире. Факторами риска ОА считаются: наследственность (у родственников 40—60% пациентов регистрируются признаки ОА); конституциональные факторы (возраст, женский пол, ожирение, высокая плотность костной ткани); локальные факторы (травмы суставов, снижение мышечной силы, патологическая подвижность сустава). Часто имеет место сочетание нескольких факторов [1]. ОА по своей распространенности лидирует среди болезней опорно-двигательного аппарата. При О.А. в патологический процесс вовлекается не только суставной хрящ, в котором развиваются дегенеративные процессы, фибрилляция, образование трещин, ульцерация, и в конечном итоге происходит полная потеря хряща, но и, прежде всего, субхондральная кость, связки, капсула, синовиальная мембрана, периартрикулярные мышцы и энтезисы [1—5].
Установлено, что начальные дегенеративные изменения при ОА, характеризующие дебют заболевания, начинаются с патологического процесса в субхондральной кости, обеспечивающей метаболизм хряща, что в дальнейшем коррелирует с клиническими симптомами ОА и ассоциируется с постоянным прогрессированием заболевания и увеличением маркеров костного обмена, инициируя разрушение хрящевой ткани как в синовиальных, так и в несиновиальных суставах. Самая распространенная форма патологии у пожилых людей и главная причина нетрудоспособности, вызывающая ухудшение качества жизни, особенно после каждого обострения, — ОА коленных и тазобедренных суставов [6, 7].
Основная цель лечения пациентов с ОА вообще и данной локализации в частности заключается в ограничении прогрессирования заболевания, а реабилитации, в которой нуждаются все пациенты практически после каждого очередного обострения патологического процесса, — в уменьшении болевого синдрома, восстановлении утраченной за период обострения функциональной способности суставов и в конечном итоге в повышении качества жизни пациентов с постоянно прогрессирующим дегенеративным процессом в опорно-двигательном аппарате. Критерии эффективности базируются на оценке динамики боли, функциональной активности и общем состоянии пациента. Эти критерии выбраны в соответствии с рекомендациями международной рабочей группы OMERACT (Outcome measures in Rheumatology). Оценивались также качество жизни, связанное со здоровьем, и побочные эффекты проводимых реабилитационных мероприятий [1, 2].
При этом следует принимать во внимание, что пациенты с ОА — в основном люди пожилого возраста, у которых повышена частота и выраженность побочных эффектов симптоматической медикаментозной терапии, в частности нестероидных противовоспалительных препаратов (НПВП). Кроме того, практически у всех больных имеется сопутствующая патология, также требующая проведения терапии, что повышает опасность полипрагмазии и взаимодействия лекарственных препаратов. На фоне коморбидности избыточное и нерациональное назначение лекарств без учета их взаимодействия приводит к резкому возрастанию вероятности развития нежелательных эффектов терапии и усугублению течения заболевания. Поэтому одним из важных направлений является научное обоснование для все более широкого использования естественных и преформированных методов физической терапии, лечебной гимнастики и массажа как для купирования обострения вторичного асептического воспалительного процесса при ОА, так и для последующей реабилитации с целью восстановления утраченного локомоторного стереотипа и качества жизни пациентов [8, 9].
Одним из эффективных методов физиотерапии, используемых в лечении и реабилитации пациентов с дегенеративными заболеваниями опорно-двигательного аппарата, является криотерапия (КТ). Данный метод основан на отведении тепла от организма различными хладагентами, в ответ на что компенсаторно и/или рефлекторно активируются процессы теплопродукции в тканях в результате стимуляции метаболических процессов, сосудистых, нейроэндокринных и иммунных систем регуляции гомеостаза, приводя к терапевтическому эффекту в виде купирования вторичного асептического воспаления и дегенеративно-дистрофического процесса при ОА [10—12].
Современной инновацией является метод гипербарической газовой КТ (ГГКТ), эффект которой достигается быстрым снижением температуры эпидермиса с 33 до 2 °C в течение 20—40 с. Этому способствует давление в 50 бар на кожу струи испаряющегося сжиженного углекислого газа (СО 2 ) температурой –78 °С.
В результате развития так называемого термического шока активизируются нейроэндокринная и иммунная системы организма пациента, а также локальные сосудистые реакции в виде рефлекторной максимальной дилатации артериоло-капиллярной сети, сопровождающейся ускорением процессов венулярного и лимфатического оттока. Все это вызывает улучшение трофики тканей, снятие воспаления и боли. Метод ГГКТ с использованием СО 2 рассматривается сегодня как наиболее оптимальный способ холодового воздействия и может использоваться как самостоятельно, так и на фоне медикаментозной и/или физической терапии, а оценка результатов реабилитации пациентов с ОА происходит на основе унифицированных международных индексов: Lequesne, WOMAC и Likert) [13].
В связи с этим цель настоящего исследования заключалась в научном обосновании использования ГГКТ в реабилитации больных с гонартрозом и коксартрозом в раннем периоде после очередного обострения патологического процесса.
Пациенты и методы
Под наблюдением находились 110 пациентов (22 мужчины и 88 женщин) с гонартрозом и коксартрозом II—III стадии (по классификации Kellgren) в возрасте от 40 до 75 лет, которые методом рандомизации были разделены на 2 группы (по 55 пациентов) — основную и контрольную.
Методы исследования пациентов включали клиническое обследование, определение индексов Lequesne, WOMAC, шкалы Likert, ультразвуковое исследование коленных и тазобедренных суставов, рентгенологические исследования, ядерно-магнитный резонанс и денситометрию (по представлению).
Лабораторные методы включали: определение СОЭ периферической крови, а в сыворотке крови — уровня кальция, концентрацию щелочной фосфатазы и фибриногена. Анализ результатов исследования показал отсутствие существенных различий по основным исходным клинико-функциональным показателям между изучаемыми группами пациентов (табл. 1).

Таблица 1. Методики гипербарической криотерапии
Лечебный комплекс в основной и контрольной группах больных ОА уже на начальном этапе восстановительного лечения состоял из разгрузки пораженных суставов (ограничение пребывания на ногах, использование палочки, бандажей при ходьбе).
Для снятия болевых миогенных контрактур и восстановления мышечного корсета, обеспечивающего уменьшение на 50—60% динамической нагрузки на костно-хрящевые структуры суставов, назначался лечебный массаж соответствующего отдела позвоночника и мышц, окружающих пораженный сустав, избегая при этом воздействия на сам сустав [14, 15].
В лечебный комплекс облигатно включали занятия лечебной гимнастикой [16—18], которые проводились в лежачем или сидячем положении больного, позволяющем исключить статическую нагрузку на суставы. Использовали упражнения на изотоническое напряжение для укрепления мышц и улучшение кровообращения в области суставов, не прибегая к нагрузочным тренировкам [19—22].
Всем пациентам назначали методы аппаратной физиотерапии и бальнеотерапевтические процедуры, направленные, прежде всего, на снятие алгического синдрома, оказание стимулирующего влияния на обмен веществ, усиление трофических процессов в суставах, улучшение двигательной функции суставов конечностей и позвоночника, предотвращение мышечных атрофий и тугоподвижности суставов [8, 9, 23].
Пациенты обеих групп получали лазерную терапию (ЛТ) инфракрасного диапазона от аппарата Милта (λ=0,89 мкм, частота следования импульсов 3000 Гц, плотность потока мощности до 0,2 мВт/см 2 ). Процедуры Л.Т. проводили контактно на кожные покровы пораженных суставов по сканирующей методике по полям. Площадь воздействия за одну процедуру составляла 200 см 2 , а время воздействия — 20 мин. Курс лечения составлял 10—12 процедур, проводимых ежедневно.
Кроме того, всем больным назначали общие хлоридные натриевые ванны концентрацией 20 г/л, продолжительностью 15 мин при температуре воды 36—37 °С, на курс 10—12 процедур. Хлоридные натриевые ванны стимулируют обмен веществ, микроциркуляцию, повышают упруговязкие свойства стенок венозных сосудов и тем самым способствуют улучшению венозного оттока, что особенно важно для больных ОА.
Методика ГГКТ при гонартрозе заключалась в том, что процедуру проводили лежа, сканирующими круговыми движениями с распылением СО 2 (температура –78 °С) под контролем датчика температуры, воздействовали на переднюю и боковые поверхности коленного сустава, области верхнего и нижнего заворота с захватом медиального и латерального отделов суставной поверхности (4 поля). Температура поверхности кожи при этом не должна опускаться ниже 10—12 °С. Общее время воздействия в зависимости от размера коленного сустава составляло 45—60 с.
При коксартрозе процедуру ГГКТ проводили сканирующими движениями по передней поверхности бедра (верхняя треть) с распылением СО 2 (температура –78 °С) под контролем датчика температуры кожи (2—3 поля), затем такими же сканирующими движениями обрабатывалась верхняя треть задней поверхности бедра от проксимального отдела к дистальному (2—3 поля) и область большой ягодичной мышцы от проксимального отдела к дистальному (1—2 поля). Температура поверхности кожи также не должна опускаться ниже 10—12 °С. Курс лечения составлял 8—10 процедур, проводимых через день (табл. 1). В процессе лечения фоновая медикаментозная терапия не изменялась.
Полученные фактические данные подвергались статистической обработке с применением параметрических биометрических показателей — критерий t Стьюдента для связанных выборок, различия считались достоверными при значениях p≤0,05 * * 1 и вероятной тенденцией при 0,1>p>0,05 * 2 ). Выполнялся корреляционный анализ с вычислением коэффициента корреляции r, проводился анализ полученных результатов с применением критерия согласия χ 2 [24].
Статистический анализ осуществлялся с использованием программ Microsoft Excel 2000, Microsoft Access 2000 в операционной системе Windows XP.
Результаты и обсуждение
В результате проведенного комплексного восстановительного лечения были выявлены существенные различия в клинико-функциональном состоянии пациентов основной и контрольной групп.
В основной группе наблюдалось отчетливое уменьшение общей воспалительной активности патологического процесса в виде снижения СОЭ и уровня фибриногена в сыворотке крови, аналогичная благоприятная динамика отмечена со стороны маркеров метаболизма костной и хрящевой тканей (табл. 2).

Таблица 2. Динамика клинико-лабораторных показателей в изучаемых группах (M±σ) Примечание. В числителе — до курса лечения; в знаменателе — после курса лечения. Здесь и в табл. 3 и 4: * — 0,1>p>0,05; ** — p
Положительная динамика со стороны общей воспалительной активности у пациентов основной группы проявлялась значительным улучшением показателей по основным индексам, отражающим снижение уровня болевого синдрома, тугоподвижности в суставах и расширение локомоторной активности пациентов с гонартрозом и коксартрозом после курса восстановительного лечения (см. табл. 2).
Корреляционный анализ исходного состояния пациентов основной группы выявил тесную зависимость изначально высоких показателей основных индексов, отражающих алгодисфункциональное состояние пациентов с гонартрозом и коксартрозом, от степени выраженности как воспалительной активности, так и нарушения обменных процессов костной ткани.
Высокое значение индекса WOMAC до восстановительного лечения определялось исходно повышенной концентрацией в крови пациентов фибриногена (r=0,46 * * ) и кальция (r=0,47 * * ), индекс LEQUESNE также находился в тесной прямой связи с указанными показателями общей воспалительной активности и костного метаболизма: r=0,45 * * и r=0,44 * * соответственно.
Следует подчеркнуть, что шкала Likert, по значению которой в нашем исследовании определялась эффективность проведенного восстановительного лечения (в балльной оценке положительной динамики эффекта от 0 до 5 баллов) с использованием криотерапии, находилось в обратной корреляционной зависимости от исходного уровня фибриногена в сыворотке крови больных остеоартрозом (r=–0,61 * * ). Таким образом, выявленные изменения указанных показателей у больных с ОА коленных и тазобедренных суставов могут расцениваться как предикторы включения в восстановительное лечения процедур ГГКТ.
Для оценки эффективности курса восстановительного лечения больных с ОА (табл. 3), нами был использован тренд балльной оценки функционального состояния суставов по шкале WOMAC в абсолютных величинах, так как известно, что индекс является общепринятой анкетой, предназначенной для оценки симптомов ОА (функциональности) самим пациентом [24, 25].

Таблица 3. Динамика индекса WOMAC в исследовательских группах больных с ОА в течение курса лечения (M±σ)
Учитывая клинический полиморфизм основной группы в виде наличия у пациентов гонартроза или коксартроза, нами был проведен дисперсионный анализ эффективности криотерапии в зависимости от локализации патологического процесса (табл. 4).

Таблица 4. Динамика клинико-лабораторных данных под влиянием курса криотерапии у пациентов основной группы в зависимости от формы остеоартроза (M±σ)
Заключение
В результате проведенного анализа удалось охарактеризовать и количественно оценить динамику боли и функциональную активность пациентов с ОА, а также клиническую эффективность проводимой криотерапии в зависимости от локализации патологического процесса в крупном прикорневом (тазобедренном) суставе либо в крупном периферическом (коленном) суставе.
В результате проводимой терапии в основной группе дополнительное включение в лечебный комплекс криотехнологии позволило существенно повысить его клиническую эффективность, по динамике шкала Likert, в сравнении с контрольной группой (см. табл. 2). Как показал дисперсионный анализ внутри основной исследовательской группы (см. табл. 4) высокий клинический эффект (90%) проводимого лечения отмечен у пациентов с гонартрозом, а при коксартрозе эффективность внутри основной группы достигала лишь 64%.
Медицинская реабилитация пациентов с остеоартрозом.

Остеоартроз – хроническое прогрессирующее заболевание синовиальных суставов различной этиологии, характеризирующееся болью, деструкцией суставного хряща, структурными изменениями субхондральной кости, явным или скрыто протекающим синовитом, а также частичной тканевой репарацией. Представляет собой наиболее распространенное заболевание суставов, поражающее все больше людей пожилого возраста. Распространенность: около 20% населения земного шара, что определяет медицинскую и социальную значимость реабилитации этой категории пациентов. Наиболее часто поражаются крупные суставы, такие как тазобедренный, коленный, а также суставы кистей.
Цель и основные принципы реабилитации пациентов с остеоартрозом.
Цель реабилитации - стабилизация патологических процессов, поддержание на достаточном функциональном уровне пораженных суставов, позволяющая пациенту без достаточных ограничений выполнять профессиональную работу и осуществлять самообслуживание, предупреждать возникновение стойкой нетрудоспособности и инвалидизации. Основные принципы реабилитации предусматривают разгрузку сустава, воздействие на воспалительный процесс, улучшение функции пораженного сустава. Весь комплекс реабилитационных мероприятий должен быть направлен на улучшение физической и социальной адаптации к повседневной жизни и нагрузкам.
Этапы реабилитации и задачи на каждом этапе.
Стационарный этап. Основными задачами этого этапа являются уменьшение болевого синдрома, явлений синовита, улучшение функции сустава, предотвращение прогрессирования заболевания. Для решения этих задач используются различные средства: медикаментозные, хирургические, физические, ЛФК. В общей системе реабилитации пациентов с остеоартрозом физическая терапия занимает ведущее место. Терапия назначается с учетом патогенеза заболевания, механизмов лечебного действия физического фактора, особенностей клинического течения заболевания, сопутствующих заболеваний. С помощью физической терапии можно оказать влияние на нарушения метаболизма и кровообращение, процессы воспаления при синовите, болевой синдром, мышечный тонус. Для активации метаболизма и микроциркуляции в тканях пораженных суставов, стимуляции обменных процессов и кровообращения назначаются электромагнитные поля различных частот, импульсные токи низкой частоты, ультразвуковая терапия, различные виды бальнео -и теплотерапии. ЭМП высоких и сверхвысоких частот (СВЧ-терапия: санти и дециметровая) оказывают на артикулярные и периартикулярные ткани выраженное тепловое действие, увеличивают приток крови к тканям сустава, усиливают лимфоток, процессы диффузии и проницаемость. Это ведет к улучшению питания хряща, оказывает рассасывающее действие на экссудацию при синовите, а также на периартикулярные пролиферативные процессы. Показан этот вид лечения пациентам с ОА I,II,III стадий при отсутствии вторичного синовита или его небольшом проявлении, при выраженности болевого синдрома, периартикулярных изменений. Ультразвуковая терапия уменьшает болевой синдром, снимает рефлекторный спазм мышц, стимулирует микроциркуляцию и метаболизм. Ультразвуковая терапия, ультрафонофорез показаны пациентам с ОА I,II, III стадий без явлений синовита, с выраженным болевым синдромом, пролиферативными изменениями в периартикулярных тканях. При наличии нерезко выраженных явлений синовита показан фонофорез гидрокортизона. Выраженный обезболивающий эффект, благоприятное действие на гемодинамику, обменные процессы в суставе оказывают импульсные токи низкой частоты ( синусоидально-модулированные, диадинамические). Показаны пациентам с ОА I,II, III стадий, выраженным болевым синдромом, мышечными контрактурами, после операций на суставах для стимуляции двигательной активности мышц. Обезболивающий эффект при ОА оказывает электрофорез растворов лекарственных веществ, назначаемый при отсутствии явлений синовита. При обострении вторичного синовита назначают УФО, ЭП, УВЧ, переменное магнитное поле. Магнитотерапия показана пациентам ОА I,II, III стадий с синовитом и без него, с выраженным болевым синдромом. При стихании обострения можно назначить теплотерапию с помощью аппликаций парафина или озокерита. Во время процедуры рассасываются остаточные воспалительные явления, улучшается кровообращение, микроциркуляция, метаболизм, улучшается ригидность сустава из-за снижения вязкости синовиальной жидкости, что позволяет проводить сеансы ЛФК, механотерапию и улучшить функциональное состояние сустава.
Санаторный этап реабилитации.
Основными задачами санаторного этапа являются восстановление функциональных нарушений сустава, развитие компенсаторных возможностей сустава, профилактики обострения заболевания и его прогрессирования, повышение физической активности. Применяются различные виды ЛФК, массаж, бальнеотерапия, грязелечение, аппаратная физиотерапия. Задачами ЛФК являются воздействие на обменные процессы в организме в целях его общего укрепления и улучшение функции опорно-двигательного аппарата, увеличение подвижности в суставах и по возможности противодействие развитию деформаций, контрактур, анкилозов, укрепление мышечно-связочного аппарата, улучшение дыхания, кровообращения, уменьшение болевого синдрома, развитие компенсаторных движений. Применяется также ЛФК в бассейне.
Амбулаторный этап реабилитации.
Пациентам с начальными рентгенологическими стадиями артроза, небольшими или умеренными болями в пораженном суставе, без признаков реактивного синовита и больших функциональных нарушений основное внимание уделяется профилактическим мероприятиям, направленных на предотвращение прогрессирования заболевания, нарушений функций ОДА. Это ограничение физической, статической и динамической нагрузок на пораженный сустав, диета, направленная на снижение избыточного веса, занятия лечебной гимнастикой, плавание в бассейне, санаторно-курортное лечение. В консервативном лечении ведущее место у пациентов с начальными явлениями остеоартроза являются физиотерапия (ультразвуковая терапия, ультрафонофорез),СВЧ-терапия, импульсные токи, электрофорез лекарственных веществ, магнитотерапия, теплотерапия, рекомендуемые в виде физиопрофилактики 1-2 раза в год.
Пациентам I и II стадий артроза с выраженным болевым синдромом и наличием рецидивирующего синовита, с небольшими функциональными нарушениями в период обострения назначают УФО в эритемных дозах, УВЧ терапию в нетепловой дозе, СВЧ-терапию в слаботепловой дозе, ультрафонофорез гидрокортизона. У пациентов с болевым контрактурами применяют импульсные токи низкой частоты, теплолотерапию. В комплекс реабилитации включают ЛФК, массаж, при необходимости – механотерапию.
Пациентам с III-IV стадиями остеоартроза, а также оперированным пациентам для снятия болевого синдрома применяются импульсные токи, электрофорез растворов лекарственных веществ, магнитотерапия, ультрафонофорез, ЛФК носит ограниченный, щадящий характер.
Под наблюдением находилось 18 больных остеоартрозом с преимущественным поражением коленных и лучезапястных суставов. Контрольную группу составили 14 больных, имеющих признаки остеоартроза, без существенных различий в диагнозах и возрастно-половых признаках. Комплекс реабилитационных мероприятий на фоне медикаментозной терапии включал в себя процедуру лечебной гимнастики, утреннюю гигиеническую гимнастику, самостоятельные занятия, механотерапию, трудотерапию, лечение положением, ортезотерапию, биологическую обратную связь, электростимуляцию мышц, массаж, криотерапию и физиотерапию. У всех обследуемых оценивали качество жизни по индексу Лекена, визуальной аналоговой шкале, опроснику SF-36 и функциональному двигательному тесту. Выявлено, что после проведенного комплекса физических методов реабилитации на фоне базисной терапии отмечалось улучшение качества жизни, увеличение амплитуды движений в пораженных суставах по сравнению с контрольной группой.

1. Грачева А.В., Лаврухина А.А., Заводчиков А.А., Носкова А.С. Эффективность различных видов физических тренировок у больных остеоартрозом коленных суставов // Лечебная физкультура и спортивная медицина. – 2009. – № 10. – С. 36–41.
3. Пойтрас С., Авуак Дж., Россиньоль М., Авуак Б., Седрачи К., Нордин М., Руссо Ш., Розенберг С. Критическая оценка клинических рекомендаций по лечению остеоартрита колена с использованием критериев Опросника по Экспертизе и Аттетстации Руководств (ЭГРИ) // Русский медицинский журнал. Ревматология. – 2008. – № 24. – С. 1646–1655.
4. Чичасова Н.В., Мендель О.И., Насонов Е.Л. Остеоартроз как общетерапевтическая проблема // Русский медицинский журнал. Ревматология. – 2010. – № 11. – С. 729–735.
5. Шостак Н.А., Правдюк Н.Г., Клименко А.А. Клинические варианты остеоартроза – подходы к терапии// Русский медицинский журнал. Ревматология. – 2011. – № 2. – С. 93–98.
Остеооартроз – распространенное хроническое прогрессирующее дегенеративно-дистрофическое заболевание суставов, отличающееся полиморфизмом клинических симптомов и мультифакторностью развития. Он является наиболее распространенной формой патологии суставов и наблюдается более, чем у 10–20 % населения земного шара [4]. Не представляя непосредственную угрозу жизни, в тоже время остеоартроз служит фоном, ухудшающим ее качество за счет ограничения возможности самостоятельно передвигаться и обслуживать себя, и в итоге сокращает среднюю продолжительность жизни. В развитии заболевания важную роль играет чрезмерная механическая перегрузка суставных поверхностей и изменение физико-химических свойств хряща, обусловленные травмами, метаболическими нарушениями, заболеваниями эндокринной системы, артритами [5]. Все это приводит к снижению резистентности хрящевой ткани даже к обычной нагрузке.
Комплексное лечение остеоартроза проводится с учетом этиопатогенетических факторов и должно включать целый комплекс немедикаментозных мер на фоне базисной терапии.
Целью данного исследования была оценка эффективности используемой методики физической реабилитации у больных остеоартрозом, направленной на уменьшение болевого синдрома, восстановление или улучшение функции сустава, улучшение качества жизни и профилактику осложнений.
Методы и материалы исследования
Методика строилась на принципе длительности и систематичности лечения, включая госпитальный и поликлинический этапы реабилитации. Программа дифференцировалась в зависимости от степени активности патологического процесса, стадии заболевания, выраженности функциональных нарушений, индивидуальных особенностей больного, оценки качества жизни. Под наблюдением находилось 18 больных остеоартрозом, из которых 12 лиц (10 мужчин и 2 женщины) с преимущественным поражением коленных суставов и 6 лиц (4 мужчины и 2 женщины) – лучезапястных. Средний возраст пациентов составил 36 ± 1,4 лет, длительность заболевания 6,3 ± 1,6 лет. Минимальная (I) степень патологического процесса определялась у большинства больных (67,5 %), II степень – в 32,5 %. Контрольную группу составили 14 больных, имеющих признаки остеоартроза, без существенных различий в диагнозах и возрастно-половых признаках.
В начале реализации программы оценивали качество жизни больного по индексу Лекена, визуальной аналоговой шкале, опроснику SF-36 и функциональному двигательному тесту кисти [5].
Комплекс реабилитационных мероприятий проводился на фоне медикаментозной терапии в течение 5 месяцев и включал в себя процедуру лечебной гимнастики, утреннюю гигиеническую гимнастику, самостоятельные занятия, механотерапию, трудотерапию, лечение положением, ортезотерапию, биологическую обратную связь (БОС), электростимуляцию мышц, массаж, криотерапию и физиотерапию. Используемые средства нацеливались на улучшение крово- и лимфообращения, укрепление мышц, релаксацию напряженных мышц, ускорение процессов регенерации, улучшение функции суставов и общей подвижности больных. При проведении процедуры лечебной гимнастики все движения проводились в облегченных для сустава положении больного – лежа и сидя, объем движений увеличивали постепенно, движения были не интенсивными. Для разгрузки пораженного сустава больным не разрешались длительные: ходьба, стояние на ногах, ходьба по лестнице и сидение в одной позе. Ходьба проводилась с кратковременными паузами для отдыха и мышечного расслабления.
Важное внимание уделялось тренировке с биологической обратной связью – понятием, используемым для обозначения осознанного управления внутренними органами и системами: активностью мышц, его висцеральными и вегетативными функциями.
Особое внимание уделялось лечению положением для недопущения или уменьшения развития и формирования порочных установок конечностей. Применяли подвес для коленных суставов с целью расслабления мышечно-связочного аппарата. У больных с поражением коленных суставов применяли прерывистую иммобилизацию с помощью съемных шин и лангет. Для лучезапястного сустава и пальцев кисти использовались шины с эластической проволокой или резинками, осуществляющими тягу в обратном деформации направлении. Занятия на тренажерах проводились с нагрузкой 50 % от толерантной.
Результаты исследования и их обсуждение
Для эффективности реабилитационных мероприятий и степени функционального восстановления, как интегративного показателя проводимых медицинских мероприятий, оценивалось качество жизни пациентов по результатам анкетирования. При оценке болевого синдрома по визуальной аналоговой шкале показатели снизились с 8,2 ± 1,13 до 6,15 ± 1,16 (на 22 %) (рис. 1). По суммарному индексу Лекена улучшение с 16,6 ± 1,08 до11,1 ± 1,11 (в среднем, на 24 %) (рис. 2). По опроснику SF-36 улучшилось качества жизни у больных по следующим шкалам: физическое функционирование (PF) на 58 %; роль физической деятельности (RF) на 42 %; телесная боль (BP) – 32 %; общее состояние здоровья (GH) – 42 %; социальные функции (SF) – 56 % и роль эмоциональной деятельности (RE) – 62 %.

Рис. 1. Динамика болевого синдрома (по ВАШ) после лечения
Таким образом, применение комплекса физических методов реабилитации на фоне базисной терапии у больных с остеоартрозом приводит к улучшению качества жизни такой категории пациентов, увеличению амплитуды движений в коленных, лучезапястных, а также в суставах кисти по сравнению с контрольной группой пациентов.
Что такое остеоартроз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Фомичев А. А., ортопеда со стажем в 9 лет.
Над статьей доктора Фомичев А. А. работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Остеоартроз (артроз) — заболевание суставов, характеризующееся дегенеративным изменением покрывающего кость хряща, проще говоря, его разрушением.
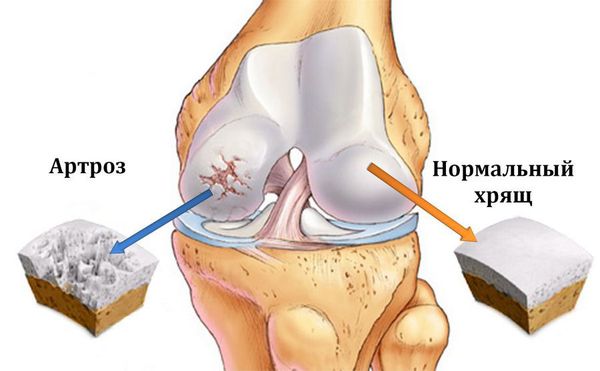
Подавляющее число поражаемых суставов — это коленный, тазобедренный, плечевой и первый плюсне-фаланговый. Поражение других суставов встречается намного реже и часто является вторичным. Остеоартроз поражает 12% трудоспособного населения только европейской части Российской Федерации, причем в последние годы вызванная им нетрудоспособность выросла в 2 раза. [1]
Артрит и артроз: в чём разница
Различий нет, и то и другое название корректное. В зарубежных руководствах болезнь называют остеоартритом (ОА).
Причины артроза
Как и у любого заболевания, у остеоартроза также имеются факторы риска его развития, которые и сегодня активно изучаются, и список ежегодно расширяется. [5]
Основными факторами риска артроза принято считать:
- нарушения обмена веществ;
- повышенный вес тела;
- неполноценное и нерегулярное питание;
- артрит (воспалительный процесс в суставе);
- очаги хронической инфекции или воспаления (например, хронический тонзиллит).
- варикозное расширение вен нижних конечностей.
Артроз у детей
У детей заболевание встречается редко. В основном оно возникает при тяжёлых остеохондропатиях, например при болезни Пертеса, и протекает с сильной болью. Тактика лечения такая же, как у взрослых, но с акцентом на органосохраняющую хирургию.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы остеоартроза
Общие симптомы артроза включают:
Суставные боли при артрозе редко бывают острыми, чаще ноющего или тупого характера, как правило, прекращающиеся во время покоя. Симптомы часто носят волнообразный характер, могут возникать и прекращаться без попыток лечения. Они могут быть незначительными, умеренными или тяжелыми. Жалобы при остеоартрозе могут оставаться примерно одинаковыми в течение многих лет, но со временем прогрессируют, и состояние ухудшается. Незначительные и умеренные симптомы возможно контролировать на одном уровне, а вот тяжелое течение заболевания может привести к хронической боли, неспособности выполнять ежедневные бытовые действия, что влечет за собой и потерю трудоспособности, вплоть до инвалидизации.
Патогенез остеоартроза
Классификация и стадии развития остеоартроза
Разделяют заболевание на 2 большие группы: первичный (или идиопатический) и вторичный.
Первичная и вторичная форма артроза
Первая группа развивается в результате либо неясной причины, либо в результате возрастных изменений. Вторая характеризуется четкими причинами и развивается в результате их патологического процесса (например, на фоне туберкулеза, рассекающего остеохондрита, субхондрального некроза и т.д.)
Стадии артроза
Независимо от причин, которые явились фактором развития остеоартроза, различаются 4 стадии его развития:
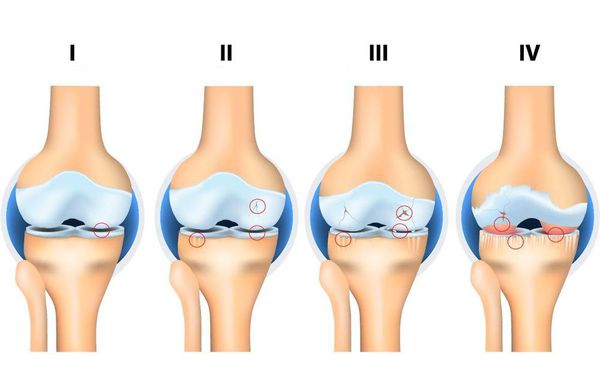
1 стадия: твердые структуры сустава в процесс разрушения не вовлекаются, имеются начальные изменения в его мягких структурах и в составе суставной жидкости (которая является питательной средой и снижающей трение сустава), происходит нарушение питания сустава.
4 стадия: тяжелая, при которой движения выраженно ограничены в суставе вплоть до полного его отсутствия (анкилоз), выраженным воспалительным процессом, его деформацией, образованием костных дефектов (в результате полного отсутствия хрящевого покрова).
Классификация артроза по локализации
Выделяют следующие виды артроза:
- пателлофеморальный артроз (поражение надколеннико-бедренного сочленения );
- артроз голеностопного сустава и суставов стопы; ; ;
- артроз челюстно-лицевого сустава;
- остеоартроз акромиально-ключичного сочленения;
- артроз локтевого сустава;
- остеоартроз кистей;
- дегенеративные изменения суставов позвоночника (вертебральный артроз).
Все перечисленные виды артроза проявляются болью и нарушением функции сустава. Специфических симптомов для каждой локализации нет.
Осложнения остеоартроза
Без лечения любое заболевание дает осложнения, и артроз не исключение. Если это первичная форма, то к основным осложнениям относятся:
- повреждения мягких структур сустава (дегенеративные разрывы менисков, разрывы связок и т. д.);
- хронический воспалительный процесс;
- анкилоз (полное отсутствие движений в суставе);
- деформация сустава.
Диагностика остеоартроза
Диагностика артроза часто начинается с врача (как правило, это травматолог-ортопед) медицинской помощи первого звена (поликлиники), где выполняется клинический осмотр и интерпретируются данные обследования (КТ, МРТ, рентгенограммы и т.п.), чтобы определить степень и тип остеоартроза. Диагностика и постановка диагноза обычно не вызывают затруднений. Если диагноз неясен или врач предполагает вторичное развитие заболевания, то для уточнения пациент направляется к врачам других специальностей (например, ревматологу). Поставить степень артроза без результатов обследования очень затруднительно. Важным для постановки диагноза и определения тактики лечения является также история заболевания, способы и попытки лечения, так как перед врачом часто стоит сложная задача дифференциальной диагностики (например, симптомы артроза и артрита часто совпадают).
Анализы и другие виды обследований
Ревмопробы, общий и биохимический анализы крови назначают для дифференциальной диагностики. Чтобы выявить артроз, достаточно КТ, МРТ и рентгенограммы.
Лечение остеоартроза
На начальных стадиях остеоартроз поддается консервативному лечению при условии комплексного подхода. Лечение требует длительного времени и преследует основную цель: либо остановить процесс разрушения на той стадии, на которой начато лечение, либо этот процесс замедлить. Комплекс включает в себя медикаментозное и немедикаментозное лечение.
Медикаментозная терапия
Для лечения артроза применятся противовоспалительная терапия (либо прием внутрь, либо местно в виде гелей или крема), хондропротективная терапия (приём препаратов на основе хондроитина сульфата и глюкозамина) и внутрисуставные инъекции (это могут быть как гомеопатические препараты, так и препараты гиалуроновой кислоты). Хондропротекторы до сих пор применяются врачами-травматологами-ортопедами на территории РФ и СНГ, их назначают курсами внутрь, однако результаты последних научных исследований западных стран опровергают положительное действие в сравнении с эффектом плацебо. [2]
Физиотерапия
При лечении артроза чаще всего применяется фонофорез и магнитотерапия.
Упражнения при артрозе
Полезна любая активность, не вызывающая боль. Особенно эффективны плавание, ЛФК, пилатес, тайчи, цигун, йога и изометрические упражнения.
Массаж при артрозе
Массаж может быть полезен, так как улучшает лимфодренаж. Однако во многих руководствах по лечению артроза такого пункта нет.
Нужно ли соблюдать диету при артрозе
Специальная диета при артрозе не требуется. Достаточно отказаться от продуктов, которые приводят к набору лишнего веса.
Наколенники при артрозе
При выборе наколенников нужно определить, какая нестабильность в суставе. Чем она больше, тем жёстче должен быть фиксатор.
Народные средства лечения артроза
Эффективность лечения артроза народными методами научно не доказана. Без адекватной терапии заболевание может привести к осложнениям: разрыву менисков и связок, хроническому воспалению, остеопорозу, деформации и полному отсутствию движений в суставе.
Хирургическое лечение артроза
При выраженных симптомах и тяжелых стадиях консервативное лечение становится неэффективным, что ставит на первое место лечение оперативное. Учитывая показания, это может быть как малоинвазивное лечение — артроскопия, так и эндопротезирование. При артроскопии (эндоскопии сустава) выполняется его санация под контролем видео-оптики, производится удаление экзостозов (при возможности) и повреждения мягких структур, что при таких стадиях наблюдается достаточно часто. Однако в последнее время пользу от такого вида вмешательства при остеоартрозе все чаще стали ставить под сомнение, так как оно не имеет должного эффекта при хронической боли, [3] а в ряде случаев и может нанести значительный вред при некачественном выполнении. [4]
Эндопротезирование – технически сложная и тяжелая операция, цель которой — создать искусственный, полностью новый сустав. Требует четких показаний и определения рисков при наличии противопоказаний. Сегодня успешно используются эндопротезы для коленного, тазобедренного и плечевого суставов. Дальнейшее амбулаторное наблюдение врачом снижает риски и сроки реабилитации, улучшает качество и эффективность выполненной операции.
Прогноз. Профилактика
Прогнозирование зависит от своевременного обращения к врачу-травматологу-ортопеду и начала комплекса лечения. В плане ликвидации морфологических изменений при остеоартрозе прогноз неблагоприятный, так как полностью восстановить хрящевую структуру сустава невозможно. В пожилом возрасте течение заболевания более тяжелое, чем в молодом. Однако при своевременном обращении к врачу и соблюдении всех рекомендаций можно добиться устранения всех жалоб и восстановить полноценную двигательную функцию сустава.
Дают ли при артрозе инвалидность
Чтобы получать пенсию и социальные выплаты по инвалидности, необходимо пройти медико-социальную экспертизу (МСЭ). Инвалидность при артрозе положена, если на обследовании выявлены заметные ограничения в подвижности сустава и больной не может себя обслужить в быту.
Читайте также:

