Ранения сердца реферат хирургия
Обновлено: 05.07.2024
Статистические данные о количестве и исходах лечения открытых повреждений сердца далеко не всегда однородны, так как отражают опыт разных периодов времени, различных по профилю лечебных учреждений, в значительной мере зависят от оснащенности и научно практической направленности клиник, а также от контингента больных.
В период ВОВ редкость клинических наблюдений ранений сердца связана с тем, что больные обычно остаются на поле боя. Так, по данным Васильева, среди погибших на поле боя в 5,2% вскрытий найдено повреждение сердца. Зауэрбрух считал, что этот процент выше - от 7 до 10, а В.Л.Бялик сообщает о 9,8%.
Ю.Ю.Джанелидзе собрал и опубликовал общие сведения о ранениях сердца в различных странах: к 1927 г. их было 535 за 25 лет (из них за время первой мировой войны 57), к 1941 г. число таких наблюдений увеличилось до 1000.
C ТРУКТУРА РАНЕНИЙ СЕРДЦА ПО ОТДЕЛАМ
В наше время удельный вес повреждений сердца и перикарда среди больных, поступающих в стационар с проникающими ранениями грудной клетки составляет от 5,1% (Кабанов А.Н. и др., 1982) до 13,4% (Гилевич Ю.С. и др., 1973)
За десятилетний период работы неотложной хирургической помощи
г. Красноярска из 1140 пострадавших с проникающими ранениями грудной клетки, которые поступили в стационары, было 106 случаев повреждений перикарда и сердца что составило 9,3%.
Таким образом мы видим, что ранения сердца в мирное время встречаются у 7-11% пострадавших с проникающими ранениями груди.
В экстренное хирургическое отделение БСМП г.Энгельса за 6 лет (1992-
-1998 гг.) поступил 21 больной с ранением сердца: 19 мужчин (90,4%) и 2 женщины (9,6%) в возрасте от 15 до 57 лет. (см.табл.2.)
Все травмы были нанесены ножом при умышленном нападении, или ссорах, чаще всего в состоянии алкогольного опьянения (62%). Это так называемая "криминальная травма". Пострадавшие, как правило доставлялись в стационар в первые 6 часов с момента получения травмы. У 45% больных ранение сердца сопровождалось гемотораксом, у 38%-пневмотораксом, 38% пострадавших поступили с тампонадой сердца, 47,6% (т.е. почти каждый второй пострадавший) поступили в состоянии шока.
Все пострадавшие с ранением сердца нуждались в немедленном реанимационном и оперативном пособии. Известно, что исход в основном зависит от времени с момента ранения до операции и слаженности в работе медицинского персонала. Из 100% пострадавших 86% прооперированы в первый час с момента поступления, после первого часа прооперировано 14% больных.
В ряде случаев ранение сердца сочеталось с повреждением органов брюшной полости. Частота торакоабдоминальных повреждений среди проникающих ранений груди мирного времени достаточно высока и составляет 13,5%. По нашим данным, ранения сердца с повреждением органов брюшной полости и диафрагмы наблюдались у 8 больных (38%) и у 1 больного без повреждения внутренних органов. Наиболее часто встречалось ранение печени (62,5%) и поперечно-ободочной кишки (50%). Тонкая кишка и желудочно-ободочная связка была повреждена у 12,5%.
Р А Н Е Н И Я С Е Р Д Ц А
С ПОВРЕЖДЕНИЕМ КОРОНАРНЫХ СОСУДОВ
С ПОВРЕЖДЕНИЕМ ПЕРЕГОРОДКИ СЕРДЦА
С ПОВРЕЖДЕНИЕМ ПРОВОДЯЩЕЙ СИСТЕМЫ
С ПОВРЕЖДЕНИЕМ КЛАПАННОГО АППАРАТА
КЛИНИКА
Раненые в сердце обычно отмечают боли и другие субъективные ощущения в груди и области сердца, находятся в состоянии тревоги, испытывают чувство страха, беспокойство. Пострадавшие с явлениями тяжелого шока могут не предъявлять жалоб, а при сочетанной травме нередко обращают внимание на другие повреждения. С другой стороны, больные с выраженной тампонадой сердца, как правило, отмечают чувство нехватки воздуха, а при повреждении коронарных артерий и множественных ранениях – значительные боли в сердце.
Из обьективных симптомов обращает на себя внимание резкая бледность кожных покровов, частый нитевидный пульс, аритмия, расширение границ, глухость тонов сердца, снижение артериального и повышение венозного давления выше 15 см вод. ст., что весьма показательно для тампонады, особенно у больных с травмой и кровопотерей, у которых в иных ситуациях венозное давление должно быть низким. При большом гемоперикарде возникает так называемый парадоксальный пульс - ослабление или исчезновение пульсовой волны в момент вдоха. Таким образом, клинически острая тампонада сердца проявляется так называемой триадой Бека, включающей резкое снижение артериального давления, быстрое и значительное повышение центрального венозного давления, отсутствие пульсации сердца при рентгеноскопии грудной клетки. По данным литературы полная триада признаков встречается в 53% случаев.
ОСЛОЖНЕНИЯ
1. Пневмоторакс – возникает при повреждении грудной стенки, через которое воздух относительно беспрепятственно может проникать в плевральную полость. Открытый пневмоторакс с большим отверстием в грудной клетке может в короткое время привести к летальному исходу. Особую опасность представляет так называемый клапанный пневмоторакс, когда рана легкого, бронха или грудной стенки образует клапан, позволяющий воздуху проникнуть в плевральную полость, но препятствующий выходу его наружу. Распространяясь по клетчатке, воздух сдавливает сердце, крупные сосуды, даже трахею, что приводит к очень тяжелым кардиореспираторным расстройствам.
2. Гемоторакс – наличие крови в плевральной полости. По мере поступления крови в плевральную полость происходит сдавление легкого вплоть до полного или почти полного его выключения из акта дыхания.
3. Гемоперикард – наличие крови в полости перикарда, по мере увеличения количества которой наступает тампонада сердца. По Г.В.Лобачеву, уже при скоплении в перикарде 200 мл крови бывают выражены симптомы тампонады сердца, а при 500 мл наступает смерть. Но имеются данные за годы ВОВ об оперированных раненых со скоплением до 1,5 и даже 3 литров жидкости в перикарде
4. Тампонада сердца – очень грозное осложнение, возникающее в результате наполнения полости перикарда кровью и блокады наполнения предсердий, резкого сокращения венозного возврата за счет сдавления предсердий.
ДИАГНОСТИКА
При визуальном исследовании о возможности ранения сердца заставляет подумать наличие раны грудной клетки и локализация ее в области проекции сердца или в прекордиальной зоне. Зона, опасная в плане возможного повреждения сердца при проникающих ранениях груди определена еще Грековым И.И. (1934) и ограничивается:
Сверху – вторым ребром;
Снизу – левым подреберьем и подложечной областью;
Слева – средней подмышечной линией;
Справа – парастернальной линией.
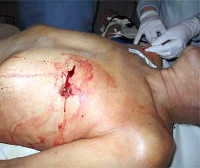
Несмотря на то, что большинство ранений расположено на передней поверхности грудной стенки в проекции сердца, нередко встречаются случаи атипичного расположения входных отверстий, что может привести к диагностическим и тактическим ошибкам. Здесь следует привести такой редкий диагностический случай.
Больной В., 17 лет, доставлен в клинику в крайне тяжелом состоянии, без сознания, с признаками резко выраженной анемии. Отмечается умеренное кровотечение из прямой кишки. При осмотре с помощью зеркал обнаружена рана прямой кишки, проникающая в брюшную полость. Под общим обезболиванием выполнена срочная лапаротомия. В брюшной полости два литра крови со сгустками, множественные ранения толстой и тонкой кишок, желудка, рана диафрагмы, из которой свисает сгусток крови. Рана диафрагмы расширена, обнаружено ранение перикарда и левого желудочка сердца. Несмотря на струйное переливание крови, наступила остановка сердца. Реанимационные мероприятия оказались не эффективны. Впоследствии выяснено, что с хулиганской целью в прямую кишку пострадавшего был введен металлический прут.
При рентгенологическом исследовании, для которого быстро ухудшающееся состояние больного при тампонаде сердца часто не оставляет времени, но к которому при неясном диагнозе и малейшей возможности следует прибегать, отмечают увеличение обьема сердца, сглаживание сердечной талии, треугольную или шаровую форму сердечной тени. Иногда можно видеть уровень жидкости и воздух в полости сердечной сорочки или плевры - гемоперикард или гемопневмоперикард. При слепом осколочном или слепом пулевом ранении при рентгенологическом исследовании определяется локализация инородного тела. Однако далеко не во всех наблюдениях отмечаются классические (вышеуказанные) признаки тампонады сердца. По видимому это связано с наличием гемопневмоторакса, искажающего рентгенологическую картину тампонады.
При электрокардиографическом исследовании, которое имеет небольшую диагностическую ценность, но дает представление о функциональных изменениях сердца в динамике во время операции и в послеоперационном периоде, при анализе электрокардиограмм выяснено, что косвенным признаком гемоперикарда может быть снижение вольтажа зубцов ЭКГ. Инфарктоподобные изменения ЭКГ встречаются при ранениях желудочков, при этом наблюдается монофазный характер комплекса ST - T с последующим снижением интервала ST к изолинии и появлением отрицательного зубца Т. При нарушении внутрижелудочковой проводимости отмечаются зазубренность и расширение комплекса QRS .
Ценным диагностическим приемом следует признать пункцию перикарда, позволяющую выявить кровь в его полости.
ЛЕЧЕНИЕ
Операции при ранениях сердца.
При огнестрельных ранениях сердца, особенно с продолжающимся кровотечением, всегда показано срочное ушивание раны (кардиорафия). Следует помнить, что перед введением в наркоз пациента с признаками гемоперикарда или тампонады сердца обязательно необходима предварительная пункция перикарда, которая имеет диагностическое и лечебное значение. Декомпрессия перикарда нужна потому, что во время вводного наркоза и интубации трахеи изменяется внутригрудное давление, усиливается эффект тампонады, что нередко именно в этот момент и вызывает остановку сердца. Удаление из полости перикарда даже очень небольшого (20-30 мл) количества крови улучшает показатели гемодинамики и предупреждает асистолию.
C уществует несколько способов проведения пункции перикарда:
1. способ Морфана
2. способ Лоррея
3. способ Пирогова-Делорма
4. способ Куршмана
1. Под местной анестезией 0,25%-ным раствором новокаина в положении больного полусидя делают прокол под мечевидным отростком строго по средней линии тела, затем иглу продвигают снизу косо вверх на глубину около 4 см и несколько кзади и проникают в полость перикарда. После попадания иглы в полость перикарда отсасывают кровь.
2. Больной находится в полусидячем положении. Иглу вкалывают в угол между прикреплением левого 7-го реберного хряща и основанием мечевидного отростка на глубину 1,5-2 см; затем ее направляют кверху параллельно грудной стенке и, продвинув еще на 2-3 см, попадают в полость перикарда.
3. Прокол осуществляют у самого края грудины, слева, на уровне четвертого или пятого межреберного промежутка (по А.Р. Войнич-Сяноженцкому – в шестом межреберье), направляя иглу позади грудины несколько внутрь на глубину 1,5-2 см в переднюю стенку перикарда.
4. Прокол осуществляют в левом пятом межреберном промежутке, отступя 4-6 см от края грудины. Иглу продвигают косо внутрь, почти параллельно грудной стенке.
При этом следует отметить, что два последних способа мало приемлемы так как кровь скапливается в нижних отделах сердечной сумки. Также важно отметить, что отсутствие крови в шприце не всегда исключает гемоперикард, так как нередко в сердечной сумке образуется сгусток крови.
З А К Л Ю Ч Е Н И Е
Таким образом, поиск новых и усовершенствование имеющихся методов диагностики и лечения при ранениях сердца представляют не только сугубо медицинскую проблему, но и важную экономическую и социальную задачу, так как речь идет о жизни людей наиболее трудоспособного возраста.
Л И Т Е Р А Т У Р А :
1. “Проникающие ранения груди” Вагнер Е. А., Москва “Медицина” 1975 г. с.44-46;71-74.
2. “Военно-полевая хирургия” Вишневский А.А. Шрайбер М.И., Москва “Медицна” изд. 3-е 1975 г. с.242-246.
3. “Экстренная хирургия сердца и сосудов” под ред. ДЭ БЭКИ М.Е. (США), Петровского Б.В., Москва “Медицина” 1980 г. c .75-87.
4. “Военно-полевая хирургия” под ред. Лисицына К.М. Шапошникова Ю.Г., Москва “Медицина” 1982 г. c .265-267.
6. “Ранения сердца” Нифантьев О.Е. Уколов В. Г. Грушевский В.Е., Красноярск изд. Красноярского университета 1984 г.
7. “Хирургическое лечение огнестрельных повреждений груди” Колесов А.П., Бисенков Л.Н., Ленинград “Медицина” 1986 г. c .90-92.
8. “Ранения сердца” Булынин В.И. Косоногов Л.Ф. Вульф В.Н., Воронеж изд. Воронежского университета 1989 г.
9. “Опыт диагностики и лечения ранений сердца” Мерескин Н.А. C ветлаков В.И., Военно-медицинский журнал №8, 1991 г., Москва “Красная звезда” c .27-29.
11.“Избранные лекции по военной хирургии” (военно-полевая и военно-городская хирургия) Петровский Б.В., Москва “Медицина” 1998 г. c .80-84.
12. “Оперативная хирургия и топографическая анатомия” Островерхов Г.Е., Бомаш Ю.М. Лубоцкий Д.Н., Ростов-на-Дону “Феникс” Курск КГМУ 1998 г. с .423-433;462-467.
Ранения сердца — группа повреждений перикарда, кардиальной мышцы, клапанной, проводящей систем в результате воздействия механических факторов (ножевых и огнестрельных ранений, медицинских манипуляций). Проявляются болью, бледностью, цианозом, обморочным состоянием, падением АД. Могут осложниться тампонадой, массивной кровопотерей, фатальными нарушениями ритма. Диагностика патологии проводится с помощью Эхо-КГ, ЭКГ, пункции перикарда, рентгенографии. Лечение только хирургическое — прямой доступ к сердцу с ушиванием раны, ревизией грудной клетки.
МКБ-10
Общие сведения
Ранения сердца представляют собой серьезную проблему современного здравоохранения из-за значительного распространения оружия, особенно огнестрельного. В мирное время такие повреждения составляют около 10% (из них последствия воздействия пуль, дроби — 3%) от всех проникающих травм грудной клетки. На ранения левого желудочка приходится 43%, правого — 35%, правого предсердия — 6%, левого — 4%. Повреждения в двух и более локациях отмечаются в 11% случаев. Летальность на догоспитальном этапе колеблется от 15 до 40%, на госпитальном (во время оперативного вмешательства или в послеоперационном периоде) — до 25%. Вариативность показателей определяется уровнем развития системы здравоохранения в регионе.

Причины
Наиболее частым этиологическим фактором травматических повреждений миокарда является прямое механическое воздействие на область груди тупых, острых предметов, снарядов, осколков, пуль. Также ранения сердца могут развиваться вследствие медицинских вмешательств, проводимых на открытом сердце или эндоваскулярно. Основные группы причин:
- Физические факторы. Открытые повреждения встречаются при ножевых, огнестрельных ранениях. Закрытые являются результатом воздействия на каркас грудной клетки тупых предметов при транспортных, производственных травмах, природных и техногенных катастрофах, драках, криминальных нападениях. Они сопровождаются переломами грудины, ребер, отломки которых оставляют слепые или сквозные дефекты миокарда.
- Ятрогенные причины. Ранения кардиальных структур могут наблюдаться при операциях и манипуляциях в области средостения, особенно переднего: пульмонэктомии, плевральной, перикардиальной пункции, замене клапанов, трансплантации органов. При несоблюдении техники проведения процедур возможно воздействие изнутри, например, фрагментами зондов, использующихся при ангиографии, ангиопластике и стентировании коронарных сосудов, металлическими проводниками, элементами шовного материала.
Патогенез
Ранения сердца запускают комплекс патологических реакций, главным образом развивающихся вследствие поступления крови в полость перикарда. Излитие крови в перикардиальную сумку нарушает нормальное функционирование миокарда, уменьшает амплитуду и силу сокращений вплоть до асистолии. Одновременно происходит сдавление венечных сосудов, что существенно ухудшает снабжение сердечной мышцы кислородом и питательными веществами. Длительная тампонада обычно заканчивается гибелью кардиомиоцитов, некротическими изменениями в ткани. Компрессия полых и легочных вен снижает поступление крови в предсердия, аорты и легочного ствола — в желудочки, что отрицательно сказывается на циркуляции по малому и большому кругам кровообращения, уменьшает выброс, приводя к острой либо подострой сердечной недостаточности.
Дополнительными причинами нарушения системной гемодинамики могут стать кровь и воздух в плевральной полости, которые способны сместить средостение, вызвать перегиб сосудистого пучка. Повреждение межжелудочковой перегородки провоцирует нефизиологический ток крови внутри сердца, что повышает нагрузку на желудочки. Нарушение структурной целостности проводящей системы негативно влияет на проведение возбуждающего импульса, что потенцирует атриовентрикулярные блокады различной степени, фибрилляции. При тяжелых ранениях часто развивается травматический, гиповолемический шок вследствие массивной кровопотери, гипоксии тканей, чрезмерного раздражения нервных окончаний в плевре и перикарде, прогрессирующего торможения центральной нервной системы с угнетением дыхательного и сосудодвигательного центров.
Классификация
Номенклатура ранений сердца базируется на характере повреждения, его последствиях для кардиальных структур. Согласно общей систематизации травм все поражения делят на открытые (с нарушением целостности кожных покровов) и закрытые (с сохранением целостности кожи). В клинической практике выделяют следующие группы ранений:
- Изолированные повреждения сердца. Включают единичные и множественные непроникающие, проникающие, сквозные раны непосредственно органа. Могут сопровождаться гемотораксом, гемоперикардом, гемопневмотораксом. Возможно поражение как миокарда, так и коронарных сосудов, перегородки сердца, проводящей системы, клапанного аппарата.
- Сочетанные повреждения. Ранения сердца сочетаются с травмами других органов, что значительно ухудшает прогноз и повышает вероятность развития полиорганной недостаточности. Вместе с кардиальными структурами могут поражаться органы грудной полости (легкие, бронхиальное дерево, пищевод, диафрагма), брюшной полости (печень, желудок, кишечник, почки), магистральные сосуды, кости, суставы и пр.
Симптомы
Пациенты, доставляемые в стационар с проникающими ранениями груди, обычно находятся в тяжелом, часто бессознательном состоянии и каких-либо жалоб предъявить не могут. В отдельных случаях механические повреждения кардиальных структур протекают со стертой клинической картиной, в течение достаточно долгого времени практически ничего, кроме наружной раны, не указывает на ранение сердца. Больные чувствуют себя удовлетворительно, способны передвигаться без посторонней помощи при сохраняющемся высоком риске развития смертельных осложнений. Массивная кровопотеря наблюдается сравнительно редко.
Осложнения
Самым частым негативным последствием подобных ранений является тампонада, сопровождающаяся нарушением сокращений миокарда, в том числе – до полного прекращения деятельности органа. Компрессия коронарных сосудов может привести к инфаркту. Повреждение сосудистого пучка, нисходящей части аорты осложняется массивной кровопотерей, развитием шоковых состояний, которые значительно ухудшают прогноз. Поражение проводящей системы провоцирует блокады проведения импульса, нарушения возбудимости и сократимости миокарда вплоть до фибрилляции желудочков.
Диагностика
- Ультразвуковое исследование. Высокочувствительная, высокоспецифичная методика для оценки тяжести повреждений внутрисердечных структур, диагностики тампонады. Позволяет выявить кровь в перикардиальной сумке, нарушения внутрисердечной гемодинамики, определить локализацию раны. При неоднозначных результатах УЗИ возможно проведение чреспищеводного Эхо-КГ.
- Электрокардиография. Имеет большую диагностическую ценность на этапе обнаружения тампонады. При излитии крови в околосердечную сумку наблюдается снижение амплитуды зубцов на ЭКГ, монофазный характер комплекса QRST с последующим уменьшением интервала S-T, появлением отрицательного Т. Кардиограмма также назначается для определения признаков блокады, начинающего инфаркта миокарда.
- Перикардиоцентез. Пункция перикарда проводится после Эхо-КГ, осуществляется для определения характера жидкости в перикардиальной полости, дифференцировки крови от геморрагического выпота, экссудата при перикардите, ревматизме. Методика помогает уменьшить давление и нагрузку на сердце.
- Рентгенография грудной клетки. Может производиться для выявления тампонады. На рентгенограммах определяется плотная увеличенная кардиальная тень колоколообразной конфигурации, сниженная пульсация камер. Данный метод имеет ценность при уточнении диагноза.
При открытых ранениях объем повреждений сердца и соседних органов устанавливают во время ревизии. Дифференциальная диагностика осуществляется при закрытом характере повреждений, проводится с заболеваниями, сопровождающимися болью в кардиальной области: стенокардией, инфарктом миокарда, расслаивающей аневризмой аорты. В ряде случаев требуется различение патологии с перикардитом, плевритом и пневмонией с поражением листков перикарда. Необходимо исключить состояния с возможной иррадиацией боли в грудную клетку: почечную колику, приступ острого панкреатита, прободение язвы желудка.
Лечение ранений сердца
При подозрении на кардиальную травму с возможной тампонадой требуется экстренная госпитализация. Во время транспортировки оповещаются хирургические бригады, готовится все необходимое для торакотомии. Непосредственно в машине скорой помощи больному дают кислород, при необходимости проводят искусственную вентиляцию легких, переливание плазмы, эритроцитарной массы, физиологического раствора. При невозможности быстрой транспортировки для предупреждения остановки сердца осуществляют повторные пункции перикарда с интервалом 15-20 минут.
Лечение ранений только хирургическое. Выполняется вскрытие грудной клетки, ушивание дефекта миокарда с одновременным устранением тампонады. В настоящее время наиболее эффективным считается переднебоковая торакотомия в четвертом или пятом межреберьях. Этот доступ обеспечивает необходимые условия для ревизии внутренних органов. Параллельно производятся мероприятия по восстановлению объема циркулирующей крови, устранению ацидоза, поддержанию коронарного кровотока.
Рану сердца обнаруживают по пульсирующей струе крови, на время ушивания закрывают пальцем. При крупных повреждениях можно использовать катетер с наполняемой воздухом камерой. На этапе восстановления анатомической целостности применяют атравматические иглы, накладывают швы без излишнего натяжения. При остановке сердца, фибрилляции желудочков проводят прямой массаж сердца, внутрисердечно вводят адреналин, осуществляют дефибрилляцию. На заключительном этапе операции выполняют ревизию грудной полости, ушивание других ран, осмотр диафрагмы, установку дренажей.
Основными задачами послеоперационного периода являются восстановление объема крови, стимуляция эритропоэза, сохранение физиологического уровня системной и кардиальной гемодинамики, возобновление нормального периферического кровообращения, поддержание функций других органов, предупреждение инфицирования. Осуществляют переливания крови и кровезаменителей, назначают инфузионную терапию, антибиотикотерапию, контролируют жизненные показатели. Длительность стационарного лечения зависит от характера и тяжести ранения, может варьироваться от 2-х недель до 2-х месяцев.
Прогноз и профилактика
В конце XIX века, когда уровень выживания при ранениях сердца составлял примерно 10%, авторитетные хирурги, в частности, Т. Бильрот, утверждали, что хирургическим лечением ранений сердца пытаются заниматься хирурги неопытные, без солидной репутации.
Впервые шов на колото-резаную рану сердца наложил Cappelen в Осло 5 сентября 1895 г ., однако раненый умер через 2 дня от перикардита. В марте 1896 г . Farina в Риме наложил швы на рану правого желудочка, но через шесть суток раненый умер от пневмонии.
Классификация.
Ранения сердца делят на неогнестрельные (ножевые и пр.) и огнестрельные: на проникающие в полости сердца и непроникающие. Проникающие, в свою очередь, – на слепые и сквозные. Это локализация ранений по отношению к камерам сердца: ранения левого желудочка (45-50%), правого желудочка (36-45%), левого предсердия (10-20%) и правого предсердия (6-12%). Они в свою очередь – с повреждением и без повреждения внутрисердечных структур.
В настоящее время ранения сердца составляют от 5 до 7% от числа всех проникающих ранений груди, в том числе среди огнестрельных ранений - не более 0,5-1%. При ножевых ранениях сердца и перикарда изолированные повреждения перикарда составляют 10-20%. Сами по себе ранения перикарда не представляют опасности для жизни пострадавшего, однако кровотечение из пересеченных перикардиальных сосудов может привести к тампонаде сердца.
Острая тампонада сердца встречается в 53-70% всех ранений сердца. Степень тампонады определяется размерами раны сердца, темпом кровотечения из сердца в полость сердечной сорочки, а также размерами раны перикарда. Небольшие ножевые раны перикарда быстро закрываются свертком крови или прилегающим жиром и быстро наступает тампонада сердца. Скопление в полости сердечной сорочки более 100-150 мл крови приводит к сдавлению сердца, снижению сократительной способности миокарда. Наполнение левого желудочка и ударный объем стремительно падает, возникает глубокая системная гипотония. Ишемия миокарда усугубляется вследствие компрессии коронарных артерий. При наличии 300-500 мл в большинстве наблюдений наступает остановка сердца. Следует помнить, что обширная рана перикарда препятствует возникновению тампонады, т.к. кровь свободно изливается в плевральную полость или наружу.
Как считает S.Тavares (1984), летальность при ранениях сердца связана с характером, размерами, локализацией раны сердца, а также сопутствующими повреждениями и продолжительностью времени от момента ранения до начала реанимации и лечения. В последние годы отмечается повышение летальности, что в первую очередь, обусловлено тяжестью повреждений сердца.
На прогноз влияет также нарушение ритма. Так, например, при синусовом ритме выживаемость составляет - 77,8% [Benyan A.К. и соавт.,1992]. По данным J. P.Binet (1985), только 1/3 пострадавших с ранением сердца поступают в стационар, а остальные погибают на месте происшествия или по дороге в больницу. Предполагаемые причины смерти на догоспитальном этапе, по наблюдениям В.Н. Вульф (1986), следующие: 32,8% погибают от массивной кровопотери, 26,4% – сочетания массивной кровопотери и тампонады сердца, 12,7% – изолированной тампонады сердца. Кроме того, на уровень летальности влияют такие факторы, как продолжительность острой тампонады сердца, степень кровопотери, а также наличие повреждения коронарных артерий и внутрисердечных структур.
Наиболее высокая летальность наблюдается при огнестрельных ранениях.
Диагностика.
По данным литературы в диагностике ранений сердца определяющим является локализация раны груди в проекции сердца и степень кровопотери. Важный и достоверный признак ранения сердца – локализация наружной раны в проекции сердца, что по наблюдениям В.В. Чаленко и соавт., (1992) – встретилось в 96%, М.В. Гринева, А.Л. Большакова, (1986) – в 26,5% случаев.
Сложности в диагностике возникают при отсутствии типичных клинических признаков [Walton С.В. и соавт., 1989; Obretenov E. и соавт., 1994]. Согласно данным Д.П. Чухриенко и соавт., (1989), тампонада сердца встречается в 25,5% наблюдений ранений сердца. В.Н. Вульф (1986) выделяет две стадии тампонады сердца: первая – АД на уровне 100- 80 мм рт. ст., при этом гемоперикард не превышает 250 мл; вторая, когда АД менее 80 мм рт. ст., что соответствует гемоперикарду более 250 мл. Ж.Х. Васильев (1989) считает, что внезапное скопление 200 мл жидкости в полости перикарда вызывает клиническую картину компрессии сердца, скопление около 500 мл приводит к остановке сердца.
Причиной тампонады сердца может быть также и пневмоперикард [Cummings R.J. и соавт., 1984; Demetriades D. и соавт., 1990].
Триада Бека, по данным A.K. Benyan и соавт.(1992), наблюдалась в 73% случаев, по заключению D. Demetriades (1986) – в 65% , по свидетельству M.McFariane и соавт. (1990) – в 33%.
Для диагностики ранения сердца применяют дополнительные методы исследования - УЗИ [Freshman S.P. и соавт., 1991; Livmgston D.H., 1994; Rywik Т. и соавт., 1995; Larrea J.L. и соавт., 1995], перикардиоцентез [Чухриенко Д.П. и соавт., 1989; Demetriades D., 1984; Hehriein F.W., 1986; McFariane M. и соавт., 1990], перикардиотомию [Васильев Ж.Х., 1989; Grewal Н. и соавт., 1995].
Следует подчеркнуть, что при выполнении пункции перикарда ложноотрицательные результаты были получены в 33% [Чаленко В.В. и соавт., 1992] и в 80% [Demetriades D., 1986] случаев.
ЭКГ выполняется достаточно часто: в 60%. В то же время такие признаки ранения сердца, как крупноочаговые повреждения с изменениями зубца Т, снижением интервала RST выявлены у 41,1%, нарушения ритма – у 52%.
Диагноз ранения сердца до операции был установлен у 75,3%.
Характерными признаками ранения сердца следует считать следующую триаду симптомов:
1) локализация раны в проекции сердца;
2) признаки острой кровопотери;
3) признаки острой тампонады сердца.
При расположении раны в пределах следующих границ: сверху - уровень второго ребра, снизу – эпигастральная область, слева – передняя подмышечная линия и справа – парастернальная линия, всегда имеется реальная опасность ранения сердца.
При локализации раны в эпигастральной области и направлении удара снизу вверх раневой канал, проникая в брюшную полость, идет далее через сухожильный центр диаграммы в полость сердечной сорочки и достигает верхушки сердца.
Классическую клиническую картину тампонады сердца описал К. Beck (1926): глухость тонов сердца; низкое артериальное давление с малым частым пульсом (и малым пульсовым давлением); высокое венозное давление с набуханием шейных вен.
Если состояние больного стабильное, диагноз ранения сердца можно подтвердить при рентгенологическом обследовании.
В настоящее время наиболее точным и быстрым методом неинвазивной диагностики является метод эхокардиографии. При этом в течение 2-3 минут четко выявляется расхождение листков перикарда (более чем на 4 мм ), наличие в полости сердечной сорочки жидкости и эхонегативных образований (свертков крови), зон акинезии в области раны миокарда, а также снижение сократительной способности миокарда.
В последнее время хирурги для диагностики ранения сердца иногда стали применять такой малоинвазивный метод, как торакоскопия. Стоит отметить, что показания к этому методу возникают достаточно редко, например, в клинически неясных случаях тогда, когда, невозможно диагностировать ранение сердца при эхокардиографии, когда с одной стороны, опасно продолжать наблюдение и обследование в динамике, а с другой стороны, опасно выполнять классическую торакотомию (например, у больных с декомпенсированным сахарным диабетом).
При ранении сердца или перикарда после вскрытия плевральной полости хорошо видно как сквозь стенки напряженного перикарда просвечивает кровь. Дальнейшие манипуляции хирурга и его ассистентов, всей дежурной бригады, включая анестезиолога, должны быть четко согласованными. Хирург накладывает две нити-держалки на перикард, широко вскрывает его параллельно и впереди от диафрагмального нерва.
Ассистент за держалки широко разводит рану перикарда, и, одновременно, освобождает полость перикарда от жидкой крови и свертков, а хирург, ориентируясь по пульсирующей струе крови, тотчас тампонирует небольшую рану сердца вторым пальцем левой руки, или, если размеры раны превышают 1 см , первым пальцем, подводя ладонь под заднюю стенку сердца.
В случаях более обширных ран для достижения временного гемостаза можно использовать катетер Фолея. Введение катетера в камеру сердца и раздувание баллона с осторожным натяжением позволяет временно остановить кровотечение. Эта задача также может быть выполнена введением пальца в рану миокарда. Последний прием был с успехом использован нами в четырех наблюдениях. При наложении швов на рану сердца используют исключительно нерассасывающийся шовный материал, предпочтительнее на атравматической игле. Следует помнить, что тонкие нити легко прорезываются при наложении швов на дряблую стенку, особенно в области предсердий.
В этих случаях лучше употреблять более толстые нити и подкладывать под них заплаты, вырезанные в виде полосок из перикарда. В случаях ранения ушка сердца вместо наложения швов лучше просто перевязать ушко у основания, предварительно наложив на него окончатый зажим Люэра.
Для того, чтобы избежать инфаркта миокарда при опасной близости к ране ветвей коронарных артерий, следует накладывать вертикальные узловые швы с обходом коронарной артерии.
Немаловажное значение для послеоперационного течения имеет тщательная санация и правильное дренирование полости сердечной сорочки. Если этого не сделать, то неизбежно развивается послеоперационный перикардит, приводящий к увеличению продолжительности стационарного лечения, и, в ряде случаев, к снижению трудоспособности пациента.
В случаях абдомино-торакальных ранений с повреждением сердца снизу вверх рану сердца удобнее ушить чрездиафрагмально-перикардиальным доступом, без выполнения боковой торакотомии.
Заслуживает внимания предложенная Trinkle J.К. (1979) субксифоидная фенестрация перикарда. Она заключается в рассечении мягких тканей в области мечевидного отростка, резекции последнего, достижении перикарда, наложении на него держалок, вскрытия и эвакуации свертков крови открытым способом. Эта операция может быть выполнена под местной анестезией и является спасительной в тех случаях, когда необходимо выиграть время, а выполнить торакотомию нет возможности.
Мы изучили результаты применения субксифоидной частичной перикардэктомии у 10 пострадавших с ранением сердца. Операция заканчивалась установлением силиконовой дренажной трубки диаметром 5 мм в полость сердечной сорочки. Для улучшения оттока из полости перикарда дистальный конец дренажа присоединяли к системе аспирации.
Итак, в зависимости от условий оказания помощи могут быть различные решения тактических задач при ранениях сердца.
Ранения сердца и перикарда встречаются в мирное время у лиц, госпитализированных в стационары с проникающими ранениями грудной клетки, в 10,8–16,1% случаев. Более чем в половине наблюдений этот вид травмы сопровождается тяжелым шоком и терминальным состоянием. ? раненых в сердце погибают на догоспитальном этапе.
Историческая справка.
До конца XIX ст. в медицине господствовало представление о фатальном характере ранений сердца. Однако ряд хирургов все же предпринимали попытки к спасению пострадавших. Так, в 1649 г. Riolanus указал на возможность лечения ранения сердца аспирацией крови из перикардиального мешка. В 1829 г. Larrey впервые декомпрессировал раненое сердце с помощью дренажа. Marks (1893) добился выздоровления больного с раной сердца после ее тампонирования. Первые операции ушивания сердца выполнили Cappelen (1895) в Норвегии, Farmer (1896) в Италии, В. Шаховский (1903) в России, Е. Корчиц (1927) в Беларуси,
Патологическая анатомия.
Раны сердца и перикарда могут быть колотыми, колото–резаными и огнестрельными. Ножевые ранения, как правило, сопровождаются повреждением левых отделов сердца, что связано с более частым направлением удара слева направо. При других видах травм преобладают ранения правого желудочка и предсердия вследствие их непосредственного прилегания к передней грудной клетке. Почти у 3% пациентов отмечается и одновременное ранение межпредсердной перегородки, клапанов сердца. Встречаются случаи повреждения проводящей системы, коронарных артерий, в том числе в 5 раз чаще левой коронарной артерии. Более массивные разрушения сердца наблюдаются при огнестрельных ранениях: разрывы полостей, повреждение интракардиальных структур. В 70–90% случаев ранения сердца сопровождаются повреждением верхней или нижней доли левого легкого, диафрагмы, крупных сосудов.
Классификация.
Выделяют изолированные ранения перикарда и ранения перикарда, сочетающиеся с повреждением сердца. Последние подразделяются на изолированные и сочетанные.
Изолированные ранения сердца делятся на:
1. Непроникающие:
? По количеству
? По характеру повреждения
? С повреждением коронарных сосудов.
? С наружным и внутренним кровотечением.
2. Проникающие:
? По количеству:
? По глубине ранения
? По характеру повреждения
• с гематомой средостения.
? По виду кровотечения:
• с наружным кровотечением;
• с внутренним кровотечением;
? В зависимости от повреждения внутренних структур сердца:
• с повреждением коронарных сосудов;
• с повреждением перегородок сердца;
• с повреждением проводящей системы;
• с повреждением клапанного аппарата.
Сочетанные ранения сердца делятся на:
2. непроникающие. Они могут сочетаться с повреждениями:
• других органов груди (легкие, бронхи, трахея, крупные сосуды, пищевод, диафрагма);
• органов брюшной полости (паренхиматозные органы, полые органы, крупные сосуды);
• органов другой локализации (кости черепа, головного мозга, кости и суставы, сосуды).
Патогенез.
Ранения перикарда и сердца характеризуются возникновением комплекса гемоциркуляторных нарушений. В основе их развития лежит поступление крови в полость перикарда, что сопровождается затруднением деятельности сердца. Одновременно происходит сдавление коронарных сосудов и резко нарушается питание сердечной мышцы. Скопление крови в перикарде оказывает влияние на большой и малый круги кровообращения, ограничивая приток крови в предсердия и снижая отток крови из желудочков. Кроме того, циркуляторные нарушения при ранениях сердца усугубляются продолжающимся кровотечением, скоплением воздуха и крови в плевральных полостях, смещением средостения, перегибом сосудистого пучка и т.д. Все это приводит к развитию гиповолемического, травматического и кардиогенного шоков.
Объем гемоперикарда зависит от длины раны перикарда и локализации раны сердца. При дефектах в перикарде более 1,5 см, ранениях отделов сердца и прилежащих сосудов с относительно высоким давлением (аорта, легочная артерия) кровь не задерживается в полости сердечной сорочки, а изливается в окружающие пространства, прежде всего в плевральную полость с формированием гемоторакса. В случае небольших ранений перикарда (до 1–1,5 см) кровь скапливается в его полости, вызывая в 30–50% наблюдений развитие синдрома тампонады сердца. Его возникновение связано с небольшим объемом полости перикарда, содержащим у здоровых лиц 20–50 мл серозной жидкости и крайне редко 80–100 мл. Внезапное накопление в сердечной сумке более 150 мл крови приводит к повышению внутриперикардиального давления и сдавлению сердца. Это сопровождается увеличением давления в предсердиях, падением градиента давления между легочной артерией и левым предсердием. При приближении разницы в давлениях к нулю циркуляция крови в легочной артерии прекращается. Сердечная деятельность останавливается. У лиц с быстрым накоплением крови в полости перикарда смерть от тампонады сердца наступает в течение 1–2 ч с момента ранения.
Клиническая картина.
Пострадавшие госпитализируются в лечебные учреждения в тяжелом состоянии. Вместе с тем известны случаи и стертого, бессимптомного течения ранения. Больные с сохраненным сознанием жалуются в первую очередь на слабость, головокружение, одышку, кашель, боли в области сердца. Они возбуждены, быстро теряют силу. При тяжелом шоке жалобы могут отсутствовать, а в случае сочетанной травмы нередко превалируют симптомы повреждения смежных органов. Пациенты с выраженной тампонадой сердца отмечают чувство нехватки воздуха. Повреждение коронарных артерий и множественные ранения характеризуются значительными болями в сердце.
Выделяют три клинических варианта (формы) ранений сердца: с преобладанием кардиогенного, гиповолемического шоков и их сочетаний. Проявления указанных видов шоков практически не отличаются от таковых при других заболеваниях.
Диагностика.
Решая вопросы диагностики при ранениях сердца, следует помнить о факторе времени, о том, что комплекс диагностических мероприятий должен быть направлен в первую очередь на выявление наиболее достоверных симптомов ранений сердца и основных расстройств жизненно важных функций, так как состояние больного стремительно ухудшается. Все вспомогательные методы исследований применяются строго по показаниям с минимальной потерей времени. При явлениях шока все диагностические мероприятия проводятся непосредствен – но в операционной параллельно с элементами интенсивной терапии и реанимации.
О ранении сердца свидетельствуют:
1. Расположение входного отверстия раневого канала на грудной клетке преимущественно в области сердца или в прекардиальной зоне. Поданным И. И. Грекова, область возможного ранения сердца ограничена сверху вторым ребром, снизу левым подреберьем и подложечной областью, слева средней подмышечной и справа парастернальной линиями. Ю. Ю. Джанелидзе приводит другие границы "опасной зоны": сверху – второе ребро, снизу – восьмое, слева – подмышечная и справа – среднеключичная линии.
2. Бледность кожных покровов и видимых слизистых, холодный, липкий пот – свидетельства геморрагического шока.
3. Признаки венозной гипертензии: цианоз лица и шеи, набухание вен шеи (ЦВД 140 мм вод. ст. и более). Однако у больных с преобладанием кровопотери и при тяжелой сочетанной травме ЦВД обычно снижено. Нарастание ЦВД в динамике является признаком тампонады сердца.
4. Одышка более 25–30 дыханий в 1 мин.
5. Глухость сердечных тонов или их отсутствие. При повреждении межжелудочковой перегородки определяется грубый систолический шум по левому краю грудины с эпицентром в IV межреберье. При повреждении митрального и трикуспидального клапанов может выслушиваться систолический шум в нижней трети грудины, в точке Боткина и на верхушке сердца (следует помнить о возможности повреждения сердца у лиц, ранее страдавших заболеваниями сердца).
6. Расширение перкуторных границ сердечной тупости.
7. Тахикардия. У больных в терминальном состоянии и в случае выраженной тампонады сердца отмечаются брадикардия, а также парадоксальный пульс – исчезновение или уменьшение пульсовой волны на вдохе.
8. Артериальная гипотония со сниженным систолическим и диастолическим и уменьшенным пульсовым давлением. У больных с тампонадой сердца АД в начале появления гемоперикарда может быть умеренно сниженным, но остается некоторое время стабильным. В случае нарастания явлений гемоперикарда АД резко снижается. При экстраперикардиальном кровотечении АД прогрессивно снижается.
При ранениях сердца, сопровождающихся гемоперикардом, на ЭКГ наблюдается низкий вольтаж желудочковых комплексов QRS, особенно зубца R. Возможно смещение интервала S–Т выше изоэлектрической линии в нескольких отведениях. У лиц с выраженной кровопотерей отмечаются признаки гипоксии миокарда, преимущественно диффузного характера (инверсия зубца Т, смещение сегмента ST от изоэлектрической линии вверх или вниз более 1,5 мм). Повреждение крупных коронарных артерий и желудочков сопровождается изменениями ЭКГ, идентичными таковым при острой стадии инфаркта миокарда. У лиц с ранениями проводящей системы сердца, перегородок и его клапанов отмечаются нарушение ритма и проводимости (блокада проведения импульса, диссоциация ритма и т.д.), признаки перегрузки отделов сердца. Однако ЭКГ при ранениях перикарда и сердца не позволяет точно определить локализацию раны. Это объясняется тем, что колоторезаные раны сами по себе не вызывают значительных изменений в миокарде.
При рентгенографии сердца выделяют достоверные и вероятные симптомы ранений. К достоверным симптомам повреждения сердца относятся достаточно выраженное расширение его границ, смещение дуг по правому и левому контурам сердца, ослабление пульсации контуров сердца (признак гемоперикарда).
Однако быстрое скопление крови в полости перикарда может не сопровождаться значительным расширением его границ. В то же время рентгенологическое исследование сердца в положении больного лежа на спине дает ложнопозитивные сведения о границах сердца. К вероятным признакам ранения сердца относятся средний и большой гемоторакс, гематома средостения.
Эхокардиографически при гемоперикарде выявляют наличие разрыва эхо–сигналов между стенками сердца и перикардом. Точные размеры гемоперикарда определяются при ультрасонографии.
На основании комплексного обследования больных с ранениями сердца выделяют триаду Бека – резкое снижение АД, быстрое и значительное повышение ЦВД, отсутствие пульсации сердца при рентгеноскопии грудной клетки.
Лечение.
Подозрение на ранение сердца и перикарда является абсолютным показанием к операции. Подготовка к операции ограничивается самыми необходимыми диагностическими, лабораторными и инструментальными манипуляциями, дренированием плевральных полостей при напряженном пневмотораксе, катетеризацией центральных вен.
При выборе доступа учитываются локализация входного отверстия раневого канала и его примерное направление. Чаще всего производится переднебоковая торакотомия. В случае локализации раны в нижних отделах грудной клетки целесообразно выполнить левостороннюю переднебоковую торакотомию в V межреберье, в верхних отделах в IV межреберье. Расширение раны или вскрытие плевральных полостей через раневой канал не рекомендуется. При ранении магистральных сосудов – восходящая аорта, ствол легочной артерии – производится двухсторонняя торакстомия с пересечением грудины. Ряд хирургов при ранениях сердца выполняют продольную срединную стернотомию.
После вскрытия грудной клетки продольно спереди от диафрагмального нерва рассекается перикард. В момент его вскрытия из полости перикарда выделяется большое количество крови и сгустков. Из раны сердца изливается кровь. Для проникающих ранений левых отделов сердца характерно поступление алой крови. Кровотечение из желудочков иногда пульсирующее. Вместе с тем при гипоксии и в связи с низким насыщением крови кислородом цвет крови из левых отделов может быть темным. Для временной остановки кровотечения рана сердца прикрывается пальцем. Дефект в стенке сердца ушивается нерассасывающимся шовным материалом.
Зашивание ран желудочков чаще всего производится обычными узловыми или П–образными швами на синтетических прокладках. Проколы делают через всю толщу миокарда, отступив от краев раны на 0,5–0,8 см.
При расположении раны вблизи коронарных сосудов используют П–образные швы с подведением их под сосудистые пучки. Раны стенки желудочков больших размеров ушиваются с первоначальным наложением широких П–образных швов, сближающих края раны. Раны тонкостенных предсердий ушиваются узловыми П–образными швами на синтетических прокладках, атравматической иглой, кисетными швами на прокладках, непрерывным швом после бокового отжатия стенки предсердия зажимом. Раны восходящей аорты длиной менее 1 см ушиваются наложением на адвентицию аорты двух кисетных швов. Внутренний кисетный шов проходит не ближе 8–12 мм от края раны. Перикард ушивается редкими швами.
При внезапно наступившей во время операции остановке сердца или фибрилляции производят прямой массаж сердца, внутрисердечно вводят 0,1 мл адреналина и производят дефибрилляцию.
В послеоперационном периоде проводится комплексная терапия и при необходимости топическая диагностика возникшей в результате ранения сердца патологии. У больных с выраженной тампонадой сердца на догоспитальном этапе и в стационаре при крайне тяжелом либо агональном состоянии, если невозможно провести экстренную торакотомию, показано выполнение пункции перикарда из известных точек. Ее целесообразно осуществлять под контролем ЭКГ или УЗИ. При этом появление на ЭКГ экстрасистол или нарушение ритма свидетельствует о контакте с миокардом, а увеличение вольтажа желудочковых комплексов – об эффективности декомпрессии сердца. После аспирации содержимого полости перикарда наблюдаются повышение АД, снижение ЦВД, уменьшение тахикардии. В дальнейшем выполняется операция.
У больных с крайне тяжелой сопутствующей патологией, поступивших через 12–24 ч с момента ранения и имеющих стабильные показатели гемодинамики, пункция перикарда с удалением крови из его полости может быть окончательным лечебным мероприятием.
Читайте также:

