Повреждение локтевого сустава реферат
Обновлено: 04.07.2024
Категории МКБ: Растяжение и перенапряжение капсульно-связочного (S53.4), Травматический разрыв локтевой коллатеральной связки (S53.3), Травматический разрыв лучевой коллатеральной связки (S53.2), Ушиб локтя (S50.0)
Общая информация
Краткое описание
Закрытые повреждения локтевого сустава — травма структур локтевого сустава без нарушения целости кожи [1].
Пользователи протокола: травматологи-ортопеды, хирурги, врачи общей практики, врачи скорой помощи, фельдшера.
Класс I - польза и эффективность диагностического метода или лечебного воздействия доказана и и/или общепризнаны
Класс III - имеющиеся данные или общее мнение свидетельствует о том, что лечение неполезно/ неэффективно и в некоторых случаях может быть вредным
В – результаты одного рандомизировнного клинического исследования или крупных нерандомизированных исследований
С – Общее мнение экспертов и /или результаты небольших исследований, ретроспективных исследований, регистров.

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: плановая госпитализация не проводится.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне (при экстренной госпитализации проводятся диагностические обследования непроведенные на амбулаторном уровне):
1. Сбор жалоб и анамнеза, физикальное обследование.
Диагностические критерии
Анамнез: наличие травмы с прямым (сильный удар по локтю, падение на руку), или с непрямым (резкое вращение предплечья при фиксированной плече) механизмом травмы.
• рентгенография локтевого сустава в двух проекциях: костная патология отсутствует, но выявляются вторичные признаки повреждения мягких тканей: расширение щели сустава, расхождение синдесмоза.
Лечение
Диета – стол 15, другие виды диет назначаются в зависимости от сопутствующей патологии.
Антибактериальная терапия. При воспалении послеоперационной раны и для профилактики послеоперационных воспалительных процессов применяются антибактериальные препараты. С этой целью применяются цефазолин или гентамицин при аллергии на b-лактамы или ванкомицин при выявлении/высоком риске наличия метициллин-резистентного золотистого стафилококка. Согласно рекомендациям Scottish Intercollegiate Guidelines и др. антибиотикопрофилактика при данном виде операций настоятельно рекомендована [2,3,4]. Изменение перечня антибиотиков для периоперационной профилактики должно проводиться с учетом микробиологического мониторинга в стационаре.
НПВС в целях послеоперационного обезболивания следует начинать за 30-60 мин до предполагаемого окончания операции внутривенно. Не показано внутримышечное введение НПВС для послеоперационного обезболивания из-за изменчивости концентраций препаратов в сыворотке крови и боли, вызванной инъекцией [6], исключением является кеторолак (возможно внутримышечное введение).
НПВС противопоказаны пациентам с язвенными поражениями и кровотечениями из желудочно-кишечного тракта в анамнезе. В данной ситуации препаратом выбора будет парацетамол, не оказывающий влияния на слизистую желудочно-кишечного тракта.
Комбинация трамадола и парацетамола является эффективной [6].
Таблица 1. Лекарственные средства, применяемые при повреждениях локтевого сустава (за исключением анестезиологического сопровождения)
Кетопрофен раствор для инъекций 100 мг/2мл в ампулах по 2 мл 150мг пролонгированный в капсулах 100мг в таб. и капс.
В/м введение взрослым рекомендуемая начальная доза составляет 10 мг, с последующим повторением доз до 30 мг каждые 6 часов до максимальной суточной дозы 90 мг/день.
Наблюдаются при падении на вытянутую и отведенную кзади руку.
Рука находится в положении отведения в сторону. Попытка опустить руку вызывает резкую боль. Поврежденное плечо удлинено по сравнению со здоровым. На месте головки плеча определяется западение, головка пальпируется в подмышечной впадине или (редко) спереди под клювовидным отростом.
Привычный вывих плеча наблюдается у лиц, ранее имевших травматический вывих. Возникает от небольшой травмы, иногда по нескольку раз в день. Внешние признаки травмы (боль, отек, кровоизлияние) обычно отсутствуют. Многие больные вправляют вывих самостоятельно.
Лица преклонного возраста иногда не обращаются за медицинской помощью в ближайшем периоде после травмы. Появляющаяся через 6-8 дней имбибиция гематомой кожи клетчатки в области предплечья и локтевого сустава вызывает у них беспокойство и является поводом для обращения за помощью. К этому времени невправленный свежий вывих плеча превращается в застарелый. Закрытое вправление в таких случаях нередко не удается, требуется оперативное вмешательство.
Диагноз легко устанавливают на основе характерных симптомов. Вывих плеча необходимо дифференцировать от перелома шейки плеча, при котором нет удлинения плеча, рука приведена к туловищу и отведение вызывает резкую боль. При осмотре пострадавшего необходимо проверить пульсацию на лучевой артерии и функцию тыльного разгибания кисти, так как в некоторых случаях при вывихе плеча наблюдаются повреждения подкрыльцовой артерии и плечевого сплетения.
Вправление вывиха плеча по Кохеру выполняют следующим образом. Пострадавшего укладывают на спину, на кушетку, производят анестезию плечевого сустава. Правой рукой охватывают локтевой сустав правой руки больного (при правостороннем вывихе), а левой рукой - лечезапястный сустав и постепенно сильно натягивают плечо. Также постепенно поворачивают плечо кнаружи таким образом, что предплечье больного оказывается во фронтальной плоскости. Локоть выводят кпереди. Не меняя положения локтя, ротируют плечо внутрь и руку кладут на левое (здоровое) плечо. Вправление может произойти в любой момент нередко со "щелчком". Плечо принимает обычную форму, движения становятся свободными и безболезненными. После вправления накладывают повязку Дезо.
Госпитализация при неудаче вправления вывиха показана в травматологическое отделение.
1.2 Переломы верхнего конца плечевой кости
Чаще всего наблюдаются переломы хирургической шейки плеча, отрывы большого бугра, реже - переломы анатомической шейки. Большинство пострадавших - лица пожилого возраста; механизм травмы - падение на локоть, на область плечевого сустава.
Пострадавшие отмечают резкую боль в области плечевого сустава.
Руку, согнутую в локте и прижатую к туловищу, поддерживают здоровой рукой. Плечевой сустав увеличен в объеме, там же определяется резкая болезненность при пальпации и осторожных движениях. Редко можно почувствовать крепитацию отломков. При позднем обращении (через сутки и более) в области локтевого сустава и предплечья может появиться имбибиция кожи гематомой.
Диагноз устанавливают с учетом механизма травмы, возраста больных и характерных признаков. Дифференцировать следует от вывихов плеча, ушибов и надрывов надкостной мышцы (увеличение объема плечевого сустава не выражено, резкая боль появляется в определенный момент при отведении руки в сторону или кзади). Иногда сходную клиническую картину с отрывом большого бугра может иметь отрыв длинной го ловки двуглавой мышцы плеча. Болезненность в этом случае будет локализована ниже бугра, отмечается утолщение двуглавой мышцы плеча, особенно при сгибании руки в локтевом суставе.
Неотложная помощь. Руку подвешивают на косынку, при сильных болях - фиксируют к туловищу повязкой Дезо. Вводят для обезболивания 2 мл 50% раствора анальгина. У пациентов пожилого возраста вследствие сильных болей, травматического шока может наступить обострение хронических возрастных заболеваний (стенокардия и др.), поэтому нужно принять для купирования приступа, вплоть до применения наркотических анальгетиков.
Госпитализация в травматологическое отделение.
1.3 Повреждения мягких тканей в области плечевого сустава и плеча
Нередко встречаются в быту и возникают вследствие падения и прямого удара в области плечевого сустава, подъема больших тяжестей. К их числу относятся ушибы плечевого сустава, растяжение и разрыв связок плечевого сустава, разрыв сухожилия длинной головки двуглавой мышцы плеча.
При ушибах плечевого сустава травма возникает вследствие прямого удара. Имеются гематомы и ссадины; отведение плеча в сторону болезненно. Растяжение и разрыв связок возникает чаще всего от непрямой травмы (падение на локоть, на вытянутую и отведенную кзади руку). Внешних проявлений травмы нет, отмечается болезненность при пальпации головки плеча и при отведении руки в сторону. Часто в первые дни после травмы боль незначительная или умеренная, но резко усиливается после повторной небольшой травмы сустава, при неловком повороте руки, надевании одежды и т.д. Отведение руки в сторону значительно ограничено и сопровождается болью. Нередко травма связок принимает хроническое течение и переходит в плече-лопаточный париартрит.
Разрыв сухожилия длинной головки двуглавой мышцы происходит при подъеме больших тяжестей. Больные чувствуют "треск" в области плечевого сусгава, сила сгибания в локтевом суставе значительно уменьшается, изменяется форма двуглавой мышцы. Через 3-4 дня появляется небольшая гематома в верхней трети плеча по наружнопередней поверхности.
Диагноз устанавливают с учетом механизма травмы и характерных признаков, описанных выше.
Неотложная помощь. Производят иммобилизацию руки на косынке.
Госпитализация показана при разрывах сухожилий двуглавой мышцы в травматологическое отделение.
1.4 Переломы диафиза плеча
Переломы диафиза плеча возникают как вследствие непрямой травмы (падение на локоть, резкое выкручивание плеча), так и при прямом ударе по плечу. При переломах в средней трети может быть поврежден лучевой нерв.
Имеются все классические признаки перелома: укорочение и деформация плеча, ненормальная подвижность на месте перелома, крепитация (хруст) отломков. При повреждении лучевого нерва кисть свисает в ладонную сторону, активное тыльное разгибание кисти и отведение большого пальца невозможны.
Диагноз нетруден и может быть установлен уже при осмотре. Необходимо проверить пульсацию на лучевой артерии и функцию кисти. Несмотря на травму лучевого нерва, расстройства чувствительности на кисти могут быть не выражены, так как в состав лучевого нерва входят в основном двигательные волокна.
Неотложная помощь. Необходимо произвести иммобилизацию перелома транспортными шинами ЦИТО, надувными или лестничными шинами. Шину накладывают от здоровой лопатки до основания пальцев. Руку сгибают под прямым углом в локтевом суставе. Для обезболивания вводят 2 мл 50% раствора анальгина или 1 мл 2% раствора морфина.
Госпитализация в травматологическое отделение.
2. ПОВРЕЖДЕНИЯ ЛОКТЕВОГО СУСТАВА И КОСТЕЙ ПРЕДПЛЕЧЬЯ
2.1 Вывихи предплечья
Чаще всего наблюдаются задние вывихи, реже - передние и боковые. Вывихи могут сочетаться с переломами костей, составляющих локтевой сустав. Механизм травмы: падение на кисть руки, попадания в станок, автомобильные травмы.
При заднем вывихе предплечье укорочено и имеется характерная штыкообразная деформация локтевого сустава за счет выстояния локтевого отростка. Пострадавшие жалуются на сильную боль, движения в суставе резко ограничены и болезненны. При попытке разгибания в суставе определяется пружинистое сопротивление.
При переднем вывихе предплечья удлинено в сравнении со здоровой конечностью, в области локтевого отростка определяется западение, функция ограничена меньше, чем при заднем вывихе. При боковых вывихах предплечье смещено кнутри или кнаружи. При передних и боковых нередко имеется повреждение локтевого или срединного нерва с выпадением чувствительности на кисти.
Диагноз устанавливают с учетом механизма травмы, характерного внешнего вида локтевого сустава.
Неотложная помощь. Шинирование локтевого сустава. Длина шины - от верхней трети плеча до основания пальцев. Рука согнута в локтевом суставе. Введение обезболивающих средств.
Госпитализация в травматологическое отделение.
При задержке госпитализации вывих должен быть вправлен. Вправление заднего вывиха производят после местной анестезии. Длинную иглу вводят между локтевым отростком и плечом до упора в кость и появлении в шприце крови. Затем инъекцируют 20 мл 1% раствора новокаина. Через 10 минут приступают к вправлению. Помощник фиксирует плечо. Врач сгибает руку под углом 100 и делает тракцию за пальцы кисти. Тракцию (вытяжение) следует производить равномерно, без рывков. Через несколько минут предплечье вправляют с характерным "щелчком". Восстанавливаются свободные движения в локтевом суставе. Руку подвешивают на косынку (в условиях стационара накладывают гипсовую лонгету). При переднем вывихе руку сгибают под острым углом в локтевом суставе, отводят от туловища и производят тракцию за верхнюю треть предплечья по направлению длинной оси плеча. Через несколько минут по достижении хорошего расслабления мышц помощник смещает плечо кпереди. Вывих вправляется. Аналогичным образом вправляют боковые вывихи.
2.2 Переломы костей, составляющих локтевой сустав
Из всех костей, составляющих локтевой сустав, по клиническим признакам можно диагностировать с достаточной достоверностью только перелом локтевого отростка. Переломы других конечностей (мыщелков плеча, головки лучевой кости, венечного отростка) диагностируют предположительно. Окончательный диагноз уточняют при рентгенографии. Травма локтевого сустава - одна из самых частых в детском возрасте.
Ткани, окружающие локтевой сустав, очень хорошо васкуляризованы. Поэтому травма сустава всегда сопровождается гематомой, быстро развивающимся травматическим отеком. При переломе локтевого отростка со смещением отломков путем пальпации можно определить щель между отломками. При переломах мыщелков плеча попытка пассивных движений в локтевом суставе вызывает крепитацию отломков.
Неотложная помощь. Производят шинирование локтевого сустава, вводят обезболивающие - 2 мл 50% раствора анальгина. При сильных болях вводят наркотические анальгетики. Применяют холод для уменьшения отека.
Госпитализация в травматологическое отделение.
При задержке госпитализации - пункция гематомы с соблюдением принципов строгой асептики и введение 20 мл 1% раствора новокаина.
2.3 Перелом диафиза костей предплечья
Может произойти перелом как обеих костей, так и одной (локтевой или лучевой). Перелом наступает вследствие прямого удара по предплечью, затягивания предплечья и кисти в движущиеся части станков, при автомобильной аварии. Перелом одной кости предплечья может сопровождаться вывихом другой.
При переломах обеих костей отмечаются деформация предплечья, патологическая подвижность, боль, крепитация отломков. При переломах одной кости деформация выражена меньше, пальпаторно можно определить место наибольшей болезненности, смещение отломков.
Диагноз установить нетрудно на основании вышеперечисленных симптомов. При тяжелых травмах необходимо проверить положение головок лучевой и локтевой костей. При вывихе их можно легко прощупать под кожей.
Неотложная помощь. Предплечье иммобилизуют лестничной или деревянной шиной, накладывая ее от нижней трети плеча до основания пальцев кисти. Руку сгибают в локтевом суставе под прямым углом. Вводят обезболивающее (50% раствор анальгина - 2 мл). При необходимости вводят наркотические анальгетики.
Госпитализация в травматологическое отделение.
3. ПОВРЕЖДЕНИЕ КИСТЕВОГО (ЛУЧЕЗАПЯСТНОГО) СУСТАВА И КИСТИ
3.1 Переломы и эпифизеолиз дистального метаэпифиза лучевой кости
У женщин эта травма происходит чаще, чем у мужчин. У детей нередко наблюдаются переломы по линии ростковой зоны (эпифизеолизы). Дистальный отломок смещается к тылу, в результате чего образуется штыкообразная деформация. Механизм травмы - падение на кисть руки.
Сильная боль в месте перелома, при смещении отломков - деформация кистевого сустава. Объем сустава увеличен за счет излияния крови. Движения резко ограничены и болезненны.
Диагноз. Характерный механизм травмы, резкая боль и отек в области матаэпифиза лучевой кости позволяют заподозрить перелом лучевой кости. При наличии штыкообразной деформации кистевого сустава диагноз перелома не вызывает сомнений.
Лечение. Доврачебная и врачебная помощь. Необходимо шинировать перелом, наложив шину от основания пальцев до верхней трети предплечья. При сильных болях вводят 2 мл 50% раствора анальгина.
3.2 Ранения кисти с повреждением крупных сосудов , сухожилий и нервов
Ранения кисти с повреждением крупных сосудов, сухожилий и нервов возникают в результате бытовых и производственных травм. Нередко причиной обильного кровотечения является неумело наложенный импровизированный жгут, который сдавливает вены, поэтому необходимо разобраться в причинах кровотечений. Снимают импровизированные жгуты, прижимают лучевую артерию к нижней трети лучевой кости, чтобы уменьшить кровоснабжение кисти. Осторожно осматривают рану, выясняя наличие в ней концов сухожилий, сосудов, нервов.
Неотложная помощь. На рану накладывают стерильную повязку, плотный валик из ваты и туго бинтуют. Необходимость в накладывании жгута на нижнюю треть предплечья возникает редко. Аналогичным образом поступают при травматических отрывах пальцев кисти.
Госпитализация. Больных направляют в специализированное отделение травмы кисти или микрохирургии (при ампутациях).
Переломы пястных костей и фаланг пальцев кисти возникает чаще в результате непосредственного удара.
Наблюдается деформация (при переломах со смещением), припухлость, острая боль, крепитация отломков, подногтевая гематома при переломах ногтевых фаланг.
Неотложная помощь. Переломы фаланг пальцев шинируют шпателем, прибинтовывая его с ладонной стороны. При переломах нескольких костей шину накладывают с ладонной стороны от концов пальцев до середины предплечья.
Госпитализация. Больных направляют при открытых и множественных повреждениях - в специализированные травматологические отделения кисти, при закрытых изолированных - в травматологические пункты.
3.3 Повреждения сухожилий сгибателей
В подавляющем большинстве случаев их причинами являются ранения острыми предметами.
Если были повреждены оба сухожилия, то не сгибаются средняя и ногтевая фаланги пальца; если только глубокое, то не сгибаются ногтевая фаланга. Чтобы проверить это, палец выпрямляют, фиксируют среднюю фалангу и предлагают пострадавшему согнуть ногтевую фалангу.
Неотложная помощь и госпитализация. Больного с повреждением сухожилия сгибателя, наложив ему асептическую повязку, направляют в специализированное отделение травмы кисти для оперативного лечения.
Повреждения сухожилий разгибателя. Характерно отсутствие активного разгибания поврежденного пальца. В ране часто видны концы сухожилия, так как в отличие от сгибателей разгибателя не расходятся далеко.
3.4 Кольцевой отрыв кожи пальца
Кольцевой отрыв кожи пальца происходит в том случае, если пострадавший падает, зацепившись за что-нибудь кольцом, надетым на палец. Образуется круговой дефект кожи от основания до конца пальца с обнажением сухожилий.
Неотложная помощь и госпитализация. На рану накладывают асептическую повязку, смоченную раствором фурацилина, и направляют больного в травматологическое отделение для кожной пластики.
3.5 Сдавление пальца кольцом
3.6 Инородные тела кисти
Чаще всего это швейные иглы, реже - стружка, стекла. Попадают в кисть в результате неосторожности. Пострадавшие часто напуганы вследствие бытующего мнения, что "игла дойдет до сердца". Для удаления иглы пострадавшего направляют в травматологическое отделение, располагающее рентгенотелевизионной установкой, так как мелкие отломки иглы, внедренные в мышцы, удалить без помощи рентгенологического контроля не всегда удается.
Повреждения локтевого сустава составляют 15-20% всех переломов верхней конечности. Они бывают внутри- и внесуставными.
К внутрисуставным переломам относятся чрезнадмыщелковые переломы, Т - и У-образные переломы мыщелков, переломы головчатого возвышения, блока плечевой кости, головки и шейки луча, локтевого и венечного отростков. К внесуставным повреждениям относятся отрывы внутреннего и наружного надмыщелков, метафизарные переломы плеча, когда плоскость излома проходит выше ямки локтевого отростка.
Переломы головки и шейки лучевой кости.
Эти повреждения (рис. 37) возникают при падении на разогнутую вытянутую руку с упором головки луча в головчатое возвышение плеча.
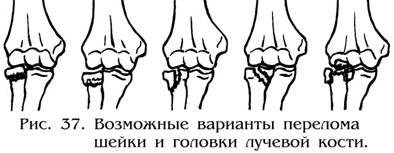
Лечение – консервативное. При переломах без смещения отломков в сустав вводят до 10 мл 1% раствора новокаина, после чего предплечье устанавливается в среднем положении между пронацией и супинацией, а рука сгибается в локтевом суставе под углом 90° и фиксируется задней гипсовой шиной от верхней трети плеча до основания пальцев в течение 2-3 недель. Восстановительное лечение включает назначение только ЛФК. Тепловые процедуры противопоказаны из-за возможного формирования гетеротопических оссифыикатов.
При оскольчатых переломах головки луча со смещением отломков показано оперативное лечение для удаления свободно лежащих фрагментов в суставе. У взрослых при значительном её разрушении показана полная резекция поврежденной головки. У детей в подобных ситуациях стремятся сохранить головку.
Переломы локтевого отростка
Переломы локтевого отростка обычно возникают вследствие действия двух механизмов. Падение или прямой удар по локтю. Мышечный тонус трехглавой мышцы и целостность ее апоневроза определяют, будет перелом со смещением или без смещения. При непрямом механизме травмы, падение на вытянутую руку при согнутом локте и сокращенной трехглавой мышце, возникают поперечные или косые переломы. При обследовании больного отмечается болезненная припухлость и кровоизлияние над областью локтевого отростка. Вследствие неадекватности разгибательного механизма трехглавой мышцы разгибание предплечья невозможно или затруднено. Обязательным симптомом внутрисуставного повреждения является гемартроз. При отрывных переломах с образованием диастаза при пальпации можно определить щель между отломками и усиление боли рис. 38).

Рентгенография уточняет диагноз и вид перелома. Наилучшая проекция для выявления переломов локтевого отростка — боковая при согнутом до 90° локтевом суставе. При переломах без смещения апоневроз трехглавой мышцы остается неповрежденным. Отсутствие смещения на рентгенограмме, проведенной при разгибании предплечья, не считается объективным доказательством перелома без смещения. Расхождение фрагментов на расстояние более 2 мм указывает на перелом со смещением отломков.
У детей эпифиз локтевого отростка оссифицируется в возрасте 10 лет и срастается с локтевой костью к 16 годам. Диагностика переломов у них может быть затруднена.
Лечение. Первая помощь заключается в иммобилизации поврежденной конечности шиной или подручными средствами при сгибании в локтевом суставе под углом 40—90°, применение анальгетиков и придание конечности приподнятого положения.
Переломы без смещения отломков лечатся консервативно фиксационным методом. Иммобилизация поврежденной конечности осуществляется гипсовой шиной, при этом локтевой сустав фиксируется в положении сгибания под углом 50˚—90°, а предплечье - в нейтральном положении. Двигательные упражнения для пальцев кисти нужно начинать с первых дней. Повторное рентгенологическое исследование проводят через 5—7 дней для исключения возможного вторичного смещения отломков. Консолидация наступает через 6—8 недель.
При переломах со смещением отломков 5мм и более (отрывные переломы), при открытых переломах показана операция: открытая репозиция и металлоостеосинтез.
Эпикондилит
Это — хроническое заболевание неясной этиологии. Обычно встречается у больных, имеющих профессию, связанную с круговыми движениями в локтевом суставе. Боль, как правило, исходит либо из области плечелучевого сустава, либо наружного надмыщелка (эпикондилит). Заболевание часто называют малоинформативным термином —теннисный локоть. Возможными причинами его развития называют многие нозологические единицы: артрит плечелучевого сустава, бурсит плечелучевого сустава, травматический синовит плечелучевого сустава, периостит наружного надмыщелка. Однако в настоящее время ни одно из перечисленных не может быть названо единственной причиной этого заболевания.
В анамнезе заболевания обычно можно отметить постепенное нарастание болей тупого характера по наружной поверхности локтевого сустава с иррадиацией в предплечье. Боль усиливается при хватательных или вращательных движениях. Наружный надмыщелок или плечелучевой сустав болезненны при пальпации. В большинстве случаев поражается наружный надмыщелок, хотя в процесс может быть вовлечен и внутренний. При пальпации мыщелка отмечается резкое усиление боли.
Лечение заболевания включает иммобилизацию локтевого сустава в положении сгибания с супинированным предплечьем и разогнутым лучезапястным суставом. Больному следует посоветовать прикладывать сухое тепло и избегать движений в локтевом суставе. Весьма эффективны неспецифические противовоспалительные препараты и местные блокады с кортикостероидами.
Травмы локтя — последствия падений, ударов, неудачных движений. Локализуются в локтевом суставе, окружающих мягких тканях, в тяжёлых случаях затрагивают кости. Травмы локтевого сустава дают о себе знать острой болью, отёчностью в поражённой области, ограниченной подвижностью руки и визуально заметной деформацией. Если вы травмировали локоть, не медлите с визитом к врачу: обратитесь к травматологу или хирургу, пройдите назначенное обследование и лечение.

Симптомы травм локтя
Основной признак травмы локтевого сустава или перелома прилегающих костей — боль. При травматических повреждениях болевые ощущения носят следующий характер:
- пронзительные в момент получения травмы и острые в дальнейшем, а при отсутствии лечения могут перейти в хроническую форму;
- сопровождаются отёчностью в области поражённого сустава, иногда при скоплении большого объема крови образуется гематома;
- усиливаются при малейшем движении рукой, приводят к невозможности полноценно сгибать и разгибать локоть, поднимать и опускать руку, иногда даже шевелить кистью и пальцами;
- сопровождаются неприятными ощущениями, связанными с повреждением кровеносных сосудов и нервов — онемением, покалыванием, чувством бегающих мурашек в области запястья, кисти, предплечья.
В некоторых случаях подвижность поражённой конечности может быть патологической: рука принимает нехарактерную форму, в локте наблюдаются нетипичные движения. При переломах костей возможно выпирание отломков под поверхностью кожи или прорывание кожи и выход их наружу.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 25 Февраля 2022 года
Содержание статьи
Причины
Основная причина травм локтевого сустава — механическое повреждение. Травмирование может произойти при ударе или падении, сильном сдавлении руки и других грубых воздействиях.
В группу риска травмирования входят:
- спортсмены, которые занимаются боевыми искусствами, контактными видами спорта, гимнастикой и другими дисциплинами;
- рабочие, которые выполняют тяжёлый физический труд руками, например, поднимают грузы;
- дети в период активного роста организма, когда кости и суставы еще не окрепли и более подвержены травмированию;
- пожилые люди, у которых хрупкость костей и суставов обусловлена возрастными изменениями в организме.
Разновидности
Травматические повреждения локтевого сустава разделяются на следующие группы:
- ушибы — следствие ударов и падений, чаще всего локализуются в локтевом отростке, мыщелках плеча, околосуставных тканях, затрагивают локтевой нерв;
- растяжения связочного аппарата, при которых происходит частичный или полный разрыв волокон связки;
- вывихи, которые разделяются на изолированные и пронационные подвывихи головки лучевой кости, дивергирующие вывихи с разрывом проксимального сочленения и расхождением в стороны костей предплечья, вывихи предплечья кнутри, кнаружи, кпереди, кзади;
- переломы костей локтевого сустава, в том числе внутри- и околосуставные, открытые и закрытые, без смещения и сопровождающиеся смещением костных отломков.
Диагностика
При подозрении на вывих или перелом локтя врач проводит осмотр повреждённой области, пальпацию, неврологические тесты и специальные функциональные тесты, в ходе которых можно оценить функцию локтевого сустава и выявить нестабильность связочного аппарата. При необходимости назначают дополнительные инструментальные исследования — рентгенографию, компьютерную или магнитно-резонансную томографию:
Чтобы диагностировать травму, определить её степень и подобрать соответствующее лечение, врачи клиники ЦМРТ проводят такие исследования:

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Компьютерная электроэнцефалография

Чек-ап (комплексное обследование организма)
К какому врачу обратиться
Травмы лечит травматолог. Если последствия удара долго не проходят или появились осложнения, нужно получить консультацию узких специалистов: ревматолога или ортопеда.
Лечение травм локтя
Курс лечения при травмах локтевого сустава проводится сразу по нескольким направлениям. Чтобы снять боль и отёчность, пациенту назначают нестероидные противовоспалительные и анальгетики, накладывают местные компрессы, при неэффективности таблеток вводят лекарства в виде инъекций.
Вместе медикаментозной терапией проводят иммобилизацию повреждённой конечности — накладывают фиксирующий ортез или гипс. После срастания костей или восстановления травмированного сустава назначают реабилитацию — физиотерапию, лечебные массажи и физкультуру со специальными упражнениями на улучшение подвижности и восстановление амплитуды движений.
Осложнения
Незалеченный перелом может неправильно срастись, из-за чего пациенту придется повторно обращаться к врачу и вправлять кость. Травматические вывихи без своевременного лечения могут превратиться в привычные вывихи: в дальнейшем пациент будет страдать от повреждений сустава после малейшего механического воздействия на руку.
Кроме того, незалеченные ушибы, переломы и другие травмы локтя чреваты:
- хроническим болевым синдромом, который может остаться даже после заживления повреждения;
- ограничением подвижности, обусловленным болевыми ощущениями и патологической формой травмированных костей и суставов;
- воспалением сустава, мягких тканей и костей при попадании инфекции в открытую рану.
Профилактика травм локтя
Чтобы снизить вероятность травмирования локтя, придерживайтесь следующих рекомендаций:
- всегда выполняйте разминку перед интенсивной физической нагрузкой;
- при необходимости наносите специальные разогревающие мази и применяйте фиксирующие бандажи и повязки во время тренировок;
- соблюдайте осторожность во время движения, особенно в гололед и в других ситуациях с высоким риском падения;
- добавьте в рацион больше продуктов с кальцием и фосфором, принимайте витаминные добавки с микроэлементами, чтобы повысить прочность костей и улучшить состояние суставов;
- регулярно проходите обследования у ортопеда и своевременно лечите заболевания, которые провоцируют чрезмерную хрупкость костей, воспаления и деформацию суставов.
Статью проверил

Публикуем только проверенную информацию
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ

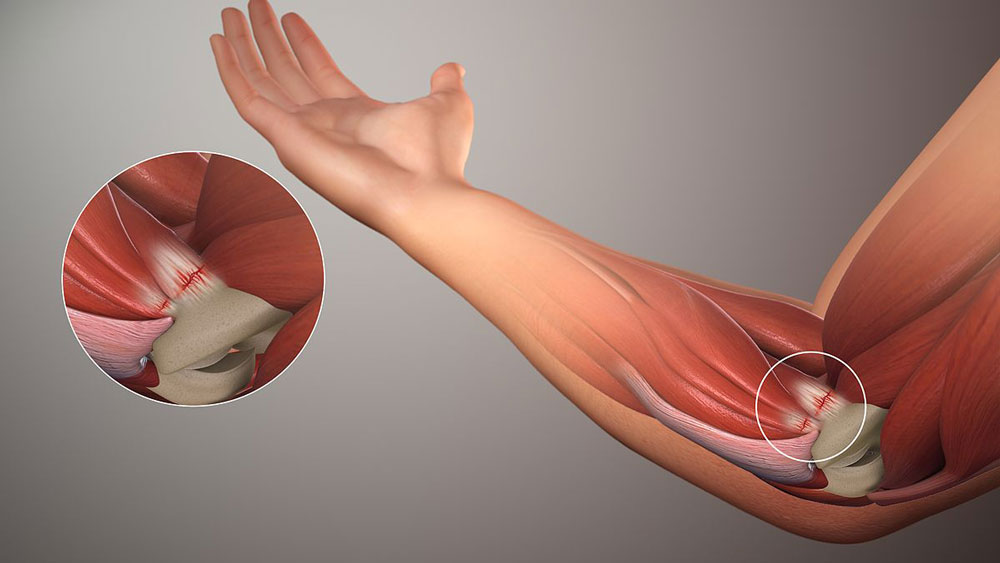
Локтевой сустав представляет собой уникальное соединение трех костей: плечевой, лучевой и локтевой. Это сложный комбинированный сустав, в состав которого входят три простых сустава: плечелоктевой, плечелучевой, проксимальный лучелоктевой. Все они объединены одной общей капсулой и суставной сумкой (полостью). Внутри суставной сумки постоянно вырабатывается синовиальная жидкость, которая служит смазкой для трущихся суставных поверхностей и питанием для анатомических частей. Концы костей покрывает слой надкостницы, который помогает защищать и обновлять костные ткани, а также способствует поступлению питательных веществ из синовиальной жидкости. Все суставные поверхности покрыты суставным хрящом. Локтевой сустав надежно укреплен связками и защищен хорошим мышечным каркасом. Данные особенности позволяют совершать четыре вида движений: разгибание и сгибание, супинацию (вращение предплечья в локтевом суставе, при котором возможно повернуть кисть руки ладонью вверх) и пронацию (вращение предплечья в локтевом суставе, при котором возможно повернуть кисть руки ладонью вниз). Стоит отметить, что конец локтевой кости сверху имеет локтевой отросток, напоминающий по форме крючок. К нему прикрепляется трехглавая мышца плеча. Перелом этого отростка – довольно часто встречающаяся травма.
Виды повреждений
Для локтевого сустава характерны следующие категории заболеваний:
Симптоматика боли
Основной симптом заболеваний локтя – это боль.
Для травматической группы повреждений свойственны такие признаки:
- Пронзительная боль в момент получения травмы
- Отечность и гематома в области локтевого сустава
- Деформация локтя
- Ограничения в движениях рукой, частичная или полная потеря функции конечности
- Или патологическая подвижность и возможность нетипичных для локтя движений
- Онемение или покалывание в районе предплечья, запястья, кисти руки
- Скрип или щелчок при движении локтем
- Любое изменение цвета кожа в области повреждения
- Ощутимое выступание отломков кости под поверхностью кожи
При любом из указанных выше симптомов следует незамедлительно обратиться за помощью в отделение травматологии.
К какому врачу обращаться
Для постановки точного диагноза и назначения правильного лечения необходимо обратиться за помощью к следующим специалистам:
Диагностика
Диагностические мероприятия включают в себя:
- Осмотр врача (пальпация области локтевого сустава)
- Сбор анамнеза заболевания
- Клинический и биохимический анализы крови
- Общий анализ мочи
- УЗИ суставов локтя
Варианты лечения
Лечение во многом зависит от вида и характера перелома в локтевом суставе. При переломах без смещения (например, локтевого отростка) можно обойтись консервативным лечением путем наложения фиксирующей гипсовой повязки на несколько недель. Если произошло смещение сустава, то решается вопрос об оперативном вмешательстве. Для этого осуществляют репозицию отломков (закрытую или открытую). При открытых сопоставлениях обязательна хирургическая фиксация отломков, эта операция называется остеосинтез. Остеосинтез – это соединение отломков костей с помощью специальных фиксирующих средств (костных трансплантатов или металлоконструкций). Если переломы суставной части плечевой кости имеют раздробленный характер, то возможно замещение локтевого сустава протезом. Для восстановления функции локтевого сустава при деформирующих артрозах, а так же при врожденных и приобретенных деформациях и контрактурах другой этиологии в настоящее время проводят остеотомию. Остеотомия – это хирургическая операция, которая помогает устранить деформацию локтевого сустава или улучшить функцию опорно-двигательного аппарата путем искусственного перелома с дальнейшей фиксацией для придания функционально выгодного положения. После любого хирургического вмешательства пациенту назначаются реабилитационные мероприятия, составленные лечащим врачом индивидуально для каждого.
Читайте также:

