Перспективы развития системы медицинской реабилитации в российской федерации реферат
Обновлено: 25.06.2024
Год: 2020 Том: 2 Номер журнала: 2
Тип статьи: научно-практическая
УДК: 616.036.82/.85
Аннотация:
Введение. Проблема неполнофункционирующих граждан является актуальной и современной для любой страны мира, так как любой человек в определенный момент жизни может испытывать ограничения в своем функционировании. Имеют место хронические заболевания, которые приводят к ограничениям его жизнедеятельности, снижению качества жизни и инвалидности, существует ряд остро возникших заболеваний, результатами которых являются остро проявившиеся инвалидизирующие последствия у того или иного индивидуума.
С целью профилактики инвалидности, снижения или полного устранения инвалидизирующих последствий заболевания или травмы должна осуществляться реабилитация, включающая не только медицинские, но и профессиональные, социальные мероприятия.
Цель. Изложение исторических аспектов становления реабилитации, современного состояния, системы реабилитации в Республике Беларусь, перспектив развития реабилитационного направления.
Материалы и методы. Представлены основные исторические этапы становления реабилитации. Приводится современный взгляд на последствия болезни с позиций реабилитации, а также на обеспечение надлежащего качества реабилитационной помощи. Описывается система медицинской реабилитации в Республике Беларусь. Излагаются перспективы дальнейшего развития реабилитации.
Результаты. В историческом аспекте человеческое общество прошло большой путь в понимании оказания реабилитационной помощи неполнофункционирующим гражданам, то есть людям со стойкими последствиями заболеваний и травм. Сегодня используются современные взгляды на последствия болезни для максимальной объективизации состояния пациента и определения его нуждаемости в конкретных видах социальной помощи и защиты. На лидирующее место выходит качество оказания медицинской помощи. Современное состояние общества предопределяет основные направления и перспективы дальнейшего развития реабилитации.
Заключение. Поступательное развитие общества предопределило поступательное развитие реабилитации как направления, способствующего максимальной интеграции неполнофункционирующих граждан в семью, коллектив, общество. В последнее десятилетие реабилитация получила дальнейшее развитие. Сегодня созданы национальные системы реабилитации в разных странах. В Республике Беларусь успешно функционирует этапная система медицинской реабилитации. Происходящие в современном мире медикодемографические и социально-экономические аспекты определяют перспективные направления дальнейшего совершенствования реабилитации.
Список цитируемой литературы:
Восстановительная медицина как самостоятельное направление медицинской науки и практического здравоохранения сформировалось в России сравнительно недавно. Точкой отсчета в этом процессе может считаться 1993 год. когда на факультете последипломного образования врачей в ММА им. И.М.Сеченова была образована первая в России кафедра восстановительной медицины.
Необходимо отметить, что изначально в основу восстановительной медицины (ВМ) были положены профилактические принципы охраны здоровья здорового человека. Проблема охраны здоровья здоровых в Российской Федерации рассматривалась с позиций ее безусловной актуальности как фактора национальной безопасности и стратегической цели отечественного здравоохранения. Особенно остро потребность в формировании нового профилактического направления в виде ВМ обнаружилась в России после реформ 1991 г. на фоне критического снижения уровня популяционного здоровья. В последующем эта необходимость еще более усилилась в связи с разразившимся демографическим кризисом, прогрессирующей нехваткой сил и средств для обеспечения необходимого объема и качества медицинской помощи все более возрастающему потку больных людей и инвалидов. Немаловажное значение при этом имели такие факторы, как нереализованность декларированных ранее приоритетов профилактической медицины; направленность существующих правовых, экономических, социальных, медицинских институтов управления здоровьем на лечение больных и реабилитацию инвалидов, но не на предупреждение болезни; отсутствие цельной инфраструктуры оздоровительных и профилактических медицинских организаций, системы подготовки соответствующих специалистов.
В процессе развития ВМ как отрасли медицины, постепенно, исходя из запросов практического здравоохранения и потребности в интеграции различных оздоровительно-реабилитационных технологий, сфера компетенции этого нового направления была расширена от восстановления здоровья у практически здорового человека до восстановления важнейших функций организма на всех этапах профилактики и медицинской реабилитации. Таким образом, были реализована идея формализации очень емкого направления системы оздоровительно-реабилитационной помощи населению, интегрирующего разнообразные виды и формы: от самооздоровления до специализированной и высокотехнологичной медицинской реабилитации.
Диагностические технологии восстановительной медицины, включают следующие основные группы:
1. Методы паспортизации здоровья, направленные на изучение инди- видуальных особенностей, текущего функционального состояния человека и
Сборник материалов общероссийской научно-практической конференциир
определение их соответствия популяционным стандартам и референтным величинам.
Методы сертификации (экспертизы) здоровья, определяющие соответствие изучаемых показателей требованиям, предъявляемым особыми видами деятельности человека.
Мониторинг и диспансерно-динамическое наблюдение за состоянием здоровья, продольные исследования по выявлению факторов риска и прогноз развития заболеваний.
Следует отметить, что научные разработки по проблемам оценки и восстановления адаптивных возможностей организма при воздействии различных неблагоприятных факторов внешней среды относятся к безусловным достижениям отечественной медицинской науки. Подходы к изучению механизмов адаптации были заложены исследованиями И.М. Сеченова и В.В. Пашутина еще в XIX веке. Однако по настоящему грандиозный размах и Шубину исследования в этой области приобретают, начиная с 30-х годов XX столетия. Развитие техники, прежде всего авиационной и глубоководной, освоение регионов со сложными климато-географическими условиями стимулировало проведение как фундаментальных, так и прикладных научных исследований, направленных на изучение реакций организма на измененные условия среды и деятельности, а также на разработку средств защиты и жизнеобеспечения человека в неблагоприятных условиях. Теоретические и практические разработки в этих направлениях, выполненные в школах, возглавляемых академиками Н.Н. Сиротининым, И.В. Давыдовским, В.В. Лариным. О.Г. Газенко, В.И. Казначеевым, Н.А. Агаджаняном, В.А. Пономаренко, А.И. Григорьевым, К.В. Судаковым, Б.Т. Величковским, А.Н. Разумовым, Г.П. Ступаковым, И.Б. Ушаковым и другими видными российскими учеными, позволили разработать критерии адаптации к действию различных неблагоприятных факторов среды и деятельности человека, изучить механизмы их воздействия и разработать способы повышения адаптивных возможностей организма.
Принципами резервометрии являются:
• Модульный принцип построения от экспресс-анализа до схем углубленного обследования.
• Экспрессивность и неинвазивность методик основного скринингового модуля.
• Количественная оценка резервов основных функциональных систем организма путем анализа их расчетных и фактических показателей.
• Интегральная оценка функциональных резервов организма.
Вполне очевидно, что разработка диагностических технологий оценки функциональных резервов человека, хотя и имеет свое самостоятельное значение, в основном в плане экспертизы у лиц опасных профессий, но и в этом и в других случаях, главным образом направлено на разработку способов восстановления здоровья человека и критериальную оценку их эффективности.
Восстановительно-корригирующие технологии ВМ включают обширный арсенал традиционных и современных лечебно-оздоровительных методов, среди которых широкое применение находят использование природных и преформированных физических факторов, а также лечебно-оздоровительные рационы, фитотерапия, гомеопатические средства, пищефармацевтическая коррекция, ароматерапия, рефлексо-психотерапевтические и био-энергоин- формационные и другие воздействия.
Принципами коррекции функциональных резервов являются:
Применение преимущественно немедикаментозных технологий.
• Комплексное применение корригирующих технологий с учетом аддитивности и потенцирования эффектов различных методик восстановления функциональных резервов.
Использование эффектов гормезиса, малых доз и факторов низкой интенсивности, корригирующих воздействий.
Применение технологий с учетом биоритмов физиологических параметров.
• Учет индивидуальной чувствительности к оздоровительно-профилактическим воздействиям и принципа биологической обратной связи.
• Стимулирующие (тренирующие) воздействия должны сочетаться с восполнением возможного субстратного коферментного и элементного дефицита.
• Корригирующие технологии должны быть построены на принципах доказательности, сравнительном анализе эффективности по отношению к аналогам и высокой воспроизводимости.
• Должны быть определены и желательны возможности технологии для применения в амбулаторных и домашних условиях.
• Преимущества конкретной технологии перед аналогами должны быть сформулированы в виде показаний, отражающих снижение функциональных резервов и другие индивидуальные особенности функционального состояния, по отношению к которым данная методика является эффективной.
• Должны быть определены абсолютные и относительные противопоказания к применению технологий, возможность их сочетания с другими способами восстановления функциональных резервов организма.
Преимущества немедикаментозных способов восстановительной коррекции функциональных резервов ранее были доказаны по следующим позициям:
- в основе механизмов действия заложена активация эндогенных биорегуляторов. что обеспечивает отсутствие явлений привыкания, характерных для лекарств, но сопровождается тренирующими эффектами по отношению к регулируемым функциональным система организма;
- отсутствие аллергенного, тератогенного, токсического и других побочных эффектов, свойственных медикаментозной терапии;
- при наличии заболеваний немедикаментозные технологии позволяют существенно снижать эффективные дозы лекарственной терапии или полностью обходиться без лекарств;
- благотворное влияние на психоэмоциональную сферу пациентов, воздействие сочетается с приятными ощущениями во время и после процедур;
- доступность основных немедикаментозных технологий (физические упражнения, закаливание, дыхательная гимнастика, аутогенная тренировка и др.) для самооздоровления широких слоев населения;
- высокая технологическая и экономическая эффективность в профилактике заболеваний и инвалидизации у населения;
- сознательное самооздоровление с применением нелекарственных методик способствует формированию культуры здоровья, утверждению здорового образа жизни, противостоит вредным привычкам и негативным социальным явлениям;
- немедикаментозные технологии укрепляют репродуктивное здоровье, не противопоказаны беременным и детям, начиная с рождения;
- высокая эффективность в формировании здоровья на всех этапах филогенеза и в профилактике старения.
Отличительной ее особенностью является профилактическая направленность, реализуемая путем решения проблем, связанных с повышением адаптивных возможностей человека в целях восстановления и укрепления здоровья, повышения профессиональной надежности и долголетия на основе преимущественного применения природных и искусственных физических факторов, физических упражнений и факторов традиционной терапии.
Социальное значение данной специальности состоит в реализации нового направления в медицине, ориентированного на создание системы лечения и воспроизводства здоровья человека, в виде комплексных лечебно-профилактических и медико-социальных мероприятий, ограничивающих формирование потока больных, обеспечивающих поддержание оптимальной работоспособности и качества жизни. Указанный эффект достигается благодаря формированию системы контроля и управления состоянием функциональных резервов человека на всех этапах лечения, профилактики и медицинской реабилитации.
Среди областей исследований по данной специальности указаны:
Разработка теории и организационно-методических принципов восстановительной медицины как нового направления в профилактической медицине, ориентированного на создание системы охраны здоровья здорового человека, профилактику заболеваний и на медицинскую реабилитацию.
Изучение механизмов влияния лечебных физических факторов на адаптивную саморегуляцию функций с учетом специфики воздействия и состояния функциональных резервов организма человека в целях создания новых сис- темно-аналитических, психофизиологических и информационных технологий и методов лечения больных, профилактики заболеваний и медицинской реабилитации пострадавших.
Разработка новых диагностических, профилактических и лечебно-вос- становительных технологий использования лечебных физических факторов, физических упражнений, факторов традиционной терапии в целях активного сохранения и восстановления здоровья при действии неблагоприятных факторов среды и деятельности, а также медицинской реабилитации больных.
Разработка методов рационального использования средств физической культуры и спорта для укрепления здоровья и профилактики заболеваний, повышения волевых, психофизических качеств личности, физической рабо-
госпособности. эмоциональной устойчивости, эффективных мероприятий предупреждения заболеваний и травм у спортсменов, разработки наиболее рациональных гигиенических условий физическою воспитания, медицинского контроля за функциональным состоянием лиц, занимающихся спортом, а также программ восстановления функций и реабилитации спортсменов.
Разработка теории и практики организации и оптимизации санаторно-курортного обеспечения, оздоровления и медицинской реабилитации на базе современных оздоровительных, профилактических и лечебно-восстановительных технологий, способов охраны и рационального использования курортных ресурсов.
Заметим, что как одна из немногих, данная специальность предусматривает защиту квалификационных научных работ по 3-м отраслям науки: медицинским. биологическим и психологическим. Отдельно необходимо отметить, что с открытием новой комплексной специальности под шифром 14.00.51. особое развитие получили научные исследования в сфере традиционной медицины, рефлексотерапии, мануальной терапии и других направлений, которые не находили своего места в номенклатуре специальностей научных работников. В результате были разработаны автоматизированные комплексы рефлексотерапии, обоснованы техники мануальной терапии при вертеброгенных и нейро- висцеральных нарушениях, показана эффективность акупунктурного применения различных физических факторов и медикаментов, выполнены системные исследования по гомеопатии и музыкотерапии.
Разработку научных проблем ВМ на 2007-2012 годы планируется осуществлять в рамках отраслевой научной программы и плана работы Научного совета РАМН и Минздравсоцразвития по восстановительной медицине, курортологии и физиотерапии. Среди запланированных исследований:
Анализ медико-биологических и эколого-социальных проблем, разработка организационно-методических подходов формирования системы активного сохранения и восстановления функциональных резервов человека во всем диапазоне условий среды обитания и деятельности.
• Разработка новых диагностических технологий ВМ с учетом достижений фундаментальной науки на базе автоматизированных методов оценки резервов здоровья.
Создание на этой основе про!раммных средств формирования индивидуальных программ оздоровительных мероприятий, медицинской реабилитации и санаторно-курортной помощи.
• Создание системы мониторинга функциональных резервов у населения, в том числе по отношению к различным профессиональным группам.
• Разработка новых образцов медицинского оборудования оздоровительного и реабилитационного назначения, реализующего в оптимальном для пациента режиме и сочетании воздействие нескольких лечебных факторов.
• Разработка технологий самоконтроля и самокоррекции состояния здоровья, доступных населению, в том числе, для применения в домашних условиях.
• Разработка укороченных курсов санаторно-курортного оздоровления и реабилитации, показаний, стандартов и организационных форм их применения в практике санаторно-курортных учреждений.
• Разработка протоколов медицинской реабилитации больных на основе изучения эффектов сочетанного применения современных лекарственных средств и немедикаментозных технологий ВМ в организациях восстановительной медицины, включая санаторно-курортные.
• Создание ресурсосберегающих и высокотехнологичных корригирующих технологий ВМ на основе комплексного применения лечебных природных факторов.
• Разработка научно обоснованных критериев и автоматизированных систем оценки эффективности лечебно-профилактических восстановительных мероприятий.
Медицинская помощь по восстановительной медицине, оказываемая в рамках санаторно-курортной медицинской помощи, может осуществляться: санаторно-курортными учреждениями (санаторий, детский санаторий, санаторий для детей с родителями, санаторий-профилакторий, санаторный оздоровительный лагерь круглогодичного действия и др.);
санаторно-оздоровительным отделением центра восстановительной медицины и реабилитации.
Медицинская помощь по восстановительной медицине может оказываться учреждениями частной системы здравоохранения в соответствии с действующим законодательством Российской Федерации.
Учреждения здравоохранения (их отделения, кабинеты), оказывающие медицинскую помощь по восстановительной медицине, осуществляют свою деятельность в соответствии с устанавливаемым порядком и положениями об организации их деятельности.
Оказание медицинской помощи по восстановительной медицине осуществляется медицинскими работниками учреждений здравоохранения (их отделений, кабинетов): врачами по восстановительной медицине и другими вра- чами-специалистами, имеющими подготовку по восстановительной медицине,
а также врачами-физиотерапевтами, врачами-психотерапевтами. врачами-реф. лексотерапевтами, врачами-диетологами, врачами по лечебной физкультуре врачами мануальной терапии, медицинскими психологами, а также медицинскими сестрами, имеющими подготовку по восстановительной медицине, по физиотерапии, по медицинскому массажу, по функциональной диагностике инструкторами по лечебной физкультуре в соответствии с установленным порядком.
В данной работе проводится анализ роли медицинской реабилитации в сохранении и восстановлении здоровья граждан, а также доказывается необходимость внедрения и широкого применения малоиспользуемых в практике немедикаментозных форм реабилитации.
Ключевые слова
Статья
Целью нашего исследования явилось проведение анализа роли медицинской реабилитации в сохранении и восстановлении здоровья граждан.
Согласно определению ВОЗ, реабилитация представляет собой динамическую систему взаимосвязанных медицинских, психологических, социальных и профессиональных мероприятий, едино осуществляемых и направленных на максимально возможное восстановление физического, психологического и социального статусов больного или инвалида. Основы реабилитационного направления в здравоохранении в нашей стране были заложены еще в годы Великой Отечественной войны, когда приказом Наркомздрава РСФСР и Главного санитарного управления Красной Армии в 1943 году предусматривалась реорганизация 27 наиболее хорошо оборудованных общехирургических госпиталей в специализированные госпитали восстановительной хирургии. Реабилитационный подход, предусматривающий полное или частичное восстановление статуса больного, позволил вылечить и возвратить в строй за весь период войны от 50 до 70% раненых и больных [2]. В последующие годы были созданы различные формы организации реабилитационной помощи населению: отделения восстановительного лечения на базе многопрофильных стационаров и поликлиник, консультативные и организационно-методические центры реабилитации больных и инвалидов. К решению задач реабилитации привлечены дневные стационары и стационары на дому, санаторно-курортные организации, санатории-профилактории предприятий. В Государственной программе развития здравоохранения РФ сформулирована задача разработки и внедрения новых организационных моделей, а также поддержки развития инфраструктуры системы медицинской реабилитации и санаторно-курортного лечения [1].
Развитие и совершенствование реабилитационной помощи населению открывает дополнительные возможности для достижения целевых показателей здоровья населения.
В последние годы активно развиваются высокотехнологичные методы лечения, совершенствуется оказание специализированной медицинской помощи в стационаре. Результаты лечения в этой ситуации зависят не только от уровня стационарной помощи, но и во многом от успешности последующего восстановления пациентов на амбулаторном этапе. Разработка и реализация индивидуальной программы реабилитации пациента с использованием разных ее видов (медицинская, психологическая, профессиональная, социальная реабилитация) позволяет сократить сроки временной нетрудоспособности, снизить первичный выход на инвалидность.Для осуществления этих целей необходимы современные формы организации реабилитации. Предлагается создание мультидисциплинарных центров реабилитации со стационарным и диспансерно-поликлиническим отделами по различным профилям, а также специализированных центров реабилитации (неврологического, кардиологического и т.д.) со стационарным и поликлиническим отделами.
- Стационарный этап, протекающий в обычной палате кардиологического отделения больницы или сосудистого центра.
- Ранний стационарный реабилитационный этап, проводящийся в стационарном кардиореабилитационном отделении кардиологических или многопрофильных стационаров, или Центра реабилитации. Эти два этапа соответствуют периодам развивающегося и рубцующегося ОИМ.
- Амбулаторно-поликлинический реабилитационный этап. На этом этапе больной определяется как субъект с постинфарктным кардиосклерозом, нуждающийся в выполнении комплекса реабилитационных мероприятий и продолжительной вторичной профилактики.
Продолжение кардиореабилитации после кардиологического отделения в стационарном кардиореабилитационном отделении обусловлено, с одной стороны, невозможностью проведения всех реабилитационных мероприятий в обычном кардиологическом отделении, с другой стороны - необходимостью круглосуточного специализированного наблюдения за пациентом [3].
Акцент на развитие стационарзамещающих технологий (дневной стационар, стационар на дому и др.) помогает охватить лечебно-реабилитационными мероприятиями большее количество пациентов, делает более доступной квалифицированную помощь, появляется возможность гармоничного сочетания фармакотерапии и других эффективных методов восстановительного лечения (физиотерапии, психотерапии, кинезотерапии). Использование комплементарных методов в дополнение к фармакотерапии дает возможность повысить эффективность курса реабилитации и снизить его стоимость. Непременным условием успешной реабилитации являются своевременная диагностика ранних форм заболеваний, адекватный отбор пациентов на восстановительное лечение, системное применение комплексных противорецидивных мероприятий [13,14,15].
Еще более усиливается роль реабилитационного подхода в оказании медицинской помощи пациентам в связи с ростом коморбидных состояний. Формирование полиморбидного профиля происходит постепенно и приводит к необходимости приема по жизненным показаниям 5-6 и более препаратов, при этом возрастает риск непредсказуемых взаимодействий лекарственных средств, увеличивается частота побочных эффектов. Активное использование немедикаментозных методов лечения позволяет воздействовать одновременно на несколько заболеваний и факторов риска их развития. Например, лечебная физкультура в реабилитации больных с заболеваниями опорно-двигательного аппарата одновременно может помочь в контроле веса при ожирении, в нормализации артериального давления, уменьшении инсулинорезистентности при сахарном диабете 2 типа. К средствам лечебной физкультуры относят различные физические упражнения: гимнастические, прикладного типа (ходьба, бег, поднимание и перенос предметов), игры и спортивные упражнения, прогулки, экскурсии. Использование для занятий спортивных игр позволяет не только увеличить двигательную активность, но и вызвать положительные эмоции, тонизировать нервно-психическую сферу пациентов. В лечебной физкультуре преимущественно применяют игры, не дающие большой нагрузки на организм и позволяющие ее более или менее точно дозировать. Наиболее распространенными являются настольный теннис, бадминтон, волейбол [13].
Немедикаментозные методы реабилитации особенно актуальны в гериатрической практике. Увеличение доли пожилых пациентов, связанное с общим увеличением продолжительности жизни, диктует новые подходы к оказанию помощи этой группе населения. В Государственной программе развития здравоохранения РФ до 2020 года определены целевые показатели, одним из которых является увеличение ожидаемой продолжительности жизни при рождении до 74,3 лет [1].Основная цель гериатрии состоит в том, чтобы предоставить человеку возможность дожить до физиологической старости и обеспечить ему активно творческое долголетие посредством использования всех средств и методов предупреждения преждевременного старения. Поиск и разработка эффективных медикаментозных и немедикаментозных методов является основным в решении этой проблемы. В результате физиологического и патологического процессов старения органов и тканей реакция организма на действие лекарственных средств значительно меняется. Поэтому в пожилом возрасте многие лекарства либо абсолютно противопоказаны, либо их следует применять с осторожностью, так как возможны возникновение парадоксальных реакций на их прием, развитие тяжелых аллергических и токсических эффектов. Эффективным дополнением к фармакотерапии являются немедикаментозные методы реабилитации, в том числе физиотерапия.
Обычно в лечении пожилых больных используют комплекс физических факторов, содержащий не более двух-трех физиотерапевтических процедур, причем только одна из них может быть общей. Как правило, пациенты хорошо переносят лечение переменным низкочастотным магнитным полем, ультразвуком и ультрафонофорезом, местное применение дециметроволновой и сантиметроволновой терапии, процедур УВЧ, диадинамические и синусоидальные модулированные токи. Пациентам старших возрастных групп назначают крайневысокочастотную терапию, гелиотерапию, нормобарическую гипокситерапию, локальную криотерапию, аутотрансфузию облученной ультрафиолетом крови, лазеротерапию, в том числе внутривенное и надвенное лазерное облучение крови. Таким образом, существующие возрастные ограничения применения части медикаментов у пожилых пациентов должны способствовать более широкому использованию немедикаментозных методов реабилитации, в том числе физиотерапии, так как правильно подобранные физиотерапевтические методики не имеют возрастных ограничений [4].
Одной из эффективных форм оказания реабилитационной помощи являются отделения восстановительного лечения и реабилитации при амбулаторно-поликлинических учреждениях. Структурными подразделениями этих отделений являются физиотерапевтические кабинеты, водогрязелечебницы, кабинеты лечебной физкультуры с механотерапией, многофункциональные тренажерные залы, кабинеты массажа, мануальной терапии и рефлексотерапии, кабинеты психотерапевтической помощи и др. В ходе реабилитации обеспечивается соблюдение основных принципов - индивидуальный подход к пациенту, комплексность воздействия, последовательность и непрерывность, преемственность с другими этапами оказания медицинской помощи [5]. Разработка индивидуальных программ реабилитации базируется на результатах многолетних исследований отечественных физиотерапевтов и реабилитологов. Продолжается изучение эффективности различных методов реабилитации, разработка и утверждение стандартов оказания реабилитационной помощи для оптимизации использования имеющихся ресурсов и повышения качества оказываемых услуг [6].
Развитие современных технологий открывает новые возможности в области медицинской реабилитации. В практику внедряются новые методы и изобретения, позволяющие восстанавливать утраченные функции. В нейрореабилитации стали применяться роботизированные аппараты, работающие в режиме биологической обратной связи, которые компенсируют утраченные двигательные функции организма [7]
Актуальной остается проблема повышения эффективности воздействия физическими факторами. Её решение осуществляется путем оптимизации воздействия, комбинированного использования физических факторов и персонализации физиотерапии на основе четкого определения прогностической эффективности при выборе методики в зависимости от течения, стадии, наличия сопутствующих заболеваний у каждого конкретного пациента.
Благодаря тому, что проводятся экспериментально-клинические исследования в области физиотерапии, были изучены биофизические процессы в организме человека, происходящие под действием электромагнитного излучения сверхвысоких частот, низкоинтенсивного лазерного излучения, что позволило применить эти данные в медицинской практике в виде трансцеребральной магнитотерапии, фотофореза, амплипульстерапии. Разработаны новые сочетанные трансцеребральные методики, в частности одновременное воздействие бегущего импульсного магнитного поля и электрического тока по битемпоральной методике у больных с гипертонической болезнью [9].
Продолжается изучение лечебных эффектов высокоинтенсивного импульсного магнитного поля, мезодиэнцефальных модуляций, интерференционных токов при локальном и трансцеребральном воздействии при синдроме раздраженного кишечника. Эти методы в сочетании с фармакотерапией могут повысить эффективность лечебно-реабилитационных мероприятий [10].
Большой интерес представляют хромо- и лазеротерапия. При сочетании артериальной гипертонии и хронической обструктивной болезни легких применяют инфракрасное импульсное лазерное излучение накожно по точкам, соответствующим рецепторным зонам [11].
В последние годы получен новый импульс к разработке и расширению возможностей традиционного физиотерапевтического метода - лекарственного электрофореза, позволяющего снизить фармакологическую нагрузку на пациента, используя малые дозы препарата, но имеющего ряд неоспоримых преимуществ перед фармакотерапией. В плане разработки новых физико-фармакологических методов было проведено экспериментально-клиническое обоснование методов ультрафонофореза лонгидазы при заболеваниях, сопровождающихся патологией соединительной ткани. Также стоит упомянуть метод физиопунктуры, заключающийся в воздействии на биологически-активные точки организма при помощи различных физических факторов (электрический ток, лазерное излучение), что является гораздо более эффективным, чем традиционная аккупунктура [9].
Проводятся исследования и внедрение новых методов физиотерапии в онкологии, в частности метод квантовой гемотерапии с использованием низкоинтесивного лазерного излучения – внутривенное лазерное облучение крови. Метод фотодинамической терапии – сочетанное использование фотосенсибилизатора, повышающего чувствительность злокачественной опухоли к свету, и лазерного излучения, возбуждающего фотосенсибилизатор с последующей резорбцией опухоли и постепенным замещением ее соединительной тканью - с положительным эффектом применяют в России с 1992 года. Клинические и экспериментальные данные свидетельствуют об имеющихся резервах повышения лечебной активности фотодинамической терапии, вплоть до возможной биотерапии опухолей [12].
Несмотря на развитие новых технологий и методик реабилитации, в общей врачебной практике недостаточно широко используется потенциал методов немедикаментозного воздействия. Возможно, это связано с недостаточной осведомленностью врачей общей практики, других специалистов амбулаторно-поликлинического звена о возможностях и эффективности различных методов реабилитации: физиотерапии, механотерапии, рефлексотерапии, психотерапии и др. Имеющиеся возможности санаторно-курортных учреждений позволяют использовать курортотерапию более интенсивно для реабилитации и рекреации населения. Наиболее доступны для широких слоев населения, в том числе для пожилых пациентов, местные санатории и профилактории, позволяющие проводить реабилитационные мероприятия в привычной климатической зоне и без значительных затрат на проезд. Задачей врачей амбулаторно-поликлинического звена является грамотный отбор пациентов на санаторно-курортное лечение и обеспечение преемственности санаторно-курортного и амбулаторного этапов реабилитации. На наш взгляд, необходимо развивать образовательные программы, нацеленные на ознакомление поликлинических врачей с новыми методами и программами реабилитации, а также включать немедикаментозные методы в стандарты оказания медицинской помощи по различным нозологиям.
Таким образом, развитие реабилитационного направления предоставляет большие возможности для улучшения здоровья населения, увеличения продолжительности жизни, а главное – экономически и социально активного периода жизни, сохранения трудоспособности и снижения инвалидизации. Для этого необходимо не только разработка и внедрение новых организационных моделей медицинской реабилитации и санаторно-курортного лечения, но и широкое использование во врачебной практике уже существующих методов и программ реабилитации, повышение образовательного уровня медицинских работников и выпускников медицинских образовательных учреждений в области реабилитации.
Литература
2. Шеметова Г.Н. Основы реабилитационной медицины// Учебно-методическое пособие. - Саратов. Из-во СГМУ,2010г.-36с
4. Ерохина Г.А. Особенности физиотерапии в комплексномлечении больных пожилого возраста/ Г.А.Ерохина//Физиотерапия, бальнеология и реабилитация.-2012.-№1
5. Шеметова Г.Н, Красникова Н.В., Губанова Г.В., Молодцов Р.Н., Ширшова С.А., Джанаева Э.Ф., Рябошапко А.И. Приоритеты профилактической работы при сердечно-сосудистой патологии cреди лиц трудоспособного возраста. - Монография. - Саратов, издательство СГМУ,2011.-216с
6. Пономаренко Г.Н. Клинические практические рекомендации — новый этапразвития физиотерапии, основанной на доказательствах/Пономаренко Г.Н.// Физиотерапия, бальнеология и реабилитация.-2014.-№2
7. Деминов В.Д.Роботизированная локомоторная терапия в нейрореабилитации/В.Д.Деминов//Вестник восстановительной медицины.- 2013. – №1(47).- с.57-62
8. Гойхбург М.В. Эффективность реабилитации после билатеральной кохлеарной имплантации/Вестник оториноларингологии 2014 –N2 с. 26-28
9. Кончугова Т.В.Основные достижения и направления развития аппаратной физиотерапии / Т.В.Кончугова (и др.)// Вопросы курортологии, физиотерапии и лечебной физической культуры.- 2013. – №1.- с.27-31
10. Луферова Н.Б.Влияние биорезонансной магнитотерапии на психический статус у больных с синдромом раздраженного кишечника/Н.Б.Луферова (и др.)// Вестник восстановительной медицины.- 2013. – №1(47).- с.44-47
11. Никитин А.В.Применение хромо - и лазеротерапии в лечении больных хронической обструктивной болезнью легких в сочетании с артериальной гипертензией/А.В.Никитин (и др.)// Вопросы курортологии, физиотерапии и лечебной физической культуры.- 2014.- №4.- с.3-6
12. Грушина Т.И. Злокачественные опухоли и физиотерапия/ Т.И.Грушина// Вопросы курортологии, физиотерапии и лечебной физической культуры.- 2013.– №1.- с. 70-77
13. Шеметова Г.Н., Орлова Г.Г., Молодцова Е.В., Евсеева И.В. Охрана здоровья железнодорожников: медико-социальная оценка, организация профилактической и реабилитационной помощи. Монография. - Саратов, издательство СГМУ,2010.-188с
14.Шеметова Г.Н. Медико-социальная характеристика и подходы к профилактике болезней костно-мышечной системы// Проблемы социальной гигиены, здравоохранения и истории медицины. – 2003. - №6. – с.7-9
15.Балашова М.Е., Шеметова Г.Н. Факторы риска болезней органов дыхания среди молодежи: выявление и коррекция// Профилактическая медицина. – 2008. – Т.11,№6.- с.12-15
Введение
В данном реферате рассматриваются основные этапы развития медицинской реабилитации. Успехи медицинской науки и резкое увеличение в XX в. числа людей с ограниченными возможностями как последствие многочисленных войн и конфликтов – привели к необходимости переосмысления отношения общества к ним и возникновению реабилитационной науки как самостоятельного направления в медицине. В нашей стране организация структур реабилитационной помощи населению началась в 1970-х годах. Проблемы реабилитации нетрудоспособных и лиц с ограничением жизнедеятельности первоначально рассматривались с позиции медицинской модели, согласно которой инвалидом признавалось лицо, утратившее трудоспособность.
В Российской Федерации с 1995 г. формируется государственная система медицинской реабилитации, развитие которой во многом определяется совершенством законодательной базы. Современная трехуровневая модель реабилитационных и абилитационных мероприятий отражает изменения государственной политики в социальной сфере, целью которых является не только устранение или компенсация функциональных нарушений, но и достижение оптимального уровня биопсихосоциального функционирования лиц с ограниченными возможностями, их активного участия в жизни общества.
В западных странах к тому времени были достигнуты успехи в решении частных вопросов реабилитации, таких как разработка архитектурных решений и приспособлений для облегчения труда и быта реабилитируемых, создание специализированных центров реабилитации . В развивающихся странах организация оказания реабилитационной помощи находилась в основном на очень низком уровне, что было обусловлено низким уровнем развития их экономики. Это не позволяло выделять значительные материальные средства для развития службы реабилитации. Во многих таких странах лечебно-реабилитационные учреждения создавались по инициативе различных общегосударственных и общественных организаций, в которых пользовались услугами иностранного персонала и финансированием из-за рубежа.
Таким образом, особенность медицинской реабилитационной науки и практики – относительно молодой возраст этого направления современной медицины, которое является составной частью комплексного процесса реабилитации. Современная идеология медицинской реабилитации в Российской Федерации, основанная на рекомендациях ВОЗ, является активным процессом, цель которого – не только устранение или компенсация функциональных нарушений, возникших вследствие заболеваний, травм либо дефектов, но и достижение оптимального уровня биопсихосоциального функционирования индивида, выполнения им своих гражданских обязанностей, его активного участия в жизни общества.
СПИСОК ИСПОЛЬЗОВАННОЙ ЛИТЕРАТУРЫ
1. Петровский Б.В. Большая медицинская энциклопедия. Т. 22. 3-е изд. М.: Советская энциклопедия, 1984. 470 с.
2. Иванов Н.Г., Георгиевский А.С., Лобастов О.С. Советское здравоохранение и военная медицина в Великой Отечественной войне 1941–1945 гг. Л.: Медицина, 1985. 304 с.
3. Чазов Е.И. Общие принципы реабилитации больных инфарктом миокарда // Реабилитация и определение трудоспособности больных хронической коронарной недостаточностью. М.: ЦИЭТИН, 1970. С. 5–12.
4. Анохин П.К. Общие принципы компенсации нарушенных функций и их физиологическое обоснование. М.: Медицина, 1977.
5. Шхвацабая И.К., Аронов Д.М., Зайцев В.П. Реабилитация больных ишемической болезнью сердца. М., 1978.
6. Столярова Л.Г., Ткачева Г.Р. Реабилитация больных с постинсультными двигательными расстройствами. М., 1978

Медицинская реабилитация является неотъемлемой частью системы Здравоохранения. Развитие этой области медицинской науки как в России в целом, так и в Оренбургской области имеет большое значение для снижения длительности нетрудоспособности, инвалидизации и социальной дезадаптации.
Однако для улучшения оказания реабилитационной помощи необходимо решить следующие вопросы:
– о пересмотре нормативов сети учреждений социальной реабилитации с учетом территориальных особенностей субъектов РФ;
– рекомендуемых штатных нормативах учреждений социальной реабилитации для детей-инвалидов;
– разработке порядков и стандартов оказания реабилитационных услуг;
– разработке стандартов оснащенности реабилитационных учреждений.
Такой подход благоприятно скажется на уровне оказания реабилитационной помощи и приведет к снижению инвалидизации и улучшению качества жизни пациентов.
Цель данного исследования: провести анализ системы реабилитации в Оренбургской области за период 2009–2015 гг.
По состоянию на 2015 г. в Оренбурге проживает 221,9 тыс. инвалидов, из них — 9,0 тыс. — детей-инвалидов. За период с 2008 по 2015 г. показатели общей инвалидности в Оренбурге снизились, однако увеличились показатели детской инвалидности. Это связано с ранней диагностикой инвалидности.
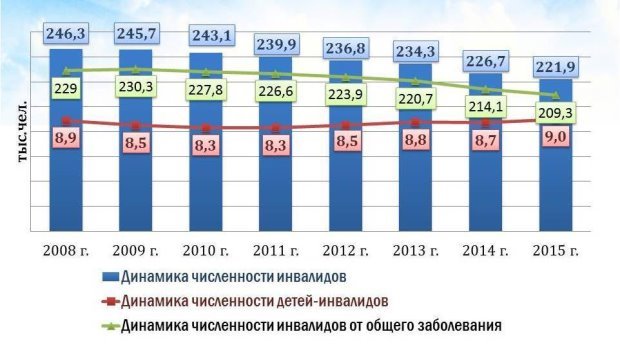
Рис. 1. Динамика численности инвалидов в Оренбургской области (Самохина Т. С., 2016 г.)
При анализе показателей инвалидности по обращаемости населения в Оренбургской области 2009–2013 гг. необходимо отметить снижение общей первичной инвалидности населения за данный период, в основном за счёт значительного уменьшения числаинвалидовпенсионного возраста. Также отмечается снижение числа инвалидов трудоспособного возраста. В то же время относительно стабильным остается уровень инвалидности среди детей от 0–17 лет. Причём уровень инвалидности среди мальчиков (59,2 %) выше чем среди девочек (40,8 %). Это связано в основном с ранней диагностикой инвалидности и ранним началом лечения.

Рис. 2. Динамика показателей инвалидности по обращаемости населения в Оренбургской области 2009–2013 гг.
В целях определения потребности инвалидов в реабилитационных мероприятиях проводится анализ причин и структуры инвалидности населения. В структуре причин взрослой инвалидности в основном преобладают злокачественные заболевания (25,5 %) и болезни системы кровообращения (39,4 %). У детей наибольшее значение имеют психические расстройства (28,8 %), врожденные аномалии (21,4 %), а также болезни нервной системы (17,3 %).

Рис. 3. Первичная инвалидность взрослого населения по классам болезни

Рис. 4. Первичная детская инвалидность по классам болезни
В целях определения потребности инвалидов в реабилитационных мероприятиях, услугах и технических средствах реабилитации используется индивидуальная программа реабилитации инвалидов (ИПР). При реализации ИПР обеспечиваются последовательность, комплексность и непрерывность в осуществлении реабилитационных мероприятий, динамическое наблюдение и контроль за эффективностью проведенных мероприятий. За рассматриваемый период 2009- 2013 год в среднем из разработанных программ было выдано около 99 %. Согласно разработанным ИПР проводимые мероприятия среди взрослого населения направлены на обеспечение профессиональной ориентации (включая профессиональное обучении, переобучение, повышение квалификации), трудоустройство в обычных условиях производства с предоставлением соответствующих условий труда или в специально созданных условиях труда и на дому, технические средства реабилитации. Реабилитационные мероприятия среди детей-инвалидов направлены на обеспечение дошкольного образования и воспитания, получение общего образования в образовательных учреждениях общего назначения, в специальных (коррекционных) учреждениях для обучающихся, воспитанников с отклонениями в развитии или на дому по специальным программам, а также в обеспечении профессиональной ориентации инвалидов (включая профессиональное обучении, переобучение, повышение квалификации) и технических средств реабилитации.


Основными целями Программы являлись:
– формирование оптимальной для инвалидов среды жизнедеятельности;
– создание системы, обеспечивающей комплексную реабилитацию инвалидов, детей-инвалидов и их возвращение к полноценной жизни в обществе;
– обеспечение последовательного улучшения качества жизни инвалидов, детей-инвалидов и повышение уровня их социальной интеграции.
Для достижения поставленных целей программно-целевым методом решались следующие задачи:
– совершенствование методов медицинской, социальной, профессиональной и психолого-педагогической реабилитации инвалидов и детей-инвалидов;
– формирование безбарьерного доступа лиц с ограниченными возможностями к объектам социальной, транспортной инфраструктуры и информации;
– информационное, правовое и методическое обеспечение системы реабилитации инвалидов и детей-инвалидов;
– развитие социального партнерства с общественными объединениями инвалидов.
Программа была рассчитана на реализацию в 2012–2015 годах. Финансирование Программы осуществлялось из городского бюджета.
Объемы медицинской реабилитации за 2015 год по профилям расположились следующим образом: нейрореабилитация- 2477 человек, кардиореабилитация — 938, травмореабилитация- 329, онкореабилитация — 42.
Об эффективности проводимых реабилитационных мероприятий можно судить по показателям удельного веса частичной и полной реабилитации. Так, среди взрослого населения за период 2009–2013 год наблюдается значительный рост частичной реабилитации в виде перехода из Iгруппы инвалидности во II, а показатель удельного веса полной реабилитации относительно стабилен и составляет в среднем 6,6 %.Удельный вес полной реабилитации среди детей инвалидов имеет тенденцию к снижению с 2010 года. В 2013 году показатель достиг лишь 3,3 %.

Рис. 7. Удельный вес частичной и полной реабилитации инвалидов в возрасте 18 лет и старше

Рис. 8. Удельный вес полной реабилитации среди детей-инвалидов
С 1 января 2016 года вступил в силу Федеральный закон, определивший новые подходы в организации работы с инвалидами. Численность инвалидов постепенно снижается и составляет более 11 процентов населения.
Основной задачей является обеспечить внедрение новых форм, принципов и механизмов работы с инвалидами в полном объеме.
В рамках программы:
– дополнительные меры социальной поддержки в 2015 году получили более 6 тысяч инвалидов;
– оказана материальная помощь 28 гражданам на протезно- ортопедические изделия, с целью профилактики инвалидизации и социализации их в общество;
– организована доступность высшего профессионального образования 34 инвалидам, обучающихся дистанционно, из них 18 оказана материальная помощь на оплату обучения;
– приобретено 495 технических средств реабилитации регионального перечня для обеспечения инвалидов, детей-инвалидов, инвалидов и участников ВОВ;
– оказана материальная помощь 31 спортсмену-инвалиду для участия в соревнованиях федерального значения, 280 инвалидам и детям — инвалидам на приобретение корригирующих очков;
– оказана материальная помощь 14 инвалидам по зрению, в т. ч. с 13 сопровождающими лицами, для получения социальной и профессиональной реабилитации во Всероссийском центре ВОС (г. Бийск)
В 2015 года введены новые меры социальной поддержки инвалидов:
– оказание материальной помощи инвалидам, передвигающимся на креслах- колясках, на реконструкцию жилья и оснащение их специальными устройствами (пандус, подъемники) — 24 инвалида;
В 2016 году из средств федерального бюджета выделено около 25 млн. рублей для продолжения работы по обеспечению инвалидов социальными услугами.
Таким образом, реабилитацию следует рассматривать как сложную социально-медицинскую проблему, для решения которой необходимо объединить все усилия в обеспечении инвалидов реабилитационными мероприятиями по улучшению здоровья, а также в создании благоприятных условий, способствующие их социальной адаптации.
Основные термины (генерируются автоматически): медицинская реабилитация, материальная помощь, инвалид, Оренбургская область, реабилитационная помощь, удельный вес, полная реабилитация, техническое средство реабилитации, взрослое население, Российская Федерация.
Читайте также:

