Перелом нижней челюсти реферат
Обновлено: 02.07.2024
Среди повреждений костей лицевого скелета наибольшее значение имеют переломы челюстей. Из них преобладающее число падает на переломы нижней челюсти (70% от всех переломов костей лица).
При травме нижней челюсти чаще наблюдаются двойные и тройные переломы, что объясняется формой ее кости (вид подковы). Сотрясение головного мозга - нередкий осложняющий фактор.
Что провоцирует / Причины Перелома нижней челюсти:
Переломы нижней челюсти возникают в месте приложения травмирующей силы (прямые) и вследствие перегиба (отраженные). Чаще бывают переломы в области клыков, резцов, углов и шеек, реже - венечного отростка. Бывают одиночные, двойные и множественные переломы. Переломы нижней челюсти отличаются разнообразием смещения отломков, что связано с действием мышечной тяги; при переломе тела челюсти смещение выражено резче при расположении линии перелома ближе к углу, чем к подбородку. Переломы в области зубного ряда, как правило, открытые.
Симптомы Перелома нижней челюсти:
Что касается локализации переломов, наиболее частой областью перелома является угол нижней челюсти; затем следуют переломы мыщелковых отростков, коренных зубов и подбородочного отдела. Срединные переломы встречаются реже, что объясняется толщиной челюсти в этой области.
Переломы альвеолярных отростков
Наиболее типичным повреждением нижней челюсти является перелом альвеолярного отростка, или сегмента челюсти. Альвеолярные переломы чаще всего наблюдаются в передней части челюсти (или в области резцов), наиболее подверженной травматическим повреждениям. Жизнеспособные зубы следует сохранять, даже если они оказались вырванными; не следует удалять сегменты альвеол, если они прочно связаны с надкостницей. После хирургической обработки ран полости рта не стоит оставлять пострадавшего с серьезными дефектами альвеол, которые не могут быть исправлены при протезировании. Необходимо прижать зубные сегменты марлевыми тампонами, применяя прямое давление, а затем покрыть их салфеткой, смоченной солевым раствором. Большинство альвеолярных переломов можно затем стабилизировать с помощью проволоки или фиксации дугообразным стержнем.
Переломы мыщелковых отростков
Односторонний перелом мыщелкового отростка вызывает девиацию челюсти в сторону перелома при максимальном открывании рта. При двусторонних переломах в области мыщелковых отростков пациент обычно имеет открытый прикус с контактом лишь между большими коренными зубами при отсутствии соприкосновения резцов.
Срединные переломы
Срединные переломы нижней челюсти легко распознаются по смещению нижних передних зубов и нарушению непрерывности зубной дуги. При бимануальной пальпации отломки могут легко смещаться.
Переломы в области угла и тела нижней челюсти
Неблагоприятные переломы угла нижней челюсти обычно происходят вследствие разрыва собственно жевательной и внутренней крыловидной мышц со смещением проксимального сегмента кверху. Это лучше всего определяется при рентгенографии.
Беззубые переломы
Отсутствие зубов в одном или нескольких фрагментах челюсти может значительно затруднять оценку прикуса; единственным методом точной диагностики переломов при полном или частичном отсутствии зубов является рентгенография.
Для перелома нижней челюсти характерна боль, резко усиливающаяся при попытке движения ею. Рот полуоткрыт. Нарушено правильное соотношение зубов верхней и нижней челюстей. Вскоре возникает отек мягких тканей. При дотрагивании - резкая болезненность в области перелома. Слюна часто бывает окрашена кровью.
В связи с тем, что к кости нижней челюсти прикрепляется ряд мышц, осуществляющих ее движение, их рефлекторное сокращение вызывает смещение отломков челюсти, что усиливает боль, кровотечение, дискомфорт.
При тяжелых травмах возможно обильное кровотечение, развитие затрудненного дыхания, шока.
Диагностика Перелома нижней челюсти:
Внеротовое исследование
Обычно обнаруживаются односторонний или двусторонний отек, деформация и кровоподтеки в области восходящей ветви и (или) тела нижней челюсти. Нижняя челюсть пальпируется, начиная от отростков, по всей длине ее края; при этом отмечается любая болезненность или нарушение контура заднего или нижнего края. Точечная болезненность патогномонична для перелома, определенная деформация часто у нижнего края. Нижнеальвеолярные нервы с обеих сторон проходят через нижнечелюстные каналы и оканчиваются как подбородочные нервы, обеспечивающие чувствительность нижней губы. Ее онемение с одной или с двух сторон четко указывает на перелом нижней челюсти.
Внутриротовое исследование
При исследовании отмечается наличие окрашенной кровью слюны в полости рта вскоре после травмы. Проводится тщательный осмотр полости рта; проверяется целостность нижней зубной дуги, а также наличие зубов; отмечается неровность края зубов. Неправильный прикус может указывать на перелом нижней челюсти. В тех случаях, когда подозревается дотравматическое существование неправильного прикуса, проводится тщательный осмотр зубных лунок. Используется и более простой прием: пациента просят сомкнуть зубы, как при жевании, и сообщить врачу, есть ли изменение прикуса.
Важно также оценить объем движения нижней челюсти: выдвижение ее вперед, боковые экскурсии, открывание и закрывание рта. При этом отмечается любое ограничение подвижности или обращают внимание на сопутствующую боль, связанную с движением челюсти. Односторонний перелом мыщелкового отростка является причиной девиации челюсти в сторону перелома при максимальном открывании рта.
Все отделы челюсти пальпируются с целью выявления болезненности, нарушения целостности слизистой оболочки, наличия кровоизлияний или подъязычной гематомы. Большая подъязычная гематома способна нарушить проходимость дыхательных путей.
Рентгенологическое исследование
Рутинное рентгенологическое исследование нижней челюсти включает выполнение снимков в переднезадней проекции, а также в правой и левой боковых косых проекциях. Все контуры нижней челюсти видны на снимке в переднезадней проекции, но при наложении скуловой кости и сосцевидного отростка невозможно точно определить область головки мыщелкового отростка. На снимке в косой боковой проекции контуры нижней челюсти можно просмотреть от первого премоляра до мыщелка. Во всех случаях следует получить оба латеральных снимка (левый и правый) для исключения двусторонних или множественных переломов.
Для получения рентгенограммы в проекции прикуса трубку рентгеноаппарата располагают непосредственно под поврежденным участком нижней челюсти и направляют на пленку, помещенную на окклюзионной поверхности зубов. Такая проекция используется главным образом для оценки состояния средней части нижней челюсти, особенно в тех случаях, когда наложение теней шейного отдела позвоночника несколько затемняет эту область в переднезадней проекции. При подозрении на перелом мыщелкового отростка производятся дополнительные рентгенограммы. Снимки зубов также дают некоторую информацию, особенно при подозрении на альвеолярные переломы.
Возможно, наилучшей рентгенограммой при подозрении на перелом нижней челюсти является обзорный снимок нижней и верхней челюстей. Такая рентгенограмма дает четкое изображение изгибов поверхности на уровне костей лицевого черепа при прохождении рентгеновских лучей по оси движения вокруг головы. Областей, часто трудных для интерпретации на снимках в переднезадней и боковой косой проекциях, фактически не остается.
Лечение Перелома нижней челюсти:
Постараться подручными средствами остановить или уменьшить кровотечение (тампон, прижатие кровоточащего участка), попытаться устранить причину затрудненного дыхания (положить больного вниз лицом, сместить кпереди язык), при шоке - искусственное дыхание. Вызов "Скорой помощи" должен быть немедленным.
В практике встречаются случаи перелома нижней челюсти и без столь тяжелых последствий. Тогда главная задача при оказании помощи заключается в создании относительного покоя для поврежденного органа. Для этого нижнюю челюсть по возможности осторожно "подводят" к верхней челюсти и фиксируют в таком положении повязкой (марля, бинт, ремень, платок и пр.) через свод черепа. Учитывая возможность сотрясения головного мозга желательна транспортировка в больницу в лежачем положении.
Больным с переломами нижней челюсти абсолютно показано обращение к врачу, поскольку при самолечении обычно возникают осложнения, которые приводят к разрушению самой кости челюсти.
Лечение перелома нижней челюсти заключается в сопоставлении отломков и их фиксации. Иммобилизация обеспечивается проволочными назубными шинами, проволочными или полимерными нитями, остеосинтезом металлическими стержнями, а также с помощью специальных аппаратов. Раны ушивают, при обширных дефектах накладывают проволочные пластиночные швы. Важно обеспечить питание больного высококалорийной пищей, вводимой с помощью поильника или чайной ложки. Для предотвращения травматического остеомиелита вводят антибиотики.
К каким докторам следует обращаться если у Вас Перелом нижней челюсти:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Перелома нижней челюсти, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Классические признаки и симптомы перелома нижней челюсти: 1) анамнестические данные, касающиеся травмы; 2) нарушение прикуса; 3) боль; 4) аномальная подвижность или крепитация отломков; 5) нарушение двигательной функции и ограничение объема движений; 6) деформация лица или зубной дуги; 7) девиация рта при открывании; 8) отек и кровоподтеки; 9) анестезия подбородочного нерва; 10) рентгенологическое подтверждение перелома.
Как и при любом переломе костей лицевого черепа, лечению перелома нижней челюсти должны предшествовать оценка и лечение общих нарушений. Переломы нижней челюсти при отсутствии обширных ран мягких тканей редко лечатся сразу же после травмы.
Существует несколько подходов к обследованию пациента при диагностике перелома. Для полной оценки травмы нижней челюсти необходимо проведение внутри- и внеротового исследования, а также получение серийных рентгенограмм.
Обследование и диагностика
Обычно обнаруживаются односторонний или двусторонний отек, деформация и кровоподтеки в области восходящей ветви и (или) тела нижней челюсти. Нижняя челюсть пальпируется, начиная от отростков, по всей длине ее края; при этом отмечается любая болезненность или нарушение контура заднего или нижнего края. Точечная болезненность патогномонична для перелома, определенная деформация часто у нижнего края. Нижнеальвеолярные нервы с обеих сторон проходят через нижнечелюстные каналы и оканчиваются как подбородочные нервы, обеспечивающие чувствительность нижней губы. Ее онемение с одной или с двух сторон четко указывает на перелом нижней челюсти.
При исследовании отмечается наличие окрашенной кровью слюны в полости рта вскоре после травмы. Проводится тщательный осмотр полости рта; проверяется целостность нижней зубной дуги, а также наличие зубов; отмечается неровность края зубов. Неправильный прикус может указывать на перелом нижней челюсти. В тех случаях, когда подозревается дотравматическое существование неправильного прикуса, проводится тщательный осмотр зубных лунок. Используется и более простой прием: пациента просят сомкнуть зубы, как при жевании, и сообщить врачу, есть ли изменение прикуса.
Важно также оценить объем движения нижней челюсти: выдвижение ее вперед, боковые экскурсии, открывание и закрывание рта. При этом отмечается любое ограничение подвижности или обращают внимание на сопутствующую боль, связанную с движением челюсти. Односторонний перелом мыщелкового отростка является причиной девиации челюсти в сторону перелома при максимальном открывании рта. Все отделы челюсти пальпируются с целью выявления болезненности, нарушения целостности слизистой оболочки, наличия кровоизлияний или подъязычной гематомы. Большая подъязычная гематома способна нарушить проходимость дыхательных путей.
Рутинное рентгенологическое исследование нижней челюсти включает выполнение снимков в переднезадней проекции, а также в правой и левой боковых косых проекциях. Все контуры нижней челюсти видны на снимке в переднезадней проекции, но при наложении скуловой кости и сосцевидного отростка невозможно точно определить область головки мыщелкового отростка. На снимке в косой боковой проекции контуры нижней челюсти можно просмотреть от первого премоляра до мыщелка. Во всех случаях следует получить оба латеральных снимка (левый и правый) для исключения двусторонних или множественных переломов.
Для получения рентгенограммы в проекции прикуса трубку рентгеноаппарата располагают непосредственно под поврежденным участком нижней челюсти и направляют на пленку, помещенную на окклюзионной поверхности зубов. Такая проекция используется главным образом для оценки состояния средней части нижней челюсти, особенно в тех случаях, когда наложение теней шейного отдела позвоночника несколько затемняет эту область в переднезадней проекции. При подозрении на перелом мыщелкового отростка производятся дополнительные рентгенограммы. Снимки зубов также дают некоторую информацию, особенно при подозрении на альвеолярные переломы.
Возможно, наилучшей рентгенограммой при подозрении на перелом нижней челюсти является обзорный снимок нижней и верхней челюстей. Такая рентгенограмма дает четкое изображение изгибов поверхности на уровне костей лицевого черепа при прохождении рентгеновских лучей по оси движения вокруг головы. Областей, часто трудных для интерпретации на снимках в переднезадней и боковой косой проекциях, фактически не остается.
Классификация переломов нижней челюсти по областям
Что касается локализации переломов, наиболее частой областью перелома является угол нижней челюсти; затем следуют переломы мыщелковых отростков, коренных зубов и подбородочного отдела. Срединные переломы встречаются реже, что объясняется толщиной челюсти в этой области.
Переломы альвеолярных отростков
Наиболее типичным повреждением нижней челюсти является перелом альвеолярного отростка, или сегмента челюсти. Альвеолярные переломы чаще всего наблюдаются в передней части челюсти (или в области резцов), наиболее подверженной травматическим повреждениям. Жизнеспособные зубы следует сохранять, даже если они оказались вырванными; не следует удалять сегменты альвеол, если они прочно связаны с надкостницей. После хирургической обработки ран полости рта не стоит оставлять пострадавшего с серьезными дефектами альвеол, которые не могут быть исправлены при протезировании. Необходимо прижать зубные сегменты марлевыми тампонами, применяя прямое давление, а затем покрыть их салфеткой, смоченной солевым раствором. Большинство альвеолярных переломов можно затем стабилизировать с помощью проволоки или фиксации дугообразным стержнем.
Переломы мыщелковых отростков
Односторонний перелом мыщелкового отростка вызывает девиацию челюсти в сторону перелома при максимальном открывании рта. При двусторонних переломах в области мыщелковых отростков пациент обычно имеет открытый прикус с контактом лишь между большими коренными зубами при отсутствии соприкосновения резцов.
Срединные переломы нижней челюсти легко распознаются по смещению нижних передних зубов и нарушению непрерывности зубной дуги. При бимануальной пальпации отломки могут легко смещаться.
Переломы в области угла и тела нижней челюсти
Неблагоприятные переломы угла нижней челюсти обычно происходят вследствие разрыва собственно жевательной и внутренней крыловидной мышц со смещением проксимального сегмента кверху. Это лучше всего определяется при рентгенографии.
Отсутствие зубов в одном или нескольких фрагментах челюсти может значительно затруднять оценку прикуса; единственным методом точной диагностики переломов при полном или частичном отсутствии зубов является рентгенография.
Большинство переломов нижней челюсти можно репонировать и зафиксировать, соединив проволокой в прикусе верхние и нижние зубы. Зубы в щели перелома необходимо удалить, несмотря на шинирование и репозицию отломков. Отсутствие многих зубов в каком-то одном или во всех фрагментах еще более усложняет проблему; однако это еще не является показанием к хирургическому лечению.
Для фиксации переломов нижней челюсти стоматологи используют внутриротовые проволочные шины.
Если имеется перелом нижней челюсти, при котором возможно сопоставление нижнего ряда зубов с противоположным рядом на верхней челюсти, то показана закрытая репозиция. Если линия перелома проходит позади последнего зуба в зубной дуге или в большом сегменте, не содержащем зубов, то чаще всего необходима открытая репозиция.
Во всех случаях переломов нижней челюсти, при которых имеется повреждение мягких тканей и возникает риск загрязнения раны, следует провести профилактику столбняка. Так как большинство переломов нижней челюсти ограничивается полостью рта, всегда существует риск инфицирования. Показана антибиотикотерапия пенициллином или цефалоспорином — обычными препаратами выбора. Однако решение о проведении поддерживающей антибиотикотерапии принимается лишь после консультации с хирургом.
2. ПЕРЕЛОМЫ ВЕРХНЕЙ ЧЕЛЮСТИ
Для большинства переломов верхней челюсти характерен отрыв ее прикреплений к костям лицевого или мозгового черепа. Исследования французского ученого Рене Лефора на рубеже столетий завершились разработкой классификации переломов верхней челюсти в средней части лица.
Горизонтальный перелом верхней челюсти (Лефор I )
Как и при любом переломе типа Лефора, может наблюдаться свободное смещение челюсти. При горизонтальном переломе тело верхней челюсти отделяется от основания черепа над уровнем неба и ниже прикрепления скуловидного отростка.
Линия перелома проходит билатерально от боковых назальных апертур по боковой стенке синусов верхней челюсти до крыловидных отростков основной кости.
Многие горизонтальные переломы верхней челюсти не имеют значительного смешения, и их диагностика может быть ошибочной. Смещение зависит от силы удара и направления тяги мышц.
Этот перелом легче всего диагностируется при захватывании альвеолярного отростка и передних зубов большим и указательным пальцами и получении подвижности кости в переднезаднем направлении.
Отчетливая подвижность всего верхнего ряда зубов свидетельствует о наличии у пациента, по крайней мере, перелома Лефора I. Рентгенологическое исследование часто не позволяет поставить данный диагноз.
Полный отрыв верхней челюсти с носовыми костями (Лефор II )
Линия перелома проходит поперечно по переносью, внутренней стенке и дну глазницы в области скуловерхнечелюстного шва к крыловидным отросткам основной кости.
Вся средняя часть лица, нос, губы и веки отечны.
Отмечаются двустороннее кровоизлияние под конъюнктиву и (часто) наличие крови в ноздрях. При наличии в полости носа прозрачной жидкости необходимо дифференцировать ринорею СМЖ и экстравазацию слизи. Для этого используется тест-полоска с декстростиксом (определение глюкозы) или проводится анализ пробы жидкости (с той же целью).
Небольшое количество жидкости из полости носа наносится на салфетку, и если при высыхании последняя становится жесткой, то это слизь.
У каждого пациента с подозрением на ринорею СМЖ оценка неврологического статуса должна быть проведена до консультации с хирургом.
Ринорея СМЖ является результатом перелома решетчатой пластинки решетчатой кости. Ввиду этого клиническое обследование при подозреваемом переломе Лефора IIследует проводить осторожно, с минимальными манипуляциями. Диагноз перелома Лефора IIобычно подтверждается методом захвата переднего отдела верхней челюсти (как и в случае перелома Лефора I) в сочетании с пальпацией основания носа.
Диагноз перелома Лефора IIобычно подтверждается на рентгенограмме в проекции Уотера при двустороннем исследовании нижнего полукружья глазниц и одновременном получении томограмм обеих глазниц. Необходимы также снимки костей носа.
Полный отрыв или разъединение костей лицевого и мозгового черепа (Лефор III )
Линия перелома Лефора IIIпроходит через лобно-скуловой шов с обеих сторон, пересекает глазницу, основание носа, решетчатую кость и скуловую дугу. Латеральная часть полукружья глазницы отделена, а нижний край глазницы может быть сломан; кроме того, имеются сочетанные переломы скулы. Может также наблюдаться пирамидный или горизонтальный перелом.
Отмечается характерное "блюдцеобразное лицо", что обусловлено смещением кзади под углом 45 ° всей средней части лицевого скелета вдоль основания черепа. В профильном изображении лицо имеет ложкообразное углубление в области носа; у пациента часто возникает открытый прикус. Сохраняется контакт лишь между большими коренными зубами при отсутствии соприкосновения передних зубов или резцов. Ринорея СМЖнаблюдается значительно чаще, чем при переломе Лефора II. Пальпация должна проводиться с осторожностью. Одновременное получение данных о подвижности средней части лица и скуловой кости подтверждает наличие перелома Лефора III.
Диагноз подтверждается при рентгенографии в проекции Уотера и получении двусторонних томограмм глазницы.
Лечение переломов в средней части лица состоит в устранении вдавления отломков и восстановлении нормального прикуса. Необходимы мобилизация костей лица и коррекция смещения скуловой, слезной и других костей. При переломах костей носа обычно производится их закрытая репозиция. Назначаются столбнячный анатоксин и антибиотики (с профилактической целью).
1. Неотложнаямедицинская помощь: Пер. с англ./Под Н52 ред. Дж. Э. Тинтиналли, Р. Л. Кроума, Э. Руиза. — М.: Медицина, 2001
Что такое перелом нижней челюсти? Причины возникновения, диагностику и методы лечения разберем в статье доктора Козлова П. Ю., стоматолога со стажем в 7 лет.
Над статьей доктора Козлова П. Ю. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Перелом нижней челюсти — это нарушение целостности кости в одном или нескольких отделах.
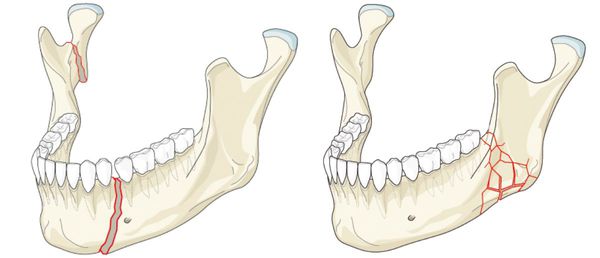
Наиболее частой причиной возникновения перелома нижней челюсти является травматический фактор. В ряде случаев речь может идти о патологическом переломе из-за деструктивных процессов в костной ткани. [1] К таким патологическим процессам относятся:
- кисты челюстей;
- остеомиелит (гнойное воспаление костных тканей);
- онкологический процесс.
Кисты челюстей в основной массе протекают бессимптомно, медленно, но верно разрешая костную ткань. Часто патологический перелом вызвают радикулярные (корневые) и фолликулярные кисты. [2] Первые связаны с изменениями в периапикальных тканях одного или нескольких зубов, вторые являются результатом нарушения прорезывания зубов, чаще нижних зубов мудрости.
При онкологическом процессе нижняя челюсть может быть как первичным очагом, так и местом метастазирования посредством либо прорастания из близлежащих областей, либо распространением с током крови или лимфы. [3] Патологический процесс распространяется до тех пор, пока не разрушит костную ткань нижней челюсти до той стадии, в которой обычное пережевывание пищи может перевести к перелому.
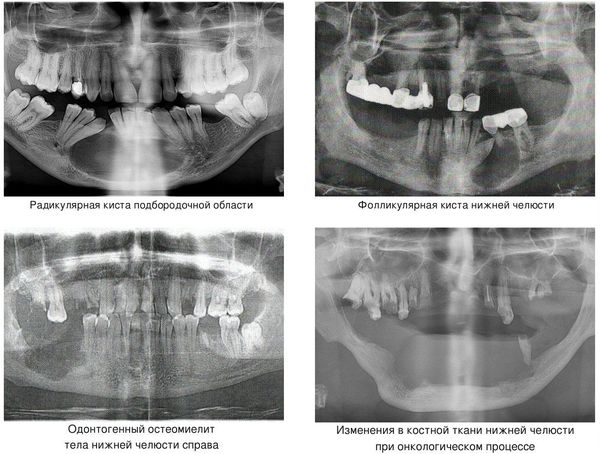
По собственным наблюдениям, считаю, что переломы нижней челюсти можно отнести к сезонным заболеваниям: пик частоты наступает с приходом весны, спад — ближе к зиме. Сезонность объясняется получением травмы в ходе драк, чаще уличных.
Проблема травматизма челюстно-лицевой области является одной из
актуальных. Больные с переломами костей лица составляют от 3 до 8 %
пациентов с переломами скелета и до 30 % стационарных стоматологических
больных. В мирное время частота повреждений костей лица составляет 0,5
на 1000 населения. Очень важно знать методы исследования, применяющиеся
для диагностики и, что немаловажно, дифференциальной диагностики травм,
в частности неогнестрельных переломов, как часто встречающейся (особенно
в последнее время) нозологии. Правильная и своевременная диагностика
дает возможность предоставить пациенту адекватное лечение и снизить риск
возможных осложнений.
Знать методы исследования, принципы диагностики и дифференциальной
диагностики, используемые при переломе нижней челюсти.
ПЕРЕЛОМЫ НИЖНЕЙ ЧЕЛЮСТИ
Переломы нижней челюсти встречаются чаще, чем переломы других костей
лицевого скелета. Этому способствуют анатомо-фи-зиологические
особенности костей нижней челюсти.
Сложная геометрическая форма нижней челюсти и подвижность ее создают
предпосылки для возникновения отраженных, так называемых непрямых
переломов со значительным смещением от-ломков, а расположение нижней
челюсти в нижнем отделе лица делает ее более уязвимой для механических
повреждений.
Локализация линии перелома нижней челюсти определяется не только местом
приложения травмирующей силы, но и наличием участков наименьшего
сопротивления. Такими участками считают среднюю линию, область
подбородочного отверстия, угол челюсти и шейки суставного отростка.
Характер смещения фрагментов всецело обусловлен локализацией линии
перелома, т. е. отношением перелома к месту приклепления мышц,
обеспечивающих движение нижней челюсти. Поэтому при близости линии
перелома к средней линии челюсти смещения может и не быть. В данном
случае действия групп мышц взаимно уравновешены и симметричные отломки,
находясь в равных условиях по отношению друг к другу, не смещаются.
Совсем другие условия возникают при переломе нижней челюсти в области
бокового отдела тела нижней челюсти, например при переломах в области
ментального отверстия. Образующиеся два отломка различны по величине и
испытывают на себе действие мышечной тяги в различных направлениях. На
больший отломок превалирует действие мышц, опускающих нижнюю челюсть, в
то время как меньший отломок находится под воздействием мышц,
поднимающих нижнюю челюсть. Происходит смещение по вертикали, а действие
латеральных крыловидных мышц обусловливает смещение по горизонтали,
главным образом большого фрагмента
При переломе нижней челюсти могут наблюдаться все основные симптомы
переломов костей. Указывая изменения формы лица, зависящие от смещения
отломков, необходимо учитывать нарушения прикуса, соотношения зубных
рядов. В свою очередь нарушение прикуса приводит к расстройству функций,
связанных с движениями нижней челюсти: жевания, глотания, а в ряде
случаев и дыхания.
Как уже указывалось, подковообразная форма нижней челюсти обусловливает
возникновение переломов не только в месте приложения травмирующего
фактора, но в участке альвеолярной дуги. Так, например, удар в
подбородок может вызвать перелом в области шейки суставных отростков, а
удар в боковой отдел тела челюсти — боковой перелом на противоположной.
В зависимости от направления и характера травмирующих сил различают
следующие механизмы возникновения переломов: перегиб, сжатие, сдвиг и
разрыв.
Лечение. Характер перелома, его локализацию, смещение фрагментов и выбор
метода лечения определяют с помощью рентгенографии нижней челюсти.
Основной принцип лечения переломов костей — создание условий покоя
поврежденному органу.
Наиболее распространенные средства иммобилизации при переломах нижней
челюсти основаны на использовании зубов для фиксации ортопедических
конструкций. Как правило, эти конструкции требуют выключения функции
нижней челюсти на длительное время. Это в свою очередь причиняет
дополнительные неудобства больному, так как возникает необходимость в
специальном питании и уходе за полостью рта.
Все виды иммобилизации делятся на временные и окончательные. К временным
видам относятся: внеротовые поддерживающие, так называемые пращевидные
повязки, межзубное и межчелюстное связывания лигатурной проволокой. В
качестве внеротовой поддерживающей повязки может быть использовано
бинтование, при котором относительная иммобилизация достигается
фиксацией нижней челюсти в положении смыкания зубов через подбородок к
своду черепа. Более совершенным видом временной иммобилизации при
переломах как нижней, так и верхней челюстей можно считать стандартную
транспортную повязку, состоящую из жесткой подбородочной пращи и
специальной головной шапочки. Размер подгоняют индивидуально
подтягиванием шнурков; пращу фиксируют к шапочке резиновой тягой.
Межзубное связывание осуществляют проведением через межзубные промежутки
проволочной лигатуры с образованием восьмиобразного шва.
Межзубное одночелюстное связывание может быть использовано лишь при
наличии на костных фрагментах по сторонам от линии перелома не менее
двух устойчивых зубов.
Более надежный временный вид иммобилизации — межчелюстное связывание
зубов путем прикрепления с помощью лигатуры поврежденной нижней челюсти
к неподвижной верхней.
Существует несколько вариантов таких повязок. Наиболее целесообразным
следует считать связывание по Айви. Техника наложения повязки
заключается в следующем: отрезок лигатурной бронзо-алюминиевой проволоки
длиной 6—7 см сдваивают и оба конца ее проводят в межзубной промежуток
устойчивых зубов с язычной стороны за шейки соседних зубов и скручивают
с вестибулярной стороны, чтобы из межзубного промежутка выступала петля
первоначально сдвоенной проволоки. Аналогичную лигатуру накладывают на
контактирующие зубы. После этого отломки устанавливают в правильное
положение и фиксируют связыванием (скручиванием) дополнительной
лигатурой, проведенной через петли на верхней и нижней челюстях. Для
большей надежности иммобилизации такое связывание желательно осуществить
с обеих сторон челюсти.
Все виды временной иммобилизации используют при отсутствии врача,
владеющего специальными видами лечения переломов челюстей, или как
транспортную иммобилизацию. В ряде случаев межчелюстное связывание может
играть роль дополнительной фиксации при окончательном лечении.
Окончательные виды иммобилизации при лечении переломов нижней челюсти
делят на ортопедические и оперативные.
?топедическая иммобилизация с помощью главным образом назубных
проволочных шин. Преимущество назубных шин из алюминиевой проволоки
заключается в простоте их изготовления с помощью доступных инструментов
и материалов. Для шинирования необходимо иметь алюминиевую проволоку
диаметром 2 мм, бронзо-алюминиевую лигатурную проволоку диаметром 0,5
мм, плоскогубцы, кусачки (или ножницы), напильник, крампонные щипцы.
В зависимости от локализации линии перелома нижней челюсти и степени
смещения отломков применяют разные виды проволочных шин: гладкую
шину-скобу, шину с распорочным изгибом, шину с наклонной или опорной
плоскостью, шину с зацепными петлями и др.
При небольшом или легко устранимом смещении, а это обычно бывает при
переломах нижней челюсти вблизи средней линии, можно использовать
одночелюстную шину-скобу. Такую шину изготовляют из отрезка алюминиевой
проволоки длиной 12—15 см. Проволоку изгибают по форме зубной дуги,
чтобы она плотно прилегала к внешней поверхности зубов в области их
шеек. Концы шины заостряют в виде шипов, внедряемых в межзубные
промежутки или охватывающих последний зуб в виде крючков (кламмеров).
Шину фиксируют к каждому зубу лигатурной проволокой. Концы лигатур,
выведенные через межзубные промежутки, проводят над и под шиной и после
скручивания отсекают, а остаток завитка длиной 0,5—0,6 см подгибают под
шину.
При отсутствии зубов в области линии перелома в подбородочной области
происходит смещение фрагментов вследствие расхождения в нижней части
перелома. Это объясняется направлением тяги жевательных мышц вверх и
несколько кнаружи. Чтобы придать большую прочность шине и стабильность
положению отломков, применяют шину с распорочным (П-образным) изгибом.
П-образный изгиб делают по ширине дефекта зубного ряда. Шину с наклонной
или опорной плоскостью применяют для предотвращения боковых смещений.
Для изготовления такой шины следует на стороне, противоположной
перелому, изогнуть проволочные петли так, чтобы образуемая ими плоскость
ложилась на наружную поверхность верхних зубов.
Показанием для применения шины с наклонной плоскостью являются переломы
ветви и шейки суставного отростка, когда преобладает смещение в
горизонтальной плоскости (под влиянием латеральных крыловидных мышц).
Наклонная плоскость изготовляется на стороне, противоположной перелому.
Одним из преимуществ этой шины является сохранение возможности
открывания рта, т. е. функции нижней челюсти.
Опыт показывает, что одночелюстные шины, описанные выше, имеют
ограниченное применение, так как переломы нижней челюсти, не
сопровождающиеся смещением, редки. В основном происходят переломы с
образованием асимметричных отломков, которые под воздействием
прикрепленных к ним мышц смещаются в различных направлениях.
В большинстве случаев при лечении переломов нижней челюсти в пределах
зубного ряда применяют двучелюстные шины с зацепными петлями и
межчелюстной резиновой тягой.
Двучелюстные шины не только хорошо фиксируют отломки, но и выполняют
репонирующую функцию. Шины с зацепными петлями изготовляют из
алюминиевой проволоки, на которой изгибают 5— 6 петель крючков.
После фиксации шин к зубам верхней и нижней челюстей между петлями
натягивают резиновые кольца, которые обеспечивают неподвижность нижней
челюсти и при необходимости эластическое вытяжение костного фрагмента.
Изменяя направление резиновой тяги, можно влиять на направление смещения
отломков.
При оперативной иммобилизации отломков используют внеро-товые
фиксирующие аппараты, накостные и внутрикостные фиксирующие средства.
Внеротовые аппараты основаны на принципе накостного зажима. Зажимы
накладывают чрескожным доступом на костные отломки, а затем скрепляют
между собой с помощью шарниров и внеротовой штанги.
Внеротовую фиксацию применяют при наличии дефекта на костной ткани в
области перелома, когда сближение костных фрагментов влечет за собой
нарушение прикуса. В настоящее время аппараты для внеротовой фиксации
имеют более ограниченное применение, чем ранее, что обусловлено широким
внедрением первичной костной пластики с использованием консервированной
гомокости.
Остеосинтез с применением накостных и внутрикостных фиксирующих средств
заключается в скреплении отломков костей металлическими и биологическими
материалами. Для скрепления отломков нижней челюсти применяют все виды
остео-синтеза, используемые в общей травматологии: накостные пластинки и
рамки, внутрикостные стержни и винты, проволочные швы и др. При
остеосинтезе с помощью П-образной металлической скобы ее внедряют в
кость каким-либо механическим аппаратом.
Из всего многообразия видов остеосинтеза наиболее распространен в силу
относительной простоты проволочный шов. Фиксацию отломков проволочным
швом производят следующим образом: разрезом через кожу обнажают место
перелома, отломки устанавливают в правильном положении, по сторонам от
линии перелома просверливают парные отверстия, через которые проводят
лигатуру, и концы ее связывают. В качестве шовного материала чаще
применяют проволоку из тантала или нержавеющей стали, синтетические
нити. Как правило, проволочный шов по заживлении перелома не удаляют.
Для остеосинтеза переломов нижней челюсти применим клеевой, или
химический, метод. Внедряется гомопластический остеосинтез с
использованием аллогенной кости для создания фиксирующего замка.
Предложены и другие способы иммобилизации фрагментов нижней челюсти,
однако чаще используют указанные способы.
Несмотря на внедрение в медицину новейших методов компьютерной
визуализации, обычное рентгеновское исследование и клиническая
диагностика данного вида травм челюстно-лицевой области нисколько не
утратили своей ценности и в большинстве случаев с их помощью вполне
возможно правильно диагносцировать данную нозологию. Однако
использование таких видов исследования, как компьютерная и
магнитно-резонансная томография, регистрация вызванных потенциалов, на
мой взгляд, вполне оправдано при диагностике переломов нижней челюсти,
сочетающихся с ЧМТ или с нарушением сознания другого генеза, особенно
для уточнения объема поражения нервов и сосудов.
Безрукова В.М., Робустова Т.Г., Руководство по хирургической
стоматологии и челюстно-лицевой хирургии, – М.: Медицина, 2000, 776с.
Швырков М.Б. Неогнестрельные переломы челюстей, М.: Медицина, 1999. –
336с.
Переломы костей нельзя рассматривать только как повреждение костной ткани, нарушение ее целости и анатомической формы. При современном состоянии учения о травматологии лечат не перелом кости, а травмированный орган.
При переломе кости, даже не сопровождающемся нарушением целостности покровных тканей, наблюдается ряд патологических изменений тканей, окружающих поврежденную кость, как-то: травматическая гипертония, нарушение кровообращения, повышенная рефлекторная возбудимость мускулатуры и ряд других изменений, отражающихся на физиологических свойствах поврежденного органа и подлежащих учету врача при лечебных мероприятиях. Поэтому при переломах челюстей различают два момента — патологоанатомический и патофизиологический.
Патологоанатомический момент заключается в воздействии внешней силы, превышающей пределы эластичности костей и нарушающей ее непрерывность. В кости, как во всяком твердом теле, действует сила сцепления между молекулами, или так называемое межмолекулярное напряжение. Эта сила имеет определенный предел. Если этот предел превышается вследствие действия внешней силы на кость путем сжатия, растяжения или сдвигания, то связь между молекулами прерывается и получается сплющивание, разрыв или перелом кости. Таков вкратце механизм нарушения анатомической целости кости. Патофизиологический момент заключается в механизме смещения отломков челюсти.
Переломы различают в зависимости от этиологии, характера перелома, линии перелома и других признаков. В зависимости от этиологического фактора переломы делятся на травматические и патологические.
Травматический перелом происходит в результате воздействия какой-либо внешней силы на челюсти. Травма может быть огнестрельная и неогнестрельная.
Патологический перелом может произойти вследствие болезненного процесса, протекающего в кости (остеомиелит, новообразование, туберкулез, сифилис и т. д.). Так, например, нередко при поражении остеомиелитом нижнечелюстной кости последняя разрушается из-за обширной секвестрации, вследствие чего может произойти самопроизвольный или спонтанный перелом челюсти
Переломы бывают также полные и неполные. Полным называется перелом с нарушением непрерывности поврежденной челюсти. К неполным переломам челюстей относятся вдавления, отломы, трещины.
Переломы делятся также на закрытые и открытые. При закрытых переломах кожные покровы и слизистая не повреждены. Если же целость внешних покровов нарушена травмирующим агентом или острым краем отломков кости, значит имеется открытый перелом. Открытые переломы всегда инфицированы и характеризуются, как правило, более тяжелой клинической картиной, чем закрытые. Переломы тела нижней челюсти и альвеолярных отростков обеих челюстей почта всегда бывают открытыми, ибо слизистая оболочка, покрывающая кость, очень плотно соединена с надкостницей и в большинстве случаев вместе с переломом кости нарушается целость слизистой оболочки. Огнестрельные переломы челюстей часто бывают оскольчатые и осложненные костными дефектами разной величины.
В зависимости от линии перелома различают прямые, поперечные, оскольчатые, продольные, косые и зигзагообразные переломы.
В зависимости от числа отломков переломы бывают одинарные, двойные, тройные и множественные.
По механизму возникновения переломы могут быть прямые и непрямые. Прямые переломы возникают в месте действия травмирующей силы, непрямые — вдали от места приложения силы. Так, примером непрямого перелома может служить перелом в области шеек суставных отростков при ударе в подбородок.
Д. А. Энтин в зависимости от локализации различает на нижней челюсти срединные переломы, расположенные в области центральных резцов, ментальные или боковые переломы в области клыков или ментальных отверстий, ангулярные (угловые) или антиангулярные — в области угла нижней челюсти или впереди угла челюсти, пришеечные (цервикальные), расположенные в области шейки суставного отростка.
На верхней челюсти в зависимости от линии слабости различают три типа переломов, происходящих от механических повреждений и описанных Лефором. Первый тип — неполный поперечный перелом — характеризуется горизонтальным переломом тела верхней челюсти. Линия перелома проходит по нижней линии слабости над альвеолярным отростком и над твердым небом горизонтально назад от нижней части грушевидного отверстия к крыловидному отростку основной кости. Второй тип — полный отрыв верхней челюсти с носовыми костями. Линия перелома проходит через носовые кости, дно глазницы, крыловидный отросток, между скуловой костью и скуловым отростком верхней челюсти.
Третий тип — полный отлом верхней челюсти с носовыми и скуловыми костями. Линия перелома, так же как и при втором типе, проходит через корень носа, но в этом случае граница перелома направляется от нижней глазничной щели поперечно через глазницу кнаружи через край орбиты, проходит выше скуловой кости и через скуловую дугу. Переломы третьего типа сопровождаются повреждением основания черепа.
Все типичные переломы верхней челюсти, кроме переломов первого типа, являются черепно-лицевыми переломами.
И. Г. Лукомский делит переломы верхней челюсти на следующие трупы: переломы альвеолярного отростка, переломы суборбитальные, орбитальные, или суббазальные, и переломы отдельных костей лицевого скелета. В основу своей классификации И. Г. Лукомский кладет близость расположения перелома к основанию черепа. Суборбитальные переломы проходят ниже инфраорбитального отверстия. Они делятся на линейные, дырчатые и оскольчатые. Если линия перелома проходит под основанием или вблизи основания черепа, то переломы называются суббазальными, или орбитальными.
Орбитальные переломы, как расположенные ближе к основанию черепа, более тяжелы, чем суборбитальные.
Переломы на обеих челюстях могут быть еще разделены на переломы с дефектами и без дефектов костной ткани; переломы в пределах зубного ряда и за пределами зубного ряда; переломы челюстей с зубами, сохранившимися на обоих отломках, с сохранившимися зубами на одном отломке и с беззубыми отломками, и, наконец, могут быть еще комбинированные переломы нижней и верхней челюстей (Б. Н. Бынин).
Деление переломов по признаку наличия зубов на отломках имеет большое клиническое значение. Наличие зубов значительно облегчает постановку диагноза и лечение больного. Врач-стоматолог благодаря наличию зубов имеет часто возможность легко и безошибочно без рентгеновского снимка поставить диагноз, определить локализацию перелома, характер смещения и т. д. Еще более важное значение имеет наличие зубов для лечения перелома. Наличие зубов избавляет врача-стоматолога от необходимости прибегать к созданию опорных пунктов в толще кости с целью вытяжения. Они служат сами опорными пунктами для иммобилизации и вправления отломков.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

