Отосклероз реферат с литературой
Обновлено: 06.07.2024
Отосклероз — заболевание, при котором нарушается метаболизм костных тканей в костной капсуле внутреннего уха, в результате чего наблюдается патологическое разрастание кости. Это приводит к нарушениям функций всего звуковоспринимающего и звукопроводящего аппарата с развитием последующей тугоухости.
Симптомы отосклероза
Основную опасность представляет собой длительный бессимптомный период отосклероза. Незаметные и постепенные изменения в костной капсуле могут происходить в течение 2-3 лет, проявляя себя лишь незначительным шумом в пораженном ухе. На этом этапе развития отосклероза изменения могут быть выявлены в ходе планового обследования у отоларинголога, при котором проводится аудиометрия.
По мере развития болезни и отсутствия лечения симптомы отосклероза проявляются следующим образом:
Вне зависимости от причин заболевания и его проявления, лечение отосклероза следует начинать как можно раньше, чтобы предотвратить нежелательные изменения не только в органах слуха, но и в состоянии нервной системы.
Причины
Точные механизмы развития этого заболевания на сегодняшний день неизвестны. Но к наиболее вероятным причинам отосклероза относят следующие факторы:
- Наследственная предрасположенность. По различным оценкам, от 27 до 40% всех больных, диагностированных отосклерозом, имеют в семейной истории случаи этого заболевания у родственников предыдущего поколения. Кроме того, у многих пациентов выявляются генетические дефекты различного характера.
- Эндокринные и метаболические нарушения. В пользу этой гипотезы говорит то, что у женщин, страдающих отосклерозом, ухудшение наблюдается во время беременности.
- К факторам риска, повышающим вероятность развития отосклероза, относят инфекционные заболевания (в частности, корь), постоянные акустические травмы (работа в условиях производственного шума без использования защитных наушников и пр.), а также сосудистые заболевания, при которых нарушается кровоснабжение тканей внутреннего уха.
Общее состояние здоровья, как полагают многие исследователи, имеет косвенное отношение к развитию отосклероза. Не являясь прямой причиной этого заболевания, любое нарушения состояния здоровья (перенесенная простуда, сильный стресс, хроническое заболевания ЖКТ и пр.) может активировать механизмы, непосредственно отвечающие за развитие болезни. Эта теория заслуживает внимания, особенно с точки зрения пациентов с неблагоприятной наследственностью. Так, если в семейной истории были случаи заболевания отосклерозом, регулярные профилактические обследования у отоларинголога и других специалистов является мерой по своевременному выявлению болезни.
Классификация отосклероза
Лечение отосклероза и его проявления во много зависят от формы заболевания. Эту патологию принято классифицировать в зависимости от типа нарушения звуковосприимчивости и звукопроведения:
Кондуктивный отосклероз.
При этой форме заболевания наблюдается исключительно нарушение звукопроведения, которое развилось под влиянием разрастания костных тканей и снижения подвижности стремечка. Лечение отосклероза этого типа относится к самым благоприятным с точки зрения прогнозов, так как позволяет восстановить функции внутреннего уха.
Кохлеарный отосклероз.
Эта форма заболевания характеризуется прогрессирующим ухудшением звуковосприятия. Хирургическое лечение кохлеарного отосклероза может быть малоэффективным, особенно если обращение к врачу произошло на поздних сроках заболевания.
H3:Смешанный отосклероз.
Эта форма заболевания объединяет в себе две предыдущие — снижение остроты слуха вызвано как нарушением проводимости звука, так и его восприятия. Лечение, проводимое при этой форме, позволяет до определенной степени восстановить функции внутреннего уха (до уровня костной проводимости).
Тактика лечения определяется индивидуальными особенностями клинического случая и целесообразностью назначения того или иного метода.
В зависимости от причин заболевания (выявленных или предполагаемых) снижение темпа прогрессирования болезни и лечение отосклероза может проводиться с помощью комплекса лекарственных средств.
Лечение отосклероза
В научно-исследовательском клиническом институте отоларингологии им. Л.И. Свержевского используются как инновационные, так и классические методы лечения отосклероза.
В ходе обследования используется широкий спектр средств и методов, направленных на получение детальной информации касательно степени тяжести изменений. В их числе:
- отоскопия;
- микроотоскопия;
- аудиометрия;
- исследование с камертоном;
- акустическая импедансометрия;
- непрямая отолитометрия;
- вестибулометрия;
- КТ головного мозга;
- Рентгенографическое исследование костей черепа и пр.
Предварительное комплексное обследование позволяет выявить и оценить все особенности клинической картины, и составить индивидуальную программу лечения, максимально эффективную в каждом конкретном случае.
Для записи на первичный прием и составление плана диагностики, звоните по телефонам (495) 633-96-61, 633-99-60.
ФИЛИАЛ №1 (СУРДОЛОГИЧЕСКИЙ ЦЕНТР)
КЛИНИЧЕСКИЙ КОРПУС
ДЕТСКИЙ СУРДОЛОГИЧЕСКИЙ ЦЕНТР
В течение 1-й половины 1999 г. нами было проведено исследование состояния дыхательной системы у студентов лечебного факультета второго курса КазГМУ. Исследование проводилось опросно-анкетным методом. Студентам предлагалось выполнить задания и ответить на вопросы анкеты (приложение 1).
Целью нашей работы является наглядное отображение влияние факторов риска и их негативная роль в формировании кислородной недостаточности.
Мы опирались на широко известные пробы Генчи и Штанге, которые помогают выявить устойчивость исследуемых к гипоксии, и самое главное, способность организма обеспечить нормальную работоспособность в неординарных условиях, что отражает степень его тренированности.
Что такое гипоксия?
Необходимым условием жизнедеятельности любой биологической структуры является непрерывное потребление энергии. Эта энергия расходуется на пластические процессы, т.е. на сохранение и обновление элементов, входящих в состав данной структуры, и на обеспечение ее функциональной активности.
Все животные получают необходимую им энергию при катаболизме содержащихся в пище углеводов, жиров и белков. Однако клетки животных организмов не способны непосредственно использовать энергию питательных веществ. Последние должны предварительно пройти многочисленные превращения, совокупность которых называется биологическим окислением. В результате биологического окисления энергия питательных веществ переходит в легко утилизируемую форму фосфатных связей макроэргических соединений, среди которых ключевое место занимает АТФ. Основная часть макроэргов образуется в митохондриях, в которых происходит сопряженное с фосфорилированием окисление субстратов; следовательно, для нормального энергообеспечения жизненных процессов необходимо, чтобы в митохондрии поступало достаточное количество субстратов и кислорода, происходила эффективная их утилизация и непрерывно образовывались достаточные количества АТФ.
Если потребность в АТФ не удовлетворяется, возникает состояние энергетического дефицита, приводящее к закономерным метаболическим, функциональным и морфологическим нарушениям вплоть до гибели клеток. При этом возникают также разнообразные приспособительные и компенсаторные реакции. Совокупность всех этих процессов называется гипоксией.
Гипоксия встречается весьма часто и служит патогенетической основой или важным компонентом множества заболеваний. В зависимости от этиологии, степени, скорости развития и продолжительности гипоксического состояния, реактивности организма проявления гипоксии могут значительно варьировать, сохраняя, однако, основные существенные особенности. Таким образом, можно определить гипоксию как типовой патологический процесс, возникающий в результате недостаточности биологического окисления и обусловленной ею энергетической необеспеченности жизненных процессов.
В зависимости от причин возникновения и механизмов развития различают гипоксию, обусловленную недостатком кислорода во вдыхаемом воздухе, недостаточным поступлением его в организм, недостаточным транспортом к клеткам и нарушением утилизации в митохондриях.
Соответственно выделяют следующие основные типы гипоксии:
2. Респираторный (дыхательный).
3. Циркуляторный (сердечно-сосудистый).
4. Гемический (кровяной).
5. Тканевый (первично-тканевый).
6. Перегрузочный (гипоксия нагрузки).
По критерию распространенности гипоксического состояния различают:
По скорости развития и длительности:
По степени тяжести:
· Критическую (смертельную) гипоксию.
Защитно-приспособительные реакции при гипоксии
Экстренная адаптация
При воздействии на организм факторов, вызывающих гипоксию, обычно быстро возникает ряд приспособительных реакций, направленных на ее предотвращение или устранение. Важное место среди экстренных приспособительных механизмов принадлежит системам транспорта кислорода. Дыхательная система реагирует увеличением альвеолярной вентиляции за счет углубления, учащения дыхания и мобилизации резервных альвеол; одновременно усиливается легочный кровоток. Реакции гемодинамической системы выражаются увеличением общего объема циркулирующей крови за счет опорожнения кровяных депо, увеличения венозного возврата и ударного объема, тахикардии, а также перераспределением кровотока, направленным на преимущественное кровоснабжение мозга, сердца и других жизненно важных органов.
В системе крови проявляются резервные свойства гемоглобина, определяемые кривой взаимоперехода его окси- и дезоксиформ в зависимости от Ро2 в плазме крови, рН, Рсо2 и некоторых других физико-химических факторов, что обеспечивает достаточное насыщение крови кислородом в легких даже при значительном его дефиците и более полное отщепление кислорода в испытывающих гипоксию тканях. Кислородная емкость крови увеличивается также за счет усиленного вымывания эритроцитов из костного мозга.
Приспособительные механизмы на уровне систем утилизации кислорода проявляются в ограничении функциональной активности органов и тканей, непосредственно не участвующих в обеспечении биологического окисления, увеличении сопряженности окисления и фосфорилирования, усиления анаэробного синтеза АТФ за счет активации гликолиза.
Долговременная адаптация
Повторяющаяся гипоксия умеренной интенсивности способствует формированию состояния долговременной адаптации организма, в основе которой лежит повышение возможностей систем транспорта и утилизации кислорода: стойкое увеличение диффузионной поверхности легочных альвеол, более совершенная корреляция легочной вентиляции и кровотока, компенсаторная гипертрофия миокарда, увеличенное содержание гемоглобина в крови, а также увеличение количества митохондрий на единицу массы клетки.
Нарушения обмена веществ и физиологических функций при гипоксии
При недостаточности или истощении приспособительных механизмов возникают функциональные и структурные нарушения вплоть до гибели организма.
Метаболические изменения раньше всего наступают в энергетическом и углеводном обмене: уменьшается содержание в клетках АТФ при одновременном увеличении концентрации продуктов его гидролиза – АДФ, АМФ и неорганического фосфата; в некоторых тканях (особенно в головном мозге) еще раньше падает содержание креатинфосфата. Значительно активируется гликолиз, вследствие чего падает содержание гликогена и увеличивается концентрация пирувата и лактата; это способствует также общему замедлению окислительных процессов и затруднению энергозависимых процессов ресинтеза гликогена из молочной кислоты. Недостаточность окислительных процессов влечет за собой ряд других обменных сдвигов, нарастающих по мере углубления гипоксии: нарушается обмен липидов, белков, электролитов, нейромедиаторов; возникают метаболический ацидоз, отрицательный азотистый баланс. При дальнейшем усугублении гипоксии угнетается и гликолиз, усиливаются процессы деструкции и распада.
Нарушения функции нервной системы обычно начинаются в сфере высшей нервной деятельности (ВНД) и проявляются в расстройстве наиболее сложных аналитико-синтетических процессов. Нередко наблюдается своеобразная эйфория, теряется способность адекватно оценивать обстановку. При усугублении гипоксии возникают грубые нарушения ВНД вплоть до утраты способности к простому счету, помрачнения и полной потери сознания. Уже на ранних стадиях гипоксии наблюдается расстройство координации вначале сложных, а затем и простейших движений, переходящих в адинамию.
Профилактика и терапия гипоксических состояний
Профилактика и лечение гипоксии зависят от вызвавшей ее причины и должны быть направлены на ее устранение или ослабление. В качестве общих мер применяют вспомогательное или искусственное дыхание, дыхание кислородом под нормальным и повышенном давлением, электроимпульсную терапию нарушений сердечной деятельности, переливание крови, фармакологические средства. В последнее время получают распространение так называемые антиоксиданты – средства, направленные на подавление свободнорадикального окисления мембранных липидов, играющего существенную роль в гипоксическом повреждении тканей, и антигипоксаты, оказывающие непосредственное благоприятное действие на процессы биологического окисления.
Устойчивость к гипоксии может быть повышена специальными тренировками для работы в условиях высокогорья, в замкнутых помещениях и других специальных условиях.
В последнее время получены данные о перспективности использования для профилактики и терапии различных заболеваний, содержащих гипоксический компонент, тренировку дозированной гипоксией по определенным схемам и выработку долговременной адаптацией к ней.
Результаты исследования
Табл. 1. Соотношение трех анализируемых групп среди общего количества исследованных студентов
| Пол | Курящие | Имеющие хронич. заболев. органов дыхания | Занимающиеся спортом |
| Женщины | 6 (11,5%) | 15 (28,8%) | 16 (30,8%) |
| Мужчины | 12 (34,3%) | 8 (22,9%) | 18 (51,4%) |
| Общее кол-во | 18 (20,7%) | 23 (26,4%) | 34 (39,1%) |
Как видно из таблицы 1, факторам риска подвержены около 25% студентов: 11,5% женщин и 34,3% мужчин курят, 28,8% женщин и 22,9% мужчин уже имеют хронические заболевания органов дыхания.
Из позитивных факторов в формировании устойчивости к кислородной недостаточности нами учитывалось регулярное занятие спортом. Как видно из таблицы 1, всего лишь 30,8% женщин и 51,4% мужчин систематически посещают физкультурный зал.
Рассмотрим полученные результаты по пробе Генчи. Она заключалась в том, что после трех глубоких дыхательных движений нужно было задержать дыхание на выдохе и измерить максимальное время, на которое возможна задержка дыхания. Результат считался хорошим, если исследуемый смог задержать дыхание на время >40 секунд; удовлетворительным – 35-39 секунд; неудовлетворительным - 50 секунд; удовлетворительным – 40-49 секунд; неудовлетворительным - 50 сек. □
Задание: Сделайте три глубоких дыхательных движения и задержите дыхание на выдохе. Измерьте время, на которое Вы сможете задержать дыхание, и отметьте его, закрасив соответствующий квадратик. Сразу после выполнения задания измерьте свой пульс и отметьте его здесь _____(удар. в мин)

Диагностика и лечение различных форм отосклероза. Клинические рекомендации
ГБУЗ «МОСКОВСКИЙ НАУЧНО - ПРАКТИЧЕСКИЙ ЦЕНТР
Национальная медицинская ассоциация оториноларингологов
Министерство здравоохранения Российской Федерации
Составители: д.м.н., проф. Крюков А.И., д.м.н., проф. Кунельская Н.Л., д.м.н. Гаров Е.В., к.м.н. доцент Белякова Л.В., д.м.н. Зеликович Е.И., к.м.н. Сидорина Н.Г., к.м.н. Фёдорова О.В., к.м.н. Загорская Е.Е., к.м.н. Зеленкова В.Н., к.м.н. Левина Ю.В., к.м.н. Лаврова А.С., к.м.н. Байбакова Е.В., к.м.н. Чугунова М.А., к.м.н. Шеремет А.С., Гарова Е.Е., Сударев П.А., Мищенко В.В.
Рекомендации рассмотрены и утверждены на заседании Национальной медицинской ассоциации оториноларингологов от 11-12 ноября 2014 года.
Экспертный совет: д.м.н. проф. Абдулкеримов Х.Т. (Екатеринбург); д.м.н. Артюшкин С.А. (Санкт-Петербург); д.м.н. проф. Гаращенко Т.И. (Москва); д.м.н. проф. Дайхес Н.А. (Москва); д.м.н. проф. Егоров В.И. (Москва); д.м.н. проф Карнеева О.В. (Москва); д.м.н. проф. Карпова Е.П. (Москва); д.м.н. проф. Коркмазов М.Ю. (Челябинск); д.м.н. проф. Кошель В.И. (Ставрополь); д.м.н. проф. Накатис Я.А. (Санкт-Петербург); д.м.н. проф. Овчинников А.Ю.(Москва); д.м.н. проф. Рязанцев С.В. (Санкт-Петербург); д.м.н. проф. Свистушкин В.М.(Москва); д.м.н. Фанта И.В. (Санкт-Петербург); член-корр. РАМН, д.м.н. проф. Янов Ю.К. (Санкт-Петербург).
Введение
Некоторые аспекты эпидемиологии и этиологии отосклероза.
Отосклероз - специфическое заболевание, представляющее собой первичное метаболическое поражение костной капсулы ушного лабиринта, выражающееся особой формой остеодистрофии с преимущественно двусторонним очаговым поражением энхондрального слоя капсулы. При этом вначале наблюдается деструкция костной ткани с образованием мягких отоспонгиозных кровенаполненных очагов, а затем – образование очень плотной склеротической кости вследствие отложения в этих очагах солей кальция. Эти фазы размягчения и склерозирования кости имеют волнообразное течение.
Многие авторы отмечают, что люди белой расы болеют отосклерозом в 7 раз чаще людей негроидной расы. Эпидемиологический анализ возраста и гендерные распределения показали более высокий частоту отосклероза у женщин (от 63 до 84%) в период между 15 и 45 годами (до 62%). За последние 30 лет исследований данное соотношение не изменилось, но отмечено увеличение среднего возраста пациентов с отосклерозом и уменьшение количества случаев этого заболевания.
Развитие отосклероза у детей до 14 лет наблюдается у 1,5-3%. В тоже время при анализе стапедопластик, выполненных у детей до 16 лет, в 17% случаях обнаружены очаги отосклероза.
В настоящее время описывается много теорий причин и патогенеза этого заболевания, которые в той или иной мере способствуют возникновению отосклероза. Среди основных гипотез можно выделить следующие: аутосомная доминантная наследственная, вирусная, аутоиммунная и эндокринно-метаболическая, которые разрабатываются до последнего времени.
Многочисленные генетические исследования доказывают, что отосклероз является аутосомно-доминантным заболеванием с проявляемостью гена от 20 до 40%, или неполной его проявляемостью. Современные генетическое исследования позволили определить гены, ответственные за развитие наследственного отосклероза и их локализацию – хромосомы 15q25-26 (ген OTSC1), 7q34-36 (OTSC2), 6р21-22 (OTSC3), 16q22-23 (OTSC4), 3q22–24 (OTSC5).
Присутствие антител в сыворотке крови к коллагену типа II и к коллагену IX у больных отосклерозом может свидетельствовать об аутоиммунную гипотезе развития отосклероза. Также это подтверждается исследованиями, которые выявили в сыворотке крови больных отосклерозом более высокий титр антител к коллагену типа II в сравнении со здоровыми. Выявлено участие трансформирующего фактора роста b1 (TGFB 1 – transforminggrowth factor) в патогенезе отосклероза. Его активность угнетает дифференцирование остеокластов и ингибирует нормальное ремоделирование капсулы лабиринта. Обнаружено участие костных морфогенетических белков (BMP – bonemorphogeneticproteins) BMP2, 4 и 7, которые влияют на хондрогенез, а их мутации вызывают нарушения остеогенеза.
Морфологические и биохимические исследования доказали ассоциации между вирусом кори, который относят к экологическим факторам, и развитием отосклероза. При имуногистохимических исследованиях хондроцитов костной ткани и, в особенности, отоспонгиозных очагов было подтверждено наличие структурных единиц вируса кори, а также наличие белка оболочки вируса. Наличие РНК вируса кори было доказано проведением полимеразной цепной реакции (ПЦР) при исследовании перилимфы и костной ткани у больных отосклерозом. Анализ перилимфы показал наличие антител к белкам вируса кори во всех случаях, и в 80% наличие РНК вируса в препаратах основания и арки стремени, однако в клеточных структурах очагов РНК вируса не обнаружено. Некоторые исследователи кроме вируса кори обнаружили и фактор некроза опухоли в основании стремени, удалённых во время операции у больных отосклерозом.
Несомненно, что в возникновении отосклероза играет роль филогенетическая особенность строения лабиринта у человека и унаследованная врожденная неполноценность лабиринтной капсулы. Это выражается в наследовании повышенной чувствительности (сенсибилизации) лабиринта, остатков его эмбрионального хряща ко всякого рода экзо - и эндогенным сдвигам. В этих условиях эти факторы приобретают роль провоцирующих.
В генезе отосклероза также отмечены эндокринно-обменные нарушения, однако роль их в манифестации отосклероза является сложной и недостаточно изученной. Наиболее вероятно, что проявлению отосклероза предшествует нарушение функций нескольких эндокринных желёз, в первую очередь тех, которые регулируют минеральный обмен (надпочечники, гипофиз, паращитовидные, половые железы).
Классификация отосклероза.
Клиническая картина отосклероза.
Диагностика отосклероза.

Рис 1. Активная форма отосклероза: плотность очагов +300 - +800 ед. Н.
При смешанных формах, выявленных по КТ височных костей, помимо фенестральной локализации очагов отоспонгиоза или отосклероза, определяются участки пониженной плотности капсулы лабиринта, окружающие улитку, распространяющиеся на область круглого окна, иногда до дна внутреннего слухового прохода (рис. 2). При смешанной форме распространения очагов отоспонгиоза или отосклероза, выявленных по КТ височных костей, по данным ТПА определяется смешанная форма тугоухости (1-2 ст.).

Рис. 2. Смешанная форма отосклероза (плотность очагов отоспонгиоза +300- +800 ед. Н).
При кохлеарном отосклерозе, в начальной его стадии в костной капсуле лабиринта, окружающей улитку, выявляются участки пониженной плотности +1500- +1100 ед. H. При умеренно выраженной активной стадии - в костной капсуле лабиринта, вокруг базального и апикального завитков улитки определяются хорошо видимые на томограммах участки пониженной плотности +1000- +600 ед. H, часто распространяющиеся на область круглого окна и могут достигать дна внутреннего слухового прохода и горизонтальных полукружных каналов (рис. 3).

Рис. 3. Кохлеарная форма отосклерза (плотоность очагов + 600 - +800 ед. Н).
На стадии далеко зашедшего кохлеарного отосклероза выявляется деминерализация костной капсулы ушного лабиринта на уровне базального и апикального витков улитки. Также изменения могут достигать преддверия и полукружных каналов. Плотность на этой стадии колеблется от +300 до +1200 ед. H. На этой стадии развития отосклероза могут определяться явления костной облитерации структур лабиринта. Наиболее часто явления облитерации по данным КТ височных костей выявляются в базальном завитке улитке и горизонтальном полукружном канале (табл. 1).
Таблица 1
Сводная таблица диагностики различных форм отосклероза
Лечение пациентов с различными формами отосклероза
С учётом современной диагностики различных форм отосклероза можно выделить основные варианты лечения пациентов с данной патологией.
Хирургическое лечение показано при выявлении тимпанальной и смешанных формах (1, 2 степень) отосклероза по данным ТПА, с фенестральным распространением очагов отосклероза по данным КТ височных костей и плотностью не менее +900-1000 ед. H.
Консервативная терапия – инактивирующее лечение проводится при кохлеарной форме отосклероза и при активной фазе отосклероза, выявленных на этапе обследования или интраоперационно.
Комбинированное лечение проводится пациентам, перед хирургическим лечением, с выявленными активной и смешанными формами отосклероза по данным КТ височных костей.
Слухопротезирование рекомендуется пациентам с высокими порогами КП (более 30 дБ) в том числе и после операции, при наличии единственно слышащего уха, при общих противопоказаниями для выполнения планового хирургического лечения и в случаях отказа пациента от операции.
Кохлеарная имплантация рекомендуется у больных кохлеарной формой отосклероза или высоких порогах слуха после стапедопластики с двусторонней тугоухостью 4-5 степени, при разборчивости простых односложных слов
Отосклерозом называется локальное поражение костной капсулы лабиринта. Этиология заболевания не известна. Поражение затрагивает губчатую кость вокруг основания стремени. В результате уплотнения кости основание стремени фиксируется в окне преддверия, утрачивая способность к вибрации. При отосклерозе поражаются также молоточек, наковальня и костная ткань, непосредственно окружающая внутреннее ухо.
а) Клиническая картина отосклероза. Симптомы зависят от локализации склеротического процесса и включают в себя:
• кондуктивную тугоухость, напоминающую тугоухость при поражении среднего уха (примерно у 80% пациентов);
• смешанную кондуктивную и нейросенсорную тугоухость (примерно у 15% пациентов);
• нейросенсорную тугоухость (примерно у 5% пациентов).
Жалобы больных сводятся к:
• медленно прогрессирующей тугоухости, которая вначале заболевания затрагивает одно ухо, но затем у большинства пациентов снижается слух на оба уха;
• постоянному прогрессирующему звону в ушах.
При отосклерозе никогда не наблюдаются оталгия (боль в ухе), оторея, головокружение и нарушение равновесия тела.
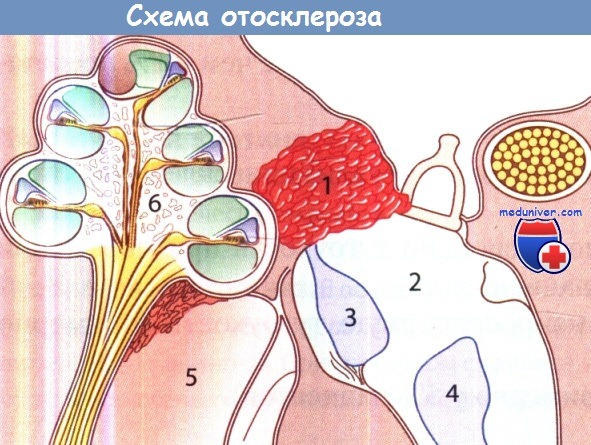
Патология отосклероза:
1 - очаг отосклероза; 2 - преддверие; 3 - маточка;
4 - сферический мешочек; 5 - внутренний слуховой проход; 6 - улитка.
б) Этиология и патогенез. Отосклероз, по-видимому, является полиэтиологическим заболеванием, в развитии которого наиболее важную роль играют:
- Наследственность: у 50-60% больных выявляют наследственную предрасположенность, по-видимому, связанную с генетическим дефектом фермента. Клинические проявления отосклероза отмечаются лишь у 10% пациентов, у которых при гистологическом исследовании выявляют отосклероз.
Тип наследования, по-видимому, аутосомно-рецессивный. Вероятность наследственной передачи заболевания от родителя с клинической картиной отосклероза составляет примерно 20%, а от родителя, у которого имеются лишь гистологические признаки отосклероза - примерно 10%.
- Нарушение гормонального фона и метаболизма кости: примерно у половины женщин, больных отосклерозом, заболевание впервые проявилось в период беременности. Исследования выявили нарушение образования лизосом в гистиоцитах и повышенную активность ферментов в них и в остеоцитах капсулы лабиринта, а также ферментативный коллагенолиз и перестройку кости. Новая кость фиксирует основание стремени в овальном окне.
- Локальная коревая инфекция: выявление повышенного уровня специфического противокоревого иммуноглобулина, действующего как антиген, в перилимфе больных отосклерозом позволяет предположить, что в этиологии отосклероза играет роль вирус кори. Структуры, напоминающие вирус кори, были найдены также при трансмиссионной электронной микроскопии материала, взятого из очагов отосклероза.
- Аутоиммунный процесс: некоторые иммунологические изменения, выявленные у больных отосклерозом, позволяют предположить, что в развитии этого заболевания определенную роль играют аутоиммунные реакции.
P.S. Отосклероз развивается в результате весьма локализованного нарушения минерального баланса или метаболизма кости и патологического повышения активности фермента в мезенхимальных клетках капсулы лабиринта, обусловленных генетическими факторами, а также гормональными сдвигами.
г) Дифференциальный диагноз:
• Врожденные пороки развития внутреннего уха.
• Травматический вывих или перелом слуховых косточек.
• Фиксация слуховых косточек (головки молоточка) в результате воспалительного процесса.
• Спаечный процесс.
• Тимпаносклероз.
д) Лечение отосклероза. Хирургическое лечение показано в тех случаях, когда функция внутреннего уха достаточно сохранна, а другое ухо хорошо слышит. Рекомендуя больным отосклерозом оперативное лечение, следует учитывать три главных фактора: общую потерю слуха, разницу между воздушной и костной проводимостью, степень инвалидности. Хотя эти три фактора взаимосвязаны, предсказать один по двум другим невозможно. Их надо оценивать по отдельности.
В некоторых странах перед тем как выполнить операцию, больным рекомендуют воспользоваться слуховым аппаратом, так как эти устройства на ранней стадии заболевания очень эффективны.
Операции, выполняемые при отосклерозе, делят на два типа:
1. Стапедэктомия: при этой операции среднее ухо вскрывают, обнажают и выделяют основание стремени в углублении овального окна. Фиксированное стремя удаляют, овальное окно закрывают соединительной тканью и стремя заменяют аллотрансплантатом или проволочным протезом либо хрящевым аутотрансплантатом. Полное удаление основания стремени уже не практикуют.
2. Стапедотомия: после обнажения углубления овального окна основание стремени перфорируют, вводят в него поршневидный протез, который фиксируют к длинному отростку наковальни.
При далекозашедшем отосклерозе и значительной нейросенсорной тугоухости, когда слуховые аппараты не помогают, двусторонняя имплантация улитки может улучшить слух.
Альтернативным методом лечения при нейросенсорной тугоухости является пригонка слухового аппарата. Кроме того, следует отметить и другие, хотя и менее эффективные, методы лечения, например назначение препаратов фтора, который, как полагают, накапливается в кости и подавляет развитие отосклероза. Этот метод не восстанавливает потерянный слух, но может снизить темпы прогрессирования как кондуктивной, так и нейросенсорной тугоухости.
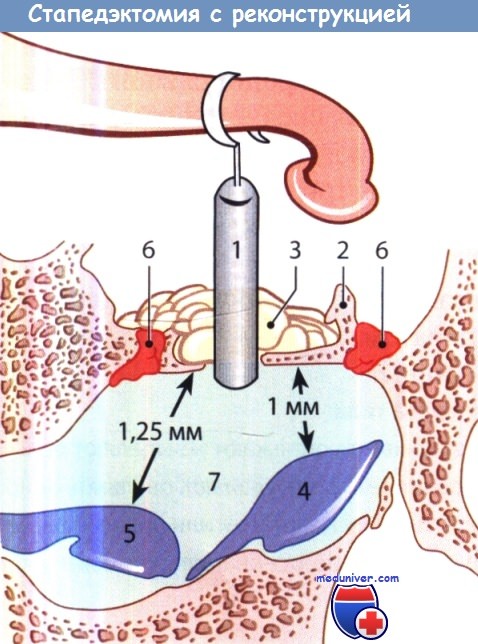
Принцип стапедэктомии с реконструкцией механизма трансформации звукового давления.
Плунжер надлежащих размеров и формы (1) вставляется в отверстие, проделанное в основании стремени (2),
а его проволочная петля фиксирована к длинной ножке наковальни.
3 - вокруг плунжера и на основание стремени укладывают рыхлую соединительную ткань и жировую клетчатку.
При выполнении хирургического вмешательства следует помнить о возможности повреждения сферического мешочка (4) и маточки (5),
учитывая небольшое расстояние между ними и основанием стремени.
6 - отосклеротический очаг на основании стремени; 7 - преддверие.
е) Течение и прогноз. Двустороннее снижение слуха при отосклерозе отмечается в 70% случаев. С обеих сторон можно выполнить стапедотомию, выдерживая интервал между двумя операциями не менее 6 мес. При нейросенсорной тугоухости на одно ухо операция на лучше слышащем ухе не показана.
P.S. Чем раньше проявляется отосклероз, тем быстрее он прогрессирует и менее эффективно лечение.
У большинства больных прогноз после хирургического лечения хороший. Показано, что темпы снижения слуха со временем после выполнения стапедотомии не превышают темпов пресбиакузиса. У больных отосклерозом очень редко развивается полная глухота, и они могут улучшить слух с помощью аппарата. Чем старше больной, тем меньше тенденция к ухудшению слуха вследствие прогрессирования отосклероза.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:

