Особенности ухода за ребенком со скелетной травмой реферат
Обновлено: 20.05.2024
Особенности клинической картины • При надломах отсутствуют симптомы, характерные для полного перелома: движения ограниченны, патологическая подвижность отсутствует, контуры повреждённой конечности не изменяются, при пальпации — локальная болезненность. Диагностике помогает рентгенологическое исследование • В первые дни после травмы у детей наблюдают повышение температуры до 37–38 °С, что связано с всасыванием содержимого гематомы.
Диагностика • У новорождённых и детей грудного возраста отсутствуют или слабо выражены ядра окостенения в эпифизах, поэтому затруднена рентгенологическая диагностика поднадкостничных переломов, эпифизеолиза и остеоэпифизеолиза без смещения. Смещение ядра окостенения по отношению к диафизу кости удаётся выявить только при сравнении со здоровой конечностью на рентгенограммах в двух проекциях. У более старших детей остеоэпифизеолиз диагностируется легче: на рентгенограммах находят отрыв костного фрагмента метафиза трубчатой кости • У маленьких детей невозможность полного сбора анамнеза, хорошо выраженная подкожная клетчатка, затрудняющая пальпацию, и отсутствие смещения отломков при поднадкостничных переломах затрудняют распознавание и приводят к диагностическим ошибкам • Припухлость, болезненность, нарушение функции конечности, повышение температуры тела напоминают клиническую картину остеомиелита. Для исключения перелома необходимо рентгенологическое исследование • Часто бывает необходимым более детальное обследование с измерением абсолютной и относительной длины конечностей, определением объёма движений в суставах.
Общие принципы лечения
• Ведущий метод лечения — консервативный: применяют фиксирующую повязку, иммобилизацию проводят гипсовой лонгетой в функционально выгодном положении с охватом 2/3 окружности конечности и фиксацией двух соседних суставов. Циркулярную гипсовую повязку при свежих переломах не применяют, так как существует опасность возникновения расстройств кровообращения из-за нарастающего отёка.
• Скелетное вытяжение применяют обычно у детей старше 4–5 лет.
• При переломах со смещением рекомендуют одномоментную закрытую репозицию в возможно более ранние сроки после травмы.
• У детей младшего возраста при репозиции следует применять общее обезболивание.
• У детей младше 7–8 лет допустимы смещения при диафизарных переломах по ширине на 2/3 диаметра при правильной оси конечности. В процессе роста происходит самоисправление таких деформаций.
• Открытую репозицию производят с особой тщательностью, щадящим оперативным доступом, с минимальной травматизацией мягких тканей и костных фрагментов и часто заканчивают простыми методами остеосинтеза — спицы Киршнера, экстрамедуллярный остеосинтез.
• Сроки консолидации переломов у здоровых детей значительно более короткие.
МКБ-10 • T14.20 Перелом в неуточнённой области тела (закрытый) • T14.21 Перелом в неуточнённой области тела (открытый)
Код вставки на сайт
Особенности клинической картины • При надломах отсутствуют симптомы, характерные для полного перелома: движения ограниченны, патологическая подвижность отсутствует, контуры повреждённой конечности не изменяются, при пальпации — локальная болезненность. Диагностике помогает рентгенологическое исследование • В первые дни после травмы у детей наблюдают повышение температуры до 37–38 °С, что связано с всасыванием содержимого гематомы.
Диагностика • У новорождённых и детей грудного возраста отсутствуют или слабо выражены ядра окостенения в эпифизах, поэтому затруднена рентгенологическая диагностика поднадкостничных переломов, эпифизеолиза и остеоэпифизеолиза без смещения. Смещение ядра окостенения по отношению к диафизу кости удаётся выявить только при сравнении со здоровой конечностью на рентгенограммах в двух проекциях. У более старших детей остеоэпифизеолиз диагностируется легче: на рентгенограммах находят отрыв костного фрагмента метафиза трубчатой кости • У маленьких детей невозможность полного сбора анамнеза, хорошо выраженная подкожная клетчатка, затрудняющая пальпацию, и отсутствие смещения отломков при поднадкостничных переломах затрудняют распознавание и приводят к диагностическим ошибкам • Припухлость, болезненность, нарушение функции конечности, повышение температуры тела напоминают клиническую картину остеомиелита. Для исключения перелома необходимо рентгенологическое исследование • Часто бывает необходимым более детальное обследование с измерением абсолютной и относительной длины конечностей, определением объёма движений в суставах.
Общие принципы лечения
• Ведущий метод лечения — консервативный: применяют фиксирующую повязку, иммобилизацию проводят гипсовой лонгетой в функционально выгодном положении с охватом 2/3 окружности конечности и фиксацией двух соседних суставов. Циркулярную гипсовую повязку при свежих переломах не применяют, так как существует опасность возникновения расстройств кровообращения из-за нарастающего отёка.
• Скелетное вытяжение применяют обычно у детей старше 4–5 лет.
• При переломах со смещением рекомендуют одномоментную закрытую репозицию в возможно более ранние сроки после травмы.
• У детей младшего возраста при репозиции следует применять общее обезболивание.
• У детей младше 7–8 лет допустимы смещения при диафизарных переломах по ширине на 2/3 диаметра при правильной оси конечности. В процессе роста происходит самоисправление таких деформаций.
• Открытую репозицию производят с особой тщательностью, щадящим оперативным доступом, с минимальной травматизацией мягких тканей и костных фрагментов и часто заканчивают простыми методами остеосинтеза — спицы Киршнера, экстрамедуллярный остеосинтез.
• Сроки консолидации переломов у здоровых детей значительно более короткие.
МКБ-10 • T14.20 Перелом в неуточнённой области тела (закрытый) • T14.21 Перелом в неуточнённой области тела (открытый)
У детей система гаверсовых каналов занимает большую, чем у взрослых, часть кости и она более пориста. Перелом кости у детей наступает от сдавления, удара, скручивания или напряжения, а также от сгибания.
Инверсионная сила, действующая на кость в области сустава, у ребенка приведет скорее к перелому Salter, чем к разрыву связок. При постановке диагноза простого растяжения связок у ребенка следует быть чрезвычайно осторожным.
При обследовании болезненность и отек чаще локализуются над ростковой зоной, чем в области собственно связки. У большинства больных с диагностированным переломом Salter лечение в отделении неотложной помощи состоит из иммобилизации гипсовой повязкой в течение 3 нед.
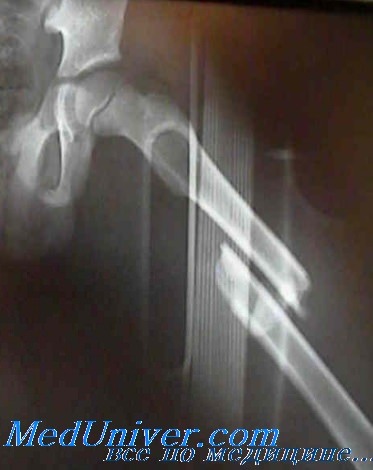
Если у ребенка перелом Salter III и IV типа, его следует анатомически точно репонировать и удерживать в этом положении. В нетипичных случаях может потребоваться открытая репозиция. При подозрении на внутрисуставной перелом всегда необходимо сделать снимки в дополнительных проекциях.
Отказ ходить у многих детей связан с наличием бактериальных инфекций. Обычно обнаруживают остеомиелит или септический артрит. В дифференциальной диагностике бактериальной инфекции от неинфекционных поражений помогает наличие повышенной температуры. Подсчет лейкоцитов и СОЭ менее информативны. В диагностике остеомиелита помогает радиоизотопное сканирование кости.
Однако в ранней стадии заболевания сканограммы могут быть отрицательными, и только позже они покажут наличие воспалительного процесса.
Существует много различий в картине переломов у детей и взрослых. Как правило, тщательное сопоставление отломков кости при метафизарных переломах у детей менее важно, чем у взрослых. У детей допустимо угловое смещение до 30° в плоскости движений в суставе при метафизарном переломе трубчатой кости. По мере роста происходит перестройка, ось выравнивается, ограничения функции конечности не происходит.
Чем меньше ребенок, тем большая степень углового смещения допустима. Но если при осмотре налицо явная деформация, требуется репозиция.
При переломах бедра у детей в возрасте 3—8 лет допустимо укорочение по длине на 1—1,5 см. Результаты сращения будут лучше, чем при сопоставлении конец в конец, поскольку в последнем случае конечность по мере роста может превзойти здоровую по длине, что происходит из-за формирования костной мозоли при заживлении.
У взрослых с длительной иммобилизацией часто возникают контрактуры. Эта проблема часто бывает основополагающей при выборе метода лечения для определенного вида перелома. У ребенка с нормальными суставами при выборе метода лечения эта проблема не принимается во внимание.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Аварийные ситуации или нелепые случайности дома или на улице могут привести к переломам или серьезным травмам, после которых человек попадает в больницу. Особенно опасны травмы головы и позвоночника, так как есть риск остаться инвалидом на всю жизнь без возможности самостоятельного передвижения и ухода за собой.
После оказания срочной помощи и наложения гипса на поврежденную часть тела нужен постоянный уход за больным в стационаре. Больницы обеспечивают только в основном медикаментозную поддержку, а элементарная гигиена, прием пищи и обеспечение других нужд пациента, как правило, ложатся на плечи родственников.
Особенности ухода за пациентами с травмами и переломами
Временная нетрудоспособность, возникшая в силу травмы жизненно важных органов, осложняется во многом невозможностью самостоятельно себя обслуживать, не говоря уже о соблюдении режима и своевременном приеме медикаментов. С больным всегда должен кто-то находиться рядом, особенно если травма предполагает постельный режим.
Уход за лежачими больными после травмы предполагает проведение следующих мероприятий :
- обеспечение личной гигиены (своевременная подача судна, смена памерсов, утренний туалет, мытье больного в ванной);
- соблюдение режима питания и приема медикаментов;
- постановка обезболивающих инъекций и прием других лекарственных средств в случае острой боли;
- профилактика пролежней за счет периодических переворачиваний больного, смены положения;
- лечебный массаж;
- ЛФК на разработку суставов и восстановление физической активности;
Грамотная патронажная сестра, обладающая опытом восстановительной терапии пациентов после травм, путем четкого соблюдения врачебных рекомендаций и мотивации пациента на выздоровление поможет поставить больного на ноги.
Требования Аварийные ситуации или нелепые случайности дома или на улице могут привести к переломам или серьезным травмам, после которых человек попадает в больницу. Особенно опасны травмы головы и позвоночника, так как есть риск остаться инвалидом на всю жизнь без возможности самостоятельного передвижения и ухода за собой.
После оказания срочной помощи и наложения гипса на поврежденную часть тела нужен постоянный уход за больным в стационаре. Больницы обеспечивают только в основном медикаментозную поддержку, а элементарная гигиена, прием пищи и обеспечение других нужд пациента, как правило, ложатся на плечи родственников.
Особенности ухода за пациентами с травмами и переломами
Временная нетрудоспособность, возникшая в силу травмы жизненно важных органов, осложняется во многом невозможностью самостоятельно себя обслуживать, не говоря уже о соблюдении режима и своевременном приеме медикаментов. С больным всегда должен кто-то находиться рядом, особенно если травма предполагает постельный режим.
Уход за лежачими больными после травмы предполагает проведение следующих мероприятий :
- обеспечение личной гигиены (своевременная подача судна, смена памерсов, утренний туалет, мытье больного в ванной);
- соблюдение режима питания и приема медикаментов;
- постановка обезболивающих инъекций и прием других лекарственных средств в случае острой боли;
профилактика пролежней за счет периодических переворачиваний больного, сменк патронажным сестрам по уходу за пациентами с тяжелыми травмами
Лечение травм после аварий или бытовых переломов часто предполагает полный постельный режим. Сиделка, осуществляющая уход, должна не только обладать медицинским образованием, но и практическими навыками, знать, как правильно посадить такого пациента, когда начинать делать ЛФК и уметь делать массаж. Кроме этого, лежачим больным часто требуется психологическая поддержка, которую должен оказать человек, проводящий рядом большую часть времени.

Детский травматизм представляет собой большую социальную проблему, в значительной степени определяющую демографические показатели общества и их перспективу. Достаточно сказать, что в структуре смертности у детей в возрасте с 1 года до 15 лет травмы и несчастные случаи составляют в последние годы 59%. Трагичность ситуации усугубляется тем, что от травм погибают практически здоровые дети.

Педиатр нередко оказывается единственным врачом рядом с травмированным ребенком и обязан правильно диагностировать травму, оказать пострадавшему неотложную врачебную помощь, квалифицированно решить вопрос о дальнейшем лечении, месте его проведения и организовать, если это необходимо, правильную транспортировку. Эта ситуация является повседневной для врача, работающего в школе, детском дошкольном учреждении, летнем лагере отдыха детей и т.д. В тех случаях, когда педиатр руководит каким-либо детским учреждением, в его задачи входит организация борьбы с детским травматизмом, как в самом этом учреждении, так и на территории, закрепленной за ним. Этот специалист обязан знать меры профилактики детского травматизма.
Причины травм у детей, виды повреждений, клиническое течение и, что особенно важно, их последствия существенно отличаются от травматизма взрослых. Эти отличия определяются анатомо-физиологическими особенностями детского организма. Только на первый взгляд кажется, что детские травмы всегда явление случайное и потому непредотвратимое и неуправляемое. В каждой их них есть виновный взрослый человек, который должен сделать вывод из случившегося и, может быть, всю оставшуюся жизнь отвечать за эту беду перед собой и ребенком.

Ребенок активно познает окружающий мир. Он смотрит, трогает, щупает, нюхает и даже пробует на вкус. В определенном возрасте ребенок все хочет сделать сам. Достаточного опыта он не имеет и потому совершает ошибки, на которых учится. Изредка его впечатляют и чужие ошибки, но чаще он учится на своих. Задача взрослых людей состоит в том, чтобы удержать ребенка от совершения грубых ошибок, угрожающих его здоровью и даже жизни, организовать набор опыта, приобретение умений и навыков в безопасных игровых ситуациях. В этом заключается одно из направлений профилактики детского травматизма.

Для каждого детского возраста характерны особые травмы. У детей первого года жизни 98% повреждений составляют бытовые травмы, связанные с недостаточным вниманием родителей, родственников, персонала ясельных групп и больничных палат. В возрастной структуре детского травматизма они составляют небольшую долю (1,0-1,5%), но в структуре смертности детей от травм на них падает до 1/3 летальных исходов. Такие цифры заставили нас прицельно заняться профилактикой этого вида травматизма. Причинами несчастных случаев может быть удушье детей от того, что плотно закрытыми одеялом, подушкой или одеждой оказываются нос и рот малыша, или шею сдавили перекладины ограждений кроватки. В этом возрасте у ребенка легко возникают ожоги от грелки, от горячей воды при купании и подмывании. Ориентируясь на температурную чувствительность собственной кожи, родители забывают или даже не знают, что кожа ребенка более чувствительна и ранима, чем у взрослых людей. Дети могут захлебнуться при торопливом и небрежном кормлении через соску. Широко известны случаи гибели детей от удушья из-за закрытия рта и носа грудью заснувшей при кормлении матери. Чрезвычайную опасность для маленького ребенка представляет алкогольное и наркотическое опьянение родителей.

В пять-шесть месяцев ребенок начинает самостоятельно переворачиваться со спины на живот. Оставленный без внимания на постели или пеленальном столе, он при этом может упасть с них и получить серьезную травму.

У детей от одного до четырех лет бытовые травмы составляют 50%, а 3-5% из их случаются в детских учреждениях. Научившись вставать и ходить, дети часто падают из-за несовершенства механизмов поддержания вертикального положения и высокого расположения центра тяжести тела за счет относительно более крупной, чем у взрослых, головы. Падения на полу обычно неопасны, а падение с балконов, из окон, с высоких предметов, на которые забираются дети, могут закончиться трагически. Часто тяжелые повреждения наступают при опрокидывании ими на себя тяжелых предметов и емкостей с горячей жидкостью.
Подвижностью, любознательностью и неосторожностью характеризуются дети возрастной группы от четырех до семи лет. Они тоже требуют постоянного внимательного контроля со стороны взрослого человека. В этом возрасте ребенок интенсивно исследует окружающую среду. У него большое желание подражать трудовым процессам взрослых, копируя их в игре, этим он обогащает свой личный опыт, порой ценой ошибок и огорчений. Небольшие огорчения не только не опасны, но даже полезны и поучительны, они повышают осторожность ребенка и ответственность за свое поведение. Однако взрослые обязаны уберечь детей от серьезных ошибок – 25% тяжелых и 16% смертельных травм падает именно на этот возраст.

Примерно две трети случаев детской травмы относятся к легким повреждениям (ушибы, растяжения, поверхностные раны), с которыми детский организм легко справляется. Вместе с тем почти треть травм являются тяжелыми, чреватыми серьезными осложнениями (развитием вторичных деформаций, ограничением подвижности конечностей и т.п.) и даже инвалидностью. На последнее обстоятельство до настоящего времени не обращали достаточного внимания, поскольку вопрос об инвалидности возникал, как правило, через много лет после травмы – с началом трудовой деятельности человека. Удельный вес инвалидности при детском травматизме составляет, по литературным данным, 0,2-0,45%, а ограничение в выборе профессии взрослого человека, зависящее от травмы в детстве, встречается гораздо чаще. Вообще же в структуре инвалидности травмы и ортопедические заболевания в детстве составляют 11,9%.
Особенность детской травмы заключается еще и в том, что она никогда не является производственной и классифицируется по месту получения травмы как бытовая, уличная, школьная, спортивная и пр. В литературе существуют и другие классификации. Детский травматизм бывает:

- уличный – 25-50%;
- дворовый – до 20%;
- транспортный – менее 1%;
- дошкольных детских учреждений – 3-4%;
- спортивный – 5-7% (при организованных занятиях спортом – 2-3%, при неорганизованных – 3-4%);
- акушерский (родовые травмы) – единичные случаи;

Наименее управляемым является бытовой травматизм, в который мы включаем травмы, полученные детьми в жилых помещениях и домах. Его снижение достигается лишь постоянной санитарно-просветительной работой во всех ее формах с родителями детей. Родителей следует просвещать в вопросах профилактики бытовых травм и знакомить с приемами первой медицинской помощи при них.
Профилактика дворовых травм состоит в обустройстве дворов, своевременной уборке их от ненужных предметов, контроле за тем, чтобы были закрыты все крышки водосточных и других колодцев, в оборудовании игровых площадок, в том числе для спортивных игр, обустройстве песочниц, горок и т.д.
Профилактика транспортного травматизма включает мероприятия по обучению детей правилам уличного движения, обустройство транспортных магистралей, пешеходных и велосипедных их участков.

Производственные объекты должны быть недоступны для детей: строительные площадки – обнесены заборами и охраняться, трансформаторные подстанции, теплоузлы, люки колодцев тепловых, водопроводных и электрических сетей – быть надежно закрытыми. Должны быть определены должностные лица, ответственные за их состояние.
Снижение школьного травматизма и травм в детских дошкольных учреждениях определяется безопасной организацией занятий во время школьных перемен, правильным оборудованием лестничных площадок и маршей.
Профилактика спортивного травматизма определяется максимальной его организацией специалистами, подготовленными в этих вопросах.
В идеале ни один случай детской травмы не должен быть оставлен без внимания, должен быть определен виновный в ней взрослый человек и приняты исчерпывающие меры по предупреждению подобных происшествий.

Диагностика переломов у детей труднее, чем у взрослых, и чем меньше возраст, тем больше трудностей. Часто переломы в области метаэпифизов можно диагностировать лишь при сравнении рентгенограмм симметричных конечностей, а для распознания поднадкостничных переломов рентгенограммы иногда следует рассматривать под увеличением.

В лечении детских переломов костей предпочтение отдается консервативным методам. Большая их часть излечивается одномоментной репозицией с последующей иммобилизацией сегмента конечности. Репозицию переломов желательно проводить под общим обезболиванием. Сроки иммобилизации у детей меньше, чем у взрослых, и чем меньше возраст ребенка, там они короче.

Переломы трубчатых костей у детей имеют свойство к самокоррекции смещений отломков по ширине (чем меньше возраст, тем выраженнее эти способности). Плохо подвергаются самокоррекции угловые смещения, они должны полностью устраняться. Идеального сопоставления отломков, в том числе с применением оперативного вмешательства, требуют внутрисуставные переломы, так как неполное устранение смещения ведет к нарушению функций суставов, причем с возрастом эти нарушения не только не уменьшаются, но даже прогрессируют. Это особенно касается переломов в области локтевого сустава.
Трудно диагностируются родовые переломы костей. Чаще всего в родах происходит перелом ключицы, плеча и бедра. Переломы ключицы и плеча требуют иммобилизации верхней конечности в повязке Дезо, переломы бедра лечатся вытяжением. Переломы у новорожденных обычно сопровождаются образованием гипертрофированной костной мозоли, которую нередко принимают за костную опухоль. Во всех случаях она рассасывается, и переломы не оставляют следа.
Ожоговая травма протекает у детей тяжелее, чем у взрослых. Ожоги чаще всего бывают вызваны воздействием на ткани горячих предметов, жидкостей или пламени и относятся к разряду бытовой травмы. Реже они вызываются воздействием электротока или солнечных лучей. Тяжесть течения ожоговой болезни у ребенка определяют, как и у взрослых, площадь и глубина повреждения тканей. Однако одни и те же температурные факторы вызывают у детей более глубокие ожоги, чем у взрослых, в связи с тонкостью, ранимостью и высокой теплопроводностью детской кожи. А гидрофильность мягких тканей детей приводит к большим, чем у взрослых, потерям жидкости через ожоговую поверхность и большей склонности к ожоговому шоку. Чем меньше возраст ребенка, тем выраженнее возрастные особенности анатомии и физиологии кожи, тяжелее течение ожоговой болезни и шире показания для госпитализации его в специализированный детский ожоговый центр. На первом году жизни госпитализируются все дети с ожогами, независимо от их площади и глубины. Это необходимо для ранней профилактики и лечения ожогового шока, клиника которого у малышей смазана, а опасность развития намного больше, чем у старших детей. Дети до трех лет обязательно госпитализируются при наличии ожога второй и более глубокой степени с площадью, превышающей 3% поверхности тела, у дошкольников и школьников – 5%.По глубине поражения кожи ожоги у детей, как и взрослых, делят на четыре степени в соответствии с классификацией.
Но самыми тяжелыми по степени тяжести являются травмы полученные детьми на дороге.

Как правило это сочетанные и политравмы, когда имеются повреждения опорно-двигательного аппарата, черепно-мозговая травма, повреждение внутренних органов брюшной полости и органов грудной клетки. В летний период дети выезжают на дорогу на велосипеде, скутере или играют на проезжей части дороги. Чувство страха и собственной безопасности им не знакомо, а последствия чрезвычайно серьезны. Существует программа по оказанию помощи пострадавшим на дороге, организованы центры по оказанию помощи с дорожной травмой.
Одной из наших с вами задач является воспитать у ребенка чувство собственной безопасности, инстинкта самосохранения. Энергетика у здорового ребенка очень высокая, а опыта и страха не хватает. Но как тяжело смотреть на страдания ребенка и его родителей, а ведь можно было бы избежать этот стресс, проявись вовремя добросовестное отношение к вопросу безопасности ребенка.
Читайте также:

